Эндотелиоциты прекапилляров. Посткапилляры и венулы
Добавил пользователь Евгений Кузнецов Обновлено: 29.01.2026
Пиноцитоз. Понятие транспортных пиноцитозных пузырьков.
Строение рыхлой волокнистой соединительной ткани.
Строение и значение эластических волокон.
Гладкая мышечная ткань. Происхождение и гистофизиология.
Понятие рецепторов. Значение рецепторов. Место расположение рецепторов на клетке. Представление о кальции как о втором посреднике.
Значение щелевидных, плотных и десмосомальных контактов и их строение.
Цели занятия:
Определять на светооптическом уровне артерии мышечного и эластического типа, вены мышечного типа.
Научиться различать сосуды микроциркуляторного руса на светооптическом уровне (артериолы, прекапилляры, капилляры, посткапилляры, венулы).
Узнавать и анализировать оболочки кровеносных сосудов, различать их тканевой состав.
Научиться различать на электронно-оптическом уровне капилляры соматического, висцерального и синусоидного типов.
Научиться отличать на электронно-оптическом уровне лимфатические капилляры, кровеносные сосуды микроциркуляторного русла.
Выяснить происхождение и возрастные особенности сосудов.
Усвоить особенности кровоснабжения и иннервации различных сосудов.
Запомнить классификацию и строение шунтов и полушунтов.
Научиться различать основные компоненты гистогематических барьеров.
Сердечно-сосудистая система (ССС) состоит из сердца, кровеносных и лимфатических сосудов.
Сосуды в эмбриогенезе формируются из мезенхимы. Они образуются из мезенхимы краевых зон сосудистой полоски желточного мешка или мезенхимы зародыша. В позднем эмбриональном развитии и после рождения сосуды формируются путем почкования от капилляров и посткапиллярных структур (венул и вен).
Кровеносные сосуды подразделяются на артерии, вены, сосуды системы микроциркуляции. Кровеносные сосуды микроциркуляторного русла подразделяются на артериолы, прекапилляры, капилляры, посткапилляры и венулы. Все органы сердечно сосудистой системы являются полыми и, кроме сосудов системы микроциркуляторного русла, содержат три оболочки:
- 1. Внутренняяоболочка(интима) представлена внутренним эндотелиальным слоем. За ним располагается подэндотелиальный слой (рыхлая волокнистая соединительная ткань). Подэндотелиальный слой содержит большое количество малодифференцированных клеток, мигрирующих в среднюю оболочку, и нежные ретикулярные и эластические волокна. В артериях мышечного типа внутренняя оболочка отделена от средней оболочки внутренней эластической мембраной, представляющей собой скопление эластических волокон.
- 2. Средняяоболочка(медия) в артериях состоит из гладких миоцитов, располагающихся по пологой спирали (почти циркулярно), эластических волокон или эластических мембран (в артериях эластического типа); В венах в ней могут быть гладкие миоциты (в венах мышечного типа) или преобладать соединительная ткань (вены безмышечного типа). В венах, в отличие от артерий, средняя оболочка (медия) значительно тоньше в сравнении с наружной оболочкой (адвентицией).
- 3. Наружнаяоболочка(адвентиция) образована рыхлой волокнистой соединительной тканью. Количество волокон от глубоких зон кнаружи уменьшается между наружной и средними оболочками. В артериях мышечного типа имеется более тонкая, чем внутренняя - наружная эластическая мембрана.
Артерии классифицируются в зависимости от преобладания эластических или мышечных элементов на артерии: эластического, смешанного, мышечного типа.
В артериях эластического и смешанного типов в сравнении с артериями мышечного типа значительно толще подэндотелиальный слой. Среднюю оболочку в артериях эластического типа формируют окончатые эластические мембраны - скопление эластических волокон с зонами их редкого распределения («окнами»). Между ними имеются прослойки рыхлой волокнистой соединительной ткани с единичными гладкими миоцитами и клетками фибробластического ряда.
Вены подразделяются на безмышечные и мышечные (со слабым, средним или сильным развитием мышечных элементов средней оболочки). Вены безмышечного типа располагаются на уровне головы, и наоборот - вены с сильным развитием мышечной оболочки на нижних конечностях. Вены с хорошо развитой мышечной оболочкой имеют клапаны. Клапаны образуются внутренней оболочкой вен.
Кровоснабжение сосудов ограничено наружными слоями средней оболочки и адвентицией, в то время как в венах капилляры достигают внутренней оболочки. Иннервация сосудов обеспечивается вегетативными афферентными и эфферентными нервными волокнами. Они формируют адвентициальное сплетение. Эфферентные нервные окончания достигают, в основном наружных областей средней оболочки и являются преимущественно адренергическими. Афферентные нервные окончания барорецепторов, реагирующие на давление, формируют локальные подэндотелиальные скопления в магистральных сосудах.
Важную роль в регуляции сосудистого мышечного тонуса, наряду с вегетативной нервной системой, играют биологически активные вещества, в том числе гормоны (адреналин, норадреналин, ацетилхолин и т. д.).
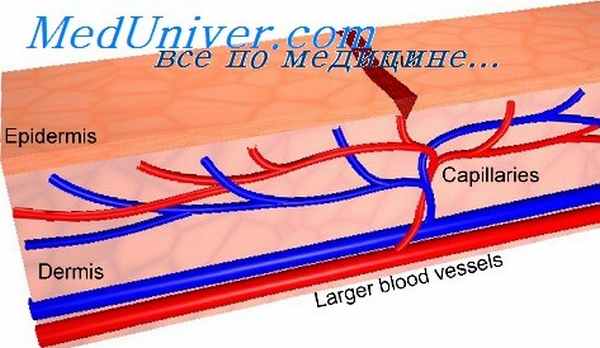
Кровеносные капилляры
Кровеносные капилляры содержат эндотелиоциты, лежащие на базальной мембране. Эндотелий имеет аппарат для обмена веществ, способен вырабатывать большое количество биологически активных факторов, в том числе эндотелины, оксид азота, противосвертывающие факторы и т.д., контролирующие сосудистый тонус, проницаемость сосудов. Тесно прилежат к сосудам адвентициальные клетки. В образовании базальных мембран капилляров принимают участие перициты, которые могут находиться в расщеплении мембраны.
Различают капилляры:
Соматического типа. Диаметр просвета 4-8 мкм. Эндотелий непрерывный, не фенестрирован, с обилием плотных, десмосомальных, черепичных интердигитирующих и щелевидных контактов. Базальная мембрана непрерывная, хорошо выражена. Хорошо развит слой перицитов. Имеются адвентициальные клетки.
Синусоидного типа. Диаметр просвета более 12 мкм. Эндотелиальный слой прерывистый. Эндотелиоциты образуют поры, люки, фенестры. Базальная мембрана прерывистая или отсутствует. Перицитов нет.
Артериолы и прекапилляры.
Артериолы имеют диаметр просвета до 50 мкм. Их стенка содержит 1-2 слоя гладких миоцитов. Эндотелий удлинен по ходу сосуда. Его поверхность ровная. Клетки характеризуются хорошо развитым цитоскелетом, обилием десмосомальных, замковых, черепичных контактов.
Перед капиллярами артериола суживается и переходит в прекапилляр. Прекапилляры имеют более тонкую стенку. Мышечная оболочка представлена отдельными гладкими миоцитами.
Посткапилляры и венулы.
Посткапилляры, имеют просвет меньшего диаметра, чем у венул. Строение стенки сходно со строением венулы.
Венулы имеют диаметр до 100 мкм. Внутренняя поверхность неровная. Цитоскелет развит слабее. Контакты, в основном простые, в «стык». Нередко эндотелий выше, чем в других сосудах микроциркуляторного русла. Через стенку венулы проникают клетки лейкоцитарного ряда, в основном в зонах межклеточных контактов. Наружные слои по особенностям строения аналогичны капиллярам.
Артериоло-венулярные анастомозы.
Кровь может поступать из артериальной систем в венозную, минуя капилляры, через артериоло-венулярные анастомозы (АВА). Выделяют истинные АВА (шунты) и атипичные АВА (полушунты). В полушунтах приносящий и выносящий сосуды соединены через короткий, широкий капилляр. В результате в венулу попадает смешанная кровь. В истинных шунтах обмена между сосудом и органом не происходит и в вену попадает артериальная кровь. Истинные шунты подразделяются на простые (один анастомоз) и сложные (несколько анастомозов). Можно выделить шунты без специальных запирательных устройств (роль сфинктера играют гладкие миоциты) и со специальным сократительным аппаратом (эпителиоидные клетки, которые при набухании сдавливают анастомоз, закрывая шунт).
Лимфатические сосуды.
Лимфатические сосуды представлены микрососудами лимфатической системы (капиллярами и посткапиллярами), внутриорганными и внеорганными лимфатическими сосудами.
Лимфатические капилляры начинаются в тканям слепо, содержат тонкий эндотелий и истонченную базальную мембрану.
В стенке средних и крупных лимфатических сосудов имеется эндотелий, подэндотелиальный слой, мышечная оболочка и адвентициальная. По строению оболочек лимфатический сосуд напоминает вену мышечного типа. Внутренняя оболочка лимфатических сосудов формирует клапаны, которые являются неотьемлемым атрибутом всех лимфатических сосудов после капиллярного отдела.
Клиническое значение.
В организме к атеросклерозу наиболее чувствительны артерии и особенно эластического и мышечно-эластического типов. Это связано с гемодинамикой и диффузным характером трофического обеспечения внутренней оболочки, значительным ее развитием в этих артериях.
В венах клапанный аппарат наиболее развит в нижних конечностях. Это значительно облегчает движение крови против градиента гидростатического давления. Нарушение структуры клапанного аппарата приводит к грубому нарушению гемодинамики, отекам и варикозному расширению нижних конечностей.
Гипоксия и низкомолекулярные продукты разрушения клеток и анаэробного гликолиза являются одними из самых мощных факторов стимулирующих формирование новых кровеносных сосудов. Таким образом, области воспаления, гипоксии и т. д., характеризуются последующим бурным ростом микрососудов (ангиогенезом), что обеспечивает восстановление трофического обеспечения поврежденного органа и его регенерацию.
Антиангиогенные факторы, препятствующие росту новых сосудов, по мнению ряда современных авторов, могли бы стать одной из эффективных противоопухолевых групп препаратов. Блокируя рост сосудов в быстро растущие опухоли, врачи, тем самым, могли бы вызвать гипоксию и гибель раковых клеток.
Строение различных сосудов.
Для более детального ознакомления с его структурами рекомендуем заполнить схему в соответствии с предложенными обозначениями.
5. Микроциркуляторное русло включает в себя следующие компоненты: артериолы, прекапилляры, капилляры, посткапилляры, венулы, артериоло-венулярные анастомозы.
В микроциркуляторном русле различают три звена: артериальное (артериолы прекапилляры), капиллярное и венозное (посткапилляры, собирательные и мышечные венулы).
Артериолы имеют диаметр 50—100 мкм. В их строении сохраняются три оболочки, но они выражены слабее, чем в артериях. В области отхождения от артериолы капилляра находится гладкомышечный сфинктер, который регулирует кровоток. Этот участок называется прекапилляром.
Капилляры — это самые мелкие сосуды, они различаются по размерам на:
узкий тип 4—7 мкм;
обычный или соматический тип 7—11 мкм;
синусоидный тип 20—30 мкм;
лакунарный тип 50—70 мкм.
В их строении прослеживается слоистый принцип. Внутренний слой образован эндотелием. Эндотелиальный слой капилляра — аналог внутренней оболочки. Он лежит на базальной мембране, которая вначале расщепляется на два листка, а затем соединяется. В результате образуется полость, в которой лежат клетки перициты. На этих клетках на этих клетках заканчиваются вегетативные нервные окончания, под регулирующим действием которых клетки могут накапливать воду, увеличиваться в размере и закрывать просвет капилляра. При удалении из клеток воды они уменьшаются в размерах, и просвет капилляров открывается. Функции перицитов:
изменение просвета капилляров;
источник гладкомышечных клеток;
контроль пролиферации эндотелиальных клеток при регенерации капилляра;
синтез компонентов базальной мембраны;
Базальная мембрана с перицитами — аналог средней оболочки. Снаружи от нее находится тонкий слой основного вещества с адвентициальными клетками, играющими роль камбия для рыхлой волокнистой неоформленной соединительной ткани.
Для капилляров характерна органная специфичность, в связи с чем выделяют три типа капилляров:
капилляры соматического типа или непрерывные, они находятся в коже, мышцах, головном мозге, спинном мозге. Для них характерен непрерывный эндотелий и непрерывная базальная мембрана;
капилляры фенестрированного или висцерального типа (локализация — внутренние органы и эндокринные железы). Для них характерно наличие в эндотелии сужений — фенестр и непрерывной базальной мембраны;
капилляры прерывистого или синусоидного типа (красный костный мозг, селезенка, печень). В эндотелии этих капилляров имеются истинные отверстия, есть они и в базальной мембране, которая может вообще отсутствовать. Иногда к капиллярам относят лакуны - крупные сосуды со строением стенки как в капилляре (пещеристые тела полового члена).
Венулы делятся на посткапиллярные, собирательные и мышечные. Посткапиллярные венулы образуются в результате слияния нескольких капилляров, имеют такое же строение, как и капилляр, но больший диаметр (12—30 мкм) и большое количество перицитов. В собирательных венулах (диаметр 30—50 мкм), которые образуются при слиянии нескольких посткапиллярных венул, уже имеются две выраженные оболочки: внутренняя (эндотелиальный и подэндотелиальный слои) и наружная — рыхлая волокнистая неоформленная соединительная ткань. Гладкие миоциты появляются только в крупных венулах, достигающих диаметра 50 мкм. Эти венулы называются мышечными и имеют диаметр до 100 мкм. Гладкие миоциты в них, однако, не имеют строгой ориентации и формируют один слой.
Артериоло-венулярные анастомозы или шунты — это вид сосудов микроциркуляторного русла, по которым кровь из артериол попадает в венулы, минуя капилляры. Это необходимо, например, в коже для терморегуляции. Все артериоло-венулярные анастомозы делятся на два типа:
истинные — простые и сложные;
атипичные анастомозы или полушунты.
В простых анастомозах отсутствуют сократительные элементы, и кровоток в них регулируется за счет сфинктера, расположенного в артериолах в месте отхождения анастомоза. В сложных анастомозах в стенке есть элементы, регулирующие их просвет и интенсивность кровотока через анастомоз. Сложные анастомозы делятся на анастомозы гломусного типа и анастомозы типа замыкающих артерий. В анастомозах типа замыкающих артерий во внутренней оболочке имеются скопления расположенных продольно гладких миоцитов. Их сокращение приводит к выпячиванию стенки в виде подушки в просвет анастомоза и закрытию его. В анастомозах типа гломуса (клубочек) в стенке есть скопление эпителиоидных Е-клеток (имеют вид эпителия), способных насасывать воду, увеличиваться в размерах и закрывать просвет анастомоза. При отдаче воды клетки уменьшаются в размерах, и просвет открывается. В полушунтах в стенке отсутствуют сократительные элементы, ширина их просвета не регулируется. В них может забрасываться венозная кровь из венул, поэтому в полушунтах, в отличии от шунтов, течет смешанная кровь. Анастомозы выполняют функцию перераспределения крови, регуляции артериального давления.
6. Лимфатическая система проводит лимфу от тканей в венозное русло. Она состоит из лимфокапилляров и лимфососудов. Лимфокапилляры начинаются слепо в тканях. Их стенка чаще состоит только из эндотелия. Базальная мембрана обычно отсутствует или слабо выражена. Для того, чтобы капилляр не спадался, имеются стропные или якорные филаменты, которые одним концом прикрепляются к эндотелиоцитам, а другим вплетаются в рыхлую волокнистую соединительную ткань. Диаметр лимфокапилляров равен 20—30 мкм. Они выполняют дренажную, функцию: всасывают из соединительной ткани тканевую жидкость.
Лимфососуды делятся на интраорганные и экстраорганные, а также главные (грудной и правый лимфатические протоки). По диметру они делятся на лимфососуды малого, среднего и крупного калибра. В сосудах малого диаметра отсутствует мышечная оболочка, и стенка состоит из внутренней и наружной оболочек. Внутренняя оболочка состоит из эндотелиального и подэндотелиального слоев. Подэндотелиальный слой постепенно, без резких границ. Переходит в рыхлую волокнистую неоформленную соединительную ткань наружной оболочки. Сосуды среднего и крупного калибра имеют мышечную оболочку и по строению похожи на вены. В крупных лимфососудах есть эластические мембраны. Внутренняя оболочка формирует клапаны. По ходу лимфососудов находятся лимфоузлы, проходы через которые, лимфа очищается и обогащается лимфоцитами.
Эндотелиоциты прекапилляров. Посткапилляры и венулы
Нами современными методами исследования на значительном материале толстой кишки у человека (162 препарата) в онтогенезе установлено, что в подслизистой основе все звенья микроциркуляторного русла (МЦР): артериола, прекапилляр, посткапилляр, венула более плотно расположена на 1 мм кв. и имеют больше поперечник, чем в других слоях. Наиболее интенсмивно МЦР выражено во всех частях толстой кишки у детей I периода, в юношеском и I зрелом возрасте. Возрастные изменения начинаются со II периода зрелого возраста (35-60 лет).
Морфология к началу века нуждается в тщательном изучении сосудистого русла и иммунных органов пищеварительной системы, как актуальной проблемы (1,2,3,4,6,7,10,11,12,13).
Понимание морфологических механизмов регулирования внутриорганного кровотока возможно лишь на основе достаточно полной количественной информации о состоянии кровеносного русла (10).
Установлено, что к 4-месячному возрасту у плодов человека в подвздошно-слепокишечном отделе в заслонке обнаруживается большое количество сосудов микроциркуляторного русла. Артериолы подслизистой основы имели диаметр 17,2+0 мкм, капилляры - 5,0+1,3 мкм. Количество венул в 2 раза больше чем артериол. Эндотелиоциты капилляров имеют округлую и овальную форму. Вокруг сосудов микроциркуляторного русла много клеток лимфоидного ряда, в основном лимфоциты. Вокруг гемокапилляров лимфоциты в один ряд, а вокруг артериол и венул в два ряда. С возрастом диаметр сосудов увеличивается (14).
Калибр сосудов, их плотность , форма эндотелиальных клеток зависят от многих факторов, действующих на кишечную стенку и ее гемоциркуляторное русло. Как отмечают (8) такие изменения связаны с кровяным давлением, эластичностью сосудов и их стенок, функцией, интерстициальным транспортом продуктов метаболизма и т.д.
Учитывая недостаточную изученность и важность анатомии микроциркуляторного русла толстой кишки, мы задались целью изучить этот вопрос.
Последнее одно- и два десятилетия являются ареной успешных исследований, новых технологических поисков в ангиологии, успешных внедрений в микрохирургию, эндоскопию, клиническую лимфологию, гастроэнтерологию. Глубокая разработка морфологии сосудистого бассейна тонкой и толстой кишки основа для новых поисков разработок в теоретической и клинической гастроэнтерологии и смешанных дисциплинах. Из сказанного вытекает и общий план строения системы микроциркуляции, в состав которой входят не только сосудистые коммуникации, составляющие русло микроциркуляторного крово- и лимфотока, но и субмикроскопические пути трансмурального и внесосудистого транспорта, используемые микромолекулами для обеспечения взаимодействия между кровью, интерстициальной жидкостью, лимфой и органными клетками (8).
Серьезного внимания заслуживают данные о строении стенки сосудов в связи с гистопографией мышечных клеток, коллагеновых и эластических волокон тонкой кишки. Об активной роли на примере миоцитов кишечника указано в работах (15,16,17,18) отмечающих их связь по типу нексусов.
Добытые лимфологами морфо- функциональные данные с успехом применяют в комплексном лечении острых хирургических заболеваний органов брюшной полости, эхографии и диагностике поражений абдоминальных лимфатических узлов, печени и селезенки при злокачественных лимфомах, эндоэкологии (3,4,9).
На важность и актуальность изучения сосудистого русла писал (5) «С нашей точки зрения наибольшего внимания заслуживают исследования архитектуры сосудистого русла внутри органов, где сосредоточены сложнейшие процессы обменных взаимоотношений крови и ткани. Гемодинамические особенности находятся в теснейшей связи с общей активностью животного, со всей экологической характеристикой его организма в целом».
Материалом нашего исследования служили 162 трупа различного возраста и пола, умерших от травм и о болезни, причины которых не связаны с заболеваниями органов желудочно-кишечного тракта и сердечно-сосудистой системы.
Использованы анатомо-гистологические исследования интерстициальная инъекция сосудов , полихромная наливка сосуда, импрегнация кровеносных сосудов, окраска по ван Гизон, гематоксилин-эозином, стат. обработка на компьютере.
Нами на значительном материале толстой кишки у человека в онтогенезе установлено, что в подслизистои основе все звенья микроциркуляторного русла (МЦР): артериол , прекапилляр, гемокапилляр, посткапилляр, венул более плотно расположена на 1 кв.мм и имеет больше поперечник, чем в других слоях.
Наиболее интенсивно МЦР выражено во всех частях толстой кишки у детей I периода, в юношеском и 1 зрелом возрасте. Возрастные инволюционные изменения начинаются со II периода зрелого возраста (35-60 лет).
При морфометрических исследованиях более выражено, микроциркуляторное русло (МЦР) в слепой и восходящей ободочной кишке по сравнению с другими отрезками толстой кишки (таблица 1-6).
Полученные нами данные свидетельствуют что в онтогенезе у человека МЦР в толстой кишке развивается гетерохронно и эти особенности необходимо учитывать при вмешательствах на толстой кишке (резекция, непроходимость, анастомозы, УЗИ,эндоскопия, колоноскопия и т.д.) .
Таблица 1. Мофрометрия (в мкм) МЦР подслизистои основы слепой кишки у человека
Эндотелиоциты прекапилляров. Посткапилляры и венулы
Эндотелиоциты прекапилляров. Посткапилляры и венулы
Основным элементом стенки капилляров являются эндотелиоциты, которые располагаются на непрерывной или прерывистой базальной мембране (В.А.Шахламов, 1971; Folkow, Neil, 1976). По ходу части капилляров выявляются перициты, окруженные структурами базальной мембраны. Число эндотелиоцитов, ограничивающих просвет капилляра, не превышает 1-2. Ядра эндотелиальных клеток размещаются в капиллярах либо в шахматном порядке (на значительном или близком расстоянии друг от друга), либо друг против друга. Из капилляров формируются капиллярные конструкции, называемые сетями.
Различают соматические, висцеральные и синусоидные капилляры, отличающиеся по строению эндотелиоцитов и базальной мембраны (В.А.Шахламов, 1971; Я.Л.Караганов, Н.В.Кердиваренко, В.Н.Левин, 1982). В частности, синусоидные капилляры характеризуются широким просветом, прерывистостью эндотелиальной выстилки и отсутствием на отдельных участках базальной мембраны. Внутренний диаметр капилляров разного типа колеблется от 3-5 до 30-40 мкм.
Посткапилляры образуются при слиянии капилляров. Это короткие микрососуды, мало чем отличающиеся по структуре от капилляров. Просвет посткапилляров ограничивается 4-6 эндотелиоцитами, покоящимися на непрерывной базальной мембране с замурованными в ней перицитами. Снаружи к базальной мембране прилежат коллагеновые протофибриллы. В случае ветвления посткапилляров образуется сеть из посткапиллярных венул. Диаметр посткапилляров варьирует от 8 до 30 мкм.
Венулы представляют собой последнее звено гемомикроциркуляторного русла. В зависимости от наличия или отсутствия в их стенке гладкомышечных клеток они подразделяются на собирательные и мышечные. Стенка венул состоит из эндотелиоцитов, базальной мембраны и адвентиции, включающей в себя основное межуточное вещество, коллагеновые фибриллы, звездчатые клетки, окутанные элементами собственной базальной мембраны, и фибробласты. Rhodin (1968) рассматривает звездчатые клетки как примитивные миоциты, дифференцирующиеся из перицитов.
Часть венул снабжена клапанами в виде складок из эндотелиальных клеток (В.В.Куприянов, Я.Л.Караганов, В.И.Козлов, 1975). В стенке мышечных венул обнаруживаются единичные сформированные миоциты, характеризующиеся неупорядоченным расположением по отношению к длине микрососуда и малым содержанием миофиламентов (В.В.Куприянов, Я.Л.Караганов, В.И.Козлов, 1975; Rhodin, 1968; Саго, Pedley, Schroter, Seed, 1981). В отдельных венулах миоциты образуют гладкомышечные муфты (жомы) или сфинктеры (В.В.Куприянов, Я. Л.Караганов, В.И.Козлов, 1975). Венулы на различных уровнях замыкаются венулярными анастомозами. Диаметр венул находится в пределах 50-100 мкм.
Артериолярное звено гемомикроциркуляторного русла соединяется с венулярным посредством артериоловенулярных анастомозов по типу бок в бок или конец в конец (прямой переход артериолы в венулу). Артериоловенулярные анастомозы подразделяются на шунты и полушунты (В.В.Куприянов, Я.Л.Караганов, В.И.Козлов, 1975; Я.Л.Караганов, Н.В.Кердиваренко, В.Н.Левин, 1982). По первым из артериол в венулы сбрасывается чистая артериальная кровь, а по вторым - смешанная, поскольку полушунты содержат капиллярный фрагмент, через который между кровью и тканевой жидкостью происходит частичный обмен питательными веществами, продуктами метаболизма и газами.
Как шунты, так и полушунты могут быть с регулируемым (перемежающимся) и нерегулируемым (постоянным) кровотоком. Артериоловенулярные анастомозы с регулируемым кровотоком снабжены гладкомышечными запирательными механизмами. В одних случаях гладкие миоциты устанавливаются на всем протяжении анастомоза, т.е. от артериолы до венулы, а в других - только в артериальном сегменте. Артериальный сегмент анастомоза имеет строение артериолы, а венозный - венулы. Правда, эластические элементы в артериальном сегменте шунта отсутствуют. Артериоловенулярные анастомозы с нерегулируемым кровотоком построены по типу венулярных микрососудов.
Нередко между близко расположенными артериолами и венулами выявляются короткие прямые капилляры. Это так называемые временные анастомозы (полушунты). Высказывается предположение, что на основе таких магистральных кровеносных капилляров иногда формируются типичные артериоловенулярные анастомозы (В.В.Куприянов, Я.Л.Караганов, В.И.Козлов, 1976; Я.Л.Караганов, Н.В.Кердиваренко, В.Н.Левин, 1982). С другой стороны их удлинение, разделение и соединение может привести к образованию капиллярной сети.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Эндотелиоциты прекапилляров. Посткапилляры и венулы
Лимфатические посткапилляры проходят от метаболических блоков с лимфатическими капиллярами до лимфатических сосудов первого порядка в контурном пучке микрорайона микроциркуляторного русла, чаще около собирательных венул или на разном удалении от них.
В.В. Куприянов [2] считал, что лимфатические капилляры (ЛК) находятся около кровеносных капилляров, а лимфатические посткапилляры (ЛПК) сопровождают венулы, по мнению Ю.Е. Выренкова [1] - посткапиллярные венулы. Противоречивость сведений о топографии ЛПК и строении микроциркуляторного русла (МЦР) побудили меня вначале изучить строение гемоМЦР [4],
а затем - топографию лимфатических микрососудов в микрорайонах МЦР [5]. В этой статье представлены дополнительные материалы о топографии ЛПК в брыжейке тонкой кишки.
Материал и методы
Строение МЦР в брыжейке тонкой кишки 15 собак изучено мной на:
1) тотальных препаратах брыжейки, импрегнированных азотнокислым серебром или окрашенных квасцовым гематоксилином;
2) ерийных гистологических срезах брыжейки толщиной 7 мкм, окрашенных пикрофуксином по Ван Гизон.
Результаты и их обсуждение
Ранее я уже сообщал, что ЛПК I порядка с эндотелиальными стенками входят в состав сети или служат продолжением одиночных ЛК около или на уровне, сбоку от посткапиллярной венулы. ЛПК различным образом идут от метаболических блоков МЦР (прекапилляр - капилляры - посткапиллярная венула) к контурным пучкам микрорайона МЦР. В их состав входят лимфатические сосуды (ЛС) I порядка, магистральные артериола и венула(ы). Надблоковые, сетевые или метаболические ЛПК (I порядка) переходят в надсетевые или транспортные ЛПК (II порядка), которые приобретают очень тонкую адвентициальную оболочку и залегают вдоль собирательной венулы, в одном пучке с терминальной артериолой или без нее. В конечном счете ЛПК переходят в ЛС I порядка с немногими гладкими миоцитами в стенках, не формирующими сплошной слой. На гистологических срезах брыжейки (рис. 1-5) показаны взаимоотношения разных ЛПК с артериолами и венулами. Истоки надсетевого ЛПК обычно теряются в метаболических блоках и на тотальных препаратах, импрегнированных серебром, и на гистологических срезах. На некоторых срезах мне удалось наблюдать следующую терминальную артериоло-венулярную петлю: от мелкой терминальной артериолы с одним плотным слоем поперечных миоцитов отходит прекапиллярная артериола с редкими мелкими миоцитами или метартериола (по терминологии B. Zweifach); от нее отклоняется первичная собирательная венула и формирует дугу. Между ними лежит цепь гораздо более мелких микрососудов: [прекапилляр -
магистральный капилляр - посткапиллярная венула], причем в окружении кровеносных капилляров (пересекает их сеть). Цепь, соединяющая венулярную дугу с метартериолой, или по крайней мере магистральный капилляр в ее составе представляет собой центральный канал B. Zweifach. Надсетевой ЛПК начинается на уровне начала прекапиллярной артериолы, ее сближения с собирательной венулой и может лежать на всем или части своего протяжения рядом с собирательной венулой и терминальной артериолой или пересекать их пучок по своему ходу или по направлению. Стенка ЛПК очень тонкая, особенно в его начале, вблизи от метаболических блоков: адвентициальную оболочку обнаружить на срезе не удается, ядра эндотелиоцитов располагаются на значительном удалении друг от друга, клетки соединяются тонкими цитоплазматическими отростками. По мере приближения к контурному пучку микрорайона МЦР просвет ЛПК расширяется, а стенка ЛПК утолщается: ядра эндотелиоцитов размещаются плотнее, прослеживаются ядра редких соединительнотканных клеток. Очень тонкие створки клапана в ЛПК имеют чаще не ровные, как в ЛС, а извитые контуры, порой вид гроздевидных разрастаний эндотелия, как это описывают в ЛС рептилий [3].
Рис. 1. Брыжейка тонкой кишки собаки, срез.
а ‒ лимфатический посткапилляр (1) проходит сквозь сети соединительнотканных волокон и кровеносных капилляров, входит в пучок с магистральными венулой (3) и артериолой (4). Выше еще один лимфатический посткапилляр (2) входит в пучок магистральных кровеносных микрососудов; б ‒ фрагмент среза при большем увеличении. Пикрофуксин. Ув.: А - 150; Б - 300
Рис. 2. Брыжейка тонкой кишки собаки, срез: 1 - вторичная собирательная венула;
2 - терминальная артериола;
3 - лимфатический посткапилляр;
4 - магистральная артериола.
Пикрофуксин. Ув. 300
Рис. 3. Брыжейка тонкой кишки собаки, срез: 1,2 - магистральная и терминальная артериолы; 3 - вторичная собирательная венула; 4 - лимфатический посткапилляр;
5 - его устье (впадение в лимфатический сосуд). Пикрофуксин. Ув. 300
Рис. 4. Брыжейка тонкой кишки
собаки, срез:
1 - клапан лимфатического посткапилляра, «подвешенного» к петлям микрососудисто-волоконной сети (с нутритивными кровеносными капиллярами); 2,3 - терминальная и прекапиллярная артериолы.
Пикрофуксин. Ув. 500
Рис. 5. Брыжейка тонкой кишки собаки, срез:
1 - прекапиллярная артериола, от которой отходит прекапилляр; 2 - главный канал (магистральный капилляр), переходящий в посткапиллярную венулу; 3,4 - первичная и вторичная собирательные венулы; 5 - петли микрососудисто-волоконной сети; 6 - лимфатический посткапилляр и его клапан. Пикрофуксин. Ув. 300
Заключение
ЛПК проходят от метаболических блоков с ЛК до ЛС I порядка в контурном пучке микрорайона МЦР различным образом, чаще около собирательных венул (сателлитные ЛПК) или на разном удалении от них (аберрантные ЛПК) [5]. Топография ЛПК даже на территории одного микрорайона МЦР изменчива. Но в любом случае в указанном направлении стенка ЛПК утолщается за счет как эндотелия, так и присоединяющейся соединительной ткани около или на уровне терминальных
артериол.
Читайте также:
