Идиопатические телеангиэктазии
Добавил пользователь Владимир З. Обновлено: 29.01.2026
Цель. Оценка возможностей ОКТ-ангиографии в изучении патогенеза, диагностике и мониторинге макулярных телеангиэктазий различного генеза у детей и подростков. Материал и методы. Нами было обследовано и пролечено 4 ребенка в возрасте от 12 до 17 лет с макулярными телеангиэктазиями идиопатическими (2 ребенка), а также развившимися на фоне болезнь Коатса (1 ребенок) и диабетической ретинопатии (1 ребенок). Обследование включало стандартный офтальмологический осмотр, а также проведение оптической когерентной томографии и ОКТ-ангиографии (RS-3000 Advance AngioSca; Nidek, Japan). Двоим детям была проведена транспупиллярная лазеркоагуляция телеангиэктазий (2 и 3 сеанса), двоим выполнена интравитрельная инъекция ингибитора ангиогенеза. Результаты. Офтальмоскопически у всех детей микроаневризмы локализовались в макулярной и парамакулярной зонах и сопровождались развитием ретинального отека. По данным ОКТ-ангиографии, у всех детей имелись патологические изменения структуры (микроаневризмы, аномалии ветвления сосудов, изменение плотности сосудистого рисунка) поверхностного и, в большей степени, глубокого капиллярных сплетений сетчатки. В результате проведенного лечения у 3 детей (в 4-х глазах) клинически наблюдалось уменьшение числа микроаневризм. По данным ОКТ у этих пациентов отмечалась положительная динамика в виде уменьшения высоты ретинального отека на величину от 49 до 320 мкм, по данным ОКТ-ангиографии выявлялось уменьшение числа микроаневризм в поверхностном и, особенно, в глубоком сплетении, а у ребенка с диабетической ретинопатией отмечалось также и некоторое увеличение сосудистой плотности глубокого капиллярного сплетения. Заключение. По данным ОКТ-ангиографии, развитие макулярных телеангиэктазий у детей сопровождается преимущественными изменениями глубокого капиллярного сплетения сетчатки, что свидетельствует о патогенетическом значении нарушений микроциркуляции на данном уровне. Метод также полезен в мониторинге заболевания.
Ключ. слова
Об авторах
ФГБУ “Московский НИИ глазных болезней им. Гельмгольца” Минздрава России 105062, Москва, РФ канд. мед. наук
Список литературы
Nowilaty S.R., Al-Shamsi H.N., Al-Khars W. Idiopathic juxtafoveolar retinal telangiectasis: a current review. Middle East Afr. J. Ophthalmol. 2010; 17: 224-41.
Baz Ö., Yılmaz I., Alagöz C., Demircan A., Perente I., Özkaya A., Taşkapılı M. Efficacy of Intravitreal Bevacizumab in Treatment of Proliferative Type 2 Idiopathic Juxtafoveal Telangiectasia. Turk. J. Ophthalmol. 2017; 47: 144-8. DOI: 10.4274/tjo.04874.
Özkaya A., Yazıcı A.T., Demirok A. Jukstafoveal Telenjiektaziler. Ret.-Vit. 2012; 20: 13-21.
Gass J.D., Blodi B.A. Idiopathic juxtafoveolar retinal telangiectasis. Update of classification and follow-up study. Ophthalmology. 1993; 100(10): 1536-46.
Yannuzzi L.A., Bardal A.M., Freund K.B., Chen K.J., Eandi C.M., Blodi B. Idiopathic macular telangiectasia. Arch. Ophthalmol. 2006; 124: 450-60.
Nowilaty S.R., Al-Shamsi H.N., Al-Khars W. Idiopathic juxtafoveolar retinal telangiectasis: a current review. Middle East Afr. J. Ophthalmol. 2010; 17: 224-41.
Alldredge C.D., Garretson B.R. Intravitreal triamcinolone for the treatment of idiopathic juxtafoveal telangiectasis. Retina. 2003; 23:113-6.
Raza S., Toklu Y., Anayol M.A., Şimşek Ş., Özkan B., Altıntaş A.K. Comparison between efficacy of triamcinolone acetonide and bevacizumab in a case with type 2A idiopathic parafoveal telangiectasia. Turk. J. Ophthalmol. 2011; 41: 6-9.
Kashani A.H., Chen C.L., Gahm J.K., Zheng F., Richter G.M., Rosenfeld P.J., Shi Y., Wang R.K. Optical coherence tomography angiography: A comprehensive review of current methods and clinical applications. Prog. Retin. Eye Res. 2017; 60: 66-100. doi: 10.1016/j.preteyeres.2017.07.002.
Телеангиэктазии нижних конечностей при идиопатической артериальной гипотензии у молодых женщин Текст научной статьи по специальности «Клиническая медицина»
Аннотация научной статьи по клинической медицине, автор научной работы — Баев Валерий Михайлович, Самсонова Оксана Александровна, Агафонова Татьяна Юрьевна
Похожие темы научных работ по клинической медицине , автор научной работы — Баев Валерий Михайлович, Самсонова Оксана Александровна, Агафонова Татьяна Юрьевна
Клинические и гемодинамические особенности венозного кровообращения нижних конечностей у молодых женщин с идиопатической артериальной гипотензией
Боли в ногах при артериальной гипотензии в сочетании с хроническими заболеваниями вен у молодых женщин
Хронические заболевания вен нижних конечностей снижают качество жизни и работоспособность молодых женщин с идиопатической артериальной гипотензией
Клинические особенности хронических заболеваний вен нижних конечностей у мужчин с артериальной гипертензией
LOWER EXTREMITY TELANGIECTASIAS WITH IDIOPATHIC ARTERIAL HYPOTENSION IN YOUNG WOMEN
The objective of this paper is to study the incidence of visual signs of chronic lower extremity disorders with idiopathic arterial hypotension in young women . Materials and Methods. The study enrolled 72 women with idiopathic arterial hypotension (SBP 61-98 mm Hg) and 37 women with normal blood pressure (SBP 120-129 mm Hg). All women were in the age range of 18 to 33. The authors considered sign symptoms of chronic lower extremity disorders according to Comprehensive Classification System for Chronic Venous Disorders (CEAP) beginning with C0 (no visible or palpable signs of venous disease) up to C6 (active venous ulcer). Statistical analysis was performed using the software package Statistica 6.1. The disparity rate was evaluated using a chi-square test. The result was considered significant when р
Текст научной работы на тему «Телеангиэктазии нижних конечностей при идиопатической артериальной гипотензии у молодых женщин»
УДК 616.12-008.331.4-06:616.16-007.64-053.7-055.2 DOI 10.23648/UMBJ.2017.25.5248
ТЕЛЕАНГИЭКТАЗИИ НИЖНИХ КОНЕЧНОСТЕЙ ПРИ ИДИОПАТИЧЕСКОЙ АРТЕРИАЛЬНОЙ ГИПОТЕНЗИИ
У МОЛОДЫХ ЖЕНЩИН
В.М. Баев, О.А. Самсонова, Т.Ю. Агафонова
ФГБОУ ВО «Пермский государственный медицинский университет им. академика Е.А. Вагнера»
Минздрава России, г. Пермь, Россия
Цель работы - изучить частоту визуальных признаков хронических заболеваний вен нижних конечностей при идиопатической артериальной гипотензии у молодых женщин. Материалы и методы. Обследованы 72 женщины с идиопатической артериальной гипотен-зией (САД 61-98 мм рт. ст.) и 37 женщин с нормальным артериальным давлением (САД 120-129 мм рт. ст.). Возраст женщин - от 18 до 33 лет. Учитывали объективные видимые признаки хронических заболеваний вен нижних конечностей по комплексной системе классификации хронических заболеваний вен (CEAP) от класса СО (нет видимых или пальпируемых признаков заболевания вен) до класса С6 (активная венозная язва). Статистический анализ выполняли в программе Statistica 6.1. Различие долей оценивали по критерию х2, достоверными считали отличия при р
Результаты. У 30 % молодых женщин с идиопатической артериальной гипотензией диагностирован признак хронических заболеваний вен - ретикулярный варикоз/телеангиэктазии, что в два раза чаще, чем при нормальном артериальном давлении. Этот факт указывает на высокий риск развития хронических заболеваний вен при низком артериальном давлении. Предполагаем, что идиопатическую артериальную гипотензию и хронические заболевания вен необходимо рассматривать как ассоциированные заболевания. Их объединяет важный признак - низкий сосудистый тонус. Кроме этого, сходство отмечается по роли наследственности в развитии обоих заболеваний, гендерной приверженности (чаще страдают женщины) и усугублению проблем со здоровьем при беременности и родах.
Заключение. У женщин с идиопатической артериальной гипотензией выявлена повышенная частота ретикулярного варикоза/телеангиэктазии - начальных признаков хронического заболевания вен нижних конечностей.
Ключевые слова: молодые женщины, хронические заболевания вен, идиопатическая артериальная гипотензия.
Введение. Низкое артериальное давление регистрируют у 56 % населения при суточном мониторировании. 70 % молодых женщин с артериальной гипотензией имеют проблемы со здоровьем [1, 2]. Низкое артериальное давление характеризуется структурно-функциональными изменениями сердца и сосудов, дисбалансом автономной нервной системы 4. Остается мало изученным состояние венозного кровотока нижних конечностей при артериальной гипотензии, особенно это касается признаков хронических заболеваний вен (ХЗВ) у молодых женщин [6, 7].
Цель исследования. Изучение объективных признаков ХЗВ нижних конечностей
и их частоты при идиопатической артериальной гипотензии (ИАГ) у молодых женщин.
Материалы и методы. Объект исследования - женщины с ИАГ. Предмет исследования - объективные внешние признаки ХЗВ нижних конечностей. Объем исследования -72 чел. Критерии включения: добровольцы женского пола с ИАГ, возраст - от 18 до 33 лет. Критерии исключения: наличие дис-плазии соединительной ткани, онкологические заболевания, сахарный диабет, гипотиреоз, недостаточность коры надпочечников, ревматические болезни, анемии, врожденные заболевания сердца и сосудов, оперированные сердце и сосуды, наркомания, острые
инфекционные заболевания, ожирение, беременность любого срока. Дизайн, протокол исследования и информированное согласие пациента на участие в исследовании были утверждены этическим комитетом Пермского государственного медицинского университета им. ак. Е.А. Вагнера Минздрава России (протокол № 3 от 25 марта 2015 г.). Все добровольцы дали письменное согласие на обследование. Исследование выполнено в рамках ежегодного диспансерного медицинского
осмотра, проводимого поликлиникой ПГМУ. Тип исследования - поперечный, нерандомизированный. Период исследования - сентябрь-декабрь 2015 г.
В исследовании приняли участие две группы: тестовая группа (с ИАГ) включала 72 чел., контрольная группа (с нормальным артериальным давлением) - 37 чел. Различий по возрасту, росту и частоте сердечных сокращений не было (табл. 1).
Характеристики тестовой и контрольной групп
Параметр Тестовая группа, п=72 Контрольная группа, п=37 р
Рост, см 159 (157-164) 161 (156-168) 0,79
САД, мм рт. ст. 97 (94-98) 122 (120-123) 0,00
ДАД, мм рт. ст. 64 (61-71) 79 (70-80) 0,00
Низким САД считали уровень в диапазоне 61-98 мм рт. ст. [2, 8]. Нормальное САД определяли как 120-129 мм рт. ст., нормальное ДАД - 80-84 мм рт. ст. [9]. Учитывали объективные видимые признаки ХЗВ нижних конечностей по общепризнанной международной классификации СЕАР от класса С0 до С6 и их частоту встречаемости [10]. Осмотр проводили при дневном освещении в положениях лежа и стоя.
Статистический анализ выполняли в программе Statistica 6.1 (серийный номер AXXR912E53722FA, StatSoft-Russia, 2009). Различие долей оценивали по критерию х2, достоверными считали различия при р
Более выраженные объективные изменения у молодых женщин в обеих группах нами не зафиксированы.
Частота признаков ХЗВ при объективном осмотре нижних конечностей пациентов
тестовой и контрольной групп
Объективный признак Тестовая группа, n=72 Контрольная группа, n=37 p
С0 - нет видимых или пальпируемых признаков ХЗВ 40 (70) 30 (85) 0,015
С1 - телеангиэктазии (венозные паучки) или ретикулярные вены 32 (30) 7 (15) 0,015
С2 - варикозно измененные подкожные вены 0 (0) 0 (0) -
С3 - варикоз вен и отек голени или голеностопного сустава 0 (0) 0 (0) -
С4 - трофические изменения кожи и подкожных тканей (гиперпигментация и/или варикозная экзема, липодерма-тосклероз и/или белая атрофия кожи) 0 (0) 0 (0) -
С5 - зажившая венозная язва 0 (0) 0 (0) -
С6 - открытая (активная) венозная язва 0 (0) 0 (0) -
Наличие ИАГ у молодых женщин, как мы выявили, сочетается с более частыми начальными проявлениями ХЗВ, что имеет решающее значение для ранней диагностики ХЗВ [13]. В нашем исследовании частота С1 была в 2 раза выше у молодых женщин с ИАГ, чем у женщин с нормальным артериальным давлением. Этот факт указывает на высокий риск развития ХЗВ при низком артериальном давлении. Мы предполагаем, что ИАГ и ХЗВ необходимо рассматривать как ассоциированные заболевания. Это может принести реальную практическую выгоду как в ранней диагностике ХЗВ, так и в лечении
обоих заболеваний для сохранения здоровья и социальной активности молодых женщин.
1. При объективном осмотре нижних конечностей молодых женщин с идиопатиче-ской артериальной гипотензией признаки ретикулярного варикоза/телеангиэктазии (класс С1 по СЕАР) диагностированы в 30 % случаев, что достоверно в два раза чаще, чем при нормальном артериальном давлении.
2. У женщин с идиопатической артериальной гипотензией не выявлены более тяжелые проявления ХЗВ (С2-С6).
1. Owens P.E., Lyons S.P., O 'Brien E. T. Arterial hypotension: prevalence low blood pressure in the general population using ambulatory blood pressure monitoring. Journal of Human Hypertension. 2000; 14: 243-247.
2. Baev V.M., Koryukina I.P., Kudryavtseva E.N., Koltyrina E.N., Golubina I.N., Danshina A.S., Luchnikova N.P. Low Blood Pressure in Young Women: Poor Concentration, Apathy, Acute Morning Weakness and Dyspeptic Symptoms. Middle East Journal of Scientific Research. 2013; 14 (4). Doi: 10.5829/idosi.mejsr.2013.14.4.2116.
3. Шардина Л.А., Шардин С.А., Найданова Т.А. Артериальная гипотензия: методы исследования артериального давления и клинические признаки. Справочник поликлинического врача. 2012; 11: 13-17.
4. Барсуков А.В., Васильева И.А., Каримова А.М. Артериальная гипотензия: актуальные вопросы диагностики, профилактики и лечения. СПб.: ЭЛБИ-СПб; 2012. 140.
5. Фонякин А.В., Машин В.Вл., Атаян А.С., Машин В.В., Рузов В.И. Церебральное кровообращение, неврологические и нейропсихологические расстройства при идиопатической артериальной гипотензии. Неврология, нейропсихиатрия, психосоматика. 2011; 4: 50-55.
6. Guex J.J., Rabe E., Escotto S.I., Escudero, J.R., Scuderi A., Yuwono H.S. The «C0s» patient: Worldwide results from the vein consult program. Phlebolymphology. 2012; 19 (4): 182-192.
7. Goeschen K., Schmoldt V., Pluta M., Saling E. The effect of low blood pressure on venous function during and outside of pregnancy and therapeutic consequences. Geburtshilfe Frauenheilkd. 1985; 45 (8): 525-533.
8. OwensP.E., O'Brien E.T. Hypotension - a forgotten illness? Blood Pressure Monitoring. 1996; 2: 3-14.
9. 2013 ESH/ESC Guidelines for the management of arterial hypertension: the Task Force for the management of arterial hypertension of the European Society of Hypertension (ESH) and of the European Society of Cardiology (ESC). J. Hypertens. 2013; 31 (7): 1281-1357.
10. Eklof B. Revision of the CEAP classification.10 years after its introduction in 1994. Medicographia. 2006; 2 (28): 175-180.
11. Савельева Г.М. Артериальная гипотензия. В кн.: Савельева Г.М. Акушерство. М.: Медицина; 2000: 330-332.
12. Тюрина Н.А., Парамонова Т.К., Радынова С.Б. Развитие плацентарной недостаточности на фоне нарушений системы гемостаза у беременных с хроническими заболеваниями периферических вен. Международный научно-исследовательский журнал. 2014; 9 (28): 129-130.
13. Богачев В.Ю. Хронические заболевания вен как проблема пациентов молодого возраста. Медицинский совет. 2015; 4: 62-66.
LOWER EXTREMITY TELANGIECTASIAS WITH IDIOPATHIC ARTERIAL HYPOTENSION IN YOUNG WOMEN
V.M. Baev, O.A. Samsonova, T.Yu. Agafonova
Perm State Medical University named after Academician E.A. Wagner, Perm, Russia
The objective of this paper is to study the incidence of visual signs of chronic lower extremity disorders with idiopathic arterial hypotension in young women.
Keywords: young women, chronic vein disorders, idiopathic arterial hypotension. References
1. Owens P.E., Lyons S.P., O'Brien E.T. Arterial hypotension: prevalence low blood pressure in the general population using ambulatory blood pressure monitoring. Journal of Human Hypertension. 2000; 14:243-247.
2. Baev V.M., Koryukina I.P., Kudryavtseva E.N., Koltyrina E.N., Golubina I.N., Danshina A.S., Luchnikova N.P. Low Blood Pressure in Young Women: Poor Concentration, Apathy, Acute Morning Weakness and Dyspeptic Symptoms. Middle East Journal of Scientific Research. 2013; 14 (4). Doi: 10.5829/idosi.mejsr.2013.14.4.2116.
3. Shardina L.A., Shardin S.A., Naydanova T.A. Arterial'naya gipotenziya: metody issledovaniya arterial'nogo davleniya i klinicheskie priznaki [Arterial hypotension: blood pressure diagnostic techniques and clinical signs]. Spravochnikpoliklinicheskogo vracha. 2012; 11: 13-17 (in Russian).
4. Barsukov A.V., Vasil'eva I.A., Karimova A.M. Arterial'naya gipotenziya: aktual'nye voprosy diagnostiki, profilaktiki i lecheniya [Arterial hypotension: urgent problems of diagnostics, prevention and treatment]. St. Petersburg: ELBI-SPb; 2012. 140 (in Russian).
5. Fonyakin A.V., Mashin V.Vl., Atayan A.S., Mashin V.V., Ruzov V.I. Tserebral'noe krovoobrashchenie, nevrologicheskie i neyropsikhologicheskie rasstroystva pri idiopaticheskoy arterial'noy gipotenzii [Cerebral blood circulation, neurological and neuropsychological disorders in idiopathic arterial hypotension]. Nevrologiya, neyropsikhiatriya, psikhosomatika. 2011; 4: 50-55 (in Russian).
6. Guex J.J., Rabe E., Escotto S.I., Escudero, J.R., Scuderi A., Yuwono H.S. The "C0s" patient: Worldwide results from the vein consult program. Phlebolymphology. 2012; 19 (4): 182-192.
7. Goeschen K., Schmoldt V., Pluta M., Saling E. The effect of low blood pressure on venous function during and outside of pregnancy and therapeutic consequences. Geburtshilfe Frauenheilkd. 1985; 45 (8): 525-533.
8. Owens P.E., O'Brien E.T. Hypotension - a forgotten illness? Blood Pressure Monitoring. 1996; 2: 3-14.
9. 2013 ESH/ESC Guidelines for the management of arterial hypertension: the Task Force for the management of arterial hypertension of the European Society of Hypertension (ESH) and of the European Society of Cardiology (ESC). J. Hypertens. 2013; 31 (7): 1281-1357.
10. Eklof B. Revision of the CEAP classification.10 years after its introduction in 1994. Medicographia. 2006; 2 (28): 175-180.
11. Savel'eva G.M. Arterial'naya gipotenziya [Arterial hypotension]. V kn.: Savel'eva G.M. Akusherstvo. M.: Meditsina; 2000: 330-332 (in Russian).
12. Tyurina N.A., Paramonova T.K., Radynova S.B. Razvitie platsentarnoy nedostatochnosti na fone narusheniy sistemy gemostaza u beremennykh s khronicheskimi zabolevaniyami perifericheskikh ven [The development of placental insufficiency on the background of hemostatic system disorders in pregnant women with chronic diseases of peripheral veins]. Mezhdunarodnyy nauchno-issledovatel'skiy zhurnal. 2014; 9 (28): 129-130 (in Russian).
13. Bogachev V.Yu. Khronicheskie zabolevaniya ven kak problema patsientov molodogo vozrasta [Chronic venous disease in young patients]. Meditsinskiy sovet. 2015; 4: 62-66 (in Russian).
Сосудистые звездочки
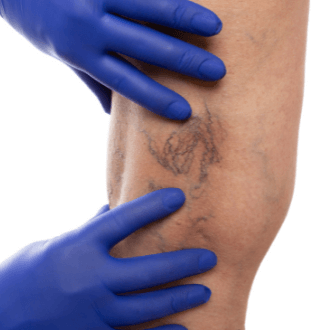
Телангиэктазии или сосудистые «звездочки» – дефекты кожи в виде «сетки» или «паутинки», которые появляются в результате расширение и переполнения мелких поверхностных сосудов. Ранее проблема считалась исключительно косметической. На сегодняшний день телеангиэктазии относятся к признакам хронической патологии вен нижних конечностей (первый класс, по классификации СЕАР). Расширение поверхностных сосудов наблюдается при многих серьезных патологиях, поэтому при выявлении «звездочек» пациенту требуется комплексное обследование. В некоторых случаях телеангиэктазии признаются идиопатическими, то есть, объективные причины их появления установить не удается.
Патологические изменения внутрикожных сосудов наблюдаются у половины взрослого населения, среди которого преобладают женщины. В возрасте до 30 лет «звездочки» выявляет у себя около 8% представительниц слабого пола, тогда как к 70 годам эти проявления имеют более 70% женщин. Образование первых телеангиэктазий пациентки отмечают с наступлением беременности. Иногда «звездочки» пропадают через 4-6 недель после родов.
Патогенез заболевания кроется в изменениях тонуса и эластичности сосудистых стенок, в результате снижения содержания в них коллагена и эластина. При переполнении кровью капилляры деформируются, расширяются и становятся отчетливо заметными под кожей. Сосудистые «звездочки» зачастую образуются при растяжении стенок артериол и мелких капилляров с диаметром до 0.3 мм. Древовидные и линейные «сеточки» формируются при расширении венул диаметром до 3 мм и считаются проявлением ретикулярного (внутрикожного) варикоза.
Образование телеангиэктазий провоцируют многие факторы. Основную причинную связь отмечают с хроническими патологиями вен и гормональными изменениями. Косметическое лечение проводят только при желании пациента, сами по себе сосудистые «звездочки» не представляют угрозы здоровью. Расширенные сосуды устраняют путем прекращения кровообращения, чего достигают с помощью малоинвазивных методик.
Симптомы телеангиэктазии (сосудистые «звездочки»)
В зависимости от времени появления телеангиктазии могут быть врожденными и приобретенными. Второй вариант встречается чаще. «Звездочки» могут быть одиночными или множественными. Если образований много, то наиболее вероятно, что у пациента имеется венозная патология.
Основные зоны локализации расширенных капилляров:
- лицо (боковые поверхности носа, щеки);
- бедра (средняя треть наружной поверхности и нижняя треть внутренней поверхности);
- голени;
- стопы;
- подколенная впадина;
- спина, живот;
- шея;
- слизистые оболочки (полости рта, носа, половых органов).
Телеангиэктазии могут отличаться внешне. Чаще всего сосудистыми «звездочками» называют красные точечные пятна, от которых лучами расходятся пурпурные или фиолетовые капилляры. Расширенные артерии могут иметь вид красных или багровых полос. Именно такие сосуды обнаруживают на лице, как проявление купероза. На ногах чаще встречаются линейные сосуды (на внутренней поверхности бедра), расположенные параллельно. Древовидные телеангиэктазии обычно располагаются поперек бедра, на голенях и стопах.
Для сосудистых «звездочек» характерна способность увеличиваться в размерах, что указывает на вовлечение в патологический процесс все большей площади поверхностной капиллярной сети. Особенно часто увеличение численности пятен отмечают на нижних конечностях. Кроме того, красные «паутинки» могут со временем менять цвет, становиться синими или фиолетовыми.
Обычно телеангиэктазии не доставляют пациенту никакого субъективного дискомфорта. При распространенном процессе возможно периодическое ощущение жжения, зуда, покалывания в области расширенных сосудов. На фоне физического перенапряжения или травм возможно повреждение измененных капилляров с образованием внутрикожных гематом. Пациенты пожилого возраста сталкиваются с кровоточивостью поверхностных сосудов.
При наличии венозной недостаточности как основного заболевания, больные предъявляют жалобы на быструю утомляемость, тяжесть в икрах, судороги. Интенсивность симптомов возрастает после физических нагрузок, длительного нахождения в положении сидя или стоя, а также у женщин перед менструацией.
Причины сосудистых «звездочек»
Образование телеангиэктазий на нижних конечностях у мужчин и женщин чаще связно с хронической венозной недостаточностью. Причиной расширения поверхностных сосудов выступают микроциркуляторные расстройства ретикулярного русла и несостоятельность клапанов крупных вен. «Звездочки» могут быть первым проявлением варикоза или атеросклероза вен нижних конечностей. Телеангиэктазии на лице у мужчин могут возникать на фоне гипертензии.
У женщин основным предрасполагающим фактором к расширению внутрикожных сосудов являются изменения гормонального фона. Первые «звездочки» нередко возникают во время беременности (еще в первом триместре) на фоне значительного повышения уровня прогестерона. Этот гормон расслабляет гладкую мускулатуру, что становится причиной снижения тонуса венозных стенок.
Другие причины появления телеангиэктазий на теле:
- ожирение;
- курение;
- эндокринные патологии;
- заболевания соединительной ткани;
- травмы;
- метаболические нарушения в печени;
- сердечно-сосудистые заболевания.
Получить консультацию
Если у Вас наблюдаются подобные симптомы, советуем записаться на прием к врачу. Своевременная консультация предупредит негативные последствия для вашего здоровья.
Узнать подробности о заболевании, цены на лечение и записаться на консультацию к специалисту Вы можете по телефону:
Телеангиэктазии или сосудистые звездочки
Сосудистые заболевания кожи — это достаточно большая группа болезней, среди которых не последнее место занимают телеангиэктазии. Телеангиэктазии встречаются часто, отмечаясь почти у 80% женщин и у каждого пятого представителя сильного пола.
Что такое телеангиэктазия
Телеангиэктазии, которые в обычной речи называют просто сосудистыми звездочками, это стойкое расширение мелких сосудов, расположенных в толще кожи. Согласно Международной классификации хронической венозной недостаточности, они являются пограничной патологией, то есть не несут прямой угрозы здоровью человека.
Большая часть врачей считает сосудистые звездочки несерьезной проблемой, однако их пациенты с этим не всегда согласны. Многих людей волнует эстетическая сторона вопроса.
Как проявляются телеангиэктазии
Сосудистые звездочки достаточно разнообразны. Они бывают единичными и множественными, располагаются на определенном участке тела или рассыпаются по всей его поверхности, имеют разные формы, цвет и размеры. Иногда телеангиэктазии кровоточат.
Внешние признаки сосудистого образования обычно определяются видом расширенного сосуда:
● Красные тонкие звездочки развиваются из мельчайших артерий и капилляров. Диаметр капиллярных телеангиэктазий не превышает 0,2 мм, поэтому мы видим их как мелкие красные точки.
● Синие звездочки формируются из мельчайших вен. Они более широкие и иногда выступают над поверхностью кожи.
Нередко внешний вид капиллярных телеангиэктазий меняется. Например, они могут превратиться из синих в красные, если в капиллярах по каким-либо причинам будет иметь место застой венозной крови.
Большинство сосудистых звездочек располагается на коже. Впрочем, они нередко располагаются и на слизистых оболочках, просто мы с вами по понятным причинам этого увидеть не можем.
Почему возникают сосудистые звездочки
Причин и факторов, вызывающих появление сосудистых аномалий, очень много. Приобретенные звездочки возникают вследствие воздействия на сосуды различных веществ, оказывающих влияние на их диаметр: гормонов, серотонина, гистамина и многих других. Выработка этих веществ происходит под воздействием широкого круга факторов, в том числе недостатка кислорода, инфекционного процесса, воздействия температур.
Часто после устранения такого фактора сосудистые звездочки остаются лишь в качестве эстетического дефекта, однако стоит помнить, что телеангиэктазии, не являясь опасными сами по себе, могут в то же время быть симптомом достаточно неприятных заболеваний.
Влияние гормонов, и особенно женских половых гормонов — эстрогенов, на развитие телеангиэктазий, не подлежит сомнению. У каждой третьей женщины первые сосудистые звездочки появляются во время беременности. Часть из них исчезает вскоре после родов.
Звездочки часто формируются на фоне варикозного расширения вен, хотя удаление магистральных расширенных вен не приводит к исчезновению телеангиэктазий.
Иногда сосудистые звездочки являются первым проявлением более серьезных заболеваний вен.
Классификация телеангиэктазий
Сосудистые звездочки классифицируют по-разному. Вот лишь один из вариантов классификаций:
Клиническая ревматологическая больница №25
Различают следующие типы идиопатических воспалительных миопатий:
- Первичный полимиозит (ПМ)
- Первичный дерматомиозит (ДМ)
- Ювенильный дерматомиозит
- Миозит, ассоциированный с другими диффузными заболеваниями соединительной ткани (перекрестный синдром)
- Миозит в сочетании со злокачественными новообразованиями
- Миозит с внутриклеточными включениями
Дерматомиозит (полимиозит) — заболевание из группы диффузных болезней соединительной ткани, характеризующееся преимущественно воспалительным процессом в поперечно-полосатой и гладкой мускулатуре с нарушением двигательной функции этих мышц. При вовлечении кожи в системный процесс используется термин «дерматомиозит», в остальных случаях используется термин «полимиозит».
Заболеваемость ПМ/ДМ колеблется от 2 до 10 человек на 1 млн. населения. Наблюдаются 2 возрастных пика заболеваемости: в 10-15 лет и в 45-55 лет. Соотношение мужчин и женщин 2:1.
Причина этих заболеваний в настоящее время остается неизвестной. Предполагается, что основную роль в развитии заболевания может играть вирусная инфекция, однако многочисленные исследования в данной области пока подтвердить эту гипотезу не смогли. Важным звеном патогенеза является также аутоиммунный процесс. В 20% всех вышеперечисленных миопатий имеется связь с онкологическим заболеванием, при этом чаще возникает именно ДМ.
Заболевание наиболее часто начинается с недомогания, общей слабости, повышения температуры тела, похудания, потери аппетита, поражения кожи с последующим прогрессирующим нарастанием слабости в проксимальных группах мышц (плечи, бедра). Заболевание может развиваться как медленно (в течение нескольких недель и месяцев), так и остро (что чаще происходит у лиц молодого возраста).
Основные клинические проявления идиопатических воспалительных миопатий:
1. Мышечная слабость проявляется в виде затруднения при причёсывании, вставании с низкого стула и кровати, посадке в транспорт, подъеме по лестнице, неуклюжей походке. Иногда возникает затруднение глотания, поперхивание, нарушение речи. У половины больных отмечаются боли в мышцах.
2. Поражение кожи:
- эритематозная (гелиотропная) сыпь, локализованная на верхних скулах, крыльях носа, в области носогубной складки, на груди и верхней части спины, в области декольте.
- эритематозные шелушащиеся высыпания над мелкими суставами кистей, реже над локтевыми и коленными суставами (симптом Готтрона).
- эритема волосистой части головы.
- кожный зуд.
- покраснение, шелушение и трещины на коже ладоней («рука механика»).
- телеангиэктазии («сосудистые звездочки» - расширения преимущественно капилляров кожи).
- фотодерматит (повышенная чувствительность к солнечным лучам).
- сетчатое ливедо.
- инфаркты и отечность околоногтевого ложа.
* у части пациентов поражение кожи может предшествовать развитию мышечной слабости (за несколько лет) – т.н. амиопатический миозит.
3. Поражение легких:
- слабость дыхательной мускулатуры может приводить в гиповентиляции, что, в свою очередь, обуславливает высокий риск развития пневмонии.
- интерстициальная болезнь легких (быстропрогрессирующий синдром фиброзирующего альвеолита, интерстициальный легочный фиброз).
4. Поражение суставов проявляется в виде симметричного неэрозивного артрита мелких суставов кистей и лучезапястных суставов, реже – коленных и локтевых.
5. Поражение сердца может прогрессировать медленно и чаще всего выявляется нарушения ритма и проводимости, реже - кардиомиопатия.
6. Поражение почек происходит очень редко (протеинурия, нефротический синдром, острая почечная недостаточность на фоне миоглобинурии).
7. Синдром Шёгрена (сухость слизистых).
8. Синдром Рейно (спастическая реакция мелких сосудов пальцев руки и ног на холод или эмоциональные нагрузки, проявляющаяся изменением цвета кожного покрова).
9. Подкожный кальциноз развивается преимущественно у детей.
Стоит отдельно выделить антисинтетазный синдром, чаще всего начинающийся остро с наличием лихорадки, симметричного неэрозивного артрита, интерстициального поражения легких, синдрома Рейно, поражения кожи по типу «руки механика». Для этого синдрома характерно выявление в крови антител к Jo-1 и других антисинтетазных антител, неполный ответ на терапию глюкокортикоидами, дебют заболевания чаще в весенний период.
Также стоит отметить миозит с включениями, который характеризуется:
- медленным развитием мышечной слабости не только в проксимальных, но и дистальных (предплечья, голени) группах мышц.
- асимметричностью поражения.
- нормальными значениями мышечных ферментов.
- отсутствие специфических антител в крови.
- плохой ответ на стандартную базисную терапию.
При лабораторном исследовании отмечается:
- увеличение содержания КФК, МВ-фракции КФК, альдолазы, ЛДГ, АЛТ, АСТ.
- повышение концентрации креатинина и мочевины (редко).
- ускорение СОЭ, повышение С-реактивного белка.
- Миоглобинурия.
- антинуклеарный фактор (50-80% пациентов).
- миозитспецифические и антисинтетазные антитела (Jo-1, PL-12, Pl-7, KJ, OJ).
- повышение уровня РФ (менее чем у 50% пациентов).
Инструментальные методы исследования:
1. Электронейромиография (ЭНМГ) важный метод для подтверждения и уточнения выраженности мышечного поражения, мониторинга эффективности терапии. Также необходим для исключения неврологической патологии.
2. МРТ и Р-спектроскопия – чувствительные методы выявления мышечного воспаления.
3. ЭКГ — нарушение ритма и проводимости.
4. Рентгенологическое исследование легких (чаще КТ с высоким разрешением) необходимо для выявления базального пневмосклероза и интерстициального легочного фиброза.
5. Рентгенологическое исследование пищевода с бариевой взвесью – для уточнения причин дисфагии.
Биопсия мышечной ткани является необходимой для подтверждения диагноза (наиболее информативная биопсия мышцы, вовлеченной в патологический процесс).
Перед постановкой диагноза ДМ/ПМ очень важным является исключение онкологического процесса (онкомаркеры, ФГДС, колоноскопия, УЗИ малого таза, маммография и т.д.).
В лечении дерматомиозита (полимиозита) препаратом выбора являются глюкокортикоиды в начальной дозе 1-2мг/кг в сутки. При этом в дальнейшем при положительной клинико-лабораторной динамике дозу медленно снижают до поддерживающей. Пульс-терапия при данном заболевании редко бывает эффективной, чаще используется при быстром прогрессировании дисфагии и развитии системных проявлений (миокардит, альфеолит).
Раннее начало лечения ассоциируется с более благоприятным прогнозом.
При недостаточной эффективности терапии глюкокортикоидами назначают цитостатики (препарат выбора при интерстициальном фиброзе легких – циклофосфан, в остальных случаях - метотрексат).
Для поддерживающей терапии используются низкие дозы аминохинолиновых препаратов.
Использование внутривенного иммуноглобулина позволяет преодолеть резистентность (неэффективность) к стандартной терапии.
Плазмаферез следует использовать преимущественно у больных с тяжелым и резистентным течением.
Для постановки диагноза дерматомиозит (полимиозит) консультация ревматолога является обязательной. При этом самолечение может привести к прогрессированию заболевания и серьезным осложнениям, угрожающим жизни.
Пройти консультацию врача-ревматолога для уточнения диагноза и определения дальнейшей тактики ведения Вы можете у нас в «Клинической ревматологической больнице №25»
Подробности о работе врача-ревматолога и процедуру обращения можно уточнить на сайте
Читайте также:
