Эностоз (костный островок) - лучевая диагностика
Добавил пользователь Владимир З. Обновлено: 27.01.2026
0-10
10-20
20-40
>40
ОСТЕОГЕННАЯ САРКОМА
Остеогенная саркома, фиброзная дисплазия,
эозинофильная гранулема, остеоид остеома,
остобластома
Энхондрома, остеома, компактный островок, эностоз,
параоссальная остеосаркома, параоссальная
хондросаркома
Метастазы, компактный островок, эностоз,
хондросаркома
любой Инфекция
Возраст и локализация патологии ( <30)
1
5
2
4
3
1. Фиброзная дисплазия
2. Неоссифицированная
фиброма=фиброзный
кортикальный дефект
3. Остеогенная саркома
4. Энхондрома
5. Экзостоз
6. Остеоид -остеома
Возраст и локализация патологии (>30)
2
1
5
3
3а
4
1. Фиброзная дисплазия
2. Метастазы
3. Хондросаркома, высоко
и
низкодифференцирован
ная
4. Энхондрома
5. Инфаркт кости
6. Основные причины формирования склероза
1. Ятрогенный
2. Сосудистый :инфаркт
3. Инфекционный: остеомиелит
4. Опухолевый:
• Костный матрикс-остеогенная саркома,
остеома, остоеид-остеома, остелбластома,
остеобластические метастазы
• Хрящевой матрикс –энхондрома,
хондросаркома, остохондрома
5. Лекарственный : гипервитаминоз D
6. Дегенеративно-дистрофические изменения:
склероз замыкающих пластинок
7. Идиопатический: мелореостоз
8. Врожденный: эностозы, компактные
островки
9. Посттравматический: костная мозоль
10. Эндокринный и неизвестный : Пэджет
8. Остеома – высокодифференцированное образование из губчатой ли компактной костной ткани
• Локализация- кости формирующиеся через
соединительную ткань (кости черепа)
• Рентгенологические признаки – синдром
разрастания (при наличии ножки), или
локального остеосклероза с замыкающей
пластинкой, высокой интенсивности
9. Компактная остеома
10. Остеоид-остеома: доброкачественная остеобластическая опухоль
• Возраст –от 3 до 40 лет
• Клиника – интенсивные ночные боли,
купируются аспирином
• Локализация: диафизы трубчатых костей,
чаще большеберцовая, могут быть
множественные очаги, не отмечена в
грудине, ключице, черепе, телах позвонков,
фалангах пальцев
11. Рентгенсемиотика остеоид-остеомы
Рентгенсемиотика остеоидостеомы
• Диффузно ассиметрично утолщенный
кортикальный слой
• «нидус» – полость до 1 см с плотным ядром
внутри
Дифференциальный диагноз: кортикальный
остеомиелит
12. Остеобластома - не более 1% всех первичных костных новообразований
• Возраст –от 3 до 40 лет
• Клиника – интенсивные ночные боли,
купируются аспирином
• Локализация – позвонки, бедренная,
большеберцовая, плечевая кости
13. Рентгенсемиотика остеобластомы
• Диффузно ассиметрично утолщенный
кортикальный слой, или кайма склероза,
возможно вздутие пораженного участка
• «нидус» – полость до 2 см с плотным ядром
внутри
Дифференциальный диагноз: остеоидостеома
14. ОСТЕОБЛАСТОМА
• Редко встречаемая
доброкачественная
костная опухоль
• В 25%-50% случаев
поражает позвоночник
• Преимущественная
локализация- заднебоковые элементы
позвонка
15. Злокачественные опухоли
• Остеосаркома – злокачественная
метастазирующая опухоль, которая
продуцирует остеоид, костную, фиброзную,
хрящевую ткань
• Злокачественная остеобластома
• Юкстакортикальная остеосаркома
16. Остеосаркома
• Клиника – боли, припухлость в области
сустава. Местная гипертермия в области
сустава
• Локализация – типично поражение костей
коленного сустава в зоне метафиза (у
молодых трубчатые кости, взрослые
трубчатые и плоские, пожилые чаще
плоские)
17. Рентгенсемиотика остеобластической остеосаркомы
• Склерозирование
патологического очага не
распространяющееся на
ростковую зону
• Кортикальный слой
разрушен, есть
«периостальный козырек»,
спикулы
• Возможны «прыгающие
метастазы» – участки
остеобластического роста в
других отделах той же
кости
18. Рентгенсемиотика остеолитической остеосаркомы
• Преобладает
мелкоочаговая или
сливная деструкция с
минимальным
склерозированием
• Кортикальный слой
разрушен, есть
«периостальный
козырек», спикулы,
возможен
многослойный
линейный периостит
19. Рентгенсемиотика смешанной остеосаркомы
20. Смешанная остеосаркома
21. Злокачественная остеобластома
• Очаг деструкции
овоидной формы, в
центральных отделах
которого нарастает
склерозирование, по
периферии
сохраняется
литический ободок
• Слабая периостальная
реакция
22. Юкстакортикальная остеосаркома
• Локализация- задняя
поверхность дистального
метадиафиза бедренной
кости
• Параоссальный
конгломерат
обызвествленных узлов с
бугристой поверхностью,
может быть отделен от
кортикального слоя
23. Хрящеобразующие опухоли
24. Остеохондрома – доброкачественная опухоль с шапочкой из гиалинового хряща (костнохрящевые эктостозы, остеохондроматоз, семейная
экзостозная
болезнь)
• Одиночные, множественные
• Локализация- метадиафиз любых
костей развивающихся через стадию
хряща
25. Рентгенсемиотика
• Грибовидные разрастания покрытые
«шапочкой гиалинового хряща»
• Может быть ножка или широкое
основание
• Отклоняются в сторону диафиза
27. Энхондромы – внутрикостные опухоли из зрелого гиалинового хряща
• Возраст – 20-40 лет
• Локализация – короткие трубчатые кости,
чаще всего метадиафизы
• Дифференциальная диагностикахондросаркомы
28. Рентгенсемиотика
• Очаги деструкции,
центральные,
эксцентиричные,
субпериостальные
• Вздутие с
истончением
замыкающей
пластинки
• Могут содержать
обызвествления
• Кортикальный слой
истончен изнутри
29. Хондроматоз
30. Хондробластома
• Возраст 20-30лет
• Локализация - эпифизы с
распространением на метафизы костей
плечевого, коленного, тазобедренного
суставов
31. Рентгенсемиотика
• Четко очерченный
очаг, краевой
склероз,
• В структуре может
быть
трабекулярность,
мягкотканнный
компонент
33. Хондромиксоидная фиброма
• Возраст 20-30лет
• Локализация – метадиафизы длинных
трубчатых костей (большеберцовая)
• Рентгенсемиотика- четко очерченные
очаги деструкции овоидной формы,
фестончатые контуры, внутренняя
структура ячеистая, кортикальный слой
истончен. Периостальных реакций нет.
35. Хондросакомы
• Возраст – старше 40 лет
• Локализация- плоские кости, туловище
и проксимальные метадиафизы
конечностей
• Виды: центральные, периферические,
внутрисуставные, экстра – параоссальные
• Центральные- деструкция развивается
изнутри, истончает и разрушает
кортикальный слой, в центральных
отделах глыбчатые объзвествления,
может быть вздутие, периостальный
козырек.
38. Периферическая хондросаркома
• Преобладает экзофитный рост
• Активная инвазия в мягкие ткани с
множественными глыбовидными
обызвествлениями
• Кортикальный слой кости разрушен
снаружи
39. ХОНДРОСАРКОМА
Хрящевая первично
злокачественная опухоль
Неоднородное по
структуре
новообразование с
нечеткими контурами и
участками кальцификации
в мяготканном
компоненте
• Внутрисуставные хондросаркомы –
опухолевые массы выполняют полость
сустава с множественными
обызвествлениями
• Экстраоосальные хондросаркомы –
находится кнаружи от кости, минимально
разрушается кортикальный слой, опухоль
активно проникает в окружающие ткани
42. Синовиальная саркома
43. Ангиофибросаркома
45. ГКО
46. Игольчатый периостит (саркома Юинга)
47. Гематома в мягких тканях
48. ГЕМАНГИОМА
49. МЕТАСТАЗЫ В ПОЗВОНОЧНИК
Первичные опухоли - рак легкого, почек,
молочной, щитовидной и
предстательной желез
Типичен гематогенный путь распространения
( тело позвонка, основания корней дуг).
Преимущественная локализация- грудной отдел (до
70%)
52. Остеобластические метастазы
53. Метастазы
• Основной синдром- деструкция
• Чаще множественные поражения
сочетающиеся с распространением в другие
кости
• Выраженный болевой синдром
Эностоз (костный островок) - лучевая диагностика
Эностоз (костный островок) - лучевая диагностика
а) Терминология:
• Доброкачественный участок компактного (кортикального) вещества в структуре губчатой кости (костномозговой полости)
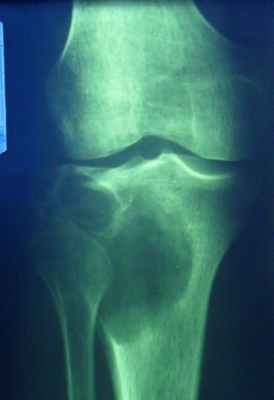
(Слева) Рентгенография в ПЗ проекции: типичный крупный костный островок. Равномерный участок склероза с краями в виде щетки, которые переходят в нормальную кость. Четкий склерозированный край отсутствует.
(Справа) МРТ, корональная проекция, режим Т1: сигнал низкой интенсивности от патологического очага у этого же пациента близкий к таковому от кортикальной кости. Край в виде щетки образует верхнюю границу патологического очага, которая переходит в нормальную кость, что является типичным признаком костного островка. (Слева) МРТ, сагиттальная проекция, режим Т2: у этого же пациента визуализируется патологический очаг, характеризующийся гомогенным сигналом низкой интенсивности, который идентичен сигналу от кортикальной кости. Интенсивность сигнала является типичным признаком, который не требует контрастного усиления.
(Справа) МРТ, сагиттальная проекция, режим Т2 с подавлением сигнала от жира: в той же зоне, что и на предыдущем изображении в режиме Т2 сигнал от костного островка имеет интенсивность минимально превышающую В таковую от костной ткани, окружающей костный островок в режиме насыщения жира. Этот признак типичен для костного островка и не должен расцениваться как проявление метастаза.
б) Визуализация:
• Рентгенография в большинстве случаев позволяет установить правильный диагноз:
о Гомогенный участок уплотнения, угасающего к периферии с переходом в нормальную трабекулярную структуру
о Края участка имеют вид щетки; могут быть звездчатыми
о Ассоциированный отек костного мозга или кортикальная деструкция отсутствуют
о Поражение может быть полиоссальным
• КТ позволяет более четко визуализировать периферические особенности очага:
о Уплотнение угасает к периферии с последующим переходом в нормальную трабекулярную структуру
• МРТ: сигнал низкой интенсивности во всех последовательностях:
о В режиме насыщения жира отмечается чуть более высокая интенсивность сигнала по сравнению с нормальной костью
о Не контрастируется
• Сцинтиграфия: может быть нормальной, но часто положительная:
о Зависит от размера патологического очага; несколько повышенное накопление наблюдается при очагах размером > 1 см
о Не позволяет достоверно дифференцировать костный островок и метастаз
• Наиболее часто поражаются таз, длинные трубчатые кости, ребра и позвоночник:
о Поражаться может любая кость
в) Диагностическая памятка:
• Диагностика вызывает затруднение только у лиц пожилого возраста, которые подвержены риску склерозирования метастазов:
о Полиоссальное поражение с несколько большей вероятностью, но не всегда, свидетельствует о метастазах
о При сцинтиграфии наблюдается повышенное накопление, как при эностозе, так и при склерозировании метастаза
о МРТ в режимах Т1 и Т2 может характеризоваться идентичными признаками; при метастатическом поражении обычно наблюдается контрастное усиление, как минимум на периферии
о В редких случаях для дифференциальной диагностики требуется биопсия
• Периферический край патологического очага нечеткий, переходит в нормальную кость, имеет пальцевидные ответвления
Доброкачественные образования костей
Опухоли костей - относительно редко встречающаяся патология. Доброкачественные образования чаще встречаются у лиц молодого возраста, как правило локализуются в трубчатых костях, при этом поражение нижних конечностей обнаруживается в два раза чаще чем верхних.
Современная классификация доброкачественных опухолей костей:
1) Костеобразующие опухоли: остеома, остеоид-остеома, остеобластома
2) Хрящеобразующие опухоли: хондрома, хондробластома, остеохондрома
3) Гигантоклеточная опухоль
4) Сосудистые опухоли: гемангиома, лимфангиома
5) Другие соеденительнотканные опухоли: липома, фиброма
6) Прочие опухоли и опухолеподобные поражения: нейрофиброма, одонтома, солитарная костная киста, аневризмальная костная киста, неоссифицирующая фиброма, эозинофильная гранулема, фиброзная дисплазия.
Диагностика опухолевых образований костей затруднена из-за отсутствия явных ранних симптомов – болевой синдром не выражен или отсутствует; рост опухоли отсутствует или очень медленный, деформация кости без изменения окружающих мягких тканей.
Возможности различных лучевых методов диагностики заболеваний скелета в настоящее время значительно расширились. Однако на первом этапе всем пациентам необходимо проводить классическую рентгенографию в стандартных проекциях, в зависимости от области интереса, поскольку этот метод является базовым и самым доступным, и позволяет практически во всех случаях получить необходимую информацию, поставить правильный диагноз, не используя дорогостоящие и малодоступные методики визуализации, такие как КТ и МРТ.
Для доброкачественных опухолей костей характерны такие общие рентгенологические признаки: четкие контуры, ободок склероза, часто вздутие кости, отсутствие периостальной реакции, медленный рост, солитарный характер поражения.
Различают губчатую остеому, остеому, состоящую из коркового и губчатого вещества, и остеому из сплошного компактного вещества. Первые два вида наблюдаются на длинных трубчатых костях, компактные остеомы поражают плоские кости черепа.
Рентгенодиагностика спонгиозной и медуллярной остеомы:
- остеома всегда солитарна,
- форма шаровидная, шиповидная,
- опухоль сидит на кости на широкой правильной ножке,
- корковый слой при остеоме не нарушен.
- контуры гладкие, ровные,
- губчатая сеть кости и опухоли непрерывно переходит друг в друга.
Рентгенодиагностика компактной остеомы:
- округлая, шаровидная или яйцевидная форма,
- опухоль дает гомогенную бесструктурную тень.
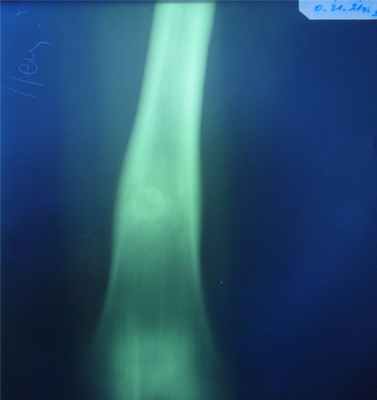
Остеоид-остеома
- мужской пол поражается в 4 раза чаще,
- наблюдается преимущественно в возрасте 10-20 лет,
- локализация: кортикальный слой диафизов длинных трубчатых костей (б/берцовая и м/берцовая), в позвоночнике – в области дуг или остистых отростков,
- морфологически – отграниченное образование, «гнездо» располагающееся в компактной, или губчатой костной ткани и окруженное широкой зоной склеротически уплотненной кости,
- обызвествление остеоидной ткани более выражено в центре очага поражения – картина «яйца в гнезде»: очаг деструкции - «гнездо» -округлая, овальная форма, небольшая величина (поперечник 0,5-1 см.); зона склеротического уплотнения костной ткани – четко отграничивает «гнездо» опухоли, по периферии переходит в неизмененную структуру кости.
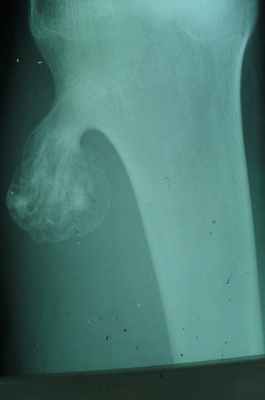
Остеохондрома
- кроме костной ткани содержит и хрящевую, покрывающую поверхность опухоли в виде шляпки,
- исходит из плечевой кости, из мета-эпифизов в области коленного сустава, в головке малоберцовой кости, грудной отдел позвоночника(исходит из дужек или отростков),
- опухоль сидит на широкой ножке и возвышается на кости в виде цветной капусты.
- поверхность ее бугристая, контуры резко очерчены,
- корковое вещество кости переходит на поверхность опухоли или выступает в середину нароста, рассыпаясь на отдельные костные прослойки, идущие в виде лучей к поверхности опухоли,
- рисунок ее не гомогенен, состоит из костных островков, веерообразных пучков и перегородок, лежащих среди светлого фона хряща,
- остеохондромы обладают высоким потенциалом озлокачествления.
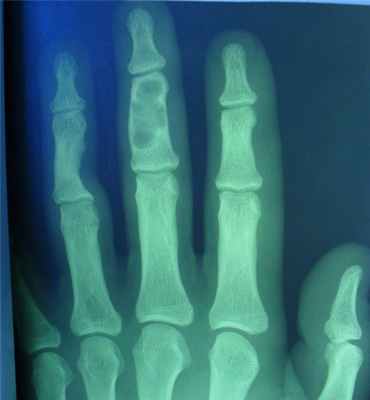
- поражаются фаланги, пястные, плюсневые, реже запястные кости, отростки позвонков, передние концы верхних ребер, тазовый скелет, грудина и весьма редко – длинные трубчатые периферические кости,
- в малых цилиндрических костях хондромы гнездятся в диафизах и эпифизах, в больших трубчатых – только в метафизарных костях,
- как правило хрящевые опухоли множественны и чаще всего наблюдаются в числе одного или нескольких на фалангах рук и пястных костях,
- чаще процесс двусторонний, но не симметричный.

- опухоли шарообразны или овальны, расположены то центрально и вздувают кость изнутри, то эксцентрично и более поверхностно и связаны только с корковым веществом кости,
- опухоль состоит из прозрачного, хрящевого фона на котором видны островки, точечки из извести или костного вещества,
- наружные контуры гладкие и при доброкачественном течении не прерываются,
- на месте слияния опухолевых шаров костная перегородка иногда толстая, в других случаях истончена или отсутствует,
- при поражении эпифизарных хрящей приходится видеть торможение роста кости в длину или ее искривлении,
- нередко центрально расположенная хондрома осложняется патологическим переломом,
- корковый слой неравномерен и местами утолщен,
- при хондроме поверхность кости шероховата.
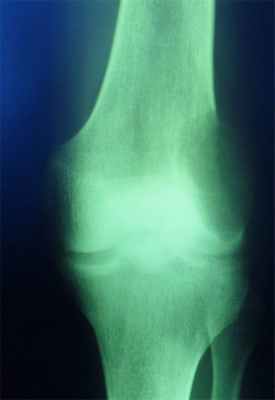
Гигантоклеточная опухоль
(остеобластокластома)
- состоит из клеток 2 типов- многоядерных гигантских и мелких одноядерных,
- поражаются люди в возрасте от 20 до 40 лет,
- локализация бедренная кость - дистальный конец, проксимальный конец б/берцовой кости, дистальный конец лучевой кости. Из плоских костей – тазовые кости и лопатка, очень редкая локализация в позвонках,
- одиночность и изолированность поражения,
- характерно расположение опухоли в эпиметафизраном отделе, который значительно вздут и деформирован, имеет вид крупнобугристого полушария, булавы,
- опухоль доходит до суставного хряща и обрывается,
- растет во всех направлениях, но главный рост происходит вдоль длинной оси кости в сторону с/3 диафиза кости,
- поперечник опухоли может увеличивать нормальный диаметр опухоли в 3-5 раз.

- ячеистый тип - опухоль состоит из отдельных камер, отделенных друг от друга полными и неполными перегородками (мыльные пузыри или неправильные соты),
- корковое вещество раздвигается, вздувается изнутри, истончается, надкостничных наслоений нет,
- при больших опухолях корковое вещество рассасывается и опухоль окружена со всех сторон тонкой скорлупой состоящая из стенок поверхностно расположенных ячеек.
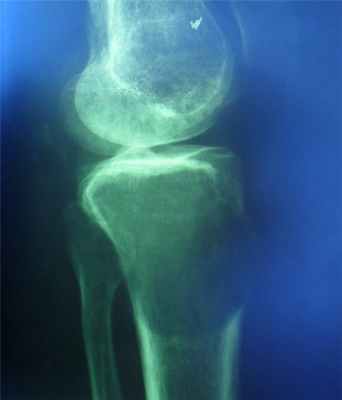
- остеолитический тип – полное отсутствие ячеистого или трабекулярного рисунка, дефект кости вполне гомогенен,
- краевой блюдцеобразный дефект,
- корковый слой на пораженном месте рассасывается, а на границе с дефектом корка заострена, не подрыта и не имеет никаких периостальных наслоений,
- контуры дефекта резкие,
- патологические переломы в 12% случаев.
Это сосудистая опухоль, исходит из костного мозга тех костей, которые содержат красный костный мозг, может наблюдаться в любом возрасте и не зависит от пола, излюбленная локализация тела позвонков и плоские кости черепа, протекают бессимптомно.
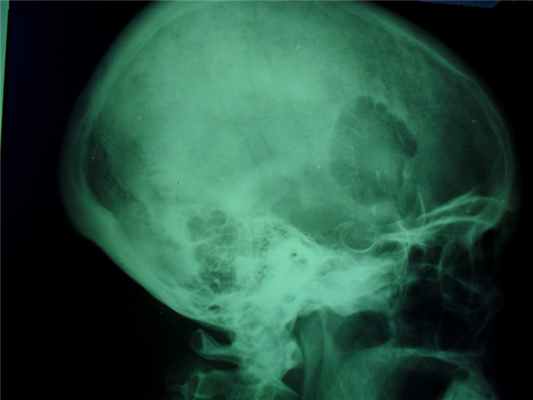
При локализации гемангиомы в плоских костях свода черепа происходит:
- вздутие кости и разрушение коркового слоя, надкостница приподнимается опухолью,
- характерен структурный рисунок – из центра опухоли к ее поверхности лучеобразно или веерообразно рассыпаются тонкие и более грубые костные балки.

Рентгенологическая картина гемангиом в позвонках:
- вместо нормальной структуры позвонка выступают вертикальноидущие, а подчас и единичные, горизонтальные, поперечные, грубые колонки и трабекулы,
- видны отдельные овальные или округлые просветления, окаймленные плотной костной границей,
- тело позвонка имеет вид вздувшегося бочонка, часто в процесс вовлекаются дужки.
Фиброма
- вначале центральный очаг разрушения кости круглой формы, имеет бесструктурный гемогенный вид, окаймлен скорлупообразно истонченной костной коркой, без периостальной реакции,
- затем в центре опухоли появляется очаг обызвествления, связанный с периферией подчас радиарно расположенными линейными костными перемычками,
- возможны патологические переломы.
Адамантинома
- одонтогенное (зубное) эктодермальное происхождение, т.е. развивается из эмалевого органа и имеет типичное гистологическое строение,
- возникает в нижней челюсти, верхней челюсти, также в большеберцовой и локтевой костях,
- возникает в любом возрасте, но чаще у молодых людей (от 15 до 35 лет),
- очаг рассасывания костного вещества, растущий из глубины центральных участков нижней челюсти, корковый слой вздувается изнутри кнаружи и часто истончается,
- вначале дефект однородный, затем появляется крупная или мелкая ячеистость (за счет кистовидного перерождения опухолевой ткани).
Доброкачественные опухоли костей - патология, которой могут страдать и младенцы, и люди преклонного возраста. Большинство таких образований имеют благоприятный прогноз в плане качества жизни и малигнизации. Исключение здесь составляют случаи гигантоклеточной опухоли, которая способна к перерождению. Своевременное выявление и адекватное лечение позволяют избежать серьезного ухудшения здоровья пациента.
Доброкачественные опухоли костей и костные кисты
К доброкачественным опухолям костей относятся доброкачественные гигантоклеточные опухоли кости Доброкачественная гигантоклеточная опухоль кости К доброкачественным опухолям костей относятся доброкачественные гигантоклеточные опухоли кости, хондробластомы, хондромиксоидные фибромы, энхондромы, неокостенивающие фибромы, остеобластомы. Прочитайте дополнительные сведения , хондромиксоидные фибромы Хондромиксоидная фиброма К доброкачественным опухолям костей относятся доброкачественные гигантоклеточные опухоли кости, хондробластомы, хондромиксоидные фибромы, энхондромы, неокостенивающие фибромы, остеобластомы. Прочитайте дополнительные сведения , неокостенивающие фибромы Неоссифицирующая фиброма (фиброзный кортикальный дефект, фиброксантома) К доброкачественным опухолям костей относятся доброкачественные гигантоклеточные опухоли кости, хондробластомы, хондромиксоидные фибромы, энхондромы, неокостенивающие фибромы, остеобластомы. Прочитайте дополнительные сведения , остеохондромы Остеохондрома К доброкачественным опухолям костей относятся доброкачественные гигантоклеточные опухоли кости, хондробластомы, хондромиксоидные фибромы, энхондромы, неокостенивающие фибромы, остеобластомы. Прочитайте дополнительные сведения .
К числу доброкачественных кист относятся аневризматические кисты кости Аневризматическая костная киста К доброкачественным опухолям костей относятся доброкачественные гигантоклеточные опухоли кости, хондробластомы, хондромиксоидные фибромы, энхондромы, неокостенивающие фибромы, остеобластомы. Прочитайте дополнительные сведения Также кости может поражать фиброзная дисплазия Фиброзная дисплазия К доброкачественным опухолям костей относятся доброкачественные гигантоклеточные опухоли кости, хондробластомы, хондромиксоидные фибромы, энхондромы, неокостенивающие фибромы, остеобластомы. Прочитайте дополнительные сведенияАневризматическая костная киста
Аневризматическая костная киста – это увеличивающееся идиопатическое образование, возникающие обычно в возрасте до 25 лет. Это кистозное поражение обычно возникает в метафизах длинных трубчатых костей, но и почти все другие кости могут быть затронуты. Она, как правило, растет медленно. Периостальная новая костная оболочка формируется вокруг экспансивного поражения и часто шире, чем исходная кость. Характерны боль и локальная припухлость. Прежде чем будет установлен диагноз, проходит от нескольких недель до года.
Характерна рентгенологическая картина: область просветления обычно четко очерчена и расположена эксцентрично; надкостница выпячивается ("мыльные пузыри"), выдаваясь в окружающие мягкие ткани, а может быть окружена новообразованной костной тканью. МРТ обычно показывает уровень жидкости. При визуализации некоторые аневризматические костные кистовидные поражения могут выглядеть более угрожающе, напоминая по характеристикам остеосаркому, поэтому могут возникнуть подозрения на телеангиэктатическую остеосаркому Остеосаркома (остеогенная саркома) Первичные опухоли костей встречаются значительно реже, чем метастатические опухоли костей, особенно у взрослых. К первичным опухолям костей относятся множественная миелома, остеосаркома, адамантинома. Прочитайте дополнительные сведения , расположенной на самом конце кости.
При аневризматических костных кистах, подтвержденных биопсией, могут быть инъецированы доксициклин, альбумин и воздух в виде инъекционной пены. Может потребоваться более одной или двух инъекций. Были использованы другие склерозирующие препараты на спиртовой основе. Наиболее успешным методом лечения является хирургическое удаление всего пораженного участка; после неполного удаления иногда происходит регрессия. Следует по возможности избегать лучевой терапии, поскольку иногда она связана с развитием сарком. Лучевая терапия может быть методом выбора при локализации кисты в позвоночнике, когда она сдавливает спинной мозг, а ее хирургическое удаление оказывается невозможным.
Доброкачественная гигантоклеточная опухоль кости
Доброкачественные гигантоклеточные опухоли кости обычно возникают у лиц в возрасте от 20 до 30 лет и располагаются в эпифизах и дистальной эпифизарно-метафизарной области. Эти опухоли считаются локально агрессивными. Они продолжают разрастаться, разрушая кость, могут в конечном итоге разрушить остальную часть кости и распространиться на мягкие ткани. Они могут вызывать боль. Эти опухоли печально известны своей склонностью к рецидивам. В редких случаях гигантоклеточная опухоль кости может метастазировать в легкое, даже если она остается гистологически доброкачественной.
Доброкачественные гигантоклеточные опухоли кости при визуализации проявляются как экспансивное литическое поражение. При визуальных исследованиях обнаруживается склеротический ободок –граница между опухолью и нормальным губчатым веществом кости. Необходимо выполнение биопсии. Поскольку гигантоклеточная опухоль кости может метастазировать в легкие, на начальной стадии проводится КТ грудной клетки.
В большинстве случаев доброкачественные гигантоклеточные опухоли кости удаляют при помощи радикального кюретажа с последующим заполнением образовавшейся полости метилметакрилатом или костным трансплантатом. Для уменьшения частоты рецидивов хирурги часто используют дополнительную обработку: например, тепло (которое выделяется при затвердении полиметилметакрилата) или аргоновые лучи, или химическую обработку опухоли фенолом, либо замораживание жидким азотом (криотерапия). Если опухоль очень велика и вызывает деструкцию сустава, может потребоваться полное ее удаление с реконструкцией сустава. Для лечения крупных, потенциально неоперабельных доброкачественных гигантоклеточных опухолей кости может быть использован деносумаб (моноклональные антитела) – ингибитор лиганда рецептора-активатора ядерного фактора каппа-В (RANKL), (см. изображение Гигантоклеточная опухоль [КТ]).
Хондробластома
Хондробластома – редкая опухоль, которая чаще всего развивается у лиц в возрасте от 10 до 20 лет. Возникая в эпифизе, она может расти и разрушать кость и сустав.
При использовании методов визуализации выявляют кисты со склеротическим ободком, содержащие кальцинаты. МРТ позволяет обнаружить значительный отек вокруг зоны поражения.
Опухоль должна быть удалена хирургическим путем при помощи выскабливания, а на полости следует провести костную пластику. Частота местных рецидивов составляет от 10 до 20%, и рецидивирующие повреждения часто устраняются повторным выскабливанием кости и костной пластикой.
Хондромиксоидная фиброма
Хондромиксоидная фиброма встречается очень редко и обычно в возрасте до 30 лет.
Рентгенологическая картина при хондромиксоидной фиброме типична: опухоль располагается эксцентрично в концевых участках длинных костей, для нее характерны четко отграниченные литические изменения. Проксимальный отдел большеберцовой кости и крыло подвздошной кости являются типичными локализациями.
После проведения биопсии лечение хондромиксоидной фибромы заключается в хирургическом иссечении или выскабливании, часто с использованием адъювантов (например, фенола, жидкого азота, аргоновой коагуляции) и костной пластике.
Энхондрома
Энхондромы могут встречаться в любом возрасте, но чаще выявляются у людей от 10 до 40 лет. Они располагаются обычно в метафизарно-диафизарной области внутри костно-мозгового канала. Эти опухоли обычно бессимптомны, но могут расти и становиться болезненными. Они часто выявляются при рентгенологических исследованиях, выполненных по другому поводу. Периостальные хондромы напоминают хрящевые повреждения, возникающие на поверхности костей.
На рентгенограмме опухоль может выглядеть как дольчатая кальцифицированная область в кости; некоторые изменения менее кальцифицированы, с областями пунктирной кальцификации на рентгенограммах и КТ. При наличии прилегания энхондром к коре головного мозга обнаруживаются маленькие эндостальные вдавления. Почти во всех энхондромах при сцинтиграфии выявляется повышенное накопление изотопа, что может вызывать ложное подозрение на злокачественное новообразование. Результаты рентгенографии, МРТ и КТ могут помочь установить диагноз. Если они не дают достаточной информации и особенно если опухоль (а не соседний сустав) становится болезненной, диагноз энхондромы должен быть подтвержден с помощью открытой биопсии. Чтобы отличить костную боль от суставной, в сустав может быть введен длительно действующий анестетик (например, бупивакаин); если боль сохраняется, она может быть обусловлена костными изменениями.
Бессимптомная энхондрома не нуждается в проведении биопсии, удалении или другом лечении (как правило, кюретаже); в любом случае последующие визуализирующие методы исследования показаны для исключения редкого прогрессирования в хондросаркому Хондросаркома Первичные опухоли костей встречаются значительно реже, чем метастатические опухоли костей, особенно у взрослых. К первичным опухолям костей относятся множественная миелома, остеосаркома, адамантинома. Прочитайте дополнительные сведенияУ больных с множественными энхондромами (болезнь Оллиера) и особенно с множественным энхондроматозом с мягкотканными гемангиомами (синдром Маффуччи) намного выше риск развития хондросаркомы.
Фиброзная дисплазия
Фиброзная дисплазия представляет собой аномалию развития данной ткани в детском возрасте. Это ослабляет кости. Фиброзная дисплазия может возникать в одной или нескольких костях. Возможны множественные фиброзные дисплазии, кожная пигментация и эндокринные аномалии (синдром Олбрайта или синдром Мак-Кьюна-Олбрайта). Развитие костных изменений обычно прекращается в период полового созревания. Они редко подвергаются злокачественному перерождению.
На рентгенограммах изменения костей выглядят как кистозные образования, они могут быть обширными и приводить к деформации кости. На снимках поражения имеют классический вид матового стекла. Поражения проксимального отдела бедренной кости, из-за того, что кость ослаблена, подвергаются пластической деформации, в результате чего на рентгенограмме появляется деформация, называемая «пастушьим посохом».
Бисфосфонаты могут облегчить боль. При прогрессирующей деформации, переломах, не консолидирующихся после иммобилизации, или некупируемой боли может потребоваться оперативное вмешательство.
Мелореостоз
Мелореостоз - редкое заболевание роста кортикальной кости. Это мезенхимальная дисплазия коры, которая может быть связана со случайной мутацией гена MAP2K1. Процесс начинается в детстве с утолщения коркового слоя костей как на наружной поверхности (периостальной), так и на внутренней (эндостальной). Процесс протекает в корковом слое очень медленно. Мелореостоз обычно поражает только одну кость (монооссальный), но может поражать и другие кости (полиоссальный) той же конечности (соматическая локализация). Наиболее распространённым местом проявления заболевания является большеберцовая кость. Пациенты часто жалуются на дискомфорт, а рентгенографические снимки показывают утолщение компактного вещества пораженной кости. Результаты рентгенограммы могут свидетельствовать о травматическом формировании новой кости, стрессовом переломе или даже остеосаркоме. Тем не менее, плотное кортикальное утолщение имеет характерный вид «капающего свечного воска», и стабильность при серийной рентгенографии достаточна для постановки диагноза без биопсии. Дискомфорт лечат с помощью анальгетиков или противовоспалительных средств, через некоторое время проводят серийную рентгенографию. Попытки хирургического удаления или резекции единым блоком при тяжелых болезненных очагах повреждения обычно не эффективны, а в очень редких случаях необходима ампутация.
Неоссифицирующая фиброма (фиброзный кортикальный дефект, фиброксантома)
Неоссифицирующая фиброма представляет собой доброкачественное фиброзное поражение кости, которое на рентгенограмме выглядит как четко очерченное светлое кортикальное поражение. Очень маленькую неоссифицирующую фиброму обозначают как фиброзный кортикальный дефект. Эти изменения представляют собой дефекты развития, в которых часть кости, подвергающаяся в норме оссификации, заполняется фиброзной тканью. Обычно они возникают в области метафизов, особенно часто в дистальном отделе бедра, в дистальном и проксимальном отделах большеберцовой кости. Они могут прогрессивно увеличиваться и становиться мультиочаговыми. Неоссифицирующие фибромы часто встречаются у детей. Большинство поражений в конечном итоге оссифицируются и подвергаются ремоделированию, что в большинстве случаев приводит к образованию плотных склеротических участков. Тем не менее, некоторые дефекты увеличиваются.
Небольшие неоссифицирующие фибромы протекают бессимптомно. Однако, при вовлечении около 50% диаметра кости появляются боли и увеличивается риск патологических переломов.
Неоссифицирующие фибромы обычно выявляют случайно при инструментальном исследовании (например, после травмы). Зачастую они выглядят как одиночные продолговатые зоны просветления менее 2 см в диаметре, с четким склеротическим ободком в кортикальном слое. Они также могут быть многоочаговыми.
Маленькие неоссифицирующие фибромы не требуют лечения, но больной должен находиться под наблюдением. Дефекты, которые вызывают боль и составляют 50% от диаметра кости, являются показанием к удалению и трансплантации кости, что позволяет снизить риск патологического перелома.
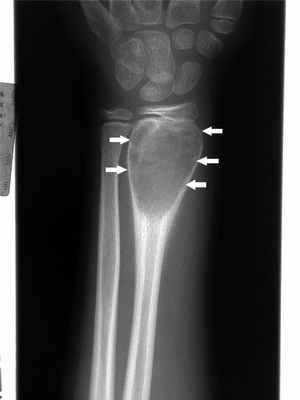
Остеоидная остеома
Остеоидостеома чаще всего встречается в молодом возрасте (обычно от 10 до 35 лет) в длинных костях, но может возникать в любой кости скелета. Характерны боли (обычно усиливающиеся по ночам, отражающие ночное усиление воспалительных изменений, опосредованных простагландинами). Боли купируются при приеме слабых анальгетиков (в частности, аспирина и других нестероидных противовоспалительных препаратов (НПВП), подавляющих выработку простагландинов. У растущих детей воспалительные изменения и ассоциированная гиперемия, локализующиеся вблизи открытой зоны роста, могут индуцировать избыточный рост и несоответствие длины конечностей. Во время осмотра можно наблюдать атрофию региональных мышц, поскольку боль обусловливает снижение физической активности.
При использовании методов визуализации выявляют типичные изменения: небольшая зона просветления, окруженная широкой склеротической каймой. При подозрении на наличие опухоли следует выполнить сцинтиграфию всего тела с технецием-99m, при которой остеоидостеома характеризуется повышенным накоплением изотопа, несмотря на то, что многие другие костные поражения проявляются также. Выполняют также КТ или МРТ, которые являются наиболее информативными диагностическими методами. Обычная пленка или тонкосрезный КТ-скан позволяют увидеть классический симптом "бычьего глаза" в месте расположения истинного очага опухоли, окруженного зоной реактивного костеобразования.
Абляция очага в пределах небольшой зоны просветления с использованием чрескожной радиочастотной энергии в большинстве случаев дает благоприятные результаты. В большинстве случаев лечением остеоидостеомы занимается специалист радиолог с использованием чрескожной техники и анестезии. Реже эти опухоли удаляют хирургическим путем. Хирургическое удаление может быть предпочтительным, если остеоидостеома расположена вблизи нерва или кожи (например, в области позвоночника, кистей, стоп), поскольку тепло, выделяемое при радиочастотной аблации, может вызвать повреждение.
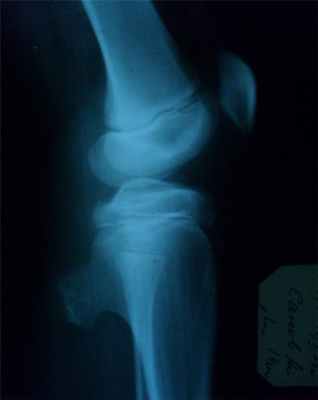
Заболевания по направлению Повреждение мыщелков бедренной кости
Повреждение мыщелков бедренной кости возникает при прямом действии травмирующего агента. Чаще всего, такая травма возникает в результате удара по колену или падении на него. Также, перелом мыщелков происходит при падении с высоты.
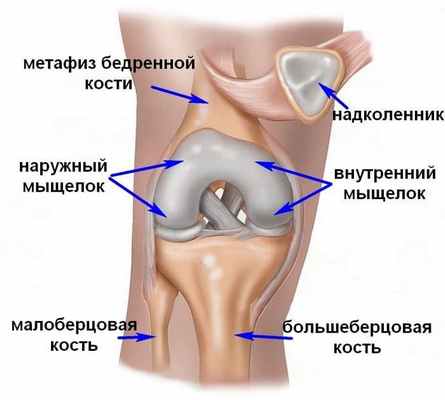
Мыщелок - парный фрагмент бедренной кости, который находится в её нижней части и формирует коленный сустав. Различают медиальный (ближе к срединной оси тела) и латеральный (боковой) мыщелки. Их переломы делятся на низко- и высокоэнергетические, в зависимости от характера травмы. Может наблюдаться изолированный перелом одного из мыщелков или их комбинированное повреждение. некоторые переломы сопровождаются образованием осколков.
Причины развития травмы
- травма во время спортивного занятия;
- падение с высоты;
- аварии, ДТП.
Во время автомобильной аварии большое значение имеет удар ногами о переднее сидение или панель приборов. если ноги при этом согнуты в коленном суставе - перелом мыщелков произойдет с большей вероятностью. При сильных ударах также играет роль направления силы- для данной травмы характерно прямое действие в боковой проекции колена.
Низкоэнергетическая травма происходит при незначительном ударе или обычном падении. Основную роль тут играет нарушение структуры костной ткани, что встречается при остеопорозе или в следствие возрастных изменений.
Если произошел изолированный перелом латерального мыщелка, скорее всего причина заключается в насильственном отклонении голени кнаружи. Если она движется в срединном направлении - перелом произойдет в участке медиальной структуры.
Как распознать перелом мыщелка бедренной кости?
Основной синдром при данном повреждении - болевой. Локализация болезненности - коленный сустав, который становится более сглаженным и теряет привычные контуры;
Внутреннее кровоизлияние приводит к выпячиванию тканей, отеку, болезненности при пальпации;
Нажатие на надколенник дает возможность почувствовать его непривычное положение и то, как он “пружинит” под давлением собравшейся внутри сустава крови;
Если произошло смещение мыщелка, это отражается на отклонении голени в сторону;
Пациент не может совершать активные движения, а пассивные вызывают резкую боль.
Подобные симптомы сопровождают переломы надколенника, мыщелков голени, а также растяжение связок колена и повреждение мениска. Поэтому для точной постановки диагноза требуется дополнительная диагностика. Отличием переломов мыщелков бедра от повреждения аналогичных структур голени является тот факт, что в первом случае боль локализуется выше суставной щели колена, а во втором - ниже её.
Диагностика патологии
Диагностика осуществляется на основе клинических данных и дополнительных методов исследования. Начинается постановка диагноза с опроса пациента и осмотра. Врач отмечает визуальные признаки переломов, характерные для повреждения мыщелков. Во время сбора анамнеза необходимо уделить должное внимание характеру полученной травмы, поэтому пациент четко должен описывать её в разговоре с врачом.
“Золотым стандартом” является выполнение рентгенограммы. Снимок делают в двух проекциях - прямой и боковой. Есть еще дополнительные методы исследования, но к ним прибегают реже.
Если данные рентгеновского снимка малоинформативны или есть сомнения - проводится томография на компьютерном аппарате.
Магнитно-резонансная томография не дает необходимых данных о состоянии кости - к этому методу прибегают, если есть риск повреждения мягких тканей и необходимо исключить их травму.
Современные методы лечения повреждения мыщелков бедренной кости
Лечения травмы мыщелка проводится в условиях стационара. Если у пациента диагностирован перелом без смещения костных фрагментов, тактика лечения заключается в следующих этапах:
- эвакуация крови из полости сустава;
- адекватное обезболивание;
- иммобилизация конечности;
- при необходимости - повторные пункции сустава.
Одним из важных принципов лечения является ограничение нагрузок на сустав. Пациенту рекомендуется щадящий режим, хождение с костылями в течении 2-3 месяцев с начала лечения.
Если имеет место смещение фрагмента, под местной анестезией проводится ручная репозиция - то есть восстановление анатомического положения фрагмента. Для этого врач отклоняет голень в сторону, противоположную от травмы. Правильное движение включает в работу связки сустава и мыщелок сам “становится” на место. После манипуляции все равно необходима иммобилизация конечности.
Оперативное лечение требуется при некоторых видах травмы и при неэффективности консервативных методов. Операция проводится в раннем периоде после получения травмы и сопровождается наркозом.
Из суставной полости удаляют кровь и небольшие осколки. после этого происходит вправление мыщелка и устранение смещения. Для укрепления фрагмента в него вводят несколько металлических винтов. После ушивания ран на ногу накладывается гипсовая повязка от стопы до верхней части бедра.
Период восстановления после операции
Реабилитационные мероприятия заключаются в применении скелетного вытяжения или гипсовых повязок после операции. При восстановлении двигательной активности пациенту рекомендуют физические упражнения, которые сначала носят пассивный, а затем - активный характер.
Ранний послеоперационный период сопровождается рациональной антибиотикотерапией, тромбопрофилактикой, а также адекватным уходом за раной.
Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.
Читайте также:
