Физиология секреции желчи. Физиологическая анатомия секреции желчи
Добавил пользователь Валентин П. Обновлено: 27.01.2026
На протяжении последних двух тысячелетий взгляды на строение и функцию печени претерпели существенные изменения. Но печень всегда воспринималась как орган особого значения. Она была хорошо изучена с анатомической точки зрения еще с древних времен. Отношение человека к печени всегда было почтительное.
Так что же представляет собой этот важный орган?
Печень - это универсальный орган, масса которого составляет 1,2-1,5 кг у взрослого человека, отсутствие его несовместимо с жизнью.
Находится печень в правом подреберье и в норме не выступает за край реберной дуги, состоит из 2-х частей – левой и правой, разделенных между собой связкой, и имеет 4 доли: левую, правую, квадратную и хвостовую. Желчь собирается в правый и левый печеночный протоки. Всю поверхность печени покрывает тонкая капсула, называемая капсулой Глиссона. Аналогичная соединительная ткань составляет как бы корсет (или внутренний поддерживающий каркас) печени, разделяет ее ткань на большое количество маленьких долек и содержит в себе сосуды и нервы.
Печень имеет своеобразную кровеносную систему, которую образно называют чудесной сетью. Особенностью является то, что печень имеет два приносящих кровеносных пути и один - выносящий. Приносящие кровеносные пути это артериальная кровь, которая поступает из общей печеночной артерии и венозная кровь, которая поступает из воротной вены (собирающей ее от непарных органов брюшной полости). Выносящее венозное русло представлено печеночными венами, которые впадают в нижнюю полую вену. Капиллярное русло представлено синусоидами, в которых циркулирует смешанная кровь.
При этом печень фильтрует, «процеживает» все получаемые при всасывании в кишечнике вещества и разрушает токсины; затем током крови, часть питательных веществ, усваиваясь, откладывается в печени, а часть «очищенных и «обработанных»»питательных веществ распределяются по всему организму через печеночные вены, осуществляющие отток крови от печени.
Печень является как бы сторожем, привратником или барьером между пищеварительным трактом и другими отделами человеческого тела. Печень управляет большими количествами аминокислот, углеводов, липидов, витаминов и вредных веществ, попадающих в организм с пищей и водой.
Помимо кровеносных сосудов у печени имеется разветвленная сеть желчных капилляров и желчных протоков, по которым выработанная в печени желчь поступает в общий желчный проток и накапливается в желчном пузыре, поступая в тонкую кишку по мере необходимости в переваривании жиров.
Функции печени:
Основная функция печени заключается в захвате всех веществ из кишечника с их последующей «обработкой», накоплением и распределением в кровь и желчь. Печень обезвреживает токсины, которые образуются в организме как следствие обменных реакций и «решает» куда складировать или как выводить их. В печени также происходит биотрасформация лекарств, поступающих в организм извне токсических продуктов.
Печень соответствует большому химическому заводу, на котором синтезируется огромное количество веществ.
При этом печень создает полезные питательные вещества, часть из которых, например гликоген, в ней же и накапливаются. Из обильного сырья печень синтезирует необходимые для жизни белки, жировые или углеводные соединения, гормоны. Исходные материалы черпаются из пищи и частично поставляются кишечной флорой.
Печень является важнейшим органом, осуществляющим синтез белков: она синтезирует 12 – 15 г альбумина в сутки. Материалом для образования белков служат аминокислоты, которые могут поступать пищей, образовываться при распаде белков и синтезироваться самим организмом. Наиболее интенсивный распад белков также происходит в печени.
Печень – основное место образования факторов свертывания крови. Она также выполняет свою роль в обмене липидов.
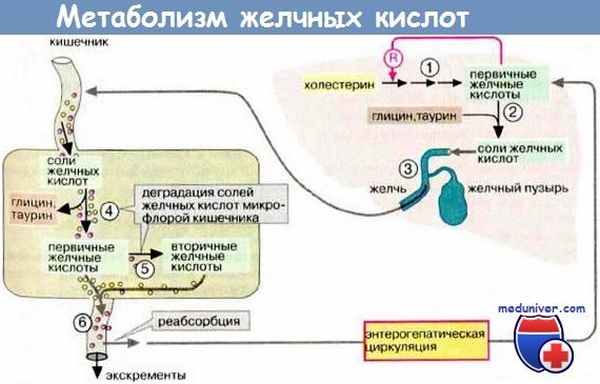
Одна из важнейших функций печени – образования и секреция желчи, что является активным процессом, протекающим с использованием АТФ. Образование желчи начинается в печеночной клетке – гепатоците, этот процесс продолжается в желчных протоках, их эпителий способен секретировать и реабсорбировать жидкость и электролиты. По желчным протокам желчь поступает в желчный пузырь, далее – при сокращениях желчного пузыря желчь поступает в кишечник. Общий объем выделяемой в сутки желчи колеблется от 250 до 1100мл
Основная роль желчи – участие в переваривании жиров. Печень вырабатывает желчные кислоты, которые эмульгируют жиры, тем самым облегчая их обработку другими ферментами, которые выделяет поджелудочная железа.
Многие витамины, железо, энергоемкое вещество гликоген откладываются в печеночной ткани (у здоровых людей количество гликогена составляет около 6% веса печени и при больших энергетических затратах может очень быстро переходить в легко усвояемый энергоноситель глюкозу. При некоторых заболеваниях печени способность к образованию гликогена часто ограничена, и вместо него откладывается жир, что приводит к жировому перерождению органа, которое при длительном течении и без соблюдения диеты, здорового образа жизни и медикаментозной поддержки, может развиться в гепатит.
Способность к восстановлению
Печень обладает удивительным свойством восстановления и заживления (регенерации), как ни один другой орган у человека. Способностью к регенерации печень во многом обязана особенностями своего строения и вышеперечисленными функциями – синтетической, обезвреживающей, накопительной.
Главной функциональной единицей печени является гепатоцит, нормальная печень взрослого человека содержит около 250 биллионов гепатоцитов , гепатоциты составляют около 60% ткани печени. Гепатоциты анастомозируют друг с другом и представляют собой полярные клетки, как и другие клетки, они имеют цитоплазматическую мембрану, В местах акастомозов между гепатоцитами эта мембрана носит название каналикулярной, здесь образуются первые каналикулы и сюда осуществляется секреция желчи. Второй полюс мембраны называется синусоидальным, так как он обращен к синусоидам. Синусоиды - это видоизмененные капилляры печени, их функция заключается в осуществлении барьера: печеночная ткань - кровь. Синусоиды представлены эндотелиальными клетками, те клетки, которые выполняют опорную функцию, называют простыми, существуют еще активные эндотелиальные клетки, которые способны к фагоцитозу, их называют купферовскими клетками. От гепатоцитов синусоиды отделяются перисинусоидальным пространством Диссе. Необходимо обратить внимание на существование клеток Ито, их называют липоцитами или жиронакапливающими клетками в связи со способностью накапливать липиды, еще их называют фибробластами, т.к. они способны синтезировать соединительную ткань.
Структурно функциональной единицей органа, которая выделяется при ее микроскопическом исследовании, является печеночная долька, которая образована анастомозирующими между собой гепатоцитами, расположенными радиально и сходящимися в печеночной вене. Условно в дольке различают три зоны: центральную - вокруг печеночной вены (зона 1), промежуточную (зона 2) и периферическую( зона 3)в области портального поля.
Паренхима печени может быть функционально разделена на участки, которые называют ацинусами.
Ацинус это участок паренхимы, осью которого является портальная триада, ограничены ацинусы центральными венами двух смежных печеночных долек. Портальная триада образована терминальной печеночной артериолой, портальной венулой и одним или несколькими желчными протоками. Анастомозирующие гепатоциты называют печеночными балками или трабекулами, между ними располагаются синусоиды, по которым циркулирует смешанная артериально-венозная кровь, поступающая по печеночной артерии и воротной вене. Центр дольки - печеночная вена, на периферии дольки расположено портальное поле. Нормальная структура и функция органа складывается из нормальной структуры и функции клеток, которые его составляют, а если говорить о нормальной функции клеток, то она возможна при условии нормального функционирования всех клеточных структур.
Основные клеточные структуры: митохондрии - силовые установки клетки, которые генерируют энергию, эндоплазматический ретикулум - содержит ферментные системы, участвующие в метаболизме ряда токсических соединений, аппарат Гольджи - основная функция связана с секреторной деятельностью клетки (гликопротеины, полисахариды).
Существует такая важная ультраструктура, без которой погибнет и сама клетка и ее органеллы как мембрана.
Физиология секреции желчи. Физиологическая анатомия секреции желчи
Физиология секреции желчи. Физиологическая анатомия секреции желчи
а) Секреция желчи печенью. Функции билиарного дерева. Одной из главнейших функций печени является секреция желчи, которая в норме составляет от 600 до 1000 мл/сут. Желчь выполняет две важные функции.
Во-первых, желчь играет важную роль в переваривании жира и его всасывании из-за того, что желчные кислоты:
(1) помогают эмульгировать большие жировые частицы пищи на множество мельчайших частиц, поверхность которых потом может быть атакована ферментами, присутствующими в панкреатическом соке;
(2) содействуют всасыванию конечных продуктов переваривания жира через мембрану слизистой кишечника.
Во-вторых, желчь служит средством для выделения из крови некоторых важных продуктов жизнедеятельности. Это прежде всего билирубин — конечный продукт разрушения гемоглобина и излишков холестерола.
б) Физиологическая анатомия секреции желчи. Секреция желчи печенью происходит в две стадии:
(1) начальная порция секретируется главными функциональными клетками печени — гепатоцитами. Начальный секрет содержит большие количества желчных кислот, холестерола и других органических соединений. Он выделяется в мелкие желчные канальцы, которые расположены между печеночными клетками;
(2) далее желчь течет по канальцам в направлении междольковых перегородок, где канальцы опорожняются в терминальные желчные протоки, а затем — в постепенно увеличивающиеся протоки, достигая печеночного и общего желчного протоков.
Отсюда эта желчь может выделяться прямо в двенадцатиперстную кишку или перенаправляться через желчный проток в желчный пузырь в течение минуты или нескольких часов (для облегчения понимания просим вас изучить рисунок ниже).
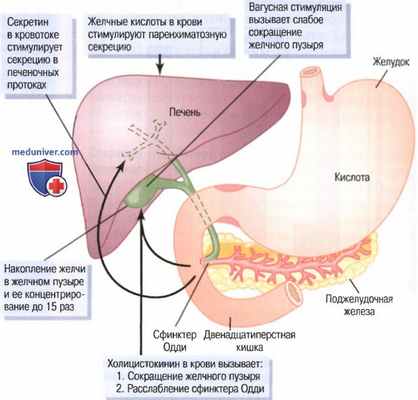
Образование желчи и опорожнение желчного пузыря
Желчные протоки выделяют вторую порцию печеночного секрета, добавляя его в первичную желчь. Этот секрет представляет собой водный раствор натрия и ионов бикарбоната, выделяемых секреторными эпителиальными клетками, которые выстилают канальцы и протоки. Вторичная секреция дополнительно увеличивает общее количество желчи на 100%. Эта секреция стимулируется главным образом секретином, который вызывает выделение дополнительного количества ионов бикарбоната, добавляя их в панкреатический секрет для нейтрализации кислоты, поступающей в двенадцатиперстную кишку из желудка.
б) Накопление и концентрация желчи в желчном пузыре. Желчь постоянно секретируется печеночными клетками, но большая ее часть обычно хранится в желчном пузыре до тех пор, пока не понадобится в двенадцатиперстной кишке. Максимальный объем, который может удерживать желчный пузырь, составляет лишь 30-60 мл. Несмотря на 12-часовую секрецию желчи (обычно около 450 мл), она может запасаться в желчном пузыре, поскольку вода, натрий, хлор и многие другие малые электролиты постоянно всасываются через слизистую желчного пузыря, концентрируя остающиеся компоненты желчи (соли желчи, холестерол, лецитин и билирубин).
Большая часть всасывания осуществляется за счет активного транспорта натрия через эпителий желчного пузыря, за которым следует вторичное всасывание ионов хлора, воды и большинство других способных к диффузии компонентов. В результате желчь в норме концентрируется примерно в 5 раз, а максимально она может быть сконцентрирована до 20 раз.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Физиология секреции желчи. Физиологическая анатомия секреции желчи
Одной из главнейших функций печени является секреция желчи, которая в норме составляет от 600 до 1000 мл/сут. Желчь выполняет две важные функции.
Во-первых, желчь играет важную роль в переваривании жира и его всасывании из-за того, что желчные кислоты: (1) помогают эмульгировать большие жировые частицы пищи на множество мельчайших частиц, поверхность которых потом может быть атакована ферментами, присутствующими в панкреатическом соке- (2) содействуют всасыванию конечных продуктов переваривания жира через мембрану слизистой кишечника.
Во-вторых, желчь служит средством для выделения из крови некоторых важных продуктов жизнедеятельности. Это прежде всего билирубин — конечный продукт разрушения гемоглобина и излишков холестерола.
Физиологическая анатомия секреции желчи
Секреция желчи печенью происходит в две стадии: (1) начальная порция секретируется главными функциональными клетками печени — гепатоцитами. Начальный секрет содержит большие количества желчных кислот, холестерола и других органических соединений. Он выделяется в мелкие желчные канальцы, которые расположены между печеночными клетками- (2) далее желчь течет по канальцам в направлении междольковых перегородок, где канальцы опорожняются в терминальные желчные протоки, а затем — в постепенно увеличивающиеся протоки, достигая печеночного и общего желчного протоков.
Отсюда эта желчь может выделяться прямо в двенадцатиперстную кишку или перенаправляться через желчный проток в желчный пузырь в течение минуты или нескольких часов.
Желчные протоки выделяют вторую порцию печеночного секрета, добавляя его в первичную желчь. Этот секрет представляет собой водный раствор натрия и ионов бикарбоната, выделяемых секреторными эпителиальными клетками, которые выстилают канальцы и протоки. Вторичная секреция дополнительно увеличивает общее количество желчи на 100%. Эта секреция стимулируется главным образом секретином, который вызывает выделение дополнительного количества ионов бикарбоната, добавляя их в панкреатический секрет для нейтрализации кислоты, поступающей в двенадцатиперстную кишку из желудка.
Видео: Физическое Тело Человека. Беседы О Счастье. Дмитрий Бартенев
Накопление и концентрация желчи в желчном пузыре. Желчь постоянно секретируется печеночными клетками, но большая ее часть обычно хранится в желчном пузыре до тех пор, пока не понадобится в двенадцатиперстной кишке. Максимальный объем, который может удерживать желчный пузырь, составляет лишь 30-60 мл. Несмотря на 12-часовую секрецию желчи (обычно около 450 мл), она может запасаться в желчном пузыре, поскольку вода, натрий, хлор и многие другие малые электролиты постоянно всасываются через слизистую желчного пузыря, концентрируя остающиеся компоненты желчи (соли желчи, холестерол, лецитин и билирубин).
Большая часть всасывания осуществляется за счет активного транспорта натрия через эпителий желчного пузыря, за которым следует вторичное всасывание ионов хлора, воды и большинство других способных к диффузии компонентов. В результате желчь в норме концентрируется примерно в 5 раз, а максимально она может быть сконцентрирована до 20 раз.
Физиология секреции желчи. Физиологическая анатомия секреции желчи
СД — сахарный диабет
СД-2— СД 2-го типа
СТГ — соматотропный гормон
УГК — уровень глюкозы в крови
УЗИ — ультразвуковое исследование
В настоящее время повсеместно увеличивается частота развития сочетанной патологии — сахарного диабета (СД) и желчнокаменной болезни (ЖКБ) [1, 2]. В одних случаях СД опережает развитие ЖКБ, в других — СД появляется на фоне ЖКБ [3, 4]. В 2014 г. опубликованы результаты метаанализа частоты сочетания СД с ЖКБ у жителей разных континентов и стран с разным экономическим и социальным уровнем (США, Китай, Швеция, Германия, Нигерия, Новая Зеландия и т. д.); всего проанализирована частота развития ЖКБ у 383 895 больных СД и у 421 461 человека контрольной группы. Повсеместно у больных СД ЖКБ встречалась достоверно чаще, чем у лиц контрольной группы [5]. Ясно, что при такой сочетанной патологии у больных ухудшаются качество жизни и прогноз [6—8]. Остается нерешенным вопрос о причинах более частого, чем в популяции разных стран, возникновения ЖКБ у больных СД [5, 9, 10]. Установление провоцирующих факторов важно для профилактики обоих заболеваний.
Развитие ЖКБ на фоне СД. Вопрос, почему у больных СД чаще возникает ЖКБ, изучался давно [11]. Общепризнанно, что это зависит от многих факторов: возраста, массы тела, наследственной предрасположенности к ЖКБ, нарушений липидного обмена, степени тяжести и давности СД, женского пола, популяционных особенностей, социальных факторов, типа СД [1]. Основную роль в этом и сейчас отводят диабетической автономной невропатии (ДАН) желчного пузыря (ЖП). Доказано, что вследствие нарушения иннервации ЖП страдает желчевыделение, возникает постоянный застой желчи в Ж.П. Так, C. Gaur и соавт. [12] с помощью ультразвукового исследования (УЗИ) изучали объем ЖП натощак и через 45 мин после приема пищи у 50 практически здоровых лиц и 50 больных СД, в том числе с ДАН. Установлено ослабление сокращения ЖП на пробный завтрак у больных СД, особенно с ДАН. Одним из патогенетических звеньев этого является невропатия блуждающего нерва [12]. Аналогичные результаты получены E. Kayacetin и соавт. [13]: они обнаружили увеличение объема ЖП и снижение фракции выброса желчи у больных СД и пришли к заключению, что в результате застоя желчи это приводит к образованию камней в ЖП.
Другим патогенетическим звеном холелитиаза, в том числе у больных СД, являются гиперхолестеринемия и дислипидемия [8], которые характерны для СД 2-го типа (СД-2) [14, 15]. Известно, в настоящее время главным патогенетическим фактором ЖКБ признано нарушение липидного обмена — липидный дистресс-синдром [16]. Желчные камни формируются в результате осаждения нерастворимых компонентов желчи: холестерина, желчных пигментов, солей кальция и некоторых типов белков [17].
В.В. Цуканов и соавт. [18] сопоставили биохимический состав желчи у 125 пациентов с СД и ЖКБ и 87 практически здоровых лиц. Не установлено существенных различий по содержанию желчных кислот (ЖК), но индекс Thomas-Hofmann, который характеризует насыщенность желчи холестерином, у пациентов с СД и ЖКБ оказался достоверно выше, а фосфолипидов достоверно ниже, чем у лиц контрольной группы. Изучено влияние на образование камней в ЖП разных фракций липидов. R. Scragg и соавт. [19] установили, что риск развития холелитиаза у молодых возникает при гиперхолестеринемии и гипертриглицеридемии; холестерин липопротеидов высокой плотности (ЛПВП) снижает риск развития ЖКБ, причем независимо от рациона и наличия ожирения. Наоборот, снижение концентрации ЛПВП способствует развитию холелитиаза [3, 20].
Одним из главных факторов риска развития ЖКБ считают и в настоящее время ожирение [21]. И.Н. Григорьева и соавт. [9] справедливо отметили, что основные компоненты метаболического синдрома — избыточная масса тела, гиперлипидемия, гипергликемия являются одновременно модифицируемыми факторами риска развития ЖКБ. Авторы выявили ЖКБ у 17,6% больных СД, а при ожирении — у 100%. Однако роль ожирения в возникновении ЖКБ у больных СД оказалась спорной. Т. Tung и соавт. [22] установили большую, чем в популяции, частоту возникновения ЖКБ у больных СД с абдоминальным ожирением и цитолитическим синдромом. Аналогичные результаты получены W. Chien и соавт. [23]. Они оценили риск развития ЖКБ у пожилых пациентов с СД и абдоминальным ожирением. Большая окружность талии и высокий нормальный уровень аланинаминотрансферазы оказались статистически значимо связаны с развитием у пожилых ЖКБ. Серьезным возражением является то, что ЖКБ так же часто возникает при СД 1-го типа (у худых), как и при СД-2 [24]. M. Pacchioni и соавт. [25] считают, что ожирение является более сильным фактором риска развития ЖКБ, чем СД-2.
Ожирение и СД часто осложняются жировым гепатозом. Е.В. Сучкова [26] обнаружила однонаправленное изменение биохимии желчи у больных с СД и жировым гепатозом и у больных без СД, но с ЖКБ и жировым гепатозом. Такие же результаты получены Т. Koller и соавт. [27] при изучении биохимии желчи у больных с метаболическим синдромом. Сделан вывод, что жировая болезнь печени предрасполагает к ЖКБ.
За последнее время ведущую роль в образовании камней в ЖП отводят гиперинсулинизму и инсулинорезистентности (ИР), хотя результаты исследования этого противоречивы [28, 29]. R. Scragg и соавт. [19] еще в 1984 г. опубликовали наблюдения, согласно которым увеличение концентрации инсулина в плазме означает риск развития ЖКБ и у мужчин, и у женщин. Инсулин повышает риск ядрообразования. Выяснено, что у больных ЖКБ концентрация инсулина являлась высокой при различных стадиях заболевания, особенно в период формирования желчных конкрементов [20]. C. Ruhl и соавт. [30] в 2000 г. наблюдали 5653 человек. У всех определяли уровень в крови инсулина, С-пептида и проводили УЗИ ЖП, в результате чего выявили высокую положительную корреляцию между повышением секреции инсулина и холелитиазом, но только у женщин. У мужчин такой связи не оказалось. Главное, что авторы не установили у больных СД повышения риска развития ЖКБ. Позднее Y. Chang и соавт. [31] подтвердили связь ИР с образованием камней в ЖП у корейских мужчин без СД, причем это не зависело от наличия ожирения. Авторы сделали заключение, что холелитиаз является маркером ИР даже в отсутствие ожирения и/или СД. У женщин S. Kim и соавт. [32] тоже рассматривали ИР как фактор риска ЖКБ. Сплошным методом в исследование включили 4125 корейских женщин в возрасте 30—79 лет без отягощенного по СД, артериальной гипертонии, дислипидемии, патологии сердца анамнеза, не получающих заместительную гормональную терапию или гормональные контрацептивны. Регрессионный анализ показал, что возраст и ИР (HOMA-IR) существенно влияли на образование камней в ЖП у женщин в постменопаузе. В других возрастных группах такая связь установлена только при наличии абдоминального ожирения [32]. Проводя многомерный анализ связи ИР и сладжа или камней в ЖП у 205 беременных с впервые выявленной ЖКБ, W. Cynthia и соавт. [33] сделали вывод, что ИР представляет фактор риска развития ЖКБ. До наступления гестации у женщин привели к норме массу тела, уровень липидов и уровень глюкозы в крови (УГК). Именно печеночная ИР напрямую способствует образованию холестериновых желчных камней [2, 34]. ИР стимулирует выработку гепатоцитами холестерина и снижает моторику ЖП, нарушает кишечно-печеночную циркуляцию липидов желчи, что приводит к перенасыщению желчи холестерином [2, 28, 34]. Вопрос, можно ли устранить или снизить ИР путем ограничения потребления углеводов, белка, алкоголя, а также энергетической ценности пищи, остается спорным [2].
C. Liu и соавт. [10] с 2000 по 2008 г. наблюдали 615 542 пациента с С.Д. Симптоматика ЖКБ у больных СД встречалась существенно чаще, чем у лиц контрольной группы без С.Д. Авторами не найдено зависимости от видов сахароснижающей терапии. Очевидно, придется изменить такое мнение. Оказалось, что инкретины стимулируют секрецию урсодезоксихолевой кислоты, а ЖК стимулируют секрецию глюкагоноподобного пептида-1 (ГПП-1) [35]; при этом для лечения многих пациентов с СД-2 применяют инкретины [14, 15, 36]. Однако известно, ГПП-1 тормозит опорожнение желудка. Он также тормозит желчевыделение у здоровых лиц даже при введении им внутривенно холецистокинина [37]. Инсулин, особенно гиперинсулинемия, тоже тормозят опорожнение ЖП даже под влиянием сильнейшего холеретика холецистокинина [38]. Это является еще одним фактором риска камнеобразования в ЖП [20, 39]. Гиперинсулинизм и ИР, как известно, участвуют в патогенезе СД-2. C. Liu и соавт. [10] справедливо указали на важность систематического обследования пациентов с СД для выявления сопутствующей ЖКБ.
У больных СД нарушается чувствительность рецепторов ЖП к холецистокинину, а их количество снижено, и это тоже приводит к образованию камней [5, 40].
I. Grigor’eva и соавт. [41] изучили роль ряда адипокинов и гормонов желудочно-кишечного тракта — ЖКТ (лептин, адипонектин, висфатин, резистин, α-фактор некроза опухоли, грелин) в патогенезе ЖКБ, в том числе при ожирении и С.Д. Установлено, что лептин регулирует экспрессию генов, ответственных за патогенез ЖКБ. Висфатин провоцирует развитие ЖКБ, адипонектин, наоборот, выполняет протективную роль. Повышенный уровень грелина тоже является защитным фактором: грелин оказывает мощное желчегонное действие. Снижение активности рецепторов РРAR (активатора пролиферации пероксисом) у пациентов СД тоже способствует холелитиазу [41]. Пока нет однозначного ответа на вопрос, усугубляет ли алкоголь образование камней в ЖП у больных С.Д. Одни авторы считают, что влияние алкоголя незначительно [42]. Мнение других противоположное: алкоголь вызывает цитолиз, который способствует развитию ЖКБ, особенно у больных СД [3].
Не разработаны подходы к лечению ЖКБ у пациентов с С.Д. Внедрение в практику лапароскопического метода холецистэктомии (ХЭ) значительно расширил показания к хирургическому лечению ЖКБ, даже при «немом» камненосительстве у больных СД [43, 44].
Развитие СД у больных ЖКБ. Ранее отмечено частое возникновение СД у больных ЖКБ [45], особенно после ХЭ [4]. В стенке ЖП вырабатывается по меньшей мере два нейрогормона — антихолецистокин и грелин [46]. После удаления ЖП неизбежен их дефицит. Пока нет единого мнения, является ли ЖКБ и в частности ХЭ, фактором риска развития С.Д. Некоторые авторы приписывают возникновение СД у больных с ЖКБ ожирению, дислипидемии, особенно гиперхолестеринемии и гипертриглицеридемии, ИР, пожилому возрасту [42]. Однако за последние годы ЖКБ «молодеет», примерно в равном числе случаев холелитиаз встречается у лиц с дефицитом или с нормальной массой тела [8]. С. Weikert и соавт. [47], проводя эпидемиологическое обследование 25 166 лиц, поступающих на работу, и наблюдая их в течение 7 лет, пришли к выводу, что камни в ЖП могут служить прогностическим фактором развития СД-2. Безусловно, у отдельных больных старшего возраста ЖКБ может появиться раньше, чем СД-2, который приобретает обычное течение, характеризуется гиперинсулинизмом, ИР; уровень С-пептида в крови повышен [8, 20, 48]. Но нередко течение СД у пациентов с ЖКБ отличается от классической картины СД-2. При ЖКБ неизбежно возникает билиогенный панкреатит и как следствие иногда может спровоцировать панкреатогенный СД [48]. Установлена линейная зависимость частоты развития СД вследствие хронического панкреатита от времени, причем вероятность развития СД составляет 3,5% в год [48]. Патогенез панкреатогенного СД связан с деструкцией и склерозом инкреторной ткани, аутоиммунными механизмами, а при наличии ожирения — и с ИР [48]. Клинически панкреатогенный СД отличается поздней манифестацией, хорошей переносимостью высокой гипергликемии, склонностью к спонтанным эпизодам гипогликемии, частыми инфекциями, редким развитием микроангиопатий, терапевтическим эффектом диеты и препаратов сульфонилмочевины (потребность в инсулинотерапии редкая). Заместительная ферментная терапия для компенсации внешнесекреторной недостаточности поджелудочной железы может сопровождаться улучшением всасывания углеводов и повышением УГК [48].
В 2014 г. опубликованы новые данные о сахароснижающем эффекте ЖК [49, 50]. ЖК участвуют в регуляции не только углеводного обмена, но и липидного, а, возможно, и энергетического гомеостаза посредством активации рецепторов ЖК (FXR и TGR 5) [51]. Учитывая это, предложены новые лекарственные препараты — секвестранты ЖК: они связывают ЖК в кишечнике, образуя нерастворимые комплексы. Это повышает синтез ЖК, снижает сывороточный уровень холестерина липопротеинов низкой плотности, а у больных СД улучшает гликемический контроль [52].
В последние годы наука обогатилась новыми сведениями о действии нейрогормонов ЖКТ на моторику ЖП и углеводный обмен [53, 54]. Нет ни одного нейрогормона ЖКТ, который бы не принимал участие в регуляции углеводного обмена, причем у одних нейрогормонов диабетогенное, у других протективное действие. Мощным секретагогом инсулина является холецистокинин, при этом гиперсекреция инсулина, вызванная холецистокинином, проявляется не на углеводистый пищевой раздражитель, а на жир в форме ЖК и моноглицеридов [39, 53]. Секретин усиливает эффект холецистокинина и сам является секретагогом инсулина [55]. Вазоактивный интестинальный пептид (ВИП) является антагонистом холецистокинина; соматостатин тормозит инкрецию инсулина, холецистокинина, ВИП [46]. Гормоны поджелудочной железы — амилин и панкреатический полипептид регулируют гомеостаз глюкозы [56], причем эти нейрогормоны ЖКТ оказывают непосредственное воздействие и через блуждающий нерв [57].
Недостаточно изучена роль гормонов, регулирующих пищевое поведение, в патогенезе СД у больных ЖКБ. Особый интерес вызывает грелин, открытый в 1999 г. [58]. Первоначально было описано диабетогенное действие грелина за счет его способности стимулировать секрецию соматотропного гормона (СТГ) [59]. Этой способностью, как оказалось, обладает и предшественник грелина прогрелин [60]. Последующее изучение показало сложное влияние грелина на углеводный обмен [61—69]. Этот гормон является физиологическим регулятором инсулинового ответа [70, 71]. Грелин может повышать УГК за счет стимуляции секреции СТГ, но, являясь активным секретагогом инсулина, способен снижать УГК. В отличие от других секретагогов инсулина грелин также повышает секрецию инсулина и за счет улучшения микроциркуляции поджелудочной железы. Грелин — инсулиностатик, поэтому защищает организм от гипогликемии. Кроме того, он устраняет ИР разных тканей (жировой, печени) [64, 69, 71].
Теми же клетками желудка, что и грелин, секретируется другой нейрогормон обестатин [72]. Влияние обестатина на углеводный обмен пока неизвестно, но установлено, что система грелин—обестатин влияет на возникновение ЖКБ. Наряду с мотилином, холецистокинином, гастрином грелин является мощным стимулятором моторики ЖКТ, а также желудочной секреции [60, 61]. Поскольку Ж.П. способен продуцировать грелин, это предохраняет от застоя желчи: сфинктер печеночно-поджелудочной ампулы под влиянием грелина расслабляется, а мышцы стенки желчного пузыря сокращаются [73]. В этом проявляется защитная роль грелина от ЖКБ. Обнаружено молекулярное сходство мотилина с грелином. Мотилин, как и грелин, способен усиливать секрецию СТГ, а также пролактина, т. е. тоже участвует в регуляции углеводного обмена [74].
В таблице представлены полученные к настоящему времени сведения о действии нейрогормонов ЖКТ на углеводный обмен. Важно еще раз отметить, что некоторые нейрогормоны в зависимости от ситуации могут повысить или снизить УГК.
Физиологическое влияние нейрогормонов ЖКТ на углеводный обмен
Недостаточно изучено и предстоит исследовать, как нарушается секреция нейрогормонов ЖКТ при патологии, в том числе при ЖКБ, панкреатите и т. д. Можно полагать, что эти нарушения — одна из причин, а возможно, главный механизм развития СД у больных ЖКБ, поскольку неизбежны гормональная дизрегуляция и дефицит нейрогормонов — секретагогов инсулина. Не случайно, что у больных ЖКБ, даже при ожирении и СД, не наблюдается повышение уровня С-пептида в крови [75]. G. Cheung и соавт. [76] большую роль в возникновении СД отводят резистентности к холецистокинину, а S. Miyamoto и соавт. [77] установили, что холецистокинин оказывает еще нефропротективное действие при СД.
Заключение
Таким образом, СД-2 является фактором риска развития ЖКБ, а ЖКБ — фактором риска развития С.Д. Возникновение холелитиаза у больных СД-2 — многофакторный процесс, но главным механизмом следует признать длительную хроническую гипергликемию, которая неизбежно приводит к невропатиям, в том числе к автономной невропатии Ж.П. Современная сахароснижающая терапия увеличивает продолжительность жизни больных СД-2. Следовательно, в перспективе СД-2 будет чаще сочетаться с ЖКБ.
Развитие СД у больных ЖКБ в первую очередь обусловлено нарушением сложной нейрогормональной системы ЖКТ, что предстоит изучать.
Печень и ее функции в нашем организме

Печень — самый большой внутренний орган человека. Она находится справа в полости живота под диафрагмой (в правом подреберье) и очень редко печень может находится слева. Печень — непарный орган, то есть второго такого органа в организме нет, и нарушение функции печени опасно для жизни. Поэтому при заболеваниях печени необходимо постоянное наблюдение специалиста, обследование для контроля за состоянием здоровья и лечением.
Печень выполняет важные функции в нашем организме. Компоненты пищи, поступившие в желудочно-кишечный тракт, всасываются в кровь и доставляются в первую очередь в печень. В ней происходят процессы их преобразования, образуются необходимые для жизнедеятельности вещества. Она принимает участие во всех видах обмена веществ — в обмене белков, жиров, углеводов. Только в печени образуется необходимый организму белок альбумин, многие факторы свертывания крови. В ней образуется и накапливается гликоген — источник энергии для организма. Печень участвует в обмене витаминов и микроэлементов. Ее важной функцией является дезинтоксикационная. В нее поступают образующиеся в организме в процессе пищеварения и в процессе жизнедеятельности вещества, лекарственные препараты. Некоторые из них могут быть токсичными для организма. В печени эти вещества преобразуются в малотоксичные продукты. В ней происходит дезактивация гормонов и других биологически активных веществ.
Так же печень обезвреживает всевозможные чужеродные для организма вещества, такие как аллергены, токсины и яды, превращает их в менее токсичные или проще выводимые соединения. Она участвует в обмене билирубина — пигмента, образующегося при естественном распаде красных кровяных клеток. Нарушение функции печени при различных заболеваниях приводит к нарушениям обмена и выведения билирубина с желчью и появлению желтушного окрашивания кожи и склер. Образующаяся в ней желчь имеет важное значение для процессов пищеварения. Таким образом, печень можно назвать большим химическим заводом, на котором синтезируется и преобразуется огромное количество веществ. Кроме того, печень естественное депо крови, предусмотренное самой природой. При нормальном функционировании в ней содержится более полулитра крови. Это позволяет поддерживать необходимый объем циркулирующей крови и работу органов кровообращения, что является особенно важным при кровопотерях.
Берегите свою печень, выполняйте периодическое обследование! Консультируйтесь с врачом и ваша печень ответит Вам взаимностью!
Печень — один из немногих органов, способных к регенерации, то есть восстановлению. За счет деления клеток (гепатоцитов) печень может восстанавливать свой первоначальный объем при сохранении лишь 25−30% нормальной ткани. Это очень важно для поддержания жизнедеятельности при различных заболеваниях.
*Способность печени к восстановлению отражена в мифе о Прометее. Прометей — один из титанов древнегреческой мифологии, защитник людей от произвола богов, царь скифов. Прометей тайно проник на священную гору Олимп и похитил огонь для людей. Он так же научил людей всему, что сам знал: счету, письму, ремеслам. Но действовал Прометей втайне от величайшего позволения Зевса, бога неба, грома и молний, ведающего всем миром. За это Прометей был обречен Зевсом на вечные муки — прикован к скале, куда каждый день прилетал орел, чтобы выклевать у него печень. На следующий день у Прометея отрастала новая печень. Так продолжалось долго, пока Геракл не сразил орла, разбил оковы и освободил Прометея.
Читайте также:
