Фотографии астроцитарной гамартомы сетчатки
Добавил пользователь Владимир З. Обновлено: 27.01.2026
В статье представлено клинико-морфологическое описание случая пилоидной астроцитомы (астроцитарной гамартомы) сетчатки и зрительного нерва у девочки 11 лет. Приведены клинические и инструментальные характеристики опухоли по данным ультразвукового исследования и магнитно-резонансной томографии. Представлено подробное цитологическое и патоморфологическое описание опухоли. Данная опухоль, несмотря на редкие случаи наблюдения, представляет угрозу для органа зрения, что требует ликвидационного хирургического вмешательства.
Ключевые слова
Об авторах
Светлана Владимировна Саакян— д-р мед. наук, профессор, начальник отдела офтальмоонкологии и радиологии
ул. Садовая-Черногрязская, д. 14/19, Москва, 105062
Инна Петровна Хорошилова-Маслова — д-р мед. наук, профессор, начальник отдела патологической анатомии и гистологии
ул. Садовая-Черногрязская, д. 14/19, Москва, 105062
Ануш Гамлетовна Амирян— д-р мед. наук, главый научный сотрудник отдела офтальмоонкологии и радиологии
ул. Садовая-Черногрязская, д. 14/19, Москва, 105062
Галина Петровна Захарова— канд. мед. наук, зав. патолого-ана-томическим отделением, врач отдела патологической анатомии и гистологии
ул. Садовая-Черногрязская, д. 14/19, Москва, 105062
Александр Юрьевич Цыганков — канд. мед. наук, младший научный сотрудник отдела офтальмоонкологии и радиологии
ул. Садовая-Черногрязская, д. 14/19, Москва, 105062
Ольга Геннадьевна Пантелеева— д-р мед. наук, ведущий научный сотрудник отдела офтальмологии и радиологии
ул. Садовая-Черногрязская, д. 14/19, Москва, 105062
Марина Георгиевна Жильцова— канд. биол. наук, старший научный сотрудник отдела офтальмоонкологии и радиологии
ул. Садовая-Черногрязская, д. 14/19, Москва, 105062
Список литературы
1. Бровкина А.Ф., Хиониди Я.Н., Федотова О.Ф.Астроцитарная гамартома сетчатки. Российская педиатрическая офтальмология. 2008; 2: 19–20.
2. Мякошина Е.Б. Астроцитарная гамартома сетчатки: два клинических случая, визуализация с помощью спектральной оптической когерентной томографии. Российская педиатрическая офтальмология. 2013; 1: 23–7.
3. Shields C.L., Say E.A.T., Fuller T., et al.Retinal astrocytic hamartoma arises in nerve fiber layer and shows “moth-eaten” optically empty spaces on optical coherence tomography. Ophthalmology. 2016; 123 (8): 1809–16. doi: 10.1016/j.ophtha.2016.04.011
4. Herwig M., Laqua H. Klinisches Bild ind Verlaufsbeobachtungen beim astrozytaren Hamartom der Netzhaut und der Papille. Klin. Mbl. Auhenheilk. 1984; 84: 115–20.
5. Ольшанская А.С., Шнайдер Н.А., Дмитренко Д.В. и др. Дифференциальная диагностика ретинальной астроцитарной гамартомы с другими новообразованиями сетчатки: клинический случай. Сибирский онкологический журнал. 2017; 16 (5): 93–9.
6. Астахов Ю.С., Нечипоренко П.А., Атласова Л.К. и др. Астроцитарная гамартома сетчатки при туберозном склерозе. Офтальмологические ведомости. 2017; 10 (1): 97–101.
7. Wang C., Brucker A.J. Vitreous hemorrhage secondary to juxtapapillary vascular hamartoma of the retina. Retina. 1984; 4: 44–7. doi: 10.1097/00006982-198400410-00007
8. Trincao R., Cunha-Vaz J.G., Pires J.V. Astrocytic hamartoma of the optic disc in localized ocular neurofibromatosis (von Recklinghausen`s disease). Ophthalmologica. 1973; 167: 465–9. doi: 10.1159/000306998
9. Sachdeva R., Rothner D.A., Traboulsi E.I., Hayden B.C., Rychwalski P.J. Astrocytic hamartoma of the optic disc and multiple cafe-au-lait macules in a child with neurofibromatosis type 2. Ophthalmic Genetics. 2010; 31 (4): 209–14. doi: 10.3109/13816810.2010.512356
10. Bec P., Mathis A., Adam P., Maillard P., Alberge Y. Retinitis pigmentosa with astrocytic hamartomas of the optic disc. Ophthalmologica. 1984; 189: 135–8. doi: 10.1159/000309399
11. Loukianou E., Kisma N., Pal B. Evolution of an astrocytic hamartoma of the optic nerve head in a patient with retinitis pigmentosa – photographic documentation over 2 years of follow-up. Case Rep. Ophthalmol. 2011; 2: 45–9. doi: 10.1159/000324037
12. Kiratli H., Turkcouglu P., Bilgic S. Gyrate atrophy associated with astrocytic hamartoma of the optic disc. Retina. 2004; 24 (6): 976–7. doi: 10.1097/00006982-200412000-00025
13. Sebrow D.B., Jung J.J., Dagi Glass L.R., Horowitz J., Chang S. Long-term follow-up of astrocytic hamartoma of the optic disc associated with gyrate atrophy. Ophthalmic Surg. Lasers Imaging Retina. 2015; 46 (3): 387–90. doi: 10.3928/23258160-20150323-17
14. Ulbright T.M., Fulling K.H., Helveston E.M. Astrocytic tumors of the retina. Differentiation of sporadic tumors from phakomatosis-associated tumors. Arch. Pathol. Lab. Med. 1984; 108 (2): 160–3.
15. Saxena S., Meyer C.H. Peripapillary astrocytic hamartomas evolve from the optic nerve. BMJ Case Rep. 2015; pii: bcr2014207275. doi:10.1136/bcr-2014-207275
16. Саакян С.В., Амирян А.Г., Цыганков А.Ю. и др. Внутриглазная шваннома: клинико-патоморфологический анализ случая. Вестник офтальмологии. 2014; 130 (2): 54–8.
17. Саакян С.В., Цыганков А.Ю., Иванова О.А. и др. Злокачественная медуллоэпителиома, симулирующая ретинобластому: клинико-гистологи-ческий анализ случая и опыт получения клеточной культуры. Вестник офтальмологии. 2016; 132 (6): 64–9.
18. Саакян С.В., Амирян А.Г., Цыганков А.Ю.Увеальная меланома у детей и подростков: анализ собственных наблюдений у 21 больного. Российская педиатрическая офтальмология. 2015; 3: 33–6.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА РЕТИНАЛЬНОЙ АСТРОЦИТАРНОЙ ГАМАРТОМЫ С ДРУГИМИ НОВООБРАЗОВАНИЯМИ СЕТЧАТКИ: КЛИНИЧЕСКИЙ СЛУЧАЙ
Астроцитарная гамартома сетчатки (факома, астроцитома) – доброкачественная опухоль, представляющая собой разрастание глиальных астроцитов и кровеносных сосудов сенсорной части сетчатки. Впервые поражение глаз при туберозном склерозе (ТС) было описано в 1921 г. офтальмологом J. van der Hoeva. Характерная глиальная опухоль до настоящего времени считается классическим проявлением данного заболевания, но ретинальная астроцитома может наблюдаться и у практически здоровых людей молодого или детского возраста. Представлено клиническое наблюдение пациентки, 19 лет. На основании комплексного обследования с применением дополнительных методов диагностики, были впервые выявлены многочисленные гамартомы сетчатки правого глаза. При обнаружении с помощью офтальмоскопии такого образования на глазном дне необходимо использовать дополнительные методы диагностики для определения формы гамартом (кальцинированная или некальцинированная) и проведения дифференциальной диагностики с другими опухолями сетчатки и хориоидеи, а также для исключения патологических изменений в центральной нервной системе.
Ключевые слова
Об авторах
ФГБОУ ВО «Красноярский государственный медицинский университет им. проф. В.Ф. Войно-Ясенецкого» Минздрава России, г. Красноярск
Россия
аспирант кафедры медицинской генетики и клинической нейрофизиологии
ФГБОУ ВО «Красноярский государственный медицинский университет им. проф. В.Ф. Войно-Ясенецкого» Минздрава России, г. Красноярск
Россия
доктор медицинских наук, профессор, заведущая кафедрой медицинской генетики и клинической нейрофизиологии
ФГБОУ ВО «Красноярский государственный медицинский университет им. проф. В.Ф. Войно-Ясенецкого» Минздрава России, г. Красноярск
Россия
доктор медицинских наук, доцент кафедры медицинской генетики и клинической нейрофизиологии
ООО «Клиника лазерной микрохирургии глаза», г. Красноярск
Россия
кандидат медицинских наук, врач-офтальмолог
ФГБОУ ВО «Красноярский государственный медицинский университет им. проф. В.Ф. Войно-Ясенецкого» Минздрава России, г. Красноярск
Россия
доктор медицинских наук, профессор, заведующая кафедрой офтальмологии с курсом ПО им. проф. М.А. Дмитриева
КГБУЗ «Красноярская краевая офтальмологическая клиническая больница им. проф. П.Г. Макарова», г. Красноярск
Россия
кандидат медицинских наук, врач-офтальмолог
КГБУЗ «Красноярская краевая офтальмологическая клиническая больница им. проф. П.Г. Макарова», г. Красноярск
Россия
главный врач
ФГБОУ ВО «Красноярский государственный медицинский университет им. проф. В.Ф. Войно-Ясенецкого» Минздрава России, г. Красноярск
Россия
доктор медицинских наук, профессор кафедры онкологии и лучевой терапии с курсом ПО
Список литературы
1. Бровкина А.Ф., Федотова О.Ф., Хиониди Я.Н. Астроцитарная гамартома сетчатки. Российская педиатрическая офтальмольмология. 2008; 2: 19–21.
2. Мякошина Е.Б. Астроцитарная гамартома сетчатки: два клинических случая, визуализация с помощью спектральной оптической когерентной томографии. Российская педиатрическая офтальмология. 2013; 1: 23–27.
3. Шнайдер Н.А., Максимова Ю.В., Максимов В.Н., Дмитренко Д.В., Шаповалова Е.А. Туберозный склероз (болезнь Бурневилля- Прингла): Учебное пособие для системы последипломного образования врачей. Красноярск: Оперативная полиграфия, 2010. 112.
4. Шнайдер Н.А. Туберозный склероз: дефиниция, особенности клинического течения. Международный неврологический журнал. 2010. 2 (32): 5–13.
5. Дорофеева М.Ю. Туберозный склероз. М.: Практическая медицина, 2012. 19–29.
6. Ольшанская А.С., Шнайдер Н.А., Дмитренко Д.В. Поражение органа зрения у больных с туберозным склерозом (обзор литературы). Русский журнал детской неврологии. 2016; 11 (4): 27–32.
7. Ольшанская А.С., Артюхов И.П., Шнайдер Н.А., Дмитренко Д.В., Козина Е.В., Донцева Е.А. Проблемы офтальмологического менеджмента туберозного склероза у женщин. Проблемы женского здоровья. 2016. 11 (4): 5–10.
Рецензия
Для цитирования:
For citation:
Контент доступен под лицензией Creative Commons Attribution 4.0 License.
Астроцитарная гамартома сетчатки при туберозном склерозе

В статье представлено описание клинического случая длительно не диагностированного туберозного склероза с астроцитарной гамартомой сетчатки. Также описаны этиология, патогенез, клинические и патоморфологические критерии диагностики туберозного склероза.
Ключевые слова
Полный текст
Туберозный склероз (tuberous sclerosis) (ТС) (morbus Pringle-Bourneville, adenoma sebaceum, болезнь Бурневиля – Прингла, аденома сальных желёз) — наследственное заболевание, относящееся к группе нейроэктодермальных нарушений, характеризующееся системным поражением внутренних органов, костей, глаз, кожи, нервной системы с формированием доброкачественных опухолей — гамартом [2, 3].
Впервые заболевание описал Frederich Daniel von Recklinghausen в 1862–1863 гг., диагностировавший множественные опухоли сердца и изменения головного мозга при патологоанатомическом исследовании умершего младенца. В 1880 г. французский невролог Désiré-Magloire Bourneville представил подробное описание неврологической картины и патологических изменений в головном мозге у девочки с судорожными пароксизмами, умственной отсталостью и кожными проявлениями. В 1890 г. британский дерматолог John James Pringle впервые описал кожные проявления на лице у больных ТС, применив термин congenital adenoma cebaceum (adenoma sebaceum). С тех пор заболевание носит название «болезнь Бурневиля – Прингла». В последующем многими авторами отмечалась полисистемность поражений при ТС. В 1908 г. Н. Vogt выделил классическую клиническую триаду ТС (tuberous sclerosis complex): аденомы сальных желёз, эпилептические приступы и задержка умственного развития. В 1920 г. офтальмолог Jan van der Hoeven описал характерные для ТС изменения на глазном дне: симптом «тутовой ягоды» — факому и предложил термин «факоматоз» [1–3].
Заболевание наследуется по аутосомно-доминантному типу. В около 80 % случаев болезнь является следствием мутации de novo. Развитие ТС определяется двумя генами, локализованными в участке 34 длинного плеча 9-й хромосомы (ТС первого типа — TSC1, кодирует белок гамартин) и в участке 13 короткого плеча 16-й хромосомы (ТС второго типа — TSC2, кодирует белок туберин). Болезнь отличается варьирующей экспрессивностью генов и их почти 100 % пенетрантностью. Частота случаев ТС составляет 1 : 30 000 населения. Распространённость среди новорождённых варьирует от 1 : 6000 до 1 : 10 000. Половой предрасположенности к заболеванию не отмечают [3, 4].
В 1998 г. были предложены диагностические критерии ТС, согласно которым данный диагноз мог быть установлен при наличии двух первичных или одного первичного и двух вторичных признаков. Возможный (вероятный) диагноз ТС — при наличии одного первичного и одного вторичного признака. Предположительный (сомнительный) диагноз ТС — при наличии только одного первичного или двух (и более) вторичных признаков (табл. 1.) [2, 3, 5].
Таблица 1. Диагностические критерии туберозного склероза
Table 1. Diagnostic criteria of tuberous sclerosis
Ангиофибромы и фиброзные бляшки лица
Многочисленные углубления в эмали зубов
Нетравматические околоногтевые фибромы
Гамартоматозные ректальные полипы
Гипопигментные пятна (больше трёх)
Участок «шагреневой кожи»
Миграционные тракты в белом веществе головного мозга
Гамартомы внутренних органов
Ахроматический участок сетчатки оболочки глаза
Гипопигментные пятна «конфетти» на коже
Множественные кисты почек
Множественные ангиомиолипомы почек
Поражение органа зрения при ТС характеризуется появлением гамартом сетчатки и зрительного нерва [1–3]. Существуют два основных клинических типа астроцитарных гамартом сетчатки: более мелкие, некальцифицированные, плоские, гладкие опухоли, которые проявляются как слабые утолщения слоя нервных волокон, и более крупные, кальцифицированные беловато-жёлтые узловатые массы (очаги в виде «тутовой ягоды»). Одна и та же опухоль может включать участки обоих типов, так как процесс кальцификации медленно прогрессирует в течение многих лет.
Дифференциальная диагностика включает ретинобластому, миелинизированные нервные волокна и гранулёму сетчатки, а в случае гамартом зрительного нерва — друзы диска зрительного нерва (иногда астроцитарные гамартомы на диске зрительного нерва называют гигантскими друзами зрительного нерва) и папиллит (отёк головки зрительного нерва при ТС может быть связан с внутричерепной гипертензией).
Астроцитарные гемартомы сетчатки обычно протекают бессимптомно и не требуют лечения. В случае развития достаточно редких осложнений, таких как кровоизлияние в стекловидное тело или под сетчатку, распространение опухоли в стекловидное тело или отслойка сетчатки, проводится симптоматическая терапия. Пациентов и членов их семей необходимо обследовать для выявления признаков ТС.
Поражение кожи лица отмечается в 50–90 % случаев уже в детском возрасте в виде множественных опухолеподобных образований до 0,5 см в диаметре, желтоватого или коричневатого цвета с гладкой поверхностью и телеангиэктазиями. Подногтевые и околоногтевые фибромы встречаются у 17–52 % больных, гипомеланоцитарные пятна — у 90 %, пятна цвета «кофе с молоком» — у 15 %, участки «шагреневой кожи» (peau chagrin) — в 20–68 % случаев, редко наблюдаются депигментация волос и разрастания слизистой оболочки полости рта [1, 5, 6]. Психоневрологические нарушения — эпилепсия (80–90 %) и снижение интеллекта (48 %) — могут быть следствием разрастаний нейроглии структур головного мозга [1]. Патология сердечно-сосудистой системы при ТС проявляется нарушениями проводимости и ритма, вплоть до остановки сердца из-за развития рабдомиом (30–60 %) [1]. У 10 % больных ТС в печени выявляются ангиомиолипомы и гамартомы, в кишечнике — ректальные полипы (50–78 % случаев), в почках в 47–85 % случаев выявляются двусторонние ангиомиолипомы и множественные кисты [1].
Описание клинического случая
Пациент, госпитализированный в клинике дерматовенерологии ФГБОУ ВО «ПСПбГМУ им. акад. И.П. Павлова» Минздрава России, был направлен для осмотра и консультации в клинику офтальмологии того же университета. Мужчина в возрасте 35 лет обратился с жалобами на безболезненные и незудящие высыпания на коже лица, туловища, пальцев кистей, а также на высыпания в области разгибательных поверхностей верхних и нижних конечностей. Считает себя больным с раннего детского возраста, когда впервые в 2 года появились пятнистые высыпания на коже лица. При обращении в КВД по месту жительства поражения кожи в области щёк были диагностированы как аллергическая реакция на лактозу. Лечение не проводилось, было рекомендовано исключить провоцирующий фактор. Впоследствии появились единичные мелкие бессимптомные узелковые высыпания на коже в области носогубных складок, пятнистые высыпания в области спины и нижних конечностей. В возрасте 5–10 лет отмечались эпилептические припадки, частоту которых пациент указать затруднялся. С 1990 г. приступы эпилепсии прекратились.
В 1995 г. пациент впервые заметил высыпания в области локтей, сопровождающиеся умеренным зудом. Врачом КВД по месту жительства был поставлен диагноз: псориаз. Отмечено относительно спокойное течение заболевания с редкими обострениями. В то же время на коже лица продолжали появляться новые мелкие узелковые высыпания.
В 2012 г. пациент обратился в КВД по месту жительства с жалобами на высыпания в области лица, шеи, спины, кистей, нижних конечностей, где также был диагностирован псориаз и назначено лечение. На фоне проводимой терапии пациент отмечает регресс псориатических высыпаний, а высыпания на лице оставались без динамики. В 2015 г. обратился в КВД по месту жительства, был направлен на консультацию в клинику дерматовенерологии, где впервые был заподозрен туберозный склероз в сочетании с ограниченным псориазом и рекомендовано обследование с лечением в условиях стационара учреждения.
При осмотре: общее состояние удовлетворительное, сознание ясное, однако отмечается некоторая заторможенность. Высыпания распространённые и располагаются на коже лица, шеи, волосистой части головы, левой брови, правого плечевого сустава, спины и околоногтевых валиков. Множественные, симметричные, плотные, сгруппированные, сливающиеся, невоспалительные папулёзные элементы красного цвета диаметром 1–3 мм в области крыльев носа, носогубных складках, щеках по типу «бабочки», подбородка. Папулы имеют полушаровидную форму, округлые очертания, чёткие границы, плотную консистенцию, гладкую поверхностью (рис. 1). На слизистой дёсен имеются единичные слегка возвышающиеся папулёзные элементы. Патоморфологическое исследование папулёзных элементов крыльев носа: разрастания сальных желёз, коллагеновых волокон, расширение сосудов. Заключение: ангиофиброма с признаками воспаления.
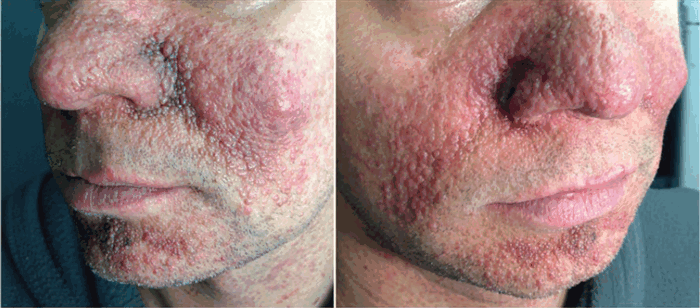
Рис. 1. Множественные фибромы кожи лица
Данные офтальмологического обследования: зрительные функции обоих глаз не изменены, передний отрезок без особенностей, на глазном дне левого глаза по ходу нижневисочной сосудистой аркады на 5 часов от макулярной зоны имеется крупный (диаметром около двух диаметров диска зрительного нерва) проминирующий в стекловидное тело желтоватый очаг с достаточно чёткими контурами (рис. 2). По данным ультразвукового В-сканирования в этой зоне имеется участок элевации внутренних оболочек с неоднородным контуром сетчатки. Оптическая когерентная томография позволяет визуализировать (рис. 3) умеренно гиперрефлективное гомогенное образование на уровне внутренних слоёв нейроэпителия с отдельными включениями (кальцификатами). Заключение: астроцитарная гамартома сетчатки левого глаза на фоне туберозного склероза.
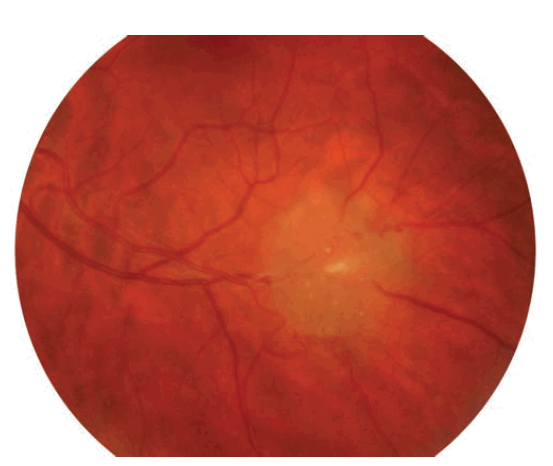
Рис. 2. Фотография глазного дна: крупный проминирующий очаг желтоватого цвета с чёткими контурами
Рис. 3. Данные оптической когерентной томографии: умеренно гиперрефлективное гомогенное образование на уровне внутренних слоёв нейроэпителия с отдельными включениями (кальцификатами)
У пациента были выявлены 5 первичных признаков (ангиофибромы лица и фиброзные бляшки на лбу, нетравматические околоногтевые фибромы, гипопигментные пятна, участки «шагреневой кожи» и астроцитарная гамартома сетчатки) и 3 вторичных признака (фибромы дёсен, гипопигментные пятна по типу «конфетти» на коже, киста правой почки), подтверждающие диагноз туберозного склероза. На основании данных анамнеза (эпилептические приступы, высыпания на коже лица в раннем детском возрасте) и результатов обследования пациенту был поставлен клинический диагноз: туберозный склероз. Сопутствующие заболевания: ограниченный псориаз.
Особенностями данного клинического случая являются: а) длительно не диагностированное заболевание и б) необычное сочетание кожных клинических проявлений туберозного склероза и псориаза (что, вероятно, было причиной поздней диагностики). Практические врачи могут быть недостаточно знакомы с проявлениями ТС. Большое количество клинических признаков ТС, манифестация их в различные возрастные периоды в сочетании с псориатическим поражением у данного пациента иллюстрируют трудности диагностики данного заболевания. В то же время тщательно собранный анамнез и характерная клиническая картина могут позволить своевременно выявить ТС. Осмотр глазного дна офтальмологом, наряду с оптической когерентной томографией сетчатки, может помочь ускорить постановку диагноза в таких случаях.
Опухоли сетчатки и хориоидеи: астроцитарная гамартома
Астроцитарная гамартома - врождённая, минимально прогрессирующая, доброкачественная опухоль, возникающая из глиальных клеток сетчатки и расположенная обычно вокруг диска зрительного нерва. Эта опухоль часто возникает на фоне системного туберозного склероза (болезнь Бурневиля) (Boumevilie's disease), реже - нейрофиброматоза, а также может появляться спорадически у практически здоровых людей.
Эпидемиология и этиология
Большинство астроцитарных гамартом врождённые и связаны с туберозным склерозом (ТС), семейным факоматозом, который характеризуется триадой признаков, включающей судороги, задержку умственного развития и изменения кожи.
Заболеваемость ТС оценивается от 1 на 15 ООО до 1 на 100 ООО, заболевание наследуется по аутосомнодоминантному типу. Примерно у половины пациентов с ТС есть астроцитарные гамартомы. Вызывающие заболевание гены картированы в хромосомах 9q34 и 16р13.
Анамнез
Астроцитарные гамартомы обычно бессимптомны. При исследовании полей зрения обнаруживают скотому в зоне, соответствующей месту расположения опухоли.
Важные клинические признаки
Существуют два основных клинических типа астроцитарных гамартом сетчатки.
• Более мелкие, некальцифицированные. плоские, гладкие опухоли, которые проявляются как слабые утолщения слоя нервных волокон.
• Более крупные, кальцифированные, беловато-жёлтые узловатые массы («очаги в виде тутовой ягоды»).
Одна и та же опухоль может включать участки обоих типов, так как процесс кальцификации медленно прогрессирует в течение многих лет (рис. 7-1).
Каждый пациент с астроцитарной гамартомой сетчатки или диска зрительного нерва должен быть обследован на наличие ТС. Типичные признаки ТС.
• Изменения кожи (распространённость около 95%).
• Гипопигментированные пятна: овальные по форме («кленовый лист»), полигональные или точечные («конфетти»); обычно они присутствуют уже при рождении и часто являются первым признаком заболевания.
• Красновато-коричневая папулёзная сыпь на лице (называемая adenoma sebaceum, в действительности являющаяся ангиофибромой), часто принимаемая за акне. Обычно появляется по истечении нескольких лет.
• Судороги (встречаемость около 90%) — миоклонические спазмы, длящиеся от 10-50 с: склонны переходить позже в тип больших судорожных припадков.
• Задержка умственного развития (встречаемость около 60%).
Сопутствующие клинические признаки
Глазные. Редко могут возникать кровоизлияния в стекловидное тело, распространение опухоли в стекловидное тело, субретинальное кровоизлияние или отслойка сетчатки.
Системные. (Дополнительные проявления ТС.) Возможны ногтевые фибромы, плевральные кисты (приводящие к развитию спонтанного пневмоторакса), ангиофибромы почек, сердечная рабдомиома, гамартомы печени, щитовидной железы, поджелудочной железы или яичек.
Дифференциальная диагностика
• Ретинобластома.
• Миелинизированные нервные волокна.
• Гранулёма сетчатки.
• Друзы диска зрительного нерва.
• Папиллит.
Диагностика
В артериальную фазу исследования опухоль выглядит относительно гипофлюоресцентной.
В венозную фазу видны поверхностные мелкие кровеносные сосуды. В поздние фазы ангиографии опухоль интенсивно и гомогенно прокрашивается.
Ультразвуковое В-сканирование. Крупные, кальцифированные опухоли проявляются как отдельные, овальные, солидные массы с чёткой передней границей.
Нейровизуализация. Субэпендимальные гамартомы, характерные для ТС, визуализируют с помощью компьютерной томографии или магнитно-резонансной томографии.
Прогноз и лечение
Большая часть астроцитарных гемартом сетчатки протекает бессимптомно и не требует никакого лечения. При сопутствующей отслойке сетчатки проводят отграничительную лазерную фотокоагуляцию. Пациентов и членов их семей необходимо регулярно обследовать для выявления признаков туберозного склероза.
Клинико-радиологические аспекты ретинобластомы
Федеральный научно-клинический центр детской гематологии, онкологии и иммунологии Росздрава,
Российская детская клиническая больница, Москва, Россия.
УЗИ сканер WS80
Идеальный инструмент для пренатальных исследований. Уникальное качество изображения и весь спектр диагностических программ для экспертной оценки здоровья женщины.
Введение
Ретинобластома - наиболее частая внутриглазная опухоль у детей младшего возраста, это быстро растущая опухоль эмбрионального типа, вариант исходящей из незрелой сетчатки нейробластомы. Раннее адекватное лечение существенно сказывается на прогнозе [2, 3]. При строго интраокулярной локализации опухоли выздоровление наступает более чем в 90 % случаев [4]. Однако диагностика часто запаздывает, так как педиатры, наблюдающие детей младшего возраста, недостаточно знакомы с проблемой и с запозданием направляют детей на радиологическое обследование и в специализированные центры. В связи с этим мы представляем результаты собственных наблюдений и критический анализ литературы.
Материалы и методы
По итогам работы поликлинического отделения РДКБ за 1999-2006 гг. среди 7311 детей, доставленных на прием к окулисту, было 8 детей с ретинобластомой. Во всех наблюдениях дети были в возрасте до 3 лет, ретинобластома имелась спорадическая, односторонняя. Наряду с офтальмологическим обследованием проводили радиологические диагностические вмешательства.
Результаты исследований
Ребенку с подозрением на ретинобластому после сбора анамнеза, общего клинического обследования, внешнего осмотра глаза, биомикроскопии с помощью щелевой лампы и непрямой офтальмоскопии необходимо выполнить дополнительные инструментальные исследования, прежде всего УЗИ, флюоресцентную ангиографию, рентгеновскую компьютерную томографию (РКТ) или магнитно-резонансную томографию (МРТ).
На первом месте по простоте использования и быстроте получения информации стоит УЗИ. Исследование позволяет достаточно быстро отдифференцировать ретинобластому от неопухолевых образований. Ретинобластома имеет характерные ультразвуковые признаки. При А-сканировании определяется высокоамплитудный эхосигнал с аттенуацией в нормальных тканях орбиты. По нашим данным, при В-сканировании с частотой излучения не менее 5-7 Мгц визуализируется округлое или неправильной формы внутриглазное образование с отложениями кальция. Образование исходит из задних отделов глаза, хорошо отграничено от стекловидного тела (рис. 1). Кровоток в опухоли не определяется. Эхографические исследования особенно показаны в динамике для оценки реакции опухоли на радиотерапию. Ультразвуковая картина опухоли весьма близка к так называемым псевдоопухолям сетчатки - гранулематозном изменении сетчатки, например, при токсокарозе. Безапелляционное заключение в совокупности с некритическим восприятием картины глазного дна по данным офтальмоскопии может привести к абсолютно не показанной энуклеации.
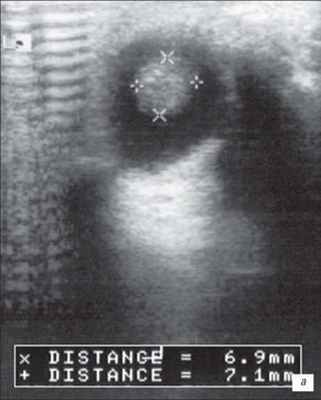
а) Небольшая ретинобластома. В ткани опухоли видны более плотные мелкие структуры (включения кальция).
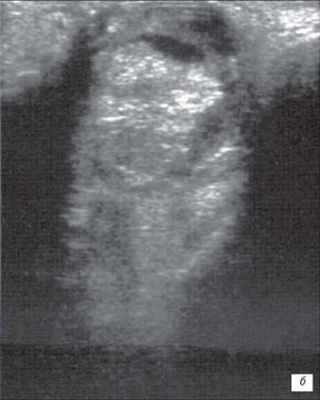
б) Большая ретинобластома. Опухоль заполняет практически всю заднюю камеру глаза. Структура опухоли неоднородна, средней эхогенности. Регистрируются множественные ярко белые (высокая эхогенность) отложения кальция..
Флюоресцентная ангиография особенно информативна при множественных внутриглазных опухолях. В случаях мелких внутриретинальных опухолей в артериальную фазу становятся видны незначительно расширенные немногочисленные питающие артерии, умеренная гиперваскуляризация в венозную фазу и небольшое свечение узла Р на завершающем этапе. В средних и больших узлах Р определяются расширенные питающие артерии и дренирующие вены, а сама опухоль оказывается окруженной большим количеством капилляров.
После ультразвуковых исследований ребенка направляют на КТ или МРТ, которые, как и эхография, выявляют очаги кальцификации в ткани опухоли, типичные, но не патогномоничные для ретинобластомы. Кальцинаты в сетчатке наблюдаются при ретинальном ангиоматозе, астроцитоме, инвазии нематодами и других заболеваниях. Преимуществом КТ по сравнению с УЗИ является способность метода выявить экстраокулярную экспансию опухоли и сопутствующую пинеалобластому (трилатеральную ретинобластому). Не менее важно, что КТ, как и МРТ, оказывается полезным для исключения псевдоопухолей, т.е. гранулематозных изменений сетчатки [5].
МРТ может оказаться принципиально важным вспомогательным методом диагностики ретинобластомы. В Т1-взвешенном изображении ретинобластома гиперэхогенна по отношению к стекловидному телу, хотя и с трудом отличима от него. В Т2-взвешенном изображении опухоль гипоэхогенна. В Т2 режиме лучше визуализируются и очаги кальцификации, экссудации и геморрагии [6]. По нашему мнению, у детей младшего возраста качество МРТ-изображения может уступать КТ по специфичности из-за меньшей вероятности выявления внутриопухолевых кальцинатов. МРТ высокоинформативна для диагностики экссудативной или геморрагической отслойки сетчатки. В Т1 и Т2 режимах это проявляется субретинальным сигналом, соответствующим по плотности стекловидному телу.
Известно, что ретинобластома может быть как наследственным заболеванием, так и спорадически возникшей опухолью. В 94 % наблюдений опухоль является спорадической, в 6 - семейной. Во всех случаях семейной Р пациенты по аутосомно-доминантному типу передают повышенный риск ее развития своим потомкам. В то же время не менее 5 % больных с односторонней спорадической ретинобластомой могут быть носителями гена ретинобластомы и передавать его своим потомкам [7]. У 25 % пациентов с семейной ретинобластомой обнаруживают интерстициальную делецию длинного плеча 13-й хромосомы (13q14) с потерей хромосомного материала. Утерянное хромосомное вещество включает в себя ген, кодирующий ядерный фосфопротеин, являющийся супрессором репликаций ДНК. В итоге теряется контроль клеточного цикла. Ретинобластома развивается у 80-90 % носителей данного хромосомного дефекта [1]. Для этого варианта характерны задержка умственного развития, низкий рост и дисморфии лица [8]. Считается, что у остальных пациентов с семейным вариантом ретинобластомы имеются мелкие, не выявляемые мутации в этом же регионе 13.й хромосомы. Пенетрантность гена - 80-100 %. Неполная пенетрантность - ложная, обусловленная случаями не диагностированной ретиноцитомы, доброкачественная опухоль.
В 75 % наблюдений опухоль односторонняя и средний возраст пациента на момент выявления опухоли - 12 месяцев. В 25 (по другим данным - в 50 %) наблюдений ретинобластома поражает оба глаза. При двухсторонней локализации риск передачи гена опухоли потомству велик. Средний возраст пациентов при двухсторонней локализации опухоли на момент ее манифестации составляет 23 месяца. Однако опухоль может обнаруживаться у новорожденных и крайне редко - у взрослых. Цитологически возможен полный спектр от низкодифференцированных до высокодифференцированных клеток. Для низкодифференцированной опухоли типичны мелкие или средних размеров круглые нейробласты с большим гиперхромным ядром и небольшим объемом цитоплазмы. Гистологически для случаев зрелой ретинобластомы характерно обнаружение розеток Флекснер.Винтерштайнера и флореток, напоминающих цветочные букеты (flores). Розетки Флекснер-Винтерштайнера составлены из цилиндрических клеток, кругообразно расположенных вокруг светлого центра. Розетки высокоспецифичны для ретинобластомы, однако встречаются и при других внутриглазных опухолях, особенно при медуллоэпителиоме. Флоретты выглядят как нежные эозинофильные структуры, состоящие из опухолевых клеток, содержащих эозинофильные отростки, которые вследствие проникновения через фенестрированную мембрану приобретают грушевидную форму (рис. 2). Кроме ретинобластомы флоретты обнаруживаются и в ретиноцитомах, доброкачественных вариантах ретинобластомы. Возможен частичный или полный кальциноз опухоли как исход ее некроза.
Читайте также:
