Гемангиоперицитома. Причины и клиника гемангиоперицитом.
Добавил пользователь Morpheus Обновлено: 30.01.2026
Гемангиоперицитома - это редкая опухоль, которая развивается из сосудов капиллярного типа, поэтому она может встречаться везде, где есть кровеносные сосуды, но преимущественно на коже го¬ловы и конечностей, в подкожной жировой клетчатке и скелетных мышцах нижних конечностей. В редких случаях гемангиоперицитома может локализоваться в околоносовых пазухах. Обычно она одинаково отмечается как у мужчин, так и у женщин, чаще всего в пожилом возрасте. Гемангиоперицитома редко как проявляется и зачастую выявляется случайно. Для гемангиоперицитом характерно агрессивное течение с тенденцией к рецидивированию и метастазированию. Эта опухоль может также встречаться и в головном мозге, вызывая типичную клиническую картину опухоли мозга. По своему гистологическому типу могут быть доброкачественными, с медленным ростом, и злокачественными, с характерным инфильтрирующим ростом и метастазированием в отдаленные органы (в легкие, костную ткань и т.д.).
Симптоматика гемангиоперицитомы головного мозга
Гемангиоперицитома обычно выявляется в виде мягкотканых образований с бугристой узловатой поверхностью. Кожа над гемангиоперицитомой обычно не изменена, иногда может быть синюшно-красной. Опухоль чаще всего безболезненная. Если гемангиоперицитома локазилизуется в головном мозге, могут возникать такие симптомы, как головная боль, тошнота и рвота, головокружения, нарушения координации движений, нарушение зрения, повышение внутричерепного давления, и другая очаговая неврологическая симптоматика. Обычно проявления интракраниальной локализации гемангиоперицитомы зависит от того, в каком отделе развилась опухоль.
Диагностика гемангиоперицитомы головного мозга
Диагностика гемангиоперицитомы основана на таких методах исследования, как неврологическое обследование и инструментальные методы. Неврологическое исследование включает в себя оценку рефлексов и кожной чувствительности. Врач также оценивает движения в конечностях. При нарущениях зрения проводится консультация офтальмолога. Из других методов диагностики могут применяться электромиография или электронейрография.
При локализации гемангиоперицитомы в головном мозге применяются такие методы, как компьютерная томография и магнитно-резонансная томография, а также рентгенологические методы, как пневмомиелография и вентрикулография. Для их проведения проводится люмбальная пункция, с помощью которой также проводится анализ спинномозговой жидкости на атипичные клетки.
Ключевую роль в диагностике гемангиоперицитомы играют такое методы, как компьютерная томография и магнитно-резонансная томография. Они позволяют получить послойное изображение тканей головного мозга. Это неинвазивные методы, которые основаны на рентгеновском излучении (КТ) и мощном магнитном поле (МРТ). Эти методы диагностики отличаются высокой точностью и позволяют врачу определить точную локализацию опухоли, ее размеры, форму, отношение к соседним тканям и органам.
В некоторых случаях может также применяться УЗИ головного мозга (М-эхо), которое позволяет оценить смещение срединных структур мозга. Помимо указанных методов могут применяться ангиография сосудов головного мозга, электроэнцефалография и сцинтиграфия.
Лечение гемангиоперицитомы
Лечение гемангиоперицитомы включает в себя все методы, которые используются в лечении опухолей головного мозга. Это хирургическое вмешательство и лучевая терапия, а при злокачественных гемангиоперицитомах - химиотерапия.
Стандартным методом лечения гемангиоперицитом головного мозга является хирургическое вмешательство. Выбор того или иного метода оперативного вмешательства зависит от таких факторов, как локализация и размеры опухоли. Хирургическое вмешательство может быть как традиционное открытое, в виде трепанации черепа, так и малоинвазивное, эндоскопическое. Этот метод применяелся при локализации гемангиоперицитомы в области околоносовых пазух. При этом используется эндоназальный доступ через носовые ходы. Преимуществом малоинвазивного метода является его меньшая травматичность, меньший риск осложнений и более быстрое заживление, что означает более короткий послеоперационный период. В некоторых случаях оперативное вмешательство дополняется лучевой терапией, как до операции, так и после нее. Это проводится для уменьшения размеров опухоли, или для полного уничтожения опухолевых клеток, которые могли остаться после операции.
Лучевая терапия может применяться как самостоятельный метод лечения в случае, когда опухоль имеет труднодоступную локализацию, а также когда риск осложнений операции слишком высок. Лучевая терапия проводится в виде курса, который длится несколько недель. Обычно в неделю проводится пять сеансов облучения. Недостатками лучевой обычной терапии может быть риск возникновения лучевого дерматита и выпадение волос на облучаемом участке. Кроме того, традиционная лучевая терапия не приводит к полному уничтожению опухоли, так как для этого пришлось бы применять слишком большие дозы радиации. Однако, сегодня лучевая терапия все чаще уступает место стереотаксической лучевой терапии - так называемой радиохирургии.
Радиохирургия - это инновационная современная неинвазивная технология применения радиации, которая позволяет получить эффект, сравнимый с операцией без всяких разрезов. Суть радиохирургии заключается в том, что с помощью специального аппарата опухоль облучается тонким слабым пучком радиации каждый раз с разных сторон. При этом, через окружающие опухоль мягкие ткани проходит безопасная доза радиации, а на самой опухоли концентрируется максимальная доза облучения. Метод радиохирургии очень точный, и позволяет всегда направлять луч радиации на опухоль. Преимуществами технологии радиохирургии является, прежде всего, ее неинвазивность, что снижает риск осложнений. Кроме того, этот метод совершенно безболезненный, то есть, нет необходимости в проведении анестезии, что также снижает определенную долю риска осложнений.
Радиохирургия применяется обычно в тех случаях, когда оперативное вмешательство невозможно, например, при тяжелом состоянии пациента, высоком риске осложнений, а также при затрудненном доступе к опухоли.
Для радиохирургии не требуется никакой специальной подготовки, а также нет необходимости в восстановительном периоде, и пациент после сеанса облучения может сразу идти домой. По сравнению с традиционной лучевой терапией, лечение кибер-ножом протекает быстрее и после него не требуется никакого периода восстановления. Ограничением к применению радиохирургии является размер гемангиоперицитомы.
(495) 506-61-01 - где лучше оперировать головной мозг
Кибер-нож в лечении опухолей головного мозга
Кибер-нож - современная инновационная технология применения лучевой терапии, позволяющая воздействовать на опухоль мозга и служит альтернативной оперативным методам лечения. Кибер-нож относится к методам так называемой радиохирургии, как и гамма-нож. Подробнее
Гамма-нож в Германии - нейрохирургическая клиника г. Ахен
На базе нейрохирургической клиники Аахенского Университета с 1998 года применяется специальная методика гамма-кобальтового облучения для лечения опухолей и сосудистых новообразований головного мозга. Подробнее
Лечение опухолей мозга в Израиле - Tel Aviv Souraski Medical Center
Национальный Онкоцентр Им. Сураски является интегральной частью крупнейшей муниципальной мед. клиники Сураски и предоставляет передовое лечение опухолей мозга всех видов.Подробнее
Гемангиоперицитома. Причины и клиника гемангиоперицитом.
Гемангиоперицитома — весьма редкая опухоль, впервые описанная А.Р. Stout и M. R. Murray в 1942 г. К 1998 г. сообщалось о 300 случаях гемангиоперицитомы.
Гемангиоперицитома чаще всего поражает скелетные мышцы нижних конечностей (34,5%), забрюшинное пространство (24,5%) и область головы и шеи (17%). Она является причиной около 1% опухолей центральной нервной системы и около 3% опухолей орбиты. Опухоль поражает забрюшинное пространство, скелетные мышцы нижних конечностей, глазницу и, очень редко, кожу. Младенческая гемангиоперицитома, встречающаяся с рождения или на первом году жизни, проявляется солитарными или множественными дермальными или подкожными узлами.
Этиология гемангиоперицитомы не ясна. Ретровирусоподобные частицы, обнаруженные в гемангиоперицитомоподобных опухолях у мышей, в гемангиоперицитомах человека идентифицированы не были. Причины возникновения опухоли также связывают с механической травмой или наследственной предрасположенностью: описан семейный случай гемангиоперицитомы с аутосомно-рецессивным путем передачи.
В ранних исследованиях, основанных на результатах световой и электронной микроскопии, гемангиоперицитома расценивалась как опухоль, происходящая из перицитов — модифицированных гладкомышечных клеток, находящихся в стенках капилляров и венул. Однако в связи с отрицательным иммуногистохимическим окрашиванием большинства гемангиоперицитом взрослых на актин и другие мышечные маркеры, их происхождение в настоящее время связывают с недифференцированной мезенхимальной клеткой.
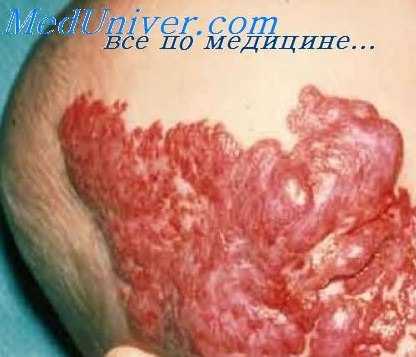
Причины и клиника гемангиоперицитом.
Клинически гемангиоперицитома представляет собой бугристое опухолевидное образование, обычно солитарное, диаметром от 0,5 до 2 см (иногда крупного размера — 35x25 см), различной (мягкой, тестоватой, плотной) консистенции, покрытое неизмененной или синюшно-красной кожей, безболезненное и медленно растущее. Боль (тупая и продолжительная) отмечается при сдавлении опухолью нерва. При определенной локализации опухоли больного могут беспокоить кашель, одышка, тошнота, задержка мочи, гидронефроз, дизурия или запоры; наличием опухоли также могут быть обусловлены телеангиэктазии. одностороннее варикозное расширение вен, геморрой, кровоподтеки, повышение температуры кожи, эндокринные (гипогликемия идр.) и неврологические проявления (при внутричерепных гемангиоперицитомах — головная боль, нарушение походки и равновесия). Опухоль может изъязвляться и давать инфильтрирующий рост, но метастазирует редко.
Макроскопически гемангиоперицитома хорошо отграничена от окружающих тканей или заключена в тонкую капсулу, цвет ее на разрезе варьирует от песочного и серого до розовато-белого, иногда он может быть фиолетовым или красновато-коричневым. Часто встречаются участки некроза, кровоизлияния и явления кистозной дегенерации. При иссечении опухоли нередки профузные кровотечения из окружающего ее большого сплетения крупных сосудов.
Гистологическое строение гемангиоперицитом.
При гистологическом исследовании неопластические перициты выглядят как веретенообразные или овальные клетки со скудной эозинофильной цитоплазмой и плохо очерченными границами. Наибольший диаметр овальных или округлых клеток составляет 7-13 мм. Опухолевые клетки располагаются вне сосудистых каналов, которые очерчены одним слоем эндотелиальных клеток. Опухолевые клетки часто сдавливают сосудистые пространства в виде «оленьих рогов», они отделены от эндотелиальных клеток периваскулярной базальной мембраной — признак, который лучше всего проявляется при окрашивании на ретикулиновые волокна. Ретикулиновые и коллагеновые волокна также обволакивают отдельные опухолевые клетки. Клетки гемангиоперицимтомы всегда располагаются случайным образом, этот признак отличает их от гломусных опухолей, имеющих концентрическое строение, и от синовиальных сарком и фибросарком, в которых опухолевые клетки встречаются в виде узлов и тяжей. Ядра гемангиоперицитомы пузырьковидные и содержат мелкие вакуоли В пределах одной опухоли интенсивность ядерного окрашивания, форма и размеры ядер почти не отличаются, что придает ей монотонный вид. Часты митозы, которые указывают на злокачественное течение. Клеточная анаплазия ассоциируется с большей агрессивностью опухоли.
Сосуды гемангиоперицитом сильно отличаются по калибру. Ткань, окружающая опухоль, содержит расширенные вены. Крупные сосудистые каналы и синусоидные сосуды распространяются радиально внутрь из перикапсулярной ткани, разветвляясь на капилляры или прекапилляры. Эта богатая васкуляризация приводит к выраженной кровоточивости. В опухоли часто видны мелкие очаги кровоизлияний.
И ммуногистохимические характеристики генмангиоперицитомы неспецифичны, но могут помочь в ее отличии от многих гистологически сходных опухолей, а также используются для более точной идентификации происхождения клеток опухоли. Клетки гемангиоперицитомы окрашиваются виментином, маркером мезенхимального происхождения. Наличие положительного окрашивания на фактор XIII во всех исследованных опухолях подтверждает их происхождение из перицитов. В связи с тем, что фактор XIII также экспрессируется злокачественной фиброзной гистиоцитомой, было высказано предположение о тесном родстве этих опухолей. Действительно, эти две опухоли невозможно отличить даже при использовании не только световой и электронной микроскопии, но и иммуногистохимических исследованиях. Иммунореактивность менингиальных, периферических и врожденных вариантов гемангиоперицитом одинакова, что подтверждает общность их происхождения. Хотя ультраструктурные исследования показывают некоторые признаки гладкомышечной дифференцировки, гладкомышечное происхождение гемангиоперицитом не подтверждается их иммунофенотипом. Окрашивание на десмин и актин в этих опухолях положительно лишь иногда. Однако низкий уровень положительного окрашивания на актин не исключает возможности, что перициты проходят дедифференцировку в процессе трансформирования в гемангиоперицитоме.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Клиника, диагностика, лечение гемангиоперицитомы
Гемангиоперицитома представляет собой редкую опухоль головы и шеи, происходящую из перицитов (клеток Циммермана), участвующих в образовании стенки кровеносных сосудов. Некоторые исследователи считают, что опухоль является доброкачественной и малигнизируется редко, другие, напротив, говорят о высокой метастатической активности гемангиоперицитом. И внешний вид, и биологическое поведение этих опухолей очень вариабельны. Они составляют примерно 3-5% всех мягкотканных сарком и 1% всех сосудистых опухолей.
Гемангиоперицитомы головы и шеи могут представлять собой как медленнорастущие эластичные образования, так и агрессивные новообразования с инфильтрирующим ростом. Возможно появление отдаленных метастазов в легкие, печень и кости, но случаев регионарного метастазирования в лимфоузлы не отмечалось.
Частота метастазирования варьирует от 10% до 60%, поскольку биологическое поведение гемангиоперицитом может быть крайне разнообразным. Gengler и соавт. обращают особое внимание на то, что предсказать исход заболевания в данном случае крайне сложно, поэтому тщательное наблюдение за этими пациентами является одним из ключевых элементов лечения. Частота метастазирования и возникновения местных рецидивов достаточно велика.
а) Диагностика гемангиоперицитомы. Чаще всего гемангиоперицитомы возникают на шестом и седьмом десятках жизни, мужчины и женщины страдают с равной частотой. Обычно до момента постановки диагноза опухоль уже существует в течение достаточно длительного времени; пациент обращается к врачу с жалобами на наличие медленно увеличивающегося в размерах образования, которое иногда достигает больших размеров.
К признакам заболевания, которые зависят от локализации, относят боль в лицевой области, иногда отечность лица, носовые кровотечения, синуситы, изменения зрения, затруднение носового дыхания. Поскольку гемангиоперицитома обильно кровоснабжается, кожа над ней может быть теплой. При локализации в полости рта гемангиоперицитома имеет вид плотного образования с четкими краями, которое покрыто слизистой оболочкой. Гемангиоперицитома полости носа подобна бледно-серому или бурому полипу мягкоэластической консистенции.
Несмотря на то, что по внешнему виду опухоли не создается впечатления о ее богатом кровоснабжении, при взятии биопсии из нее кровотечение может быть очень интенсивным. Из-за внешнего вида, напоминающего доброкачественные опухоли, возможны ошибки в диагностике, иногда гемангиоперицитому можно перепутать с полипами.
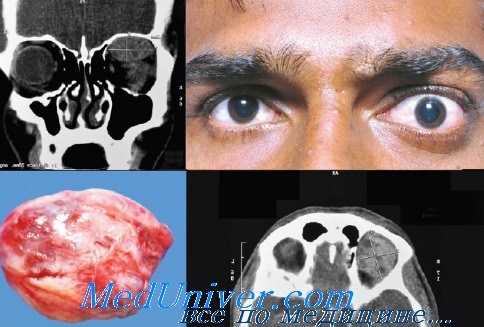
Гемангиоперицитома орбиты глаза
Для постановки диагноза необходимо внимательное изучение гистологического материала. Лучевые методы диагностики являются вспомогательными. На КТ гемангиоперицитомы выглядят как образования округлой формы с четкими краями, часто смещающие окружающие ткани. КТ позволяет определить степень деструкции костных стенок полости носа, околоносовых пазух, близлежащих внутричерепных структур. При ангиографии визуализируется опухоль с богатым кровоснабжением, расширенными артериями и множественными диффузными капиллярами.
Иногда ранняя визуализация вен позволяет предположить наличие артериовенозных шунтов. На МРТ определяются признаки, характерные для солитарной фиброзной опухоли: сигнал изоинтенсивный на изображениях в режиме Т1, гипо- или изоинтенсивный в режиме Т2.
Пациентам требуется длительное наблюдение, которое должно включать в себя как регулярные клинические осмотры, так и контроль роста опухоли с помощью лучевых методов, особенно при расположении опухоли в глубоких отделах лица или высоком риске рецидива и/или метастазов. Необходимость длительного контроля объясняется тем, что гемангиоперицитомы, даже высокодифференцированные, могут рецидивировать и метастазировать спустя пять и более лет после успешного лечения.
б) Лечение гемангиоперицитомы. Предпочтительным методом лечения является радикальное удаление опухоли, которые обычно выполняется посредством латеральной ринотомии, доступа через среднюю зону лица, краниофациальной резекции или эндоскопической резекции. Многие хирурги при удалении опухолей, поражающих решетчатую пластинку или основание черепа, предпочитают краниофациальный доступ.
Согласно данным Schlosser и соавт., использование эндоскопических методик даже для удаления крупных опухолей, разрушающих основание черепа, позволяет добиться превосходной визуализации и полного удаления новообразования. Кроме того, преимуществами эндоскопического доступа является отсутствие необходимости в разрезах на лице и меньший риск осложнений.
Предоперационная эмболизация. Для уменьшения размера и кровенаполнения опухоли возможно проведение предоперационной эмболизации. Но большая часть гемангиоперицитом головы и шеи имеют небольшой размер, благодаря чему их можно удалить единым блоком и без предварительной эмболизации. Некоторые исследователи предлагают всем пациентам с гемангиоперицитомами проводить рутинную ангиографию с эмболизацией для уменьшения интраоперационной кровоточивости.
Адъювантная терапия. При помощи лучевой терапии можно добиться уменьшения размера опухоли, но излечения при помощи только облучения добиться сложно. Некоторые исследователи предлагают проведение адъювантной лучевой терапии с целью снижения риска местных рецидивов, другие рекомендуют проводить облучение при размерах гемангиоперицитомы более 5 см или при неполных границах резекции.
Тем не менее, достоверно неизвестно, увеличивает ли лучевая терапия выживаемость. Роль адъювантной лучевой или паллиативной химиотерапии также неясна, даже при неоперабельных или запущенных опухолях.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Диагностика гемангиоперицитомы по КТ, МРТ
а) Терминология:
1. Сокращение:
• Гемангиоперицитома (ГПЦ), менингеальная гемангиоперицитома
2. Синонимы:
• В ранних литературных источниках определяется как «ангиобластическая менингиома», гемангиоперицитарный тип
• В новых публикациях придерживаются терминой солитарная фиброзная опухоль (СФО), гемангиоцитомный тип, клеточная СФО или злокачественная СФО
3. Определения:
• Гиперцеллюлярная мезенхимальная опухоль с богатой васкуляризацией, практически всегда имеющая связь с твердой мозговой оболочкой
• Саркома, развивающаяся вследствие опухолевой трансформации перицитов, сократительных клеток расположенных около капилляров:
о Может возникать в любой области тела, где присутствуют капилляры
б) Визуализация:
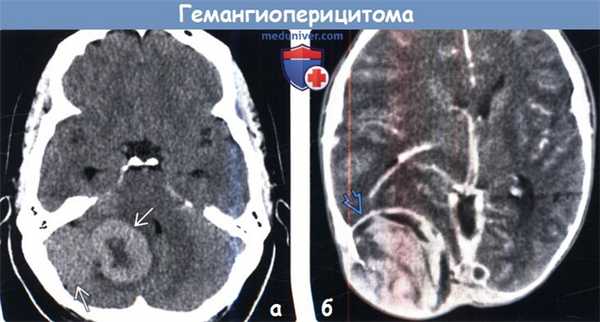
(а) Бесконтрастная КТ, аксиальный срез: в задней черепной ямке определяется гиперденсное объемное образование с локальным масс-эффектом. При резекции была диагностирована анапластическая гемангиоперицитома III степени злокачественности по классификации ВОЗ (grade III).
(б) КТ с контрастированием, аксиальный срез: в затылочной области определяется объемное образование с гетерогенным характером контрастирования и протяженной эрозией кости. Обратите внимание на перифокальный отек и масс-эффект. Локализация и внешние признаки характерны для гемангиоперицитомы. Эти редкие опухоли характеризуются высокой частотой рецидивирования и частым метастатическим поражением за пределами ЦНС.
2. КТ при гемангиоперицитоме (ГПЦ):
• Бесконтрастная КТ:
о Гиперденсное внемозговое объемное образование с перифокальным отеком
- Часто присутствуют участки кистозной и некротической трансформации с низкой КТ-плотностью
о Может наблюдаться эрозия костей свода черепа
о Са++ или гиперостоз отсутствуют
• КТ с контрастированием:
о Интенсивный гетерогенный характер накопления контрастного вещества
3. МРТ при гемангиоперицитоме (ГПЦ):
• Т1-ВИ:
о Объемное образование гетерогенной структуры, изоинтенсивное по отношению к серому веществу
о Могут наблюдаться участки потери сигнала за счет эффекта потока
• Т2-ВИ:
о Гетерогенное изоинтенсивное объемное образование
о Часто наблюдаются выраженные участки потери сигнала за счет эффекта потока
о Характерны перифокальный отек, масс-эффект
о Может наблюдаться гидроцефалия
• Постконтрастное Т1-ВИ:
о Интенсивный, часто гетерогенный характер накопления контраста
о Дуральный «хвост» в 50% случаев о Может наблюдаться область центрального некроза
• МР-венография:
о Может наблюдаться окклюзия синусов твердой мозговой оболочки
4. Ангиография:
• Гиперваскулярное объемное образование с неравномерно выраженными кровоснабжающими опухоль сосудами и пролонгированным контрастированием опухоли по типу «пятна»
• Обширное артериовенозное шунтирование
• Характерно смешанное сосудистое кровоснабжение из твердой и мягкой мозговых оболочек
• Полезна предоперационная эмболизация
5. Радионуклидная диагностика:
• Сцинтиграфия костей:
о Полезна в обнаружении внечерепного метастатического поражения
• ПЭТ:
о Ранее была обнаружена более низкая степень метаболизма ФДГ в ГПЦ по сравнению с серым веществом
6. Рекомендации по визуализации:
• Лучший инструмент визуализации:
о КТ полезна в оценке степени эрозии кости о Мультипланарная МРТ является наиболее чувствительным методом диагностики • Советы по протоколу исследования:
о Мультипланарная МРТ с контрастным усилением ± МР-спектроскопия
о Сцинтиграфия костей полезна для определения тактики дальнейшего ведения пациента, поскольку внечерепные метастазы в кости встречается часто
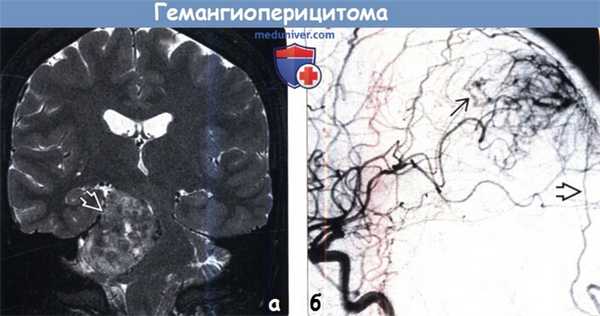
(а) МРТ, Т2-ВИ, режим подавления сигнала от жира, корональный срез: определяется крупное гетерогенное объемное образование, сконцентрированное в правом мостомозжечковом углу и имеющее связь с твердой мозговой оболочкой. При резекции была диагностирована гемангиоперицитома.
(б) ЦСА, контрастирование ВСА, боковая проекция: определяется артериовенозное шунтирование с ранним венозным дренированием. Также наблюдается дополнительный питающий сосуд — ветвь затылочной артерии. Для гемангиоперицитом характерно смешанное кровоснабжение из сосудов твердой и мягкой мозговых оболочек. Часто полезно проведение предоперационной эмболизации.
в) Дифференциальная диагностика гемангиоперицитомы (ГПЦ):
1. Менингиома:
• Может быть неотличима
• Внемозговое накапливающее контраст объемное образование, имеющее связь с твердой мозговой оболочкой широким основанием
• Часто кальцифицируется; симптомом дурального «хвоста»
• Характерен гиперостоз
2. Метастатическое поражение твердой мозговой оболочки:
• Метастатическое поражение твердой мозговой оболочки с инвазией костей свода черепа может быть неотличимо от гемангиоперицитомы (ГПЦ)
• Обычно множественный характер поражения
• Часто известна первичная опухоль:
о Наиболее часто рак груди и простаты
3. Глиоскаркома:
• Редкая глиальная опухоль, часто с поражением твердой мозговой оболочки
• Паренхиматозное объемное образование с гетерогенным характером накопления контраста
4. Лимфома:
• Вовлечение твердой мозговой оболочки при лимфоме может имитировать ГПЦ:
о Объемное образование твердой мозговой оболочки с диффузным характером накопления контраста, часто мультифокальное
о Низкая интенсивность сигнала на Т2-ВИ, обусловленная высокой целлюлярностью
• Вовлечение костей свода черепа наблюдается нечасто
• Участки потери сигнала за счет эффекта потока обычно отсутствуют
5. Нейросаркоидоз:
• Возможны объемные образования, имеющие связь с твердой мозговой оболочкой; часто мультифокальный характер поражения
• Вовлечение костей свода черепа отсутствует
• Характерно контрастирование лептоменинкс
6. Солитарная фиброзная опухоль:
• Хорошо отграниченное от окружающих структур и накапливающее контраст объемное образование, имеющее связь с твердой мозговой оболочкой
• Может наблюдаться сочетание с гиперостозом
• Встречается крайне редко, сообщается о < 20 случаях
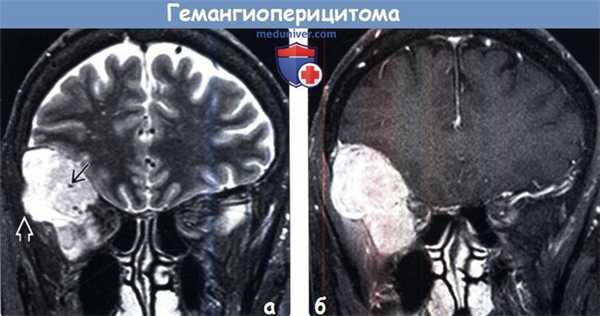
(а) МРТ, Т2-ВИ, режим подавления сигнала от жира, корональный срез: в нижних отделах лобной доли определяются гетерогенное гиперинтенсивное объемное образование с участками потери сигнала за счет эффекта потока в его центральной части, а также эрозия кости, что является характерными признаками гемангиоперицитомы.
(б) МРТ, постконтрастное Т1-ВИ, режим подавления сигнала от жира, корональный срез: у того же пациента определяется диффузный характер контрастирования дольчатого объемного образования. Картина при визуализации имитирует менингиому. КТ может быть полезна для более точного определения эрозии кости. В круг дифференциального диагноза при диагностической визуализации также должны быть включены метастатическое поражение твердой мозговой оболочки и лимфома.
г) Патология:
2. Стадирование и классификация гемангиоперицитомы:
• II степень злокачественности по классификации ВОЗ (grade II)
о IIa: высокая целлюлярность, некротический компонент отсутствует, < 5 митозов/10 полей при микроскопии с высоким разрешением (ПМВУ)
о IIb: высокая целлюлярность, некротический компонент отсутствует, > 5 митозов/10 ПМВУ
• III степень злокачественности по классификации ВОЗ (grade III):
о Высокая целлюлярность, некротический компонент, > 5 митозов/10 ПМУ
3. Макроскопические и хирургические особенности:
• Крайне богатая васкуляризация с тенденцией к кровотечению при оперативном вмешательстве
• Плотное инкапсулированное объемное образование, хорошо отграниченное от окружающих структур и имеющее связь с твердой мозговой оболочкой
• Поверхность среза варьирует от серой до красно-коричневой с видимыми сосудистыми пространствами
4. Микроскопия:
• Гиперцеллюлярная опухоль однообразной структуры со случайно ориентированными округлыми клетками, расположенными в плотной ретикулярной сети
• Характерный сосудистый рисунок по типу «оленьих рогов»:
о Дольки опухолевых клеток окружены широкими ветвящимися капиллярами
• Иммуногистохимия: антитела к фактору XIIIa, Leu-7 и CD34 могут быть полезны при дифференциальном диагнозе с другими опухолями:
о Виментин-позитивность
о Антиген эпителиальной мембраны (АЭМ), S100-негативность
• Выраженная митотическая активность, медиана индекса Ki-67 (MIB-1): 5-10%
д) Клиническая картина:
1. Проявления гемангиоперицитомы:
• Наиболее частые признаки/симптомы:
о Головная боль
• Другие признаки/симптомы:
о Связаны с локализацией опухоли: очаговая неврологическая симптоматика, судороги
2. Демография:
• Возраст:
о Обычно возникает на 4-6 десятке лет, средний возраст - 43 года
о Встречается в любом возрасте, у детей нечасто
• Пол:
о Легкая предрасположенность у мужского пола
• Эпидемиология:
о Составляет < 1 % от первичных опухолей ЦНС (- 0,4%)
о Составляет 2-4% от всех опухолей мозговых оболочек
о Соотношение частоты ГПЦ к менингиомам = 1:50
3. Течение и прогноз:
• Часто возникают локальные рецидивы (50-90%):
о Обычно в пределах 40-70 месяцев
о Вероятность рецидива втечение пяти лет-65%, 12лет-90%
• Часто внечерепное метастатическое поражение (до 30%):
о Обычно печень, легкие, лимфатические узлы, кости
о Медиана показателя выживаемости при метастатическом поражении: два года
• Осложнения:
о Инвазия синусов твердой мозговой оболочки, костей и черепных нервов
о Кровоизлияние (редко)
• Может вызывать онкогенную остеомаляцию:
о Редкий паранеопластический синдром, связанный с мезенхимальными опухолями
• Пятилетняя выживаемость увеличилась (до 93%)
• Тотальная резекция и адъювантная лучевая терапия увеличивают общую выживаемость
е) Диагностическая памятка:
1. Обратите внимание:
• Эрозия кости наиболее часто наблюдается при метастатическом поражении, но может быть признаком гемангиоперицитомы (ГПЦ)
• Симптом дурального «хвоста» неспецифичен и гораздо более часто встречается при менингиоме
2. Советы по интерпретации изображений:
• Предполагайте гемангиоперицитому (ГПЦ) при обнаружении у «менингиомы» атипичных признаков (выраженная эрозия кости, множественные участки потери сигнала за счет эффекта потока)
Гемангиоперицитома
Гемангиоперицитома представляет собой редко встречающуюся злокачественную опухоль сосудистого генеза. При развитии данного заболевания наблюдается выраженная пролиферация клеток перицитов с формированием периваскулярных муф. Опухоли такого типа встречаются преимущественно у пациентов в возрасте 30-50 лет, однако выделяют и детские формы гемангиоперицитомы. Зона поражения наиболее часто локализуется в области мышц нижних конечностей, головы и шеи, забрюшинного пространства. Довольно часто гемангиоперицитомы дают отдаленные метастазы в другие органы: легкие, печень, лимфатические узлы. Относится к саркомным заболеваниям.
Содержание:
Виды гемангиоперицитомы
В зависимости от характера роста новообразования выделяют следующие типы гемангиоперицитом:
- доброкачественные – клетки опухоли имеют умеренные признаки атипии и достаточную степень дифференцировки;
- злокачественные – клетки новообразования низкодифференцированные и обладают способностью к инвазивному росту.
Причины развития гемангиоперицитомы
Этиология развития гемангиоперицитомы до сих пор остается невыясненной. Предполагается участие следующих патологических факторов в развитии заболевания:
- вирусное поражение тканей;
- механические травмы мягких тканей;
- наследственная предрасположенность к развитию заболевания.
Симптомы гемангиоперицитомы
Клиническая картина гемангиоперицитомы характеризуется следующими признаками:
- появление бугристого опухолевидного новообразованиями диаметром 1-2 см в любой области, где имеются капилляры. Распространенными местами локализации опухоли являются различные участки кожи, подкожной жировой клетчатки, мышц, ротовая полость, забрюшинное пространство, средостение;
- как правило, опухоль имеет мягкую тестоватую консистенцию, является безболезненной и отличается медленным ростом;
- кожа над поверхностью новообразования может приобретать багрово-синеватую окраску или оставаться неизмененной в зависимости от интенсивности кровоснабжения;
- увеличение регионарных лимфатических узлов;
- вариабельность локализации опухоли обуславливает разнообразие клинических симптомов заболевания: боль, тошнота, одышка, кашель, нарушение акта мочеиспускания, запоры, появление телеаниоэктазий, варикозного расширения вен, геморроя, повышение температуры тела, головная боль, нарушении е походки и координации движений.
Диагностика гемангиоперицитомы в Израиле
Для постановки диагноза при подозрении на гемангиоперицитомыу требуется проведение дополнительных исследований:
- УЗИ – позволяет ориентировочно судить о характере новообразования, а также определять степень поражения регионарных лимфатических узлов;
- МРТ – проводится с целью визуализации новообразования, определения особенностей его кровоснабжения и расположения относительно прилегающих органов и тканей;
- КТ – является высокоинформативным исследованием, позволяющим оценивать размеры и степень распространенности опухоли, а также выявлять метастазы новообразования в легких, печени, головном мозге, лимфатических узлах и других органах и тканях. На полученных томограммах можно обнаружить участки затемнения, эрозии, некротические очаги, кальцинаты;
- ангиография – это рентгеноконтрастное исследование позволяет подтвердить сосудистый генез новообразования, а также выявить сосуды, питающие опухоль;
- биопсия – выставление окончательного диагноза при подозрении на наличие гемангиоперицитомы невозможно без проведения гистологического исследования опухоли. С целью получения образцов ткани новообразования наиболее часто выполняется процедура пункционной биопсии.
Лечение гемангиоперицитомы в Израиле
Программа лечения гемангиоперицитомы определяется в индивидуальном порядке для каждого пациента с учетом особенностей морфологи и локализации опухоли. В большинстве случаев для лечения заболевания используется следующий набор противоопухолевых методик:
- хирургическое лечение – направлено на полное удаление новообразовании в пределах здоровых тканей. Основную опасность в хирургическом лечении гемангиоперицитом является открытие профузного кровотечение из поврежденных сосудов опухоли. Для предупреждения развития данного осложнения выполняется процедура по предоперационной эмболизации сосудов, питающих опухолевую ткань. В результате эмболизации просвет сосудов перекрывается и опухоль лишается источника кровоснабжения. После этого опухолевый узел может быть удален с минимальным риском развития осложнений;
- лучевая терапия – локальное облучение опухоли в предоепрационном периоде в большинстве случаев позволяет уменьшать ее размеры и снижать степень васкуляризации. Для лечения гемангиоперицитом небольших размеров может использоваться радиохирургическое лечение на аппаратах Кибер-нож и Гамма-нож;
- химиотерапия – используется для подавления роста и развития основного опухолевого узла и метастатических очагов.
Своевременное и качественное лечение является залогом улучшения прогноза и продления жизни для пациентов с гемангиоперицитомами.
Читайте также:
