Гемодинамика при клапанном стенозе легочной артерии. Шумы при клапанном стенозе легочной артерии
Добавил пользователь Евгений Кузнецов Обновлено: 29.01.2026
Легочный стеноз (ЛС) – сужение выносящего тракта правого желудочка, вызывающее препятствие току крови из правого желудочка в легочную артерию во время систолы. Легочный стеноз чаще всего бывает врожденным и протекает бессимптомно до взрослого возраста. Признаки легочного стеноза – нарастающе-убывающий шум изгнания. Диагноз устанавливают с помощью эхокардиографии. Больным с клиническими проявлениями и с большим градиентом требуется баллонная вальвулотомия.
Этиология стеноза легочной артерии
Легочный стеноз чаще всего врожденный и встречается преимущественно у детей, может быть клапанным или подклапанным, локализованным в выносящем тракте (инфундибулярный). Заболевание является частью тетрады Фалло Тетрада Фалло Тетрада Фалло имеет 4 признака: большой дефект межжелудочковой перегородки, обструкцию выходящих из правого желудочка сосудов и стеноз клапана легочной артерии, гипертрофия правого желудочка. Прочитайте дополнительные сведения Более редкие причины включают синдром Нунана Первичный гипогонадизм (семейный синдром, подобный синдрому Тернера, но без хромосомного дефекта) и карциноидный синдром Карциноидный синдром Карциноидный синдром, наблюдающийся у некоторых людей с карциноидными опухолями, характеризуется покраснением кожи (горячие приливы), спазмами в животе и поносом. Через несколько лет может развиться. Прочитайте дополнительные сведенияСимптомы и признаки стеноза легочной артерии
У многих детей со стенозом легочного ствола клинические признаки не проявляются до взрослого возраста. Симптомы отсутствуют также у многих взрослых. Когда появляются симптомы стеноза легочного ствола, они напоминают аортальный стеноз Аортальный стеноз Аортальный стеноз (AС) – это сужение устья аорты на уровне аортального клапана, препятствующее нормальному току крови из левого желудочка в восходящую аорту во время систолы. Причины: врожденный. Прочитайте дополнительные сведенияВидимые и пальпируемые признаки отражают гипертрофию правого желудочка (ПЖ) и включают выраженную на яремных венах a волну (из-за усиленного сокращения предсердий в ответ на гипертрофию ПЖ), прекардиальное выпячивание ПЖ (сердечный горб) и систолическое дрожание слева от грудины во втором межреберье.
Аускультация
Расширение II тона сердца (S2) и задержка пульмонального компонента S2 (P2)
Жесткий шум выброса «крещендо-декрещендо»
При аускультации I сердечный тон (S1) нормальный, а физиологическое расщепление S2 удлинено из-за продолжительного выброса из клапана легочной артерии (P2 отсрочен). При недостаточности и гипертрофии правого желудочка III и IV сердечные тоны (S3 и S4) иногда слышны в четвертом межреберье слева от грудины. Считается, что щелчок при врожденном легочном стенозе бывает следствием патологического напряжения стенки желудочка. Щелчок появляется в ранней систоле (очень близко к S2) и не подвержен гемодинамическим изменениям. Грубый нарастающе-убывающий шум изгнания лучше всего слышен слева от грудины во втором (клапанный стеноз) или четвертом (подклапанный стеноз легочного ствола) межреберном промежутке через стетоскоп с диафрагмой, когда больной наклоняется вперед.
В отличие от шума аортального стеноза шум легочного стеноза не иррадиирует, а нарастающий компонент шума удлиняется по мере прогрессирования стеноза. Шум становится громче при проведении пробы Вальсальвы и при вдохе; пациент должен встать, для того чтобы этот феномен стал более очевидным.
Диагностика стеноза легочной артерии
Диагноз стеноз легочного ствола подтверждается проведением допплерэхокардиографии, с помощью которой можно оценить тяжесть заболевания следующим образом:
Легкая: пик градиента
Умеренная: пик градиента от 36 до 64 мм рт.ст. (пиковая скорость 3–4 м/с)
Тяжелая: пик градиента > 64 мм рт.ст. (пиковая скорость > 4 м/с)
Катетеризацию правых отделов сердца Катетеризация сердца Катетеризация сердца представляет собой проведение катетера через периферические артерии или вены в камеры сердца, легочную артерию, коронарные артерии и вены. Катетеризацию сердца используют. Прочитайте дополнительные сведенияЛечение стеноза легочной артерии
Иногда требуется баллонная вальвулопластика
Прогноз при стенозе легочного ствола без лечения в целом хороший и улучшается при адекватном врачебном вмешательстве.
Лечение пульмонального стеноза заключается в баллонной вальвулопластике, которая показана пациентам с симптомами при умеренном или тяжелом стенозе клапана и бессимптомным пациентам с тяжелым стенозом.
Проведение чрескожной замены клапана может проводиться в тщательно подобранных центрах лечения врожденных заболеваний сердца, особенно у молодых пациентов или пациентов с множественными предыдущими процедурами с целью уменьшения количества операций на открытом сердце. Если необходимо хирургическое вмешательство, предпочтительным является применение биопротеза по причине высоких показателей тромбообразования у правосторонних механических клапанов сердца; временно необходима антикоагуляция(см. Антикоагуляция для пациентов с протезом сердечного клапана Антикоагулянтная терапия для пациентов с протезом клапана сердца Патология любого клапана сердца может характеризоваться развитием стеноза или недостаточности (также называемой регургитацией или несостоятельностью), которые вызывают гемодинамические изменения. Прочитайте дополнительные сведения )
Основные положения
Легочный стеноз обычно бывает врожденным, но симптомы (например, обмороки, стенокардия, одышка) обычно не проявляются до достижения взрослого возраста.
Аускультация – широкое расщепление S2 и грубый нарастающе-убывающий шум изгнания, лучше всего выслушиваемый слева от грудины во втором или четвертом межреберном промежутке, когда больной наклоняется вперед; шум становится громче при проведении пробы Вальсальвы и при вдохе.
Баллонная вальвулопластика назначается больным с клиническими проявлениями и пациентам без клинических симптомов, с нормальной систолической функцией и максимальным градиентом > 40–50 мм рт.ст.
Авторское право © 2022 Merck & Co., Inc., Rahway, NJ, США и ее аффилированные лица. Все права сохранены.
Гемодинамика при клапанном стенозе легочной артерии. Шумы при клапанном стенозе легочной артерии
Гемодинамика при клапанном стенозе легочной артерии. Шумы при клапанном стенозе легочной артерии
Обследованные нами больные были разделены в соответствии с классификацией В. И. Пипия (1964) на три группы: в I включены больные с систолическим давлением в правом желудочке до 60 мм рт. ст., во II — от 61 до 100 и в III — более 100 мм рт. ст.
Приведем основные гемодинамические показатели каждой группы, использованные нами для сопоставления с фонокардиографическими данными.
В I группу вошло 10 больных в возрасте 4—31 года.
Во II группу включено 22 больных в возрасте 3— 32 лет. Систолическое давление в правом желудочке 61,5—100 (в среднем 78,5±2,4), диастолическое— 0— 6 мм рт. ст. (в среднем 1,2 ±0,5).
Анализ фонокардиографических данных показал, что каждая гемодинамическая группа порока может быть охарактеризована определенной симптоматикой.
Для больных I группы характерно наличие систолического шума средней или большой амплитуды, с пиком осцилляции в середине или редко во второй половине систолы, с окончанием шума всегда к аортальному компоненту II тона. Расщепление II тона составляет 0,04—0,08 сек. Легочный компонент всегда определяется и может быть нормальным или ослабленным. У некоторых больных отмечается систолический тон изгнания.
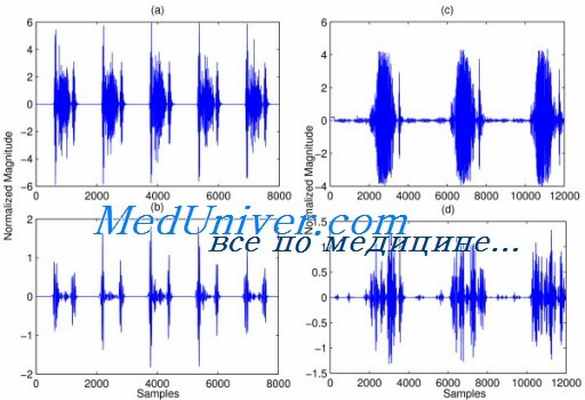
У больных II группы часто определяется систолический шум большой амплитуды (по нашим данным, более чем в 3/4 наблюдений). Пик шума также часто расположен во второй половине систолы. Окончание систолического шума, как и в I группе,— к аортальному компоненту II тона. Расщепление II тона в пределах 0,05—0,08 сек. Легочный компонент всегда определяется и может быть нормальным и ослабленным. Систолический тон изгнания отмечен нами лишь у 1 больного с систолическим давлением в правом желудочке 63 мм рт. ст.
Дифференциация этих двух групп на основании фонокардиографических данных возможна при учете совокупности всех признаков, из которых наиболее достоверным, очевидно, является обнаружение систолического тона изгнания (последний, к сожалению, определяется не так часто) и расположение пика шума во второй половине систолы.
У больных III группы всегда отмечается систолический шум большой амплитуды, с почти постоянным пиком во второй половине систолы и окончанием шума к аортальному компоненту II тона и за ним (в половине наших наблюдений). Расщепление II тона было в пределах 0,08—0,12 сек. Легочный компонент его всегда или ослаблен, или не определяется. Систолический тон изгнания не отмечается. У 3 больных зафиксирован патологический IV тон.
Таким образом, основные фонокардиографические показатели существенно зависят от степени нарушения гемодинамики, что позволяет определять ее по отдельным фонокардиографическим признакам или их совокупности.
Амплитуда систолического шума, положение пика его соответствуют уровню систолического давления в правом желудочке и систолическому градиенту давления между правым желудочком и легочной артерией. Окончание систолического шума не только соответствует двум указанным гемодинамическим показателям, но и степени (диаметру) стеноза.
Следовательно, обнаружение систолического шума большой амплитуды, с пиком во второй половине систолы и окончание его за аортальным компонентом II тона свидетельствуют о тяжелом стенозе легочной артерии с высоким систолическим давлением в правом желудочке, большим систолическим градиентом и резкой степенью сужения. Определение систолического шума средней амплитуды, с пиком в середине систолы и окончание к аортальному компоненту II тона указывают на умеренную степень стеноза легочной артерии, с умеренным повышением систолического давления в правом желудочке, соответствующим систолическим градиентам, и умеренной степенью сужения.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Изолированный стеноз клапана легочной артерии
При этом пороке три створки клапана легочной артерии — пути нормального выброса крови из правого желудочка — плохо развиты, сращены друг с другом и часто представляют собой просто мембрану с отверстием в центре. Величина этого отверстия может быть разной — от 1-1,5 мм до почти нормальной, и оно может быть сужено только в местах соединения створок со стенкой легочной артерии. Соответственно, и состояние сердца, и клинические проявления этого, достаточно частого, порока будут совершенно различны.
Когда створки клапана почти полностью сращены между собой и создают огромное препятствие току крови из правого желудочка, то в первые дни жизни состояние ребенка будет очень тяжелым, а после закрытия артериального протока, т.е. на 5-7 день жизни, может стать критическим и потребовать немедленных действий. Дети с критическим типом стеноза легочной артерии в половине случаев живут меньше месяца. Но сегодня ранняя гибель таких детей не может иметь никаких оправданий, потому что экстренная операция не только возможна, но и очень проста и может быть выполнена в рентгенохирургическом кабинете. Методика вмешательства разработана хорошо — при катетеризации сердца через имеющееся отверстие в диафрагме «клапана» проводится катетер с баллоном, расширение которого разрывает сращенные створки и увеличивает отверстие.
Если нет возможности применить эту методику, то можно рассечь створки хирургическим путем. Но это уже, пусть и простая, без применения искусственного кровообращения, но — операция, хотя при этом пороке риск ее гораздо меньше, чем при стенозе аортального клапана.
О проявлениях критического состояния ребенка мы говорили ранее, касаясь других пороков. Здесь только скажем, что признаки тяжелой сердечной недостаточности — одышка, отеки, увеличение печени — могут появиться уже в первые дни, а грубый шум над областью сердца и «дрожание» над его областью мать может почувствовать и прослушать ухом уже почти сразу после рождения. При этом дети — не синюшны. Цианоз появляется на 2-3 неделе, да и то не слишком выраженный, т.к. потоки артериальной и венозной крови хорошо смешиваются в предсердиях через открытое овальное окно.
Точный диагноз устанавливается при эхокардиографическом исследовании и, если он установлен, и нет сопутствующих пороков, то надо вмешиваться быстро.
К счастью, такое проявление порока бывает в меньшинстве случаев изолированного стеноза легочного клапана. Как правило, диагноз этот устанавливают позже — в 1-2 года, да и то, нередко, случайно. И это объяснимо, т.к. давление в правых отделах невысокое в сравнении с левыми, степень сужения может быть совершенно разной, а наличие дрожания над сердцем само по себе ни о чем не говорит.
Из-за затрудненного оттока правый желудочек работает с постоянной перегрузкой, что довольно быстро приводит к увеличению размеров его полости и утолщению его стенки. Поэтому надо постоянно наблюдать за течением болезни, которая часто, кроме этого шума, ничем себя не проявляет и никак не сказывается на росте, развитии и поведении ребенка. В какой-то момент, возможно в течение первых 10 лет, возникнет вопрос об операции. Он встанет тогда, когда разница давлений между правым желудочком и легочной артерией, или так называемый «градиент на клапане» достигнет определенного уровня — 50-60 мм рт. ст. Его измеряют ультразвуком довольно точно.
Операция, в простых случаях будет заключаться в рассечении сращенных створок. Но, если порок существовал долго (несколько лет), то иногда придется иссечь и мышечные пучки, образовавшиеся из-за утолщения стенки правого желудочка, или даже рассечь кольцо легочной артерии — место крепления створок — и вшить туда небольшую заплатку, расширив, таким образом, выход.
В любом случае, особенно затягивать с хирургией не стоит. Сегодня вам могут предложить рентгенохирургическое расширение клапана — без операции. Но выбор метода целиком зависит от конкретных условий, и, как бы то ни было, следует ожидать только хорошего результата – ведь в остальном сердце совершенно нормально.
Однако, при устранении сужения простым разрывом или рассечением слитых между собой створок, их нормальное строение не восстанавливается. Со временем у больного могут развиться признаки недостаточности клапанов, т.к. они хоть и хорошо пропускают кровь, но нормально не захлопываются. Недостаточность легочного клапана гораздо менее «агрессивна» в своих клинических проявлениях, чем аортального, но иногда, через много лет после первой операции, может встать вопрос о замене плохо работающего клапана на протез.
Показания к такой операции строго индивидуальны, и ее можно рекомендовать только тогда, когда все методы консервативной терапии исчерпаны, а сердечная недостаточность нарастает. Риск такой повторной операции невысок, а результаты ее достаточно хорошие.
Диагностика и лечение пороков сердца у детей (Александров)
Пороки сердца у детей – симптомы, причины, профилактика, диагностика и лечение в клинике "Парацельс", Александров
ВНИМАНИЕ: Вы можете самостоятельно КРУГЛОСУТОЧНО записаться к врачу в Мобильном приложении "Клиника ПАРАЦЕЛЬС"
Доступны онлайн-консультации врачей (более 18 специальностей).
Порок сердца у ребёнка это группа заболеваний, связанных с нарушением анатомии сердца, клапанов или сосудов. Их опасность в нарушение кровотока внутри сердца или по кругам кровообращения. Лечение пороков сердца проводиться только хирургическим путем. Консервативные методы лечения способны предотвратить приступы острой сердечной недостаточности и другие осложнения.
Общие сведения о пороках сердца у детей
Порок сердца - нарушение анатомического строения стенок или клапанов сердца, а также кровеносных сосудов, которые входят или выходят из него. Нарушаются сердечная функция и гемодинамика во всей кровеносной системе.

В зависимости от причин развития бывают врожденные и приобретенные пороки.
Считается, что врожденные появляются в период первых недель беременности во время «начальной закладки» будущей жизни. Достоверно причины развития пороков не изучены, однако предрасполагают к ним:
- генетические заболевания (50% детей с синдромом Дауна страдают этим нарушением); у беременной;
- вредные привычки будущей мамы (половина детей с фетальным алкогольным синдромом (ФАС) имеют пороки сердца);
- инфекции (у мамы переболевшей краснухой в первый триместр почти всегда будет ребенок с тяжелой патологией);
- прием запрещенных для беременных лекарств;
- фенилкетонурия у будущей мамы.
Однако не всегда порок сердца развивается с рождения. Он может проявиться как осложнение перенесенных в детстве заболеваний (ревматизм, грипп, ангины) в тяжелых формах. Такое нарушение называется – приобретенный порок сердца.
Степени порока сердца у ребенка
В зависимости от выраженности симптомов порока сердца бывают четыре степени нарушений:
- первая степень - работа сердца от нормы отклоняется незначительно;
- вторая степень - симптомы болезни проявляются, их могут заметить родители;
- третья степень - кроме специфических симптомов появляются нарушения в работе нервной системы, так сказывается недостаток кислорода для головного мозга;
- четвертая степень - угнетаются дыхательная и сердечная деятельности, такие изменения могут привести к гибели ребенка.
Виды пороков сердца
Без развития цианоза (бледного типа)
Дефекты межжелудочковой, межпредсердной перегородок
Открытый артериальный проток
Стеноз легочной артерии
С развитием цианоза (синие)
Транспозиция магистральных сосудов
Приобретенные
Митрального клапана (между левыми предсердием и желудочком)
Трикуспидального клапана (между правыми предсердием и желудочком)
Стеноз трикуспидального клапана
Недостаточность трикуспидального клапана
Аортального клапана (между левым желудочком и аортой)
Клапана легочной артерии
Стеноз клапана легочной артерии
Недостаточность клапана легочной артерии
Стеноз - сужение клапанного отверстия, что вызывает затруднение тока крови.
Недостаточность - неспособность створок плотно закрыться. У людей со стенозом клапана со временем развивается, его недостаточность - это называется комбинированный ПС.
Септальные нарушения:
Состояние, при котором нарушена перегородка между сердечными камерами:
- предсердная перегородка - «лишняя» кровь поступает в правое предсердие и вызывает его увеличение;
- межжелудочковая – кровь перетекает из правого в левый желудочек, расширяя его границы.
Изменения находят у 2 из 1000 новорожденных. Пожалуй, самая благоприятная форма, так как небольшие пороки могут зарасти самостоятельно.
Коарктация аорты:
Сужение просвета магистрального сосуда в области перешейка - перехода дуги в нисходящую часть. Порок вызывает нарушение кровоснабжения органов. В 10% от всех пороков приходится на эту форму патологии. Часто сочетается с нарушением межкамерных перегородок. Тяжелое состояние, требующей оказания медицинской помощи сразу после рождения.
Стеноз клапана легочного ствола:
В месте заслонок из правого желудочка в легочную артерию происходит сужение. Сердцу требуется больше усилия для перекачки крови. 10% от общего числа пороков.
Транспозиция магистральных сосудов:
Редкая патология (около 5%). При этом магистральные сосуды «меняются местами». Артериальная кровь течет по венам, а венозная по артериям.
Тетрада Фалло:
Самая тяжелая форма. Состоит из четырех нарушений одновременно:
- отверстие между левым и правым желудочком;
- легочной стеноз – сужение легочного ствола;
- увеличение правого желудочка;
- смещение аорты – выход из сердца аорты в нетипичном месте.
Симптомы пороков сердца у новорожденных и детей
Обычно патология обнаруживается еще неонатологом в первые дни жизни младенца:
- цианоз (посинение) или серость кожных покровов;
- тахипноэ - учащённое поверхностное дыхание;
- расширение ноздрей на вдохе;
- кряхтение на вдохе;
- отеки ног, живота, лица;
- нарушение дыхания при кормлении.
При менее тяжелой форме проявляется в подрастающем возрасте:
- утомляемость при нагрузке;
- одышка, боль в области сердца при занятии спортом;
- отек рук, лодыжек, стоп.
Чем раньше проявляется клиника, тем тяжелей процесс.
Важно! Родителям на заметку
Независимо от того есть ли у ребенка сердечная патология или нет, необходимо проходить регулярные медицинские обследования.
При занятии спортом нагрузки на сердечно-сосудистую систему многократно возрастают. Компенсаторных механизмов в таком режиме часто не хватает, что проявляется головокружением, потерей сознания, а может вызывать угрожающие жизни ребёнка состояние.
Это не означает, что категорически противопоказаны занятия спортом. Вид спорта и нагрузки должен определить врач.
Если же у ребенка диагностирован порок сердца – врачебный контроль при занятиях спортом обязателен. Необходим диспансерный осмотр врачом детским кардиологом, педиатром, кардиохирургом.
Диагностика пороков сердца у детей
При первичном осмотре педиатр, неонатолог или детский кардиолог проводит осмотр, аускультацию возможных шумов в сердце. Проверяется наличие отечности, одышки, нарушений ритма сердца, проблемы с физическим или интеллектуальным развитием. По результатам осмотра решается вопрос о необходимом обследовании.
Эхокардиография сердца (ЭхоКГ) – объединяет в себе УЗИ сердца и кардиограмму. Метод определяет ритмограмму и структурные изменения в сердце. ЭхоКГ информативный метод.
Рентгенология показывает реальные размеры сердца, его камер и соотношение органа с размером грудной клетки.
Коронарография – через вены или артерии на руке, паху, или шеи (только через вену) вводят катетер, который достигает сердца. Затем по нему пропускают контрастное вещество. Этот метод определяет сократительную функцию сердца.
В медицинском центре «Парацельс» используется оборудование экспертного класса от производителей с мировым именем.
Задача детского отделения Медицинского центра «Парацельс» - предоставить полный комплекс медицинской помощи от профилактики до лечения, при появлении симптомов порока с момента рождения до 18 лет.
В нашем детском отделении прием ведут врачи, которые прошли специальную подготовку для выявления нарушений здоровья у детей и младенцев, с учётом всех возрастных особенностей.
Детские врачи клиники “Парацельс” работают по принципам доказательной медицины (международным протоколам, составленным на основе клинических испытаний). Это сводит к минимуму вероятность постановки ложного диагноза.
Большая роль в ранней диагностике пороков сердца у детей принадлежит родителям. От того, насколько родители внимательно следят за здоровьем своего ребенка, насколько правильно смогут описать его состояние врачу, зависит в каком направлении будет проводиться предварительное обследование.
Лечение пороков сердца
Лечение подбирается индивидуально. В основном его методы сводятся к:
- катетеризации сердца;
- медикаментозной терапии;
- операции на открытом сердце.
После хирургического лечения ребенку необходимы реабилитация и восстановительная терапия.
Специалисты клиники «Парацельс» оказывают медицинскую помощь на высоком профессиональном уровне, в том числе наблюдение ребенка после операции на сердце.
Журнал «Здоровье ребенка» 8 (59) 2014
Изолированный стеноз легочной артерии: ранняя неонатальная и постнатальная диагностика, клиническая манифестация, лечение и прогноз
Авторы: Калашникова Е.А., Никитина Н.А. — Одесский национальный медицинский университет, кафедра пропедевтики педиатрии
Версия для печати
В статье представлены литературные данные о частоте, основных клинических проявлениях, современных методах ранней неонатальной и постнатальной диагностики, лечении и прогнозе изолированного стеноза легочной артерии — врожденном пороке сердечно-сосудистой системы.
У статті наведено літературні дані щодо частоти, основних клінічних проявів, сучасних методів ранньої неонатальної та постнатальної діагностики, лікування та прогнозу ізольованого стенозу легеневої артерії — природженої аномалії серцево-судинної системи.
The article presents the published data on the prevalence, the main clinical manifestations, modern methods of early neonatal and postnatal diagnosis, treatment and prognosis of isolated pulmonary artery stenosis — a congenital malformation of cardiovascular system.
стеноз легочной артерии, дети.
стеноз легеневої артерії, діти.
pulmonary artery stenosis, children.
Статья опубликована на с. 49-52
Изолированный стеноз легочной артерии (ИСЛА) — это врожденная аномалия, характеризующаяся наличием обструкции выходного тракта правого желудочка и нарушением путей оттока крови из него в малый круг кровообращения. Согласно МКБ-10, выделяют Q 25.6 «Стеноз легочной артерии». Первые описания порока принадлежат J.B. De Senac (1749) и G.B. Morgagni (1761).
Частота ИСЛА, по секционным и клиническим данным, составляет среди всех врожденных пороков сердца (ВПС) от 2,4 до 12 %.
Этиология
Тератогенные факторы, приводящие к формированию порока, включают алкоголь, гидантоин, изотретиноин, талидомид, краснуху, диабет у матери.
Сочетание с другими пороками
Атрезия и стеноз легочной артерии описаны при многих хромосомных аномалиях, генных нарушениях и при 60 синдромах множественных пороков развития. Согласно результатам исследования D. Paladini et al. (1998), при атрезии легочной артерии в сочетании с дефектом межжелудочковой перегородки аномальный кариотип выявляется у 33 % плодов.
Клиника
Стеноз легочной артерии может быть клапанным (90 % случаев ИСЛА), подклапанным (инфундибулярным) и надклапанным. Гемодинамические нарушения при ИСЛА, обусловливающие клинические проявления, следующие:
— препятствие на пути выброса крови из правого желудочка;
— повышение давления в правом желудочке;
— изменение структуры сердечного цикла в сторону удлинения периода изгнания;
— градиент (перепад) систолического давления между правым желудочком и легочной артерией;
— гипертрофия правого желудочка с уменьшением его объема;
— повышение диастолического давления в правом желудочке;
— повышение систолического давления в правом предсердии;
— гипертрофия и дилатация правого предсердия, нередко дилатация овального окна и сброс из правого предсердия в левое и появление цианоза.
Относительная недостаточность коронарного кровообращения резко гипертрофированного миокарда правого желудочка, являясь причиной болей в сердце, ведет к развитию склеротических процессов и прогрессирующему снижению его сократительной функции. Правый желудочек перестает справляться с повышенной нагрузкой, уменьшается минутный объем сердца, нарастают циркуляторная гипоксия, цианоз. Клиника порока зависит от степени стеноза, компенсаторной гипертрофии, недостаточности правого желудочка сердца, состояния легочного кровотока в малом круге кровообращения. Клиническая картина варьирует от бессимптомных форм до тяжелых проявлений с выраженной одышкой при малейшей физической нагрузке, болью в сердце стенокардического характера и цианозом.
Ранняя неонатальная и постнатальная диагностика
В первые месяцы жизни ИСЛА чаще протекает нетяжело. При легком и умеренном стенозе у ребенка жалобы отсутствуют, развитие его не страдает, цианоз не отмечается. Резко выраженный стеноз у новорожденных с первых часов жизни проявляется цианозом и недостаточностью кровообращения. Появление цианоза при ИСЛА свидетельствует об открытии овального окна и наличии венозно-артериального сброса крови. Аускультативно определяют грубый систолический шум с максимумом во II–III межреберьях по левому краю грудины и ослабление либо отсутствие второго тона на легочной артерии.
Рентгенологически выявляют значительную кардиомегалию при резко обедненном легочном кровотоке. На ЭКГ: правограмма, признаки гипертрофии правого желудочка и правого предсердия. Степень перегрузки правого желудочка увеличивается по мере возрастания давления в правом желудочке. При проведении ФКГ регистрируется высокочастотный систолический ромбовидный шум, занимающий всю систолу. Шум отделен от первого тона. Второй тон над легочной артерией широко и фиксированно расщеплен, легочный компонент значительно ослаблен (рис. 1).
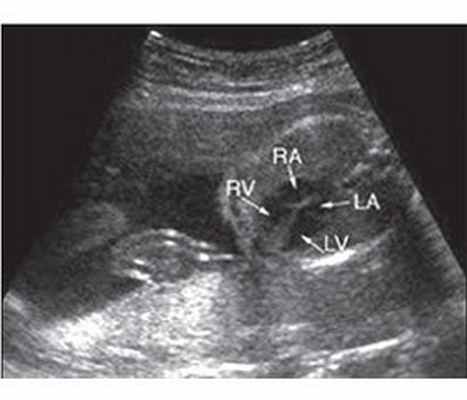
На ЭхоКГ: сужение на уровне клапанов или подклапанного пространства (рис. 2, 3), гипертрофия миокарда передней стенки правого желудочка и межжелудочковой перегородки, увеличение полости правого предсердия и др.
Критерии постнатальной диагностики следующие:
— при выраженном стенозе жалобы на быструю утомляемость, одышку при нагрузке, головокружение, обморок, колющие либо интенсивные сжимающие боли в области сердца при физической нагрузке;
— бледность кожных покровов, цианоз не характерен, появление его при нагрузке (цианоз губ) чаще связано с наличием открытого овального окна;
— в школьном возрасте заметно отставание ребенка в физическом развитии, признаки хронической гипоксии («барабанные палочки», «часовые стекла»);
— сердечный горб, систолическое дрожание во II–IV межреберьях слева от грудины, сердечный толчок, может определяться эпигастральная пульсация (за счет гипертрофии правого желудочка);
— увеличение размеров сердца в поперечнике;
— значительное ослабление второго тона над легочной артерией, интенсивный, грубый, продолжительный (на 2/3 систолы) систолический шум вдоль левого края грудины с максимумом во II межреберье или, при инфундибулярном стенозе, в III–IV межреберьях, нарастающий к середине систолы и не покрывающий оба тона сердца. Шум иррадиирует к левой ключице, на сосуды шеи, спину между серединой левой лопатки и позвоночником.
— рентгенологические: выступающая дуга легочной артерии, границы сердца обычно не расширены, при тяжелом стенозе выявляется уменьшение васкуляризации легких, при развитии правожелудочковой недостаточности определяется увеличение правого желудочка и правого предсердия (рис. 4);
— ЭКГ: отклонение ЭОС вправо, признаки выраженной гипертрофии правого желудочка и правого предсердия, смещение интервала ST вниз и отрицательный зубец Т в правых грудных отведениях (свидетельствует о крайней степени перегрузки);
— ЭхоКГ: определяют стеноз легочной артерии и детализируют его анатомический вариант.
Дифференциальную диагностику следует проводить с дефектом межпредсердной перегородки, дефектом межжелудочковой перегородки, тетрадой Фалло, аномалией Эбштейна.
Лечение
Больные с легким и умеренным стенозом (градиент менее 25 мм рт.ст.) не нуждаются в проведении медикаментозной коррекции. Им противопоказано назначение дигоксина. Во всех случаях рекомендуется антибактериальная профилактика инфекционного эндокардита. При развитии правожелудочковой недостаточности с цианозом назначают кислородотерапию и введение простагландина Е1 до тех пор, пока не будет проведена хирургическая коррекция порока.
Оптимальным для проведения операции является младший школьный возраст, хуже результаты операции при коррекции порока в возрасте до трех лет и старше 25 лет. По экстренным показаниям при выраженном стенозе оперативное вмешательство может быть проведено в первые месяцы жизни ребенка. Пациентам, нуждающимся в хирургическом лечении в неонатальном периоде из-за выраженного градиента давления (50–60 мм рт.ст.), гипертрофии миокарда правого желудочка и цианоза, может быть осуществлена баллонная пластика клапана. По данным литературы, результаты этой операции превосходные, отмечаются только редкие осложнения. Ведение пациентов с выраженным стенозом легочной артерии зависит от особенностей анатомического строения правого желудочка (размеры желудочка, диаметр клапанного отверстия, наличие синусоидальных коммуникаций с коронарными артериями). Этим пациентам показана реконструктивная операция.
Прогноз
У детей с успешно проведенной баллонной пластикой клапана прогноз для жизни благоприятный. У пациентов с диспластичным легочным клапаном, часто выявляемым при синдроме Нунан, исходы менее благоприятные. Пациенты с успешно проведенной баллонной пластикой редко нуждаются в повторной операции в отличие от пациентов с гипоплазией правого желудочка. Выживаемость у таких детей составляет 60 %. Легкий и умеренный стеноз легочной артерии обычно не прогрессирует, и дети имеют благоприятный прогноз. У больных с тяжелым стенозом с возрастом отмечается прогрессирование порока. Средняя продолжительность жизни при естественном течении порока составляет 25 лет. После операции возможны рестенозирование и клапанная недостаточность легочной артерии. Отдаленный хороший результат после оперативного лечения зафиксирован у 84,3 % больных.
1. Амосов Н.М. Терапевтические аспекты кардиохирургии / Н.М. Амосов, Я.А. Бендет. — 2-е изд., перераб. и доп. — К.: Здоровье, 1990. — 228 с.
2. Белозеров Ю.М. Детская кардиология / Ю.М. Белозеров. — М.: МЕДпресс-информ, 2004. — 600 с.
3. Врожденные пороки развития: доклад Секретариата: ЕВ 126/10 // 126 сессия Исполнительного комитета ВОЗ: пункт 4.7 предварительной повестки дня, 3 декабря 2009 г., Женева. — Женева, 2009. — 9 с.
4. Врожденные пороки развития: Практ. руководство / В.Н. Запорожан, И.Л. Бабий, С.Р. Галич [и др.]. — Одесса: ОНМедУ, 2012. — 320 с.
5. Лазоришинець В.В. Невiдкладна допомога при основних патологічних синдромах у немовлят с уродженими вадами серця / В.В. Лазоришинець, Н.М. Руденко, Г.В. Книшов. — К.: УкрНДІСВД, 2006. — 78 c.
6. Мутафьян О.А. Врожденные пороки сердца у детей / О.А. Мутафьян. — СПб.: Невский Диалект, 2002. — 331 с.
7. Неонатология: Нац. руководство / Под ред. Н.Н. Володина. — М.: Академия, 2008. — 848 с.
8. Нуджент Э.В. Врожденные пороки сердца // Клиническая кардиология: Рук-во для врачей / Э.В. Нуджент; под ред. Р.К. Шланта, Р.В. Александера: Пер. с англ. В.Н. Хирманова. — М.: БИНОМ; СПб.: Невский Диалект, 2000. — С. 259–286.
9. Поканєвич Т.М. Чинники ризику формування вроджених вад розвитку серед новонароджених (за даними генетичного монiторингу населення Київської областi): Автореф. дис. на здобуття наукового ступеня канд. мед. наук / Т.М. Поканєвич; Акад. мед. наук України, Iн-т гiгiєни та мед. екологiї iм. О.М. Марзеєва. — К., 2003. — 23 с.
10. Руденко Н.М. Система невiдкладної допомоги дiтям першого року життя зi складними вродженими вадами серця: Автореф. дис. на здобуття наукового ступеня д-ра мед. наук / Н.М. Руденко; Iн-т серцево-судинної xipypгiї iм. М.М. Амосова АМН України. — К., 2003. — 35 с.
11. Рудень В.В. Профiлактика вроджених вад розвитку / В.В. Рудень. — Львів: Лiга-Прес, 2002. — 228 с.
12. Сорокман Т.В. Генетичний моніторинг. Частина І. Проблеми епідеміології уроджених вад розвитку / Т.В. Сорокман, Л.В. Швигар // Здоровье ребенка. — 2007. — № 3(6). — С. 109–111.
13. Уродженi вади розвитку / Т.В. Сорокман, В.П. Пiшак, I.B. Ластiвка [та iн.] // Клiнiчна генетика. — Чернiвцi: Медунiверситет, 2006. — С. 137–161.
14. Цыбулькин Э.К. Угрожающие состояния в педиатрии. Экстренная врачебная помощь / Э.К. Цыбулькин. — М.: ГЭОТАР-Медиа, 2007. — 224 с.
15. Черная Н.Л. Новорожденный ребенок. Основы оценки состояния здоровья и рекомендации по профилактике его нарушений: Рук-во для врачей / Н.Л. Черная, В.В. Шилкин. — СПб.: СпецЛит, 2009. — 352 с.
17. Impact of Cardiac Rehabilitation on the Exercise Function of Children with Serious Congenital Heart Disease / Jonathan Rhodes [et al.] // Pediatrics. — 2005. — Vol. 116. — P. 1339–1345.
Читайте также:
