Гемосидероз
Добавил пользователь Дмитрий К. Обновлено: 07.01.2026
Идиопатический гемосидероз легочной ткани – редкое заболевание с поражением легких, вызванное массивным кровоизлиянием в легочную ткань, с депонированием в ней железосодержащего гемосидерина. Встречается преимущественно в детском возрасте. В статье описан клинический случай идиопатического гемосидероза легочной ткани у ребенка 3 лет 11 мес. Девочка наблюдалась по поводу анемии неясной этиологии, неоднократно лечилась в стационаре, в том числе получала переливания эритроцитарной массы. В дальнейшем к анемическому синдрому присоединился респираторный синдром. Необходимо отметить, что правильно собранный анамнез, своевременная диагностика заболевания и назначение иммуносупрессивной терапии дают возможность предотвратить быстрое прогрессирование процесса и развитие осложнений, в том числе и пневмосклероза.
Ключевые слова
Об авторах
ФГБОУ ВО «Казанский государственный медицинский университет» Минздрава России; ГАУЗ «Детская республиканская клиническая больница» Минздрава Республики Татарстан
Россия
Садыкова Динара Ильгизаровна – д.м.н., зав. кафедрой госпитальной педиатрии
420012 Казань, ул. Бутлерова, д. 49
ФГБОУ ВО «Казанский государственный медицинский университет» Минздрава России; ГАУЗ «Детская республиканская клиническая больница» Минздрава Республики Татарстан
Россия
Макарова Тамара Петровна – д.м.н., проф. кафедры госпитальной педиатрии
420012 Казань, ул. Бутлерова, д. 49
Шакирова Алмазия Раисовна – врач-гастроэнтеролог, диетолог, зав. педиатрическим отделением
420138 Казань, Оренбургский тракт, д. 140
Сайфуллина Резеда Мунавировна – врач-педиатр педиатрического отделения
420138 Казань, Оренбургский тракт, д. 140
Сайфиева Регина Дамировна – ординатор кафедры госпитальной педиатрии
420012 Казань, ул. Бутлерова, д. 49
Хуснутдинова Динара Рафаилевна – врач-педиатр пульмонологического отделения
420138 Казань, Оренбургский тракт, д. 140
Хабибрахманова Зульфия Рашидовна – к.м.н., асс. кафедры госпитальной педиатрии
420012 Казань, ул. Бутлерова, д. 49
Список литературы
1. Kabra S.K., Bhargava S., Lodha R., Satyavani A., Walia M. Idiopathic pulmonary hemosiderosis: clinical profile and follow up of 26 children. Indian Pediatr 2007; 44(5): 333–338
2. Пульмонология. Национальное руководство. Краткое издание. Под ред. Чучалина А.Г. М.: ГЭОТАР-Медиа, 2018; 800.
3. Розинова Н.Н. Редкие заболевания легких у детей. Клинические наблюдения. Под ред. Мизерницкого Ю.Л. М.: ООО «Оверлей», 2009; 192.
4. Saeed M.M., Woo M.S., MagLaughlin E.F. Margetis M.F., Keens T.G. Prognosis in pediatric idiopathic pulmonary hemosiderosis. Chest 1999; 116: 721–725
5. Castellazzi L., Patria M.F., Frati G., Esposito A.A., Esposito S. Idiopathic pulmonary haemosiderosis in paediatric patients: how to make an early diagnosis. Ital J Pediatr 2016; 42: 86. DOI: 10.1186/s13052-016-0296-x
6. Zhang K., Biroschak J., Glass D.N., Thompson S.D., Finkel T., Passo M.H. et al. Macrophage activation syndrome in patients with systemic juvenile idiopathic arthritis is associated with MUNC13–4 polymorphisms. Arthritis Rheum 2008; 58: 2892–2896. DOI: 10.1002/art.23734
7. Ioachimescu O.C., Sieber S., Kotch A. Idiopathic pulmonary haemosiderosis revisited. Eur Respir J 2004; 24(1): 162–170. DOI: 10.1183/09031936.04.00116302
8. Zhang Y., Luo F., Wang N., Song Y., Tao Y. Clinical characteristics and prognosis of idiopathic pulmonary hemosiderosis in pediatric patients. J Int Med Res 2019; 47: 293–302. DOI: 10.1177/0300060518800652
9. Chen X.-Y., Sun J.-M., Huang X.-J. Idiopathic pulmonary hemosiderosis in adults: review of cases reported in the latest 15 years. Clin Respir J 2017; 11: 677–681. DOI: 10.1111/crj.12440
12. Potalivo A., Finessi L., Facondini F., Lupo A., Andreoni C., Giuliani G., Cavicchi C. Severe respiratory distress in a child with pulmonary idiopathic hemosiderosis initially presenting with iron-deficiency anemia. Case Rep Pulmonol 2015; 2015: 876904. DOI: 10.1155/2015/876904.876904
13. Илькович М.М. Идиопатический гемосидероз легких. Болезни органов дыхания. Под ред. Н.Р. Палеева. М.: Медицина, 2000; 665–667.
14. Богорад А.Е., Розинова Н.Н., Сухоруков В.С. Идиопатический гемосидероз легких у детей. Российский вестник перинатологии и педиатрии 2003; 4: 29–35.
Гемосидероз
При распаде гемоглобина в клетках-сидеробластах образуется гемосидерин - пигмент, содержащий молекулы железа. Он откладывается в структурах костного мозга, в печени, в селезенке, в потовых и слюнных железах и в других органах. Основная функция пигмента – депонирование и перенос кислорода, а также молекул железа, участие в трансформации биохимических комплексов. При определенных изменениях в организме активизируется синтез железосодержащего соединения.
Гемосидероз (капиллярит, геморрагический пигментный дерматоз) – болезнь из разряда пигментных дистрофий, связанная с нарушением процессов обмена и избыточным накоплением гемосидерина в тканях и сосудах. Поражаются кожные покровы и внутренние органы. Отложения гемоглобиногенного пигмента могут быть распространенными либо местными. Установление природы заболевания затруднительно. Лечением занимаются дерматологи, пульмонологи, гематологи, иммунологи и другие специалисты.
Генерализованный гемосидероз
Общий или распространенный капиллярит характеризуется накоплением железосодержащего пигмента в структурах костного мозга, в клетках селезенки и печени. Ткани и органы приобретают буро-красный цвет. Пигментные изменения обусловлены системными процессами, следствием которых является эндоваскулярный (внутрисосудистый) гемолиз клеток крови.
Локальный гемосидероз
Местный капиллярит развивается из-за внесосудистого гемолиза эритроцитов. Гемосидерин накапливается в очаге кровоизлияний с образованием гематом в пределах кожи, легкого, печени, почек. Если депонирование железосодержащего пигмента влечет нарушение работы органа, развивается гемохроматоз.
Отдельные формы заболевания:
- старческий гемосидероз кожи (охряный дерматит, заболевание Шамберга);
- первичный гемосидероз легких (бурая легочная индурация, бурая пурпура легких).
О причинах развития гемосидероза
Гемосидероз кожи может быть первичным и вторичным, развивающимся из-за повреждений и кожных инфекций.
Причинами первичного капиллярита кожи могут быть следующие факторы:
- сосудистые изменения в связи с наличием гипертензии, варикозной болезни и пр.
- различные эндокринные нарушения – наличие у пациента сахарного диабета и других патологий.
Вторичный гемосидероз дермы может быть обусловлен:
- расчесами кожи, повреждениями, травмами;
- кожными заболеваниями – дерматитом, нейродермитом и пр.;
- гнойничковыми заболеваниями кожи.
К факторам риска, способным спровоцировать развитие недуга, относят:
- частые переохлаждения;
- стрессы;
- чрезмерные физические нагрузки;
- прием диуретических, противовоспалительных и антибактериальных препаратов.
Генерализованный гемосидероз развивается на фоне предшествующих заболеваний. Чаще всего основными причинами являются системные заболевания крови, аутоиммунные болезни, тяжелые интоксикации и воздействие инфекционных агентов. Увеличенное депонирование гемосидерина может быть обусловлено:
- лейкемией;
- сепсисом, малярией и другими инфекциями;
- наличием резус-конфликта;
- поражением печени;
- постоянными гемотрансфузиями;
- приемом больших доз сульфаниламидов, препаратов, содержащих хинин или свинец.
Почему железосодержащий пигмент накапливается в легких – не вполне понятно. Часто причины кроются в генетической предрасположенности, во врожденной аномалии легочных капилляров, в имеющихся сердечных заболеваниях.
Характерные симптомы
Клинические проявления зависят от того, где накапливается гемоглобиногенный пигмент.
Гемосидероз легких
Идиопатический (первичный) гемосидероз легких проявляется следующими признаками:
- влажный кашель;
- повышенная температура, лихорадка;
- наличие отдышки и дыхательной недостаточности;
- кашель с примесью крови; , сильные головокружения;
- бледность кожных покровов;
- гипохромная анемия;
- цианоз кожи;
- увеличение селезенки и печени;
- падение артериального давления, нарушение сердечного ритма.
Бурая пурпура легких, как правило, встречается в детском и в молодом возрасте, является серьезным заболеванием. При затяжном течении болезни очень часто развиваются рецидивирующие инфаркт-пневмонии и другие патологии.
Гемосидероз кожи
Характерны следующие симптомы:
- появление коричневых пигментных пятен в нижних конечностях и на других участках тела;
- геморрагическая сыпь на коже рук, ног, предплечий и пр.;
- незначительный зуд на проблемных участках;
- образование бляшек, узелков и папул.
Хронический гемосидероз дермы обычно диагностируют у мужчин старше 30 лет. Заболевание протекает без поражения внутренних органов.
Пурпурозно-пигментный дерматоз печени проявляется увеличением органа, его болезненностью, желтушностью покровов, наличием пигментной сыпи на руках, в области подмышек, на лице. При поражении почек появляется отечность в ногах, диспепсия, изменения вкуса, боли в пояснице и пр.
Гемосидероз
Гемосидероз – заболевание группы пигментных дистрофий, характеризующееся избыточным накоплением железосодержащего пигмента гемосидерина в тканях организма. Различают местные формы заболевания (кожный и легочный гемосидероз) и общие (с отложением гемосидерина в клетках печени, селезенки, почек, костного мозга, слюнных и потовых желез). Диагностика гемосидероза основывается на определении содержания железа в плазме крови, общей железосвязывающей способности крови, а также содержания пигмента в биоптатах тканей и органов. В зависимости от клинической картины лечение гемосидероза включает медикаментозную терапию (глюкокортикоиды, цитостатики, ангиопротекторы, витамин С), в некоторых случаях плазмаферез, местную PUVA-терапию.
Общие сведения
Гемосидероз - нарушение обмена гемоглобиногенного пигмента гемосидерина с его локальным или системным отложением в тканях. Гемосидерин представляет собой железосодержащий внутриклеточный пигмент, образующийся в процессе ферментативного расщепления гемоглобина. Синтез гемосидерина происходит в клетках-сидеробластах. Наряду с другими производными гемоглобина (ферритином, билирубином) гемосидерин участвует в транспорте и депонировании железа и кислорода, метаболизме химических соединений. В норме в небольших количествах гемосидерин обнаруживается в клетках печени, селезенки, костного мозга, лимфатической ткани. При различных патологических состояниях может происходить избыточное образование гемосидерина с развитием гемосидероза. Изучение эпидемиологии гемосидероза затруднено ввиду большого разнообразия форм данного нарушения.
В зависимости от распространенности патологического процесса различают локальный (местный) и генерализованный (общий) гемосидероз. Локальный гемосидероз служит результатом экстраваскулярного гемолиза, т. е. внесосудистого разрушения эритроцитов. Местный гемосидероз может развиваться как в очагах ограниченных кровоизлияний (гематомах), так и в пределах целого органа (легкого, кожи). Генерализованный гемосидероз является следствием интраваскулярного гемолиза - внутрисосудистого разрушения эритроцитов при различных общих заболеваниях. В этом случае гемосидерин депонируется в клетках печени, селезенки и костного мозга, придавая органам бурую («ржавую») окраску.
К самостоятельным формам гемосидероза относят:
- гемосидероз кожи (болезнь Шамберга, кольцевидная телеангиэктатическая пурпура Майокки, старческий гемосидероз, лихеноидный пигментный и пурпурозный ангиодермит, охряный дерматит и др.)
- идиопатический легочный гемосидероз (бурая индурация легких)
В том случае, когда отложение гемосидерина сопровождается структурными изменениями тканей и нарушением функции органа, говорят о гемохроматозе. Вследствие многообразия причин и форм гемосидероза его изучением занимаются иммунология, дерматология, пульмонология, гематология и другие дисциплины.
Причины гемосидероза
Общий гемосидероз является вторичным состоянием, этиологически связанным с болезнями системы крови, интоксикациями, инфекциями, аутоиммунными процессами. Возможными причинами избыточного отложения гемосидерина могут служить гемолитические анемии, лейкемия, цирроз печени, инфекционные заболевания (сепсис, бруцеллез, малярия, возвратный тиф), резус-конфликт, частые гемотрансфузии, отравления гемолитическими ядами (сульфаниламидами, свинцом, хинином и др.).
Этиология гемосидероза легких не вполне ясна. Высказаны предположения относительно наследственной предрасположенности, иммунопатологического характера заболевания, врожденных нарушений структуры стенки легочных капилляров и др. Известно, что развитию гемосидероза легких в большей степени подвержены пациенты с декомпенсированной сердечной патологией (кардиосклерозом, пороками сердца и пр.).
Кожный гемосидероз может быть первичным (без предшествующего поражения кожи) или вторичным (возникает на фоне кожных заболеваний). К развитию первичного гемосидероза кожи предрасполагают эндокринные заболевания (сахарный диабет), сосудистая патология (хроническая венозная недостаточность, гипертоническая болезнь). К вторичному накоплению гемосидерина в слоях дермы могут приводить дерматиты, экзема, нейродермит, травмы кожи, фокальная инфекция (пиодермии). Провоцировать дебют заболевания могут переохлаждение, переутомление, прием лекарственных средств (парацетамола, НПВС, ампициллина, диуретиков и др.).
Гемосидероз легких
Идиопатический легочный гемосидероз – заболевание, характеризующееся повторными кровоизлияниями в альвеолы с последующим отложением гемосидерина в легочной паренхиме. Заболевание поражает преимущественно детей и людей молодого возраста. Течение гемосидероза легких характеризуется легочными кровотечениями различной интенсивности, дыхательной недостаточностью и гипохромной анемией.
В острой фазе заболевания у больных возникает влажный кашель с выделением кровянистой мокроты. Следствием длительного или обильного кровохарканья служит развитие тяжелой железодефицитной анемии, бледность кожных покровов, иктеричность склер, жалобы на головокружение, слабость. Прогрессирующее течение гемосидероза легких сопровождается развитием диффузного пневмосклероза, отражением которого является одышка и цианоз. Периоды обострения сопровождаются болями в грудной клетке и животе, артралгиями, лихорадкой. Объективные данные характеризуются притуплением перкуторного звука, наличием влажных хрипов, тахикардии, артериальной гипотонии, сплено- и гепатомегалии.
В периоды ремиссии жалобы не выражены или отсутствуют, однако после каждой последующей атаки длительность светлых промежутков, как правило, сокращается. У больных с хроническим течением гемосидероза часто формируется легочное сердце; нередко возникают тяжелые инфаркт-пневмонии, рецидивирующие пневмотораксы, которые могут послужить причиной летального исхода. Идиопатический гемосидероз легких может сочетаться с геморрагическим васкулитом, ревматоидным артритом, системной красной волчанкой, гломерулонефритом, синдромом Гудпасчера.
Гемосидероз кожи
При кожном варианте гемосидероза отложение железосодержащего пигмента происходит в дерме. Клинически заболевание характеризуется появлением на коже геморрагической сыпи или пигментных пятен диаметром 0,1-3 см. Свежие высыпания имеют кирпично-красную окраску; старые приобретают бурый, темно-коричневый или желтоватый цвет. Чаще всего пигментированные очаги локализуются на коже лодыжек, голеней, кистей, предплечий; иногда высыпания сопровождаются легким зудом. В местах поражения кожи могут возникать петехии, узелки, лихеноидные папулы, телеангиэктазии, бляшки «ржавого» цвета.
Гемосидероз кожи носит хроническое течение (от нескольких месяцев до нескольких лет), чаще встречается у мужчин в возрасте 30-60 лет. Общее состояние пациентов при кожном гемосидерозе остается удовлетворительным; внутренние органы не поражаются. Заболевание следует отличать от атипичных форм красного плоского лишая, псевдосаркомы и саркомы Капоши.
Диагностика гемосидероза
В зависимости от формы гемосидероза его диагностика может осуществляться дерматологом, пульмонологом, инфекционистом, гематологом и другими специалистами. В дополнение к физикальному обследованию проводится общий анализ крови, определение сывороточного железа, общей железосвязывающей способности крови. Для выявления гемосидероза наибольшее значение имеют данные биопсии тканей (кожи, печени, легкого, костного мозга), при гистологическом исследовании которых обнаруживается отложение гемосидерина. В качестве диагностического теста применяется десфераловая проба - определение количества железа в моче после внутримышечного введения 500 мг дефероксамина. При содержании более 1 мг железа в моче проба считается положительной.
При гемосидерозе легких дополнительно проводится рентгенография грудной клетки, КТ, перфузионная сцинтиграфия легких, микроскопическое исследование мокроты, спирометрия. Проведение бронхоскопии с взятием промывных вод позволяет обнаружить сидерофаги и эритроциты в лаважной жидкости.
Лечение гемосидероза
Препаратами первого ряда, применяемыми для терапии легочного гемосидероза, служат глюкокортикостероиды, однако они оказываются эффективны лишь в половине случаев. Предложена методика комбинированного лечения иммунодепрессантами (азатиоприн, циклофосфан) в сочетании с плазмаферезом. Кроме этого, используется симптоматическая терапия: препараты железа, кровоостанавливающие средства, гемотрансфузии, бронхолитики, ингаляции кислорода. В некоторых случаях ремиссия заболевания наступает после проведения спленэктомии.
Лечение гемосидероза кожи включает местное использование кортикостероидных мазей, криотерапию, прием аскорбиновой кислоты, рутина, препаратов кальция, ангиопротекторов. При тяжелых кожных проявлениях гемосидероза прибегают к ПУВА-терапии, назначению дефероксамина.
Прогноз и профилактика гемосидероза
Идиопатический легочный гемосидероз - трудно диагностируемое заболевание с серьезным прогнозом. Прогрессирующее течение патологии приводит к инвалидизации пациента, развитию жизнеугрожающих осложнений – массивного легочного кровотечения, дыхательной недостаточности, легочной гипертензии. Течение гемосидероза кожи благоприятное. Заболевание в большей степени представляет косметический дефект и склонно к постепенному разрешению.
Предупреждению нарушения обмена гемосидерина может способствовать своевременная терапия кожных и общих инфекционных, сосудистых, гематологических и других заболеваний, предупреждение гемотрансфузионных осложнений, исключение лекарственных и химических интоксикаций.
Гемосидероз
избыточное отложение гемосидерина в тканях организма. Возникает при усиленном распаде эритроцитов, нарушении утилизации этого пигмента в процессе эритроцитопоэза, усиленном всасывании его в кишечнике, при нарушении обмена железосодержащих пигментов.
В организме взрослого человека содержится 4—5 г железа, в основном в составе гемопротеидов и соединений резервного железа — ферритина и гемосидерина, являющихся белковыми комплексами. Основной представитель гемопротеидов — гемоглобин клеток эритроидного ряда. При избытке железа в организме гемосидерин накапливается в тканях, что сопровождается повреждением лизосом.
Гемосидероз, как правило, является симптомом ряда заболеваний. Он отмечается при наследственных (например, энзимопатиях, гемоглобинопатиях) и приобретенных (например, аутоиммунных) гемолитических анемиях (Анемии), при которых происходит усиленный распад эритроцитов; при гипопластических и рефракторных анемиях в результате снижения потребления железа. Возможно развитие Г. и при некоторых инфекционных болезнях (возвратном тифе, бруцеллезе, малярии и др.), отравлениях гемолитическими ядами, циррозе печени, при частых гемотрансфузиях. Отложение гемосидерина при перечисленных заболеваниях обычно носит генерализованный характер.
Самостоятельными заболеваниями являются эссенциальный легочный гемосидероз, при котором отмечается поражение только легочной ткани (см. Легкие (Лёгкие)), наследственное заболевание Гемохроматоз, характеризующееся нарушением всасывания железа в тонкой кишке и накоплением гемосидерина в тканях и органах, а также гемосидероз кожи, при котором избыточное отложение гемосидерина в коже, преимущественно нижних конечностей, может быть результатом поражения капиллярной и прекапиллярной сети кровеносных сосудов дермы (гемосидероз кожи). Этому способствуют расстройства кровообращения в нижних конечностях (длительное пребывание на ногах, ознобления, травмы и др.). Чаще встречается у мужчин. Характеризуется появлением на коже ограниченных пятен коричневато-красного цвета, не исчезающих при надавливании.
Для выявления Г. проводят общий анализ крови, определяют содержание железа в плазме крови, общую железосвязывающую способность крови, выявляют железо при гистологическом исследовании тканей (например, печени, костного мозга), полученных с помощью биопсии, трепанобиопсии, ставят десфераловую пробу (больному однократно внутримышечно вводят 500 мг десферала и в течение 6—24 ч после инъекции собирают мочу, в которой определяют количество железа) и др.
Эффективным терапевтическим средством при Г. является дефероксамин (десферал). Его применяют обычно в дозе 1—3 г в сутки; курс лечения не менее 3 нед. Для получения стойкого положительного эффекта необходимы повторные курсы под контролем десфераловой пробы. Могут быть использованы аскорбиновая кислота, препараты кальция, ангиопротекислоторы.
Библиогр.: Гаврилов О.К., Файнштейн ф.Э. и Турбина Н.С. Депрессии кроветворения, М., 1987; Нормальное кроветворение и его регуляция, под ред. Н.А. Федорова, М., 1976; Руководство по гематологии, под ред. А.И. Воробьева, т. 1, М., 1985; Файнштейн Ф.Э. и др. Болезни системы крови, Ташкент, 1987.
отложение гемосидерина в тканях в результате его избыточного образования макрофагами при усиленном распаде эритроцитов, увеличенном всасывании в кишечнике или нарушении обмена железосодержащих пигментов.
1. Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991—96 гг. 2. Первая медицинская помощь. — М.: Большая Российская Энциклопедия. 1994 г. 3. Энциклопедический словарь медицинских терминов. — М.: Советская энциклопедия. — 1982—1984 гг .
Гемосидероз
БЕСПЛАТНАЯ КОНСУЛЬТАЦИЯ: поможем врачам и владельцам клиник выбрать оборудование для лечения гемосидероза
Оглавление
Гемосидерозы кожи (поттравматические гемосидерозы, пигментные капилляриты, геморрагически-пигментные дерматозы, пигментные пурпурные дерматозы) — это состояние, возникающее после травмы с попаданием крови в мягкие ткани (появлением гематомы), либо в результате заболеваний, общим проявлением которых является отложение гемосидерина в коже.
В нашей компании Вы можете приобрести следующее оборудование для лечения гемосидерозов кожи:
Гемосидерин представляет собой пигмент темно-желтого цвета, состоящий из оксида железа. Он образуется при распаде двух белков — гемоглобина и ферритина, например после попадания крови в ткани организма. Это может происходить после травмы (ушиба, инъекции), когда под кожей формируется гематома. Макрофаги не всегда успевают утилизировать «подкожную» кровь, в результате чего в области повреждения начинает скапливаться гемосидерин. Он формирует довольно стойкие локальные изменения окраски, которые могут вызывать эстетический дискомфорт у пациентов.
Гемосидерозами также являются следующие заболевания:
- Пигментный прогрессирующий дерматоз Шамберга
- Кольцевидная телеангиэктатическая пурпура Майокки
- Лихеноидный пурпурозный пигментный дерматит Гужеро-Блюма
- Охряно-желтый дерматит Фавра-Шэ
- Дугообразная телеангиэктатическая пурпура Турена
- Экзематидоподобная пурпура Дукаса-Капетанакиса
- Зудящая пурпура Левенталя
- Пигментный пурпурозный и телеангиэктатический дерматит (Purpura senilis)
- Ортостатическая пурпура
Ниже будет сделан упор на наиболее часто встречающихся состояниях и патологиях.
Этиология и патогенез
Посттравматический гемосидероз
Его появлению предшествует травма — ушиб, инъекция, надрез кожи и др. В результате кровь попадает в мягкие ткани, где происходит окисление гемоглобина и ферритина с последующим накоплением гемосидерина. Другими причинами и предрасполагающими факторами являются:
- отек нижних конечностей;
- сахарный диабет;
- болезни сердечно-сосудистой системы;
- повышенное артериальное давление;
- венозная гипертензия;
- хроническая венозная недостаточность;
- липодерматосклероз.
Пигментный прогрессирующий дерматоз Шамберга
Впервые описан в 1901 году английским дерматологом Джеем Франком Шамбергом. Основной причиной дерматоза считается повышенная проницаемость мелких сосудов и капилляров, располагающихся у поверхности кожи, через которые могут проходить эритроциты. Попав в ткани, они разрушаются, в результате чего из эритроцитов высвобождается гемоглобин и в дальнейшем — железо. Оно постепенно накапливается в определенной области, формируя специфический оттенок кожи.
Кольцевидная телеангиэктатическая пурпура Майокки
Описана итальянским дерматологом Доминико Майокки в конце XIX века. Этиологию заболевания связывают с несколькими факторами: повышение артериального давления, нарушение кровообращения в ногах, хронический спазм мелких сосудов, диапедез (просачивание) форменных элементов крови в ткани.
Лихеноидный пурпурозный пигментный дерматит Гужеро-Блюма
Описан дерматологами Генри Гужеро и Полом Блюмом в 1925 году. Точная причина заболевания неизвестна, определенную роль играет венозная гипертензия, системные болезни, инфекции, прием разжижающих кровь лекарственных препаратов, повышенная ломкость капилляров и др.
Экзематидоподобная пурпура Дукаса-Капетанакиса
Этиология неизвестна. Возможно участие в патогенезе повышенной проницаемости мелких сосудов с последующим диапедезом форменных элементов крови.
Клинические проявления
Посттравматический гемосидероз
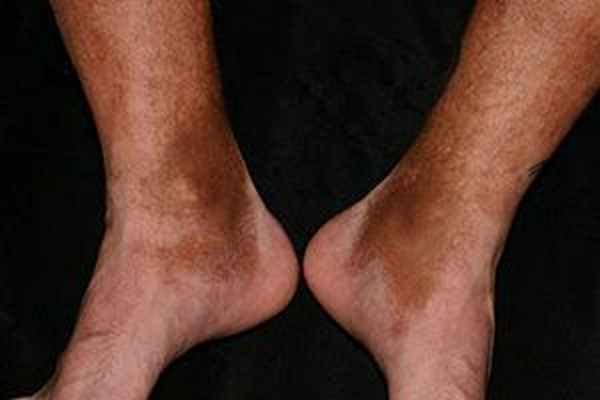
Пятна могут быть любого размера и формы, цвета от желтого до коричневого или черного. Они возникают в любой области тела (даже вокруг глаз), но чаще на нижних конечностях (рис. 1).
Пигментный прогрессирующий дерматоз Шамберга
Проявляется в виде точек красно-коричневого или желто-бурого оттенка диаметром в несколько миллиметров, которые сам Шамберг сравнивал с размолотыми зернами кайенского перца. Эти точки чаще всего расположены на ногах, но могут встречаться и на других участках тела (рис. 2). Высыпания несколько возвышаются над поверхностью кожи и со временем могут сливаться в более крупные элементы неправильной формы. Постепенно они бледнеют, а на их месте формируются очаги кожной атрофии. Субъективные ощущения отсутствуют, в редких случаях может присутствовать небольшой зуд в области поражений.
Кольцевидная телеангиэктатическая пурпура Майокки
На коже появляются розоватые или красноватые пятна неправильной формы диаметром от одного до нескольких сантиметров. По мере их роста края пятен становятся более темными, а центр, наоборот, светлеет (рис. 3). Постепенно в центральной части развивается атрофия кожи с выпадением мелких волос. Субъективные ощущения отсутствуют.
Лихеноидный пурпурозный пигментный дерматит Гужеро-Блюма
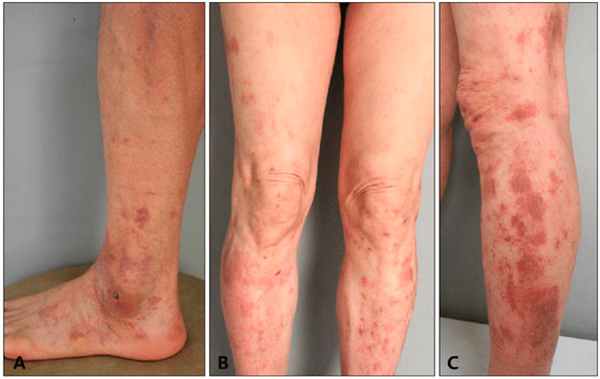
Характеризуется появлением небольших лихеновидных узелков с мелкими высыпаниями среди них. Отмечается точечное расширение мелких подкожных сосудов с локальным потемнением кожи из-за гемосидероза (рис. 4А). Типичная локализация — в нижней части ног, реже на бедрах и туловище.
Экзематидоподобная пурпура Дукаса-Капетанакиса
На коже голеней появляются отдельные петехии со склонностью к объединению в крупные пятна. Сперва они красного цвета, но постепенно становятся желтыми или коричневыми, бледнеют и со временем могут исчезнуть. Иногда поражения переходят на бедра, туловище и руки (рис. 4В,С). Дополнительно отмечаются явления паракератоза, зуд и гиперпигментация.
В табл. 1 представлены наиболее часто встречающиеся гемосидерозы и основные различия между ними.
Табл. 1. Дифференциальный диагноз наиболее часто встречающихся гемосидерозов кожи
Характеристика
Посттравматический гемосидероз
Пурпура Майокки
Дерматоз Шамберга
Дерматит Гужеро-Блюма
Пурпура Дукаса-Капетанакиса
Пол
Обычно у женщин
Обычно у мужчин
Обычно у мужчин
Частота встречаемости
Самый частый тип гемосидерозов
Пик заболеваемости
В любом возрасте, но по мере старения организма вероятность растет
Подростки и молодые люди
Люди среднего возраста
Динамика поражений
Поражения возникают в месте предшествующей травмы. Чаще они бывают на ногах вследствие эндокринных патологий, нарушений работы венозной системы и других факторов
Поражения возникают сперва симметрично на ногах, далее могут распространяться на туловище и руки
Поражения чаще всего образуются симметрично в области голеней, но могут быть и только на одной ноге. Болезнь может затрагивать область бедер, ягодицы, туловище или руки
Чаще в нижней части ног и очень редко — бедрах и на туловище
На ногах, постепенно переходя на бедра, туловище и руки
Клинические проявления
Пятна различного размера и формы, цвета от желтого до коричневого или черного
Различное число кольцевидных эритематозных бляшек и пятен, часто с побледнением и атрофией в центре
Отдельные красно-коричневые пятна, не выступающие над кожей и выглядящие как зерна молотого кайенского перца
Мельчайшие лихеноидные папулы с тенденцией к объединению в крупные бляшки различного оттенка
Поражения, как правило, обширны. Пациенты жалуются на сильный зуд
Гистология
Расширение капилляров в сосочковом слое дермы, диапедез, пролиферация эндотелия капилляров с отложением гемосидерина в виде глыбок в межуточном веществе, гистиоцитах, эндотелиальных клетках. Незначительный неспецифический периваскулярный инфильтрат
Периваскулярная лимфоцитарная инфильтрация, которая распространяется на эпидермис. Вакуолярное изменение базального слоя, спонгиоз. Выявляются нагруженные гемосидерином макрофаги, внутри лихеноидного инфильтрата отмечается экстравазация эритроцитов
Периваскулярная мононуклеарная инфильтрация в верхней дерме, отек сосудистого эндотелия. Наличие экстравазальных эритроцитов и нагруженных гемосидерином макрофагов
Периваскулярная лимфоцитарная инфильтрация. Лихеноидная тканевая реакция. Отек эндотелия и сужение просвета мелких сосудов
Спонгиоз (отек шиповатого слоя эпидермиса) с воспалительными изменениями
Вероятность ремиссии
Течение чаще хроническое, но возможна спонтанная ремиссия
Возможна как спонтанная ремиссия, так и внезапное обострение заболевания
Лечение
Топические кортикостероиды, аппаратные методики
Заболевание является врожденным и проходит самостоятельно. Однако через некоторое время поражения могут появиться снова
Системные кортикостероиды, антигистаминные препараты, витамин С, ПУВА-терапия (см. ниже)
Терапия затруднена. Используются топические и системные кортикостероиды, антигистаминные и противозудные препараты. Рекомендовано ношение компрессионного трикотажа. Возможно применение ПУВА-терапии (см. ниже), гризеофульвина, циклоспорина А, витамина С и биофлавоноидов
Топические кортикостероиды и антигистаминные препараты
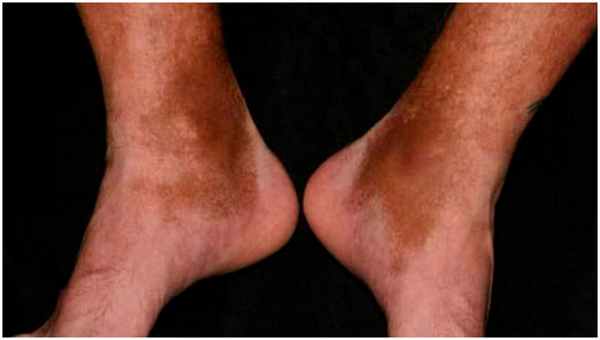
Рис. 2. Пигментный прогрессирующий дерматоз Шамберга (Chatterjee S. Schamberg disease: uncommon reaction to a common drug. CMAJ 2009; 181(12): E275)
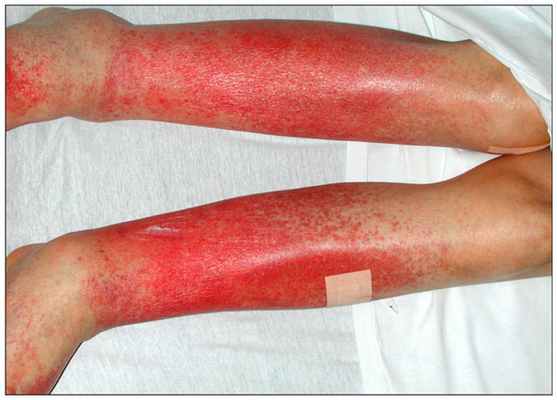
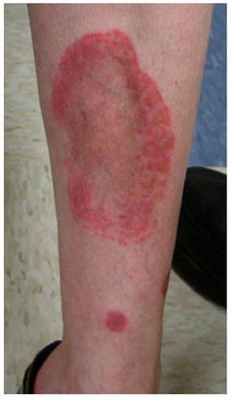
Рис. 4. Дерматит Гужеро-Блюма (А) и пурпура Дукаса-Капетанакиса (В, С) (Kim D.H., et al. Characteristics and clinical manifestations of pigmented purpuric dermatosis. Ann Dermatol 2015; 27: 404–410)
Принципы лечения
На сегодняшний день считается, что ни одно лекарственное средство не имеет 100-процентной доказательной базы по эффективности при гемосидерозах. Таким образом, лечение этих болезней представляет собой проблему и является вызовом для врачей. При этом некоторые гемосидерозы могут проходить самостоятельно, а затем неожиданно рецидивировать.
В снижении воспаления и подавлении зуда при некоторых гемосидерозах эффективны кортикостероидные средства. Антигистаминные препараты угнетают эндогенную выработку гистамина и также снижают ощущение зуда у пациентов.
Определенную пользу несет назначение гризеофульвина, циклоспорина А, витамина С и биофлавоноидов. Есть данные о положительном влиянии ПУВА-терапии (psoralen (P) + ultraviolet A (UVA) = PUVA или ПУВА) — облучении кожи ультрафиолетом спектра А с предварительным приемом фотосенсибилизатора (псоралена) для большей эффективности светового воздействия.
В комплексной терапии гемосидерозов, особенно локальных подкожных отложений гемосидерина, вызванных предшествующей гематомой, могут применяться аппаратные методики, направленные на избирательное разрушение пигмента. Для локальной деструкции гемосидерина в эстетических целях может использоваться IPL-терапия: метод, при котором высокоинтенсивный импульсный свет разрушает пигмент, делая его более доступным для эвакуации в ходе фагоцитоза.
Читайте также:
