Гепарин, стрептокиназа при тромбозе. Ксимелагатран
Добавил пользователь Владимир З. Обновлено: 27.01.2026
Студентам 3 курса специальностей "Лечебное дело" и "Педиатрия" к девятнадцатому занятию по дисциплине "Фармакология" (12.02–18.02.2018) подготовить тему №19 "Лекарственные средства, применяемые при нарушениях мозгового кровообращения. Лекарственные средства, влияющие на гемостаз".
На занятие принести:
- По 1 экземпляру каждой формы рецептурных бланков (всего 5 шт.) (незаполненные). Рецептурные бланки можно скачать с сайта кафедры.
- Тетрадь с выписанными рецептами и схемой.
Вопросы для подготовки:
- Возможные причины нарушения мозгового кровообращения. Острое и хроническое нарушение мозгового кровообращения. Принципы лечения сосудистой патологии мозга.
- Классификация лекарственных средств, улучшающих кровоснабжение в мозге: лекарственные средства, влияющие на агрегацию и свертываемость крови; Лекарственные средства, повышающие мозговой кровоток.
- Лекарственные средства, повышающие мозговой кровоток. Классификация: 1. Блокаторы кальциевых каналов L-типа:производные дигидропиридина (нимодипин); производные дифенилпиперазина (циннаризин). 2. Производные алкалоидов барвинка (винпоцетин). 3. Производные ГАМК (гамма-аминомасляная кислота (аминалон), никотиноил гамма-аминомасляная кислота (пикамилон)). 4. Про-изводные алкалоидов спорыньи (ницерголин). 5. Производные никотиновой кислоты (ксантинола никотинат; комбинированные препараты: «Никошпан»). 6.Производные ксантина (пентоксифиллин). 7.Алколоид опия изохинолинового ряда(папаверин). Комбинированные препараты: гексобендин+этамиван+этофиллин («Инстенон»). Механизм действия. Особенности фармакодинамики и фармакокинетики. Применение. Побочные действия.
- Лекарственные средства, влияющие на агрегацию и свертываемость крови:1. Антиагреганты (кислота ацетилсалициловая, тиклопидин, клопидогрел). 2. Антикоагулянты (гепарин, препараты низкомолекулярного гепарина, дабигатран, варфарин, аценокумарол, фениндион). Механизм действия. Особенности фармакодинамики и фармакокинетики. Применение. Побочные действия.
- Нейропротекторные препараты. Цель назначения. Препараты из разных фармакологических групп, обладающие нейропротекторным действием (блокаторы кальциевых каналов, натрия оксибутират, ламотриджин, барбитураты, производные ГАМК, винпоцетин).
- Лекарственные средства, влияющие на гемостаз. Классификация: 1. Антитромбические средства (лекарственные средства, применяемые для профилактики и лечения тромбозов) – 1). Антиагреганты (лекарственные средства, уменьшающие агрегацию тромбоцитов); 2). Антикоагулянты (лекарственные средства, понижающие свертывание крови); 3). Фибринолитики (тромболитические средства); 2. Гемостатики (лекарственные средства, способствующие остановке кровотечений) – 1). Коагулянты (лекарственные средства, повышающие свертывание крови); 2). Антифибринолитики (средства, ингибирующие систему фибринолиза).
- Антиагреганты (лекарственные средства, уменьшающие агрегацию тромбоцитов). Классификация. 1). Лекарственные средства, угнетающие активность тромбоксановой системы – ингибиторы циклооксигеназы (кислота ацетилсалициловая); 2). Лекарственные средства, повышающие активность простациклиновой системы – стимуляторы простациклиновых рецепторов (синтетический аналог простагландина Е1 – алпростадил; аналог простациклина – илопрост); 3). Лекарственные средства, угнетающие связывание фибриногена с тромбоцитарными гликопротеиновыми рецепторами (GPIIb/IIIa) – 3.1 блокаторы гликопротеиновых рецепторов (GPIIb/IIIa) – моноклональные антитела (абциксимаб, монафрам); синтетические пептиды (эптифибатид); 3.2 блокаторы пуриновых рецепторов тромбоцитов (P2Y12), препятствующие действию на них АДФ – необратимые ингибиторы (тиклопидин, клопидогрел, прасугрел), обратимые ингибиторы (тикагрелор); 4). Лекарственные средства, ингибирующие фосфодиэстеразу тромбоцитов (дипиридамол, пентоксифиллин, анагрелид).
Метаболизм арахидоновой кислоты. Точки приложения средств, препятствующих агрегации тромбоцитов. Зависимость антиагрегантного действия кислоты ацетилсалициловой от дозы и возраста. Показания к применению, побочные действия, противопоказания, способы введения.
- Антикоагулянты (лекарственные средства, понижающие свертывание крови). Классификация. Антикоагулянты прямого действия (вещества, влияющие на факторы свертывания в крови):А). Антикоагулянты, зависимые от антитромбинаIII – 1). препараты гепарина (гепарин натрия), 2). низкомолекулярные гепарины (бемипарин натрия, надропарин кальция, эноксапарин натрия, далтепарин натрия, парнапарин натрия), 3). гепариноиды (гепариноид, сулодексид), 4). ингибитор фактора Xа (фондапаринукс натрия). Б). Антикоагулянты, независимые от антитромбинаIII – 1). Препарат антитромбина III, 2). Препарат гирудина (бивалирудин, пиявит), 3). Препараты, непосредственно ингибирующие тромбин (дабигатрана этексилат, ксимелагатран, мелагатран), 4). Препараты, непосредственное ингибирующие фактор Xа (апиксабан, ривароксабан), 5). Препараты, ингибирующие факторы Va и VIIIа (протеин С человеческий, дротрекогин альфа). Антикоагулянты непрямого действия (вещества, угнетающие синтез факторов свертывания в печени):А). Производные кумарина (аценокумарол, варфарин), Б). Производные индандиона (фениндион).
Механизм действия, особенности фармакодинамики и фармакокинетики. Сравнительная характеристика препаратов. Показания к применению, способы введения, контроль эффективности.
- Фибринолитики (тромболитические средства). Классификация. 1. Фибринолитики прямого действия (фибринолизин), 2. Фибринолитики непрямого действия (ферменты, которые активируют профибринолизин) – 1). Препараты стрептокиназы (стрептокиназа), 2). Препарат урокиназы (урокиназа, проурокиназа), 3). Препараты стафилокиназы (рекомбинантный белок, содержащий аминокислотную последовательность стафилокиназы), 4). Препараты тканевого активатора плазминогена (алтеплаза, тенектеплаза), 5). Тромбиноподобный фермент (батроксобин). Механизмы растворения тромбов. Особенности применения препаратов данной группы. Осложнения и противопоказания. Контроль фибринолитической активности крови и содержания фибриногена.
- Коагулянты (лекарственные средства, повышающие свертывание крови) – 1). Лекарственные средства для местного применения – фибриноген, тромбин, натрия алгинат, губка гемостатическая коллагеновая, 2). Лекарственные средства для системного применения – менадиона натрия бисульфат (викасол), протамина сульфат, ромиплостим, этамзилат, препараты факторов свертывания крови (фактор свертывания VIII, VII, IX; фактор Виллебранта; факторы свертывания крови II, VII, IX и X; факторы свертывания крови II, IX и X; антиингибиторный коагулянтный комплекс), рекомбинантные препараты (эптаког альфа, туроктоког альфа, нонаког альфа, нонаког гамма, мороктоког альфа). Механизм действия, способы введения, показания к применению.
- Антифибринолитики (средства, ингибирующие систему фибринолиза) – аминокапроновая кислота, транексамовая кислота, аминометилбензойная кислота, апротинин. Механизмы действия препаратов, способы введения, показания к применению. Особенности фармакокинетики препаратов. Контроль фибринолитической активности крови и содержания фибриногена.
Литература для подготовки:
Выписать к занятию в тетрадь и уметь выписать на память следующие препараты, с указанием фармакологической группы лекарственного средства и состояния, при котором это лекарственное средство может быть назначено, формы рецептурного бланка:
- Винпоцетин (амп.).
- Циннаризин (табл.).
- Ацетилсалициловая кислота (табл.).
- Тикагрелор (табл., покр. оболочкой)
- Абциксимаб (раствор)
- Варфарин (таб.).
- Гепарин натрия (амп.).
- Аминокапроновая кислота (фл.).
- Дабигатрана этексилат (капс.).
Составить в тетради схему, объясняющую механизм действия антиагрегатных средств
КСИМЕЛАГАТРАН (XIMELAGATRAN) ОПИСАНИЕ
Антикоагулянтное средство. Мощный, конкурентный, обратимый прямой ингибитор альфа-тромбина, конвертирующего превращение фибриногена в фибрин в коагуляционном каскаде. Ингибирует как свободный, так и связанный с фибрином тромбин, а также тромбин-индуцированную агрегацию тромбоцитов. Ингибирование тромбина предотвращает развитие тромба. Является предшественником мелагатрана и после приема внутрь подвергается метаболизму с образованием активного мелагатрана.
Фармакокинетика
После приема внутрь быстро всасывается и метаболизируется в мелагатран путем деэтерификации эстеразами и восстановления. Фермент, участвующий в процессе восстановления не идентифицирован; изоферменты системы цитохрома P 450 в восстановлении не участвуют. T max - 2 ч. Биодоступность мелагатрана составляет 23% и не зависит от приема пищи. Прием пищи замедляет абсорбцию ксимелагатрана на 1 ч. C ss достигается в течение 24 ч. T 1/2 мелагатрана после приема внутрь ксимелагатрана больше, чем после п/к введения мелагатрана из-за большего (примерно в 2 раза) V d мелагатрана (около 30-40 л); в связи с большей липофильностью ксимелагатрана, он распределяется в недоступные для мелагатрана ткани, где метаболизируется с образованием мелагатрана, что приводит к большему V d мелагатрана. Связывание мелагатрана с белками плазмы - менее 15%.
В процессе метаболизма ксимелагатрана образуются также 2 промежуточных метаболита, один из которых имеет тромбин-ингибирующую активность, схожую с мелагатраном, другой метаболит фармакологически неактивен. Концентрация метаболитов в плазме низкая (быстро превращаются в мелагатран). Ксимелагатран метаболизируется в печени, легких, кишечнике и почках. Мелагатран не подвергается дальнейшему метаболизму и, в основном, выводится в неизмененном виде с мочой со скоростью, пропорциональной клубочковой фильтрации. AUC мелагатрана после перорального приема ксимелагатрана коррелирует с функцией почек.
In vitro не ингибирует CYP1A2, CYP2А6, CYP2С9, CYP2С19, CYP2D6, CYP2Е1 и CYP3А4.
Биодоступность мелагатрана при хронической почечной недостаточности выше (21.5%), чем у пациентов с нормальной функцией почек (15.8%). При хронической почечной недостаточности тяжелой степени (КК менее 30 мл/мин) AUC ксимелагатрана при приеме внутрь применении увеличивается в 6 раз, при п/к введении - в 4 раза, T 1/2 увеличивается в 3 раза.
У пациентов пожилого возраста (56-71 год) AUC мелагатрана увеличивается на 50-60 % и T max более чем на 20% после приема однократной дозы ксимелагатрана.
При повторном введении уменьшение клиренса мелагатрана коррелирует с уменьшением КК.
При умеренной печеночной недостаточности наблюдаются незначительные изменения AUC мелагатрана. Не отмечено значимых отличий фармакокинетики мелагатрана у пациентов с избыточным весом (индекс массы тела 32-39 кг/кв.м), за исключением уменьшения AUC, связанного с увеличением КК.
Показания активного вещества КСИМЕЛАГАТРАН
Профилактика венозных тромбоэмболических осложнений у пациентов после плановых операций по эндопротезированию тазобедренного или коленного суставов.
Режим дозирования
Переход с мелагатрана/ксимелагатрана на другие антикоагулянты (гепарин/низкомолекулярный гепарин (НМГ)) и наоборот: пациентам, получающим гепарин/НМГ перед назначением мелагатрана/ксимелагатрана лечение мелагатраном п/к и последующий прием ксимелагатрана можно начинать через 12 ч после введения последней дозы гепарина/НМГ. При необходимости продолжения профилактического применения и перехода на гепарин/НМГ, первое введение гепарина/НМГ должно быть выполнено через 12 ч после приема последней дозы ксимелагатрана.
Побочное действие
Со стороны системы кроветворения: очень часто - послеоперационная анемия; часто - кровотечение или гематома в месте хирургического вмешательства, кровотечение из ЖКТ, из мочевыводящих путей; редко - легочное, носовое, вагинальное кровотечение.
Со стороны ЦНС: часто - головокружение, головная боль.
Со стороны пищеварительной системы: очень часто - тошнота, рвота; часто - диарея, запор, диспепсия, абдоминальная боль, изменение активности «печеночных» ферментов.
Со стороны мочевыделительной системы: часто – инфекции, задержка мочи.
Со стороны сердечно-сосудистой системы: часто - снижение или повышение АД, тахи- или брадикардия.
Дерматологические реакции: часто - сыпь, в т.ч. эритематозная и буллезная, зуд.
Прочие: очень часто - послеоперационная серома; часто - гипертермия, периферические отеки, боль, в т.ч. в спине. При длительном приеме ксимелагатрана (более 2 мес) чаще наблюдалось повышение активности печеночных ферментов (преимущественно трансаминаз), у большинства пациентов повышение было обратимым в течение приблизительно 2 мес после окончания терапии.
Противопоказания к применению
Хроническая почечная недостаточность тяжелой степени (КК менее 30 мл/мин), кровотечения с клиническими проявлениями, кровотечение (в т.ч. склонность) в связи с врожденными или приобретенными нарушениями свертывания, органические заболевания с высоким риском развития кровотечения, печеночная недостаточность, повышение активности АЛТ (более чем в 2 раза от ВГН), период лактации, возраст до 18 лет, повышенная чувствительность к ксимелагатрану и мелагатрану.
Применение при беременности и кормлении грудью
Адекватных и строго контролируемых клинических исследований безопасности применения ксимелагатрана при беременности не проводилось. Не следует применять во время беременности, за исключением случаев, когда польза для матери превышает потенциальный риск для плода.
В экспериментальных исследованиях на животных выявлена репродуктивная токсичность при дозах, вызывающих кровотечение у матери.
Мелагатран выделяется с грудным молоком в незначительном количестве. При применении рекомендуется прекратить грудное вскармливание.
Применение при нарушениях функции печени
Применение при нарушениях функции почек
Противопоказан при хронической почечной недостаточности тяжелой степени (КК менее 30 мл/мин). C осторожностью применять при хронической почечной недостаточности умеренной степени (КК 30-50 мл/мин.
Применение у детей
Применение у пожилых пациентов
C осторожностью применять у пациентов пожилого возраста (старше 75 лет).
Пациентам старше 75 лет лечение проводят под тщательным клиническим наблюдением с целью выявления признаков кровотечения и/или анемии и под контролем функции почек на протяжении всего лечения, особенно при наличии в анамнезе фактора риска развития кровотечения.
Особые указания
C осторожностью применять при хронической почечной недостаточности умеренной степени (КК 30-50 мл/мин), у пациентов пожилого возраста (старше 75 лет), массе тела менее 50 кг.
При приеме первой дозы мелагатрана через 4-8 ч после завершения операции наблюдается тенденция увеличения частоты дистальных тромбозов глубоких вен. Эффективность и безопасность применения мелагатрана/ксимелагатрана для операций при переломе бедра не изучены.
Активность АЛТ необходимо определить до начала операции.
Необходимо тщательное клиническое наблюдение (контроль симптомов кровотечения и/или анемии) и определение гемоглобина во время и после проведения операции, а также в течение всего периода лечения, особенно в ситуациях, приводящих к повышению риска кровотечения: врожденное или приобретенное нарушение свертывания крови, тромбоцитопения или функциональные дефекты тромбоцитов, язвенные поражения ЖКТ в фазе обострения, проведение биопсии, недавние серьезные травмы или внутричерепное кровоизлияние, недавние хирургические вмешательства на головном или спинном мозге и офтальмологические операции, бактериальный эндокардит.
Существует ограниченный опыт применения ксимелагатрана в рекомендуемой дозе при умеренной хронической почечной недостаточности (КК 30-50 мл/мин), поэтому лечение проводят под тщательным наблюдением с целью выявления признаков кровотечения и/или анемии и под контролем функции почек в течение всего периода лечения.
Имеются ограниченные клинические данные по применению рекомендуемого режима дозирования у выведение и увеличение AUC мелагатрана, особенно в послеоперационном периоде.
Пациентам старше 75 лет лечение проводят под тщательным клиническим наблюдением с целью выявления признаков кровотечения и/или анемии и под контролем функции почек на протяжении всего лечения, особенно при наличии в анамнезе фактора риска развития кровотечения.
При п/к применении мелагатрана с последующим пероральным приемом ксимелагатрана в дозе 24 мг совместно с проведением эпидуральной/спинальной анестезии или спинномозговой пункции не исключается возможность появления в редких случаях эпидуральной или спинномозговой гематомы, которая может привести к продолжительному или даже постоянному параличу. Риск их развития выше при использовании в послеоперационном периоде постоянного эпидурального катетера или при одновременном применении других лекарственных средств, влияющих на гемостаз, а также при травматичной или повторной пункции. В случае введения постоянных катетеров, их нельзя извлекать ранее 8 ч с момента введения последней дозы ксимелагатрана. Следующую дозу ксимелагатрана следует применять не ранее чем через 1-2 ч после удаления постоянного катетера. У таких пациентов необходимо систематически проводить оценку неврологического статуса с целью выявления признаков или симптомов неврологических нарушений.
Ввиду отсутствия в настоящее время данных об эффективности и безопасности применения ксимелагатрана с целью профилактики более 11 дней, продолжительность лечения мелагатраном с последующим приемом ксимелагатрана в дозе 24 мг не должна превышать 11 дней. В случае необходимости длительной антикоагулянтной терапии пациентов следует перевести на прием лекарственных средств, для которых существует опыт длительной профилактики.
Имеющиеся клинические данные по применению ксимелагатрана у пациентов с индексом массы тела более 35 кг/м 2 ограничены и не исключают возможность снижения эффективности лечения.
Пациенты, имеющие показания к длительному приему антагонистов витамина К до назначения мелагатрана/ксимелагатрана: учитывая вероятный риск развития кровотечения и отсутствие клинического опыта, пациентов следует переводить на другие антагонисты (если важно обеспечить непрерывность терапии антикоагулянтами) до операции. Перевод пациента на антагонисты витамина К после курса мелагатрана/ксимелагатрана должен осуществляться с предварительным переводом на гепарин/НМГ (ввиду отсутствия данных о совместном применении антагонистов витамина К мелагатрана/ксимелагатрана) и продолжать совместное введение гепарина/НМГ и антагонистов витамина К, пока не будет достигнуто стабильное значение MHO в соответствующем диапазоне с помощью антагонистов витамина К.
Лекарственное взаимодействие
Одновременный прием ксимелагатрана и лекарственных средств, влияющих на гемостаз или коагуляцию, существенно увеличивает риск развития кровотечения (например, ацетилсалициловая кислота - в качестве антиагрегантного средства в дозе менее 500 мг/сут, НПВП и декстран). В случае необходимости совместного применения этих лекарственных средств, их прием должен проходить под тщательным наблюдением.
Одновременный прием эритромицина повышает риск развития геморрагических осложнений (в результате ингибирования транспортных белков, возможно Р-гликопротеина).
Следует избегать совместного применения с антагонистами витамина К, гепарином и его производными, НМГ, фондапаринуксом натрия, дезирудином, тромболитиками, антагонистами гликопротеиновых рецепторов IIb/IIIa, клопидогрелем, тиклопидином, ацетилсалициловой кислотой (более 500 мг/сут), дипиридамолом и сульфинпиразоном.
Возможно повышение AUC мелагатрана при взаимодействии с ингибиторами Р-гликопротеина (в т.ч. эритромицин, азитромицин, кларитромицин, циклоспорин); снижение - с индукторами Р-гликопротеина (в т.ч. рифампицин).
При совместном применении этих лекарственных средств с ксимелагатраном рекомендуется тщательное клиническое наблюдение с целью выявления признаков кровотечения и/или анемии.
Гепарин, стрептокиназа при тромбозе. Ксимелагатран
Гепарин, стрептокиназа при тромбозе. Ксимелагатран
Гепарин обладает антикоагулянтной активностью, однако его действие кратковременно. Гепарин ингибирует реакции, ведущие к свертыванию крови и образованию фибринового сгустка. В комбинации с антитромбином III он подавляет тромбоз путем инактивации активирующего фактора X и препятствует превращению протромбина в тромбин. Гепарин не разрушает уже образовавшиеся тромбы.
Оральные антикоагулянты, например варфарин, назначают в тех случаях, когда венозный тромб остается локализованным. Варфарин является другим профилактическим препаратом, ингибирующим способность витамина К стимулировать синтез факторов свертывания II, VII, IX и X. Однако его антикоагулянтный эффект проявляется по меньшей мере через 49-72 час. Гепарин и варфарин могут вызвать ненужное кровотечение, поэтому следует тщательно определить их эффективные дозы, не дающие этого нежелательного эффекта.
Стрептокиназу (или различные формы tPA) используют в лечении тромбов, затем проводят антикоагулянтную профилактику для предупреждения рецидивов. Стрептокиназа взаимодействует с плазминогеном, образуя активирующий комплекс, который превращает плазминоген в плазмин. Плазмин разрушает фибриновые сгустки, а также расщепляет фибриноген и другие белки плазмы.
Ксимелагатран, препарат для лечения венозной тромбоэмболии, проходит клинические исследования. Ксимелагатран применяют перорально как проле-карство мелагатрана. Мелагатран обратимо связывается с тромбином, как связанным с фибрином, так и свободно циркулирующим. После перорального приема ксимелагатран быстро ингибирует активность тромбина, а также замедляет и супрессирует образование тромбина.
Препарат обладает антикоагулянтным, антитромбоцитарным и профибринолитическим эффектами, лишь незначительно удлиняя время капиллярного кровотечения. При пероральном приеме ксимелагатран имеет стабильный и предсказуемый фармакокинетический профиль и низкий потенциал взаимодействия с другими лекарственными средствами. Он экскретируется почками главным образом в виде мелагатрана.
В клинических исследованиях оценивали эффект перорального применения ксимелагатрана в следующих ситуациях: предотвращение венозной тромбоэмболии (включая тромбоз глубоких вен с легочной эмболией или без нее) после заместительной хирургии тазобедренного или коленного суставов; лечение и длительная вторичная профилактика венозной тромбоэмболии; предотвращение инсульта и других системных эмболических процессов, ассоциированных с неклапанной предсердной фибрилляцией; профилактика сердечнососудистых осложнений после ОИМ. Результаты этих исследований показали, что отношение польза-риск при фиксированной дозе в отсутствие мониторинга коагуляции сопоставимо в положительном смысле с аналогичным показателем при использовании современной стандартной терапии, например эноксапарина/варфарина при лечении тромбоза глубоких вен с легочной эмболией или без нее. Однако вследствие повышенного уровня ферментов печени, отмеченного у 9,6% пациентов, получавших лечение ксимелагатраном, необходим регулярный мониторинг.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Гепарин, стрептокиназа при тромбозе. Ксимелагатран
You are using an outdated browser. Please upgrade your browser or activate Google Chrome Frame to improve your experience.
(+373) 22 944 944 (+373) 69 944 944
Blvd. Traian 7/1, Chisinau
Тромбозы в медицине
Тромбозы — тема общемедицинская, а не только флебологическая. Рост количества тромбозов и их выявляемости отмечается в других областях медицины. Большое количество мозговых инсультов в неврологии — следствие эмболии тромбами, образующимися в артериальных атеросклеротических бляшках. Вообще атеросклероз и тромбозы «дружат» между собой. Тромбозы коронарных сосудов ведут к инфаркту миокарда. Закупорка основных артерий нижних конечностей приводит к угрозе ампутации омертвевающей ноги. Венозный и артериальный тромбоз мезентериальных сосудов (сосудов брыжейки кишечника) служит причиной некроза кишечника, и в половине случаев заканчивается смертельным исходом.
Даже в такой, казалось бы далекой от темы статьи, в акушерстве есть место тромбозам. Еще совсем недавно знание о невынашивании беременности было неполным. Оказывается, одной из причин здесь следует признать нарушение свертываемости крови в сосудах плаценты. Возникают микротромбозы, и как следствие — нарушение питания плодного яйца, аборт.
Тромбофилии
Тромбы развиваются у человека постоянно, и так же часто подвергаются растворению (лизису). Еще в 1856 ученый Вирхов описал, в каких случаях развивается тромбоз. Триада Вирхова — это травма сосуда, изменения крови и замедление течения крови. Существуют состояния, предрасполагающие к возникновению гиперкоагуляции.
Она более вероятна при обездвиживании человека, как естественного, так и патологического характера. Длительное нахождение человека в одной позе ведёт к застою крови в венозной системе, свертыванию крови. Длительная обездвиженность парализованного больного приводит к более частому тромбообразованию в именно неспособной к движению конечности. Тромбы, возникающие во время операции, когда человек также долго находится без движения, довольно часто подвергаются спонтанному лизису, что конечно надо отнести к хорошей работе фибринолитической системы. Однако, при определенных ситуациях, о которых будет сказано ниже, этого не происходит, и развивается тромбоз глубоких вен ноги. Длительная обездвиженность в случае переломов ноги и гипсовой иммобилизации — причина отека ноги после снятия гипса. Во многих случаях причина этого — последствия тромбоза глубоких вен. Частота тромбозов в Европейских странах больше, чем например в Азии. Люди с первой группой крови реже болеют этой болезнью. Тромбозы в детстве развиваются гораздо реже, чем у взрослых.
К развитию тромбозов предрасполагают болезни сердца, с явлениями сердечной недостаточности, варикозная болезнь вен нижних конечностей, сахарный диабет, ожирение и гиперлипидемии, питание жирами и легкоусвояемыми углеводами, избыточное употребление кофе и алкоголя, малоподвижный образ жизни, курение, беременность, употребление некоторых лекарств, например эстрогенов и кортикостероидов. Тромбозы чаще возникают при кровопотере, катетеризации сосудов, аллергических и аутоиммунных заболеваниях, нефротическом синдроме, некоторых заболеваниях крови. Говоря по медицински — это «факторы риска» тромбозов.
Особое место в ряду причин тромбозов занимают опухолевые процессы человека. Наличие злокачественной опухоли вызывает многочисленные нарушения в звеньях гемостаза. По статистике на втором месте причиной смерти больных со злокачественными опухолями стоят тромбозы. Описан паранеопластический синдром, носящий имя Труссо, который подразумевает, что большое количество тромбозов в венах обусловлено скрытыми или явными злокачественными опухолями. При некоторых видах тромбофлебитов поиск таких опухолей обязателен.
Существует ряд состояний врожденного и приобретенного характера, которые увеличивают способность крови к коагуляции. Название этой состоянию — тромбофилия. Причины тромбофилий могут быть обусловлены дефектами клеточных и плазменных элементов крови.
Тромбофилия может возникнуть при антифосфолипидном синдроме, когда происходит образование антител при некоторых инфекционных заболеваниях. При этом мишенью являются мембранные фосфолипиды (например кардиолипин). Антифосфолипидный синдром иногда сочетается с тяжелыми болезнями соединительной ткани: системной красной волчанкой и другими аутоиммунными заболеваниями. Антифосфолипидные антитела могут временно возникать при воспалительных заболеваниях, инфекциях. Проявления этого синдрома многообразны. Кроме артериальных и венозных тромбозов, у больных могут присутствовать неврологические, почечные, кожные, костные, сердечные нарушения. Другими проявлениями синдрома могут быть гемолитическая анемия, сетчатое ливедо, инсульт, инфаркт, мигрень. Для выявления синдрома необходимо сдать кровь на антикардиолипиновые антитела и волчаночный антикоагулянт. Содержание последнего в норме 0.79-1.19.
При нарушении обмена веществ — гипергомоцистеинемии, когда нарушается правильный переход аминокислоты метионин в цистеин. Возникающее повышенное содержание гомоцистеина — причина повышенной свертываемости крови. При повышении в крови содержания фактора Виллебранда и активности VIII фактора свертывания и высоком уровне фактора XIII также есть склонность к тромбофилии.
Существуют и генетические причины для тромбофилий.
Достаточно частой причиной тромбофилии является мутация фактора V свёртывания, когда в молекуле происходит замена аргинина глутатионом. Такая мутация называется аномалия Leiden. При замене аргинина треонином — аномалия Кембридж. В результате протеины C и S, играющие роль естественных антикоагулянтов попросту не действуют на фактор свёртывания V (проакцелерин), не ингибируют его.
Возможные причины тромбофилии — мутации генов тромбомодулина, протромбина, патология фибриногена, мутация гена метилентетрагидрофолат-редуктазы (MTHFR) , мутация интегрина. Структурных молекулярных дефектов плазматических коагулянтов и антикоагулянтов очень много.
Основную роль, как считают отечественные и зарубежные флебологи, во флебологии играют следующие причины тромбофилий
1. Дефицит антитромбина III
Лечение тромбозов предполагает вмешательство человека в отлаженную, но давшую сбой систему гемостаза. Потому является ответственным и непростым делом. При развитии самого грозного осложнения венозных тромбозов — тромбоэмболии легочной артерии в ведущих клиниках используют фибринолитики. Целью их применения является растворение уже имеющегося тромба. Воздействие этих препаратов на естественный белок человека (плазминоген), путем его активирования приводит к появлению плазмина, который в свою очередь приводит к процессам фибринолиза. Обычно эффективность их распространяется на тромбы со сроком давности до 5 суток. Препараты вводят внутривенно. Осложнениями являются кровотечения, аллергические реакции. Поиск новых препаратов продолжается, так как нет удовлетворения уже существующими. Иногда при обширных тромбозах оправдано введение непосредственно к тромбу, что улучшает результат. Наиболее распространенными их них являются: стрептокиназа, стрептаза, урокиназа, тканевой активатор плазминогена. Стоимость курса лечения очень высока для среднего россиянина.
Наиболее общеупотребимыми и востребованными препаратами для лечения тромбозов являются прямые антикоагулянты, главным из которых является гепарин. Гепарин не имеет определенной формулы, представляя смесь отрицательно заряженных сульфатированных мукополисахаридов. Молекулярная масса его молекул от 3000 до 60000 Дальтон, в среднем 16000. Гепарин действует на свертываемость через антитромбин III и через фактор Xa путем его ингибирования. В небольших дозах гепарин повышает отрицательных заряд эндотелиальных клеток, с успехом применяется также при некоторых ангиопатиях как вазопротектор, например при гломерулонефритах, васкулитах.
Использование его при тромбозах позволяет, по крайней мере остановить дальнейший рост тромба при ингибировании тромбина, который в схеме свёртывания переводит фибриноген в фибрин. Вводится обычный нефракционированный гепарин внутривенно или подкожно. Внутривенный путь лучше осуществлять через инфузомат (прибор для постоянной и дозированной подачи раствора). Подкожный путь хорош для профилактического применения. Внутримышечно лучше гепарин не использовать, из-за частого возникновения гематом в месте инъекции. Лечебные дозы обычного гепарина всем известны, и зависят от веса больного, однако доктора как правило боятся превысить некий уровень, чтобы избежать осложнений гепаринотерапии. Методом контроля за действием гепарина является АПТВ (активированное парциальное тромбопластиновое время), но никак не время свертывания. К сожалению, подсчет АПТВ для такого контроля возможен далеко не в каждом лечебном учреждении. Правильное, в достаточном количестве назначение гепарина, поэтому в медицине России — явление редкое.
Учитывая действие гепарина только через антитромбин III, следует помнить, что плохой эффект от гепаринотерапии может быть зависим от низкого содержания этого белка в плазме (ниже 60%). Метод лечения этого — переливание свежезамороженной плазмы или концентрата антитромбина III, либо замена гепарина на другие антикоагулянты.
Низкие дозы гепарина могут расшатывать систему гемостаза и приводить к артериальным и венозным тромбозам. Лечение кровотечений осуществляют антидотом гепарина. Снижение количества тромбоцитов ниже критического уровня — показания к временной или постоянной отмене гепарина. Лечение остеопороза, который может развиваться через 2 недели после использования, осуществляют препаратами легкоусвояемого кальция. Существование этих осложнений предполагает только стационарное использование гепарина.
В последние 10-15 лет с успехом применяются препараты гепарина 2 поколения — так называемые низкомолекулярные гепарины (НМГ). Основное их отличие в гораздо меньшей молекулярной массе, как правило, 4-5 тысяч дальтон. НМГ дают более редкий процент осложнений, не требуют частых контрольных анализов, дают более длительное действие, меньше разрушаются белками плазмы, удобны в применении, сделаны уже готовыми к применению в одноразовых шприцах. К сожалению, высокая стоимость делает их пока малодоступными для широкого применения. Использование препаратов гепарина назначается обычно на 10 суток, после этого необходим переход на непрямые антикоагулянты. Обычно это производные 4 гидроксикумарина. Действие препаратов основано на ингибировании синтеза печенью витамин К зависимых факторов свёртывания (II, VII, IX, X) и антикоагулянтов — протеинов C и S (нежелательной действие). Например после тромбоза глубоких вен нижних конечностей желательно длительное, до полугода употребление этих лекарств. Подбор дозы лучше осуществлять в стационаре. Передозировка их ведёт к развитию кровотечений. Действие их наступает не сразу, а через 24-48 часов. Не исключено развитие кожных микротромбозов, из-за того, что снижение естественных антикоагулянтов протеинов C и S наступает быстрее. Методом контроля за дозировкой служит так называемое МНО (международное нормализованное отношение), проблема определения которого также существует в России. Метод определения протромбина неплох, если реактивы по его определению стандартизованы. Лечебный уровень МНО как правило от 2 до 3 единиц. Уровень протромбина при этом от 40 до 60%.
Амбулаторно пациент один раз в неделю делает анализ крови, и на его основании делает коррекцию назначения непрямых антикоагулянтов. Исходя из моего опыта, только около 50% больных, нуждающихся в этих препаратах, их используют. Второй половине обычно нельзя объяснить, зачем им нужно так часто ходить в поликлинику и сдавать кровь из пальца. Однако использование этих лекарств в несколько раз снижает риск развития повторных тромбозов.
Еще одной группой лекарств, служащих уменьшению свертываемости крови считаются дезагреганты, которые влияют на сосудисто-тромбоцитарное звено гемостаза. Сюда относят ацетилсалициловую кислоту, пентоксифиллин, тиклопидин, клопидогрель, алпростадил.
Если говорить о найденной у больного тромбофилическом состоянии, то лечение зависит от его вида. При антифосфолипидном синдроме у беременных назначение гепарина и ацетилсалициловой кислоты должно проводиться с момента установления беременности и до 35 недель. Вне беременности возможно назначение непрямых антикоагулянтов и дезагрегантов. При гипергомоцистеинемии, частота которой при сахарном диабете, атеросклерозе до 30%, назначают диету с низким содержанием метионина, витамины группы В (пиридоксин, фолиевую кислоту, цианкобаламин). В некоторых случаях используют плазмаферез.
При дефиците протеинов C и S назначаются гепарины и антиагреганты. Непрямые антикоагулянты не используются, так как они сами вызывают снижения этих белков.
При дефиците антитромбина III используют гепариноподобные вещества, которым этот фактор для работы не нужен, например гирудин, переливание очищенных препаратов антитромбина 3 или свежезамороженной плазмы в больших объемах, антиагреганты. Оправданно применение непрямых антикоагулянтов. Наличие опухолевого процесса является показанием к применению дезагрегантов. При синдроме «липких тромбоцитов» используют также антиагреганты. Велико желание получить более совершенные препараты для лечения тромбозов и тромбофилий. И такие препараты создаются. Представляет интерес появление в последние 2 года лекарств, которых к сожалению ещё нет на Российском фармацевтическом рынке. Препарат для длительного применения после тромботической атаки — ксимелагатран, в будущем возможно заменит непрямые антикоагулянты. Он столь же эффективен, но не требует постоянного контроля МНО. И две разновидности препаратов действующих на фактор Xa через антитромбин III, как и низкомолекулярные гепарины, но более эффективные — фондапаринукс и идрапаринукс.
Заключение
В заключении я хотел бы поделиться личным отношением к проблеме тромбозов. Количество их в последнее время растет. Международная статистика такова: на 100 000 человек приходится 150 случаев тромбоза глубоких вен в год. В хирургическом отделении ЦМСЧ-8 г. Обнинска постоянно находится от 2 до 5 больных с тромбозами различных локализаций. Каждый раз трудно предугадать, как себя поведет болезнь у конкретного больного. Даже в довольно простых случаях, когда по данным обследования тромбы плотно фиксированы к стенкам вены, то есть вероятность эмболии низка, нельзя от такой картины расслабляться. Любой нелеченый или неправильно леченый тромбоз опасен для больного. В этом нередко убеждаешься, когда больные возвращаются вновь. Не всегда больные с пониманием относятся к проводимому лечению, так как оно дорого и не всегда удобно.
Еще одной проблемой следует считать существование скрытого тромбоза, асимптомного. Конечно, последствия в отдаленный период не так страшны, но по своей сути тромбоз остается тромбозом, и в любом случае существует опасность тромбоэмболии легочной артерии. Коварству венозных тромбозов можно противопоставить только знания врача и понимание со стороны пациента.
Тем не менее, не хотел бы на такой ноте заканчивать эту статью. Всегда нужно помнить, что сильные эмоции, особенно отрицательные способствуют тромбообразованию. Умение регулировать стрессовые ситуации — ещё одно немаловажное звено профилактики.
Помните, что писал Гиппократ: «Уныние, тоска, страх, гнев разрушают тело». Больше улыбайтесь, будьте уверены в себе, измените свое отношение к проблемам и болезни к Вам не будут больше приставать.
Эту статью я писал с помощью прекрасных статей, монографий и руководств замечательных людей
1. З.С Баркаган, А.П. Момот «Диагностика и контролируемая терапия нарушений гемостаза» Ньюдиамед Москва 2001
2. З.С. Баркаган «Очерки антитромботической фармакопрофилактики и терапии» Ньюдиамед Москва 2001
3. В.П. Балуда, М.В. Балуда, И.К. Тлепшуков, А.Ф. Цыб «Рак и тромбозы» Москва-Обнинск 2001
4. В.П. Балуда, М.В. Балуда «Физиология системы гемостаза» Москва 1995
5. В.С. Савельев, В.А. Гологорский, В.А. Кириенко «Флебология» Москва 2001
6. В.П. Балуда, М.В. Балуда, И.И. Деяков, Н.К. Тлепшуков «Физиология системы гемостаза» Москва 1995
7. Материалы Интернета.
8. Материалы третьей конференции ассоциации флебологов России Ростов-на-Дону май 2001г
9. А.И. Воробьев, С.А. Васильев, В.М. Городецкий «Гиперкоагуляционный синдром: патогенез, диагностика, лечение». Терапевтический архив 2002г №7 с.76-80.
10. Материалы V конференции ассоциации флебологов России.
11. Т.Л Тихонова, Э.С. Мач, И.Е. Широкова, Т.М Решетняк «Антифосфолипидный синдром и экзогенные факторы риска тромбозов» Терапевтический архив 2004г №11 с71-74.
12. В.В. Рябов, В.А. Столяров, Н.А.Капилевич, Т.А. Герболинская, В.А.Марков «Приобретенный дефицит в системе белков C и S и острый инфаркт миокарда» Терапевтический архив 2004г №6 с93-94.
13. Аминева Н.В. и др. «Противотромботическая терапия в клинической практике» Изд-во НГМА. Нижний Новгород 2004г
Статья публикуется с любезного разрешения Юрия Викторовича Паршутина, члена Российского общества ангиологов и сосудистых хирургов.
Стрептокиназа
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 8 января 2022 года; проверки требует 1 правка.
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 8 января 2022 года; проверки требует 1 правка.
Её текст практически полностью повторяет инструкцию по применению лекарственного средства, предоставляемую его производителем. Кроме того, предоставленные данные могут быть недостаточно объективными и достоверными (особенно в части эффективности и безопасности препарата). Для соблюдения нейтральности изложения необходимо переработать данную статью, основываясь на независимых авторитетных источниках информации.
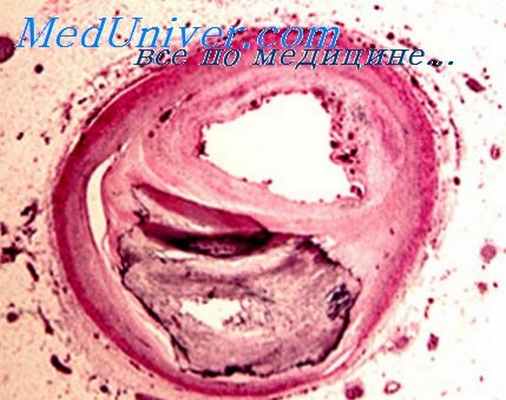
Стрептокиназа — металлосодержащий фермент, выделяемый β-гемолитическим стрептококком, используемый в качестве дешёвого и широкодоступного вещества для тромболитической терапии.
Принадлежит к группе фибринолитических ферментов. Переводит неактивный плазминоген в его активную форму — плазмин. Период полувыведения — 6 часов.
Содержание
Механизм действия
Фибринолитическое средство. При соединении с профибринолизином (плазминогеном) образует комплекс, активирующий его переход в крови или в кровяном сгустке в фибринолизин (плазмин) — протеолитический фермент, растворяющий волокна фибрина в кровяных сгустках и тромбах, вызывающий деградацию фибриногена и др. плазменных белков, в том числе факторов свертывания V и VII. Растворяет тромбы, действуя как на их поверхности, так и изнутри. Стрептокиназа — стрептококковый белок с антигенными свойствами, поэтому возможна её нейтрализация в организме соответствующими антителами. В такой ситуации ускорение фибринолиза достигается введением избыточных (необходимых для нейтрализации антител) количеств стрептокиназы. Восстанавливает проходимость тромбированных кровеносных сосудов. При в/в инфузии снижает АД и ОПСС с последующим уменьшением МОК, у больных с ХСН улучшает функцию ЛЖ. Снижает частоту летальных исходов при инфаркте миокарда. Улучшает функциональные показатели сердца. Уменьшает число тромботических осложнений при заболеваниях ССС и смертельных исходов от тромбоэмболии лёгочной артерии. Максимальный эффект наблюдается через 45 мин. После окончания инфузии фибринолитический эффект наблюдается в течение нескольких часов, удлинение тромбинового времени сохраняется до 24 ч вследствие одновременного снижения фибриногена и увеличения числа циркулирующих продуктов деградации фибрина и фибриногена. Активирует не только тканевой фибринолиз (действие направлено на растворение тромба — тромболиз), но и системный фибринолиз (расщепление фибриногена крови), в связи с этим может развиться кровотечение (вследствие гипофибриногенемии). Наиболее эффективна при свежих сгустках фибрина (до ретракции). При интракоронарном введении тромболизис наступает через 1 ч.
Показания
Острый инфаркт миокарда (сроком до 24 ч), тромбоэмболия лёгочной артерии и её ветвей. Тромбоз и тромбоэмболия артерий (острый, подострый, хронический тромбоз периферических артерий, хронический облитерирующий эндартериит, облитерация артериовенозного шунта), окклюзия центральных сосудов сетчатки с давностью менее 6-8 ч (артерии), менее 10 дней (вены); тромбоз артерий вследствие диагностических или терапевтических процедур у детей, тромбозы сосудов при катетеризации у новорождённых. Тромбоз вен внутренних органов, тромбоз глубоких вен конечностей с давностью менее 14 дней и таза. Ретромбоз после операций на сосудах. Тромбоз гемодиализного шунта. Тромбоз при протезировании сердечных клапанов. Промывание в/в катетеров (в том числе для гемодиализа). Моно- или комбинированная терапия стенокардии покоя при остром инфаркте миокарда.
Противопоказания
Особые указания
Готовые растворы должны быть использованы в течение 12 ч. Необходим периодический (с интервалом в 4 ч) контроль свертываемости крови: тромбиновое или частичное тромбопластиновое время (избежать реокклюзии сосудов позволяет повышение тромбинового времени в 2—4 раза, а частичного тромбопластинового — в 1,5—2,5 раза; с учётом этого необходимо вводить соответствующее количество гепарина — 0,5—1 тыс. МЕ/ч, а затем пероральные производные кумарина). Перед введением детям и больным, имеющим в анамнезе повышенный титр антистрептокиназных антител, проводят тест на чувствительность к стрептокиназе. У новорождённых рекомендуется УЗИ черепа. В начале лечения инфузию следует проводить с низкой скоростью, за 10 мин до начала инфузии с профилактической целью возможно введение антигистаминных ЛС и 100—200 мг метилпреднизолона. Повторное введение может приводить к возрастанию вероятности аллергических реакций. В период лечения при тромбозе глубоких вен пациентам не следует прерывать прием контрацептивов во избежание развития меноррагии. Через 5 дней лечения и на протяжении 1 года после окончания терапии, после перенесённой стрептококковой инфекции, высока вероятность развития резистентности вследствие появления высокого титра антистрептококковых антител. При необходимости проведения тромболитической терапии в этом случае можно использовать др. фибринолитики (урокиназа и др.). Для в/в введения предпочтительны сосуды верхних конечностей; после процедуры — наложение давящей повязки на 30 мин, с последующим контролем, ввиду возможного кровотечения (не вводить в течение 10 дней после артериальных пункций и в/м инъекций).
Читайте также:
