Гиперпаратиреоз
Добавил пользователь Владимир З. Обновлено: 27.01.2026
Гиперпаратиреоз - это состояние, возникающее в результате повышенной деятельности паращитовидной железы. В результате этого возникает избыточное выделение кальция в кровь.
Патология часто протекает в скрытой форме, что затрудняет диагностику. При этом у каждого тысячного человека имеется повышенная выработка кальция, связанная с патологией паращитовидной железы.
Классификация и причины гиперпаратиреоза
Специалисты выделяют первичный и вторичный гиперпаратиреоз. Первый возникает при повышенной выработке паратгормона. Это состояние обусловлено ростом аденомы железы или ее гиперплазией. Также к данной форме можно отнести патологию, связанную с наследственной предрасположенностью к заболеваниям эндокринной системы.
Вторичный гиперпаратиреоз может возникнуть при недостатке кальция в организме. Также нередко развивается при нехватке витамина D. В результате этого паращитовидная железа пытается как бы компенсировать недостаток повышенной выработкой гормона. Помимо этого, к нехватке кальция в организме может привести нарушение всасываемости кальция и витамина D в желудочно-кишечном тракте.
Симптомы гиперпаратиреоза
Все симптомы заболевания связаны с тем, что гормон паратирин способствует выводу кальция из костей. В результате этого костные ткани становятся мягкими и легко разрушаются. В то же время кальций выделяется в кровь и накапливается в мышечной ткани. При этом появляются слабость, утомляемость и болевые ощущения при нагрузке. Кроме того, образуются камни в почках, увеличение выработки мочи, постоянная жажда и повышение кислотности желудочного сока, что может привести к образованию язвенных поражений слизистой.
При посещении врача больные предъявляют также такие жалобы, как тошнота, боли в животе, слабость, головные боли. Только после оценки анализа крови становится понятна причина всех этих явлений. Поставить диагноз помогает рентгенография, на которой будут отчетливо видны изменения в костной ткани.
Диагностика гиперпаратиреоза
Постановка диагноза осуществляется после проведения исследования крови. При повышенном содержании кальция следует определить причину данного состояния. С этой целью назначается УЗИ органов эндокринной системы, а также обследование пищеварительной системы для исключения нарушения всасываемости.
Лечение гиперпаратиреоза
Способ лечения зависит от причины состояния. При наличии аденомы паращитовидной железы проводится ее хирургическое удаление. Гиперплазия тканей железы является показанием к назначению удаления нескольких долей. В крайнем случае может проводиться полное удаление железы. При этом следует отметить, что тяжелое состояние пациента, вызванное повышением кальция в крови, а также гиперкальциемический криз, являются противопоказаниями к операции. В этом случае в первую очередь следует нормализовать состояние больного. Для этого назначается форсированный диурез. Внутривенные вливания иногда продолжают в течение двух суток.
У пациентов с ненарушенной работой почек осуществляют ускоренное выведение кальция. Для этого вводят препараты натрия. При этом следует отметить, что данная терапия повышает риск образования кальцификатов в жизненно важных органах, что может стать причиной возникновения почечной и сердечно-сосудистой недостаточности.
Помимо этого, проводят симптоматическое лечение с обязательным использованием препаратов, позволяющих закрепить уровень кальция в костях и поднять его.
Исход заболевания напрямую зависит от того, когда именно начато лечение, и что явилось его причиной. При невыраженных поражениях костной системы высока вероятность полного восстановления. При поражении почек достаточно сложно добиться стойкой ремиссии без оперативного вмешательства. Прогноз гиперкальциемического криза зависит от скорости и эффективности начатых мероприятий.
Профилактика гиперпаратиреоза
Учитывая, что патология часто встречается при нарушении работы эндокринной системы, при наличии таковой следует периодически проводить анализ крови. Кроме того, для обеспечения организма необходимым уровнем кальция и витамина D, следует принимать содержащие их препараты под контролем врача.
Гиперпаратиреоз
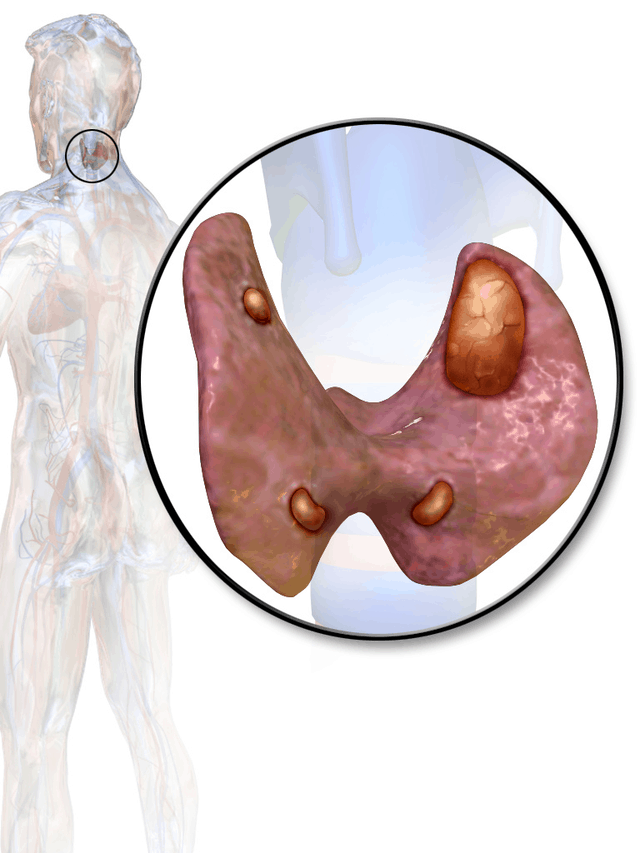
Гиперпаратиреоз – хроническое заболевание эндокринной системы, при котором околощитовидные (паращитовидные) железы (ОЩЖ) вырабатывают избыток паратгормона (ПТГ), что ведёт к тяжелым нарушениям обмена кальция (Са) и фосфора (Р) в организме. В организме человека чаще представлено 4 ОЩЖ (но вариабельно от 2 до описанных в литературе 16).
Гиперпаратиреоз, является одним из самых распространенных заболеваний эндокринных органов и занимает третье место после сахарного диабета и патологии щитовидной железы.
По современным данным им страдает до 1% населения, чаще женщины после 55 лет. Заболевание часто протекает скрытно, бессимптомно и обнаруживается на поздних стадиях, когда возникает вопрос о необходимости хирургического вмешательства.
Классификация.
- Первичный гиперпаратиреоз возникает у пациентов с опухолью ОЩЖ (аденомой), микроскопически представляющим собой генетически однотипное очаговое разрастание ткани, затрагивается обычно всего одна ОЩЖ.
- Вторичный гиперпаратиреоз развивается как ответ на длительное снижение уровня Са2+ крови при недостаточности витамина D, проявлениях хронической почечной недостаточности или выраженных нарушениях всасываемости в желудочно-кишечном тракте, а также вследствие проведения у пациентов гемодиализа. Микроскопические изменения ОЩЖ при этом характеризуются как диффузное увеличение ткани и затрагивают все ОЩЖ. На данном этапе еще возможен регресс заболевания при адекватной коррекции вызвавших его причин, обратное развитие морфологических изменений ОЩЖ и стабилизации уровня ПТГ пациента.
- Третичный гиперпаратиреоз возникает при длительно существующем вторичном гиперпаратиреозе, с образованием аденом, поддающийся только хирургической коррекции.
Подход в лечении разных форм гиперпаратиреоза, показания к операции, а также объем необходимого хирургического вмешательства существенно отличаются.
Жалобы. Изначально при развитии гиперпаратиреоза пациенты не чувствуют ничего кроме общей слабости. Однако по мере прогрессирования заболевания появляются такие симптомы как:
- боли в костях и суставах;
- мышечная слабость;
- утомляемость;
- снижение тонуса;
- переломы;
- проявления мочекаменной болезни, вследствие избыточной нагрузки на почки из-за необходимости повышенного выведения Са из организма;
- желудочно-кишечные расстройства в связи с минеральными нарушениями и изменением аппетита;
- усиление атеросклеротических изменений за счет отложений Са в стенках сосудов;
- нарушение сердечной деятельности;
- проявления язвенной болезни за счет нарушения кровоснабжения стенок слизистой различных отделов желудочно-кишечного тракта и образования пептических язв;
- психоневрологические расстройства из-за нарушений метаболизма нервных волокон.
Инструментальная диагностика.
Еще до проявлений у пациентов, страдающих гиперпаратиреозом, отмечаются повышение уровня Са в биохимическом анализе крови, повышение уровня Са мочи, повышение уровня ПТГ крови. Нередко, особенно у женщин в постменопаузе, обнаруживается недостаточность уровня витамина Д крови.
При денситометрии (исследовании костной ткани) выявляется выраженный остеопороз за счет усиления распада костной ткани под действием ПТГ.
Для визуальной идентификации и определения места расположения измененных ОЩЖ выполняется УЗИ области шеи, а также сцинтиграфия ОЩЖ, позволяющая определить гиперфункцию ОЩЖ и установить форму заболевания (первичную или вторичную).
В настоящее время пункционная биопсия ОЩЖ не проводится, что связано с обычно высокой плотностью образования, часто его малым размером (до 1 см) и большим риском распада опухоли и распространения клеток ОЩЖ по пункционному каналу, что способствует прогрессированию заболевания и усложняет дальнейшее хирургическое лечение.
Такой спектр проявлений и вариабельность течения заболевания требуют комплексного обследования и лечения пациентов высококвалифицированными специалистами. Современная тактика ведения пациентов, страдающих гиперпаратиреозом, зависит от тяжести проявлений и уровня повышения Са крови и паратгормона.
Однако при уже выраженных изменениях кальциево-кальциевое-фосфорного обмена даже с минимальной симптоматикой единственным вариантом продуктивного лечения является хирургическое вмешательство.
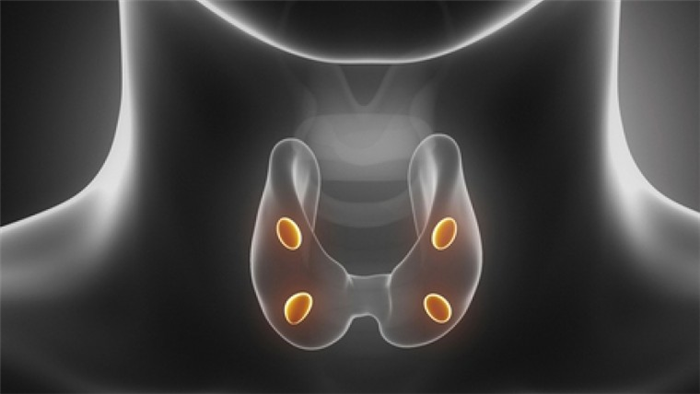
Показанием к хирургическому лечению гиперпаратиреоза в настоящее время являются:
- стойкое повышение уровня Са крови более 0.25 ммоль/л выше верхней границы нормы при первичном гиперпаратиреозе;
- выделение почками Са более 10 ммоль/сутки;
- снижение скорости клубочковой фильтрации почек менее 60 мл/мин/1.73 м2 при первичном гиперпаратиреозе;
- повышение ПТГ более 800 пг/мл в совокупности со стойким повышением уровня Са крови при вторичном гиперпаратиреозе, не поддающемся консервативному лечению;
- проявления прогрессирующего изменения сосудов из-за отложения солей Са (пептические язвы, некрозы кожи, злокачественная гипертензия, прогрессирующая стенокардия и т.д.);
- выраженные изменения опорно-двигательного аппарата с низкотравматичными переломами;
- компрессионные переломы тел позвонков;
- сочетание первичного гиперпаратиреоза и возраста пациента менее 50 лет.
Объём хирургического лечения.
При первичном гиперпаратиреозе удаляется лишь одна измененная ОЩЖ (аденома) из небольшого разреза 1.5-2 см, позволяющего при хорошем дооперационном обследовании иметь достаточный для обнаружения опухоли обзор раны.
При вторичном и третичном гиперпаратиреозе встает вопрос о необходимости удаления всех ОЩЖ с дальнейшей подсадкой их фрагмента пациенту с целью обеспечения сохранения необходимого для нормального кальциевое-фосфорного обмена базового уровня ПТГ или без нее.
Прежде чем рекомендовать тот или иной вид лечения наши специалисты проводят полное обследование пациентов. При необходимости операции врач предложит оптимальный способ с учетом данных диагностики и сопутствующих заболеваний. Сложность при хирургическом вмешательстве возникает также с обнаружением на операции измененной околощитовидной железы ввиду множества вариантов их местонахождения. При лечении в неспециализированных учреждениях высок риск фрагментации опухоли, неполного удаления, а также оставления опухоли на месте, что в дальнейшем повлечет за собой необходимость повторной операции, усложненной уже наличием рубцовых изменений.
Специалисты Центра эндокринной хирургии ГКБ им. Ф.И. Иноземцева владеют различными методиками хирургического лечения гиперпаратиреоза и успешно проводят до 100 вмешательств на ОЩЖ в год.
Современные технологии помогают проводить операции с минимальной травматизацией тканей. Использование ультразвукового скальпеля Harmonic, коагулирующего сосуды параллельно с разрезом, предотвращает риск развития кровотечений и сокращает сроки заживления послеоперационной раны. При локализации ОЩЖ в районе возвратного гортанного нерва использование интраоперационного нейромониторинга позволяет избежать повышенной травматизации и риска послеоперационных осложнений.
В послеоперационном периоде всем пациентам вне зависимости от наличия проявлений симптомов снижения Са назначается исследование уровня Са крови для оценки результативности хирургического лечения, а также контроля возможных осложнений. Время пребывания в стационаре варьируется от суток до 4-х в зависимости от формы заболевания, данных послеоперационных анализов и характера сопутствующей патологии.
Период реабилитации индивидуален, но чаще не превышает двух недель. Однако, в дальнейшем пациенты требуют ежегодного обследования для предупреждения развития нарушений кальциево-фосфорного обмена.
Гиперпаратиреоз
Гиперпаратиреоз является одним из самых распространенных заболеваний эндокринных органов и занимает третье место после сахарного диабета и патологии щитовидной железы. По современным данным им страдает до 1% населения, чаще женщины после 55 лет. Заболевание часто протекает скрытно, бессимптомно и обнаруживается на поздних стадиях, когда возникает вопрос о необходимости хирургического вмешательства.
Симптомы гиперпаратиреоза
Изначально при развитии гиперпаратиреоза пациенты не чувствуют ничего кроме общей слабости. Однако по мере прогрессирования заболевания появляются такие симптомы, как:
- боли в костях и суставах;
- мышечная слабость;
- утомляемость;
- снижение тонуса;
- переломы;
- проявления мочекаменной болезни, вследствие избыточной нагрузки на почки из-за необходимости повышенного выведения кальция из организма;
- желудочно-кишечные расстройства в связи с минеральными нарушениями и изменением аппетита;
- усиление атеросклеротических изменений за счет отложений кальция в стенках сосудов;
- нарушение сердечной деятельности;
- проявления язвенной болезни за счет нарушения кровоснабжения стенок слизистой различных отделов желудочно-кишечного тракта и образования пептических язв;
- психоневрологические расстройства из-за нарушений метаболизма нервных волокон.
Классификация
Возникает у пациентов с опухолью околощитовидных желез (аденомой), микроскопически представляющим собой генетически однотипное очаговое разрастание ткани, затрагивается обычно всего одна околощитовидная железа.
развивается как ответ на длительное снижение уровня Са2+ в крови при недостаточности витамина D, проявлениях хронической почечной недостаточности или выраженных нарушениях всасываемости в желудочно-кишечном тракте, а также вследствие проведения у пациентов гемодиализа. Микроскопические изменения. На данном этапе еще возможен регресс заболевания при адекватной коррекции вызвавших его причин, обратное развитие морфологических изменений околощитовидных желез и стабилизации уровня ПТГ пациента.
возникает при длительно существующем вторичном гиперпаратиреозе, с образованием аденом, поддающийся только хирургической коррекции.
Подход в лечении разных форм гиперпаратиреоза, показания к операции, а также объем необходимого хирургического вмешательства существенно отличаются. Определить Ваш индивидуальный план лечения могут специалисты клиники эндокринной хирургии после проведения необходимых диагностических исследований.
Диагностика
Еще до клинических проявлений у пациентов, страдающих гиперпаратиреозом, отмечаются повышение уровня кальция в биохимическом анализе крови, повышение уровня кальция мочи, повышение уровня ПТГ крови. Нередко, особенно у женщин в постменопаузе, обнаруживается недостаточность уровня витамина Д крови.
При денситометрии (исследовании костной ткани) выявляется выраженный остеопороз за счет усиления распада костной ткани под действием ПТГ.
Для визуальной идентификации и определения места расположения измененных ОЩЖ выполняется:
- УЗИ области шеи
- Сцинтиграфия околощитовидных желез, позволяющая определить гиперфункцию околощитовидных желез и установить форму заболевания (первичную или вторичную).
В настоящее время пункционная биопсия околощитовидных желёз не проводится, что связано с обычно высокой плотностью образования, часто его малым размером (до 1 см) и большим риском распада опухоли и распространения клеток околощитовидных желез по пункционному каналу, что способствует прогрессированию заболевания и усложняет дальнейшее хирургическое лечение.
Широкий спектр проявлений и вариабельность течения заболевания требуют комплексного обследования и лечения пациентов высококвалифицированными специалистами.
Однако при уже выраженных изменениях кальциево-кальциевое-фосфорного обмена даже с минимальной симптоматикой единственным вариантом продуктивного лечения является хирургическое вмешательство.
Лечение гиперпаратиреоза
При первичном гиперпаратиреозе удаляется лишь одна измененная околощитовидная железа (аденома) из небольшого разреза 1.5-2 см, позволяющего при хорошем дооперационном обследовании иметь достаточный для обнаружения опухоли обзор раны.
При вторичном и третичном гиперпаратиреозе встает вопрос о необходимости удаления всех околощитовидных желёз с дальнейшей подсадкой их фрагмента пациенту с целью обеспечения сохранения необходимого для нормального кальциевое-фосфорного обмена базового уровня ПТГ или без нее.
Прежде чем рекомендовать тот или иной вид лечения наши специалисты проводят полное обследование пациентов. При необходимости операции врач предложит оптимальный способ с учетом данных диагностики и сопутствующих заболеваний.
При лечении в неспециализированных учреждениях высок риск фрагментации опухоли, неполного удаления, а также оставления опухоли на месте, что в дальнейшем повлечет за собой необходимость повторной операции, усложненной уже наличием рубцовых изменений.
Специалисты Центра эндокринной хирургии ФНКЦ владеют различными методиками хирургического лечения гиперпаратиреоза и успешно проводят до 50 вмешательств на околощитовидных желёз в год.
Современные технологии помогают проводить операции с минимальной травматизацией тканей. Использование ультразвукового скальпеля Harmonic и высокотехнологичной оптики Heine предотвращает риск развития кровотечений и сокращает сроки заживления послеоперационной раны. При локализации околощитовидных желёз в районе возвратного гортанного нерва использование интраоперационного нейромониторинга позволяет избежать повышенной травматизации и риска послеоперационных осложнений.
Период реабилитации индивидуален, но чаще не превышает двух недель. Однако, в дальнейшем требуется ежегодное обследование для предупреждения развития нарушений кальциево-фосфорного обмена.
В послеоперационном периоде всем пациентам вне зависимости от наличия проявлений симптомов снижения кальция назначается исследование уровня кальция крови для оценки результативности хирургического лечения, а также контроля возможных осложнений. Время пребывания в стационаре варьируется от суток до 3-х в зависимости от формы заболевания, данных послеоперационных анализов и характера сопутствующей патологии.
Не откладывайте диагностику и лечение заболевания! Запишитесь на прием к эндокринологам ФНКЦ ФМБА России в любое удобное для вас время, предварительно позвонив по телефону или заполнив специальную форму записи на сайте.
Гиперпаратиреоз
Гиперпаратиреоз – это нарушение в работе одной или нескольких паращитовидных желез: они становятся слишком активными и вырабатывают избыточное количество паратиреоидного гормона (ПТГ). Это приводит к такому состоянию, как гиперкальциемия (повышенный уровень кальция в крови), что в свою очередь может стать причиной разных осложнений.
Гиперпаратиреоз может быть первичным и вторичным, когда с паращитовидными железами все в порядке, но они начинают вырабатывать больше ПТГ в ответ на снижение уровня кальция в крови из-за какого-либо другого заболевания (нарушена всасываемость кальция из кишечника, отказывают почки). Гиперпаратиреоз не привязан к полу и возрасту, но чаще всего возникает у пожилых женщин в менопаузе.
Почему возникает такое нарушение?
Здесь речь пойдет о первичном гиперпаратиреозе. Самая частая причина такого гиперпаратиреоза – это доброкачественная опухоль одной из паращитовидных желез (аденома). Остальные случаи связаны с увеличением одной или нескольких желез из-за разрастания клеток в этих железах (гиперплазия). Очень редко, менее, чем в 1 % случаев, причиной гиперпаратиреоза становится раковая опухоль в одной из желез.
Как это проявляется?
У большинства людей (около 80 %) первичный гиперпаратиреоз протекает либо совсем бессимптомно, либо с минимальными проявлениями. Но в некоторых случаях заболевание может проявляться так:
- мочекаменная болезнь (самое частое проявление гиперпаратиреоза);
- нарушения в работе ЖКТ (гастриты, язвы, которые проявляются болями в животе);
- малотравматичные переломы;
- нарушения сердечного ритма;
- боли в суставах;
- чрезмерная усталость;
- слабость;
- потеря аппетита;
- депрессия;
- сложности с концентрацией внимания.
Чем выше уровень ПТГ и кальция в крови, тем больше шансов, что человек будет испытывать потерю аппетита, тошноту, сильную жажду, усталость, частые позывы к мочеиспусканию. В некоторых случаях могут также развиваться проблемы с костной тканью, часто – камни в почках, ревматические симптомы и т.д. – все, что связано с переизбытком кальция.
Диагностика
Золотым стандартом скрининга на первичный гиперпаратиреоз является определение уровня общего кальция крови. Если он повышен, дальше исследуется уровень ПТГ. Если уровень того и другого значительно повышен, значит, заболевание есть. В некоторых случаях уровень ПТГ может быть нормальным или совсем чуть-чуть превышать норму, но это тоже показатель гиперпаратиреоза: в норме при повышенном кальции уровень ПТГ должен быть намного ниже.
В настоящий момент мировым сообществом признано наличие и так называемого «нормокальцемического варианта первичного гиперпаратиреоза»: он характеризуется повышением ПТГ при нормальных значениях кальция. Таких пациентов положено наблюдать в динамике, специфического лечения им не проводится.
Кроме этого, рекомендуется проверить плотность костей, а также уровень кальция и креатинина в моче, чтобы не пропустить изменения, вызванные повышенным кальцием (образование камней, низкая минеральная плотность костей и, как следствие, высокая вероятность переломов и т.д.).
А лечить это как?
Как это часто бывает, в лечении гиперпаратиреоза есть два варианта – хирургический и нехирургический.
Нехирургический показан пациентам, у которых гиперпаратиреоз протекает бессимптомно и уровень кальция повышен незначительно, если при этом у них нормальная плотность костей, нет бессимптомных переломов, камней в почках и функции почек не нарушены. В таком случае им рекомендуется регулярно проверять уровень кальция в крови (1 раз в 6 месяцев), работу почек (1 раз в год), плотность костей (1 раз в 3 года, но эту частоту врач может скорректировать в зависимости от ситуации). Общие рекомендации здесь такие: пить достаточно жидкости, сохранять физическую активность, питаться сбалансированно, не исключать продукты, богатые кальцием, и принимать витамин Д. При остеопорозе врач может назначить дополнительные препараты.
Хирургический способ лечения, соответственно, рекомендован людям, у которых присутствуют симптомы, очень высокий уровень кальция в крови, низкая минеральная плотность костной ткани, а также имеется почечная дисфункция и камни в почках. Операцию могут также рекомендовать пациентам младше 50 лет и тем, кто не сможет впоследствии регулярно проходить необходимые осмотры и обследования. При традиционной операции (она проводится под наркозом), человеку удаляют одну из паращитовидных желез – ту, которая подверглась изменениям, а остальные, нормальные, оставляют. Измененную железу определяют во время операции, поэтому она носит еще и диагностический характер. Но при малоинвазивных операциях “кандидат на удаление” определяется заранее и в большом надрезе нет необходимости. Сейчас, в основном, выполняются именно малоинвазивные операции. Эффективность хирургического вмешательства при гиперпаратиреозе составляет порядка 95%.
Гиперпаратиреоз
Гиперпаратиреоз — это патология эндокринной системы, которая провоцируется избыточным количеством паратгормона, выделяемого паращитовидными железами. В результате в крови сильно повышается уровень кальция, что затем приводит к проблемам с почками и костями. В запущенных случаях есть риск летального исхода, так что патология требует своевременного лечения и постоянного контроля над ситуацией.
Виды гиперпаратиреоза, его особенности
Чаще всего этим заболеванием страдают женщины — они болеют в 2-3 раза чаще мужчин. Основная группа риска — возраст от 25 до 50 лет.
Выделяют первичный, вторичный и третичный гиперпаратиреоз. Первичный представлен тремя видами: субклиническим, клиническим и острым. Субклиническая форма представлена биохимической и бессимптомной формой — то есть на этой стадии заболевание можно определить только по лабораторным анализам.
Клиническая форма бывает нескольких разновидностей: костная, висцеропатическая, почечная, желудочно-кишечная и смешанная. Соответственно, в каждом случае больше всего страдает определенная система организма. Например, при костной форме развивается остеопороз, а при почечной — мочекаменная болезнь, почечные колики, а также почечная недостаточность. На фоне желудочно-кишечной формы развиваются язвы разных локализаций, панкреатит и т. д.
Примерно у 10% пациентов первичный гиперпаратиреоз сочетается с разными опухолями — с той же опухолью гипофиза или раком щитовидной железы.
Под вторичным гиперпаратиреозом подразумевается состояние, которое выработалось на фоне длительного сниженного уровня кальция в крови. Если его долго не лечить, он переходит в третичную форму.
Симптомы заболевания
На ранних стадиях симптомы гиперпаратиреоза проявляются далеко не всегда, поэтому его признаки часто обнаруживаются случайно, при других обследованиях. Далее у пациента начинаются первичные признаки болезни:
- быстрая утомляемость и слабость;
- головные боли;
- трудности с перенесением повышенной физической нагрузки — например, очень сложно подняться на несколько этажей по лестнице или долго гулять;
- ухудшение памяти;
- эмоциональная нестабильность: от раздражительности до депрессии.
Нарастающие симптомы сильно зависят от формы заболевания. Например, при костной форме на поздней стадии у пациента начинаются регулярные переломы (даже без резких движений), могут выпадать зубы, происходят деформации костей, их размягчение. Все это сопровождается болезненностью в костях и позвоночнике.
Также признаки могут быть неспецифическими, что характерно для висцеропатического гиперпаратиреоза. Он начинается с таких симптомов, как тошнота, рвота, боли в желудке, нарушение аппетита и снижение веса. Со временем начинаются проблемы с мочеиспусканием, постоянная жажда.
Избыточное количество кальция в крови плохо влияет на состояние сосудов, сердца, способствует повышению АД, в том числе плохо влияет на глаза (появляется синдром красного глаза).
Очевидно, что при таком разнообразии форм и симптомов даже люди, которые чувствуют себя совершенно по-разному, могут иметь в базе одно заболевание.
Причины гиперпаратиреоза
В данном случае не выделяют прямые причины болезни, потому что она часто вызывается совокупностью множества факторов, среди которых:
- наследственность;
- интоксикация организма разными веществами и в разных ситуациях;
- влияние радиации;
- употребление лекарств, в которых есть литий или алюминий;
- плохая экология;
- серьезный недостаток кальция в питании;
- недостаток витамина D;
- почечная недостаточность в хронической форме;
- разные патологии костной системы.
Мы говорим только о факторах, потому что причины могут быть более сложными, не всегда понятными до конца.
Диагностика патологии
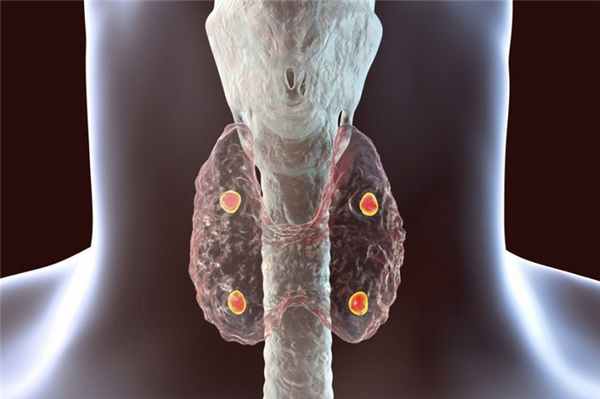
Чтобы поставить диагноз и определить форму заболевания, эндокринолог для начала проводит подробный опрос пациента, а затем назначает дополнительные лабораторные исследования. Главный анализ в данном случае — это исследование крови на уровень кальция.
Когда у пациента обнаружено большое количество кальция, а вместе с ним и увеличение паратгормона, ему ставит первичный гиперпаратиреоз. чтобы уточнить форму, делаются дополнительные исследования крови — например, на магний, витамин D, синдром целиакии.
Дополнительно используются УЗИ околощитовидных желез (оно обязательное) и рентген (если есть проблемы с костями). КТ и МРТ назначаются пациентам опционально — в зависимости от жалоб и результатов предыдущих исследований. В ряде случаев необходимо провести тонкоигольную аспирационную биопсию околощитовидных желез.
Лечение гиперпаратиреоза
Если выявлена так называемая мягкая форма первичного гиперпаратиреоза, эндокринолог назначается консервативное лечение. В зависимости от ситуации пациентам назначаются медикаментозные препараты, понижающие уровень кальция в крови, а также корректирующие другие показатели. При этом пациенту нужно регулярно проходить обследования на уровень кальция (до 4 раз в год), креатинина (раз в полгода), паратгормона (раз в полгода), уровень кальция в моче (раз в полгода) и УЗИ почек (раз в год). Дополнительно требуется исследование минеральной плотности костей (один раз в год) и проверка состояния позвоночника — с этой целью раз в год проводится рентгенограмма.
В сложных случаях пациентам показано хирургическое лечение — то есть удаление железы, которая отвечает за повышение уровня паратгормона. При этом важно выяснить, нет ли в тканях злокачественных образований. Если они есть, то дополнительно удаляют окружающие железу ткани, а пациенту затем назначают лучевую терапию.
Чаще всего хирургическое лечение требуется при очень высоких показателях кальциях, нарушениях во внутренних органах, снижении минеральной плотности костей. Показана она и по возрастному признаку — если пациенту уже исполнилось более 50 лет.
Реабилитация после хирургического вмешательства
Срок реабилитации после операции индивидуальный. Если ситуация была неосложненная и без злокачественных образований, то до восстановления работоспособного состояния проходит в среднем 3-4 месяца. При выявлении онкологии срок полного восстановления может растянуться на 1-2 года.
Профилактика
К сожалению, специальной профилактики в данном случае не существует. Единственная рекомендация — это ведение здорового образа жизни, регулярная диспансеризация, поддержание необходимого уровня витаминов и минералов, а также контроль над собственным состоянием здоровья.
Читайте также:
