Гипертонический криз. Причины ( этиология ) гипертонического криза. Патогенез, классификация гипертонического криза.
Добавил пользователь Дмитрий К. Обновлено: 30.01.2026
Гипертонический криз. Причины ( этиология ) гипертонического криза. Патогенез, классификация гипертонического криза.
Гипертоническим кризом называется острое повышение артериального давления до высоких для данного индивидума цифр, сопровождающееся углублением имеющейся симптоматики гипертонической болезни или появлением новых ее признаков.
Этиология. Психоэмоциональное перенапряжение, резкое изменение атмосферного давления и погоды, несанкционированная врачем отмена некоторых лекарственных препаратов, патология беременности, острая почечная недостаточность и т. д.
Патогенез. В основе гипертонических кризов лежит дисфункция коры головного мозга и подкорковых центров, в результате чего происходит значительное снижение адаптационных возможностей центральной нервной системы к воздействию этиологических факторов.
В медицинской практике наибольшее распространение получила классификация гипертонических кризов, разработанная Н. А. Ратнер (1958). По этой классификации выделяют два вида кризов и осложненный вариант их течения.
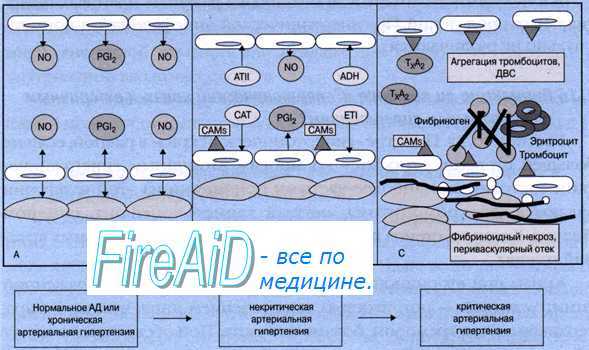
Кризы I типа характерны для ранних стадий гипертонической болезни. Начало внезапное, бурное, с ярко выраженной вегетативно-сосудистой реакцией. С учетом патогенетического фактора эти кризы иногда называют адреналовыми или нейровегетативными.
Кризы II типа более характерны для поздних стадий гипертонической болезни. В их основе часто лежат водно-электролитные нарушения. Это обуславливает медленное и постепенное начало и продолжительность криза до 3—4 суток.
Осложненный гипертонический криз описан в виде церебрального, коронарного и астматического варианта.
А. П. Голиков (1976) предложил подразделять гипертонические кризы в зависимости от величин периферического сосудистого сопротивления (ПСС) и ударного объема (УО) сердца, по типам системной гемодинамики.
1. Гиперкинетический тип гипертонического криза. Повышение уровня артериального давления происходит за счет увеличения УО (эффект КА) при нормальном или несколько пониженном ПСС. Клинически соответствует кризу I типа по классификации Рат-нер (см. выше).
2. Гипокинетический тип гипертонического криза. Повышение уровня артериального давления происходит за счет резкого увеличения ПСС, на фоне сниженного УО в довольно частом сочетании с брадикардией. Данный вариант криза характерен для гипертонической болезни II -III стадии. Клинически соответствует кризу II типа по классификации Ратнер (см. выше).
3. Эукинетический тип гипертонического криза. Повышение уровня артериального давления происходит на фоне нормального или несколько увеличенного УО и умеренно повышенном ПСС. Данный вариант криза возможен для любой стадии гипертонической болезни, но более характерен для II —III.
Данная классификация (А. П. Голиков, 1976) позволяет произвести более точную диагностику, однако тип гемодинамики можно определить только инструментальными методами, а это не всегда бывает доступно. В таких случаях основой дифференциации кризов становятся их клинические проявления.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Гипертонический криз. Причины и патогенез гипертонического криза.
Гипертонический криз — клинический синдром, характеризующийся внезапным обострением гипертонической болезни или симптоматической гипертензии, проявляющийся резким повышением артериального давления и рядом общих (возбуждение вегетативной нервной системы, гормональные и гуморальные нарушения) и регионарных симптомов с преобладанием мозговых и сердечнососудистых расстройств.
У каждого третьего больного с артериальной гипертонией на догоспитальном этапе диагностируется гипертонический криз.
Причины, способствующие возникновению гипертонических кризов, приведены в таблице.
Патогенез кризов при гипертонической болезни и симптоматических гипертензиях неодинаков. Гипертонические кризы могут развиваться при артериальной гипертензии любого генеза (гипертонической болезни и при различных видах симптоматических гипертензии), а также при быстрой отмене (прекращении) приема гипотензивных препаратов - «синдром отмены».
Причины, способствующие возникновению гипертонических кризов
| Экзогенные причины | Эндогенные причины |
| Психоэмоциональный стресс Метеорологические влияния Избыточное потребление поваренной соли Физическая нагрузка Внезапная отмена гипотензивных препаратов Острая ишемия головного мозга, обусловленная снижением АД при приеме гипотензивных средств Злоупотребление алкоголем Изменения электролитов (гипернатриемия, гипокалиемия). | У женщин на фоне гормональных расстройств в климактерическом периоде Обострение ИБС (острая коронарная недостаточность, сердечная астма, ухудшение мозгового кровообращения) Нарушение уродинамики при аденоме предстательной железы |
При феохромоцитоме криз является следствием повышения катехоламинов в крови. При остром гломерулонефрите - почечные и внепочечные факторы (снижение почечной фильтрации, гиперволемия и т.п.). При синдроме Кона - гиперсекреция альдостерона способствует усиленному выведению калия с мочой, что приводит к перераспределению электролитов в организме - накоплению натрия и повышению периферического сопротивления сосудов в конечном итоге.
Иногда гипертонический криз развивается по механизму рефлекторной реакции в ответ на гипоксию или ишемию мозга (применение ганглиоблокаторов, симпатомиметиков, отмена гипотензивных).
Патогенез кризов при гипертонической болезни обусловлен:
• симпатоадреналовыми пароксизмами;
• изменением со стороны центральной и периферической гемодинамики (гиперкинетический - повышение ударного объема; гипокинетический - уменьшение сердечного выброса; резкое повышение общего периферического сопротивления; эукинетический -повышение периферического сопротивления при нормальных величинах сердечного выброса); нарушением регионарного кровообращения в «органах-мишенях» (атеросклероз церебральных сосудов, коронарных артерий и т.д.).
Опасность гипертонических кризов заключается в остром повреждении органов-мишеней. Регионарные расстройства кровообращения определяются в виде острой гипертонической энцефалопатии, инсульта, острой коронарной недостаточности и острой сердечной недостаточности. Повреждение органов-мишеней может происходить как на высоте криза, так и при быстром снижении артериального давления, особенно у лиц пожилого возраста.
Приступообразные ухудшения состояния больных АГ с измененными мозговыми сосудами различны по механизму развития, но очень близки по клиническим проявлениям.
Имеется три механизма развития гипертонического криза:
- резкое повышение АД с избыточной вазоконстрикторной реакцией церебральных сосудов;
- местное нарушение мозгового кровообращения;
- снижение перфузии (гипотонические кризы).
В международной клинической практике ситуации, связанные с тяжелой АГ (АД от 180/110 и выше), делятся на три группы:
1. экстренные состояния (hypertensive emergencies);
2. неотложные состояния (hypertensive urgencies);
3. стабильная, асимптомная (малосимптомная) неконтролируемая тяжелая АГ.
Внезапное, обычно значительно повышение артериального давления сопровождается острым поражением органов-мишеней: сердечно-сосудистой системы, мозга, почек, глаз. Это состояние можно определить и как осложненный гипертонический криз.
В эту группу неотложных состояний включаются больные со значительным повышением АД (диастолическое выше 115-120) и высоким уровнем прогрессирования поражения органов-мишеней, но без развития острых повреждений. К этой группе нужно отнести больных, в анамнезе которых есть данные о поражении органов-мишеней (неосложненный гипертонический криз).
Гипертонический криз
Гипертонический криз – это состояние, сопровождающееся внезапным критическим повышением АД, на фоне которого возможны нейровегетативные расстройства, нарушения церебральной гемодинамики, развитие острой сердечной недостаточности. Гипертонический криз протекает с головными болями, шумом в ушах и голове, тошнотой и рвотой, нарушениями зрения, потливостью, заторможенностью, расстройствами чувствительности и терморегуляции, тахикардией, перебоями в сердце и т. д. Диагностика гипертонического криза основывается на показателях артериального давления, клинических проявлениях, данных аускультации, ЭКГ. Мероприятия по купированию гипертонического криза включает постельный режим, постепенное контролируемое снижение АД с использованием медикаментов (антагонистов кальция, ингибиторов АПФ, вазодилататоров, мочегонных средств и т. д.).
МКБ-10
Общие сведения
Гипертонический криз расценивается в кардиологии как неотложное состояние, возникающее при внезапном, индивидуально чрезмерном скачке артериального давления (систолического и диастолического). Гипертонический криз развивается примерно у 1% пациентов с артериальной гипертензией. Гипертонический криз может длиться от нескольких часов до нескольких суток и приводить не только к возникновению преходящих нейровегетативных расстройств, но и нарушений церебрального, коронарного и почечного кровотока.
При гипертоническом кризе существенно возрастает риск тяжелых жизнеугрожающих осложнений (инсульта, субарахноидального кровоизлияния, инфаркта миокарда, разрыва аневризмы аорты, отека легких, острой почечной недостаточности и др.). При этом повреждение органов-мишеней может развиваться как на высоте гипертонического криза, так и при быстром снижении АД.
Причины
Обычно гипертонический криз развивается на фоне заболеваний, протекающих с артериальной гипертензией, однако может возникать и без предшествующего стойкого повышения АД. Гипертонические кризы возникают примерно у 30% пациентов с гипертонической болезнью. Наиболее часто они встречаются:
- у женщин, переживающих климактерический период
- при атеросклеротическом поражении аорты и ее ветвей,
- при заболеваниях почек (гломерулонефрите, пиелонефрите, нефроптозе), диабетической нефропатии, нефропатии беременных.
- при системных болезнях: узелковом периартериите, системной красной волчанке;
- при эндокринопатиях: феохромоцитоме, болезни Иценко-Кушинга, первичном гиперальдостеронизме;
- при так называемом «синдром отмены» - быстром прекращеним приема гипотензивных средств.
При наличии вышеназванных условий спровоцировать развитие гипертонического криза могут эмоциональное возбуждение, метеорологические факторы, переохлаждение, физические нагрузки, злоупотребление алкоголем, избыточное потребление с пищей поваренной соли, нарушение электролитного баланса (гипокалиемия, гипернатриемия).
Патогенез
Механизм развития гипертонических кризов при различных патологических состояниях неодинаков. В основе гипертонического криза при эссенциальной гипертензии лежит нарушение нейрогуморального контроля изменений сосудистого тонуса и активизация симпатического влияния на систему кровообращения. Резкое повышение тонуса артериол способствует патологическому приросту АД, создающему дополнительную нагрузку на механизмы регуляции периферического кровотока.
Гипертонический криз при феохромоцитоме обусловлен повышением уровня катехоламинов в крови. При остром гломерулонефрите следует говорить о почечных (снижение почечной фильтрации) и внепочечных факторах (гиперволемия), обусловливающих развитие криза. В случае первичного гиперальдостеронизма повышенная секреция альдостерона сопровождается перераспределением электролитов в организме: усиленным выведением калия с мочой и гипернатриемией, что в конечном итоге приводит к повышению периферического сопротивления сосудов и т. д.
Таким образом, несмотря на различные причины, общими моментами в механизме развития различных вариантов гипертонических кризов являются артериальная гипертензия и нарушение регуляции сосудистого тонуса.
Классификация
Гипертонические кризы классифицируются по нескольким принципам. С учетом механизмов повышения АД выделяют гиперкинетический, гипокинетический и эукинетический типы гипертонического криза:
- Гиперкинетические кризы характеризуются увеличением сердечного выброса при нормальном либо пониженном тонусе периферических сосудов – в этом случае происходит повышение систолического давления.
- Механизм развития гипокинетического криза связан со снижением сердечного выброса и резким увеличением сопротивления периферических сосудов, что приводит к преимущественному повышению диастолического давления.
- Эукинетические гипертонические кризы развиваются при нормальном сердечном выбросе и повышенном тонусе периферических сосудов, что влечет за собой резкий скачок как систолического, так и диастолического давления.
По признаку обратимости симптомов различают неосложненный и осложненный вариант гипертонического криза. О последнем говорят в тех случаях, если гипертонический криз сопровождается поражением органов-мишеней и выступает причиной геморрагического или ишемического инсульта, энцефалопатии, отека мозга, острого коронарного синдрома, сердечной недостаточности, расслаивания аневризмы аорты, острого инфаркта миокарда, эклампсии, ретинопатии, гематурии и т. д. В зависимости от локализации осложнений, развившихся на фоне гипертонического криза, последние подразделяются на кардиальные, церебральные, офтальмологические, ренальные и сосудистые. С учетом преобладающего клинического синдрома различают нейро-вегетативную, отечную и судорожную форму гипертонических кризов.
Симптомы гипертонического криза
Нейро-вегетативная форма
Гипертонический криз с преобладанием нейро-вегетативного синдрома связан с резким значительным выбросом адреналина и обычно развивается вследствие стрессовой ситуации. Нейро-вегетативный криз характеризуется возбужденным, беспокойным, нервозным поведением больных. Отмечаются повышенная потливость, гиперемия кожи лица и шеи, сухость во рту, тремор рук. Течение данной формы гипертонического криза сопровождается ярко выраженными церебральными симптомами: интенсивными головными болями (разлитыми или локализованными в затылочной либо височной области), ощущением шума в голове, головокружением, тошнотой и рвотой, ухудшением зрения («пелена», «мелькание мушек» перед глазами).
При нейро-вегетативной форме гипертонического криза выявляется тахикардия, преимущественное повышение систолического АД, увеличение пульсового давления. В период разрешения гипертонического криза отмечается учащенное мочеиспускание, в процессе которого выделяется повышенный объем светлой мочи. Длительность гипертонического криза составляет от 1 до 5 часов; угроза для жизни пациента обычно не возникает.
Отечная форма
Отечная, или водно-солевая форма, гипертонического криза чаще встречается у женщин с избыточным весом. В основе криза лежит дисбаланс ренин-ангиотензин-альдостероновой системы, регулирующей системный и почечный кровоток, постоянство ОЦК и водно-солевого обмена. Пациенты с отечной формой гипертонического криза подавлены, апатичны, сонливы, плохо ориентированы в обстановке и во времени. При внешнем осмотре обращает внимание бледность кожных покровов, одутловатость лица, отечность век и пальцев рук.
Обычно гипертоническому кризу предшествует уменьшение диуреза, мышечная слабость, перебои в работе сердца (экстрасистолы). При отечной форме гипертонического криза отмечается равномерное повышение систолического и диастолического давления или уменьшение пульсового давления за счет большого прироста диастолического давления. Водно-солевой гипертонический криз может длиться от нескольких часов до суток и также имеет относительно благоприятное течение.
Нейро-вегетативная и отечная формы гипертонического криза иногда сопровождаются онемением, ощущением жжения и стягивания кожи, снижением тактильной и болевой чувствительности; в тяжелых случаях – преходящими гемипарезами, диплопией, амаврозом.
Судорожная форма
Наиболее тяжелое течение свойственно судорожной форме гипертонического криза (острой гипертонической энцефалопатии), которая развивается при нарушении регуляции тонуса мозговых артериол в ответ на резкое повышение системного артериального давления. Возникающий при этом отек мозга может держаться до 2-3 суток. На высоте гипертонического криза у больных отмечаются клонические и тонические судороги, потеря сознания. Некоторое время после окончания приступа больные могут оставаться в бессознательном состоянии или быть дезориентированы; сохраняется амнезия и преходящий амавроз. Судорожная форма гипертонического криза может осложняться субарахноидальным или внутримозговым кровоизлиянием, парезами, комой и летальным исходом.
Диагностика
О гипертоническом кризе следует думать при подъеме АД выше индивидуально переносимых значений, относительно внезапном развитии, наличии симптомов кардиального, церебрального и вегетативного характера. При объективном обследовании может выявляться тахикардия или брадикардия, нарушения ритма (чаще экстрасистолия), перкуторное расширение границ относительной тупости сердца влево, аускультативные феномены (ритм галопа, акцент или расщепление II тона над аортой, влажные хрипы в легких, жесткое дыхание и др.).
Артериальное давление может повышаться в разной степени, как правило, при гипертоническом кризе оно выше 170/110-220/120 мм рт. ст. Измерение АД производится каждые 15 минут: первоначально на обеих руках, затем на руке, где оно выше. При регистрации ЭКГ оценивается наличие нарушений сердечного ритма и проводимости, гипертрофии левого желудочка, очаговых изменений.
Для осуществления дифференциальной диагностики и оценки тяжести гипертонического криза к обследованию пациента могут привлекаться специалисты: кардиолог, офтальмолог, невролог. Объем и целесообразность дополнительных диагностических исследований (ЭхоКГ, РЭГ, ЭЭГ, суточное мониторирование АД) устанавливается индивидуально.
Лечение гипертонического криза
Гипертонические кризы различного типа и генеза требуют дифференцированной лечебной тактики. Показаниями к госпитализации в стационар служат некупирующиеся гипертонические кризы, повторные кризы, необходимость проведения дополнительных исследований, направленных на уточнение природы артериальной гипертензии.
При критическом подъеме АД больному обеспечивается полный покой, постельный режим, специальная диета. Ведущее место в купировании гипертонического криза принадлежит экстренной медикаментозной терапии, направленной на снижение АД, стабилизацию сосудистой системы, защиту органов-мишеней.
- Снижение АД. Для понижения значений АД при неосложненном гипертоническом кризе используются блокаторы кальциевых каналов (нифедипин), вазодилататоры (нитропруссид натрия, диазоксид), ингибиторы АПФ (каптоприл, эналаприл), ß-адреноблокаторы (лабеталол), агонисты имидазолиновых рецепторов (клонидин) и др. группы препаратов. Чрезвычайно важно обеспечить плавное, постепенное снижение АД: примерно на 20-25 % от исходных значений в течение первого часа, в течение последующих 2-6 ч - до 160/100 мм рт. ст. В противном случае, при чрезмерно быстром снижении, можно спровоцировать развитие острых сосудистых катастроф.
- Симптоматическое лечение. Включает кислородную терапию, введение сердечных гликозидов, диуретиков, антиангинальных, противоаритмических, противорвотных, успокаивающих, обезболивающих, противосудорожных средств. Целесообразно проведение сеансов гирудотерапии, отвлекающих процедур (горячие ножные ванны, грелка к ногам, горчичники).
Возможными исходами лечения гипертонического криза являются:
- улучшение состояния (70%) – характеризуется снижением уровня АД на 15-30 % от критического; уменьшением выраженности клинических проявлений. Необходимость в госпитализации отсутствует; требуется подбор адекватной гипотензивной терапии в амбулаторных условиях.
- прогрессирование гипертонического криза (15%) – проявляется нарастанием симптоматики и присоединением осложнений. Требуется госпитализация в стационар.
- отсутствие эффекта от лечения – отсутствует динамика снижения уровня АД, клинические проявления не нарастают, но и не купируются. Необходима смена лекарственного препарата или госпитализация.
- осложнения ятрогенного характера (10-20 %) – возникают при резком или чрезмерном снижении АД (артериальная гипотония, коллапс), присоединении побочных эффектов от лекарственных препаратов (бронхоспазм, брадикардия и др.). Показана госпитализация с целью динамического наблюдения или проведения интенсивной терапии.
Прогноз и профилактика
При оказании своевременной и адекватной медицинской помощи прогноз при гипертоническом кризе условно благоприятный. Случаи летального исхода связаны с осложнениями, возникающими на фоне резкого подъема АД (инсульт, отек легких, сердечная недостаточность, инфаркт миокарда и др.).
Для предупреждения гипертонических кризов следует придерживаться рекомендованной гипотензивной терапии, регулярно контролировать АД, ограничить количество потребляемой соли и жирных продуктов, следить за массой тела, исключить прием спиртного и курение, избегать стрессовых ситуаций, увеличить физическую активность.
При симптоматической артериальной гипертонии необходимы консультации узких специалистов – невролога, эндокринолога, нефролога.
Гипертензивный церебральный криз
Гипертензивный церебральный криз — внезапное повышение артериального давления до критических цифр, приводящее к нарушению мозгового кровообращения. В зависимости от вида гипертензивного церебрального криза его клиническими проявлениями могут быть головная боль и другие симптомы повышения внутричерепного давления, отклонения психики в сопровождении очаговой симптоматики или сочетание указанных симптомов. Лечится гипертензивный церебральный криз комплексным применением антигипертензивной и седативной терапии (общепринятой для купирования гипертонического криза), подобранных в соответствии с видом криза вазоактивных препаратов (спазмолитиков или венотоников) и симптоматических средств.
Гипертензивный церебральный криз является одним из видов гипертонического криза. Наиболее часто он развивается на фоне гипертонической болезни, поскольку ее течение сопровождается повышенной нагрузкой на аппарат, отвечающий за регуляцию тонуса мозговых сосудов. Гипертензивный церебральный криз может возникнуть также при других заболеваниях, приводящих к значительному повышению цифр артериального давления (атеросклерозе, пиелонефрите, гломерулонефрите, феохромоцитоме, диабетической нефропатии, первичном гиперальдостеронизме и др.). Отмечено, что в половине случаев гипертензивный церебральный криз возникает после стрессовых ситуаций. Дополнительными факторами, приводящими к нарушению регуляции тонуса сосудов головного мозга, выступают: резкая перемена погоды, переохлаждение, переедание, физическая перегрузка и т. п.
Классификация гипертензивного церебрального криза
По механизму развития патологических изменений, возникающих при артериальной гипертензии в сосудах головного мозга, выделяют: ангиогипотонический, ишемический и сложный гипертензивный церебральный криз. Ангиогипотонический гипертензивный церебральный криз возникает при снижении тонуса сосудов головного мозга и депонировании крови в венозной системе, что сопровождается повышением внутричерепного давления. Ишемический гипертензивный церебральный криз обусловлен кислородным голоданием тканей мозга, возникающим в результате резкого рефлекторного спазма мозговых артерий в ответ на повышение артериального давления. Сложный гипертензивный церебральный криз представляет собой сочетание обоих указанных механизмов.
В зависимости от наличия/отсутствия осложнений клиническая неврология классифицирует гипертензивный церебральный криз как осложненный или неосложненный. К осложнениям гипертензивного церебрального криза относятся: транзиторная ишемическая атака, ишемический инсульт, разрыв аневризмы сосудов головного мозга, у беременных — эклампсия.
Патогенез гипертензивного церебрального криза
В норме система регуляции мозгового кровообращения срабатывает таким образом, что при повышении системного АД происходит увеличение тонуса церебральных артерий, позволяющее избежать поступления в мозговые сосуды избыточного количества крови. Срыв этого компенсаторного механизма может проявляться недостаточной или избыточной тонической реакцией мозговых артерий.
В случае, когда при повышении АД тоническая реакция церебральных сосудов недостаточна, происходит прорыв избыточного количества крови в кровеносные сосуды головного мозга. При этом должен срабатывать второй компенсаторный механизм, заключающийся в повышении тонуса венозных сосудов. Он обеспечивает ускорение оттока избыточной крови из полости черепа. Если достаточного повышения тонуса венозной системы не происходит, то развивается ангиогипотонический гипертензивный церебральный криз. В его основе лежат возникающие в венозной системе мозга застойные явления, сопровождающиеся накоплением избыточного количества жидкости в ограниченном пространстве черепной коробки (гидроцефалией), что приводит к повышению внутричерепного давления.
Избыточное повышение тонуса артерий головного мозга в ответ на скачек АД приводит к нарушению кровоснабжения тканей мозга с развитием в них гипоксии (кислородного голодания) и возникновением ишемического варианта гипертензивного церебрального криза. При этом в первую очередь страдают наиболее чувствительные к гипоксии мозговые структуры (кора головного мозга). Неравномерность архитектоники мозговых сосудов, а также возможное присоединение локального ангиоспазма приводят к появлению очагов с более выраженной ишемией, с которыми связана наблюдаемая клинически очаговая симптоматика.
Патогенез сложного гипертензивного церебрального криза включает гипотонию мозговых сосудов с депонированием крови в венозной системе и ишемию отдельных участков головного мозга из-за ухудшения капиллярного кровотока по причине шунтового сброса крови из артерий в вены, минуя капиллярную сеть.
Симптомы гипертензивного церебрального криза
Ангиогипотонический криз
Ангиогипотонический гипертензивный церебральный криз обычно развивается на фоне типичной и привычной для гипертоников головной боли, которая локализуется в затылочной области или возникает в виде ощущения тяжести в голове. Характерным признаком такой головной боли является ее усиление при положении тела, которое затрудняет венозный отток из полости черепа (натуживание, наклоны, лежание, кашель). Сама по себе головная боль подобного характера уже является признаком ангиодистонии церебральных сосудов, однако она зачастую проходит в вертикальном положении тела и при приеме кофеинсодержащих напитков.
О начале гипертензивного церебрального криза говорит распространение головной боли в ретроорбитальную область. При этом больные жалуются на появление давления на глаза и за глазными яблоками. Отличительной чертой ангиогипотонического гипертензивного церебрального криза является его возникновение при умеренном подъеме АД (170/100 мм рт. ст.). Далее происходи стремительное (в течение часа) усиление головной боли и ее диффузное распространение по всей голове. Появляется тошнота, повторная рвота, приносящая некоторое временное облегчение. Ангиогипотонический гипертензивный церебральный криз, как правило, сопровождается вегетативными реакциями: повышенной потливостью, тахикардией, волнообразным дыханием, иногда цианозом лица. Поздняя фаза криза характеризуется нарастающей заторможенностью, нистагмом, диссоциацией сухожильных рефлексов. В этот период АД может быть на уровне 220/120 мм рт. ст. и более, но в некоторых случаях оно не поднимается выше 200/100 мм рт. ст.
Ишемический криз
Ишемический гипертензивный церебральный криз наблюдается намного реже ангиогипотонического и характерен в основном для гипертоников, не страдающих головными болями и хорошо переносящих повышение АД. Зачастую ишемический гипертензивный церебральный криз развивается на фоне очень высоких цифр АД, иногда выходящих за пределы шкалы тонометра. Клинические проявления такого криза в начальном периоде могут остаться незамеченными. Они касаются преимущественно расстройств психической сферы в виде повышенной энергичности, избыточной эмоциональности или внешней деловитости. Затем появляется раздражительность, сменяющаяся угнетенностью и слезливостью, возможно агрессивное поведение. При этом из-за отсутствия критики сами пациенты не могут адекватно оценить свое состояние.
Дальнейшее развитие ишемического гипертензивного церебрального криза сопровождается появлением очаговой симптоматики: нарушений зрения (мелькание «мушек» в глазах, диплопия), расстройств чувствительности (онемение, покалывание и т. п.), дизартрии (нарушения речи), шаткой походки, вестибулярной атаксии, несимметричности сухожильных рефлексов.
Сложный криз
Сложный гипертензивный церебральный криз начинается с клинических проявлений, характерных для ангиогипотонического варианта церебрального криза, но при этом часто возникает на фоне значительно повышенного АД. По мере развития криза, в период выраженных клинических проявлений, проявляется очаговая симптоматика, типичная для ишемического варианта церебрального криза. При этом характер возникающих очаговых симптомов зависит от места локализации ишемизированных участков мозговой ткани.
Диагностика гипертензивного церебрального криза
Гипертензивный церебральный криз диагностируется терапевтом, неврологом или кардиологом на основании типичной клинической картины, данных о развитии имеющейся симптоматики и измерения АД. Дополнительные инструментальные исследования обычно проводятся после оказания пациенту неотложной помощи и направлены на углубленную диагностику состояния мозгового кровообращения и сердечно-сосудистой системы. Они могут включать ЭКГ, суточный мониторинг АД, реоэнцефалографию, Эхо-ЭГ, ЭЭГ, УЗДГ сосудов головы, консультацию офтальмолога, офтальмоскопию, периметрию, МРТ головного мозга.
Дифференцировать гипертензивный церебральный криз необходимо от геморрагического инсульта, ТИА, ишемического инсульта, остро развивающейся гидроцефалии при опухолях головного мозга и ликвородинамических нарушениях другой этиологии.
Лечение гипертензивного церебрального криза
Ишемический и смешанный гипертензивный церебральный криз являются показанием к госпитализации пациента. Необходимость стационарного лечения при неосложненном ангиогипотоническом варианте криза зависит от его тяжести. В любом случае гипертензивный церебральный криз требует комплексного лечения, включающего общую для всех видов гипертонического криза антигипертензивную и транквилизрующую терапию, назначение вазоактивных препаратов, выбор которых зависит от типа церебрального криза, и симптоматическое лечение. Пациенту необходимо соблюдать постельный режим до момента стабилизации АД и регресса возникшей неврологической симптоматики.
Гипотензивная терапия церебрального криза проводится в соответствии с общими принципами неотложной помощи при гипертоническом кризе. Возможно применение вазодилататоров, блокаторов кальциевых каналов, ß-адреноблокаторов, ингибиторов АПФ и др. Необходимость назначения транквилизаторов (диазепама, хлордиазепоксида, феназепама и пр.) связана с тем, что в половине случаев криз развивается на фоне эмоционального напряжения и зачастую сопровождается беспокойством и страхом.
Введение вазоактивных препаратов осуществляют преимущественно внутривенным капельным или струйным способом. Ишемический гипертензивный церебральный криз наиболее эффективно купируется введением винкамина. Возможно применение папаверина, дротаверина, эуфиллина. Лечение ангиогипотонического гипертензивного церебрального криза осуществляется венотониками. Хороший эффект дает введение кофеина, однако он противопоказан при ИБС, желудочковой экстрасистолии, повышенной индивидуальной чувствительности. В терапии сложного гипертензивного церебрального криза кофеин применяют наряду с винкамином или дротаверином.
Профилактика гипертензивного церебрального криза
Основной способ предотвратить гипертензивный церебральный криз заключается в адекватной гипотензивной терапии пациентов с артериальной гипертензией. С профилактической целью даже при умеренно повышенных цифрах АД следует исключить работу, требующую подъема тяжестей, наклоненной позы или фиксированного положения тела. Необходимо избегать переохлаждения головы, эмоционального перенапряжения, при запорах соблюдать диету и принимать слабительные. При регулярном возникновении утренней головной боли, пациенту лучше спать на высокой подушке и устраивать перед сном пешие прогулки.
Усиление головной боли может быть предвестником начинающегося церебрального криза. Чтобы избежать развития криза в подобной ситуации, необходимо произвести массаж шейно-воротниковой области, согреть голову теплым душем или феном, выпить крепкий чай; при интенсивной головной боли принять кофеин в таблетках или седуксен. Если у гипертоника наблюдается учащение головной боли, то ему рекомендован двухнедельный курс белласпона (беллоида) или винкапана (винкатона).
Гипертензивная болезнь с преимущественным поражением сердца. Гипертонический криз
Гипертоническая болезнь (артериальная гипертония) - стабильное повышение систолического артериального давления 140 мм.рт.ст. и более и/или диастолического артериального давления 90 мм.рт.ст. и более.
Гипертонический криз – внезапное повышение АД, сопровождающееся клиническими симптомами и требующее немедленного снижения (необязательно до нормальных значений) для предупреждения поражения органов-мишеней.
Код протокола: 05-052 г "Гипертензивная болезнь с преимущественным поражением сердца. Гипертонический криз"
Цель этапа: Устранение признаков гипертонического криза, улучшение самочувствия пациента, стабилизация гемодинамических показателей, перевод заболевания в стабильную фазу.
Период протекания

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
13-15 октября, Алматы, "Атакент"
600 брендов, более 150 компаний-участников из 20 стран.
Новинки рынка стоматологии. Цены от производителей
Классификация ВОЗ/МОАГ (1999 г.)
Категории нормального АД:
- оптимальное АД < 120 / 80 мм.рт.ст.
- нормальное АД - высокое нормальное АД или предгипертония 130 - 139 / 85-89 мм.рт.ст.
Классификация гипертонических кризов (JNC-6)
1. Осложненный гипертонический криз (критический, emergency) сопровождается развитием острого клинически значимого и потенциально фатального повреждения органов-мишеней, что требует экстренной госпитализации и немедленного снижения уровня АД с применением парентеральных антигипертензивных средств.
2. Неосложненный гипертонический криз (некритический, urgency) протекает с минимальными субъективными и объективными симптомами на фоне имеющегося существенного повышения АД. Он не сопровождается острым развитием поражением органов-мишеней. Требует снижения уровня АД в течение нескольких часов. Экстренной госпитализации не требует.
Неосложненный ГК характеризуется малосимптомной АГ при следующих состояниях, ассоциированных с повышением АД: тяжелая и злокачественная АГ без острых осложнений, обширные ожоги, лекарственно-индуцированная АГ, периоперационная гипертония, острый гломерулонефрит с тяжелой АГ, криз при склеродермии.
| Факторы риска сердечно-сосудистых заболеваний | Поражение органов-мишеней | Сопутствующие (ассоциированные) клинические состояния |
| 1. Используемые для стратификации риска: - Величина САД и ДАД (степень 1-3) - Возраст: - мужчины >55 лет - женщины > 65лет - Курение - Уровень общего холестерина в крови >6,5 ммоль/л - Сахарный диабет - Семейные случаи раннего развития сердечно-сосудистых заболеваний 2. Другие факторы, неблагоприятно влияющие на прогноз*: - Сниженный уровень холестерина ЛПВП - Повышенный уровень холестерина ЛПНП - Микроальбуминурия (30-300 мг/сут) при сахарном диабете - Нарушение толерантности к глюкозе - Ожирение - Сидячий образ жизни - Повышенный уровень фибриногена в крови - Социально- экономические группы с высоким риском - Географический регион высокого риска | - Гипертрофия левого желудочка (ЭКГ, ЭхоКГ, рентгенография) |
- Протеинурия и/или
небольшое повышение
креатинина плазмы (106 –
177 мкмоль/л)
- Ультразвуковые или
рентгенологические
признаки атеросклеротического
поражения сонных, подвздошных и бедренных
артерий, аорты
Заболевания сердца:
- Инфаркт миокарда
- Стенокардия
- Реваскуляризация
коронарных сосудов
- Застойная сердечная
недостаточность
Заболевания почек:
- Диабетическая
нефропатия
- Почечная недостаточность
(креатинин > 177мкмоль/л)
Сосудистые заболевания:
- Расслаивающая
аневризма
- Поражение
периферических
артерий с клиническими
проявлениями
Факторы и группы риска
Степени риска артериальной гипертензии (АГ)
Группа низкого риска (риск 1).
Эта группа включает мужчин и женщин в возрасте моложе 55 лет с АГ 1 степени при отсутствии других факторов риска, поражения органов-мишеней и ассоциированных сердечно-сосудистых заболеваний. Риск развития сердечно-сосудистых осложнений в ближайшие 10 лет (инсульта, инфаркта) составляет менее 15%.
Группа среднего риска (риск 2).
В эту группу входят пациенты с АГ 1 или 2 степени. Основным признаком принадлежности к этой группе является наличие 1-2 других факторов риска при отсутствии поражения органов-мишеней и ассоциированных сердечно-сосудистых заболеваний. Риск развития сердечно-сосудистых осложнений в ближайшие 10 лет (инсульта, инфаркта) составляет 15-20%.
Группа высокого риска (риск 3).
К этой группе относятся пациенты с АГ 1 или 2 степени, имеющие 3 или более других факторов риска или поражение органов-мишеней. В эту же группу входят больные с АГ 3 степени без других факторов риска, без поражения органов-мишеней, без ассоциированных заболеваний и сахарного диабета. Риск развития сердечно-сосудистых осложнений в этой группе в ближайшие 10 лет колеблется от 20 до30%.
Группа очень высокого риска (риск 4).
К этой группе относятся пациенты с любой степенью АГ, имеющие ассоциированные заболевания, а также пациенты с АГ 3 степени, с наличием других факторов риска и/или поражением органов-мишеней и/или сахарным диабетом даже при отсутствии ассоциированных заболеваний. Риск развития сердечно-сосудистых осложнений в ближайшие 10 лет превышает 30%.
Стратификация риска для оценки прогноза больных АГ
| Другие факторы риска (кроме АГ), поражения органов-мишеней, ассоциированные заболевания | Артериальное давление, мм.рт.ст. Степень 1 САД 140-159 ДАД 90-99 | Артериальное давление, мм.рт.ст. Степень 2 САД 160-179 ДАД 100-109 | Артериальное давление, мм.рт.ст. Степень 3 САД >180 ДАД >110 |
| I. Нет факторов риска поражения органов-мишеней, ассоциированных заболеваний | Низкий риск | Средний риск | Высокий риск |
| II. 1-2 фактора риска | Средний риск | Средний риск | Очень высокий риск |
| III. 3 фактора риска и более и(или) поражение органов мишеней | Высокий риск | Высокий риск | Очень высокий риск |
| IV. Ассоциированные (сопутствующие) клинические состояния и(или) сахарный диабет | Очень высокий риск | Очень высокий риск | Очень высокий риск |
Критерии диагностики:
- относительно внезапное начало;
- индивидуально высокий уровень АД (ДАД как правило превышает 120-130 мм.рт.ст.);
- наличие признаков нарушения функции центральной нервной системы, энцефалопатии с общемозговой (интенсивные головные боли диффузного характера, ощущение шума в голове, тошнота, рвота, ухудшение зрения, возможны судороги, сонливость, выраженные нарушения сознания) и очаговой симптоматикой (парастезии кончиков пальцев рук, губ, щек, ощущение слабости в руках, ногах, двоение в глазах, преходящие нарушения речи, преходящие гемипарезы);
- нейровегетативные расстройства (жажда, сухость во рту, ощущение «внутренней дрожи», сердцебиение, ознобоподобный тремор, гипергидроз);
- кардиальная дисфункция различной степени выраженности с субъективными и объективными проявлениями;
- выраженные офтальмологические признаки (субъективные признаки и изменения глазного дна – резко выраженное спазмирование артериол, расширение венул, отек соска зрительного нерва, кровоизлияния, отслойка сетчатки);
- впервые возникшие или усугубившиеся нарушения функции почек.
- биохимические анализы крови – натрий, калий, кальций, мочевина, креатинин, коагулограмма, фибриноген;
Лечение
Тактика лечения
Выбор лечебных мероприятий (препарат, путь введения, предполагаемая скорость и степень снижения АД) зависит от тяжести криза и наличия осложнений. Неотложные мероприятия должны быть направлены на снижение повышенной работы левого желудочка, устранение периферической вазоконстрикции и гиперволемии (если имеется), ишемии головного мозга (особенно при судорогах), острой коронарной или сердечной недостаточности.
Тактика лечения при осложненном гипертоническом кризе (ГК) - внутривенное введение гипотензивных средств, мониторирование АД, экстренная госпитализация в ОИТ, управляемая гипотензия, с последующим переводом на таблетированные лекарственные средства. В случае ухудшения на фоне снижения АД, введение лекарственных средств следует прекратить. В течение 30-120 мин. АД снижают на 15-25%. В течение 2-6 ч – до 160/100 мм.рт.ст.
Тактика лечения при неосложненном ГК – наблюдение в течение 3-6 часов. Постепенное снижение АД с помощью таблетированных лекарственных средств, коррекция проводимой ранее терапии.
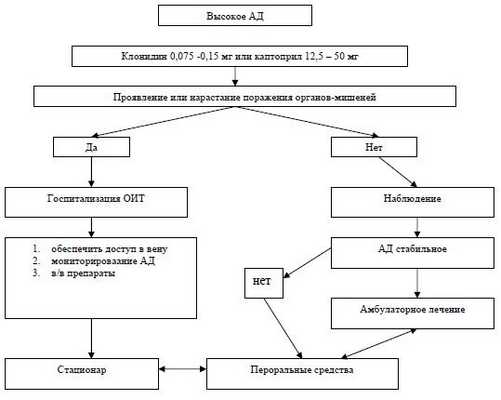
Лечение неосложненного криза
- Нифедипин– 10-20 мг прием внутрь, разжевать (при отсутствии признаков ухудшения мозговой гемодинамики и атеросклеротического поражения сосудов).
- Эналаприлат – 1,25 мг в\в, медленно в течение 3 мин.
- Каптоприл – 25-50 мг под язык (предлагается включить в список жизненно важных препаратов данное лекарственное средство короткого действия группы ИАПФ в качестве препарата для купирования неосложненного ГК).
- Клонидин – 0,075 мг под язык (при ГК на фоне прекращения приема клонидина).
- β-блокаторы: анаприлин 10-40 мг.; пропранолол 40-80 мг.
Гипертонический криз с гипертонической энцефалопатией требует осторожного снижения АД. Для этого используют в/в инфузию нитропруссида натрия (0,25-10 мкг/мин). При судорожном синдроме вводят диазепам (в/в 10 мг).
Гипертонический криз с острой левожелудочковой недостаточностью. Показано в/в инфузия нитроглицерина (первоначально 5 мкг/мин, при необходимости дозу увеличивают на 5 мкг/мин каждые 3-5 мин до 20 мкг/мин, если эффект не достигнут, дозу увеличивают по 10-20 мкг/мин до 100 мкг/мин). При отсутствии острого инфаркта миокарда возможно в/в струйное введение эналаприлата (0,625 – 1,25 мг в течение 5 мин., при необходимости повторно каждые 6 ч). Дилатация легочных и периферических вен в сочетании с подавлением тахипноэ и уменьшением психомоторного возбуждения достигается дробным в/в введением 2-4 мг морфина гидрохлорида каждые 5-25 мин. Для снижения ОЦК и давления в легочной артерии вводят фуросемид в/в в дозе 0,5-1 мг/кг.
Периферическая вазодилатация при нормальном и повышенном АД достигается вначале приемом нитроглицерина под язык, затем в/в капельной инфузией нитроглицерина (инфузия 10 мкг/мин, при необходимости увеличение дозы на 5-10 мкг/мин каждые 5-10 мин до уменьшения одышки или среднего АД на 10% при исходно нормальном АД и 30% при АГ). В/в инфузия нитратов особенно показана в случае развития острой левожелудочковой недостаточности при инфаркте миокарда, а также на фоне ГК без мозговой симптоматики. Обеспечение оптимальной оксигинации артериальной крови достигается дыханием увлажненного кислорода, в тяжелых случаях показана интубация трахеи и ИВЛ.
Гипертонический криз с острым коронарным синдромом. Препаратом выбора является в/в инфузия нитроглицерина (5-200 мкг/мин). Нитропруссид натрия при ишемии миокарда использовать нежелательно.
Расслаивающая аневризма аорты. Пропранолол 1-3 мг или верапамил 5 мг в/в стр., нитроглицерин в/в, морфин.
Перечень основных медикаментов:
- *нифедипин 10-20 мг, табл.
- *эналаприл 1,25 мг/1 мл, амп.
- каптоприл 25-50 мг, табл.
- *фуросемид 0,5-1 мг/кг, амп.
- *нитроглицерин 0,0005 г, табл., 0,1% амп.
Перечень дополнительных медикаментов:
- клонидин 0,15 мг, табл.
- *морфин 1 % 1 мл, амп.
- *верапамил 5 мг, амп.
- дыхание увлажненным кислородом.
Читайте также:
