Грибковая инфекция костей и суставов - лучевая диагностика
Добавил пользователь Alex Обновлено: 30.01.2026
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Микоз: причины появления, симптомы, диагностика и способы лечения.
Определение
Микозы являются инфекционными заболеваниями, вызываемыми паразитическими грибками. Патогенные грибы широко распространены в окружающей среде (они присутствуют на растениях, одежде, предметах домашнего обихода, в почве). Прямой путь передачи инфекции имеет место при контакте с больным человеком, непрямой — при соприкосновении с различными вещами и предметами, бывшими в употреблении у больных. В редких случаях источником заражения может стать уличное или домашнее животное, чаще всего кошка. В просторечии такое заболевание именуют «лишаем».
Причины появления микоза
Споры грибков способны попасть на нашу кожу и в подкожную клетчатку разными способами – через слизистую оболочку глаз или рта, верхних дыхательных путей, через различные микротравмы, раны, трещины, опрелости, язвочки.
По экспертным оценкам 15–30% всего населения земного шара страдают от грибковых заболеваний.
Одним из факторов, провоцирующих развитие микоза, является иммунодефицит – снижение защитных сил организма. Микозы способны поражать различные участки кожи (стоп, ног, кистей, рук, головы, туловища) и ее придатки (волосы, ногти), наружные половые органы, слизистые оболочки, легкие, пищевод. Длительность инкубационного периода зависит от вида возбудителя, его вирулентности и локализации процесса. Заболевание может приобретать хроническое течение с периодами обострения.
Причины, которые часто способствуют развитию грибковых заболеваний:
- иммунодефицит, например, вызванный ВИЧ или онкопроцессом, связанный с беременностью или пожилым возрастом пациента;
- бесконтрольный прием антибиотиков, кортикостероидов, иммунодепрессантов и цитостатиков;
- нарушения кровоснабжения верхних и нижних конечностей, например, варикоз, эндартериит;
- хронические заболевания обмена веществ: сахарный диабет, ожирение, гипотиреоз.
- лимфома, лейкемия, другие гематоонкологические заболевания;
- гипергидроз (повышенная потливость);
- ношение тесной резиновой или синтетической обуви/одежды;
- использование чужой обуви, туалетных принадлежностей, полотенец;
- выполнение маникюра/педикюра нестерильными инструментами.
Классификация заболевания
I. Кератомикозы — характеризуются поражением рогового слоя эпидермиса, протекают без каких-либо субъективных ощущений и воспаления, не затрагивают придатки кожи:
- разноцветный лишай,
- узловатая трихоспория (пьедра).
- эпидермофития паховая,
- руброфития (микоз, обусловленный красным трихофитоном),
- эпидермофития стоп (микоз, обусловленный интердигитальным трихофитоном);
- трихофития (антропонозная, зоонозная);
- микроспория (антропонозная, зоонозная);
- фавус (парша).
- поверхностный кандидоз слизистых оболочек, кожи, ногтевых валиков и ногтей;
- хронический генерализованный (гранулематозный) кандидоз;
- висцеральный кандидоз различных органов.
V. Псевдомикозы (эритразма, подмышечный трихомикоз, актиномикоз, микромоноспороз, мицетомы, нокардиоз) – вызывают микроорганизмы, занимающие промежуточное место между грибами и бактериями.
Некоторыми грибковыми заболеваниями (поверхностной трихофитией, микроспорией и др.) болеют преимущественно дети дошкольного и школьного возраста, другими (эпидермофитией, рубромикозом, глубокими системными микозами и др.) — преимущественно взрослые.
В подавляющем большинстве случаев разновидности микозов называются по имени возбудителя: трихофитон вызывает трихофитию, микроспорум – микроспорию. Различаются они по характерным зонам поражения.
Нередко встречаются полимикозы — одновременное существование 2-3 и более грибковых заболеваний у одного больного.
Симптомы микоза
На протяжении инкубационного периода микозы никак не дают о себе знать. Чуть позже активное негативное воздействие грибков проявляется различными способами в зависимости от локализации инфекции и вызвавших ее микроорганизмов.
К наиболее часто встречающейся симптоматике относятся:
- шелушение отдельных участков кожного покрова;
- зуд;
- формирование пузырьков, сыпи, красных пятен;
- опрелости и раздражения в складках кожи;
- отслаивание дермы между пальцами верхних и нижних конечностей;
- утолщение и расслаивание ногтевой пластины, появление на ней желтоватых или темных пятен.
В зависимости от локализации поражения отмечаются характерные признаки.
Кератомикозы. Патогены размножаются в фолликулах волос, в эпидермальном слое кожи. Кератомикозы вызывают шелушение, изменение цвета патологических участков.
Дерматофитии. Очаги чаще всего расположены на стопах ног, на волосистой части головы. Дерматофитии сопровождаются сухостью кожи, зудом, алопецией (выпадением волос).
Кандидоз. Симптомы грибкового заболевания проявляются не только на коже, но и на слизистых оболочках. Наиболее частые клинические формы кандидоза:
- Урогенитальный кандидоз (молочница). Характеризуется образованием на гиперемированной слизистой оболочке влагалища или вульвы белого налета. У женщины появляются творожистые выделения с резким рыбьим запахом, возможен зуд, жжение, боль при половом контакте.
- Мочеполовой кандидоз. Проявляется в форме уретрита (воспаления мочеиспускательного канала), цистита (воспаления мочевого пузыря) или цервицита (воспаления канала шейки матки). При мочеполовом кандидозе тоже присутствуют творожистые выделения, зуд и жжение во время мочеиспускания, в редких случаях возможно незначительное повышение температуры тела.
- Кандидоз дыхательных путей – рта, носа, губ, реже легких или бронхов. Патология характеризуется появлением белых пятен на поверхности слизистых. Со временем нарастают зуд, жжение, боль на вдохе или при приеме пищи, поднимается температура тела.
- болезни, вызываемые лучистыми грибами, – актиномикоз, стрептотрихоз. Возбудители поражают центральную нервную систему и легкие. Характерными симптомами являются слабость, кашель (вначале сухой, затем влажный с выделением мокроты, иногда с примесями крови или гноя), ночное потоотделение, периодическое повышение температуры, головная боль, рвота, сонливость;
- инфекции, вызванные плесневыми грибами, – аспергиллез, пенициллез, мукороз – с развитием бронхита/пневмонии/сепсиса;
- болезни, вызываемые другими грибами, – кокцидиомикоз, риноспоридиоз, споротрихоз, гистоплазмоз, эзофагит. Для данных заболеваний характерны следующие общие черты: кашель, повышение температуры тела, рвота, боль в животе, диарея, общая слабость.
Диагностика микоза
Для диагностики микозов используют данные клинической картины, микроскопического и культурального исследования (посева на грибы). Культуральная диагностика микозов основана на выделении возбудителя из исследуемого материала. Сроки культивирования различны для разных видов грибов (от 2-4 дней до 4 недель).
- Общий анализ крови и мочи.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий.
Грибковая инфекция костей и суставов - лучевая диагностика
Мицетома стопы - лучевая диагностика
а) Терминология:
• Мицетома; эумицетома (грибковая инфекция); актиномицетома (инфекция, вызванная Actinomyces)
б) Визуализация:
• Множественные узловые образования мягких тканей → эрозии от вдавления и костное искривление → периостальное костеобразование и/или склероз → деструкция кости → сращение костей
• Инвазия в кость:
о Может распространяться вдоль одного пальца (вертикальное распространение)
о Может распространяться с кости на прилегающую кость (горизонтальное распространение)
о Может иметь множественные пути распространения
• Рентгенография:
о Образование (-я) мягких тканей
о Эрозии вдавления на кости, могут быть обширными и создавать картину «талого снега»
о Кости становятся изогнутыми, с расширением межкостных промежутков
о На поздних стадиях заболевания визуализируется обширное сращение костей
• МРТ:
о Образования мягких тканей ± некроз; свищи
о Периостальные воспалительные изменения, отек костного мозга
о Описывается признак «точка в круге»; гранулема с высокоинтенсивным сигналом и низким сигналом в центе от грибковых элементов (зерен)
(Слева) Рентгенография в ПЗ проекции: визуализируются большие вдавления вдоль медиального и латерального краев средней трети стопы и обширное сращение костей в межплюсневых, плюсне-предплюсневых и межпредплюсневых суставах. Отмечаются остаточные дефекты, эрозии от вдавления.
(Справа) Сагиттальное Т1ВИ C+ FS МР-И, этот же пациент: обширное внутрикостное усиление и воспалительные изменения мягких тканей. На такой поздней стадии костные изменения преобладают над изменениями мягких тканей. (Слева) Сагиттальное Т1 ВИ: большое образование мягких тканей вдоль подошвенной поверхности стопы. Образование деформирует прилегающие плюсневые кости, которые искривлены. Изменения костного мозга в плюсне указывают на костную инвазию.
(Справа) Сагиттальное Т1 ВИ С+МР-И, этот же пациент: множественные образования мягких тканей и внутрикостные очаги некроза. Были выявлены множественные дренирующие свищи. Отделяемое свищей имело зернистую консистенцию вследствие скопления микроорганизмов.
в) Патология:
• Гранулематозная инфекция, развивающаяся вторично на фоне заражения Actinomyces (60%) или грибком (40%):
о Организмы, обитающие в почве, проникают через повреждения кожных покровов, вторгаются в глубокие мягкие ткани, затем в кость
г) Клинические особенности:
• М>Ж, соотношение 5:1; наиболее часто в возрасте 20-40 лет
• Единичные/множественные образование(-я) костной ткани могут привести к выраженной деформации
• Безболезненное, медленно прогрессирующее заболевание
• Лечение: антибиотикотерапия на ранних стадиях; на поздних стадиях требует агрессивной хирургической резекции, при большом проценте повреждения тканей требуется ампутация
а) Визуализация:
• Грибковый остеомиелит: аппендикулярный скелет:
о Два типа: инфильтрирующее разрушение или очаговое литическое поражение с четким контуром; ± склерозированные края; ± периостит; ограниченный остеопороз
о Ограниченные реактивные изменения вследствие гнойного процесса
о Может поражать суставы, если развивается в концевом отделе трубчатой кости
• Грибковый остеомиелит: осевые кости:
о Обширная флегмона мягких тканей ± абсцесс
о Распространение вдоль передней продольной связки приводит к множественным фрагментированным уровням поражения
о Кокцидиомикоз: сохранение межпозвонкового диска - отличительный признак, относящийся к любому другому спондилиту
о Бластомикоз: разрушение ребер
• Грибковый септический артрит:
о Сужение суставной щели, очаги разрушения с четким контуром, ограниченный остеопороз
о Споротрихоз: септический артрит >> остеомиелит
(Слева) Рентгенография локтевого сустава в ПЗ проекции: литический очаг с четким контуром в средней части зоны надмыщелка, биопсия доказала бластомикоз. Очаг имеет четкие контуры, края не склерозированы, с периоститом или склеротической костной реакцией.
(Справа) Рентгенография в ЗП проекции: пациент с септическим артритом, вызванным споротрихозом. Отмечается значительное сужение лучезапястного канала, с несколькими очагами деструкции с четким контуром. В отличие от других грибковых инфекций, споротрихоз чаще приводит к септическому артриту, чем к остеомиелиту. (Слева) Фронтальная Т2ВИ МР-И при диссеминированном кокцидиомикозе: многоуровневое вовлечение позвоночника и обширная паравертебральная флегмона. Обращает на себя внимание объем распространения и относительная сохранность межпозвонковых дисков.
(Справа) Рентгенография в ПЗ проекции, выполненная у взрослого пациента с кандидозным септическим артритом после операции на передней крестообразной связке пять лет назад: определяются истончение хряща, краевые эрозии большеберцовой кости и деминерализация. Аспирация доказала наличие активной инфекции, несмотря на два года лечения. Характерна малая степень реактивных изменений.
б) Дифференциальная диагностика:
• Туберкулез: может быть неотличим от очага грибкового поражения:
о Может быть более деструктивным, с нечеткими краями
о Остеопороз является важным признаком
о Разрушение межпозвонковых дисков более выражено, чем при кокцидиомикозе, но менее, чем при гнойном поражении
в) Патология:
• Почвенные микроорганизмы чаще всего проникают через легкие: Actinomyces, Aspergillus, Blastomyces, Coccidioides, Cryptococcus, Sporothix
г) Клинические особенности:
• Часто на фоне иммунной недостаточности или сахарного диабета
• Часто ошибочно устанавливается диагноз злокачественного новообразования
• Часто сопутствует заболевание легких
• Часто возникают поражения кожных покровов, свищи
• Лечение: хирургическая обработка, противогрибковая терапия
Кости при лепре - лучевая диагностика
а) Терминология:
• Синонимы: болезнь Гансена
• Определения: хроническая инфекция вызванная Mycobacterium leprae, которая имеет две фазы:
о Первоначальное инфекционное поражение, приводящее к клеточной иммунной реакции, которая вызывает повреждение нервной системы
о Вторичное поражение: костная деструкция, развивающаяся вторично вследствие периферической нейропатии
• Нервы, которые поражаются наиболее часто: локтевой и малоберцовый
• Вовлечение костей: кости пальцев (кисти и/или стопы), голеностопные суставы, лучезапястные суставы
• Рентгенологические признаки:
о Нейропатический акроостеолизис, может быть сильно выраженным и вовлекать большой объем костной ткани, помимо дистальных фаланг (20-70% случаев госпитализации)
о Остатки периферической кости могут иметь очень острый или тупой угол
о Нейрогенная артропатия лучезапястного или голеностопного сустава
о Периостит, остеомиелит (редко; 3-5% случаев госпитализации)
о Риск возникновения вторичной инфекции и снижения проприоцептивной чувствительности
о Кальцификация нервов, считается патогномоничным признаком (редко встречается)
• МР-признаки поражения нервной системы:
о Гипертрофия нервов
о Яркость нервов в режиме STIR, усиление
• МР-признаки поражения других тканей:
о Неспецифические признаки патологической сетчатости в подкожной жировой клетчатке
о Необходимо искать признаки остеомиелита и периневральных абсцессов
• УЗИ помогает выявить воспаление нервов:
о Повышение васкуляризации
о Изменение эхострукгуры, увеличение
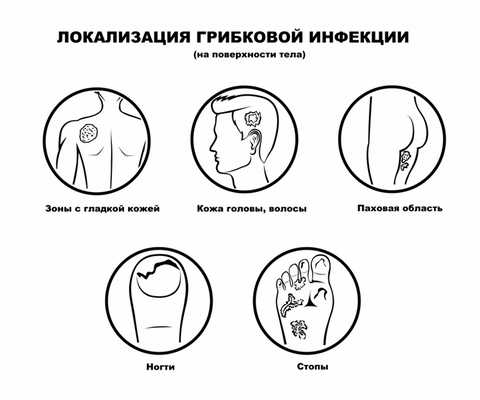
(Слева) Рентгенография в ПЗ проекции, выполненная у пациента с лепрой: разрушение плюсневых костей выражено значительно больше, чем дистальных фаланг. Этот случай не соответствует другим причинам акроостеолизиса, делая лепру наиболее вероятным диагнозом, что и было доказано.
(Справа) Рентгенография в ЗП проекции: выраженный акроостеолизис, большая часть фаланг разрушена. Кроме того, отмечается линейная кальцификация в зоне нерва пальца. Эта комбинация признаков патогномонична для лепры.
в) Дифференциальная диагностика:
• Термическая травма, ожоги:
о Контрактура, акроостеолиз ± кальцификация
• Прогрессирующий системный склероз:
о Акроостеолиз ± кальцификация
• Сахарный диабет:
о Нейрогенная артропатия, инфекция, кальцификация сосудов
• Болезнь Леша-Нихана:
о Задержка темпов моторного развития, деструкция пальцев
г) Патология:
• Манифестация зависит от индивидуального ответа организма
• Выраженная клеточная иммунная реакция: туберкулоидная форма:
о Отграниченные асимметричные очаги поражения кожи и нервов, которые содержат небольшое количество возбудителя
• Минимальная клеточная иммунная реакция: лепроматозная форма:
о Обширные симметричные очаги поражения кожи; большое количество возбудителя
д) Клинические особенности:
• Проявления:
о Безболезненные кожные папулы, сопровождающиеся потерей чувствительности
о Потеря сенсорной и моторной функций, приводящая к травмам и ампутации
о Язвенные дефекты кистей и стоп
о Атрофия и мышечная слабость
о Повисшая стопа, когтеобразная кисть
о Разрушение хряща носа
о Поражение глаз
о Утолщение кожи
• Возраст: пик заболеваемости в детском возрасте • Пол: мужчины > женщины (1,5:1)
• Эпидемиология: 500000-700000 новых случаев в мире в год:
о 150 случаев в год диагностируют в США
• Течение и прогноз:
о Большая часть людей при столкновении с возбудителем лепры не заболевает
о 33% вновь диагностированных случаев проявляют признаки нарушения функции нервной проводимости
о Сохранение функций нервов является неотложной задачей в случаях ранней стадии воспаления
Лучевая диагностика грибкового спондилита
а) Определения:
• Инфекции, вызванные неказеозообразующей, кислотоустойчивой или грибковой флорой, развивающиеся главным образом как оппортунистические инфекции у пациентов с иммунодефицитами:
о Поражение позвоночника и паравертебральных мягких тканей обычно вызвано грибковой флорой
б) Лучевая диагностика:
1. Общие характеристики:
• Наиболее значимый диагностический признак:
о Деструкция позвонков ± поражение межпозвонковых дисков, эпидурального пространства и паравертебральных тканей
• Морфология:
о Диффузное > локальное поражение, дольчатый характер очагов
о Сохранение межпозвонковых дисков, одномоментное поражение нескольких позвонков, распространение процесса в спинномозговой канал, формирование абсцессов в толще мышц позволяют заподозрить актиномикоз
2. Рентгенография при грибковом спондилите:
• Смешанные литические и склеротические очаги поражения в телах позвонков
3. КТ при грибковом спондилите:
• Бесконтрастная КТ:
о Смешанные литические и склеротические очаги поражения в телах позвонков
о Деструкция позвонков → деформация позвоночника
4. МРТ при грибковом спондилите:
• ± паравертебральный мягкотканный компонент, эпидуральная флегмона
• ± поражение межпозвонкового диска:
о При актиномикозе межпозвонковые диски обычно сохраняются
5. Рекомендации по визуализации:
• Наиболее оптимальный метод диагностики:
о Многоплоскостная МРТ с контрастным усилением позвоночника целиком для оценки протяженности патологического процесса
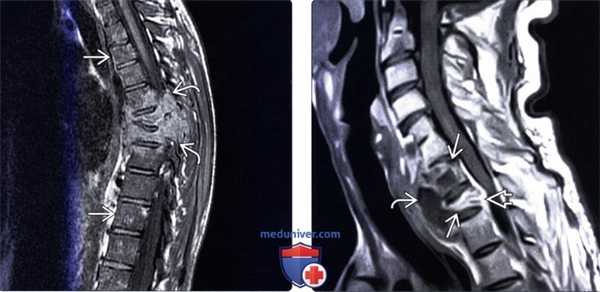
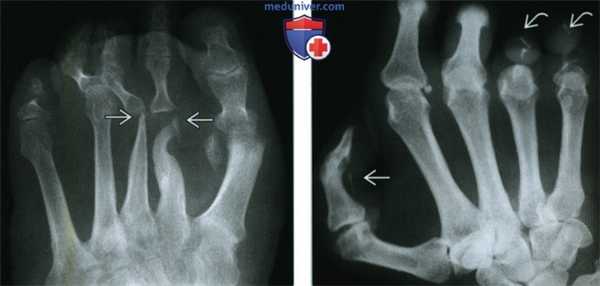
(Слева) Диффузное патологическое снижение интенсивности Т1-сигнала (кокцидиомикоз) отражает диффузную анемию и гиперплазию ± инфильтрацию костного мозга. Обратите внимание на деструкцию тел и задних элементов среднегрудных позвонков с распространением процесса на паравертебральные ткани и сохранением межпозвонковых дисков.
(Справа) Сагиттальный срез, Т1-ВИ с КУ (кокцидиомикоз: превертебральный абсцесс, характеризующийся периферическим контрастным усилением сигнала, на фоне хронического течения инфекционного процесса. Тела С7 и Т1 позвонков разрушены, при этом межпозвонковые диски относительно сохранны, в вентральной части эпидурального пространства определяется флегмона.
в) Дифференциальная диагностика:
1. Пиогенный спондилит:
• Гипоинтенсивность Т1-сигнала костного мозга без четких границ, нарушение целостности обеих смежных с пораженным диском замыкательных пластинок
2. Гранулематозный спондилит:
• Туберкулез: выраженная кифотическая деформация позвонков на фоне относительной сохранности межпозвонковых дисков, массивные паравертебральные абсцессы
• Бруцеллез: эпифизит передне-верхнего угла тела L4 с сакроилии-том, поражение межпозвонковых дисков, массивные паравертебральные абсцессы
г) Патология. Общие характеристики:
• Этиология:
о Гематогенное распространение инфекции или прямая инокуляция возбудителя из окружающих мягких тканей
о Кокцидиомикоз, бластомикоз, инвазивный аспергиллез, кандидоз, криптококкоз:
- Грибковая ± сопутствующая бактериальная инфекция
о По сравнению с бактериальными инфекциями встречается нечасто
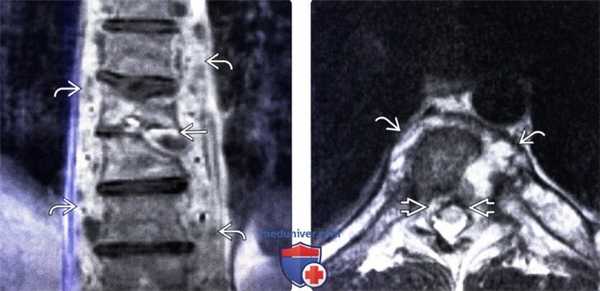
(Слева) Фронтальный срез, Т1-ВИ с КУ (бластомикоз): сужение и деструкция межпозвонкового диска грудного отдела позвоночника, патологические изменения сигнала костного мозга тел позвонков и компрессионный перелом позвонка. Видны распространенные флегмонозные изменения паравертебральных тканей и гетерогенное контрастное усиление сигнала патологически измененного межпозвонкового диска.
(Справа) Аксиальный срез, Т2-ВИ (бластомикоз): гиперинтенсивная паравертебральная флегмона. Объемное образование в вентральном отделе эпидурального пространства несколько оттесняет спинной M03г патологического изменения сигнала спинного мозга не отмечается.
д) Клинические вопросы:
1. Клиническая картина грибкового спондилита:
• Наиболее распространенные симптомы/признаки:
о Боль в шее/спине
о Бластомикоз, актиномикоз: первичным очагом поражения являются легкие (пневмония):
- Поражения костей и суставов встречаются у 1/4-1/2 всех пациентов с внелегочными очагами инфекции
- Поражение костей развивается посредством гематогенной диссеминации возбудителя либо путем прямой инокуляции из близлежащего очага
• Другие симптомы/признаки:
о Обнаружение в сыворотке крови (J-D-глюкана (тест-система Glucatell)
о Окончательный диагноз → КОН-тест (гидроксид калия), полимеразная цепная реакция (ПЦР)
2. Демография:
• Эпидемиология:
о Факторы риска: иммуносупрессия, сахарный диабет, гемодиализ, прием глюкокортикоидов, химиотерапия при онкологических заболеваниях, недостаточное питание
о Прямая инокуляция возбудителя при травмах, локальное распространение патологического процесса, ятрогенное инфицирование при люмбальной пункции, нуклеопластике
3. Течение заболевания и прогноз:
• Длительная задержка с назначением противогрибковой терапии характеризуется менее благоприятными исходами лечения:
о У большинства пациентов, специфическое лечение которым назначено с задержкой > 60 дней, развивается моторный дефицит, полного регресса которого не наступает
• Клиническое течение и прогноз при послеоперационном грибковом спондилодисците аналогичны таковым при послеоперационных пиогенных спондилодисцитах
4. Лечение грибкового спондилита:
• Агрессивная противогрибковая терапия
о Препараты выбора при бластомикозе: итраконазол, амфотерицин В
о Эффективность проводимой терапии → разрешение болевого синдрома, может наблюдаться формирование спонтанного костного блока позвонков
• Дренирование абсцесса, спондилодез, задняя стабилизация позвоночника, реконструктивные вмешательства при деформациях позвоночника:
о Декомпрессия ± стабилизация → показаны пациентам, не отвечающим на проводимую антимикробную терапию
- → прогрессирование тяжелого неврологического дефицита, деформация позвоночника или нестабильность
е) Диагностический поиск. Помните:
• При включении в дифференциально-диагностический ряд на основании данных лучевых методов исследования туберкулеза всегда необходимо исключать и грибковую природу поражения
• Смешанные литические и склеротические очаги поражения в телах позвонков
ж) Список использованной литературы:
1. Bakhsh WR et al: Mycobacterium kansasii infection of the spine in a patient with sarcoidosis: a case report and literature review, J Surg Orthop Adv. 23(3):162-5, 2014
2. Raj KA et al: A rare case of spontaneous Aspergillus spondylodiscitis with epidural abscess in a 45-year-old immunocompetent female. J Craniovertebr Junction Spine. 4(2):82-4, 2013
3. AsanoT et al: Fungal thoracic Spondylodiskitis in an immunocompetent 14-year-old girl. J Nippon Med Sch. 76(5):265-7, 2009
Читайте также:
