Хирургическая анатомия артерий и вен уха
Добавил пользователь Skiper Обновлено: 27.01.2026
Поражение сосудов шеи (прецеребральных отделов артерий головного мозга).
Брахиоцефальные артерии (БЦА) – это магистральные сосуды организма. К БЦА относятся:
- брахиоцефальный ствол,
- общая сонная артерия (делится на внутреннюю и наружную артерии)
- подключичные артерии,
- позвоночные артерии.
Анатомия позвоночных артерий часто индивидуальна. Внутренние сонные и позвоночные артерии (они же прецеребральные отделы артерий головного мозга) после проникновения внутрь черепа образуют Виллизиев круг. Это анатомическое образование призвано обеспечивать равномерное распределение крови по всем отделам головного мозга.
Проблема в том, что анатомия Вилизиевого круга также вариабельна и более чем у 20% людей европейской популяции круг разомкнут. При такой особенности анатомии достаточно прекращения кровообращения даже в одной из артерий для развития инсульта (гибель ткани мозга).
Однако, подавляющее число ишемических инсультов эмбологенного характера. Это означает, что причиной недуга является засорение артерий мозга материальными объектами.
Эмболию могут вызывать тромбы из полостей сердца (при его патологии), но чаще всего – это фрагменты распадающихся атеросклеротических бляшек из сонных артерий и зоны деления общей сонной артерии на внутреннюю и наружную (зона бифуркации). Именно зона бифуркации - типичное место для возникновения и развития атеросклеротической бляшки.
Бляшки, в свою очередь подразделяются на различные типы и классифицируются по степени сужения сосуда. Наиболее опасными являются эмбологенный бляшки – то есть те, которые в любой момент могут разрушиться и все их содержимое мгновенно закупорит множество артерий головного мозга и вызовет инсульт.
Предвестниками инсульта могут быть:
- головная боль;
- головокружение;
- онемение половины тела;
- нарушения зрения;
- затруднения при формулировании мыслей.
- нарушение артикуляции
- нарушения в тонких функциях кистей рук (например, при письме)
- затруднения при ходьбе и т.д.
Очень часто инсульт возникает без каких либо предвестников. Именно поэтому ультразвуковая диагностика артерий шеи (триплексное, дуплексное сканирование) совершенно необходимая процедура для мужчин и женщин после 40-50 лет.
Ангиохирурги СПБ больницы РАН используют различные методы лечения атеросклероза БЦС, в случае сонных артерий – это прежде всего каротидная эндартерэктомия - радикальное оперативное лечение, позволяющее извлечь бляшку и восстановить целостность стенки сосуда.
Операция проводится по методике обеспечивающей максимально возможную степень защиты головного мозга и микрохирургическое восстановление артерии.
На сегодняшний день каротидная эндартерэктомия дает наиболее стойкие положительные результаты на отдаленных периодах наблюдения – от 5 до 20~25 лет. Именно поэтому в странах с развитой медициной каротидная эндартерэктомия является основным методом лечения данной патологии.
Для других зон поражения в СПб больнице РАН проводятся трансплантации артерий и шунтирующие операции.
Получить консультацию специалистов и узнать подробности можно через контакт-центр 323 45 35
Хирургическая анатомия артерий и вен уха
Хирургическая анатомия артерий и вен уха
а) Артерии височной кости. Внутренняя сонная артерия входит в височную кость через наружное отверстие сонной артерии, находящееся сразу кпереди и медиальнее шиловидного отростка. Поднимаясь в свой межкаменистый сегмент, она проходит сначала кпереди от барабанной полости и улитки, а затем сгибается («колено») и проходит медиальнее евстахиевой трубы и книзу, а также медиальне полуканала мышцы, напрягающей барабанную перепонку.
Артерия поднимается для выхода из височной кости через внутреннее сонное отверстие. На всем внутрикаменистом пути ее сопровождают венозное и нервное (симпатическое) сплетения. Костная оболочка, защищающая артерию, тонкая (часто меньше 0,5 мм в толщину) и может отсутствовать в 6% случаев. При хронических средних отитах или холестеатомах для предотвращения повреждения внутренней сонной артерии необходима бережная дисекция по медиальной стенке евстахиевой трубы.
При аномальном развитии сонной артерии она может располагаться латеральнее и кзади от преддверной линии (вертикальной линии через латеральную часть преддверия в венечной плоскости).
Передняя нижняя мозжечковая артерия (ПНМА) часто вытягивается в петлю в ВСК. Роль такой петли в генерации симптомов, таких как звон в ушах и головокружение, спорна. Разрушение ПНМА вызывает геморрагию и инфаркт лабиринта и ствола мозга.
Рассечение основания черепа, справа. Выполнено радикальное иссечение сосцевидного отростка и рассечение шеи.
Сигмовидный синус и внутренняя сонная артерия (ВСА) отпрепарированы и частично удалена улитка.
Лицевой нерв смещен кпереди, и нижние черепные видны между ВСА и внутренней яремной веной. Дальнейшее препарирование, евстахиева труба удалена, открыта внутренняя сонная артерия.
б) Вены височной кости. Тремя главными синусами височной кости являются сигмовидный (часть латерального венозного синуса), верхний каменистый и нижний каменистый. Латеральный венозный синус занимает S-образную борозду на задней части сосцевидной части — отсюда название «сигмовидный», так как он протягивается от поперечного синуса к внутренней яремной вене. Эта дренажная система на правой стороне больше чем на левой в 75% случаев. Угол между сигмовидным синусом/твердой оболочкой задней черепной ямки и твердой оболочкой средней черепной ямки известен как угол Чителли.
Верхний каменистый синус отводит кровь из кавернозного синуса в латеральный венозный синус, так как он идет в верхней каменистой борозде в месте соединения дуральных пластинок задней и средней черепных ямок. Нижний каменистый синус проходит по линии каменисто-затылочного шва. Он отводит кровь из кавернозного синуса в яремную луковицу.
Паутинные грануляции (пахионовы грануляции) — проекции паутинной оболочки в венозные синусы и венозные лакуны являются вытяжениями подпаутинного пространства. Паутинные грануляции могут выглядеть вытянутыми из паутинной оболочки средней и задней черепных ямок в расположенные рядом воздухоносные клетки сосцевидного отростка. Gacek связал паутинные грануляции с приобретенными спонтанными истечениями из уха спинномозговой жидкости.
Яремная вена помещена между сигмовидным синусом и внутренней яремной веной; в отличие от тонкой стенки сигмовидного синуса, довольно легко сокращающегося биполярным прижиганием, тонкая стенка луковицы не реагирует и склонна к разрывам от манипуляций. Венозное кровотечение от разрыва или надрезаннго сигмовидного синуса можно контролировать с помощью давления через большую площадь желатиновой губки (Gelfoam), прижатой нейрохирургическим тампоном; несколько минут спустя кровотечение останавливается, тампон может быть безопасно извлечен и, оставив Gelfoam на месте, операцию можно возобновить.
Яремная луковица показывает значительную вариабельность своего местоположения относительно лицевого нерва и его вхождения в барабанную полость. Высокая яремная луковица (вытянутая до уровня нижнего барабанного кольца или выше него) была описана в 3,5-5% изученных образцов височной кости и может встречаться более часто на правой стороне. Ее костное покрытие очень тонкое — лишь 0,1-0,3 мм. Альтернативное определение высокого стояния яремной луковицы включает ее прохождение примерно на 2 мм или меньше по нижней поверхности внутреннего слухового канала (ВСК).
Используя это толкование, одно исследование сообщает, что 2/3 височных костей индивидов старше шести лет содержат высокую яремную луковицу.
Высокая яремная луковица может имитировать сосудистые сплетения среднего уха, например glomus tympanicum, и может быть источником кровотечений при введении тимпаностомической трубки. Яремная луковица, достигающая высоты верхней части ВСК, была случайно обнаружена в ходе операции вестибулярной шванномы задней черепной ямки, яремный дивертикул был вовлечен как причина симптомов по типу болезни Меньера.
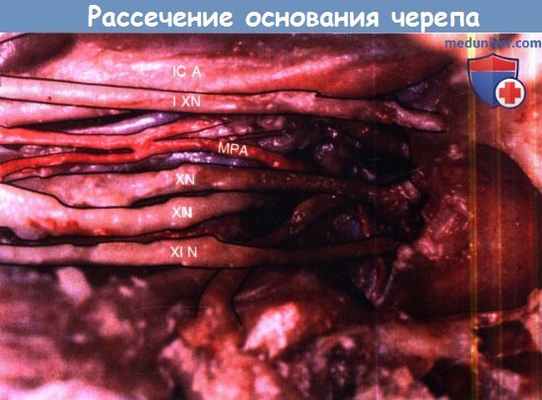
Рассечение левого основания черепа.
Удаление внутренней яремной вены и яремной луковицы показывает выход нижних черепных нервов из задней ямки.
(ICA = внутренняя сонная артерия; IXN = языкоглоточный нерв; XN = блуждающий нерв;
XIN = добавочный спинномозговой нерв; XIIN = подъязычный нерв; MРА = задняя менингеальная артерия).
в) Кровеносные сосуды среднего уха. Нижняя барабанная артерия — это ветвь восходящей глоточной артерии (из наружной сонной артерии). Она пересекает нижний барабанный каналец с нервом Якобсона. Нижняя барабанная артерия — важный артериальный источник снабжения барабанных параганглиом.
Несколько ветвей от наружной сонной артерии входят в анастомотическую сеть барабанной полости, включая следующие артерии: переднюю барабанную, глубокую ушную, сосцевидную, шилососцевидную, поверхностную каменистую и трубную.
г) Лабиринтовые сосуды. Основной объем кровоснабжения мембранозного лабиринта обеспечивается лабиринтовой артерией, ветвью ПНМА. Поддуговая артерия отходит как ветвь лабиринтовой артерии или — ПНМА, или как множество ветвей; она проходит внутри арки верхнего полукружного канальца.
д) Сосуды лицевого нерва. Лицевой нерв имеет внутреннюю и наружную сосудистую системы. Наружная сосудистая система состоит из ПНМА, обеспечивающей внутричерепной сегмент VII черепно-мозгового нерва; артерии лабиринта, обеспечивающей внутриканальцевый сегмент; поверхностной каменистой артерии, которая снабжает коленчатый ганглий и верхнюю часть сосцевидного сегмента лицевого нерва; и шилососцевидной артерии, которая снабжает нижний сосцевидный сегмент нерва.
Предполагается, что внутренняя сеть, проходящая с нервом, обычно более бедно развита в его лабиринтовом сегменте, по сравнению с барабанным и сосцевидным сегментами.
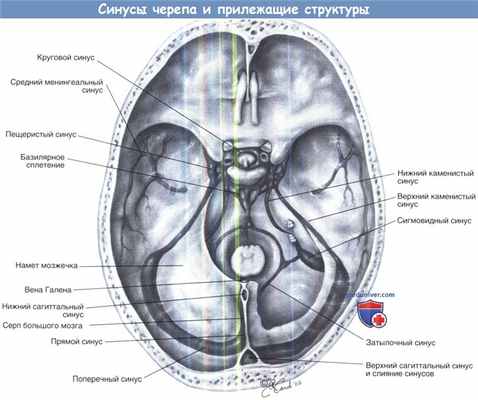
Череп открыт и его содержимое извлечено для того, чтобы обнажить синусы и прилежащие структуры.
Видео анатомия и топография синусов твердой мозговой оболочки
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
«Классическая» каротидная эндартерэктомия
Операция каротидной эндартерэктомии должна обязательно выполняться с интраоперационным контролем толерантности больного к прекращению кровотока по сонной артерии. Для этого можно оперировать больного под местной анестезией или применять специальные методы контроля при операции под наркозом.
В нашем отделении стандартно используются два метода контроля за гемодинамикой, если операция выполняется под наркозом. Первый – метод прямого измерения ретроградного давления в общей сонной артерии. Перед измерением давления больному вводится внутривенно 5000 ЕД гепарина. Перед пережатием сонной артерии необходимо проконтролировать уровень системного артериального давления; нужно обратить внимание на некоторые детали. Прежде всего, следует ориентироваться не на АД, зафиксированное у больного в операционной, а на обычный для него уровень артериального давления. Если больной нормотоник, то целесообразно, чтобы АД в это время было на 20–30 мм.рт.ст. выше исходного. Если больной обычно имеет повышенное артериальное давление, особенно важно, чтобы в это время операции оно было на дооперационном уровне, а не нормальным.
Для повышения артериального давления можно использовать микродозы мезатона.
При пробе на толерантность пережимают наружную и общую сонные артерии. Пункцию общей сонной артерии производят на 2–4 см проксимальнее бифуркации сонной артерии, там, где пальпаторно нет «основной» бляшки, чтобы избежать эмболии при пункции артерии.
Больной считается толерантным к пережатию сонной артерии, если индекс ретроградного давления (отношение ретроградного давления к систолическому артериальному давлению) не меньше 0,4. При этом ретроградное давление должно быть выше 50 мм.рт.ст. и лучше, чтобы сохранились хотя бы небольшие пульсовые колебания кривой давления на экране монитора.
При проведении пробы необходимо проследить гемодинамику в течение 2–3 минут.
Вторым методом контроля является транскраниальная допплерография (ТКД) с определением скорости кровотока по средней мозговой артерии. Критическим уровнем считается показатель скорости кровотока в ней, равный 20 см/сек. Если скорость выше 20 см/сек, больной толерантен к пережатию сонной артерии. Желательно во время операции проводить постоянное мониторирование скорости кровотока по интракраниальным сосудам путем ТКД.
При индексе ретроградного давления в сонной артерии менее 0,4 и скорости кровотока по средней мозговой артерии ниже 20 см/сек операцию необходимо выполнять с использованием внутреннего шунта.
Мы стоим на позиции селективного применения внутреннего шунта только по показаниям, так как его использование может быть связано с опасностью эмболии из-за повреждения бляшки или возможностью расслоения и повреждения внутренней сонной артерии.
При необходимости применения внутреннего шунта после пережатия сонных артерий разрез на общей и внутренней сонной артериях необходимо делать длинным, приблизительно на 1,0–2,0 см проксимальнее и на 0,5–1,0 см дистальнее бляшки. Артерию следует промыть и только после этого ввести за бляшку в свободный просвет внутренней сонной артерии дистальный конец шунта. Из шунта должен появиться кровоток; только после этого проксимальный конец шунта можно вводить в общую сонную артерию. Такая последовательность постановки шунта исключает возможность попадания материальных или воздушных эмболов в мозг. Шунт фиксируется в артерии турникетами. Время как постановки, так и удаления шунта не должно превышать 3 мин.
Контролировать хорошую функцию шунта позволяет мониторирование интракраниального кровотока с помощью ТДК.
Теперь перейдем непосредственно к операции.
Операцию целесообразно выполнять с использованием оптики, в частности, луп с увеличением в 3,5–4,5 раза.
Укладка больного при операциях на сонных артериях имеет определенные особенности. Операционный стол сгибается так, чтобы больной как бы полусидел (головной конец стола приподнят и чуть приподняты ноги). Под спину больного кладется валик, голова больного находится на подушке и повернута в сторону, противоположную операции. Операционное поле внизу ограничивается верхним краем ключицы, вверху границей служит нижняя челюсть, спереди – средняя линия шеи, а сзади – трапециевидная мышца.
Кожный разрез начинают позади мочки уха, от нижнего края сосцевидного отростка, и ведут по внутреннему краю кивательной мышцы до границы между средней и нижней третями шеи. Рассекают подкожно-жировую клетчатку и подкожную мышцу. В верхнем углу поперечно через рану может проходить чувствительный большой ушной нерв, иннервирующий часть ушной раковины и околоушную область сзади. При возможности этот нерв лучше сохранить, однако при необходимости его можно и пересечь. Вскрывают влагалище кивательной мышцы и отделяют последнюю острым путем. Мышцу отводят ранорасширителем и рассекают фасцию. В дальнейшем хорошим ориентиром для обнаружения внутренней сонной артерии служит лицевая вена, идущая поперек раны и впадающая во внутреннюю яремную вену. Эту вену выделяют, пережимают и пересекают, перевязывают и обязательно прошивают. После пересечения лицевой вены отводят ранорасширителем внутреннюю яремную вену кнаружи, обнажая тем самым переднюю поверхность общей сонной артерии. Следует иметь в виду, что в ране может проходить подъязычный нерв, который может пересекать начальные отделы внутренней и наружной сонных артерий. От подъязычного нерва вниз отходит его верхняя ветвь, образующая шейную петлю. Общую сонную артерию выделяют и берут на держалку. Предварительно в область гломуса для предотвращения брадикардии вводят 1,0 мл 0,5%-ного раствора лидокаина. Выделяют и диссектором обходят наружную сонную артерию, которую берут на держалку. Затем выделяют верхнюю щитовидную артерию, под которую подводят провизорную толстую лигатуру для временного ее пережатия. В последнюю очередь выделяют внутреннюю сонную артерию дистально, стараясь не трогать область бифуркации с бляшкой.
Для определения необходимости использования внутреннего шунта измеряют ретроградное артериальное давление в общей сонной артерии и осуществляют контроль линейной скорости кровотока по средней мозговой артерии путем транскраниального допплеровского мониторирования, как описано выше.
Надо не забыть перед пережатием артерий ввести больному внутривенно 5000 ЕД гепарина.
Первой пережимают наружную сонную артерию, затем дистально внутреннюю и в последнюю очередь общую сонную артерию; при этом сосудистый зажим целесообразно накладывать не сверху, а по артерии снаружи внутрь. Это дает возможность при переводе зажима в вертикальное положение вывести латеральную стенку общей сонной артерии вверх, что удобно для последующего разреза артерии.
Пережав все артерии, можно, если это необходимо, продолжить мобилизацию бифуркации и внутренней сонной артерии, не опасаясь эмболии из самой бляшки.
Выделять внутреннюю сонную артерию лучше по ее ходу раскрытыми ножницами, практически не перерезая ткани, а просто рассекая их браншей ножниц.
Если бифуркация сонной артерии расположена высоко, то для дополнительного выделения дистальной части внутренней сонной артерии можно пересечь заднее брюшко двубрюшной мышцы и затылочную артерию, которая отходит от наружной сонной артерии, и перекидывается через внутреннюю сонную артерию и идет назад. Кроме того, иногда приходится перевязывать несколько тонких артерий и вен, идущих к кивательной мышце. Такой прием как осуществление одностороннего переднего подвывиха нижней челюсти практически не используется.
Очень редко (чаще при патологической извитости) приходится использовать "высокий" доступ к внутренней сонной артерии. Основная опасность при этом доступе – повреждение глоточного сплетения, имеющего вид тонкой, нежной паутины. При этом доступе пересекают заднее брюшко двубрюшной мышцы и шилоподъязычную мышцу, лежащую непосредственно над ней.
Чтобы избежать повреждения нервов, мы выделяем единым блоком подъязычный и расположенный выше языкоглоточный нервы и глоточное сплетение, поднимаем их вместе кверху и в туннеле выделяем дальше внутреннюю сонную артерию.
Если этого недостаточно, можно тупым способом выделить основание шиловидного отростка и перекусить его. После его отведения внутренняя сонная артерия становится доступной от устья до входа в череп.
К счастью, у подавляющего большинства больных нет необходимости в использовании высокого доступа.
Для выполнения эндартерэктомии разрез артерии производят по ее наружной поверхности, начиная с общей сонной артерии и переходя на внутреннюю сонную артерию. Разрез начинают на 1,5–2,0 см проксимальнее и оканчивают его за видимым концом бляшки.
Начинать эндартерэктомию следует с общей сонной артерии. Принципиально важно отделить не только бляшку с интимой, но и медию, проводя расслоение стенки субадвентициально на границе с наружной эластической мембраной. Не нужно бояться, что останется только тонкая адвентиция. Производя многие сотни операций, мы ни разу не видели образования истинных аневризм на месте эндартерэктомии.
Для выполнения эндартерэктомии мы используем взятую у стоматологов тонкую плоскую лопаточку – шпатель. В трудных случаях, когда слои артерии разделяются плохо, я использую обычную мышечную иглу, кончиком которой легко начать расслоение стенки. Эндартерэктомию производят в обе стороны по окружности общей сонной артерии. Иногда для удобства стенку артерии можно разделить сзади тонким маленьким диссектором. После отделения интимы и медии по всей окружности артерии ее пересекают циркулярно в проксимальном углу раны артерии. Вслед за этим продолжают эндартерэктомию в дистальном направлении до устья наружной сонной артерии. Для выполнения эндартерэктомии из последней с нее снимают зажим, ослабляют держалку на верхней щитовидной артерии и ассистент пинцетом подает артерию ближе к общей сонной артерии. Этот маневр позволяет хирургу под контролем зрения выполнять эндартерэктомию из наружной сонной артерии на большом протяжении в варианте эверсионной эндартерэктомии. После ее окончания обязательно проверяют проходимость артерии бужом и наличие ретроградного кровотока из нее; удаляются обрывки интимы, если таковые есть.
Только после выполнения эндартерэктомии из наружной сонной артерии переходят на внутреннюю сонную артерию.
Выполняя эндартерэктомию из внутренней сонной артерии, очень важно видеть окончание бляшки. Если окончания бляшки не видно, то артерию обязательно дополнительно рассекают в дистальном направлении, при этом предварительно, если нужно, проводят ее мобилизацию.
Ключевым моментом операции является окончание эндартерэктомии из внутренней сонной артерии. Здесь есть очень важные детали моей техники. Если при выполнении эндартерэктомии из общей и наружной сонных артерий расслоение стенки лопаточкой идет по ходу кровотока в дистальном направлении, то при окончании эндартерэктомии из внутренней сонной артерии лопаточку продвигают в обратном, проксимальном, каудальном направлении. При этом бляшка аккуратно отделяется от неизмененной интимы.
После выполнения эндартерэктомии есть два очень важных элемента операции.
Первый – хирург визуально должен убедиться в прочной фиксации интимы в остающемся участке внутренней сонной артерии и в отсутствии ее флотации. Для контроля за этим мы используем простой прием. Шприцом с физиологическим раствором и толстой иглой мы сильной струей ударяем в стенку артерии. Если есть движущийся участок интимы, его сразу видно, и тогда необходимо дополнительно убрать полоску флотирующей интимы циркулярно или ее участок. Если этот участок артерии виден плохо, то нужно сделать дополнительный разрез артерии. У подавляющего большинства больных удается добиться окончания эндартерэктомии из внутренней сонной артерии, оставив в дистальном направлении плотно фиксированную, не флотирующую интиму.
Казуистически редко, обычно у больных тяжелым диабетом, мне не удавалось закончить эндартерэктомию подобным образом, и тогда для фиксации интимы в дистальном отрезке артерии используется фиксирующий шов обычно нитью 7–0 с завязыванием нити с наружной стороны артерии.
Второй важный элемент операции – удаление всех обрывков интимы и медии на протяжении всей эндартерэктомированной поверхности артерии. Дополнительно мы используем для этого маленький тупфер, удаляя остатки интимы. Иногда пинцетом или москитом удаляем оставшиеся «ленточки» интимы, удаляя их циркулярно по всей окружности артерии. Для контроля за флотирующими, иногда даже нитевидными остатками интимы используем тот же прием – сильную струю жидкости из шприца через толстую иглу.
Этот момент операции, как и вся она, требует тщательности и неторопливости. Только убедившись в прочной фиксации интимы в дистальном отрезке внутренней сонной артерии и в отсутствии флотирующих остатков интимы в зоне эндартерэктомии, можно переходить к последнему этапу операции – закрытию разреза артерии.
Весь мировой и наш многолетний опыт свидетельствует о том, что разрез артерии должен быть закрыт с помощью заплаты, а не прямого шва, ибо лучшие отдаленные результаты имеются при использовании заплаты.
Для заплаты могут быть использованы аутовена или синтетический материал. В настоящее время есть специально сделанные фабрично заплаты для каротидной эндартерэктомии. При использовании заплаты следует обратить внимание на ее ширину. Ее максимальная ширина после наложения швов не должна превышать 5 мм, чтобы в дальнейшем не образовывалось аневризматическое расширение с турбулентным потоком крови.
При вшивании заплаты я использую такой прием: на дистальный угол заплаты накладываю "П"-образный шов нитью пролен 6–0 или 5–0, делая вкол снаружи заплаты и изнутри артерии. При завязывании шва кончик заплаты ложится поверх артерии. Такой шов позволяет приподнять верхнюю стенку артерии и более свободно накладывать последующие стежки обвивного шва.
Обязательным моментом операции является пробное кровопускание из всех артерий – наружной, внутренней и общей сонных – перед окончанием шва. После пробного кровопускания необходимо промыть артерию физиологическим раствором. Только после этого заканчивают и завязывают шов.
Принципиально важен порядок снятия зажимов с артерии. Первым на короткое время снимают зажим с внутренней сонной артерии. После заполнения артерии ретроградным кровотоком внутреннюю сонную артерию вместе с заплатой пережимают повторно у самого ее начала (лучше бульдожкой) с целью предупреждения эмболии. Только после этого снимают зажим с наружней сонной, а затем и с общей сонной артерий. Восстановленный кровоток смывает в наружную сонную артерию возможные сгустки с места эндартерэктомии. Нужно, чтобы прошло несколько пульсовых волн. Только после этого снимают зажим и восстанавливается кровоток по внутренней сонной артерии.
Для контроля за гемостазом важен уровень артериального давления. Целесообразно тупфером удалить сгустки по линии шва заплаты и промыть рану. Мы считаем обязательным использование активного дренажа, который мы вводим через контрапертуру и удаляем на следующий день после операции.
Отдельными швами зашивают подкожную мышцу и затем накладывают швы на кожу.
Каротидная эндартерэктомия должна выполняться опытным сосудистым хирургом тщательно и не спеша, тогда количество осложнений будет минимальным.



ISSN: 1027-6661 (Print)
Ангиология и сосудистая хирургия » созданное автором по имени Покровский Анатолий Владимирович, публикуется на условиях лицензии Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Основано на произведении с /magazine/.
Разрешения, выходящие за рамки данной лицензии, могут быть доступны на странице /contacts/.-->
Российское общество ангиологов и сосудистых хирургов © 2014
115093, Москва, ул. Б.Серпуховская, 27
Хирургическая анатомия артерий и вен уха
Если вас беспокоит головокружение, шум в ушах, "звон" в голове, головные боли, тяжесть, "метеозависимость" и т.д. - это может быть признаком нарушенного, недостаточного кровообращения головного мозга.
В такой ситуации необходимо исследование кровотока в сосудах головного мозга. Самым доступным и информативным методом оценки состояния мозгового кровообращения является ультразвуковое исследование сосудов, которое направлено на выявление препятствий притоку крови к мозгу, как причины заболеваний головного мозга сосудистого характера.
Раньше УЗ-оборудование позволяло проводить исследование сосудов только «вслепую» - без визуализации самого сосуда, лишь по характеру кровотока в нем (используя эффект Допплера, определяли скорость и направление движения потока крови. Этот метод называется «УЗДГ» - «Ультразвуковая допплерография сосудов»).
В настоящее время метод УЗДГ самостоятельно не используется, он входит в состав более современного УЗ-обследования сосудов, которое называется «Дуплексное сканирование сосудов» (ДС сосудов). Некоторые доктора продолжают называть этот метод по-старому: « УЗДГ» . Поэтому существует путаница в названии этого метода УЗ-исследования сосудов.
Термин «Дуплексное сканирование сосудов» означает «двойное сканирование сосудов» и позволяет не только определить характер движения крови по сосудам, используя эффект Допплера (это и есть УЗДГ), но и детально рассмотреть сосуды: определить их размеры, строение сосудистой стенки (которая уплотняется и утолщается при атеросклерозе, утолщается при воспалении сосуда и т.д.); определить ход сосудов (который может быть ровным или извитым вплоть до «петлеобразного»), выявить внутрисосудистые образования – атеросклеротические бляшки, тромбы, создающие препятствие кровотоку.
Современные УЗ-аппараты добавляют к этим двум составляющим исследования, еще и возможность окрашивания сосудов цветом в зависимости от направления кровотока. Поэтому появился термин «Триплексное сканирование сосудов» (то есть тройное сканирование).
Термины «Дуплексное сканирование сосудов», «ДС сосудов», «Триплексное сканирование сосудов», «УЗДГ сосудов» означают одно - ультразвуковое исследование сосудов, которое на современных УЗ-аппаратах проводится в триплексном режиме.
При УЗ-исследовании сосудов, несущих кровь от сердца к головному мозгу, принято выделять два уровня : сосуды шеи и сосуды головного мозга.
Для более достоверной информации о состоянии мозгового кровообращения, необходимо обследовать оба уровня притока крови к головному мозгу, так как « шея-голова» - одно целое: кровоток в артериях шеи – это промежуточный этап движения крови от сердца к мозгу, а кровоток в мозговых сосудах - это окончательный результат. Нарушения кровотока могут быть на любом из этих уровней.
Первый этап УЗ - диагностики - исследование артерий и вен шеи:
- общих сонных артерий и их ветвей (внутренние сонные артерии , - несут кровь к головному мозгу, наружные сонные артерии , - кровоснабжают лицо)
- позвоночных артерий, которые на уровне шеи проходят в поперечных отростках шейных позвонков, и несут кровь к задним отделам головного мозга.
Препятствиями притоку крови к мозгу на уровне шеи могут быть извитости сосудов - врожденные (вплоть до образования сосудом «петли»), или приобретенные (например, неровный извитой ход позвоночных артерий, формирующийся на фоне остеохондроза позвоночника) ; или могут быть сужения артерий - врожденные (узкий диаметр артерии), или приобретенные ( сужения просвета артерий из-за воспаления сосудистой стенки, атеросклеротических бляшек, тромбов, и т.д.. вплоть до полной закупорки просвета артерии). Так же обследуют вены шеи - яремные и позвоночные, для выявления нарушения оттока венозной крови от головного мозга к сердцу.
Второй этап УЗ-диагностики – это исследование артерий и вен головного мозга, которое производится через кости черепа (транскраниально).
Артерии головного мозга являются продолжением артерий шеи на поверхности мозга внутри черепа , и образуют два бассейна кровообращения головного мозга: «Каротидный бассейн» - из конечных ветвей внутренней сонной артерии (УЗ-исследование проводится через височную кость); и «Вертебро-базилярный бассейн» - состоящий из конечных сегментов позвоночных артерий, которые после входа в полость черепа сливаются между собой в основную (или базилярную) артерию мозга (УЗ-обследование проводится через затылочное отверстие).
УЗ-исследование мозговых сосудов выявляет результирующие показатели мозгового кровотока: либо кровоснабжение мозга не нарушено, либо есть нарушения артериального кровотока в том или ином бассейне кровообращения головного мозга (спазм артерий , недостаточный приток крови к мозгу и т.д.) или есть признаки затрудненного оттока венозной крови от мозга (что ведет к повышению внутричерепного давления). Это исследование называется «Транскраниальное ультразвуковое исследование мозговых сосудов», его синонимы: «ТКДГ» «Транскраниальная доплерография».
Поэтому, нельзя исследовать, например, только транскраниально кровоток по сосудам головного мозга, не зная особенностей движения крови по артериям шеи, где могут быть разные препятствия притоку крови к мозгу.
И наоборот – исследование только сосудов шеи будет неполноценным по своей информативности без учета результирующих показателей кровотока в мозговых сосудах.
Проведение УЗ-иследования отдельно артерий шеи, возможно только для прослеживания динамики роста в них атеросклеротических бляшек, выявленных ранее (для своевременного направления пациента к сосудистым хирургам).
Встречаются случаи, когда доктора назначают исследование кровотока только в одном из уровней притока крови к мозгу: либо в сосудах шеи, либо в сосудах головного мозга. Это не правильно.
Возможно это связано с терминологической путаницей в названии метода УЗ-исследования сосудов (продолжают по привычке называть «УЗДГ шеи»).
Или может быть обусловлено недоверием к результатам транскраниального исследования мозгового кровотока , сложившимся в эпоху «слепого» доплеровского обследования мозговых сосудов. Но те времена уже ушли. Современное УЗ - оборудование позволяет четко лоцировать мозговые сосуды и движение крови по ним.
Метод УЗ-исследования сосудов - быстрый, простой, информативный и безопасный для здоровья пациента.
Для уточнения состояния мозгового кровотока необходимо проводить УЗ-исследование сосудов шеи и головного мозга при таких жалобах как:
- головная боль
- головокружение
- шум в ушах, звон в голове
- снижение зрения и слуха
- снижение памяти
- расстройства сна
- эмоциональные расстройства, психо-эмоциональная перегрузка и т.д.
Для профилактики развития инсульта, благодаря выявлению атеросклеротических бляшек в артериях, УЗ-исследование сосудов шеи и головного мозга показано всем пациентам:
- в возрасте старше 40 лет
- с облитерирующим атеросклерозом артерий нижних конечностей
- при ишемической болезни сердца, нарушениях ритма сердца
- при артериальной гипертонии
- сахарном диабете
- заболеваниях почек
- пациентам, перенесшим инсульт, инфаркт миокарда .
Никакие другие исследования, кроме «Дуплексного сканирования сосудов» не дают информацию о функциональном состоянии сосудов головы и шеи, и движении крови по ним. В том числе это исследование не заменяется МРТ или КТ головного мозга (т.к. они характеризуют строение и состояние самой мозговой ткани, и не характеризуют мозговой кровоток). Ультразвуковые исследования сосудов головного мозга , МРТ или КТ головного мозга дополняют друг друга по своей информативности.
В нашем отделении УЗ-диагностику сосудов проводят очень опытные и ответственные специалисты на современном УЗ оборудовании. Кроме исследований сосудов шеи и головного мозга, проводятся исследования артерий и вен верхних и нижних конечностей, артерий почек, сосудов брюшной полости.
Заболевания сонных артерий
Заболевания сонных артерий возникают, когда формирующиеся атеросклеротические бляшки частично или полностью перекрывают их просвет. Сонные артерии это парные сосуды, которые осуществляют кровоснабжение головы и головного мозга.
Сонные артерии это парные сосуды, которые располагаются в области шеи, и обеспечивает приток крови к мозгу.
Сужение просвета сонных артерий за счет формирования и нарастание атеросклеротических бляшек уменьшает объем поступающей крови к головному мозгу и увеличивает риск развития инсульта.
Симптомы
Поскольку атеросклеротическое поражение сонных артерий развивается медленно и часто носит бессимптомный характер, первыми клиническими проявлениями этого заболевания могут стать инсульт (острое нарушение мозгового кровоснабжения - ОНМК) или транзиторная ишемическая атака (ТИА), иногда называемая микроинсультом.
Лечение атеросклеротического поражения сонных артерий обычно включает в себя комплекс мероприятий, таких как изменение образа жизни, медикаментозную терапию и в некоторых случаях хирургическое лечение (открытое оперативное вмешательство или стентирование).
На ранних стадиях атеросклеротическое поражение сонных артерий, как правило, является бессимптомным. Вы и ваш лечащий врач можете не знать о существовании у вас сужения сонной артерии до тех пор, пока не разовьется острое нарушение мозгового кровоснабжения как первое и очень грозное проявление заболевания.
Клинические проявления инсульта или транзиторной ишемической атаки могут включать:
- внезапное чувство онемения или слабость в области лица или конечностей, чаще на одной стороне.
- нарушение речи или ее понимания
- внезапное нарушение зрения одного или обоих глаз
- головокружение или потеря равновесия
- внезапная беспричинная сильная головная боль
При наличии у вас факторов риска развития атеросклеротического поражения сонных артерий необходимо проконсультироваться с врачом. Ваш лечащий врач может назначить обследование с целью уточнения состояния этих сосудов. Даже при отсутствии у вас клинических проявления заболевания, ваш врач может порекомендовать ряд мероприятий, направленных на уменьшение выраженности факторов риска и снижение вероятность развития инсульта.
Срочное обращение за медицинской помощью необходимо, когда у вас возникают симптомы транзиторной ишемической атаки или инсульта.
Даже если продолжительность симптомов небольшая , как правило менее часа, но возможно и дольше, сразу же сообщите о них своему врачу. Появление этих симптомов, свидетельствует о том, что вы перенесли транзиторную ишемическую атаку – кратковременное уменьшение притока крови к головному мозгу. Наличие транзиторных ишемических атак является важнейшим признаком того, что у вас имеется высокий риск развития инсульта, если во время не принять профилактические меры. Своевременный визит к врачу увеличивает ваши шансы на то, что атеросклеротическое поражение сонных артерий будет выявлено и устранено до того, как разовьется острое нарушение мозгового кровоснабжения.
Транзиторная ишемическая атака также может свидетельствовать о уменьшении кровотока и по другим кровеносным сосудам головного мозга. Для уточнения диагноза ваш лечащий врач назначит необходимое обследование.
Убедитесь в том, что Ваши родственники и близкие друзья знают о клинических проявлениях инсульта и о том, что в случае их возникновения очень важно действовать быстро.
Причины
С течение времени стенки сонных артерий могут становиться утолщенными, их просвет сужаться за счет формирования атеросклеротических бляшек, что приводит к уменьшению объема поступающей по ним крови. Атеросклеротические бляшки состоят из скоплений холестерола, кальция, элементов фиброзной ткани и остатков клеток , которые проникают в стенку артерии через микроскопические повреждения внутренней оболочки и формируют атеросклеротическую бляшку в области которой может образоваться кровяной сгусток (тромб).
Нормальные, здоровые сонные артерии, как и другие нормальные артерии , являются мягкими и гибкими и обеспечивают свободное прохождение потока крови. Если вы приложите палец с любой стороны от «Адамова яблока» вы можете ощутить пульсацию сонных артерий. Сонные артерии обеспечивают поступление кислорода и питательных веществ к коре и другим жизненно важным структурам головного мозга.
Факторы риска
Факторами, воздействующими на артерии и повышающими риск повреждения, формирования бляшек и развитие заболеваний, являются:
- Повышенное артериальное давление. Повышенное артериальное давление является важнейшим фактором развития атеросклеротического поражения сонных артерий. Воздействие высокого давления на стенку артерии ослабляет ее и делает более подверженной повреждениям.
- Курение. Никотин раздражает внутреннюю оболочку сосудов, а также способствует учащению ритма сердца и повышению артериального давления.
- Возраст. С возрастом стенка артерий теряет эластичность и приобретает большую подверженность к повреждениям.
- Нарушение соотношения липидов крови. Повышенный уровень холестерина липопротеинов низкой плотности («плохого холестерина»)и высокий уровень триглицеридов способствует формированию атеросклеротических бляшек.
- Сахарный диабет. Диабет не только воздействует на способность контролировать уровень сахара крови, но и на липидный обмен, повышая риск артериальной гипертензии и развития атеросклероза.
- Ожирение. Избыток массы тела увеличивает риск возникновения артериальной гипертензии, атеросклероза и сахарного диабета.
- Наследственность. Наличие у родственников атеросклероза или ишемической болезни сердца значительно увеличивает риск формирования атеросклеротического поражения.
- Малоподвижный образ жизни. Недостаток физической активности вносит свой вклад в развитие артериальной гипертензии, ожирения и сахарного диабета.
Зачастую, перечисленные факторы риска присутствуют в совокупности, тем самым повышая степень риска.
Осложнения
Наиболее опасным осложнением атеросклеротического поражения сонных артерий является инсульт. Существуют различные механизмы увеличения риска инсульта:
- Уменьшение кровотока. Сонные артерии могут настолько сузиться за счет атеросклеротического поражения, что будут неспособны обеспечить адекватное кровоснабжение головного мозга.
- Разрыв атеросклеротической бляшки. Частички атеросклеротической бляшки могут отрываться и попадать с током крови в более мелкие сосуды головного мозга, перекрывая просвет этих артерий и блокируя кровоснабжение той зоны головного мозга, которая питается за счет данного сосуда.
- Образование тромбов. Поверхность некоторых атеросклеротических бляшек может вскрываться с образованием неровной изъязвленной поверхности. Когда это происходит, реакцией организма является привлечение к месту разрыва тромбоцитов и формирование кровяного сгустка (тромба). Крупные тромбы могут частично или полностью перекрывать просвет артерии, тем самым, препятствуя кровотоку и вызывая инсульт.
Последствиями инсульта могут стать формирование очага повреждения головного мозга и нарушение функций органов, в частности параличи конечностей. В тяжелых случаях инсульт может приводить к летальному исходу.
Инсульт или транзиторная ишемическая атака часто являются первыми проявлениями атеросклеротического поражения сонных артерий и относятся к неотложным медицинским состояниям. Если у вас или у ваших близких появились симптомы нарушения кровоснабжения головного мозга, необходимо срочно обратиться за медицинской помощью. Не пытайтесь добраться до стационара самостоятельно.
Симптомы, вызывающие опасение:
- внезапное чувство онемения или слабость в области лица или конечностей, чаще на одной стороне;
- нарушение речи или ее понимания;
- внезапное нарушение зрения одного или обоих глаз;
- головокружение или потеря равновесия;
- внезапная беспричинная сильная головная боль;
Методы диагностики
После сбора анамнеза, выявления факторов риска и характерных симптомов, врач может провести дополнительное обследование, включающее в себя:
- Физикальный осмотр, во время которого врач при помощи фонендоскопа может выявить шум над сонной артерией в области шеи, который свидетельствует о сужении артерии. Врач также может провести неврологический осмотр с оценкой вашего физического и ментального статуса, например, оценит силу в конечностях, возможности запоминания устной речи.
- Ультразвуковое исследование. Наиболее частым неинвазивным методом исследования, позволяющим оценить состояние сонных артерий, является допплеровское ультразвуковое исследование. Это вариант обычного ультразвукового исследования, оценивающий скорость кровотока, давление и способный выявить сужение просвета артерий за счет изменения этих показателей.
- Компьютерная ангиография. Это процедура выполняется с использованием контрастного препарата с целью выделения артериальных сосудов. Препарат вводится внутривенно. Когда он достигает ваших сонных артерий, производится серия снимков области шеи и головного мозга при помощи рентгеновских лучей в разных проекциях.
- Магнитно-резонансная томография. Подобно компьютерной томографии, при помощи этого метода, возможно, визуализировать ткань головного мозга и выявить очаги поражения головного мозга на ранних стадиях или наличие другой патологии.
- Ангиография. Является более «чувствительный» инвазимным методом исследования. Однако, в настоящее время применяется все реже в связи с существующим риском возникновения инсульта во время процедуры. Во время исследования выполняются рентгеновские снимки артериальных сосудов, кровоснабжающих головной мозг, с предварительным внутриартериальным введением контрастного препарата.
Лечение
Целью лечения атеросклеротического поражения сонных артерий является профилактика развития инсульта. Выбор метода лечения зависит от степени сужения просвета артерии.
Незначительно и умеренно выраженные сужения.
При наличии умеренно выраженных сужений сонных артерий для профилактики инсульта может быть достаточно следующих рекомендаций:
- Изменение образа жизни. Изменения в пользу здорового образа жизни могут помочь уменьшить повреждение стенки сонных артерий и замедлить прогрессирование атеросклеротического процесса. Такие изменения включают отказ от курения, снижение массы тела, здоровое питание, уменьшение употребления поваренной соли и регулярные физические нагрузки.
- Лечение сопутствующих хронических заболеваний. Одновременно необходимо проводить лечение таких сопутствующих заболеваний как артериальная гипертензия, ожирение и сахарный диабет.
- Назначение лекарственных препаратов. Врач может назначить вам ежедневный прием аспирина или других дезагрегантных препаратов с целью уменьшения риска тромбообразования. Также может быть рекомендована терапия, направленная на коррекцию артериального давления ( ингибиторы АПФ, бета-блокаторы ) и коррекцию липидного профиля – прием статинов.
Выраженные сужения сонных артерий.
Если имеется выраженное сужение просвета сонной артерии, а особенно в сочетании с уже перенесенной транзиторной ишемической атакой или инсультом в зоне кровоснабжения данной артерии, показано хирургическое лечение , направленное на устранение этого сужения.
Читайте также:
