Хирургическая анатомия диафрагмы - топография
Добавил пользователь Morpheus Обновлено: 27.01.2026
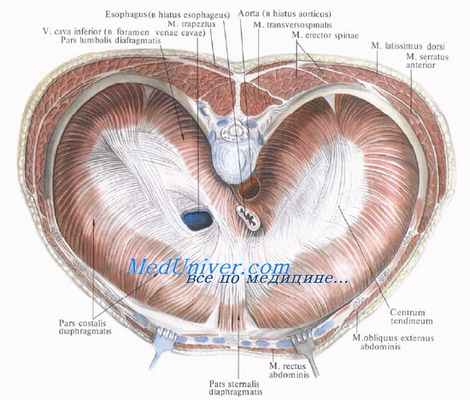
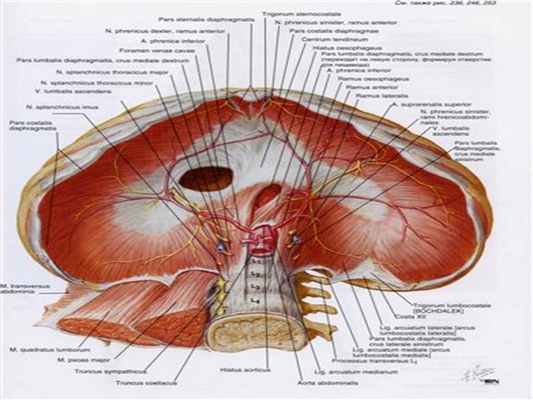
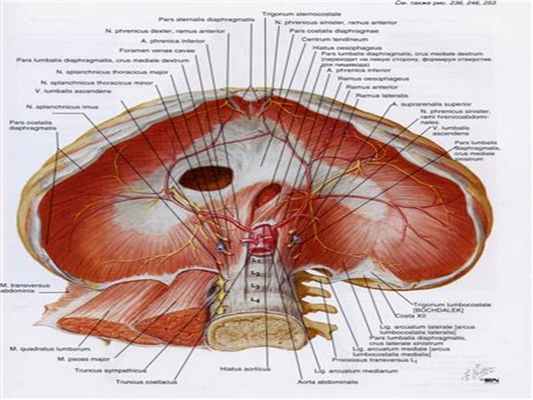
Диафрагма - тонкая мышечно-сухожильная пластинка, формирующая нижнюю стенку грудной полости. Она состоит из трех мышечных частей: поясничной (начинается двумя ножками от поясничных позвонков), реберной и грудинной. Они сходятся в сухожильном центре (рис. 10, цв. вкл.). Между мышечными частями диафрагмы есть «слабые места» - участки без мышечной ткани:
- • пояснично-реберный треугольник (треугольник Бохдалека (Bochdalek)) - находится между реберной и поясничной частями диафрагмы (чаще с левой стороны). Основание треугольника - это верхний край XII ребра. Со стороны грудной полости дно выстлано плеврой, а со стороны живота к этой области прилежит задняя поверхность почки и надпочечника. Такая топографо-анатомическая особенность обусловливает возможность распространения гнойных процессов как в нисходящем направлении (из грудной полости в забрюшинную клетчатку), так и в восходящем направлении (из забрюшинного пространства в клетчатку заднего средостения);
- • грудино-реберный треугольник - располагается между грудинной и реберной частями диафрагмы. Правый треугольник называется треугольником Морганьи (Morgagni), левый - щелью Ларрея (Larrey).
- • аортальное отверстие - проецируется на уровне XII грудного позвонка; содержит аорту, грудной проток, непарную вену [1] ;
- • отверстие нижней полой вены - проецируется на уровне VIII грудного позвонка справа от средней линии; содержит нижнюю полую вену и правый диафрагмальный нерв (левый диафрагмальный нерв прободает левый купол диафрагмы);
- • пищеводное отверстие - лежит кзади от отверстия нижней полой вены на уровне X грудного позвонка слева от средней линии; содержит пищевод, блуждающие стволы и нижние пищеводные сосуды.
Щелевидные дефекты диафрагмы содержат:
- • симпатический ствол (лежит кзади от медиальной дугообразной связки, натянутой над большой поясничной мышцей между латеральной поверхностью I поясничного позвонка и верхушкой поперечного отростка II поясничного позвонка);
- • большой и малый внутренностные нервы (идут через отверстия в правой и левой ножках поясничной части);
- • полунепарную вену (проходит через левую ножку вместе с внутренностными нервами);
- • верхние надчревные сосуды (располагаются в щелевидных пространствах с латеральной стороны от боковой поверхности мечевидного отростка).
Сверху диафрагма покрыта диафрагмально-плевральной фасцией (часть внутригрудной фасции) и плеврой, снизу - внутрибрюшной фасцией и брюшиной. В центральной части к ней прилежит фиброзный перикард. С забрюшинной частью диафрагмы контактируют поджелудочная железа, двенадцатиперстная кишка, окруженные жировой капсулой почки и надпочечники. К правому куполу диафрагмы снизу прилегает правая доля печени, к левому - селезенка, дно желудка и левая доля печени. Между этими органами и диафрагмой есть связки. Правый купол диафрагмы расположен выше (4-е межре- берье), чем ее левый купол (5-е межреберье). Высота стояния диафрагмы зависит от конституции, возраста, наличия патологических процессов в грудной и брюшной полостях.
Кровоснабжение диафрагмы происходит из верхней и нижней диафрагмальных артерий. Диафрагмальный нерв (ветвь шейного сплетения) является единственным источником двигательных волокон для мышечной части диафрагмы. В его состав также входят чувствительные волокна, идущие от центральной части диафрагмы. Чувствительные волокна от ее боковых отделов проходят по межреберным (Th5-Thn) и подреберному (Th[2) нервам.
Топография диафрагмы.
Диафрагма, тонкая сухожильно-мышечная пластинка, является нижней стенкой грудной полости и отделяет полость груди от полости живота. Сверху, со стороны полости груди, она покрыта диафрагмальной фасцией, fascia diaphragmatica, и прилегающей к ней диафрагмальной частью париетальной плевры. Между фасцией и плеврой имеется небольшой слой рыхлой подплевральной клетчатки. Снизу диафрагму покрывают внутрибрюшная фасция, fascia endoabdominalis, и париетальный листок брюшины.
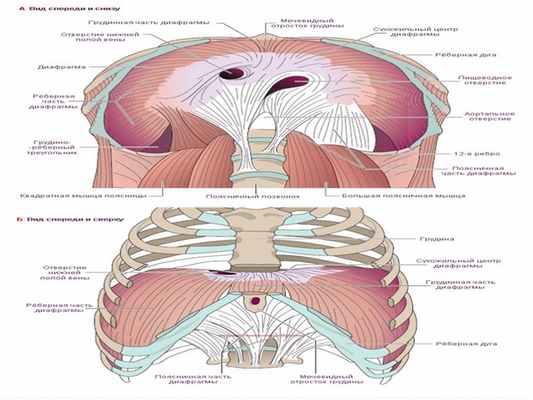
Диафрагма обращена выпуклостью в сторону полости груди. Ее мышечная часть начинается от боковых стенок полости груди и посредине переходит в сухожильный центр. Ее купол делится на два свода, из которых правый (больший) стоит выше, чем левый, что связано с прилеганием печени к нижней поверхности диафрагмы.
В мышечной части диафрагмы различают грудинную часть, pars stemalis, реберную (боковую) часть, pars costalis, и поясничную, pars lumbalis.
Грудинная часть самая слабая, начинается от задней поверхности нижнего края мечевидного отростка и частично от апоневроза прямой мышцы живота. Реберная часть начинается на внутренней поверхности хрящей 6 нижних ребер и частично от костной части 3—4 нижних ребер, откуда ее пучки круто поднимаются кверху. Поясничная часть состоит из двух мышечных частей — правой и левой ножек, eras dextram et sinistrum, которые начинаются длинными сухожилиями от передней поверхности I—TV поясничных позвонков и от сухожильных дугообразных связок — ligg. arcratum mediale et laterale (дуги Халлера).
Сухожильный центр, centrum tendineum, имеет чаще треугольную форму и занимает середину диафрагмы. В его правой половине имеется отверстие, пропускающее нижнюю полую вену и ветви правого диафрагмального нерва. Адвентиция вены при помощи соединительнотканных тяжей связана с краями отверстия.
Прикрепление диафрагмы к грудной клетке проецируется по линии, проходящей по основанию мечевидного отростка, затем параллельно нижнему краю реберной дуги, на 1—2 см выше нее, по XII ребру и телам III—IV поясничных позвонков. Левый купол диафрагмы проецируется спереди на уровне верхнего края V ребра, а сзади — на уровне девятого межреберья. Правый купол расположен на одно межреберье выше левого. Высота стояния диафрагмы может меняться в результате патологических процессов в полостях груди и живота, ведущих к образованию экссудата (например, экссудат в плевральной полости ведет к уплощению купола диафрагмы).
В диафрагме есть участки треугольной формы, где отсутствуют мышечные волокна и соприкасаются листки диафрагмальной и внутрибрюшной фасций. Эти участки являются «слабыми местами» диафрагмы и могут служить местами грыжевых выпячиваний, прорыва гноя из подплевральной клетчатки в подбрюшинную и обратно.
Спереди такие участки находятся между грудинной и реберной частями диафрагмы. Они называются грудино-реберными треугольниками, trigonum stemocostale, или треугольниками Морганьи. Левый из них называют также щелью Ларрея, по способу которого здесь производят пункцию перикарда при перикардите. Через грудино-реберные треугольники диафрагмы проходят в стенку брюшной полости внутренние грудные сосуды.
Между реберной частью диафрагмы, наружной границей ее поясничной части и верхним краем XII ребра с каждой стороны образуется пояснично-реберный треугольник Бохдалека, trigonum lumbocostale.
Отверстия диафрашы. Кроме уже упомянутого отверстия нижней полой вены в сухожильном центре диафрагмы, в поясничной части диафрагмы имеется еше несколько отверстий. Между правой и левой ножками диафрагмы около I поясничного позвонка немного левее средней линии располагается аортальное отверстие, hiatus aorticus. Через него проходят аорта и позади нее грудной (лимфатический) проток. Кпереди и кверху от аортального отверстия находится пищеводное отверстие, hiatus oesophageus. Оно образовано продолжающимися кверху ножками, внутренние мышечные пучки которых перекрещиваются в виде цифры 8. Вместе с пищеводом через отверстие проходят блуждающие нервы.
Мышечные пучки диафрагмы, непосредственно окружающие пищевод, образуют подобие мышечного сфинктера пищевода. Тем не менее иногда через пищеводное отверстие в заднее средостение выходят диафрагмальные грыжи (внутренние грыжи; обычно их содержимым является кардиальная часть желудка).
Через щели между дугообразными связками Халлера проходят непарная вена, v. azygos (справа), полунепарная вена, v. hemiazygos (слева), и чревные нервы, nn. splanchnici. Латеральнее проходят симпатические стволы, tranci sympathici.
Кровоснабжают диафрагму аа. phrenicae inferiores (основные артерии диафрагмы, отходящие от брюшной аорты), аа. phrenicae superiores и аа. intercostales из грудной аорты, а также ветви внутренних грудных артерий.
Иннервацию диафрагмы осуществляют nn. phrenici, nn. intercostales, ветви nn. vagi и sympathici. N. phrenicus является единственным двигательным нервом диафрагмы.
Хирургическая анатомия диафрагмы - топография
Хирургическая анатомия диафрагмы - топография
Что касается многочисленных исследований, посвященных изучению точной анатомической топографии диафрагмы (уровень стояния, формы куполов и сухожильного центра, варианты взаимоотношений с окружающими органами), то следует признать, что результаты этих исследований были не вдохновляющими. Во всяком случае все авторы отмечали крайнюю вариабельность этих данных. Актуальность таких исследований, продиктованных отсутствием возможностей объективно оценивать степень и характер повреждений, в настоящее время не столь очевидна.
Высота стояния куполов и форма мышечной части диафрагмы зависят от особенностей телосложения, объема и фазы дыхательных движений, положения тела в пространстве и многих других факторов. В то же время кажущаяся простота ее мышечно-сухожильной структуры не соответствует ее сложной роли в физиологии дыхания и крово- и лимфообращения. Во всяком случае не все функции диафрагмы досконально известны.
Диафрагма получила свое название (френосум) в связи с тем, что врачи древности считали ее обиталищем эмоций, как радостных (смех), так и горестных (рыдания). Гиппократ писал: «И в самом деле, я вижу, какую силу имеет диафрагма для разумения и мышления, кроме лишь того, если человек будет поражен нечаянной великой радостью или печалью, она прыгает и отскакивает вследствие своей тонкости и вследствие того, что очень сильно растянута в теле и не имеет полости, в которую могла бы воспринять все случающееся, хорошее и дурное, но от того и другого она сотрясается вследствие природной слабости».
Итак, диафрагма представляет собой куполообразную мышечно-сухожильную перегородку, разделяющую плевральные полости и полость сердечной сорочки (сверху) от брюшной полости (снизу). Она образует свод с двумя боковыми куполами, с мышечной частью по периферии и сухожильной в центре. Ее периферическая часть толщиной 3-4 мм имеет плотную структуру; мышечные волокна направлены вверх, постепенно истончаясь и образуя сухожильный центр.
Передний скат прикрепляется к основанию мечевидного отростка и задним поверхностям передних отрезков ребер, образуя по бокам от мечевидного отростка две треугольные щели Ларрея (Морганьи), через которые проходят терминальные отделы внутренней грудной артерии, носящей с этого уровня название верхней надчревной (a. epigastrica sup.). Эти треугольные пространства заполнены жировой клетчаткой, которую можно считать как клетчаткой переднего средостения, так и предбрюшинной клетчаткой. При широких треугольниках Ларрея плевральные листки и листки брюшины могут соприкасаться.
Боковые скаты прикрепляются к внутренней поверхности грудной стенки. Линия прикрепления простирается от VI ребра спереди до XII ребра сзади.
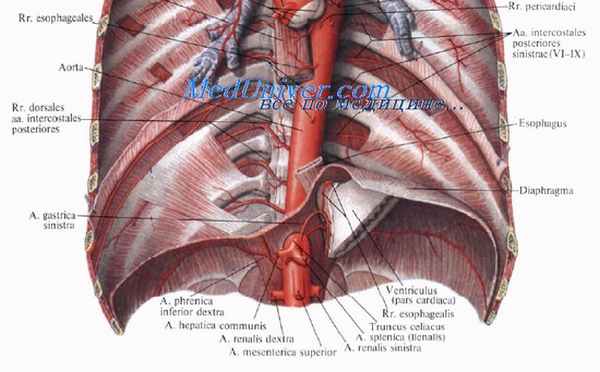
Между внутренними ножками диафрагмы на уровне Тh12 расположено аортальное отверстие, через которое в брюшную полость проходит аорта, а из брюшной полости — грудной проток. Знание этих анатомических особенностей необходимо для того, чтобы в критической ситуации, во время лапаротомии у пострадавшего с массивным внутрибрюшным кровотечением быстро найти под диафрагмой брюшную аорту, прижать ее к позвоночнику пальцем или аортальной вилкой. Кпереди от аорты волокна этих ножек перекрещиваются, образуя на уровне Тh10 пищеводное отверстие, через которое проходит пищевод и оба ствола блуждающих нервов.
Латеральнее внутренних ножек диафрагмы справа проходит ствол непарной вены, слева — ствол полунепарной вены. Справа от ножек диафрагмы и аортального отверстия, ближе к сухожильному центру, на уровне Тh8 в диафрагме имеется отверстие, через которое проходит нижняя полая вена.
Для оценки возможности сочетанных ранений груди и живота следует помнить, что передняя полуокружность линии прикрепления диафрагмы расположена намного выше задней полуокружности, так что плоскость линии прикрепления диафрагмы резко наклонена кзади, а ее купола выдаются высоко вверх, достигая справа спереди уровня IV ребра, слева — V ребра.
По верхней и нижней поверхности диафрагмы располагаются слои рыхлой соединительнотканной (местами — жировой) клетчатки, которые покрыты серозными листками плевральным, перикардиальным (сверху) и брюшинным (снизу). Под этими серозными листками расположена обильная сеть артериальных, венозных и лимфатических сосудов, а также ветвей правого и левого диафрагмальных нервов.
Артериальная сеть представлена веточками межреберных артерий и внутренней грудной артерии, среди которых выделяют верхнюю диафрагмальную, перикардодиафрагмальную и мышечно-диафрагмальную артерии. Нижняя диафрагмальная артерия отходит непосредственно от аорты, давление в ней высокое. Ранение этой артерии или случайное повреждение во время операции приводит к сильному кровотечению. Перикардо-диафрагмальные артерии и артерии, сопровождающие диафрагмальные нервы, снабжают центральную часть диафрагмы.
К особенностям диафрагмы следует отнести тесную лимфатическую связь наддиафрагмальной лимфатической сети, причем строго одностороннюю: правые отделы этой сети с левыми отделами не сообщаются. Наконец, в хирургии повреждений важно помнить, что правая и левая половины диафрагмы имеют раздельную иннервацию. Диафрагмальные нервы отходят от корешков спинного мозга на уровне CIV, идут вниз по передней поверхности передней лестничной мышцы (ближе к ее медиальному краю) и далее — в заднем средостении по боковой поверхности перикарда, разделяясь на многочисленные радиальные ветви либо непосредственно в ткани диафрагмы, либо выше диафрагмы на 1-2 см.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Хирургическая анатомия диафрагмы при повреждениях
1. Хирургическая анатомия диафрагмы при повреждениях
ХИРУРГИЧЕСКАЯ АНАТОМИЯ
ДИАФРАГМЫ ПРИ ПОВРЕЖДЕНИЯХ
• Выполнил: Даулетбаев Д.Е.
• Группа 10-608/2
• Приняла: Жаксылыкова А.К.
2. Диафрагма (diafragma, m. phrenicus)
ДИАФРАГМА (DIAFRAGMA, M.
PHRENICUS)
• Мышечно-сухожильная перегородка между
грудью и животом.
• Волокна ее начинаются по периметру нижней
апертуры и идут кверху и образуют центральное
сухожильное растяжение.
• Диафрагма покрыта сверху пристеночной
плеврой, снизу- пристеночным листком
брюшины.
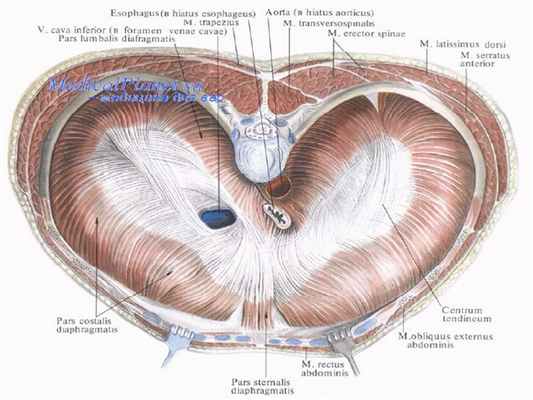
3. Анатомия диафрагмы
АНАТОМИЯ ДИАФРАГМЫ
• 1 — аорта; 2 — поперечная остистая мышца; 3 — мышца, выпрямляющая
позвоночник; 4 — широчайшая мышца спины; 5 — передняя зубчатая мышца;
6 — сухожильный центр; 7 — наружная косая мышца живота; 8 — прямая
мышца живота; 9 — грудинная часть диафрагмы; 10 — реберная часть
диафрагмы; 11 — поясничная часть диафрагмы; 12 — нижняя полая вена; 13
— трапециевидная мышца; 14 — пищевод.
6. Хирургические доступы к диафрагме:
7. Трансабдоминальный доступ
ТРАНСАБДОМИНАЛЬНЫЙ ДОСТУП
1. Верхняя срединная лапаротомия
2. Парамедиальный разрез
3. Косой подреберный разрез
Недостаток: большая глубина разреза, что
затрудняет обнажение ножек диафрагмы и
наложение на них швов.
• 1 — срединная; 2 — парамедиальная; 3 — трансректальная; 4
— параректальная; 5 — по полулунной линии; 6 — боковая
трансмускулярная; 7 — нижняя срединная; 8 —
паракостальная (подреберная); 9 — верхняя поперечная; 10
— верхний боковой разрез с переменным направлением; 11
— нижняя поперечная; 12 — срединно-нижний боковой
разрез с переменным направлением
9. Трансторакальный доступ
ТРАНСТОРАКАЛЬНЫЙ ДОСТУП
• Наибольшее распространение получили
межреберные разрезы в 7 и 9 межреберье.
• Начинается от лопаточнй линии и переходит на
брюшную стенку.
• С правой стороны разрез делает на одно
межреберье выше.
• Данный разрез позволяет широко развести рану
и свободно манипулировать на любом отделе
купола диафрагмы.
11. Разрезы диафрагмы
12. Ушивание ран диафрагмы
15. Повреждения диафрагмы
ПОВРЕЖДЕНИЯ ДИАФРАГМЫ
• Закрытые
• Открытые
• Полные
• Неполные
• С повреждением органов грудной
полости
• С повреждением органов брюшной
полости
• Сочетанные торакоабдоминальные
ранения с повреждениям диафрагмы
16. Типы клинической картины торакоабдоминальных ранений
ТИПЫ КЛИНИЧЕСКОЙ КАРТИНЫ
ТОРАКОАБДОМИНАЛЬНЫХ
РАНЕНИЙ
• с преобладанием со стороны органов
брюшной полости (перитонит,
внутрибрюшное кровотечение),
• преобладание симптомов повреждения
органов грудной полости
(плевропульмональный шок,
гемопневмоторакс, дыхательная
недостаточность),
• наличие одинаково выраженных тех и
других симптомов.
17. Осложнения травм диафрагмы
ОСЛОЖНЕНИЯ ТРАВМ
ДИАФРАГМЫ
• Плевро-пульмональный шок
• Кровотечение
• Кишечная непроходимость
• Перитонит
• Эмпиема плевры
18. Лечение
ЛЕЧЕНИЕ
• Доступ – торакотомия в 9 межреберьи
либо общий торакофренолапаротомный
доступ для ревизии и грудной и брюшной
полости
• Операция – ушивание диафрагмы
прочными нерассасывающимися нитями
двумя рядами швов после вправления
выпавших в грудную полость органов
брюшной полости.
• Обязательная ревизия органов грудной и
брюшной полостей.
19. Травматические диафрагмальные грыжи
ТРАВМАТИЧЕСКИЕ
ДИАФРАГМАЛЬНЫЕ ГРЫЖИ
• травматические грыжи диафрагмы
чаще развиваются вследствие
открытых ранений, реже – при
закрытой травме.
• Наиболее часто локализуются на
левом куполе диафрагмы.
20. Клинически целесообразно различать:
КЛИНИЧЕСКИ ЦЕЛЕСООБРАЗНО
РАЗЛИЧАТЬ:
1) острую
2) хроническую
3) ущемленную
травматическую
диафрагмальную грыжу.
21. РЕНТГЕНОДИАГНОСТИКА ТРАВМАТИЧЕСКИХ ДИАФРАГМАЛЬНЫХ ГРЫЖ.
23. ЛЕЧЕНИЕ ТРАВМАТИЧЕСКИХ ДИАФРАГМАЛЬНЫХ ГРЫЖ
• все установленные травматические
диафрагмальные грыжи подлежат
хирургическому лечению.
• Доступ – ранее применяли чресбрюшинный, в
настоящее время предпочтение отдается
чресплевральному доступу.
Презентация "Тема: хирургическая анатомия диафрагмы" – проект, доклад

Слайд 1

Слайд 2
Слайд 3

Слайд 4
Слайд 5

Слайд 6

Слайд 7
Слайд 8

Слайд 9

Слайд 10
Слайд 11

Слайд 12

Слайд 13

Слайд 14
Презентацию на тему "Тема: хирургическая анатомия диафрагмы" можно скачать абсолютно бесплатно на нашем сайте. Предмет проекта: Разные. Красочные слайды и иллюстрации помогут вам заинтересовать своих одноклассников или аудиторию. Для просмотра содержимого воспользуйтесь плеером, или если вы хотите скачать доклад - нажмите на соответствующий текст под плеером. Презентация содержит 14 слайд(ов).
Слайды презентации
Тема: хирургическая анатомия диафрагмы
Выполнил: Нүсіпақынов.А Проверила: Семжанова Ж.А
Диафрагма состоит из периферической мышечной и центральной апоневротической частей. Она берет свое начало по окружности от мечевидного отростка и нижней части грудины, нижних поверхностей хрящей с VII по XII ребро, от верхних поясничных позвонков (где прикрепляется своими ножками) и от медиальной и латеральной дугообразных связок. Спереди имеются небольшие щелевидные пространства латерально от боковых поверхностей мечевидного отростка. Через эти боковые щелевидные пространства проходят во влагалище прямой мышцы живота верхние надчревные сосуды.
При выполнении верхнесрединной лапаротомии, распространяющейся до основания мечевидного отростка, хирург может натолкнуться на эти сосуды. Более крупная правая ножка диафрагмы прикрепляется к передней поверхности тел трех верхних поясничных позвонков, а несколько меньших размеров левая ножка — к телам двух верхних поясничных позвонков. Часть волокон правой ножки диафрагмы отходит несколько влево, окружая, таким образом, в виде пращи пищеводное отверстие диафрагмы (или хиатус). Мышечные волокна левой ножки диафрагмы могут в какой-то степени укреплять это отверстие. Медиальная дугообразная связка является утолщением фасции большой поясничной мышцы (m.psoas major).
Она простирается от верхней части тела II поясничного позвонка к передней поверхности поперечного отростка I поясничного позвонка у латерального края большой поясничной мышцы. Утолщение фасции, покрывающей квадратные поясничные мышцы (mm. quadratus lumborum), представляет собой латеральную дугообразную связку. Фиброзные медиальные края обеих ножек образуют среднюю дугообразную связку, пролегающую спереди от аорты.
Отверстие для нижней полой вены расположено в сухожильном центре на уровне тела VIII грудного позвонка. В нем, кроме нижней полой вены, также проходит правый диафрагмальный нерв. Аортальное отверстие, расположенное на уровне тела XII грудного позвонка образовано вследствие некоторого расхождения и затем частичного перехлеста волокон правой и левой ножек диафрагмы (средней дугообразной связки). Через аортальное отверстие диафрагмы проходит аорта, грудной лимфатический проток и, часто, непарная вена.
Непарная вена располагается справа, а грудной лимфатический проток — между пей и аортой. Пищеводное отверстие диафрагмы будет подробно описано ниже. Эмбриологически диафрагма в основном образуется из мышц, мигрирующих из области шеи. Двигательная иннервация диафрагмы осуществляется за счет диафрагмальпых нервов. Повреждение диафрагмалыюго нерва приводит к повышению уровня купола диафрагмы с соответствующей стороны. И возникновению парадоксальных движений диафрагмы, которые можно определить при рентгеноскопии грудной клетки. К периферическим отделам диафрагмы подходят несколько проприоцептивпых нервных волокон от межреберных нервов. Ножки диафрагмы образуются из превертебральных мышц. Поэтому их иннервация осуществляется за счет нижних межреберных, а не диафрагмальных нервов.
Кровоснабжение большей части диафрагмы с ее брюшной поверхности осуществляется за счет правой и левой диафрагмальных артерий, которые отходят от брюшной части аорты. Нижние пять межреберных и подреберные артерии обеспечивают кровью реберную часть диафрагмы. Перикардиально-диафрагмальная артерия (a. perieardiacophrenica) обеспечивает кровью диафрагмальные нервы, плевру и перикард и затем достигает диафрагмы.
Диафрагма играет важную роль в дыхании. При спокойном дыхании происходит движение только ее куполов — они уплощаются и опускаются несколько ниже. Раздражения средостения не происходит. При глубоком дыхании купола диафрагмы опускаются в большей степени, достигая уровня даже несколько ниже сухожильного центра, что в свою очередь может привести к тому, что сухожильный центр снижается с T1 до T11. Во время тракции возникает натяжение перикарда и крупных кровеносных сосудов таким образом, что дальнейшее опускание диафрагмы становится невозможным.
При максимальном вдохе дальнейшее сокращение мышц диафрагмы приводит к смещению ребер, которые могут совершать движения наподобие «ручки ведра». При сокращении диафрагмы повышается внутрибрюшное давление, что в свою очередь вызывает соответствующие физиологические реакции со стороны диафрагмальных отверстий. Отверстие нижней полой вены, расположенное в сухожильном центре диафрагмы, широко открывается, что способствует увеличению венозного возврата по нижней полой вепс. Мышечные волокна правой ножки диафрагмы, сокращаясь, как бы затягивают «пращу» пищеводного отверстия и закрывают его. На аортальное отверстие сокращение диафрагмы никакого действия не оказывает. При выдохе диафрагма расслабляется. При этом она приподнимается в результате сокращения мышц брюшной стенки и повышения внутрибрюшного давления.
Топографическая анатомия и оперативная хирургия В.И. Сергиенко, Э.А. Петросян, И.В. Фраучи Оперативная хирургия и топографическая анатомия Г.Е. Островерхов, Ю.М. Бомаш
Читайте также:
