Холецистит
Добавил пользователь Евгений Кузнецов Обновлено: 27.01.2026
Холецистит является воспалительным процессом, который возникает в желчном пузыре. От этой патологии сегодня страдает около 20% жителей всего мира. Причем наиболее подвержены заболеванию женщины старше 50 лет. Воспаление выявляют у людей и другого возраста. Причем для детей и подростков характерна бескаменная форма. Зачастую болезнь диагностируется в развитых странах. Обусловлено это особым образом жизни и пищевым поведением.
Причины
Большое значение для развития патологии имеет застой желчи и инфекционный процесс в желчном пузыре. Опасные микроорганизмы проникают в орган из других очагов при отите, пародонтозе и иных заболеваниях или из кишечника контактным путем. Патогенная микрофлора преимущественно представлена бактериями, вирусами, реже паразитами и простейшими.
К основным причинам развития холецистита относят:
- Желчнокаменную болезнь. На ее фоне патология развивается в большинстве случаев. Объясняется это тем, что к застою желчи приводят именно конкременты. Они закупоривают просвет, травмируют слизистые и вызывают появление спаек. При этом камни поддерживают воспалительный процесс
- Дискинезию желчевыводящих путей. Данная патология приводит к недостаточному опорожнению органа, возникновению воспаления, образованию камней
- Врожденные анатомические аномалии. Рубцы, искривления, перетяжки пузыря, сужения протоков провоцируют застой желчи
Также спровоцировать холецистит могут и другие заболевания и новообразования (в том числе кисты и опухоли).
Патогенез
Основой механизма развития заболевания является застой желчи. В результате сокращается барьерная (защитная) функция эпителия слизистой и его устойчивость к патогенной флоре. При этом сама желчь становится местом активного размножения микробов. Во время своей жизнедеятельности они образуют токсины. В результате прогрессирования патологии воспаление распространяется. При этом сократительная способность желчного пузыря уменьшается. В желчи появляются слизь и гной.
Если воспаление переходит в соседние ткани, формируется абсцесс. Нарушения кровообращения становятся причиной кровоизлияний в стенках пузыря. Появляются отдельные участки некроза (отмирания тканей).
Безусловно, все это негативно сказывается на состоянии здоровья человека. Очень важно вовремя обратить внимание на симптомы холецистита и начать его лечение. Только в этом случае можно предотвратить хронизацию процесса и избежать длительной многолетней и постоянной терапии.
Факторы риска
Холецистит возникает на фоне целого ряда провоцирующих факторов, к которым относят:
- Изменения нормального состава и консистенции желчи
- Гормональные перестройки, которые происходят в организме во время менопаузы, беременности и др.
- Неправильное питание
- Заброс ферментов поджелудочной железы
- Курение
- Злоупотребление алкоголем
- Сидячую работу и отсутствие необходимых нагрузок
- Наследственность
Классификация заболевания
Выделяют несколько форм патологии.
С учетом происхождения заболевание делится на 2 основных типа:
- Калькулезный холецистит. При таком типе патологии в желчном пузыре обнаруживают камни. Это является самым распространенным вариантом. Для подобного заболевания характерны выраженные клинические проявления с приступами колики. Одновременно с этим патология может протекать и совсем без симптомов
- Некалькулезный холецистит. При такой патологии камни не обнаруживаются. Заболевание отличается более благоприятным течением. Для него характерны редкие обострения
В зависимости от изменений и степени выраженности признаков холецистит может быть:
- Острым. Для заболевания в этой форме характерны выраженные признаки воспаления. Обычно оно протекает с яркими клиническими проявлениями и явной интоксикацией. Боль при остром холецистите интенсивная, волнообразного характера
- Хроническим. Для заболевания характерно медленное течение без явных симптомов. Боль либо отсутствует полностью, либо является слабовыраженной и ноющей
В зависимости от степени проявлений выделяют следующие формы холецистита:
- Легкая. Для нее характерен слабовыраженный болевой синдром. Обычно приступы длятся не более 10–20 минут и проходят самостоятельно. Обострения возникают 1–2 раза в год. Их длительность обычно не превышает 14 дней. Функции остальных органов при этом не изменяются. Нарушения пищеварения выявляют редко
- Средняя. Для этой формы патологии характерны стойкие боли. Обострения длятся по 3–4 недели и возникают 3 раза в год и чаще. Обычно при диагностике выявляют изменения в работе печени, проявляющиеся повышенными показателями билирубина, АСТ и АЛТ
- Тяжелая. Для этой формы холецистита характерны нарушения функции и соседних органов, развиваются панкреатит и гепатит. Боль при патологии является резко выраженной. Обострения длятся более месяца и возникают часто. Самочувствие не улучшается даже при корректной терапии
В зависимости от характера процесса выделяют следующие виды течения холецистита:
- Рецидивирующее. Для него характерны приступы обострения, которые переходят в полную ремиссию
- Монотонное. При таком течении заболевания ремиссии отсутствуют. Пациенты постоянно жалуются на те или иные симптомы холецистита
- Перемежающееся. Обострения холецистита возникают на фоне его слабовыраженных постоянных признаков
Симптомы заболевания
Острый холецистит
При бескаменной форме заболевания пациенты жалуются на тянущие боли в результате переедания и употребления алкоголя. Данная форма протекает без осложнений. При калькулезной патологии пациенты жалуются на боль, горький привкус во рту, зуд кожи и ее желтушность.
Хронический холецистит
Во многом признаки патологии определяются характером воспаления, а также отсутствием или наличием камней. В периоды обострений пациенты жалуются на боль в виде приступов, которая отдает в лопатку, плечо и ключицу. Обычно неприятные ощущения возникают при погрешностях в питании, стрессах и после физических нагрузок. Нередко боль сопровождается слабостью, бессонницей, потливостью. В некоторых случаях к основным симптомам холецистита добавляются: рвота и тошнота, вздутия живота, нарушения стула, повышение температуры, тахикардия, сниженное артериальное давление. В фазе ремиссии симптомы отсутствуют или являются слабовыраженными.
Во многом признаки патологии определяются характером воспаления, а также отсутствием или наличием камней.
Диагностика
В рамках обследования врачу предстоит определить характер и тип заболевания. Сначала проводится консультация. Гастроэнтеролог на основании жалоб и проведенного осмотра ставит предварительный диагноз. После этого выявляются вид и степень холецистита.
Для этого гастроэнтеролог назначает:
- УЗИ желчного пузыря. Диагностика позволяет определить форму и размер органа, толщину его стенок, наличие камней и сократительную функцию
- Фракционное дуоденальное зондирование. В рамках такой диагностики осуществляется забор 3 порций желчи с целью их дальнейшего микроскопического исследования. Методика позволяет оценить цвет и консистенцию биологической жидкости, а также моторику пузыря. Дополнительно выявляют чувствительность микрофлоры к антибиотикам
- Холецистохолангиографию. Метод помогает выявить нарушения двигательной функции всей системы выведения желчи, обнаружить конкременты и возможные деформации пузыря
Дополнительно могут проводиться следующие обследования:
Важным является и лабораторное исследование крови. При обострениях холецистита в общем анализе обнаруживаются высокие показатели лейкоцитов и СОЭ, а в биохимическом – повышение билирубина, холестерина, АСТ и АЛТ.
Методы лечения холецистита
Консервативная терапия
Основой лечения как острого, так и хронического заболевания без камней являются прием препаратов и специальная диета.
Пациентам назначают обезболивающие средства и спазмолитики. Также могут быть рекомендованы антибактериальные препараты. Они назначаются при выявлении патогенных бактерий и подбираются в зависимости от возбудителя. На этапе ремиссии дополнительно рекомендуют средства, которые стимулируют образование желчи и ее отток.
Диета при холецистите рекомендована при всех формах заболевания и на любых его стадиях. О ее особенностях мы поговорим позже. К общим принципам относят дробное питание не менее 5–6 раз в день и употребление продуктов в тушеном, вареном и запеченном виде.
На всех этапах заболевания рекомендуют и физиотерапию. Она позволяет решить сразу несколько задач, в числе которых как снятие болевого синдрома, так и сокращение воспаления, а также восстановление тонуса органа.
Хирургические методы
Если патология с желчнокаменной болезнью протекает с частыми рецидивами или рисками осложнений, прибегают к оперативному вмешательству.
При запущенных формах заболевания выполняют полное удаление желчного пузыря. Особое внимание в настоящее время уделяют лапароскопической методике. Открытое вмешательство проводят только при ожирении у пациента, осложненных формах патологии и механической желтухе.
Если имеются камни, проводится их дробление с применением методики литотрипсии.
Возможные осложнения
Если не проводить своевременное лечение холецистита, могут возникнуть следующие серьезные проблемы:
- Водянка желчного пузыря с дальнейшим его разрывом и перитонитом. Развитие патологии провоцируется воспалительным процессом и чрезмерным растяжением органа
- Сепсис. К этому осложнению приводит застой желчи с ее инфицированием и проникновением болезнетворных микроорганизмов в кровь
- Гангрена желчного пузыря. Это осложнение возникает нарушения микроциркуляции крови с дальнейшим омертвением тканей
Неотложная хирургическая помощь требуется при скоплении гноя в полости органа, воспалении за пределами желчного пузыря и перфорации.
Диета при холецистите
Специальное питание позволяет как предотвратить развитие заболевания, так и сократить риски развития его осложнений. Пациентам рекомендована низкокалорийная пища растительного происхождения.
Специальное питание позволяет как предотвратить развитие заболевания, так и сократить риски развития его осложнений.
- Жирные полиненасыщенные кислоты
- Витамин E
- Фосфолипиды
Это обусловлено тем, что они разжижают желчь и повышают сократительную функцию органа. Для отхождения желчи рекомендованы отруби, фрукты и овощи. Также можно питаться молочными супами, макаронами и крупами, употреблять хлеб, несладкое печенье и сухари. Допустимо употребление неострых соусов, сухофруктов, некислого варенья, зелени, ванили и корицы, мармелада.
Под запретом такие продукты, как грибы и бобовые, яичные желтки, острые приправы, жирные молочные продукты, кислые овощи, шоколадные конфеты. Нельзя пить кофе и какао, газированные напитки и алкоголь.
Преимущества обращения в МЕДСИ
- Современное оборудование экспертного класса. Оно используется для диагностики и раннего выявления патологии, определения ее типа и иных важных особенностей
- Мультидисциплинарный подход. Благодаря ему обеспечиваются качественная диагностика и наблюдение за пациентами
- Лечение по последним рекомендациям ( международным). Терапия, благодаря этому, является максимально эффективной и безопасной. Она позволяет достичь длительной ремиссии
- Малоинвазивные методики. Благодаря им обеспечивается снижение рисков осложнений и сокращение периода реабилитации
Клиники МЕДСИ располагают современным оборудованием экспертного класса для проведения точной и быстрой диагностики.
Чтобы уточнить условия лечения холецистита или записаться на прием, достаточно позвонить . Наш специалист ответит на все вопросы. Также запись возможна через приложение SmartMed.
Во время ожидания приезда доктора следует поить пациента минеральной водой без газа (хлоридно-натриевой), особенно после рвоты.
Хронический холецистит
Хронический холецистит - заболевание, характеризующееся воспалением стенки желчного пузыря. Женщины страдают этим заболеванием в 3-4 раза чаще мужчин, наиболее часто встречается у людей с избыточной массой тела, однако у лиц астенического телосложения не является исключительной редкостью.
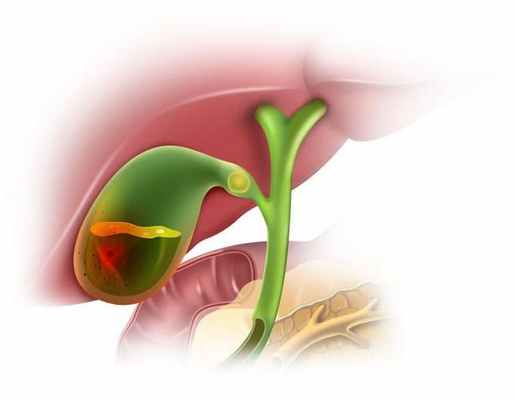
Холецистит может вызываться бактериями (кишечная палочка, стрептококк, стафилококк и др.), гельминтами, лямблиями, грибами; встречаются холециститы токсической и аллергической природы. Микробная флора проникает в желчный пузырь восходящим (из кишечника), гематогенным (через кровь) или лимфогенным (через лимфу) путем.
Предрасполагает к развитию холецистита застой желчи в желчном пузыре, к которому могут приводить желчные камни, сдавления и перегибы желчевыводящих протоков, дискинезия желчного пузыря и желчевыводящих путей (т. е. нарушение их тонуса и двигательной функции под влиянием стрессов, эндокринных и вегетативных расстройств, рефлексов из патологически измененных органов пищеварительной системы), опущение внутренностей, беременность, малоподвижный образ жизни, редкие приемы пищи, заброс в желчные пути при их дискинезии панкреатического сока с его повреждающим действием на слизистую оболочку желчных протоков и желчного пузыря.
Непосредственным толчком к вспышке воспалительного процесса в желчном пузыре часто являются переедание, особенно употребление жирной и острой пищи, прием алкогольных напитков, острый воспалительный процесс в другом органе (ангина, пневмония, аднексит и т. д.). Хронический холецистит может возникнуть после острого, но чаще развивается самостоятельно и постепенно, на фоне желчнокаменной болезни, гастрита с секреторной недостаточностью, хронического панкреатита и других заболеваний органов пищеварения, ожирения.
Симптомы хронического холецистита
Для хронического холецистита типична тупая, ноющая (иногда резкая) боль в области правого подреберья постоянного характера или возникающая через 1–3 часа после обильного приема пищи, особенно жирной и жареной. Боль иррадиирует вверх, в область правого плеча и шеи, правой лопатки. Нередки диспепсические явления: ощущение горечи и металлического вкуса во рту, отрыжка воздухом, тошнота, метеоризм, нарушение дефекации (возможно чередование запора и поноса), а также раздражительность, бессонница. Желтуха не характерна.
Признаки хронического холецистита определяются при ультразвуковом исследовании. Течение в большинстве случаев длительное, с чередованием периодов ремиссии и обострений; последние часто возникают в результате нарушения питания, приема алкогольных напитков, тяжелой физической работы, присоединения острых кишечных инфекций, переохлаждения. Прогноз в большинстве случаев благоприятный. Однако часто воспалительный процесс способствует образованию камней в желчном пузыре.
Диагностика хронического холецистита
Диагностика хронического холецистита начинается с выявления основных жалоб и внешних признаков болезни, подсказывающих врачу дальнейший алгоритм диагностики. Для уточнения диагноза хронического холецистита используются следующие методы диагностики:
- УЗИ органов брюшной полости, в частности желчного пузыря позволяет выявить наличие камней или признаков воспаления в желчном пузыре.
- Холеграфия – рентгенологический метод обследования позволяющий выявить признаки воспаления желчного пузыря. Холеграфия не проводится в период обострения болезни, а также во время беременности (в этих случаях предпочтение отдается УЗИ).
- Общий и биохимический анализ крови – позволяют выявить признаки воспаления и другие, характерные для заболеваний печени и желчного пузыря признаки
- Анализ кала на паразитов (аскариды, лямблии) – обязателен для всех больных с холециститом.
Лечение хронического холецистита
При обострениях хронического холецистита необходима госпитализация в хирургический или терапевтический стационар; терапия такая же, как при остром холецистите. В легких случаях возможно амбулаторное лечение: постельный режим, диетическое питание – ограничение жирной пищи и ее калорийности (диета № 5а), прием пищи 4–6 раз в день. В фазе обострения процесса применяют антибиотики широкого спектра действия, которые накапливаются в желчи в достаточно высокой концентрации, в обычных терапевтических дозах в течение 7–10 дней. При лямблиозе эффективны противопаразитарные препараты. Для устранения дискинезии желчных путей и спастических болей назначают симптоматическое лечение одним из спазмолитических средств (но-шпа, мотилиум и др.). Нарушение оттока желчи у больных хроническим холециститом корригируется желчегонными средствами (синтетическими и растительного происхождения), стимулирующими образование и выделение желчи печенью, а также усиливающими мышечное сокращение желчного пузыря и поступление желчи в двенадцатиперстную кишку. Целесообразно использование ферментных препаратов, содержащих желчные кислоты.
У больных некалькулезным холециститом эффективны лечебные дуоденальные зондирования. Для нормализации желчеобразовательной функции печени, уменьшения вязкости желчи, устранения ее застоя, предупреждения образования камней, улучшения кровообращения, достижения противовоспалительного, спазмолитического и болеутоляющего эффекта применяют физиотерапию (электрофорез на область печени с новокаином, магнием, папаверином, но-шпой; УВЧ на область печени; ультразвук; электростимуляция желчного пузыря). Благоприятное действие оказывают многие минеральные воды («Московская», «Смирновская», «Славяновская», «Джемрук», «Арзни», «Боржоми», «Ессентуки», «Нафтуся»), общие ванны (хлоридно-натриевые, углекислые).
Одним из наиболее эффективных средств является грязелечение. Оно положительно влияет на функциональное состояние желчного пузыря, печени, поджелудочной железы, улучшает иммунологическую реактивность организма, стимулирует глюкокортикоидную функцию надпочечников, оказывает болеутоляющее, противоспалительное, десенсибилизирующее действие. Целесообразна лечебная гимнастика по специальной методике. При безуспешности консервативной терапии и частых обострениях показано хирургическое лечение.
Удаление желчного камня (холецистэктомия)
При появлении явных симптомов наличия камней в желчном пузыре необходимо проведение лечения, которое заключается в удалении желчного пузыря (холецистэктомия) или камней, которые вызывают обструкцию желчевыводящих путей. В настоящее время все чаще холецистэктомию выполняют, не открывая переднюю брюшную стенку, эндоскопическим методом. Если же симптоматика не сильно выражена и камни имеют небольшие размеры, то их можно попытаться растворить определенными лекарствами. Эндоскоп, стекловолоконный оптический прибор, вводится в полость живота через маленький разрез на передней брюшной стенке возле пупка. Желчный пузырь выделяют, освобождают от его связей и сращений с другими тканями и удаляют через небольшое дополнительное отверстие.
Желчные камни можно удалять через общий желчный проток с использованием гибкого эндоскопа. Прибор через рот вводят в пищевод, затем через желудок проводят в двенадцатиперстную кишку. Через трубку прибора вводят тонкий инструмент, который проводят в общий желчный проток. Местоположение камня определяют с помощью рентгенографии. Если камень оказывается слишком крупным, то его дробят и извлекают по частям.
Холецистит

Холецистит – воспалительное поражение стенок желчного пузыря. Заболевание считается одним из самых часто встречающихся в гастроэнтерологии. Согласно статистическим сведениям, около 20% взрослого населения сталкиваются с болезнью. Среди пациентов преобладают женщины старше 40 лет.
Холецистит связывают с нарушениями моторики желчевыводящих путей и изменением свойств желчи. Застойные явления провоцируют повышение внутрипузырного давления, в результате чего нарушается кровоснабжение стенок органа. Это провоцирует их воспаление, снижение сократимости, экссудативные процессы, угасание защитных функций.
О заболевании
В условиях высокого внутрипузырного давления инфекции проще проникнуть в стенки. Воспалительные изменения усугубляется, что в свою очередь дополнительно повышает внутрипузырное давление. Ишемия тканей является благоприятным условием для некротических, язвенных, гнойных изменений стенок. Повреждение органа чревато перитонитом и летальным исходом.
Виды холецистита
В зависимости от происхождения холецистит может быть:
- калькулезный: вызван изменениями свойств желчи, образованием конкрементов и перекрытием протоков камнями;
- некалькулезный: воспаление обусловлено проникновением паразитов в пузырь, нарушениями ферментной активности, сосудистыми заболеваниями и недостаточностью кровоснабжения стенок.
Исходя из особенностей течения заболевания, выделяют 2 формы холецистита:
- острая: характеризуется интенсивными симптомами, выраженными признаками интоксикации и воспалительного процесса;
- хроническая: характеризуется волнообразным течением с периодами обострения и ремиссии; симптоматика, зачастую, выражена неярко.
Еще одна классификация холецистита основана на типе воспалительного процесса. Выделяют следующие виды:
- катаральный: характеризуется выраженным отеком стенок, экссудацией, сужением протоков;
- флегмонозный: сопровождается гнойными изменениями;
- гангренозный: провоцирует некротизацию (омертвение) тканей;
- деструктивный: характеризуется появлением язвенных дефектов и перфорацией стенок органа.
Исходя из тяжести симптомов, хронический холецистит может протекать в трех формах.
- Легкая. Обострения возникают до 2 раз в году, сопровождаются умеренным болевым синдромом, который купируется самостоятельно. Симптоматика присутствует не более 2 недель.
- Среднетяжелая. Заболевание обостряется 3 раза в год, сопровождается интенсивным болевым и диспептическим синдромами, которые присутствуют в течение 3-4 недель. Сопровождается нарушениями в работе печени.
- Тяжелая. Обострения чаще 3 раз в год, продолжительностью более месяца, с яркими проявлениями. Консервативное лечение малоэффективно. Сопровождается гепатитом и панкреатитом.
Симптомы холецистита
Острый холецистит сопровождается характерными яркими признаками:
- приступообразными болями в правом боку (отдают в плечо, ключицу);
- слабостью;
- потливостью;
- нарушениями сна;
- отрыжкой с горечью;
- тошнотой и рвотой (с желчью);
- повышением температуры тела;
- ознобом.
При калькулезной форме, когда нередко развивается закупорка протоков конкрементами, возможна желтуха (пожелтение кожи, слизистых, склер). Обострения провоцируют погрешности в питании, стрессы, значительные физические нагрузки и чрезмерное употребление алкоголя.
При хронической форме заболевания в фазе ремиссии симптомы отсутствуют. Некоторые пациенты жалуются на периодические тупые боли в правом подреберье, нарушения стула, метеоризм. Стадия обострения хронического холецистита сопровождается симптомами, схожими с острой формой.
Причины холецистита
В механизме развития заболевания основное место занимают застойные явления в желчном пузыре. Холестаз возникает на фоне следующих причинных факторов.
- Желчно-каменная болезнь. Вязкая желчь хуже отходит. Конкременты провоцируют травмы стенок и их чрезмерное растяжение, иногда закупоривают просвет пузыря.
- Врожденные особенности. При наличии перегибов, спаек, патологического сужения нарушается дренаж желчи, и появляются застои.
- Дискинезия. Дисфункция желчевыводящих путей провоцирует неполноценное опорожнение пузыря, а также образование камней.
При холестазе формируются идеальные условия для проникновения и размножения микроорганизмов в пузыре. Патогены (бактерии, паразиты) могут попадать в орган из кишечника. Реже болезнетворные микробы проникают вместе с током крови или лимфы из отдаленных очагов хронического воспаления.
Вероятность развития холецистита выше для женщин в период беременности и в период наступления климакса. В группу риска также входят люди с неправильными пищевыми привычками, злоупотребляющие алкоголем и курящие.
Получить консультацию
Если у Вас наблюдаются подобные симптомы, советуем записаться на прием к врачу. Своевременная консультация предупредит негативные последствия для вашего здоровья.
Узнать подробности о заболевании, цены на лечение и записаться на консультацию к специалисту Вы можете по телефону:

Почему «СМ-Клиника»?
Диагностика заболевания
Предварительный диагноз гастроэнтеролог ставит на основании жалоб пациента, данных анамнеза и результатов физикального осмотра. Комплексное обследование позволяет определить причины и тип холецистита, что необходимо для подбора эффективной тактики лечения. Лабораторная диагностика включает:
- (для оценки масштабов воспаления);
- «биохимию» (для оценки состояния других внутренних органов);
- микроскопическое исследование желчи (для определения ее свойств и выявления возбудителя воспаления).
Основным инструментальным методом диагностики является УЗИ желчного пузыря. Во время обследования врач оценивает размеры органа, состояние стенок и окружающих тканей, наличие конкрементов, проходимость протоков. При низкой информативности ультразвуковой диагностики проводят компьютерную томографию с контрастированием, которая позволяет досконально изучить желчный пузырь и близлежащие органы, объемы воспалительных и ишемических процессов.
Мнение эксперта
Врачи акцентируют внимание пациентов на том, что холецистит – опасное заболевание. Патологию, даже при невыраженной симптоматике, ни в коем случае нельзя игнорировать. При хроническом течении для всех пациентов сохраняется риск распространения воспаления на близлежащие органы (поджелудочную железу, плевру, легкие). Вялотекущее воспаление может быть провокатором злокачественного перерождения клеток. В фазу обострения существует опасность гнойного расплавления стенок с развитием эмпиемы желчного пузыря и излитием гнойных масс в брюшную полость, что ведет к разлитому перитониту. Переход гнойно-воспалительных изменений на рядом расположенные органы провоцирует образование абсцессов. Попадание патогенных микроорганизмов в кровь чревато развитием сепсиса. Таким образом, без своевременного и правильного лечения холецистит способен стать причиной серьезных осложнений.
Гон Игорь Александрович,
врач-хирург, врач-флеболог, врач высшей категории, к.м.н.

Методы лечения холецистита
Выбор метода лечения холецистита у взрослых мужчин и женщин зависит от исходной причины заболевания, выраженности симптомов, наличия или отсутствия признаков поражения других органов, в частности, поджелудочной железы. Все мероприятия направлены на подавление воспаления, улучшение оттока желчи и профилактику рецидивов патологии. В сложных случаях, когда есть угроза жизни пациента, или консервативное лечение оказывается неэффективным, проводят хирургическую операцию.
Консервативное лечение холецистита
В острый период проводится стационарная терапия под наблюдением гастроэнтеролога. Врач назначает обезболивающие, противовоспалительные, спазмолитические и антибактериальные средства. После купирования острого воспаления показаны препараты, нормализующие свойства и отток желчи, повышающие тонус стенок пузыря, витаминные комплексы. В комплексной терапии, направленное на быстрое и полноценное выздоровление, применяют физиотерапевтические методики:
- индуктометрию;
- электрофорез;
- ультразвуковую терапию;
- минеральные ванны;
- грязелечение;
- тепловые аппликации.
Для купирования воспалительного процесса большая роль отводится диете, которая подразумевает частое употребление пищи небольшими порциями. Из рациона исключают алкоголь, все вредные продукты (соусы, фастфуд, сладости). Для достижения стабильной ремиссии рекомендуется употребление минеральных вод. При хронической форме пациент должен постоянно придерживаться диеты и дважды в год обследоваться.
Хирургическое лечение холецистита
Хронический калькулезный холецистит, а также бескаменная форма с высоким риском осложнений, требуют оперативного лечения. Холецистэктомию (удаление желчного пузыря) могут проводить классическим «открытым» способом или посредством лапароскопии. Малотравматичные лапароскопические операции подразумевают доступ через несколько проколов передней брюшной стенки. Врачи проводят ревизию желчного пузыря и окружающих органов с помощью оптического приспособления, после чего удаляют пузырь. Малотравматичные операции обеспечивают хороший косметический результат, малые кровопотери и снижают риск осложнений в послеоперационный период. Кроме того, после таких вмешательств пациент покидает стационар уже через 2-3 дня, а период восстановления проходит достаточно быстро.
Холецистит
Холецистит – общее название группы заболеваний, которые приводят к развитию воспалительных процессов в желчном пузыре. Основным признаком патологических изменений в тканях органа становятся систематические боли в правом подреберье. Холецистит проявляется у мужчин и женщин всех возрастных групп. Факторами риска становятся злоупотребление алкогольными напитками, несбалансированный рацион, пребывание в стрессовых ситуациях. Детям и взрослым с признаками холецистита потребуется консультация гастроэнтеролога, диетолога и терапевта.
Причины развития патологии
Очаги воспаления в желчном пузыре формируются под воздействием патогенной микрофлоры или застоя желчи. В первом случае вирусы или бактерии попадают в орган через источники хронической инфекции (полость рта, носоглотка) или прямым путем – из кишечника. Возбудителями заболевания становятся стафилококки, стрептококки или вирусы гепатитов типа C и B.
Причинами застоя желчи остаются:
- желчнокаменная болезнь;
- нарушение проходимости желчевыводящих путей;
- врожденные аномалии или пороки развития;
- хронические патологии ЖКТ.
Риск развития холецистита повышается на фоне наследственной предрасположенности человека к воспалению желчного пузыря. Аналогичным образом на орган влияет систематическое употребление алкоголя и курение табака. Гормональная перестройка организма женщины в период беременности или менопаузы остается значимым фактором риска для нарушения нормального функционирования желчного пузыря.
Виды воспалительных процессов в желчном пузыре
Гастроэнтерологи используют несколько оснований для классификации холецистита. В их числе:
- наличие или отсутствие конкрементов (камней) в просвете желчного пузыря;
- выраженность деструктивных изменений в тканях органа;
- степень тяжести развившихся у пациента симптомов холецистита.
В первом случае врачи выделяются калькулезный (с отложением камней) и некалькулезный холециститы. Конкременты выявляются у 90% пациентов, столкнувшихся с воспалительным процессом в желчном пузыре. Некалькулезный холецистит, характеризующийся отсутствием камней, отличается редкими обострениями и благоприятным прогнозом при выборе консервативных методов лечения.
Выраженность симптоматики и деструктивных изменений позволяет врачам выделять острый и хронический типы заболевания. В первом случае пациент сталкивается с резким проявлением симптомов, острым болевым синдромом, интоксикацией организма. Хроническая форма холецистита может протекать почти без симптомов. Боли возникают редко и обладают малой интенсивностью.
По тяжести клинической картины заболевания выделяют легкую, среднюю и тяжелую формы холецистита. Основное различие между ними заключается в продолжительности и периодичности возникновения болевого синдрома у пациентов.
Симптомы патологии
Хронический холецистит характеризуется волнообразным течением. Приступы боли различной интенсивности возникают в правом подреберье. Болевой синдром имеет иррадиирующий характер — вторичными очагами становятся плечо, лопатка или ключица. Усиление неприятных ощущений происходит после приема пищи пациентом или на фоне умеренных физических нагрузок.
Среди прочих симптомов холецистита можно выделить:
- общую слабость;
- повышение температуры тела;
- систематические приступы тошноты;
- регулярную рвоту с примесями желчи.
На фоне интоксикации организма проявляются тахикардия, одышка, гипотония. Присутствие камней в просвете желчного пузыря приводит к желтушности кожных покровов пациентов и интенсивному зуду.
Диагностические мероприятия
Основной сложностью для гастроэнтеролога становится определения типа и характера развившегося у пациента холецистита. Пациенту необходимо посетить гастроэнтеролога. В ходе сбора анамнеза и физикального обследования врач поставит предварительный диагноз. Стратегия лечения холецистита разрабатывается после получения гастроэнтерологом результатов следующих исследований:
Лечение холецистита
онсервативное лечение острого и хронического холецистита, не осложненных камнями, основано на соблюдении пациентами диеты и приеме медикаментов. Диета при холецистите предполагает переход на вареные или тушеные блюда. Перерыв между приемами пищи не должен превышать 4 часов.
Медикаментозная терапия включает обезболивающие препараты и спазмолитики. При обнаружении в биоматериалах пациента патогенной микрофлоры врач может настоять на применении антибиотиков.
Физиотерапия призвана восстановить тонус желчного пузыря. Пациенты получают направления на электрофорез, индуктометрию и УВЧ.
Хирургическое вмешательство выполняется на фоне запущенного холецистита. Удаление желчного пузыря выполняется в ходе полостной или лапароскопической операции. В первом случае хирург получает возможность оценить состояние прилежащих органов и тканей. Во втором врачи используют эндоскопы, которые позволяют минимизировать сроки полного восстановления работоспособности пациентов.
Статистические данные
Холецистит – самая распространенная патология органов брюшной полости. На его долю приходится до 12% клинически регистрируемых случаев. Конкременты обнаруживаются у 60-95% лиц, страдающих от воспаления желчного пузыря.
Холецистит чаще развивается у женщин: признаки заболевания обнаруживаются у девушек в 4-6 раз чаще, чем у мужчин. До 75% обладателей хронического или острого типа заболевания относятся к возрастной группе 45-60 лет.
Холецистит
Холецистит - это воспалительное заболевания желчного пузыря, следствие осложнения желчнокаменной болезни. Воспаление возникает из-за нарушения оттока желчи из желчного пузыря и наличия патогенной микрофлоры в стенке пузыря.
Им часто болеют люди старше 50 лет, но и возникают в более раннем возрасте. В научной литературе зафиксированы случаи возникновение приступа желчной колики у детей 11-15 лет. Лица пожилого возраста 60-75 лет и старческого возрастов от общего числа заболевших составляют 35-55%.
Заболевание бывает: острым (по морфологической картине делится на: катаральный, флегмонозный и гангренозный) и хроническим.
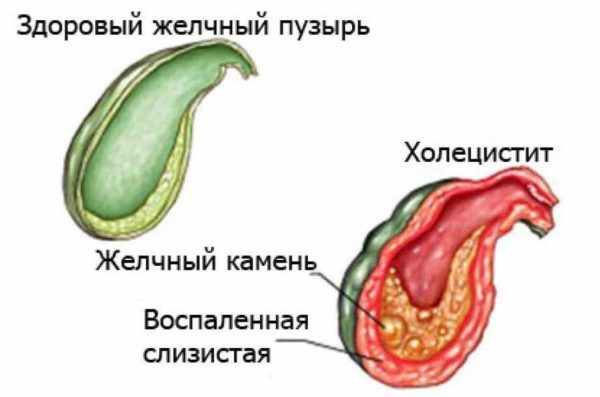
Причины возникновения
Причины развития острого холецистита:
- Нарушение оттока желчи из желчного пузыря в желчевыводящие протоки, способствующее развитию патогенной вторичной микрофлоры, нарушению кровоснабжения стенок желчного пузыря
- Закупорка пузырного протока камнем
Причины хронического холецистита:
- При наличии камня в желчном пузыре возникает периодическое воспаление, сменяющими частыми обострениями и ремиссиями, приводящее в итоге к дистрофическим изменениям стенки желчного пузыря
- Паразитарные заболевания (лямблиоз, опистархоз)
- Атеросклеротические изменения артерий, питающие стенку желчного пузыря с нарушением кровоснабжения
По этиологическому факторы холецистит бывает:
- Калькулезным (с наличием камня или групп камней в желчном пузыре)
- Некалькулезным (бескаменный)
Симптомы холецистита
Острый холецистит:
Хронический холецистит:
- Тошнота.
- Тупая ноющая боль в правом подреберье
- Горечь во рту
- Возможен длительный субфебрилитет
- Вздутие живота
- Диарея
Диагностика:
- Общий клинический анализ крови, мочи
- Общий анализ кала на копрограмму.
- Биохимический анализ крови (печенчные пробы, холестерин, щелочная фосфатаза, амилаза, глюкоза)
- УЗИ органов гепатобилиарной системы
- ЭКГ
- Холецистохолангиография
- РХПГ (эндоскопическая ретроградная холангиопанкреатография)
Лечение
- Диетотерапия (исключение продуктов, провоцирующих симптомы заболевания: газированных напитков, жирной пищи, алкоголя)
- Медикаментозные препараты:
- Спазмалитические препараты
- Сорбенты
- Препараты дезоксихолевой кислоты
- Гастроэнтерологические сборы трав
- Антибиотики
При остром холецистите требуется оперативное вмешательство -экстренная холецистэктомия.
Врачи - хирурги и гастроэнтерологи ФНКЦ ФМБА России на платном приеме, выслушают жалобы пациента, проведут осмотр и при необходимости назначат дополнительные диагностические процедуры, которые проведут здесь же. Стационар и операционные ФНКЦ ФМБА оснащены новейшим, высокотехнологичным медицинским оборудованием. Врачи - хирурги и гастроэнтерологи ФНКЦ ФМБА России проводят экстренные и плановые хирургические операции.
Читайте также:
