Холестеатома височной кости на томограммах
Добавил пользователь Евгений Кузнецов Обновлено: 27.01.2026
В прошлом для визуализации височных костей использовали прицельную рентгенографию по Шюллеру, Стенверсу и Майеру. Так как рентгенография утратила свое практическое значение, сейчас используют чаще компьютерную томографию для выявления заболеваний наружного и среднего уха, а МРТ используют для заболеваний внутреннего уха. Компьютерную томографию височных костей выполняют для того, чтобы оценить следующие анатомические элементы: 1) Эпитимпанум - верхний отдел барабанной полости, состоящий из ушной раковины и слухового прохода. Для оценки данной области обычно хватает осмотра отоларинголога. 2) Мезотимпанум - средний отдел барабанной полости, состоящий из слуховых косточек и слуховой евстахиевой трубы. 3) Гипотимпанум - нижний отдел барабанной полости, состоящий из лабиринта, включающей в себя преддверие, улитку и три (верхний, задний и латеральный) полукружных канала. В каждой височной кости, составляющая основание черепа, выделяют четыре части: 1) Каменистая часть. 2) Сосцевидная часть. 3) Чешуя. 4) Барабанная часть. Ухо. Белым выделены эпитимпанум (белый круг), мезотимпанум (голубой круг), гипотимпанум (коричневый круг) Аксиальная КТ височной кости и первый схематический рисунок. Белой линией указано место среза, на котором визуализации по данным КТ
КТ внутреннего уха
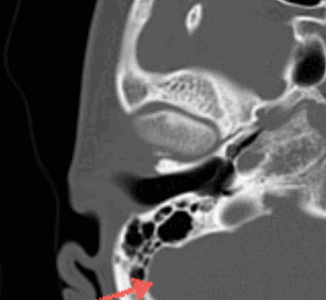
Также при компьютерной томографии височной кости есть возможность выявить изменения внутренней сонной артерии так, как визуализируется канал сонной артерии, который расположен кпереди от ямки яремной вены. Канал артерии меньше канала вены, поэтому радиологи всегда могут отличить их друг от друга. Стрелкой указан угол сигмовидный синус. Важный критерий диагностики при инфекционных заболеваниях среднего уха, головы и шеи .В данном месте часто встречается тромбоз. Также КТ внутреннего уха выполняют для оценки воздушности сосцевидного отростка, что особенно важно у пациентов с тугоухостью, которая вызвана, как первичными, так и вторичными причинами. Если вы сомневаетесь в правильности вашего диагноза по поводу заболеваний слухового аппарата, вы всегда можете заказать услугу второго мнения по вашим снимкам, заключениям из истории болезни, анализам.
Отосклероз КТ
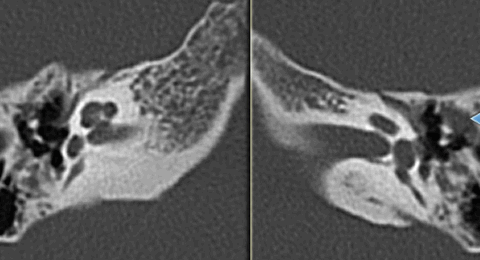
Отосклероз - генетически обусловленное метаболическое заболевание костного аппарата неизвестной этиологии. Данное заболевание может привести к потере слуха так, как в среднем ухе происходит разрастание костной ткани. Чаще данное заболевание охватывает оба уха, но начинается с одного. Костная резорбция, обусловленная участием остеокластов и остеобластов, приводит к замещению нормальной ткани соединительной, что и является склерозом. Распространение патологического процесса на стремя способствует кондуктивной тугоухости. Чаще кондуктивная тугоухость проявляется у пациентов с отосклерозом после третьего десятка. У пациентки 23 лет с кондуктивной тугоухостью выявлен отосклеротический фокус в характерном месте - переднем края ниши окна преддверия. На КТ проявления отосклероза не всегда заметны начинающего радиологу, поэтому рекомендуем заказать услугу второго мнения для уточнения диагноза отосклероза. При отосклерозе обычно поражения симметричные. Очаг небольших размеров в области переднего края ниши окна преддверия. Для хирургов в отоларингологии наиболее часто возникает вопрос о дифференциальном диагнозе между холестеатомой и хроническим средним отитом. Для перечисленных заболеваний характерно снижение пневматизации воздушных ячеек сосцевидного отростка. Для проведения правильного дифференциального диагноза помогает такой критерий, как костные эрозии. При холестеатоме чаще (в 80% случаях) происходит костная эрозия боковой стенки эпитимпанума и слуховых косточек. При хроническом среднем отите локализация костной эрозии в данном месте возможна, но очень редко всего лишь в 10% случаях. Есть определенные признаки характерные только для холестеатомы и хронического среднего отита. Для холестеатомы - это смещение слуховых косточек. КТ височных костей. Слева КТ пациента 54 лет, у которого нормальная пневматизация ячеек сосцевидного отростка (указано стрелкой). Справа у пациентки 69 лет сосцевидный отросток полностью склерозирован (воздушные клетки не выявляются). Ниже представлена компьютерная томограмма мальчика 15 лет. Диагноз хронический отит. Барабанная перепонка утолщена
Холестеатома
Холестеатома - это опухолевидное образование, состоящее из соединительнотканной капсулы и эпителиальных клеток, с наиболее частой локализацией в среднем ухе. Опасность данного заболевания заключается в том, что она распространяется на среднее ухо, а затем вызывает склерозирование воздушных клеток сосцевидного отростка. Лоры считают, что данный диагноз по большей части клинический ,так как часть холестеатомы возможно увидеть в слуховом канале. Но как правило, это возможно сделать, когда образование сильно увеличено в размерах. На ранних этапах развития лучше всего для выявления является КТ. На КТ обычно определяется мягкотканное образование, костные эрозии (зависит от такого, как долго протекает заболевание), смещение слуховых косточек. Ниже представлены компьютерные томограммы женщины 20 лет с рецидивирующим отитом (справа) и норма (слева). На КТ выявлены грануляции левой барабанной перепонки, мягкотканное образование (указано стрелкой).
Холестеатома уха
Холестеатома на КТ указана желтой стрелкой Сверху на КТ височных костей представлена большая по размерам правосторонняя холестеатома в среднем ухе с участками деструкции стенки барабанной полости. У данной пациентки также эрозии подвержено тело наковальни. КТ признаки холестеатомы. 1) Мягкотканная масса в среднем ухе. 2) Наиболее частая локализация в пространстве 3) Характерны костные эрозии в боковых стенках эпитимпанума, латеральном полукружном канале. 4) Смещение слуховых косточек. При холестеатоме редко встречается эрозия канала лицевого нерва. Также компьютерная томограмма височных костей является основным методом диагностики опухолей, располагающиеся в области височных костей, со специфичностью и чувствительностью метода в 80% и 90%. Наиболее часто встречаемые доброкачественные опухоли пирамиды височной кости: 1) Невринома. 2) Остеома. 3) Гломусные опухоли. 4) Гемангиомы. Злокачественные опухоли в области пирамиды встречаются реже. Опухоли вне зависимости от того доброкачественная или злокачественная проявляют себя главным и основным признаком - это деструкция. Наиболее частая опухоль в области пирамиды височной кости является невринома слухового нерва (шваннома). У пациентов с данной патологией признаками на КТ является следующее: 1) Расширение слухового прохода. 2) Наличие овального мягкотканного образования. Данное образование визуализируется с кистозной дегенерацией. На КТ представлена сужение правого слухового прохода в следствие обтурации массой. Правая височная кость представлена слева, а левая височная кость представлена справа При выполнении магнитно-резонансной томографии данному пациенту была выявлена правосторонняя шваннома слухового нерва.
КТ височных костей цена
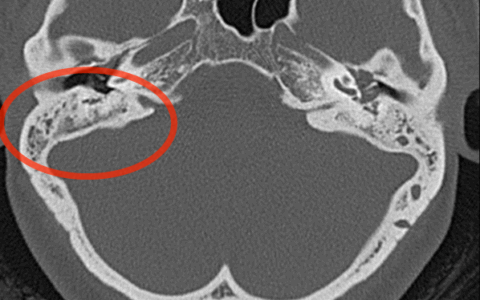
Обычно компьютерную томографию височных костей выполняют после перенесенных травм, воспалительных заболеваний (средний, внутренний отит), при резком снижении слуха, боли в области височной кости невыясненной этиологии, подозрении на новообразования в данной области. Назначают данный метод диагностики для верификации диагноза обычно врач отоларинголог. Противопоказанием к проведению обследования является беременность, аллергические реакции на йод-содержащие контрастные вещества, клаустрофобия. Средняя цена в Москве составляет от 2500 до 6000 рублей. Цена зависит от качества оборудования, компетентности лучевого диагноста, качества контрастного вещества. Так как от качества заключения по прочитанным снимкам зависит диагноз, рекомендуем вам заказать услугу второго мнения лучших специалистов по радиологии из США. Вам нужно связаться с нами, загрузить ваши снимки и спустя сутки вы получите полноценное заключение о патологии. Доказано, что второе мнение снижает вероятность ошибки в 30% случаях. Это обусловлено тем, что разные заболевания могут иметь схожие признаки на компьютерной томограмме, как было описано выше при сравнении хронического среднего отита и холестеатомы.
Другие статьи из раздела «КТ головы»
Онлайн-консультация, Расшифровка снимков, Второе мнение - информационные, а не медицинские услуги.
Для постановки диагноза и назначения плана лечения следует записаться на очный прием к специалисту
Холестеатома височной кости на томограммах
Холестеатома височной кости на томограммах
Холестеатома — это врожденная или приобретенная эпидермальная киста. Врожденная холестеатома возникает из эпителиальной ткани, сохранившейся внутри или по соседству с височной костью. Приобретенные холестеатомы развиваются в среднем ухе из отслоившегося плоского эпителия барабанной перепонки или при метаплазии слизистой оболочки барабанной полости. Еще одну особую форму представляет холестеатома наружного слухового прохода. КТ-исследование является методом выбора для диагностики положения и распространенности холестеатомы.
а) Приобретенная холестеатома височной кости. Холестеатомы появляются как мягкотканые образования в мезотимпануме и эпитимпануме. Если среднее ухо хорошо аэрируется, мягкотканная структура выглядит четко ограниченной. Когда присутствует жидкость или воспаленные ткани заполняют свободное пространство, контур холестеатомы становится нечетким и ее истинные размеры определить сложно. Характерные костные изменения помогают определить место возникновения патологического процесса и направление развития.
Холестеатома с перфорацией в натянутой части барабанной перепонки вызывает разрушение передней части латеральной стенки аттика и в области передних отделов барабанной полости. Холестеатома распространяется латерально к слуховым косточкам и может смещать их медиально. Холестеатома с перфорацией в натянутой части барабанной перепонки (обычно задневерхняя краевая перфорация) разрушает заднюю часть латеральной стенки аттика и прилегающую задневерхнюю стенку наружного слухового прохода.
Эта форма распространяется медиально, часто смещая косточки латерально. Длинный отросток наковальни и головки стремечка обычно разрушаются. Дальнейший рост холестеатомы ведет к увеличению аттика, адитуса и антрума и формированию полости в сосцевидном отростке, в результате эрозии клеточных стенок ячеек. Вовлечение медиальной стенки среднего уха ведет к формированию лабиринтной фистулы.
Наиболее частой областью образования фистулы является ампулярная часть горизонтального полукружного канала. Горизонтальные и коронарные косые срезы показывают истончение или отсутствие кости, покрывающей латеральный конец канала и сглаживание медиальной стенки надбарабанного углубления, обусловленное эрозией нормального возвышения горизонтального полукружного канала.
Холестеатома аттика (перфорация ненатянутой части перепонки): КТ в А. Аксиальной и Б. коронарной проекции.
Передняя часть латеральной стенки аттика разрушена мягкотканым массивом, распространяющимся латерально к косточкам,
которые частично разрушены и смещены в медиальном направлении. Холестеатома при перфорации в натянутой части: А. Аксиальная и Б. Коронарная проекции КТ.
Задняя часть латеральной стенки аттика разрушена мягкотканым массивом, заполняющим задневерхний квадрант барабанной полости и заднюю часть аттика.
Холестеатома расширяет aditus и проникает в antrum, который выглядит увеличенным вследствии эрозии периантральных клеток. А. Коронарные и Б. Аксиальные КТ.
Большая холестеатома с фистулами. Большая холестеатома заполняет барабанную полость и сосцевидный отросток,
разрушает лабиринтную стенку с вовлечением капсулы горизонтального и заднего полукружных каналов.
б) Врожденная холестеатома. Врожденные холестеатомы развиваются из остатков эмбриональной эпидермальной ткани, располагающейся в любой части височной кости или прилегающих эпидуральном или менингеальном пространствах.
Клинические симптомы врожденной холестеатомы зависят от размеров и локализации процесса. Врожденная холестеатома барабанной полости выглядит как белая округлая масса, находящаяся медиально от неизмененной барабанной перепонки. В анамнезе обычно отсутствуют перенесенные воспалительные заболевания уха. Иногда наблюдается вторичный серозный отит.
КТ позволяет выявить хорошо дифференцированные мягкотканые структуры в барабанной полости. Если холестеатома заполняет все свободное пространство или присоединяется вторичный секреторный отит, вся барабанная полость становится затемненной, а барабанная перепонка смещается латерально. В таких случаях для уточнения наличия и размеров холестеатомы информативным оказывается МРТ. Холестеатомные массы могут повредить цепь слуховых косточек.
Нижний край латеральной стенки аттика остается интактным, в отличие от случаев приобретенной холестеатомы. Однако при распространении холестеатомы в эпитимпануме латеральная стенка аттика может разрушаться изнутри.
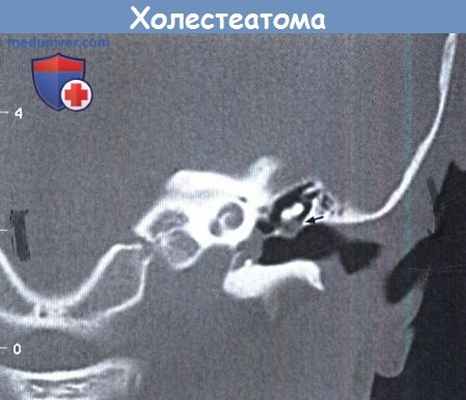
Врожденная холестеатома: коронарная КТ.
Барабанная перепонка интактна, но отмечаются два мягкотканых массива в барабанной полости:
больший в нижней части мезотимпанума и меньший (стрелка) латеральнее шейки молоточка.
в) Эпидермоидная киста или врожденная холестеатома пирамиды. Результаты зависят от места возникновения холестеатомы: на верхушке пирамиды или эпидермального и менингеального пространств.
Если холестеатома возникает на верхушке пирамиды, при КТ определяется картина кистозного, расширяющегося образования в соответствующей области. При расширении поражение достигает верхнего края пирамиды, обычно приподнимая его и истончая. По мере роста холестеатомы разрушаются костные стенки внутреннего слухового прохода и лабиринта.
Крупные холестероловые гранулемы пирамиды часто ошибочно трактуются как эпидермоидные кисты из-за сходной КТ картины. Эти два образования могут быть дифференцированы при МРТ. Эпидермоидная киста проявляется как область сигнала довольно низкой интенсивности на изображениях Т1 и высокой плотности в режиме Т2. Холестероловая гранулема выглядит яркой на обоих изображениях из-за короткого при Т1 и длительного при Т2 периода релаксации. Темные области создаются отложениями гемосидерина и часто выявляются внутри яркого массива.
Холестеатомы, возникающие из эпидуральных и менингеальных пространств на верхней поверхности пирамиды, создают ковшеобразный дефект костной стенки. Дефект формируется вследствие давления на пирамиду извне, при этом отсутствует костная перегородка, характерная для образования, возникшего внутри пирамиды.
г) Обтурация эпидермальными массами и холестеатома наружного слухового прохода. Эпидермальные пробки в наружном слуховом проходе формируются у пациентов с остеомами, стенозами прохода или плотными серными пробками. Блок наружного слухового прохода на длительное время ведет к накоплению эпителиальных слущиваний и расширению костного контура слухового прохода.
Холестеатомы наружного слухового прохода являются формой инвазивного кератита, характеризующегося накоплением десквамированного эпителия в стенке прохода. После удаления эпидермальных масс образуется глубокая эрозия и обнаженная некротизированная кость. По мере увеличения холестеатомы нарушается целостность костных стенок слухового прохода. Формируются большие дефекты костного канала с заполнением просвета мягкоткаными структурами, содержащими костные секвестры.
Рецидивирующая холестероловая гранулема: А. Коронарная КТ; Аксиальная МРТ в режиме (Б) Т1 и (В) Т2.
Объемное образование поражает правую верхушку пирамиды и распространяется во внутренний слуховой проход. Массив имеет характерный высокий сигнал в Т1 и Т2 режимах. Холестеатома наружного слухового прохода: А. Аксиальная и Б. Коронарная КТ.
Канал стенозирован в области перешейка, и мягкотканый массив заполняет просвет костной части канала. Холестеатома наружного слухового прохода:
А. Аксиальная КТ: исходное образование на задней стенке канала покрыто десквализированным эпителием;
Б. Коронарная КТ: большой мягкотканный массив заполняет проход и разрушает дно. В толще массива определяется костный секвестр.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Холестеатома височной кости на томограммах
Запорожский государственный медицинский университет, Украина
Санкт-Петербургский НИИ уха, горла, носа и речи Минздрава России, Санкт-Петербург, Россия, 190013
ФГБУ «Санкт-Петербургский НИИ уха, горла, носа и речи» МЗ РФ, Санкт-Петербург, Россия, 190013
Отдел разработки и внедрения высокотехнологичных методов лечения Санкт-Петербургского НИИ уха, горла, носа и речи Минздрава России, Санкт-Петербург, Россия, 190013, отделение отоларингологии Мурманской областной клинической больницы им. П.А. Баяндина, Мурманск, Россия, 183000
Удаление инфралабиринтной холестеатомы пирамиды височной кости с сохранением функции лицевого нерва
Журнал: Вестник оториноларингологии. 2019;84(3): 56‑60
Запорожский государственный медицинский университет, Украина
В статье представлен клинический случай инфралабиринтной холестеатомы пирамиды височной кости. Нами проанализированы предоперационные данные пациентки для определения тактики хирургического лечения с сохранением функции лицевого нерва и снижением риска развития рецидива холестеатомы, интраоперационные находки и конечный результат оперативного лечения.
Запорожский государственный медицинский университет, Украина
Санкт-Петербургский НИИ уха, горла, носа и речи Минздрава России, Санкт-Петербург, Россия, 190013
ФГБУ «Санкт-Петербургский НИИ уха, горла, носа и речи» МЗ РФ, Санкт-Петербург, Россия, 190013
Отдел разработки и внедрения высокотехнологичных методов лечения Санкт-Петербургского НИИ уха, горла, носа и речи Минздрава России, Санкт-Петербург, Россия, 190013, отделение отоларингологии Мурманской областной клинической больницы им. П.А. Баяндина, Мурманск, Россия, 183000
Холестеатома пирамиды височной кости представляет собой медленно растущее эпидермоидное образование, захватывающее каменистую часть височной кости, и составляет менее 10% от всех случаев образований пирамиды височной кости и менее 3% от случаев хронического гнойного среднего отита, осложненного холестеатомой [1].
Согласно классификации M. Sanna и соавт. от 1993 г., выделяют супралабиринтную, инфралабиринтную, массивную, инфралабиринтную-апикальную и апикальную холестеатому пирамиды височной кости в зависимости от локализации образования по отношению к лабиринту [2].
Инфралабиринтная холестеатома пирамиды височной кости, по данным ряда зарубежных авторов, имеет чаще всего врожденный характер происхождения, развивается в гипотимпануме или в инфралабиринтных клетках с последующим ростом к внутренней сонной артерии или к задней черепной ямке, приводя к разрушению переднего отдела лабиринта. Следовательно, у большинства пациентов в основном страдает слуховая функция. При этом функция ЛН для данного типа расположения холестеатомы пирамиды височной кости на предоперационном этапе, как правило, сохранена [3—6].
Анатомическими границами инфралабиринтного отдела височной кости являются: латерально — мастоидальный отдел ЛН, медиально — твердая мозговая оболочка задней черепной ямки, сверху — передний отдел лабиринта (улитка), снизу — луковица яремной вены, сзади — СС и задний П.К. По мнению авторов, визуализация инфралабиринтной полости может быть улучшена путем удаления костной стенки, покрывающей СС и заднюю черепную ямку, c их последующей ретракцией [7, 8].
В 1978 г. U. Fisch описал инфратемпоральный доступ, при котором ЛН от шилососцевидного отростка до коленчатого ганглия освобождался из костного ложа фаллопиева канала и транспонировался кпереди от своего исходного анатомо-топографического расположения, обеспечивая широкий доступ к инфралабиринтным структурам височной кости [8]. Недостатком данного доступа является высокий риск травмирования Л.Н. Однако некоторые авторы при хирургическом удалении холестериновой гранулемы, параганглиомы и холестеатомы височной кости при их инфралабиринтном распространении избегали транспозиции ЛН, что исключало его повреждение с развитием пареза (паралича) мимической мускулатуры [7].
С появлением интраоперационного мониторинга ЛН в отохирургии появилась возможность идентифицировать его во время операции и тем самым минимизировать риск его повреждения [9, 10].
В данной статье описан случай хирургического лечения пациентки с инфралабиринтной холестеатомой пирамиды височной кости.
Пациентка К., 44 лет, обратилась в ФГБУ «СПбНИИ ЛОР» Минздрава России с жалобами на постоянное гноетечение из правого уха, ощущение тяжести в правой половине головы, снижение слуха на правое ухо вплоть до глухоты. Вышеуказанные жалобы остро стали беспокоить пациентку последние 4 мес.
Из анамнеза заболевания известно, что в детстве у пациентки были отиты с двух сторон.
При осмотре состояние удовлетворительное. Отохирургические вмешательства, травмы височной кости, инфекционные, хронические соматические заболевания отрицает. Сознание ясное, общемозговые и менингеальные симптомы отсутствовали. Головокружение, спонтанный нистагм не зафиксированы. Состояние функции ЛН по шкале House—Brackmann — I степень (норма). При проведении отомикроскопии диагностирован двусторонний средний отит. Правое ухо — НСП широкий, заполнен гнойным отделяемым. Эпидермизированная рубцово-измененная барабанная перепонка втянута. Левое ухо — НСП широкий, свободный. Субтотальный некраевой дефект барабанной перепонки, отделяемого нет. По данным тональной аудиометрии — правосторонняя смешанная тугоухость IV степени (костно-воздушный интервал составлял в среднем 50 ДБ), левосторонняя кондуктивная тугоухость I степени (костно-воздушный интервал составлял в среднем 20 ДБ),
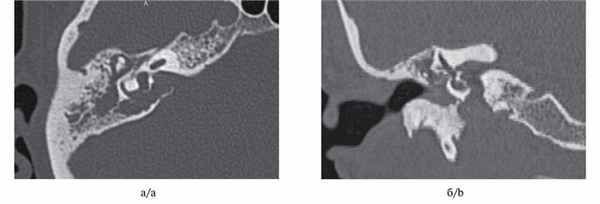
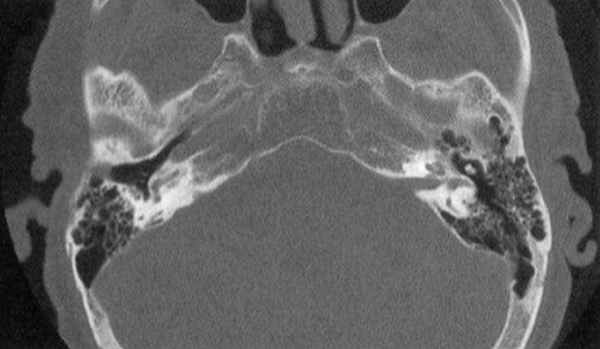
МСКТ височной кости — КТ-картина образования пирамиды правой височной кости с костно-деструктивными изменениями, правостороннего среднего отита. Образование на МСКТ височной кости отграничено сверху базальным завитком улитки и преддверием, снизу — яремной веной, медиально — твердой мозговой оболочкой задней черепной ямки, латерально — гипо- и мезотимпанумом, спереди — вертикальной частью внутренней сонной артерии, сзади — сагиттальным ПК, внутренним слуховым проходом (рис. 1). Рис. 1. МСКТ височной кости (правое ухо). КТ-картина инфралабиринтной холестеатомы пирамиды височной кости (а — аксиальная проекция, б — коронарная проекция).
МРТ среднего уха — в области нижней и задней граней пирамиды височной кости инфралабиринтно визуализируется образование размером 15,6×26×20 мм, прилежит и компримирует внутреннюю яремную вену, характеризуется преимущественно гиперинтенсивным сигналом в Т2, STIR, умеренно гиперинтенсивным в Т2 flair, изоинтенсивным в Т1 ВИ, с повышением сигнала на DWI с коэффициентом В 1000 и вычитанием на ИКД-картах, что соответствует холестеатомным массам.
На основании проведенных методов исследования у пациентки были диагностированы двусторонний хронический гнойный средний отит, инфралабиринтная холестеатома пирамиды височной кости справа, правосторонняя хроническая смешанная тугоухость IV степени, левосторонняя кондуктивная тугоухость I степени.
Предоперационное планирование
Учитывая отсутствие у пациентки экстратемпорального распространения холестеатомы пирамиды височной кости и пареза мимической мускулатуры, было принято решение о проведении операции в условиях специализированного монопрофильного учреждения ФГБУ «СПбНИИ ЛОР» Минздрава России с использованием интраоперационного мониторинга ЛН.
С учетом данных тональной аудиометрии (выраженное нарушение слуховой функции у пациентки) и МСКТ височной кости была поставлена цель — максимальная элиминация холестеатомы с сохранением функции Л.Н. Реконструктивный слухоулучшающий этап операции, несмотря на костно-воздушный интервал в 50 ДБ, не рассматривался из-за костной деструкции холестеатомой переднего и заднего отделов лабиринта.
По данным МСКТ височной кости, у пациентки отсутствовали признаки выраженного предлежания СС и высокого расположения луковицы яремной вены, поэтому в качестве хирургического подхода к инфралабиринтной холестеатоме пирамиды височной кости был выбран трансмастоидальный-инфралабиринтный доступ с удалением пораженной холестеатомой улитки.
С целью снижения риска развития резидуальной холестеатомы пирамиды височной кости мы остановились на открытой технике ведения трепанационной полости из-за сложности в техническом удалении участков матрикса холестеатомы с поверхности адвентиции внутренней сонной артерии, луковицы яремной вены, ЛН без риска повреждения последних.
Операция
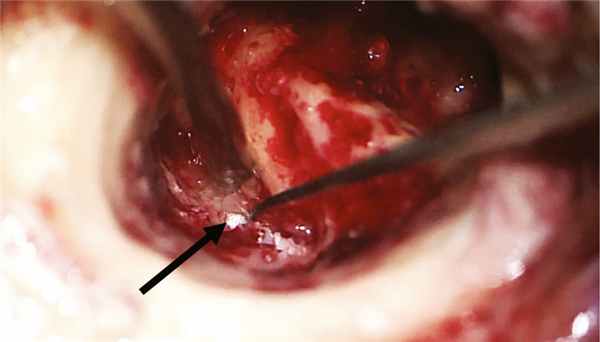
Хирургическое вмешательство было проведено в условиях многокомпонентной анестезии с интубацией трахеи и с применением мониторинга ЛН методом игольчатой электромиографии при непрерывной стимуляции с бормашины. Выполнена инфильтрация мягких тканей заушной области 0,5% раствором наропина 15 мл. Произведен разрез в заушной области справа. Отсепарованы мягкие ткани до кости и кожа задней стенки НСП до фиброзного кольца. Бором снят навес задней стенки НСП и выполнена антротомия. Антрум заполнен грануляционной тканью, блокирующей aditus ad antrum. При проведении тимпанотомии с ревизией барабанной полости отмечено, что рубцово-измененная барабанная перепонка эпидермизирована и спаяна с медиальной стенкой барабанной полости. После удаления патологически измененной барабанной перепонки обнаружены явления метаплазии слизистой оболочки медиальной стенки барабанной полости с развитием грануляционно-фиброзной ткани. Тимпанальное устье слуховой трубы сужено и блокировано полипом. Цепь слуховых косточек сохранена. Молоточек и наковальня удалены. При проведении стимуляционной электромиографии получены М-ответы при пороговой электрической стимуляции в 0,9 мА с горизонтального отдела ЛН, покрытого метаплазированной слизистой оболочкой. Симптом передачи колебаний с подножной пластинки стремени на окно улитки отсутствовал. Бором выполнена радикальная операция. Сформированная трепанационная полость не содержала холестеатомных масс. В полипозно-измененной слизистой оболочке антромастоидальной полости после удаления инфралабиринтных клеток в проекции сагиттального ПК обнаружена холестеатома (рис. 2). Рис. 2. Интраоперационная картина трепанационной полости после выполненной радикальной операции на правом ухе. Стрелкой указана холестеатома в инфралабиринтных клетках височной кости.
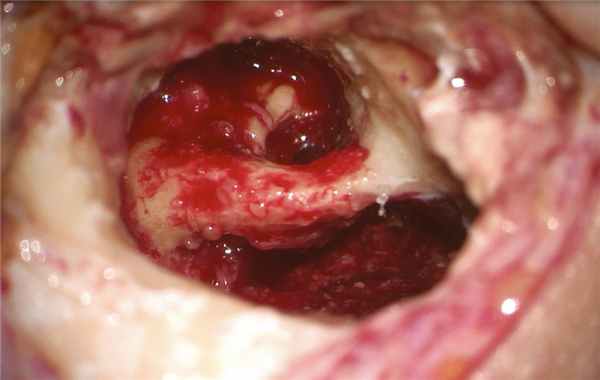
Холестеатома заполняла собой все инфралабиринтное пространство с разрушением изнутри сагиттального ПК, преддверия, базального завитка улитки, компримировала твердую мозговую оболочку задней черепной ямки и внутреннюю яремную вену. По ходу распространения эпидермиса удалены сагиттальный ПК с сохранением эндолимфатического протока, ретрофациальные клетки, клетки гипотимпанального клеточного тракта, инфракохлеарные клетки, базальный и апикальный завитки улитки до передней стенки внутреннего слухового прохода. Холестеатома элиминирована вместе с матриксом из инфралабиринтного пространства: с поверхности твердой мозговой оболочки задней черепной ямки, яремной вены, из-под скелетированного фаллопиева канала, из переднего отдела лабиринта, заднего ПК (рис. 3). Рис. 3. Интраоперационная картина инфралабиринтного пространства правой височной кости после удаления холестеатомы.
Результат
Послеоперационный период протекал без осложнений. Пациентка в удовлетворительном состоянии была выписана на 9-е сутки после операции с тампонами в НСП. Общемозговые и менингеальные симптомы отсутствовали. Предоперационная функция ЛН сохранена. Гистологическое исследование операционного материала подтвердило наличие холестеатомы. Тампоны из НСП удалены через 1 мес после операции.
При проведении отомикроскопии оперированного уха визуализирована большая трепанационная полость, заполненная скудным количеством раневого отделяемого; фасциальный лоскут, закрывающий сверху передние отделы трепанационной полости, — розовый, умеренно отечен. Сформированная инфралабиринтная полость под ЛН свободная, без патологического содержимого.
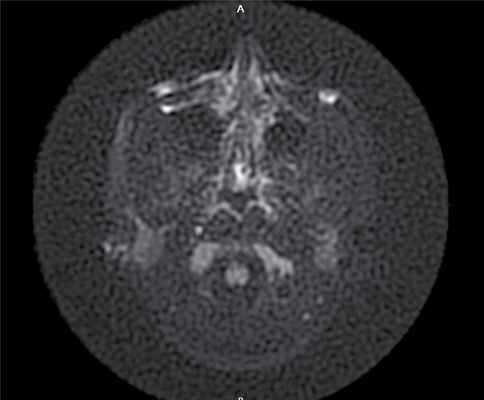
Через 6 мес по результатам отомикроскопии, МСКТ височных костей, МРТ среднего уха в DWI-режиме: в сосцевидном отростке, в аттико-антральной области, в области нижней и задней граней пирамиды височной кости визуализируется обширная послеоперационная полость; в барабанном и мастоидальном сегментах послеоперационной полости пристеночно визуализируется содержимое умеренно неоднородной структуры, гетерогенного МР-сигнала в Т2 ВИ, STIR, T2 flair, изоинтенсивное в Т1 ВИ, без повышения сигнала на DWI c коэффициентом В 1000 и вычитанием на ИКД-картах (вероятно, рубцово-фиброзные изменения): данных за рецидив холестеатомы получено не было (рис. 4). Рис. 4. МР-томограмма среднего уха, выполненная в DWI- режиме.
Пациентке было рекомендовано длительное регулярное наблюдение с использованием отомикроскопии, МСКТ височных костей, МРТ среднего уха в DWI-режиме.
Холестеатома пирамиды височной кости является сравнительно редкой патологией и длительное время может протекать бессимптомно до тех пор, пока не разрушит фаллопиев канал или лабиринт с развитием пареза мимической мускулатуры или снижения слуха. Данное образование может также поражать все анатомические структуры в пределах височной кости или иметь экстратемпоральное распространение с поражением внутренней сонной артерии, ската черепа, клиновидной пазухи, подвисочной ямки и носоглотки [1—3, 5, 6, 11].
Открытая техника ведения трепанационной полости с одномоментным пластическим расширением НСП широко нами используется ввиду спаянности матрикса холестеатомы с нервно-сосудистыми структурами и твердой мозговой оболочкой и возможности визуального контроля и санации состояния данной полости [6].
Для диагностики рецидива холестеатомы в настоящее время применяют МРТ среднего уха в DWI-режиме, где холестеатома выглядит более ярко, чем другие патологические ткани. Однако данная методика имеет чувствительность 81%, и ложноотрицательные результаты получают при размерах холестеатомы менее 5 мм [12]. КТ височных костей обычно дополняют данные МРТ в отношении состояния костных структур височной кости, эти исследования выполняются в комплексе при предоперационном обследовании больного. В нашем случае, учитывая большие костно-деструктивные изменения височной кости в результате роста холестеатомы, сформированную трепанационную полость, открытую технику ее ведения, мы рекомендовали пациентке в послеоперационном периоде выполнить КТ височных костей для оценки объема выполненной операции и определения расположения мягкотканного субстрата по отношению к костным структурам височной кости.
Согласно опыту современной отохирургии, адекватными сроками проведения ревизии барабанной полости после хирургической санации холестеатомы среднего уха являются 6—12 мес [13]. При хирургическом лечении холестеатомы пирамиды височной кости при наличии открытой трепанационной полости мы считаем целесообразным выполнять инструментальные методы обследования через 6 мес после операции, а далее 1 раз в год. Данные сроки достаточны для оценки отдаленных анатомических результатов после выполненной хирургической санации холестеатомы пирамиды височной кости.
Особенность данного клинического случая заключается в том, что после выполненной расширенной радикальной операции на среднем ухе нами были обнаружены только участки грануляционной ткани в антромастоидальной полости и метаплазированная слизистая оболочка в барабанной полости. Признаки миграции эпидермиса в гипотимпанальные и инфралабиринтные клетки со стороны барабанной полости и сформированной антромастоидальной полости отсутствовали, что может свидетельствовать в пользу врожденной этиологии данной холестеатомы.
КТ височной кости
КТ височной кости - инструментальный способ диагностики, основанный на применении рентгеновского излучения, помогает выявить заболевания лор-органов и широко распространен в отоларингологии.
5.00 (Проголосовало: 1)
Компьютерная томография (КТ) височных костей, в отличие от обычной рентгенографии, позволяет получить на выходе одновременное изображение костных и мягких тканей исследуемой области в их естественном положении по отношении друг к другу.
Патоморфология многих заболеваний может быть определена посредством этого метода.
Показания
КТ височной кости проводится пациентам с:
- острым гнойным средним отитом, протекающим с осложнениями в виде мастоидита, менингита, пареза лицевого нерва и пр.;
- инфекционными патологиями среднего уха, сопровождающимися развитием воспалительного процесса (эпитимпанит, мезотимпанит, холестеатома и другие заболевания, для которых характерно стойкое снижение слуха);
- травмами;
- врожденными пороками развития наружного и среднего отделов уха.
Подобная диагностика оказывается необходимой при подозрении на наличие объемных образований, в случае кондуктивной или нейросенсорной тугоухости (а также смешанной формы) неясного генеза. Исследование является обязательным при отборе пациентов для прохождения операции кохлеарной имплантации.
На томограмме становятся видны:
- все структуры отделов уха;
- визуализируются каналы лицевого нерва и сонной артерии;
- хорошо различимы ямка луковицы яремной вены и т. д.
Процедура КТ височной кости
Специальной подготовки к КТ височной кости не требуется.
Детей в возрасте младше 3 лет предварительно вводят в состояние медикаментозного сна. При использовании контрастирования внутривенно вводятся препараты из числа неионных.
Особую диагностическую ценность рентгенконтрастные вещества имеют в тех клинических случаях, когда существует подозрение на опухоль или сосудистые нарушения.
Само исследование проводится в нескольких проекциях:
- аксиальная (пациент находится в положении лежа на спине, сканирование идет в направлении к голове);
- коронарная (пациент также лежит на спине или на животе, для получения более четкого снимка требуется задержать дыхание и не глотать);
- сагиттальная (сопряжена с определенными сложностями, применяется для исследования мастоидальной части канала лицевого нерва).
Объективность полученных данных во многом зависит от того, насколько неподвижен будет пациент во время сканирования. К снижению качества томограммы также могут привести все металлические предметы, в частности, ювелирные украшения в зоне облучения. В связи с этим их необходимо заранее снять.
При анализе томограммы врач смотрит на состояние, расположение и размер барабанной полости, слуховых косточек, структур внутреннего уха, наружного и внутреннего слухового прохода, оценивает степень пневматизации сосцевидного отростка и прочих элементов.
Осложнения
Осложнения обычно отсутствуют. В редких случаях возможны аллергические реакции на введенные контрастные вещества. КТ височной кости противопоказана при беременности. В роли дополняющего метода выступает магнитно-резонансная томография (МРТ).
Исследование проводится строго по направлению от лечащего врача. Для записи на прием к отоларингологу необходимо позвонить по телефону клиники или заполнить форму онлайн-заявки.
Своевременное обращение к врачу поможет сохранить Ваше здоровье.
Не откладывайте лечение, звоните прямо сейчас. Мы работаем круглосуточно в Москве.
К вопросу о классификации холестеатомы пирамиды височной кости
Холестеатома – образование, сформированное ороговевающим эпителием, остатками кератина и различной толщины периматриксом с окружающей воспалительной реакцией или без таковой. У 2,9% пациентов с холестеатомой встречается холестеатома, которая распространяется в пирамиду височной кости. Агрессивный рост холестеатомы пирамиды височной кости может привести к деструкции подлежащих костных структур с распространением образования на скат черепа, клиновидную пазуху, подвисочную ямку, носоглотку с возможным проникновением в субдуральное пространство.
Цель: детализация существующих классификаций холестеатомы пирамиды височной кости.
Материал и методы: в данное проспективное исследование вошли 22 пациента с хроническим гнойным средним отитом, у которых была диагностирована холестеатома пирамиды височной кости. Диагноз поставлен на основании отоларингологического обследования, мультиспиральной компьютерной томография (МСКТ) височных костей, МРТ cреднего уха, диффузно-взвешенной МРТ головного мозга. Средний возраст пациентов составил 39,2±7 лет. В работе использовали классификацию холестеатомы пирамиды височной кости Moffat – Smith 2008 г.
Результаты: МСКТ височной кости с достаточной точностью и специфичностью выявляет различные деструктивные процессы, что важно для определения границы распространения образования и соответственно соотнесения данных границ c классификацией холестеатомы пирамиды височной кости. На основании КТ-снимков и обновленной классификации холестеатомы пирамиды височной кости Moffat – Smith образования были распределены в зависимости от локализации по отношению к лабиринту на супралабиринтную (n – 9), супралабиринтную-апикальную (n – 3), инфралабиринтную (n – 3), инфралабиринтную-апикальную (n – 5), массивную лабиринтную (n – 1) и массивную лабиринтную с апикальным распространением (n – 1). Таким образом, в данной статье мы попытались описать границы типов холестеатом пирамиды височной кости на основании МСКТ височных костей.
Заключение: использование предложенной классификации предоставит возможность определить тип холестеатомы пирамиды височной кости и окажет помощь в выборе тактики хирургического лечения данной патологии.
Ключевые слова: холестеатома пирамиды височной кости, хронический гнойный средний отит, классификация, компьютерная томография.
Для цитирования: Аникин И.А., Хамгушкеева Н.Н., Ильин С.Н., Бокучава Т.А. К вопросу о классификации холестеатомы пирамиды височной кости. РМЖ. 2017;23:1699-1702.
On the classification of the petrous pyramid cholesteatoma
Anikin I.A. 1 , Khamgushkeeva N.N. 1 , Ilin S.N. 1 , Bokuchava T.A. 2
1 Saint-Petersburg Scientific Research Institute of Ear, Nose, Throat and Speech
2 Murmansk Regional Clinical Hospital named after P.A. Bayandin
Cholesteatoma is the tumor formed by keratinizing epithelium, keratin residues and perimatrix of various thicknesses with or without surrounding inflammatory reaction. In 2.9% of patients with cholesteatoma it spreads to the petrous pyramid. Aggressive growth of the petrous pyramid cholesteatoma can lead to the destruction of the underlying bone structures with the spread of the tumor to the clivus, the sphenoid sinus, the infratemporal fossa, the nasopharynx with possible penetration into the subdural space.
Aim: the detailed classification of the petrous pyramid cholesteatoma.
Patients and Methods: this prospective study included 22 patients with chronic suppurative otitis media who had a petrous pyramid cholesteatoma. The diagnosis is based on an otolaryngological examination, multispiral computed tomography (MSCT) of temporal bones, MRI of the middle ear, diffuse-weighted MRI of the brain. The average age of the patients was 39.2 ± 7 years. The Moffat-Smith 2008 classification of the petrous pyramid cholesteatoma was used in the work.
Results: MSCT of the temporal bone reveals various destructive processes with high accuracy and specificity, that is important for determining the boundaries of the tumor and thus the classification of the petrous pyramid cholesteatoma. Based on CT images and updated Moffat-Smith petrous pyramid cholesteatoma classification, depending on the location in relation to the labyrinth the tumors were distributed on the supra-labyrinth (n-9), supra-labyrinth-apical (n-3), infra-labyrinth (n-3), infra-labyrinth-apical (n-5), massive labyrinth (n-1) and massive labyrinth petrous pyramid cholesteatoma with apical proliferation (n-1). Thus, in this article we have attempted to describe the boundaries of various types of the petrous pyramid cholesteatoma on the basis of the MSCT of the temporal bones.
Conclusion: the use of the proposed classification will provide an opportunity to determine the type of the petrous pyramid cholesteatoma and will help in choosing the tactics of surgical treatment of this pathology.
Key words: the petrous pyramid cholesteatoma, chronic suppurative otitis media, classification, computed tomography.
For citation: Anikin I.A., Khamgushkeeva N.N., Ilin S.N., Bokuchava T.A. On the classification of the petrous pyramid cholesteatoma // RMJ. 2017. № 23. P. 1698–1702.
Статья посвящена вопросам классификации холестеатомы пирамиды височной кости. В исследование вошли 22 пациента с хроническим гнойным средним отитом, у которых была диагностирована холестеатома пирамиды височной кости. В работе использовали классификацию холестеатомы пирамиды височной кости Moffat – Smith 2008 г. Показано, что использование предложенной классификации предоставит возможность определить тип холестеатомы пирамиды височной кости и окажет помощь в выборе тактики хирургического лечения.
Холестеатома – опухолевидное образование, представляющее собой эпидермальную кисту, которая является результатом агрессивного роста ороговевающего плоскоклеточного эпителия [1–3].
По данным литературы, холестеатома пирамиды височной кости является очень сложным образованием для диагностики и лечения. Данная особенность связана с бессимптомной картиной развития заболевания, расположением холестеатомы близко к основанию черепа и жизненно важным нервно-сосудистым структурам височной кости, склонностью холестеатомы к рецидивам [2–4]. Это одна из немногих патологий, которые имеют тенденцию к прогрессирующему росту. При массивном распространении может привести к костной эрозии верхушки пирамиды височной кости и развитию вне- и внутричерепных осложнений [1–3, 5, 6]. Частота встречаемости холестеатомы пирамиды височной кости составляет 4–9% от всех патологических образований в пирамиде височной кости [4], 0,2% – от всех случаев хронического среднего отита, осложненного холестеатомой [7].
Холестеатома пирамиды височной кости по происхождению может быть врожденной и приобретенной. Появление врожденной холестеатомы пирамиды височной кости объясняется сохранением эктодермального зачатка в пирамиде височной кости или в среднем ухе, из которого образование далее распространяется по направлению к верхушке пирамиды височной кости. Приобретенная холестеатома, в отличие от врожденной, чаще всего развивается вследствие инвазии эпидермиса в результате ретракции (первичная приобретенная холестеатома) или перфорации барабанной перепонки (вторичная приобретенная холестеатома). Ряд авторов также выделяют ятрогенную холестеатому, развившуюся после хирургических манипуляций на непораженном холестеатомным процессом ухе, и посттравматическую, возникающую в результате эпидермального заноса, вызванного травмой уха [2, 4].
За последнее время предложены несколько классификаций, основанных на локализации холестеатомы в каменистом отделе височной кости. U. Fish выделил супралабиринтный и инфралабиринтный-апикальный типы холестеатомы пирамиды височной кости [8]. В 1993 г. M. Sanna et al. создали классификацию холестеатомы пирамиды височной кости в зависимости от локализации образования по отношению к лабиринту, выделив: супралабиринтную, инфралабиринтную, массивную, инфралабиринтную-апикальную и апикальную [2].
По данным M. Sanna, cупралабиринтная холестеатома чаще всего бывает врожденной, но также может быть и результатом глубокого врастания эпидермиса в эпитимпанум. Она чаще поражает переднее эпитимпанальное пространство и простирается медиально к внутреннему слуховому проходу и вперед по направлению к сонной артерии. Также холестеатома может распространяться к заднему отделу лабиринта и в ретролабиринтные клетки сосцевидного отростка с поражением базального завитка улитки и лицевого нерва. В большинстве случаев супралабиринтная холестеатома клинически проявляется развитием пареза (паралича) мимической мускулатуры. Инфралабиринтная холестеатома возникает в гипотимпануме и в инфралабиринтных клетках сосцевидного отростка и распространяется вперед к внутренней сонной артерии и сзади к задней черепной ямке. Массивная лабиринтная холестеатома диффузно поражает височную кость с вовлечением в патологический процесс всего заднего и переднего отдела лабиринта и чаще является результатом роста супра- и инфралабиринтной холестеатомы, а также инвазивного роста первичной приобретенной холестеатомы. Она обычно протекает бессимптомно, но может вызвать паралич мимической мускулатуры и частичную или полную сенсоневральную тугоухость. Инфралабиринтная-апикальная холестеатома встречается в инфралабиринтных и в верхушечных отделах пирамиды височной кости. Изначально поражает передние отделы пирамиды височной кости, горизонтальную часть внутренней сонной артерии, после поражает апикальный отдел пирамиды височной кости, а затем распространяется или вверх к клиновидной пазухе, или кзади и вниз в инфралабиринтный отдел височной кости. Данная холестеатома чаще всего бывает врожденной и при ее распространении во внутреннее ухо у пациентов развивается хроническая сенсоневральная тугоухость IV степени. Функция лицевого нерва, как правило, у пациентов не нарушена. Апикальная холестеатома занимает только верхушку пирамиды височной кости и при массивном своем росте может привести к деструкции костной стенки внутреннего слухового прохода с дальнейшим распространением в сторону задней черепной ямки или к тройничному нерву [2, 9, 10].
В 2008 г. D. Moffat и W. Smith предложили классификацию холестеатомы пирамиды височной кости, которая, по данным авторов, более всеобъемлющая, чем существующие классификации. В классификации Moffat – Smith различают супралабиринтную, супралабиринтную-апикальную, инфралабиринтную, инфралабиринтную-апикальную, апикальную и массивную лабиринтную холестеатому пирамиды височной кости с апикальным распространением [11].
При планировании хирургического вмешательства хирургу необходимо иметь представление о локализации холестеатомы в пирамиде височной кости, ее расположении по отношению к сосудисто-нервным образованиям височной кости, наличии костно-деструктивных изменений структур среднего и внутреннего уха. С этой целью на предоперационном этапе обследования пациентов проводится анализ полученных результатов МСКТ-исследований височных костей, включающих серию томограмм и протокол исследования [12].
Целью данной работы послужила детализация существующих классификаций холестеатомы пирамиды височной кости.
Материал и методы
На базе ФГБУ «СПб НИИ ЛОР» Минздрава России с 2012 г. по март 2017 г. у 22 пациентов (13 женщин и 9 мужчин) с хроническим гнойным средним отитом диагностирована холестеатома пирамиды височной кости.
Диагноз был поставлен на основании отоларингологического и радиологического обследования, включающего МСКТ височных костей, МРТ cреднего уха, диффузно-взвешенную МРТ головного мозга. Средний возраст пациентов составил – 39,2±7 лет.
У 10 пациентов (45%) в анамнезе были радикальные операции на среднем ухе. Два пациента (9%) в прошлом прооперированы нейрохирургами с удалением холестеатомы верхушки пирамиды височной кости из экстрадурального подвисочного и инфралабиринтного доступов соответственно. У 10 пациентов (45%) с хроническим эпитимпано-антральным средним отитом оперативные вмешательства на ушах ранее не выполнялись.
Для более детального описания границ холестеатомы пирамиды височной кости за основу была взята классификация M. Sanna 2016 г., где на основании МСКТ височной кости определены границы только для супралабиринтной, инфралабиринтной, массивной, инфралабиринтной-апикальной и апикальной холестеатомы пирамиды височной кости [10]. Супралабиринтная-апикальная и массивная-апикальная холестеатомы пирамиды височной кости в данной системе не представлены. Таким образом, мы попытались описать границы для всех ее типов расположения в височной кости, взяв за основу классификацию Moffat и Smith 2008 г. [11].
Результаты обследования и обсуждение

На основании детального анализа МСКТ височной кости, обзора современной литературы, а также опыта хирургического лечения данной патологии нами детализирована классификация холестеатомы пирамиды височной кости (табл. 1).
Применение радиологических методов исследования височной кости (МРТ среднего уха, КТ височной кости, диффузионно-взвешенная МРТ головного мозга) в совокупности позволяют диагностировать холестеатому.
МСКТ височной кости с достаточной точностью и специфичностью выявляет различные деструктивные процессы, что важно для определения границы распространения образования и соответственно соотнесения данных границ с классификацией холестеатомы пирамиды височной кости. Использование предложенной классификации предоставит возможность определить тип холестеатомы пирамиды височной кости и окажет помощь в выборе тактики хирургического лечения данной патологии.
Заключение
В результате проведенного анализа данных МСКТ пациентов с холестеатомой пирамиды височной кости была детализирована классификация этой патологии в зависимости от расположения образования по отношению к структурам и окружающим тканям височной кости. Классификация холестеатомы пирамиды височной кости позволит выбрать оптимальный хирургический подход санации патологического процесса, а также поможет в стандартизации отчетности по данному заболеванию.
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Читайте также: