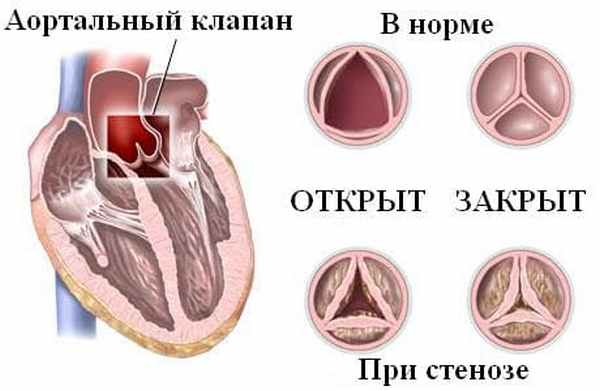
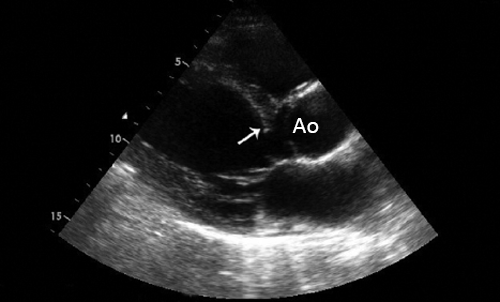
Течение бессимптомного аортального стеноза. Эхокардиография при митральном стенозе
Добавил пользователь Алексей Ф. Обновлено: 27.01.2026
1 Консультативно-диагностическое отделение ФГБУ «Федеральный центр сердечно-сосудистой хирургии» Минздрава России
В статье проанализированы эхокардиографические показатели, отражающие степень тяжести аортального стеноза, и корреляционные взаимосвязи этих показателей с клиническими симптомами заболевания у 38 пациентов с легким аортальным стенозом (АС) и 58 пациентов с тяжелым АС. Группу контроля составили 34 соматически здоровых жителя Астраханского региона. В результате проведенного анализа было обнаружено, что в группе пациентов с легким АС по мере сужения аортального отверстия, увеличения скорости потока на аортальном клапане и градиента давления нарастали симптомы относительной коронарной недостаточности (с появлением болевого синдрома) и клинические симптомы хронической сердечной недостаточности. У пациентов с критически малым размером аортального отверстия утрачивалась зависимость данных симптомов от площади данного отверстия, скорости потока и градиента давления. В то же время у пациентов с тяжелым АС дальнейшее сужение аортального отверстия было ассоциировано с появлением нарушений ритма. Отмечено отсутствие ассоциации болей в грудной клетке с наличием коронарного атеросклероза, что указывало на роль относительной коронарной недостаточности в генезе болевого синдрома у пациентов как с легким, так и с тяжелым АС.
1. Карпова Н.Ю. Аортальный стеноз / Н.Ю. Карпова, М.А. Рашид, Т.В. Казакова, Н.А. Шостак // Российский медицинский журнал. – 2014. – № 2. – С.162-165.
2. Карпова Н.Ю. Кальцинированный аортальный стеноз: принципы диагностики и лечения / Н.Ю. Карпова, М.А. Рашид, Н.А. Шостак, М.Е. Ядров // Лечебное дело. – 2006. – № 2. – С.3-7.
3. Кэмм А. Джон. Болезни сердца и сосудов. Руководство европейского общества кардиологов / под ред. А. Джона Кэмма, Томаса Ф. Люшера, Патрика В. Серруиса, пер. с англ. под ред. Е.В. Шляхто. – М.: ГОЭТАР-Медиа, 2011. – 1480 с.
4. Назаренко Г.И. Дегенеративный (кальцинированный) аортальный стеноз, атеросклероз и остеопороз: клинико-морфологические параллели / Г.И. Назаренко, О.В. Андропова, В.Н. Анохин // Клиницист. – 2006. – № 1. – С. 11-17.
5. Шостак Н.А. Кальцинированный аортальный стеноз дегенеративного генеза – клинико-инструментальные показатели / Н.А. Шостак, Н.Ю. Карпова, М.А. Рашид // Российский кардиологический журнал. – 2006. – № 5 (61). – С. 40-44.
Сердечно-сосудистые заболевания в течение многих лет являются ведущей причиной смертности населения во многих экономически развитых странах, в том числе и в России [4]. Особый интерес при профилактике заболеваний сердечно-сосудистой системы представляет группа пациентов с аортальным стенозом, у которых зачастую клинические проявления заболевания отсутствуют или их интерпретируют как проявления других заболеваний [2].
Аортальный стеноз (АС) – наиболее распространенное клапанное поражение в индустриально развитых странах. Удельный вес таких людей в популяции достаточно велик [3]. Актуальность изучения особенностей клинического течения аортального стеноза заключается в том, что данное заболевание длительно протекает бессимптомно. С появлением симптомов триады Робертса (стенокардия, головокружения и одышка) средняя продолжительность жизни больных снижается до 5 лет, что влечет за собой увеличение случаев внезапной смерти с 1–3 % до 15–20 % в год [5]. Кальцинированный аортальный стеноз независимо от степени тяжести приводит к повышенному риску возникновения инфаркта миокарда, нарушения мозгового кровообращения, сердечной недостаточности и внезапной смерти [4]. Трудности диагностики кальцинированного АС обусловлены низкой специфичностью симптомов, их стертым характером у пожилых лиц и высокой распространенностью других ассоциированных состояний, в частности артериальной гипертензии и ИБС в старшей возрастной группе. Повышение смертности больных аортальным стенозом на выраженных стадиях порока принято объяснять с позиций возникновения относительной и/или абсолютной коронарной недостаточности, а также появления фатальных нарушений ритма. Остается неуточненным распространенность, характер и клинические проявления ишемии миокарда в зависимости от тяжести аортального порока у больных кальцинированным АС [5].
Ранняя диагностика кальцинированного АС осуществляется на этапе скрининговой эхокардиографии. Даже в случаях бессимптомного течения заболевания диагностика тяжелого и критического АС является показанием для хирургического лечения, в связи с этим исследование по изучению тяжести аортального стеноза во взаимосвязи с клиническими симптомами заболевания имеет особое значение и требует дальнейшего уточнения [1].
Цель исследования. Изучить и проанализировать показатели, отражающие степень тяжести аортального стеноза, и выявить корреляционную связь с клиническими симптомами заболевания.
Материалы и методы исследования. Проведение данного клинического исследования одобрено Региональным Независимым Этическим комитетом (заседание РНЭК от 2.11.2015 года, протокол № 6). Поправок к исходному протоколу РНЭК не было.
В исследование было включено 130 человек. Динамическое наблюдение за пациентами и их комплексное обследование осуществлялись в условиях ФГБУ «Федеральный центр сердечно-сосудистой хирургии» Минздрава России (г. Астрахань). Пациенты были поделены на группы. В первую группу вошли 38 пациентов с легким АС и кальцинозом аорты (18 женщин и 20 мужчин), средний возраст – 61,6±7,4 года. Вторую группу составили 58 пациентов с тяжелым АС (34 женщины и 24 мужчины), средний возраст – 64,2±7,5 года. Группу контроля составили 34 человека (16 женщин и 18 мужчин), средний возраст – 59±6,8 года. Всем пациентам проведено клиническое обследование с анализом жалоб, изучением анамнеза болезни, оценкой общего состояния; выполнены электрокардиография в 12 отведениях и коронарная ангиография. Эхокардиографическое исследование осуществлялось на аппарате «Philips iE 33» с секторальным датчиком 3,5 МГц. Ключевыми критериями оценки степени тяжести аортального стеноза, согласно рекомендациям 2014 AHA/ACC Valvular Heart Disease Guideline, являются средний градиент давления на аортальном клапане, площадь аортального отверстия, индекс площади аортального отверстия, максимальная скорость потока крови на аортальном клапане.
Статистическая обработка данных проводилась при помощи статистической программы STATISTICA 12.0, Stat Soft, Inc. Критический уровень статистической значимости принимали 5 % (р=0,05). Проверку нормальности распределения признака проводили с помощью статистического критерия (теста Колмогорова – Смирнова). Поскольку в исследуемых группах признаки имели распределение отличное от нормального, для каждого показателя вычисляли: медиану, 5 и 95 процентили, а для проверки статистических гипотез при сравнении числовых данных 2 независимых групп использовали U-критерий Манна – Уитни.
Результаты исследования и их обсуждение. На первом этапе нашего исследования мы решили изучить и проанализировать показатели, отражающие степень тяжести аортального стеноза, в исследуемых группах (табл. 1). Медиана показателя максимального градиента давления на аортальном клапане у группы больных с легким АС составила 22,0 мм рт. ст., интерпроцентильные размахи [12,0; 53,0] мм рт ст., что было статистически значимо выше, чем в группе соматически здоровых лиц (р<0,001), где медиана показателя максимального градиента давления на аортальном клапане составила 4,0 мм рт. ст., а интерпроцентильные размахи [3,0; 5,0] мм рт. ст. В группе больных с тяжелым АС медиана показателя максимального градиента давления на аортальном клапане составила 92,0 мм рт. ст., интерпроцентильные размахи [68,0; 138,0] мм рт. ст., что было статистически значимо выше, как по сравнению с группой соматически здоровых лиц (р<0,001), так и по сравнению с группой больных с легкой формой АС (р<0,001).
Критерии оценки степени тяжести аортального стеноза в исследуемых группах, согласно рекомендациям ASE 2014 года
Течение бессимптомного аортального стеноза. Эхокардиография при митральном стенозе
Течение бессимптомного аортального стеноза. Эхокардиография при митральном стенозе
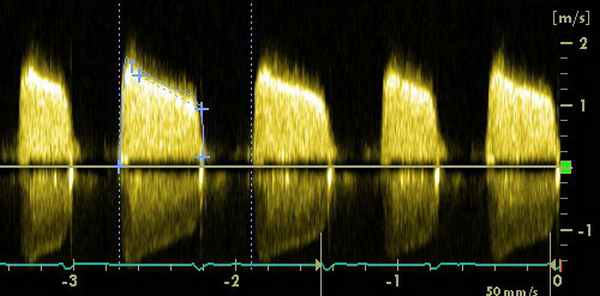
Понимание естественного прогрессирования тяжести аортального стеноза помогает определить продолжительность наблюдения и сроки хирургического вмешательства. У бессимптомных больных СО стенозом АК скорость аортального потока увеличивается на 0,32 ± 0,34 м/сек в год, средний Р — на 7 ± 7 мм рт. ст. в год, площадь отверстия АК снижается на 0,12 ±0,19 см2 в год.
Если скорость аортального потока > 4 м/сск, вероятность, что пациент будет жить в течение 2 лет без протезирования, составляет лишь 21 ± 18%. Fellikka РА и соавт.| сообщили о > 600 больных с изотри ванным бессимптомным стенозом ЛК и пиковой скоростью при ДЭхоКГ > 4 м/сек, которые не были сразу направлены к кардиохирургам. За время наблюдения у большинства бессимптомных больных симптоматика развивалась в течение 5 лет. Вероятность НО составила 1% в год. У больных с пиковой скоростью > 4,5 м/сек вероятность развития клиники заболевания и необходимости хирургического вмешательства, а также сердечной смерти была выше.
Эхокардиография при митральном стенозе
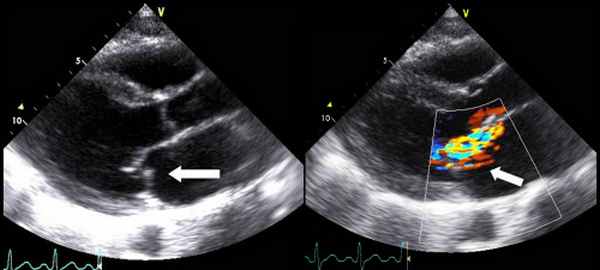
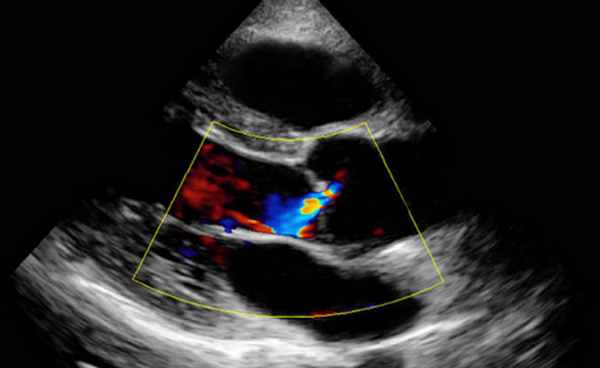
Причиной стеноза митрального клапана обычно является ревматизм. Редко стеноз МК может быть врожденным, связанным с дегенеративной кальцификацией, гиперэозипофилией, инфекционным эндокардитом, влиянием радиации и лекарственных препаратов. Типичные признаки ревматического стеноза МК можно обнаружить при ЭхоКГ в М- и В-режимах. Площадь отверстия МК измеряют планиметрически в парастернальной позиции по короткой оси. Трехмерная ЭхоКГ позволяет лучше определить площадь отверстия клапана у больных со стенозом МК или у перенесших комиссуротомию.
У многих больных эффективным методом лечения стеноза МК является митральная баллонная вальвулопластика. Для прогноза результатов этой процедуры используют ЭхоКГ-индекс, который рассчитывают на основании толщины, кальцификации, подвижности створок и утолщения подклепанных структур. Пациенты с ЭхоКГ-индексом 8. Спаяние створок по комиссурам или кальцификации комиссур служат дополнительными важными признаками для прогноза после чрескожной вальвулопластики или вальвулотомии.
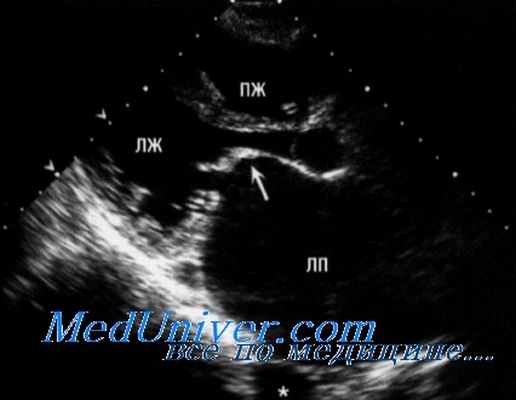
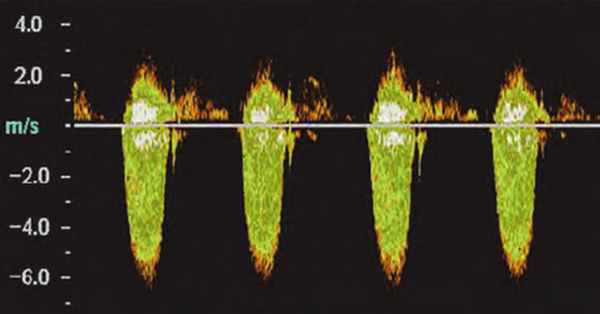
Самым надежным показателем тяжести стеноза МК является площадь отверстия клапана, которая может быть рассчитана несколькими методами, кроме планиметрического. Всесторонняя оценка стеноза МК с помощью ДЭхоКГ включает:
1) определение пиковой митральной диастолической скорости с помощью НВ ДЭхоКГ;
2) средний ДР и TVI трансмитрального потока;
3) площадь отверстия МК, рассчитанную но РНТ: площадь отверстия МК = 220/РНТ;
4) площадь отверстия МК, определенная по уравнению непрерывности и методу PISA.
Метод РНТ — самый простой, но менее надежный для применения сразу после баллонной ангиопластики у больных с тяжелой АР или высоким давлением наполнения. Этот метод недооценивает тяжесть стеноза МК в этих ситуациях, поскольку укорачивается РНТ. Уравнение непрерывности нельзя использовать при выраженных АР или MP. На метод PISA не влияет наличие других пороков. ЭхоКГ-признаками тяжелого стеноза МК являются:
1) средний ДР в покое > 10 мм рт. ст.;
2) площадь отверстия МК < 1 см2;
3) РНТ > 220 мсек.
Целесообразно выполнить ДЭхоКГ-исследование гемодинамики во время велоэргомефии, после тредмил-теста или во время введения добутамина больным с клинической симптоматикой, у которых недостаточно данных для диагностики тяжелого стеноза МК. При физической нагрузке значимо увеличивается трансмитральный Р в ЛП и ЛА за счет роста СВ и ЧСС. Средний Р > 15 мм рт. ст. при нагрузке свидетельствует о наличии тяжелого митрального стеноза. Средний ДР на МК > 18 мм рт. ст. при введении добутамина прогнозирует клинические события с точностью до 90%. У больных с митральным стенозом выраженность симптомов больше всего коррелирует со степенью ЛГ. Это относится и к больным, принимающим бета-АВ для снижения ЧСС в ответ па нагрузку или перенесшим митральную комиссуротомию.
ЧПЭхоКГ используют у больных со стенозом МК главным образом для исключения тромбоза ЛП или его ушка после громбоэмболических эпизодов или перед митральной баллонной вальвулопластикой. Иногда ЧПЭхоКГ или внутрисердечную ЭхоКГ выполняют во время баллонной вальвулопластики для пункции перегородки или выбора местоположения баллона.
Болезни клапанов сердца
• Дегенеративная/кальцифицирующая болезнь клапанов (стеноз, регургитация).
• Двустворчатый аортальный клапан (стеноз, регургитация).
• Ревматическая болезнь сердца (стеноз, регургитация).
• Инфекционный эндокардит (регургитация).
• Коронарная болезнь с поражением папиллярных мышц (митральная регургитация).
• Сердечная недостаточность, головокружение, обморок.
• Нарушения ритма сердца.
• Шум в сердце при аускультации.
• Перегрузка камер сердца по ЭКГ.
• Эхокардиография трансторакальная (динамика), чреспищеводная.
• Мозговой натрийуретический пептид.
• АСЛ-О, креатинин, рСКФ, билирубин, трансаминазы.
• Консультация отоларинголога, стоматолога.
• Шкалы EuroScore II, ACS NSQIP.
• Тест 6-минутной ходьбы.
• Легкая болезнь клапана: 3–5 лет.
• Умеренная болезнь клапана: 1–2 года.
• Тяжелая асимптомная болезнь клапана: 6–12 мес.
• Тяжелая симптомная, дилатация левого желудочка, значительное изменение размеров, близость критериев хирургического лечения: 2–6 мес.
Аортальная регургитация
• Vena contracta ≥7 мм.
• Эффективная площадь отверстия регургитации EROA ≥30 мм².
• Объем регургитации ≥60 мл.
• Фракция регургитации ≥50%.
• Дилатация левого предсердия.
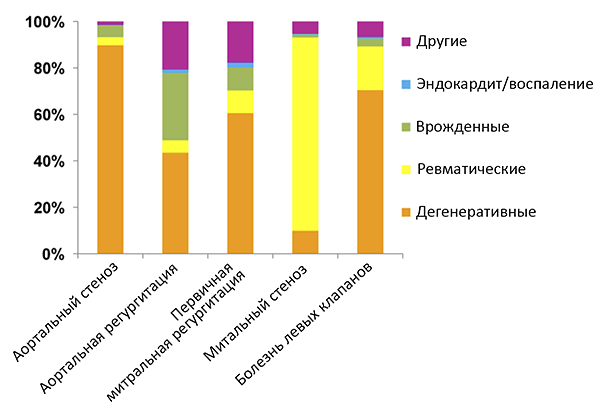
Аортальный стеноз
• Площадь отверстия • Пиковая скорость >4.0 м/с.
• Средний градиент давления >40 мм рт. ст.
Митральная регургитация
• Vena contracta ≥7 мм.
• Эффективная площадь отверстия регургитации EROA ≥40 мм².
• Объем регургитации ≥60 мл.
• Фракция регургитации ≥50%.
• Конечно-систолический диаметр левого желудочка ≥40 мм.
• Диаметр левого предсердия ≥55 мм или объем ≥60 мл/м².
Митральный стеноз
• Площадь отверстия • Средний градиент давления >10 мм рт. ст.
Трикуспидальная регургитация
• Vena contracta ≥ 7 мм.
• Эффективная площадь отверстия регургитации EROA ≥40 мм².
• Объем регургитации ≥45 мл.
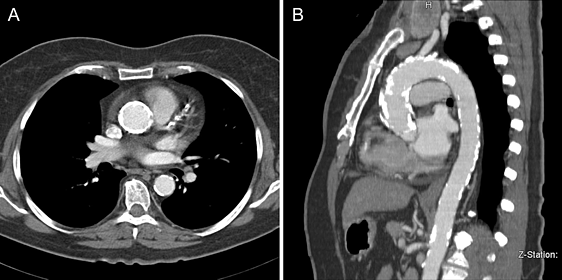
Распространенная кальцификация аорты со стенозом клапана. Предпочтительнее транскатетерная замена клапана.
□ Ревматический митральный стеноз (S 1.8 см²), аортальный стеноз и регургитация. ХСН III ФК, IIБ ст. [І08.0]
□ Инфаркт миокарда с подъемом ST передней стенки (12:45, 11.05.2019). Дисфункция папиллярных мышц, митральная регургитация (45 мл), Killip III. [I21.0]
□ Кальцифицирующий стеноз аортального клапана (ΔP 95 мм рт. ст.), обмороки, стенокардия II ФК, ХСН II ФК. [I35.0]
□ Аортальный стеноз тяжелый (0.4 см²) с низким градиентом и сохраненной ФВЛЖ. Транскатетерная имплантация клапана Edwards SAPIEN 3 (11.02.2019). ХСН II ФК. [I35.0]
□ Пролапс митрального клапана, выраженная регургитация (66 мл). Хроническая сердечная недостаточность III ФК. [I34.1]
□ Дегенеративный митральный стеноз и регургитация. Имплантация механического митрального клапана (2018). Хроническая сердечная недостаточность II ФК. [І34.9]
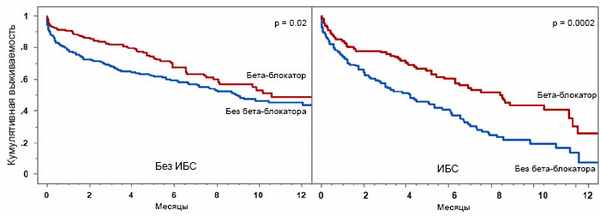
• Сердечная недостаточность: ИАПФ/БРА (регургитация), бета-блокаторы (регургитация), нифедипин (аортальная регургитация), диуретики, дигоксин.
• Контроль факторов риска аортального стеноза: гипертензия, диабет, курение, дислипидемия.
• Хирургическое лечение: пластика, имплантация клапана, коронарное шунтирование (митральная регургитация).
• Транскатетерные вмешательства: вальвулотомия, пластика клапана, имплантация аортального клапана (Cribier A, 2002).
• Фибрилляция предсердий: контроль ЧСС, варфарин.
• Профилактика тромбоэмболий: варфарин, аспирин.
• Профилактика ревматической лихорадки: бензатинпенициллин.
Механический клапан
• Варфарин МНО 2.5±0.5: аортальный клапан.
• Варфарин МНО 3.0±0.5: митральный клапан, аортальный клапан + факторы риска.
• + аспирин 75–100 мг после тромбоэмболии, несмотря на адекватное МНО.
Биологический клапан
• Варфарин (МНО 2.5±0.5) в течение 3 мес при хирургической имплантации митрального или трикуспидального биопротеза или пластики.
• Клопидогрел 75 мг или аспирин 75–100 мг/сут постоянно.
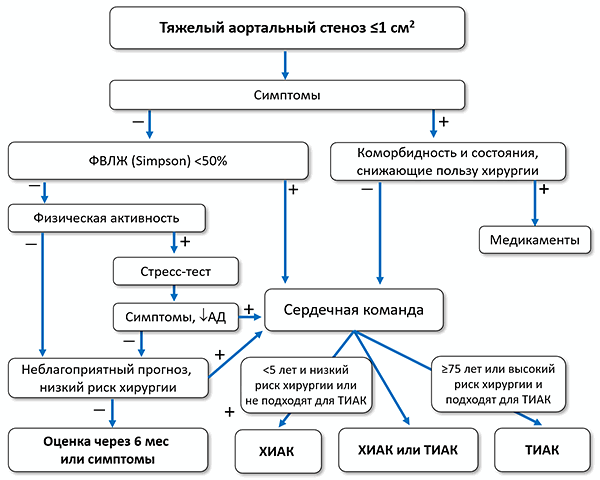
АД — артериальное давление, ТИАК — транскатетерная имплантация аортального клапана, ХИАК — хирургическая имплантация аортального клапана, ФВЛЖ — фракция выброса левого желудочка.
Показано
• Симптомный тяжелый аортальный стеноз с высоким градиентом (≥40 мм рт. ст., Vmax ≥4 м/с).
• Симптомный тяжелый аортальный стеноз с низким градиентом ( • Бессимптомный тяжелый аортальный стеноз и систолическая дисфункция (ФВЛЖ <50%), не связанная с другими причинами.
• Бессимптомный тяжелый аортальный стеноз и симптомы при стресс-тесте.
Целесообразно
• Симптомный аортальный стеноз с низким градиентом и потоком, нормальной ФВЛЖ, после надежного подтверждения тяжелого аортального стеноза.
• Симптомный тяжелый аортальный стеноз с низким градиентом и потоком, сниженной ФВЛЖ, без резерва потока, особенно когда тяжелый стеноз подтверждается оценкой кальциноза при компьютерной томографии.
• Бессимптомный тяжелый аортальный стеноз и систолическая дисфункция (ФВЛЖ <55%), не связанная с другими причинами.
• Бессимптомный тяжелый аортальный стеноз и устойчивое снижение АД (>20 мм рт. ст.) при стресс-тесте.
• Бессимптомный тяжелый аортальный стеноз с ФВЛЖ >55%, отсутствием симптомов и снижения АД при стресс-тесте, низким перипроцедурным риском и одним из следующих признаков: очень тяжелый аортальный стеноз (средний градиент ≥60 мм рт. ст., Vmax >5 м/с), тяжелая кальцификация клапана и скорость прогрессирования Vmax ≥0.3 м/с/год, повышение BNP более 3 раз, подтвержденное повторными измерениями, без других причин.
• Ожидаемая продолжительность жизни <1 года.
• Активный эндокардит.
• Неадекватные размеры клапанного кольца (29 мм).
• Одно- или двустворчатый врожденный аортальный клапан.
• Некальцифицированный клапан.
• Малое расстояние между клапанным кольцом и устьем коронарных артерий.
• Бляшка с мобильным тромбом в восходящей аорте.
• Доминирует выраженная аортальная регургитация.
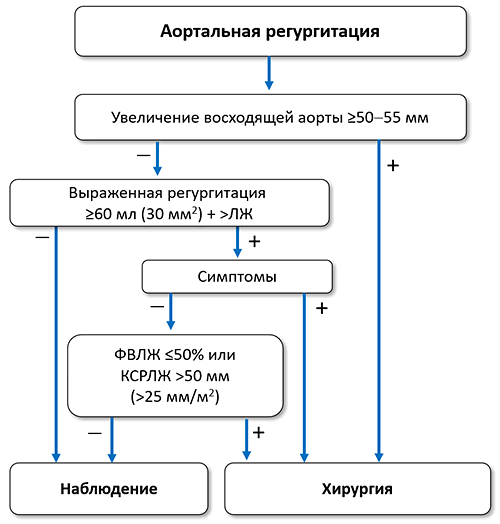
ЛЖ — левый желудочек, КСРЛЖ — конечносистолический размер левого желудочка, ФВЛЖ — фракция выброса левого желудочка.
Показано
• Симптомная тяжелая аортальная регургитация, независимо от функции левого желудочка.
• Бессимптомная тяжелая аортальная регургитация с конечным систолическим размером левого желудочка >50 мм (>25 мм/м 2 у маленьких людей) или ФВЛЖ ≤50%.
• Тяжелая аортальная регургитация при проведении коронарного шунтирования, хирургии восходящей аорты или других клапанов.
• Молодые пациенты с дилатацией корня аорты, если клапансохраняющая замена аорты выполняется в опытных центрах и ожидается стойкий эффект, независимо от тяжести регургитации.
• Синдром Марфана с расширением восходящей аорты ≥50 мм, независимо от тяжести регургитации.
Целесообразно
• Болезнь аорты с диаметром восходящего отдела ≥55 мм у всех пациентов, ≥45 мм при синдроме Марфана и дополнительных факторах риска (семейный анамнез расслоения аорты, выраженная аортальная или митральная регургитация, планируемая беременность, неконтролируемая гипертензия и/или увеличение аорты >3 мм/год) или мутации TGFBR1/TGFBR2, ≥50 мм при двустворчатом клапане с дополнительными факторами или коарктацией, независимо от тяжести регургитации.
• Если показана хирургия клапана целесообразна замена корня или восходящей аорты при диаметре последней ≥45 мм.
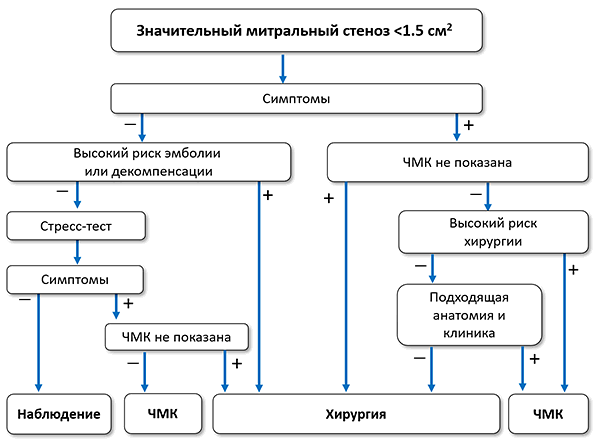
Показано
• Чрескожная митральная комиссуротомия показана показана при симптомном значительном митральном стенозе (S ≤1.5 см 2 ) с отсутствием признаков неблагоприятного прогноза после комиссуротомии (старческий возраст, анамнез комиссуротомии, NYHA IV, персистирующая фибрилляция предсердий, тяжелая легочная гипертензия, эхокардиографическая шкала >8, шкала Cormier 3, очень малая площадь митрального клапана, тяжелая трикуспидальная регургитация).
• Чрескожная митральная комиссуротомия показана при симптомном значительном митральном стенозе и противопоказаниях к хирургии или высоком хирургическом риске.
• Хирургия митрального клапана показана при симптомном значительном митральном стенозе, не подходящем для комиссуротомии, при отсутствии критериев неэффективности хирургии.
Целесообразно
• Чрескожная митральная комиссуротомия может использоваться как первоначальное лечение симптомного митрального стеноза с субоптимальной анатомией, но без клинических признаков, снижающих эффективность комиссуротомии.
• Чрескожная митральная комиссуротомия может использоваться при асимптомном митральном стенозе без клинических и анатомических признаков, снижающих эффективность комиссуротомии, в сочетании с высоким тромбоэмболическим риском (системные эмболии в анамнезе, плотное контрастирование левого предсердия, новая или пароксизмальная фибрилляция предсердий) и/или высоким риском декомпенсации (систолическое легочное давление >50 мм рт. ст., планируемая несердечная хирургия или беременность).
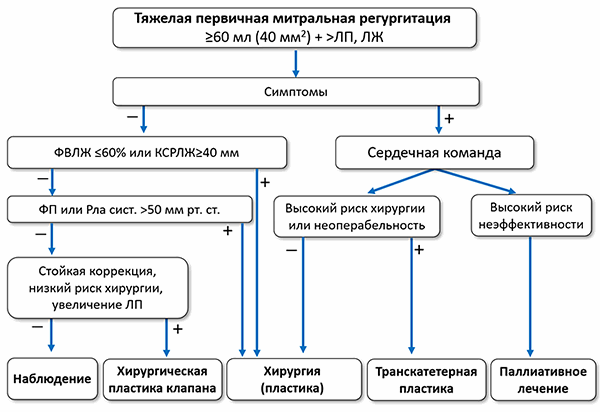
ЛЖ — левый желудочек, ЛП — левое предсердие, САДла — систолическое давление в легочной артерии, ФВЛЖ — фракция выброса левого желудочка, ФП — фибрилляция предсердий.
Показано
• Пластика митрального клапана является рекомендуемой хирургической техникой, когда ожидается стойкий эффект.
• Хирургия рекомендуется при симптомной тяжелой первичной митральной регургитации у операбельных пациентов без высокого риска.
• Хирургия рекомендуется при бессимптомной тяжелой первичной митральной регургитации c дисфункцией левого желудочка (ФВЛЖ ≤60% и/или конечный систолический размер левого желудочка ≥40 мм).
• Клапанная хирургия/вмешательство рекомендуется при хронической тяжелой вторичной митральной регургитации, когда симптомы сохраняются, несмотря на адекватное медикаментозное лечение и ресинхронизирующую терапию.
• Клапанная хирургия рекомендуется при хронической тяжелой вторичной митральной регургитации в случае проведения коронарного шунтирования или другой сердечной хирургии.
Целесообразно
• Хирургия возможна при бессимптомной тяжелой первичной митральной регургитации c сохраненной функцией левого желудочка (ФВЛЖ >60% и/или конечный систолический размер левого желудочка 50 мм рт. ст.).
• Хирургическая пластика митрального клапана возможна при бессимптомной тяжелой первичной митральной регургитации c ФВЛЖ >60%, конечным систолическим размером левого желудочка 60 мл/м 2 или диаметр >55 мм), если выполняется в опытных центрах и ожидается стойкий эффект.
• Коронарное вмешательство и/или ТИАК, возможно с последующей транскатетерной пластикой, при симптомной хронической тяжелой вторичной митральной регургитации по решению Сердечной команды с учетом индивидуальных особенностей, если пациенты не подходят для хирургии.
• Транскатетерная пластика возможна у выбранных пациентов с симптомной хронической тяжелой вторичной митральной регургитацией, не подходящих для хирургии, при наличии критериев возможного ответа на лечение.
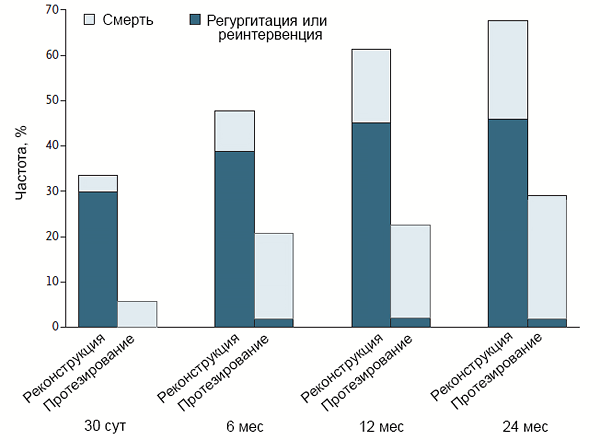
• Противопоказания к антикоагулянтам.
• Порок трикуспидального клапана.
• Пациенты после 70 (50) лет.
Аортальный стеноз: лечение, операция, пластика аортального клапана
При патологии аортального клапана частота осложнения в виде инфекционного эндокардита выше, чем при патологии митрального клапана. Двустворчатый аортальный клапан – самый частый врожденный порок сердца (распространенность - 2%). При обнаружении данной аномалии в детском возрасте пациенты должны в течение всей жизни находиться под наблюдением кардиолога, а при появлении клинической симптоматики аортального стеноза - так же и кардиохирурга.
Этиология:
- Воспалительные поражения: ревматизм, системная склеродермия, аортоартериит.
- Дегенеративные процессы: миксоматозная дегенерация.
- Атеросклероз.
- Инфекционные процессы: инфекционный эндокардит.
- Врожденная патология: двустворчатый аортальный клапан.
Отмечается тенденция к увеличению частоты инволюционных (дегенеративно-атеросклеротических) причин аортального стеноза, что привело к увеличению возрастных пациентов старше 60-65 лет, нуждающихся в хирургической коррекции аортального порока.
При врожденном или ревматическом поражении клапана отмечается длительный латентный период без клинических проявлений. Летальность и риск осложнений существенно увеличиваются с появлением симптомов заболевания. При стенокардии, обмороках и проявлениях сердечной недостаточности, обусловленной систолической дисфункцией левого желудочка средняя продолжительность жизни 5, 3 и 2года соответственно. При бессимптомном течении риск внезапной смерти невелик (даже при тяжелом аортальном стенозе), тогда как при наличии симптомов 15 – 20% больных умирают внезапно.
Скорость прогрессирования поражения аортального клапана:
- легкий аортальный стеноз (площадь отверстия аортального клапана -1.2 – 2 см 2 ) становится тяжелым, требующим протезирования аортального клапана, за 10 лет – у 10% больных, за 25 лет – у 38%;
- при умеренном бессимптомном аортальном стенозе (площадь отверстия аортального клапана – 0.75 – 1.2 см 2 ) протезирование аортального клапана через 10 лет требуется в 25% случаев;
- бессимптомный тяжелый аортальный стеноз (площадь отверстия аортального клапана < 0,75 см 2 ) обычно прогрессирует быстрее; у 30 – 40% больных в течение 2-х лет появляются симптомы и возникает потребность в протезировании аортального клапана.
Мерцательная аритмия, аортальная недостаточность (спонтанная или вызванная инфекционным эндокардитом), митральная недостаточность и острый инфаркт миокарда ускоряют декомпенсацию.
При неосложненном течении аортального стеноза характерная аускультативная картина: систолический шум в точке Боткина и на основании сердца справа, проводится на сосуды шеи, ослабление 2-го тона за счет аортального компонента. Интенсивность систолического шума может уменьшаться при развитии систолической дисфункции левого желудочка и не является критерием тяжести порока. Часто течение аортального стеноза осложняется патологией митрального клапана («митрализация»).
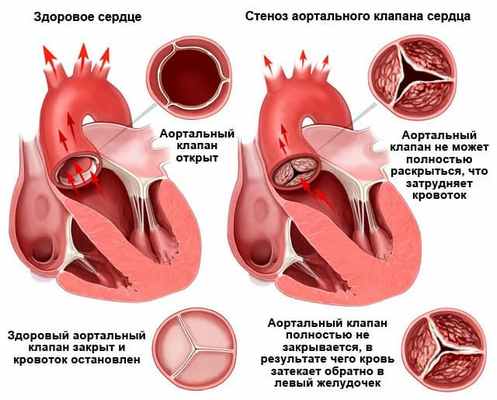
Диагностика аортального стеноза
- ЭКГ;
- Рентгенография грудной клетки;
- Коронароангиография - проводится при показаниях к хирургическому лечению или подозрении на коронарный атеросклероз;
- МСКТ восходящей аорты с контрастированием – показано при постстенотическом расширении корня аорты;
- ЭхоКГ. ЭХОКГ позволяет определить: структуру клапана (двустворчатый клапан, утолщение створок, фиброз, кальциноз, вегетации), характер его движения (подвижность створок, степень открытия) и площадь отверстия; изменения корня аорты (постстенотическая дилатация), объем левого желудочка, выраженность гипертрофии левого желудочка, нарушения локальной сократимости левого желудочка (указывающие на ИБС), ФВ, объем левого предсердия, состояние других клапанов. Доплеровское исследование позволяет с высокой точностью определить градиент давления между аортой и левым желудочком.
- умеренный стеноз 1 – 1.4см 2
- тяжелый стеноз < 1 см 2
- критический стеноз < 0,75 см 2
Средний систолический градиент между аортой и ЛЖ на уровне аортального клапана менее 50 мм рт. ст. – гемодинамически малозначимый аортальный стеноз, 50 – 80 мм рт.ст. – умеренный аортальный стеноз, более 80 мм рт.ст. – резкий аортальный стеноз.
Показания к хирургическому лечению (протезированию) аортального стеноза
(Американская Ассоциация сердца, Американская коллегия кардиологов)
- Класс I: Состояния, при которых есть доказательства и/или общее согласие, что процедура или метод лечения является благоприятным, полезным и эффективным.
- Класс II: Состояния, при которых есть противоречивые доказательства и/или расхождение во мнениях о полезности/эффективности процедуры или метода лечения.
- Класс IIА: Вес достоверность/мнение в пользу полезности/эффективности.
- Класс IIБ: Польза/эффективность менее хорошо установлены достоверностью/мнением.
- Класс III: Состояния, при которых есть доказательства и/или общее мнение, что процедура/метод лечения не полезны, не эффективны, а в некоторых случаях могут быть вредны.
Кроме того, уровни достоверности в поддержку рекомендаций изложены следующим образом:
- Уровень достоверности А: Данные получены из многочисленных рандомизированных клинических испытаний.
- Уровень достоверности В: Данные получены из единичных рандомизированных исследований или нерандомизированных испытаний.
- Уровень достоверности С: Только единодушное согласие экспертов, отдельные исследования случаев и стандарты лечения.
КЛАСС I
1. Протезирование аортального клапана показано симптомным пациентам с тяжелым аортальным стенозом (Уровень достоверности: B).
2. Протезирование аортального клапана показано пациентам с тяжелым аортальным стенозом, при операции аорто-коронарного шунтирования (АКШ). (Уровень достоверности: С).
3. Протезирование аортального клапана показано пациентам с тяжелым аортальным стенозом, при операции на аорте или других клапанах сердца. (Уровень достоверности: C).
4. Протезирование аортального клапана показано пациентам с тяжелым аортальным стенозом и систолической дисфункцией ЛЖ (ФВ менее 50%). (Уровень достоверности: C).
КЛАСС IIА
Протезирование аортального клапана показано пациентам с умеренным аортальным стенозом, при операции АКШ, операции на аорте или других клапанах сердца. (Уровень достоверности: B).
КЛАСС IIБ
1. Протезирование аортального клапана показано асимптомным пациентам с тяжелым аортальным стенозом и патологическим ответом на нагрузку (например, развитие симптомов гипотензии). (Уровень достоверности: C).
2. Протезирование аортального клапана показано возрастным пациентам с тяжелым асимптомным аортальным стенозом, если существует высокая вероятность быстрого прогрессирования (возраст, кальциноз). (Уровень достоверности: C).
3. Протезирование аортального клапана показано пациентам с легким аортальным стенозом, при операции АКШ, когда есть признаки умеренной - тяжелой кальцинации клапана, способной привести к быстрому прогрессированию. (Уровень достоверности: C).
4. Протезирование аортального клапана показано асимптомным пациентам с крайне тяжелым аортальным стенозом (площадь аортального клапана менее 0.6 cм2, средний градиент более 60 мм рт.ст. и скорость потока более 5.0 м/с), когда ожидаемая операционная летальность пациентов составляет менее 1.0%. (Уровень достоверности: C).
КЛАСС III
1. Протезирование аортального клапана не показано для предупреждения внезапной смерти у асимптомных пациентов с аортальным стенозом у кого нет ни одного показателя из списка рекомендаций Классов IIА/IIБ. (Уровень достоверности: B).
2. У возрастных пациентов с тяжелым, симптомным, кальцинированным аортальным стенозом протезирование аортального клапана является единственным эффективным методом лечения.
3. Молодые пациенты с врожденным или ревматическим аортальным стенозом могут быть кандидатами на вальвулотомию. Хотя нет единого мнения относительно оптимального срока проведения операции у асимптомных пациентов, для большинства пациентов можно разработать рациональные рекомендации.
Протезирование аортального клапана
За последние годы в хирургическом лечении клапанов сердца наблюдался значительный прогресс. Усовершенствование техники (в т.ч. аппаратов искусственного кровообращения), разработка единых стандартов и протоколов как предоперационного обследования, так и хода операции позволили снизить риски периоперационных осложнений, сделав саму операцию на клапанном аппарате сердца более безопасной, чем отказ от операции и попытка жить с дисфункцией клапана.
Виды хирургического лечения: операции по замене клапана сердца
Принципиально существует два вида операции на клапанах сердца: протезирование искусственным или биологическим протезом и пластика собственного клапана. Вполне естественно, что собственный клапан человека после удачной реконструкции функционирует лучше, чем искусственный протез. Но в случае невозможности сохранения собственного клапана единственный выход – замена его на протез.
Виды клапанов, используемых при протезировании

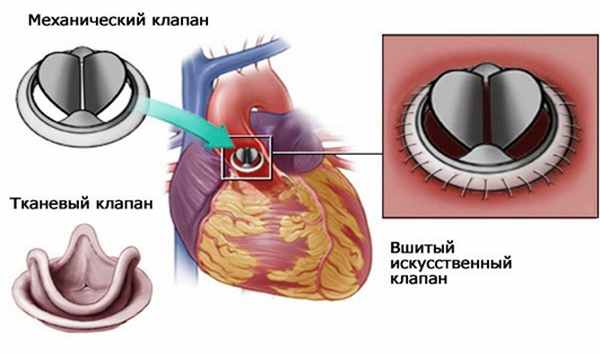
- Биологические клапаны. Могут быть выполнены из тканей животного или человека (гетеротрансплантаты, гомотрансплантаты, аутотрансплантаты). Биологические клапаны могут содержать некоторые искусственные компоненты для обеспечения поддержки клапана и его размещения. Основное преимущество такого клапана в отсутствии необходимости в пожизненной антикоагулянтной терапии (постоянном строгом приеме препаратов, значительно разжижающих кровь и требующем постоянной сдачи анализов крови), а основной минус – ограниченный срок службы (15 – 20 лет).
- Механические клапаны. Состоят целиком из механических элементов (титана и пиролитического углерода) и разработаны таким образом, чтобы заменять пациенту функции его собственного клапана. Механический клапан очень надёжен и долговечен, предназначен для многолетней полноценной работы, что является основным преимуществом, однако требует от пациента постоянного приема антикоагулянтов.
При протезировании аортального клапана доступ к клапану осуществляется посредством рассечения аорты в восходящем отделе (поперечная аортотомия). После иссечения створок аортального клапана и тщательной декальцинации фиброзного кольца последнее прошивается П-образными швами. С целью предотвращения прорезывания фиброзного кольца швы укрепляют тефлоновыми прокладками. Для выбора размера имплантируемого протеза диаметр фиброзного кольца измеряют специальными калибраторами. Выбранный протез имплантируют в аортальную позицию путем прошивания его оплетки. После фиксации протеза оценивают подвижность запирательных элементов механического протеза или коаптацию створок биологического клапана. При отсутствии ограничений их подвижности рассеченную аорту герметизируют двумя рядами швов.
Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.
Аортальный стеноз: причины, диагностика и лечение
Аортальный стеноз - самый частый порок сердца у пожилых людей, приводящий к приступам стенокардии, потери сознания и аритмии.
5.00 (Проголосовало: 4)
Аортальный стеноз – это самый частый порок сердца у пожилых людей, который возникает при сужении начального отдела аорты и приводит к нарушению оттоку и доставки крови из левого желудочка ко всему организму.
При этом возникает градиент давления между аортой и левым желудочком, что в конечном итоге вызывает его гипертрофию (утолщение)и нарушение питания. Это может проявляться болями и развитием аритмии. Уменьшенный сердечный выброс приводит к развитию обмороков и приступов стенокардии.
По локализации аортальный стеноз (АС) может быть:
- клапанный (врожденное или приобретенное поражение створок аортального клапана);
- подклапанный (препятствие кровотоку возникает в выносящем тракте левого желудочка, например при гипертрофической кардиомиопатии);
- надклапанный (сужение расположено выше аортального клапана, чаще врожденного характера).
Причины развития клапанного аортального стеноза
- Дегенеративный (возрастной) кальциноз аортального клапана;
- Изменения двустворчатого аортального клапана (врожденный порок сердца);
- Ревматизм, ревматоидный артрит, системная красная волчанка;
- Гиперпаратиреоз (повышение функции паращитовидных желез);
- Терминальная почечная недостаточность.
Сравнительная характеристика ревматического и дегенеративного (возрастного) аортального стеноза (АС)
| Признак | Ревматический АС | Дегенеративный АС |
|---|---|---|
| Возраст проявления | 20-50 лет | старше 60 лет |
| Анамнез | Ревматизм | Не отягощен |
| Характер поражения клапана | Краевые сращения створок | Утолщение створок |
| Постенотическая аневризма аорты | Крайне редко | Почти всегда |
| Поражение других клапанов | Часто | Редко |
Появление симптомов (стенокардия, потеря сознания, одышка) увеличивает риск развития жизнеопасных аритмий и внезапной смерти. Выживаемость при этом составляет 15-50% в течение 5 лет.
Не смотря на то, что двустворчатый аортальный клапан относят к врожденным порокам сердца, его клиническое проявление дебютирует обычно в 40-50 лет, когда развивается вторичная дегенеративная кальцификация створок и помощь может быть уже запоздалой. Поэтому современная медицина предлагает проводить эхокардиографию (узи сердца) в качестве профилактического исследования у детей на первом году жизни и в 5-7 лет.
Диагностика аортального стеноза
1. Опрос и осмотр пациента врачом-кардиологом - клинический диагноз аортального стеноза может быть заподозрен на основании данных опроса пациента и изучения анамнеза. При осмотре выявляется систолический шум в проекции аортального клапана, который проводится на сосуды шеи.
2. Электрокардиография - не позволяет поставить диагноз, однако отражает изменения в сердце, возникающие при аортальном стенозе, а именно:
- гипертрофия миокарда левого желудочка
- признаки нарушения питания миокарда в виде депрессии сегмента ST/T в грудных отведениях.
3. Тест с физической нагрузкой - проводится только при отсутствии симптомов и позволяет выявить лиц с высоким риском внезапной смерти у физически активных пациентов.
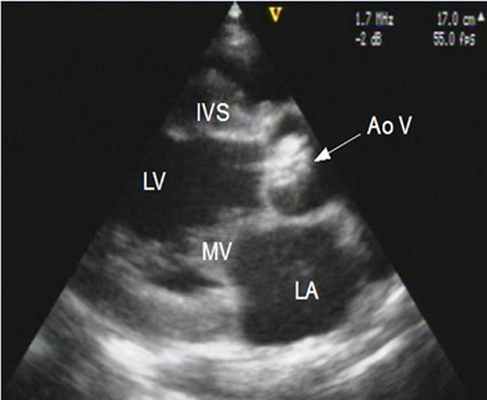
4. Эхокардиография (УЗИ-сердца) - является основным методом диагностики и оценки прогноза больных с аортальным стенозом. При этом возможна визуализация структур корня аорты и выносящего тракта левого желудочка, оценка подвижности створок и их состояния, определение локализации стеноза.
В норме площадь отверстия аортального клапана у взрослого составляет 3-4 см2, хотя имеются отклонения от этого показателя в зависимости от размеров тела пациента.
Тяжесть аортального стеноза
| Показатель | I степень | II степень | III степень |
|---|---|---|---|
| Максимальная скорость через АК, м/с | 2,5-3,0 | 3-4 | Более 4 |
| Средний градиент давления, мм рт ст | До 20 | 20-40 | Более 40 |
| Площадь отверстия АК, см2 | Более 1,5 | 1,0-1,5 | Менее 1,0 |
Лечение аортального стеноза
I. Медикаментозная терапия - не существует адекватной терапии тяжелого стеноза при наличии клинических проявлений. Проводится с целью:
- контроля симптомов и уменьшения степени трансклапанного градиента давления (бета-адреноблокаторы);
- снижения прогрессирования сердечной недостаточности (ингибиторы АПФ);
- терапия статинами - снижает скорость прогрессирования дегенеративного АС и атеросклероза в целом;
- последующая антикоагулянтная (кроворазжижающая) терапия после оперативного вмешательства.
II. Оперативное лечение - оказывает положительное влияние на выживаемость и прогноз при наличии показаний.
Виды оперативных вмешательств
1. Баллонная валвулопластика - является малоинвазивной операцией, которая заключается в том, что внутрисосудистым доступом проводится проводник до сердца с последующим раздуванием баллона в проекции аортального клапана.
- у пожилых гемодинамически нестабильных пациентов как промежуточный этап перед протезированием АК, при наличии тяжелой сопутствующей патологии или необходимой экстренной некардиальной операции;
- у молодых пациентов при градиенте давления более 60 мм рт ст, даже при отсутствии симптомов или при градиенте давления более 50 мм рт ст при желающих выполнять большие физические нагрузки, в том числе женщины, планирующие рожать.
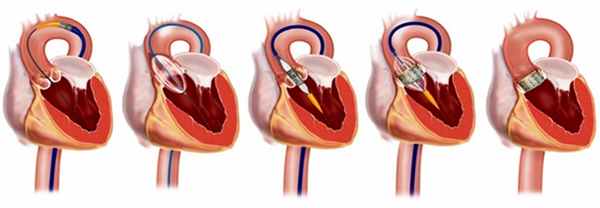
2. Протезирование АК - операция проводится на открытом сердце и заключается в установке механического или биологического протеза клапана.
- наличие симптомов при тяжелом аортальном стенозе;
- появление симптомов или снижение АД во время нагрузочного теста;
- отсутствие симптомов при снижении фракции выброса ЛЖ менее 50% по ЭХО-КГ
- прогрессирование стеноза у бессимптомных пациентов более 0,3 м/с в год при скорости кровотока через клапан более 4 м/с;
- запланированное вмешательство на аорте (аорто-коронарное шунтирование) или других клапанах сердца.
Таким образом, аортальный стеноз, являясь одним из наиболее распространенных пороков сердца, клинически проявляется лишь на поздних этапах своего развития, когда помощь человеку становится не всегда возможной. Поэтому регулярное проведение ЭХО-КГ (УЗИ-сердца) является важным этапом в ранней диагностике этого недуга.
Читайте также: