Хроническая лимфатическая лейкемия (хронический лимфолейкоз) - факторы риска
Добавил пользователь Дмитрий К. Обновлено: 27.01.2026
Хронический лимфоцитарный лейкоз (ХЛЛ) — наиболее распространенный лейкоз у взрослых.
Это заболевание начинается в клетках костного мозга. Производится избыточное количество аномальных незрелых клеток крови — предшественников лимфоцитов.
При хроническом лейкозе клетки лимфоцитов созревают лишь частично и могут напоминать нормальные лейкоциты. Проблема в том, что они не выполняют свою функцию и не борются с инфекцией как нормальные лейкоциты. Такие клетки (атипичные В-лимфоциты) постепенно накапливаются в костном мозге. Они мешают выработке и функционированию нормальных клеток крови.
В какой-то момент атипичные В-лимфоциты покидают костный мозг, их количество в крови увеличивается, и они могут попасть в другие органы — печень, селезенку, лимфатические узлы, вызывая появление специфических симптомов. Такие В-лимфоциты бесконтрольно воспроизводятся и живут слишком долго.
Чаще всего количество лейкозных клеток увеличивается медленно, и в течение нескольких лет люди могут не замечать никаких проявлений болезни.
Обратите внимание: ХЛЛ — не одно заболевание, а группа лимфоидных опухолей, которые дают различную клиническую картину. Обратитесь в LISOD, чтобы установить точный диагноз и пройти лечение, которое будет наиболее эффективным для вашего типа заболевания.
Факторы риска хронического лимфолейкоза
- Возраст. Чем старше человек — тем выше риск онкологических заболеваний. 9 пациентов из 10 с диагностированным ХЛЛ — старше 50 лет.
- Воздействие определенных химических веществ, особенно пестицидов и радона, может повышать риск ХЛЛ.
- История семьи. При наличии близких родственников с ХЛЛ, риск заболеть возрастает.
- Пол. Чаще болеют мужчины.
- Этническая принадлежность. ХЛЛ чаще диагностируется у жителей Северной Америки, Австралии и Европы.
Симптомы
Начало заболевания часто проходит незамеченным. Болезнь может быть заподозрена, если по анализам крови у пациента обнаруживают большое количество лимфоцитов.
На какие признаки нужно обратить внимание?
- Постоянная слабость, бледность, учащенное сердцебиение.
- Частые инфекционные заболевания; ангины, плохо поддающиеся лечению.
- Усиление потоотделения, особенно в ночное время.
- Необъяснимое повышение температуры.
- Снижение аппетита, потеря веса.
- Кровотечения из десен, носа, кишечника; кровоизлияния и синяки на коже и слизистых из-за снижения количества тромбоцитов.
- Увеличение лимфоузлов (шейных, подмышечных, паховых).
- Увеличение размеров печени, селезенки, ощущение тяжести в животе.
Для показателей крови характерна анемия (дефицит эритроцитов), лейкопения (уменьшение количества лейкоцитов), нейтропения (низкий уровень нейтрофилов), лимфоцитоз (избыток лимфоцитов), тромбоцитопения (нехватка тромбоцитов).
Перечисленные симптомы и признаки могут быть вызваны как ХЛЛ, так и другими заболеваниями. Если вы заметили один или несколько указанных признаков, важно немедленно обратиться к врачу, чтобы найти причину и при необходимости устранить ее.
Стадия болезни
При определении стадии хронического лимфолейкоза ориентируются на количество атипичных В-лимфоцитов, а также на то, увеличены ли лимфоузлы и селезенка и каковы другие показатели крови.
От стадии заболевания зависит дальнейшее лечение ХЛЛ.
Существует две разные системы стадирования хронического лимфолейкоза (ХЛЛ) — система Binet и система Rai.
Международная система Binet:
- Стадия А — менее 3 групп увеличенных лимфатических узлов (лимфаденопатия), без анемии или тромбоцитопении.
- Стадия B — 3 или более групп увеличенных лимфатических узлов, без анемии и тромбоцитопении.
- Стадия C — анемия и/или тромбоцитопения. Увеличено любое количество групп лимфоузлов.
Группа лимфатических узлов — это лимфоузлы в одной части тела, например, в области шеи, подмышек или паха, при этом не имеет значения с одной стороны тела (только справа или только слева) или с обеих увеличена группа лимфоузлов. Увеличенные лимфатические узлы под обеими руками относятся к одной группе. Селезенка также считается одной группой лимфатических узлов.
Также существует система RAI, в соответствии с которой определяют 5 стадий:
- Стадия 0, характеризующаяся увеличением лейкоцитов. Более 40% лимфоцитов в костном мозге и 15×109/л лимфоцитов в периферической крови.
- Стадия 1. Лимфоцитоз сопровождается увеличением лимфоузлов.
- Стадия 2. Лимфоцитоз сопровождается увеличением селезенки или печени (лимофузлы при этом могут быть увеличены или не увеличены).
- Стадия 3. Лимфоцитоз сопровождается анемией (лимфоузлы, селезенка и печень при этом могут быть увеличены или нет).
- Стадия 4. Лимфоцитоз сопровождается тромбоцитопенией (менее 100×109/л тромбоцитов).
Диагностика хронического лимфолейкоза

Онкогематолог. Доктор медицинских наук. Заслуженный врач Украины.
Записаться на прием
Первый шаг в диагностике ХЛЛ — консультация онкогематолога Больницы израильской онкологии LISOD. Тщательный осмотр позволяет обнаружить признаки заболевания. Также врач расспросит пациента о личной и семейной истории заболеваний, обсудит факторы риска, порекомендует необходимые методы обследования.
Точности диагностики в LISOD уделяется особое внимание, ведь от этого зависят дальнейшие шаги. Чем больше информации об опухолевом процессе получают специалисты, тем выше шанс подобрать эффективные препараты и методы лечения. Мы можем быть уверены в правильности результатов исследований, поскольку они выполняются в одной из ведущих патологических лабораторий Германии.
Прежде всего назначаются анализы крови. О хроническом лимфолейкозе говорит значительное увеличение количества В-лимфоцитов до 5×109/л или более. Для подтверждения диагноза ХЛЛ при обнаруженном лимфоцитозе проводится иммунофенотипирование.
Также могут назначаться:
- биопсия лимфоузла или селезенки, иммуногистохимическое исследование биоптата — определяется экспрессия специфических антигенов В-лимфоцитов (CD5, CD23, CD19);
- цитогенетическое исследование — позволяет определить кариотип лейкозных клеток;
- пункция, биопсия костного мозга — такие исследования проводятся под обязательным анестезиологическим сопровождением, пациент не чувствует боли или неприятных ощущений;
- молекулярные и генетические исследования.
При необходимости дообследования могут назначаться УЗИ, КТ, ПЭТ-КТ и другие исследования.
Методы лечения хронического лимфолейкоза
В LISOD определением тактики лечения для каждого пациента занимается консилиум специалистов. Это дает возможность учесть все нюансы заболевания и назначить наиболее эффективное лечение с учетом возраста пациента, общего состояния здоровья, стадии заболевания. Назначая лечение, врачи руководствуется рекомендациями международных медицинских протоколов (NCCN, АНА, ЕНА, ESMO и др.).
Как правило, хронический лимфолейкоз развивается медленно, и многие пациенты не нуждаются в каком-либо лечении в течение нескольких месяцев или даже лет. Лечение начинается тогда, когда клинические симптомы или анализы крови пациента показывают, что заболевание дошло до такой стадии, что может повлиять на качество жизни пациента. Однако есть и такие пациенты, которым необходимо лечение в самом начале болезни.
В LISOD при лечении ХЛЛ применяют такие методы:
Лекарственные препараты
Основной метод лечения для пациентов с диагнозом хронический лимфолейкоз — химиотерапия. Протокол зависит от особенностей конкретного заболевания. Также могут назначаться таргетные препараты или моноклональные антитела.
Лучевая терапия
Возможности этого метода ограничены из-за системного характера хаболевания. Однако в некоторых случаях назначается облучение увеличенных лимфоузлов и селезенки с целью их уменьшения. Также облучение может быть назначено при боли, вызванной поражением костей.
Лечение хронического лимфолейкоза позволяет большинству пациентов достичь длительной ремиссии. На всех этапах лечения специалисты больницы LISOD контролируют состояние здоровья пациента, при необходимости — меняют схему лечения и назначают сопроводительную терапию. В LISOD вы всегда можете быть уверены, что находитесь в надежных руках опытных врачей.
9 ноября 2020 Анемия. Болезнь или симптом?
22 октября 2019 Отделение онкогематологии LISOD — открыто для пациентов!
Хронический лимфолейкоз (ХЛЛ)
Хронический лимфоцитарный лейкоз (ХЛЛ) характеризуется прогрессирующим накоплением фенотипически зрелых злокачественных В-лимфоцитов. Первичные места заболевания включают периферическую кровь, костный мозг, селезенку и лимфоузлы. Симптоматика заболевания может отсутствовать или проявляться лимфаденопатией, спленомегалией, гепатомегалией, утомляемостью, лихорадкой, ночными приливами, непреднамеренной потерей веса и чувством быстрого насыщения. Диагноз ставится на основании результатов проточной цитометрии и иммунофенотипирования периферической крови. Лечение откладывается до появления симптомов и, как правило, включает проведение химиотерапии и иммунотерапии. Тем не менее методы лечения прогрессируют, и схемы терапии первой линии могут включать в себя целевые агенты, такие как ингибиторы тирозинкиназы Брутона (Btk) и регуляторы апоптоза Bcl-2, с химиотерапией или без нее.
Хотя причина ХЛЛ неизвестна, в некоторых случаях отмечается семейный анамнез. ХЛЛ редко встречается в Японии и Китае и, судя по данным, частота заболеваемости не увеличивается у этнических японцев, живущих в Соединенных Штатах Америки, что также подтверждает важность генетических факторов. Наиболее распространен ХЛЛ у евреев из Восточной Европы.
Патофизиология ХЛЛ
Во время хронического лимфолейкоза CD5-положительные B-клетки подвергаются злокачественной трансформации. В-клетки непрерывно активируются путем приобретения мутаций, что приводит к моноклональному В-клеточному лимфоцитозу (MBL). Дальнейшее накопление генетических аномалий и последующая онкогенная трансформация моноклональных В-клеток приводит к развитию ХЛЛ. Лимфоциты сначала накапливаются в костном мозге, а затем распространяются в лимфатические узлы и другие лимфоидные ткани, в конечном итоге вызывая спленомегалию, гепатомегалию, а также системные проявления, такие как утомляемость, лихорадка, ночная потливость, чувство быстрого насыщения и необъяснимое снижение массы тела.
По мере прогрессирования ХЛЛ аномальный гемопоэз приводит к анемии, нейтропении, тромбоцитопении и снижению выработки иммуноглобулина. Гипогаммаглобулинемия может развиться у двух третей пациентов, повышая риск развития инфекционных осложнений. Пациенты имеют повышенную восприимчивость к аутоиммунным гемолитическим анемиям (с прямой положительной антиглобулиновой реакцией) и аутоиммунной тромбоцитопении.
ХЛЛ может прогрессировать в В-клеточный пролимфоцитарный лейкоз, а также может трансформироваться в высоко дифференцированную неходжкинскую лимфому Неходжкинские лимфомы Неходжкинские лимфомы представляют собой гетерогенную группу заболеваний, развивающихся по причине злокачественной моноклональной пролиферации лимфоидных клеток в лимфоретикулярной ткани в лимфоузлах. Прочитайте дополнительные сведенияСимптомы и признаки ХЛЛ
На ранних стадиях часто протекает бессимптомно с незаметным появлением неспецифических симптомов (например, усталости, слабости, анорексии, потери веса, лихорадки и/или ночной потливости), которые могут побуждать к проведению диагностики. У более половины пациентов наблюдается лимфаденопатия. Она может быть локализованной (чаще всего поражены шейные и надключичные узлы) или генерализованной. Спленомегалия и гепатомегалия встречаются реже, чем лимфаденопатия. Поражение кожи (лейкоз кожи) встречается редко.
Хронический лейкоз
Хронический лимфолейкоз — это злокачественный процесс в организме, который характеризуется постоянной выработкой и накоплением атипичных клеток, В-лимфоцитов, находящихся в кровеносной системе, красном костном мозге, лимфоузлах и селезенке.
В-лимфоциты находятся в кровяном русле, могут депонироваться в лимфоузлах и селезенке, а создаются они в костном мозге. В нем, из специальной стволовой клетки, образуются и развиваются все лимфоциты. Сначала из стволовой клетки образовывается лимфобластная клетка, которая потом развивается в один из видов лимфоцитов.
Если на развитие клетки будут влиять некоторые отягчающие факторы, то может произойти сбой в их формировании. Получаются аномально-патологические лимфоциты, котрые потом выходит в кровь. Став патологическими, они не могут выполнять свою главную функцию — защиту.
В норме эти клетки помогают создать антитела, которые в свою очередь уже борются с болезнями. Со временем у людей с хроническим лимфолейкозом становится больше, и они просто не дают места для развития здоровых клеток.
Причины и провоцирующие факторы
Единой и научно-достоверной причины развития лимфолейкоза на сегодняшний день не существует. По этой причине предупредить болезнь почти невозможно. Одной из наиболее правдоподобной теорией является мутация генов. Так как описано довольно много случаев семейной болезни и чем больше болело родственников в семье, тем больше шанс передачи по наследству. В первую очередь риск существует, если у вашей мамы, отца, брата или сестры был диагностирован этот вид рака. Поэтому врачи рекомендуют регулярно проходить профосмотры и скринингы людям, у которых родственники первой линии болели.
Также стоит отметить факторы риска, которые могут спровоцировать заболевание:
- Возраст. Чем старше пациент, тем больше шансов развития лимфолейкоза;
- Действие вредных излучений. Радиация, магнитные поля и другие излучения пагубно влияет на систему кроветворения.
- Регулярный контакт с химическими веществами. Лакокрасочные изделия, сельскохозяйственные химикаты, тяжелые металлы и другие химические вещества считаются канцерогенами.
- Курение. Может вызывать не только рак легких, но и практически все формы лейкозов.
Клинические симптомы
В связ с тем, что хронические лимфолейкоз не действует напрямую на внутренние органы, то в начале развития, он не выявляет никаких признаков развития. Патологические лимфоциты долгое время находятся в костном мозге и не вызывают никаких симптомов. Но когда их накапливается слишком много в костном мозге, аномальные лимфоциты выходят в кровь. Они начинают заполнять место здоровых клеток, таким образом защитная функция организма пропадает, что и дает самую активную симптоматику:
- Частые инфекционные заболевания, котрые плохо лечатся;
- Появление синяков на коже и подкожные мелкие кровотечения. Появления крови во время чистки зубов или при малейших прикосновениях к слизистой оболочке носа.
- Постоянная усталость, уменьшение физической активности.
- Прогрессирование аутоиммунных болезней.
- Беспричинная гипертермия(повышение температуры).
- Резкое похудение и потеря аппетита.
- Увеличение лимфоузлов в верхней части тела.
- Появление ночного обильного потовыделения.
Стадии заболевания
В мире выделяют два варианта стадирования хронического лимфолейкоза, которые разделяют стадии с точки зрения разных проявлений.
Международная система стадирования RIA
— 0 ст. Увеличение количество клеток-лимфоцитов( лимфоцитоз > 5 000) , без ярких клинических проявлений.
— I ст. Абсолютный лимфоцитоз, что дополняется лимфаденопатией (увеличением лимфоузлов);
— ІІ ст. Увеличиваются размеры селезенки или печени.
— ІІІ ст. Уменьшене красных кровяных клеток(анемия), с увеличением размера селезенки, печени и лимфоузлов.
— IV ст. Количество лимфоцитов растет, в то время как эритроцитов и тромбоцитов становится все меньше, сопровождаясь большими размерами селезенки, печени и лимфоузлов.
Характеризуется еще большим количество лимфоцитов, анемией и тромбоцитопенией, с лимфаденопатией, гепатомегалией, спленомегалией или без них.
Стадийная система Binet
* Стадия A. До трех групп лимфатических узлов больших размеров, но анемия и тромбоцитопения отсутствует;
* Стадия B. Три и более группы увеличенных лимфатических узлов, и также без нарушений в составе крови;
* Стадия C. Наличие анемии и тромбоцитопении, независимо от количества увеличенных групп лимфатических узлов.
Диагностика хронического лейкоза
Лучше предупредить болезнь или начать ее лечить на начальных стадиях, чем когда она уже принесла осложнения. Поэтому, необходимо проводить регулярные профилактические осмотры и анализы.
Диагностировать лимфолейкоз несложно. В начале, врач собирает полный анамнез болезни и жизни, жалобы и другие важные детали. А также тщательно осматривает больного, пальпирует лимфоузлы и внутренние органы.
Далее пациент сдает ряд анализов:
- Общий анализ крови. Самый простое, быстрое, но достаточно эффективное исследование, что позволяет выявить первые предпосылки хронического лейкоза;
- Пункция костного мозга. Проверяется наличие и количество аномальных клеток;
- Цитогенетическое исследование. Так как лейкоз может быть причиной мутаций в генетическом коде, то проводится детальное исследование циркулирующих лимфоцитов на аномалии генов.
- Другие лабораторные анализы. При поражении печени, сдаче расширенного анализа крови с печеночными пробами.
- Биопсия увеличенного лимфатического узла. С целью дифференциальной диагностики с другими болезнями. . Позволяет увидеть наличие и размер увеличенных лимфатических узлов.
Тактика лечение
Основную тактику лечения определяют онкогематологи, но в зависимости от сопутствующих заболеваний могут привлекаться смежные специалисты: кардиологи, невропатологи, инфекционисты.
В первую очередь врачи определяют необходимость в лечении как таковом. Ведь на начальных стадиях, когда аномальных клеток в костном мозге немного и выявляется бессимптомное течение, необходимо просто наблюдать и контролировать процесс.
Полное лечение хронического лимфолейкоза включает в себя:
— Химиотерапию. Она направлена на достижение длительной ремиссии заболевание. Сегодня не существует единого формата проведения химии. Все зависит от многих факторов: возраст, стадия, сопутствующие заболевания и диагностированные мутации в генах.
Во время терапии применяют препараты: аналоги пурина, алкилирующие агенты, антитело анти-CD20. Иногда их используют в монотерапии или комбинируют между собой.
У пациентов, с делецией 17p(мутация гена), используют малые молекулы
Иммунохимиотерапия изменяет работу клеток, уменьшает их распространенность и помогает организму справляться с раковыми клетками.
— Лучевая терапия. Метод малоэффективен при хроническом лимфолейкозе. Чаще используется с целью паллиативной помощи и временного улучшения качества жизни.
— Глюкокортикоиды. Используются с целью лечения аутоиммунных анемий и тромбоцитопений.
— Лечение инфекций. Так как на фоне хронического лейкоза могут развиться различные воспалительные процессы, необходимо определить источник болезни и устранить его. Для этого применяют антибиотики, противовирусные, противогрибковые и противовоспалительные препараты.
— Трансплантация костного мозга. Проводится при этой болезни редко для того, чтобы запустить новые стволовые клетки и перезапустить создание здоровых лимфоцитов.
Уход за больным
После диагностики хронического лимфолейкоза даже на начальных стадиях пациент становится на общий учет. Это необходимо с целью постоянного контроля за его параметрами.
Таким людям нужно постоянно делать профилактику инфекционных заболеваний: проводить вакцинацию. Проводить лечение воспалительных и аутоиммунных процессов только под присмотров врачей, так как они могут довольно быстро прогрессировать.
Во время ремиссии, раз в 4-5 месяцев делать анализ крови и приходить на профилактический осмотр врача.
Хронический лимфолейкоз
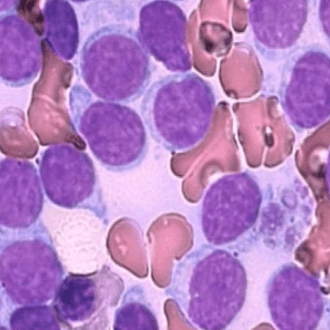
Хронический лимфолейкоз – это злокачественное заболевание крови, которое сопровождается избыточной выработкой зрелых, но неполноценных лимфоцитов В-типа и накоплением их в селезенке, печени, лимфатических узлах. Одновременно развивается дефицит эритроцитов, сопровождающийся симптомами анемии, и тромбоцитов, в результате чего пациент начинает страдать от избыточной кровоточивости. Для лечения используется химиотерапия и пересадка костного мозга.
О заболевании
Хронический лимфолейкоз чаще встречается у взрослых старше 40 лет, хотя, в последнее время отмечается тенденция к омоложению заболевания. Мужчины страдают чаще женщин. Пик заболеваемости приходится на возраст 50-70 лет. Патология относится к группе неходжкинских лимфом. Заболевание может протекать как практически бессимптомно, так и сразу проявить себя яркой симптоматикой и привести к летальному исходу в течение 2-3 лет с момента манифестации.
Классификация хронического лимфолейкоза
Гематологи выделяют несколько форм хронического лимфолейкоза, отличающихся скоростью развития, симптоматикой и реакцией на лечение:
- классическая (прогрессирующая) форма: нарастание признаков происходит в течение нескольких месяцев;
- лимфолейкоз с доброкачественным течением: характеризуется медленным нарастанием изменений в общем анализе крови, а между первыми признаками заболевания и ощутимым влиянием на качество жизни проходит несколько лет или несколько десятков лет;
- опухолевая форма: характеризуется значительным увеличением лимфатических узлов на фоне небольших изменений в общем анализе крови;
- костномозговая форма: лимфоузлы, селезенка и печень не затронуты, в анализе крови отмечается выраженный дефицит клеток;
- лимфолейкоз с увеличением селезенки;
- лимфолейкоз с парапротеинемией: характеризуется накоплением в крови и тканях аномальных иммуноглобулинов;
- прелимфоцитарная форма: отличается наличием в крови и костном мозге атипичных лимфоцитов, содержащих нуклеолы;
- волосатоклеточный лейкоз: отмечается дефицит клеток крови в сочетании с увеличением селезенки, а при микроскопическом исследовании проб выявляются характерные изменения строения лимфоцитов; их цитоплазма имеет неровные «ворсинчатые» края;
- Т-клеточная форма: редкая форма, характеризующаяся поражением кожи и быстрым прогрессированием.
В течении хронического лимфолейкоза выделяют три стадии:
- начальная: симптомы отсутствуют, патология выявляется только при лабораторном исследовании;
- стадия развернутых клинических проявлений: симптоматика становится яркой и очевидной;
- терминальная: состояние больного ухудшается, возникают многочисленные нарушения работы органов, приводящие к летальному исходу.
Симптомы хронического лимфолейкоза
Выраженность признаков хронического лимфолейкоза зависит от стадии заболевания. Изначально пациент не отмечает каких-либо изменений в самочувствии или в состоянии лимфоузлов. По мере прогрессирования патологии и перехода к стадии развернутых проявлений, появляются характерные симптомы заболевания:
- увеличение лимфатических узлов; наиболее часто страдают подмышечные и шейные группы, затем заболевание захватывает узлы в груди и брюшной полости, затем – паховые; лимфоузлы безболезненны при ощупывании, не спаиваются с окружающими тканями и легко смещаются относительно них; отдельные элементы могут достигать 5 см в диаметре и более;
- увеличение печени, селезенки и других внутренних органов; нередко сопровождается признаками сдавления соседних структур;
- слабость, утомляемость, снижение работоспособности.
По мере прогрессирования заболевания симптомы становятся более выраженными. К уже имеющимся проблемам добавляется потливость, особенно выраженная по ночам, небольшое, но длительное повышение температуры, повышенная склонность к простудным заболеваниям, инфекциям кожи и подкожной клетчатки, поражению мочевыводящих путей.
При переходе к терминальной стадии течение заболевания осложняется плевритом, воспалением легких, генерализованными кожными инфекциями, поражением головного и спинного мозга, сердечной мышцы.
Причины хронического лимфолейкоза
Причины развития патологии не определены. Более того, пока врачам не удается достоверно доказать связь между заболеванием и воздействием канцерогенов (ионизирующее излучение, токсины и т.п.). В настоящее время наиболее вероятным фактором риска является наследственная патология.
Получить консультацию
Если у Вас наблюдаются подобные симптомы, советуем записаться на прием к врачу. Своевременная консультация предупредит негативные последствия для вашего здоровья.
Узнать подробности о заболевании, цены на лечение и записаться на консультацию к специалисту Вы можете по телефону:
Хронический лейкоз

Хроническим лейкозом называют злокачественное заболевание, при котором клетки крови под влиянием злокачественной мутации перестают выполнять свою функцию, из-за чего ухудшается общее состояние пациента, развиваются различные осложнения. Патология поражает клетки как миелоидного, так и лимфоидного ряда, причём развивается медленно, начальная стадия продолжается в течение нескольких лет. На финальной стадии злокачественные клетки дают многочисленные метастазы во внутренние органы, усугубляя недомогание. Наиболее часто болезнь выявляют у людей зрелого и пожилого возраста, причём мужчины страдают чаще, чем женщины. Дети составляют всего 1-2% от общего числа заболевших.
Виды заболевания
Наиболее распространён принцип классификации хронических лейкозов по клеточному субстрату опухолей, где они делятся на:
- миелоцитарные, развивающиеся на клетках миелоидного ряда;
- лимфоцитарные, развивающиеся на клетках лимфоидного ряда;
- моноцитарные, развивающиеся на моноцитах — наиболее крупной разновидности лейкоцитов.
Патологии моноцитарного типа встречаются относительно редко — примерно в 5% случаев.
Симптомы
На начальной стадии болезни признаки хронического лейкоза практически отсутствуют. В дальнейшем пациент может отмечать общее ухудшение самочувствия, необъяснимый упадок сил и быструю утомляемость, у него уменьшается масса тела, а по ночам обильно выделяется пот. Специфические проявления патологии зависят от вида опухоли.
Симптомы хронического лейкоза лимфоцитарного типа — это:
- увеличение лимфатических узлов;
- отёки;
- одышка, кашель;
- небольшое увеличение селезёнки и печени;
- появление лейкемических инфильтратов в тканях внутренних органов, что приводит к развитию воспалений, изъязвлению и некротизации тканей;
- инфильтраты, шелушение, покраснение кожи;
- частые инфекции, которые легко переходят в хроническую форму.
При миелоцитарном хроническом лейкозе симптомы у взрослых пациентов более выражены уже на первых этапах заболевания:
- быстрая утомляемость и слабость, усиливающаяся с течением времени;
- обильное потоотделение при незначительных усилиях;
- боли в левом подреберье;
- боли в пояснице, напоминающие радикулит;
- повышенная температура тела;
- образование инфильтратов во внутренних органах.
В этих случаях увеличения печени и селезёнки не происходит.
Причины и факторы риска
Онкогематологам до сих пор неизвестно, по какой причине хронический лейкоз развивается у пациентов, однако замечено, что определённые факторы существенно увеличивают риск возникновения болезни. В первую очередь, это:
- наследственная предрасположенность;
- некоторые вирусные инфекции — папилломавирус, ретровирус, болезнь Эпштейна-Барра и др.;
- генетические отклонения — наличие «филадельфийской хромосомы», фрагмента длинного плеча;
- радиоактивное излучение — в том числе лучевая терапия по поводу другого онкозаболевания;
- длительный контакт с определёнными группами веществ, содержащимися в лакокрасочной продукции, топливе и смазочных материалах;
- приём некоторых лекарственных препаратов;
- курение табака.
Стадии
Онкологи различают две основные стадии хронического лейкоза:
- моноклоновую, или доброкачественную форму, при которой признаки болезни практически отсутствуют;
- поликлоновую, при которой течение заболевания приобретает злокачественный характер.
По характеру течения и степени поражения организма выделяют:
- начальную стадию, когда злокачественный процесс развивается в клетках костного мозга, практически не выходя за его границы;
- развёрнутую, когда поражённые лейкоциты проникают в кровь и вызывают появление характерных симптомов;
- терминальную, которую часто называют бластным кризом, при которой число бластных клеток в крови лавинообразно увеличивается, они проникают с током крови во все органы, приводя к множественным поражениям и патологическим изменениям тканей.
Диагностика
Чтобы диагностировать хроническую лейкемию, необходимы лабораторные анализы крови и костного мозга. Для уточнения степени поражения организма пациенту назначают инструментальные исследования внутренних органов.
- Анализ крови общий — для выявления уровня лейкоцитов.
- Анализ крови биохимический — для выяснения точного состава крови.
- Стернальная пункция костного мозга — для уточнения состояния клеточного ряда.
- Трепанобиопсия и биопсия лимфоузлов — для определения стадии болезни.
- УЗИ — чтобы установить степень поражения лимфоузлов и органов.
- Рентген грудной клетки — для изучения состояния внутренних органов.
- МСКТ брюшной полости — чтобы уточнить стадию болезни и степень поражения органов.
Лечение
В зависимости от типа заболевания онкогематологи индивидуально формируют схему лечения хронического лейкоза с учётом возраста и состояния пациента, наличия хронических болезней и других факторов. Для этого обычно используют следующие методы.
- Химиотерапия является основной лечебной методикой. Применение специальных препаратов позволяет избавиться от 99% злокачественных клеток, что существенно облегчает состояние пациента. В дальнейшем курсы химиопрепаратов необходимы для избавления от оставшихся бластных клеток и поддержания ремиссии. Общая продолжительность составляет не менее двух-трёх лет.
- Лучевая терапия. Этот метод используется как вспомогательный для уничтожения остатков злокачественных клеток.
- Трансплантация костного мозга. К этому методу прибегают в случаях, когда не удаётся добиться стойкой ремиссии при помощи препаратов. Лучшими донорами, как правило, становятся братья и сёстры пациента, но возможна и пересадка от неродственного донора.
- Лейкаферез. Извлечение из крови пациента повреждённых лейкоцитов выполняется при их чрезмерном количестве, вызывающем загущение крови и создающем угрозу для нормального кровообращения.
На всех этапах лечения для защиты от инфекций осуществляется антибиотикотерапия, а для улучшения общих показателей — переливание донорской крови и её препаратов, в качестве которых обычно выступает эритроцитная масса.
Прогнозы
После постановки диагноза при отсутствии лечения больной в среднем живёт 2-3 года. Современные методы позволяют довести выживаемость пациентов с хроническим лейкозом до 80-85%. Наиболее высоки шансы на выздоровление у детей. Среди пациентов старше 65 лет доля излеченных составляет 15-20%, однако это средние показатели. В крупных медицинских центрах с современным оборудованием цифры существенно более высоки.
Профилактика
В настоящее время не существует профилактических мер, позволяющих со стопроцентной гарантией избежать онкозаболевания крови. Поскольку вероятность успешного излечения на терминальной стадии болезни невысока, пациентам, для которых действуют факторы риска, необходимо регулярно проходить обследование, направленное на раннюю диагностику хронического лейкоза.
Реабилитация
Восстановление больных хроническим лейкозом после лечения — это сложный, длительный и тяжёлый процесс, который включает следующие направления:
- медицинское — нормализация функций органов и систем;
- физическое — укрепление мышц, адаптация к нагрузкам, восстановление иммунитета;
- социально-психологическое — устранение последствий стрессов и депрессий, решение личностных и семейных проблем.
Кроме того, больной должен скрупулёзно выполнять все клинические рекомендации при хроническом лейкозе, так как небрежность и неаккуратность могут привести к ухудшению состояния и даже к летальному исходу.
Диагностика и лечение хронического лейкоза в Москве
Клиника Института ядерной медицины проводит диагностические исследования для выявления хронического лейкоза, а также предлагает последующее лечение этого заболевания. К услугам пациентов — современная медицинская техника, позволяющая использовать передовые лечебные технологии, и высокая квалификация онкогематологов. На счету у каждого из наших врачей — сотни выздоровевших пациентов, возвращённых к нормальной счастливой жизни. Не отказывайтесь от своего шанса на здоровье, обращайтесь в клинику.
Вопросы и ответы
Сколько времени длится лечение хронического лейкоза?
Длительность курса лечения зависит от множества факторов — от стадии болезни, возраста пациента, его индивидуальных особенностей и скорости восстановления организма. В среднем, лечение занимает 2-3 года, из которых не менее полугода приходится провести в стационаре. Затем в течение 5 лет необходимо регулярно посещать онколога и проходить обследования, чтобы исключить рецидив.
Как нужно питаться при хроническом лейкозе?
Специальный режим питания — одно из обязательных условий выздоровления. Рацион должен включать повышенное количество легкоусвояемых белков, овощей и фруктов. Долю углеводов рекомендуется существенно уменьшить, а от жиров отказаться практически полностью.
Есть ли шансы у больного в терминальной стадии хронического лейкоза?
Возможность излечения существует у каждого пациента, невзирая на его возраст и тяжесть болезни. Для выздоровления крайне важен позитивный психологический настрой, вера в свои силы, поддержка семьи и друзей, желание продолжать жизнь.
Читайте также:
