Хронический фронтит. Мукоцеле лобной пазухи
Добавил пользователь Евгений Кузнецов Обновлено: 27.01.2026
Удаление новообразования с гарантированным результатом!
- Причины образования
- Симптомы
- В чем опасность
- Почему ЛОР-стоматология
- Диагностика мукоцеле
- Варианты операций
- Этапы лечения
- Восстановление
- Частые вопросы
- Врачи
- Цены
Мукоцеле в гайморовых пазухах — доброкачественное новообразование. На начальных стадиях никак не проявляется или сопровождается симптомами гайморита, что затрудняет своевременное выявление. Со временем разрастается, оказывает давление на окружающие анатомические структуры. Лечение только хирургическое после тщательной компьютерной диагностики.
ЛОР-отделение ЦПС «Доктор Левин» специализируется на оказании помощи пациентам с проблемами верхнечелюстных пазух. За 20 лет работы разработаны программы хирургического лечения для различных клинических ситуаций. Операции проводят только челюстно-лицевые хирурги с глубоким пониманием анатомии верхней челюсти и отточенными мануальными навыками. Современное оснащение отделения помогает поставить точный диагноз, выбрать оптимальную схему лечения и выполнить оперативное вмешательство с высокой точностью.
Причины образования мукоцеле в верхнечелюстных пазухах
Мукоцеле гайморовых пазух — кистоподобная опухоль, выстланная эпителием и заполненная слизью. Встречается редко. Образуется в результате перекрытия отверстия, соединяющего пазуху с полостью носа, приводит к нарушению оттока и накоплению жидкости. Растет медленно, но постепенно вырабатывая слизь, увеличивается в размерах и деформирует окружающую кость.
Основные причины возникновения:
- хроническое воспаление пазухи инфекционного характера;
- травма верхнечелюстного синуса;
- аллергические заболевания;
- грибковые синуситы;
- предыдущие оперативные вмешательства.
Симптомы
Симптоматика отличается в зависимости от стадии развития мукоцеле
Латентный период
Чаще всего начальная стадия протекает совершенно бессимптомно. Редко возможны выделения из носа в результате временного открытия протока или прорыва содержимого мукоцеле. На этой стадии возможно воспаление новообразования. Пациенты отмечают симптомы, схожие с проявлениями обычного ОРВИ или гайморита. Нос закладывает, выделяется слизь и/или гной. Жалобы на неприятный запах в носу, ухудшается обоняние. Иногда мукоцеле приводит к кровотечениям.
Бессимптомное течение или схожесть с гайморитом не вызывает подозрений у пациентов, и в этом коварство заболевания. На начальной стадии мукоцеле определяется чаще всего случайно на компьютерной томограмме при обследовании пазух при подготовке к другим операциям. Заболевание без выявления и своевременного лечения продолжает развиваться и со временем выходит за пределы пазухи.
Выход за пределы синуса
При разрастании мукоцеле проявляется болями и отечностью в области лица, глаз, челюсти. Патология может проявляться парестезией и асимметрией лица в результате давления на первую ветвь тройничного нерва. Боли могут иррадиировать в верхнюю челюсть, сложно открывать рот. Мукоцеле может обманчиво отдавать в зубы, развивается некариозное поражение зубных тканей. Иногда боль отдает в десны, возможен цианоз.
При близком расположении к глазнице происходит давление на органы зрения и глазной нерв. Опухает область около внутреннего угла глаза, возможно выпирание глазных яблок. Пациенты жалуются на давление изнутри на глаза, которое сопровождается слезотечением. Может мутнеть зрение, двоиться картинка, в тяжелых случаях потеря зрения.
В запущенной ситуации пациента одолевает головная боль. От нее избавляет только сильное обезболивающее. Параллельно наблюдается хроническая усталость.
Чем опасно заболевание
Если не удалить мукоцеле, возникают воспалительные и механические осложнения
Воспалительные осложнения
В результате инфицирования мукоцеле развивается пиоцеле с серьезными последствиями:
- Воспаление распространяется на соседние ткани и пазухи, приводя к скоплению гноя
- В некоторых ситуациях при нагноении мукоцеле возникает наружный свищ
- Высок риск гнойного менингита, менингоэнцефалита
- В тяжелой ситуации развивается абсцесс головного мозга
Механические осложнения
Связаны давлением мукоцеле на анатомически-важные структуры, в результате происходит:
- Разрушение окружающей костной ткани
- Дистрофические изменения в пазухах
- Нарушение кровоснабжения в сосудах
- Смещение глазного яблока или слезных желез
- Нарушение функций органов зрения
- Невралгия
Почему стоит доверить лечение ЛОР-отделению стоматологии
В нашем Центре применяется комплексный подход в лечении новообразований верхнечелюстных синусов
ЛОР-стоматология — это сочетание двух направлений медицины — отоларингологии и стоматологии. Позволяет объединить варианты стоматологического и ЛОР-лечения.
Условно пациентов, обратившихся к нам за помощью, можно разделить на 2 категории:
- После лечения в государственных медучреждениях. Чаще всего жалуются на зубную боль и симптомы воспаления гайморовых пазух. Зачастую такие пациенты были недообследованы, не выявлены причины проблемы, соответственно унифицированное лечение у ЛОР-врача не принесло результатов.
- Проблема выявляется при подготовке к имплантации или другим процедурам. Во время компьютерного обследования на 3D-снимке диагностируется образование в пазухе, которое является препятствием для проведения стоматологического вмешательства и требует операции по его удалению.
ЦПС «Доктор Левин» специализируется на оказании помощи при комбинированных отоларингологических и стоматологических патологиях. ЛОР отделение оснащено современным диагностическим и операционным оборудованием для проведения сложнейших вмешательств. Программы хирургического лечения проводят высококвалифицированные челюстно-лицевые хирурги с ЛОР-подготовкой.
Диагностика мукоцеле
Поскольку заболевание носит схожие симптомы с другими заболеваниями гайморовых пазух, проводится дифференцированная диагностика от острого или хронического синусита, остеотомы, кисты, полипов и других новообразований.
Врач ставит диагноз на основе жалоб пациента, визуального осмотра, пальпации при видимом проявлении опухоли. Могут потребоваться общие анализы крови и мочи. Но максимально точно получить представление об образовании, типе, стадии и местоположении позволяет только компьютерная томография. В нашем Центре используется 3D-томограф Sirona Galileos с настройками ЛОР-режима.

Только компьютерная томография в ЛОР-режиме позволяет оценить размеры новообразования, его точную локализацию и степень воздействия на окружающие структуры
Опытные челюстно-лицевые хирурги определяют заболевание по характерным признакам на рентгенограмме. По результатам диагностических исследований подбирается оптимальный метод устранения новообразования.
Варианты лечения
Лечение мукоцеле только хирургическое
Операция несложная, предполагает удаление мешотчатого образования, ультразвуковое удаление воспаленных костных тканей, ревизию и промывание пазухи. В зависимости от размеров и локализации новообразования определяется протокол доступа к пазухе.
Хронический фронтит. Мукоцеле лобной пазухи
Хронический фронтит. Мукоцеле лобной пазухи
Рентгенограмма лобных пазух в подбородочно-носовой проекции дает вполне удовлетворительное представление об их форме, контурах, величине и прозрачности. Для более детального исследования все же следует рекомендовать применение дополнительной рентгенограммы в лобно-носовой проекции с каудальным наклоном рентгеновской трубки.
Эта проекция в меньшей степени, чем первая, искажает размеры пазух и освобождает их изображение от суммации с просветлениями хорошо развитых пахионовых ям, которые могут производить впечатление неравномерной воздушности—симптома отека или гиперплазии слизистой оболочки.
Снимком лобных пазух в боковой проекции следует пользоваться главным образом для исследования их глубоких отделов и определения их топографо-анатомического отношения к осповным пазухам, а также при решении вопроса о существовании лобной пазухи вообще. Известны случаи, когда тонкие полоски просветления эмиссариев чешуи лобной кости принимались за границы лобных пазух, ставился диагноз фронтита и производились попытки операции его.
Томография лобных пазух при хроническом фронтите имеет гораздо меньшее значение, чем при этмоидите.
Главным рентгенологическим симптомом хронического фронтита, так же как и острого, является понижение воздушности пазухи, та или иная степень ее затемнения. Неравномерное крупнопятнистое затемнение лобной пазухи может быть вызвано отечной или гиперплазированной слизистой оболочкой, а также полипозными образованиями, наблюдающимися в начальной стадии хронического фронтита.
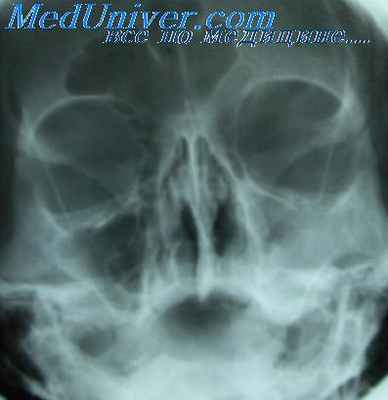
Резко выраженные фиброзные изменения слизистой и большое количество полипозных выпячиваний в более поздних стадиях являются субстратом интенсивного равномерного затемнения лобной пазухи.
При возникновении хронической эмпиемы лобной пазухи для полу чения горизонтального уровня жидкости следует прибегать к повторной рентгенографии при вертикальном положении головы и кассеты. Нагноительный процесс в лобной пазухе, так же как и в гайморовой, в редких случаях приводит к некрозу костных стенок п остеомиелиту с образованием секвестров и свищей.
Для рентгеновской картины при этом осложнении характерно нарушение непрерывности теневой линейной границы контуров пазухи, которые всегда сохраняют свою отчетливость при отсутствии реактивных костных изменений, сопровождающих хронический фронтит. Довольно редкую рентгеновскую картину реактивных костных измерений при длительно протекающем хроническом фронтите можно наблюдать в виде симптома широкой, до 3—4 мм, зоны уплотнения костной ткани, располагающейся по периферии лобной пазухи, иногда достаточно воздушной, по лишеппой линейного теневого контура.
При мукоцеле лобной пазухи, так же как и при аналогичном заболевании решетчатого лабиринта, рентгеновская картина оказывается патогномоничной с момента выпячивания нижненаружной стенки пазухи в сторону орбиты. Симптом перемещения теневой линии стенки и асимметрии орбит становится очевидным. Пневматизация пораженной пазухи в это же время резко понижается.
Дальнейший рост мукоцеле приводит к столь значительному растяжению и истончению стенок лобной пазухи, что деформация орбиты становится резко выраженной, а затемнение сменяется симптомом вторичного просветления, описанного нами выше. Это мнимое восстановление воздушности лобной пазухи при мукоцеле для малосведущего в этих вопросах специалиста может остаться незамеченным, если он не обратит внимание на деформацию одной из орбит. Правильный диагноз устанавливается в случаях сомнения на основании комплексного клинико-рентгенологического исследования.
Мукоцеле лобной пазухи может привести в некоторых случаях к полному нарушению целости перегородки между пазухами и стенок самой пазухи, чаще передней. Нам пришлось наблюдать при мукоцеле лобной пазухи значительную узуру передней стенки и верхней трети обеих носовых косточек. При дифференциальной диагностике поражений лобной пазухи, сопровождающихся деструкцией ее стенок, может быть заподозрено мукоцеле наряду со злокачественным новообразованием. Следует однако, помнить, что рак, исходящий из эпителия слизистой оболочки лобной пазухи, считается очень редким явлением.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Лобный синусит (фронтит)

Самыми распространенными последствиями перенесенных (и недолеченных!) простудных заболеваний являются синуситы. В отличие от обычного ринита (насморка), при котором воспаляется слизистая полости носа, при синуситах процесс затрагивает околоносовые пазухи.
Одними из таких пазух являются лобные, которые расположены слева и справа от центра лобной кости над глазами. Воспаление слизистых оболочек лобных пазух – это фронтит (от frontalis — «лобный») или лобный (фронтальный) синусит. Часто его называют «лобный гайморит», однако это неправильно, точное название данного заболевания – именно «лобный синусит» или «фронтит».
За последние годы возросло количество случаев лобного синусита, при этом больше всего отмечен прирост заболеваемости в хронической форме. Патология, в основном, встречается в детском и подростковаом возрастах. Среди взрослых заболеванию более подвержены мужчины.
Воспаление лобной пазухи
Причинами воспаления могут выступать вирусы (риновирус, аденовирус, коронавирус), бактерии (стафилококк, стрептококк, гемофильная палочка) или грибки, которые проникают из носовой полости.
Перенесенный ринит, инфекция из носоглотки, воспалительный процесс в других пазухах носа (например, в гайморовых), озена, сезонная аллергия, снижение иммунитета при переохлаждении или стрессе, травмы носа, искривление носовой перегородки, попадание инородного тела, полипы, кисты в носовой полости - все это может стать причиной возникновения фронтита.
Лобный синусит возникает и при наличии определенных факторов, связанных с условиями жизни и деятельности человека. Так, загрязненная атмосфера, особенно в зоне промышленных предприятий, пыльные и загазованные помещения, вредные производства или профессиональные травмы (например, баротравмы дайверов, подводников, пилотов) приводят к сбоям в работе иммунной системы организма и, как результат, – к фронтиту.
К развитию лобного синусита может привести переохлаждение головы в осенне-зимний период при нежелании носить головной убор, неумение правильно сморкаться, а также общее истощение организма на фоне болезни или восстановления после травмы и операции.
Развитие фронтального синусита характеризуется скоплением гноя в пазухах, а это, в свою опасно, чревато тяжелыми осложнениями.
Разновидности фронтита
Виды фронтита различаются в зависимости от путей проникновения инфекции, типа и времени развития патологии.
- Острый фронтит. Характеризуется внезапным возникновением воспалительного процесса, развитие - быстрое, окончание заболевания – полное.
- Хронический фронтит. Возникает как следствие плохо вылеченной острой формы заболевания; длительные периоды обострения сменяются короткими паузами ослабления симптомов.
- Аллергический фронтит. Немедленная реакция на аллергены: частое чихание, зуд носа и глаз, температура в норме или слегка повышена.
- Вирусный фронтит. При воздействии вируса быстро подниматься температура, беспокоят боль в горле, чихание; износа выделяется жидкая полупрозрачная слизь.
- Бактериальный фронтит. При бактериальной атаке температура повышается, медленнее, чем при вирусной. Больного не беспокоят зуд и чихание, а слизь формируется густая, с характерным оттенком.
- Катаральный фронтит. Заявляет о себе тяжестью в лобной области, заложенностью носа; может не давать осложнений, или перейти в гнойную стадию.
- Гнойный фронтит. Образование и скопление гнойного содержимого в лобных пазухах пагубно влияет на состояние больного; возможны потеря сознания, распространение инфекции на головной мозг и его оболочки.
- Пневмосинус. Особая форма фронтита, которая характеризуется давлением на лобную пазуху изнутри; воздух в пазуху поступает, но выхода для него нет. В этом случае воспаление может отсутствовать, а боль в лобной части будет ощущаться.
Независимо от типа фронтита он может затрагивать одну пазуху (правую или левую) или быть двусторонним, когда в воспалительный процесс вовлечены обе пазухи.
Симптомы фронтита
Лобный синусит – заболевание серьезное. О развитии патологии сигнализируют его характерные симптомы:
- головная боль может быть разлитой или локализоваться в определенном месте (лобная часть, возле бровей);
- повышение температуры (до 40°С) с появлением лихорадки у детей и озноба у взрослых;
- заложенность носа, затруднение дыхания, снижение или отсутствие обоняния (гипосмия/аносмия);
- проблемы со зрением, слезотечение, развивающаяся светобоязнь;
- скопление слизи в носовых ходах, затрудненность ее удаления;
- покраснение и отечность кожи над переносицей и веками;
- появление зубной боли и боли в ушах;
- общая слабость и головокружение.
Своевременное обращение к отоларингологу поможет поставить правильный диагноз.
Симптомы острого фронтита
- при наклонах головы вниз появляется интенсивная головная боль;
- выделение из носовых ходов слизи, окрашенной в желтый или зеленый цвет;
- появление отеков вокруг глаз;
- сильная головная боль может отдавать в уши и виски.
Симптомы хронического фронтита
- течение болезни проходит приступообразно: ремиссии сменяются обострением;
- при обострениях появляются симптомы острого фронтита, при ремиссии сохраняются давление и тяжесть в лобной части головы, усиливающиеся при наклонах и нагрузках;
- в висках появляется пульсирующая боль; беспокоит постоянная ноющая головная боль;
- присутствуют выделения из носа, часто они имеют примеси гноя и крови; но чувства полной заложенности нет;
- сохраняются отеки, давление в глазах;
- по утрам из-за стекания гнойной слизи по задней стенке глотки могут появляться отхаркивание мокроты и тошнота;
- повышена утомляемость.
Одним из главных показателей развития патологического процесса при фронтите является температура. При острой форме, которая при надлежащем лечении длится 3 недели, гипертермия может достигать 38–40°С. При хронической форме температура может быть незначительной или отсутствовать,однако нормотермия при лобном синусите не свидетельствует о выздоровлении, также сохраняются характерные боли.
Главные признаки заболевания лобным синуситом – это постоянные ноющие головные боли. Они носят характер распирания, сжимания, пульсации, усиливаются при наклонах головы вперед или выполнении физических нагрузок. Болезненность может появиться из-за вибрации при поездках в транспорте.
При переохлаждении или последствиях ОРВИ в лобных синусах увеличивается давление, боли нарастают. Бессонница и умственное напряжение, переутомление и прием кофе или алкоголя могут усилить симптомы даже без обострения заболевания – боль становится сильной, невропатической.
Самая интенсивная точка боли в области лба отмечается над переносицей (выше на 2 см). Если воспалена одна из пазух, боль сильнее локализуется с одной стороны. При постукивании по лбу появляется ноющая боль. При наличии воспаления при надавливании на надбровные дуги боль будет держаться долго.
Обострения фронтита
Если лечение не было начато вовремя, симптомы заболевания усиливаются, интоксикация возрастает. Гипертермия, чувство разбитости, общее плохое самочувствие могут соседствовать с головокружениями и вегетативными нарушениями.
Возникает вторичное воспаление слезного мешка (дакриоцистит). В лобных пазухах могут появиться полипы, свищи, опухолевидные образования (холестеатомы) и слизистые кисты (мукоцеле).
Все это способствует появлению язв на стенках пазух, а инфекция может проникнуть в надкостницу и кость.
Фронтит: осложнения и последствия
Хроническая стадия фронтита опасна своими осложнениями. Перенесенная ОРВИ или простая простуда часто вызывает обострение болезни, которое длится около трех–четырех недель.
При переходе фронтита в хроническую стадию возникает опасность проникновения гнойного содержимого пазух через задние стенки внутрь черепа. Последствием этого может стать тяжелейший гнойный менингит или абсцесс.
Если гнойная инфекция проникнет через тонкую нижнюю стенку пазухи, то серьезно пострадают глазницы.
Эти осложнения очень опасны, так как могут привести к летальному исходу.
Последствия недолеченного фронтита сказываются на других органах и приводят к воспалительным процессам в миндалинах, костях, тканях сердечной мышцы, конъюнктивиту и повреждению зрительного нерва, отиту или пневмонии.
Диагностика
Правильный диагноз может поставить только врач, чаще всего обращаются к отоларингологу. Осмотр пациента при помощи специальных инструментов(риноскопа и эндоскопа), проведение УЗИ, рентгена и томографии позволяют определить состояние слизистой, объемы и строение лобных пазух, а также место расположения инфекционного процесса.
Анализ крови, бактериологические и цитологическое исследования дополняют клиническую картину и помогают выбрать направление лечения пациента.
Могут назначаться пробы на аллергены. В сложных случаях необходимыми являются консультации офтальмолога и невролога.
Методы лечения
Если нет показаний для хирургического вмешательства, лечение фронтита проводится консервативно.
После установки диагноза выбираются проверенные терапевтические методы:
- прием антибиотиков;
- борьба с отеками;
- применение антигистаминных препаратов, капель и спреев от насморка;
- промывания и орошение солевыми растворами, зондирование, носовой душ, введение тампонов;
- физиотерапевтические мероприятия (ингаляция, УВЧ и др.).
Сиалор против насморка
- Устраняет воспаление и заложенность
- Борется с бактериями, не нарушая микрофлору
- Не содержит гормонов и антибиотиков
Есть противопоказания. Проконсультируйтесь со специалистом.
Лечение в домашних условиях
Такое лечение разрешает только врач при легкой форме заболевания. Пациенту назначаются лекарственные препараты и выдаются рекомендации, которые нужно строго выполнять это касается различных промываний и ингаляций, которые можно выполнять в домашних условиях, в том числе – применяя народные средства.
Самые известные – ингаляции, представлябщие собой вдыхание паров отваров лекарственных трав (ромашки, чабреца, лаврового листа) с добавлением нескольких капель эфирных масел (эвкалипта, чайного дерева). Можно проводить ингаляции при помощи отварного картофеля (картофель для этого нужно очистить).
Прокол при фронтите
Без прокола можно очистить пазухи и ввести лечебные препараты с помощью специального катетера Ямик. Если фронтит переходит в тяжелую затяжную стадию, требуется выполнить прокол, что позволит очистить пазухи от гноя.
В более сложных случаях требуется операция трепанопункции, при которой в отверстие пазухи вводят специальную трубку (канюлю). С ее помощью проводят промывание и введение антибиотика.
Такие хирургические вмешательства выполняются под местной анестезией.
В особо тяжелых случаях назначается открытая операция.
Рекомендации после операции прокола
После проведения операции пациенту на 4–5 дней назначают сосудосуживающие капли. Врач объясняет, как необходимо ухаживать за послеоперационной раной, дает рекомендации по избегнию простуд и других вирусных заболеваний.
Если боли после прокола не проходят в течение нескольких дней или рана плохо заживает, нужна консультация врача.
Препараты для лечения фронтита
Медикаментозное лечение назначает врач в зависимости от типа заболевания, особенностей протекания болезни и анамнеза пациента.
Если патологию спровоцировали бактерии, назначаются антибиотики. Длительность их применения составляет 7–10 дней. В легких случаях назначают спреи с антибиотиками или таблетки, в тяжелых – препараты широкого спектра действия, или, после проведения всех анализов, применяют узконаправленные антибиотики.
Вводить антибиотики можно внутримышечно и внутривенно. Иногда лекарство доставляется в очаг воспаления прямо через лобную кость.
После лечения антибиотиками могут назначаются препараты для поддержания микрофлоры кишечника.
Если фронтит развился в результает вирусного воздействия или аллергии, антибиотики применять нельзя.
В таких случаях назначают антигистаминные, противоотечные препараты.
Хорошие результаты дает использование сульфаниламидов или гомеопатических средств.
Профилактика
Чтобы избежать такого серьезного заболевания, как фронтит, необходимо:
- серьезно относиться к лечению любого насморка;
- уделять внимание лечению простудных заболеваний, а также болезней носоглотки;
- постоянно промывать нос морской водой;
- правильно питаться, соблюдать питьевой режим, употреблять необходимый набор витаминов;
- одеваться по сезону, избегая переохлаждений и сквозняков;
- поддерживать иммунитет (спать по 8 часов, придерживаться режима труда и отдыха);
- избегать травм головы и носовой перегородки;
- бывать на свежем воздухе, особенно в хвойном лесу;
- поддерживать физическую форму;
- сохранять здоровый микроклимат в доме: регулярно проводить проветривание и увлажнение воздуха, особенно во время отопительного сезона;
- санаторно-курортное лечение;
- при подозрении на болезнь немедленно обратиться к отоларингологу.
Заключение
Лобный синусит (в народе – «лобный гайморит») – заболевание сложное и опасное, которое чревато многими осложнениями и серьезными проблемами со здоровьем. Важно соблюдать меры предосторожности, чтобы не допустить его развитие из обычной простуды или ОРВИ. Если же появились первые симптомы болезни, важно как можно быстрее обратиться к врачу: богатый арсенал современных методов лечения поможет устранить проблему, не прибегая к хирургическому вмешательству и не доводя до развития хронической формы.
Мукоцеле лобной пазухи
Мукоцеле (пиоцеле) лобной пазухи — кистообразное расширение лобной пазухи, возникшее в результате ее растяжения скопившейся серозной жидкостью (мукоцеле) или гноем (пиоцеле). Мукоцеле лобной пазухи сопровождается постепенно усиливающимися болями в области лба, над глазницей и вокруг глаза; появлением выпячивания во внутреннем углу глаза; экзофтальмом и смещением глазного яблока книзу; нарушением остроты зрения и цветовосприятия; слезотечением и диплопией. В целях диагностики мукоцеле лобной пазухи применяют риноскопию, рентгенографию, УЗИ, КТ, МРТ и диафаноскопию, диагностическую пункцию и зондирование лобной пазухи. Все пациенты с мукоцеле лобной пазухи подлежат хирургическому лечению.
Общие сведения
Лобная пазуха располагается в медиальной части лобной кости позади надбровных дуг. Ее нижняя стенка одновременно является верхней стенкой глазницы, задняя стенка отделяет лобную пазуху от головного мозга. Правая и левая лобные пазухи расположены рядом и отделены друг от друга тонкой перегородкой. Посредством лобно-носового канала лобная пазуха соединена со средним носовым ходом полости носа. Внутри лобная пазуха выстлана слизистой оболочкой, клетки которой продуцируют специальную жидкость. Отток этой жидкости осуществляется через лобно-носовой канал. Нарушение оттока приводит к скоплению жидкости в полости пазухи и образованию мукоцеле лобной пазухи. При нагноении скопившегося секрета говорят о пиоцеле.
Мукоцеле лобной пазухи чаще всего наблюдается в школьном возрасте. В связи с тем, что формирование лобных пазух начинается после рождения ребенка и заканчивается в возрасте 6-7 лет, у детей дошкольного возраста мукоцеле лобной пазухи не возникает. Медленный рост мукоцеле лобной пазухи приводит к тому, что первые клинические симптомы заболевания могут появляться спустя несколько лет от начала патологических изменений в лобной пазухе. В отоларингологии известен случай, когда мукоцеле лобной пазухи было диагностировано у взрослого пациента спустя 15 лет после спровоцировавшей его развитие травмы носа.
Причины
Развитие мукоцеле лобной пазухи связано с полной обтурацией или частичным нарушением проходимости лобно-носового канала. Привести к появлению мукоцеле лобной пазухи могут искривления носовой перегородки, инородные тела носа, экзостозы и опухоли, травмы носа, в результате которых развивается периостит. Перекрывать лобно-носовой канал могут спайки и рубцы, образующиеся в вследствие синусита лобной пазухи.
Инфицирование жидкости мукоцеле лобной пазухи с возникновением пиоцеле может произойти при распространении инфекции из полости носа, а также гематогенным или лимфогенным путем. При этом источником инфекции в первую очередь являются инфекционно-воспалительные заболевания носоглотки: ринит, гайморит, фарингит, ангина, хронический тонзиллит, ларингит.
Симптомы мукоцеле лобной пазухи
Мукоцеле лобной пазухи характеризуется длительным бессимптомным течением. До появления первых клинических признаков мукоцеле может существовать в течение 1-2 лет и дольше. Мукоцеле лобной пазухи начинает проявлять себя с постепенно усиливающейся боли в лобной области. Затем присоединяется боль над глазницей и вокруг глазного яблока, во внутреннем углу глаза появляется выпячивание округлой формы. Надавливание на это выпячивание обычно является безболезненным и приводит к возникновению характерного звука, напоминающего треск или хруст. Сильное надавливание может стать причиной образования свища, через который начинает выходить тягучая слизистая (при мукоцеле) или гнойная (при пиоцеле) жидкость.
С течением времени при мукоцеле лобной пазухи происходит опускание нижней стенки лобной пазухи, в связи с чем отмечается смещение глазного яблока вниз и наружу. Зачастую возникает двоение в глазах (диплопия), нарушение восприятия цветов, снижение остроты зрения. При сдавлении слезовыводящих путей у пациентов с мукоцеле лобной пазухи наблюдается слезотечение.
Скопление в мукоцеле лобной пазухи большого количества жидкости может вызвать ее прорыв с образованием фистулы в одной из стенок лобной пазухи. Излитие гноя через фистулу в соседствующие с лобной пазухой структуры приводит к развитию гнойных осложнений.
Осложнения мукоцеле лобной пазухи
Возникающие при мукоцеле лобной пазухи осложнения связаны с нагноением ее содержимого и распространением гнойного процесса на соседние с пазухой анатомические образования. Наиболее часто прорыв гноя происходит через нижнюю стенку лобной пазухи. Занос гнойной инфекции в полость глазницы может привести к развитию панофтальмита, эндофтальмита и флегмоны глазницы. В редких случаях мукоцеле лобной пазухи наблюдается образование фистулы в задней стенке пазухи с возникновением менингита.
Диагностика мукоцеле лобной пазухи
Мукоцеле лобной пазухи диагностируется отоларингологом. При наличие осложнений со стороны глаза необходима консультация офтальмолога, при подозрении на менингит — невролога. Диагностика мукоцеле лобной пазухи основывается на жалобах пациента, его осмотре, риноскопии и исследовании околоносовых пазух. Риноскопия у пациентов с мукоцеле лобной пазухи может не выявлять никаких патологических изменений. Иногда в ходе риноскопии в области среднего носового хода визуализируется небольшое гладкое выпячивание.
Рентгенологическое исследование при мукоцеле лобной пазухи определяет увеличение размеров пазухи, растяжение ее дна, уменьшение прозрачности. Возможно выпячивание перегородки между лобными пазухами в здоровую сторону. Прерывистость контуров лобной пазухи может указывать на наличие фистулы. Более точным и информативным исследованием является КТ лобной пазухи. Может применяться УЗИ и МРТ околоносовых пазух. В некоторых случаях для определения воздушности лобной пазухи проводится диафаноскопию. При затруднениях в диагностике мукоцеле лобной пазухи показана диагностическая пункция. Для определения проходимости лобно-носового канала производят зондирование лобной пазухи зондом Лансберга.
По показаниям проводят исследование органа зрения: проверку остроты зрения, цветовое тестирование, офтальмоскопию и биомикроскопию глаза. Дифференциальный диагноз мукоцеле лобной пазухи проводят с фронтитом, опухолью и дермоидной кистой.
Лечение мукоцеле лобной пазухи
Одновременно с хирургическим проводят медикаментозное лечение мукоцеле лобной пазухи. Пациенту назначают антибиотики, противовоспалительные и противоотечные средства.
Прогноз и профилактика мукоцеле лобной пазухи
При своевременно проведенном хирургическом лечении мукоцеле лобной пазухи имеет благоприятный прогноз. Развитие осложнений ухудшает прогноз. Профилактика мукоцеле лобной пазухи состоит в эффективном лечении инфекционно-воспалительных заболеваний носоглотки, предупреждении травмирования носа и переохлаждений, коррекции носовой перегородки при ее искривлении, удалении опухолей и инородных тел носа.
Эндоскопическая ринохирургия
Функциональная эндоскопическая ринохирургия является более щадящим методом хирургического лечения заболеваний полости носа и околоносовых пазух, качественное применение которых позволяет специалистам оториноларингологического отделения КДЦ минимизировать операционную травму пациентов и сохранить нормальную анатомию внутриносовых структур.
Поиск более щадящих методов хирургического лечения заболеваний полости носа и околоносовых пазух, был направлен на возможность минимизировать операционную травму и сохранить нормальную анатомию внутриносовых структур.
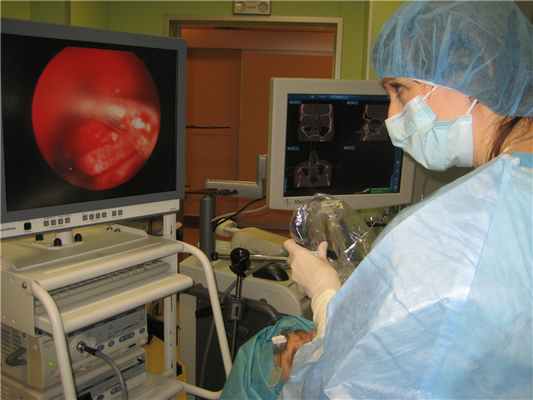
Развитие функциональной эндоскопической ринохирургии связано с разработкой жестких эндоскопов. Эндоскоп представляет собой оптическую систему со встроенным стекловолоконным световодом, заключенным в металлическую оболочку. Получаемое изображение можно оценивать непосредственно через объектив или при наличии видеокамеры, на экране монитора. При этом за счет увеличения исследуемой области удается выявлять самые минимальные изменения, просто приблизив конец эндоскопа к подозрительному участку. Эндоскопы с различными углами зрения 00,300,450,700,900 и различного диаметра (2,7 и 4 мм) позволяют визуализировать все отделы полости носа и носоглотки. Возможность сохранять на диске проводимые эндоскопические осмотры и операции позволяет создавать базу для оценки динамики проводимого лечения.
Предоперационная подготовка включает стандартный перечень обследований. В список добавляется эндоскопический осмотр полости носа и компьютерная томография околоносовых пазух, которые необходимы не только для диагностики, но и для ориентирования при проведении операции.
Показания для функциональной эндоскопической хирургии пазух:
Хронический полипозный риносинусит. Полипы полости носа.
Хронический гайморит, этмоидит, фронтит, сфеноидит.
Киста, инородное тело, мукоцеле верхнечелюстной, лобной или клиновидной пазух.
Эндоскопическая хирургия околоносовых пазух (FESS- Functional Endoscopic Sinus Surgery) на сегодняшний день является наиболее оптимальным методом хирургического лечения хронических синуситов. Выполнение подобных операций требует не только хорошего знания эндоскопической анатомии внутриносовых структур, но и умения бимануально выполнять эндоскопические манипуляции.
Необходимо учитывать и тот факт, что развитие хронического синусита может быть связано с патологическими изменениями в полости носа: искривлением перегородки носа, гипертрофией средней или нижней носовой раковин. В связи с этим для достижения хорошего эффекта при операциях на околоносовых пазухах, производится коррекция перегородки носа, деструкция нижних носовых раковин, частичная резекция средней носовой раковины.
Для остановки носового кровотечения в послеоперационном периоде применяются губчатые тампоны Мероцель. Такая тампонада хорошо переносится пациентами, легко и безболезненно удаляется из полости носа на 2й день после операции.
Использование метода FESS позволяет не только восстановить нормальное носовое дыхание, но и максимально сохранить анатомию полости носа и околоносовых пазух. Такие операции легко переносятся пациентами, не требуют длительного пребывания в стационаре. После вмешательства восстановительный период занимает около недели.
Важным является и послеоперационный уход за полостью носа - удаление сгустков и корок, назначение противовоспалительной, противоотечной и антибактериальной терапии. Это позволяет предотвратить спаечный процесс и способствует лучшему заживлению.
Под эндоскопическим контролем в нашем медицинском центре осуществляются следующие операции:
Читайте также:
