Импетиго и келоидный фолликулит. Нагнаивающийся гидраденит
Добавил пользователь Владимир З. Обновлено: 27.01.2026
Импетиго и келоидный фолликулит. Нагнаивающийся гидраденит
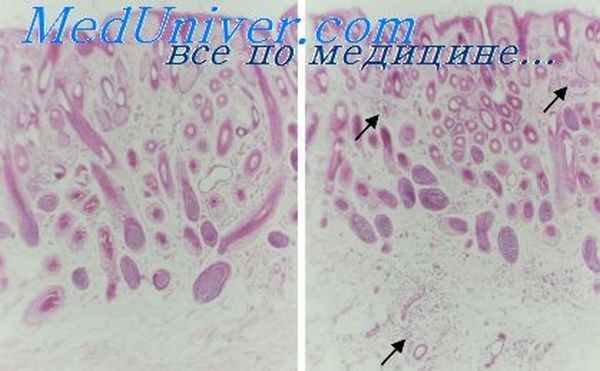
Импетиго может быть вызвано стрептококком или стафилококком. Первичным элементом всегда является пузырь. При стрептококковой разновидности пузырь быстро разрывается, превращаясь в резко очерченную эрозию, покрытую толстыми корками медового цвета. При стафилококковой разновидности Импетиго Бокхарта представляет собой поверхностный фолликулит и характеризуется высыпанием пустул, значительная часть которых пронизана волосом.
Фурункул — глубоко расположенный фолликулит, приводящий к развитию перифолликулярного целлюлита и заканчивающийся нагноением и некрозом.
Фолликулит бороды — это глубоко расположенный фолликулит, начинающийся с фолликулярных узелков и пустул; вскоре развиваются диффузная эритема, корки и инфильтрация кожи. Могут возникать абсцессы.
Гистопатология импетиго. Гистологическое исследование не всегда дает возможность отличить три формы фолликулитов.
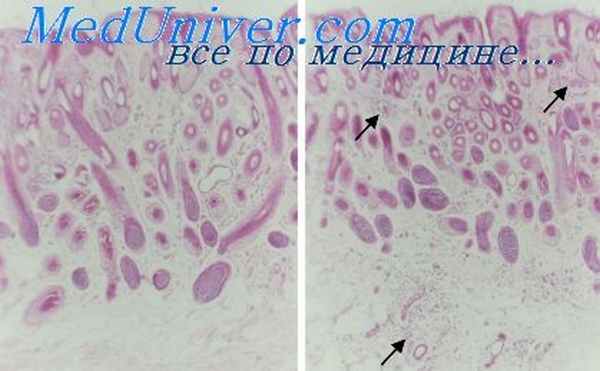
При импетиго Бокхарта пустула расположена под роговым слоем у отверстия волосяного фолликула. Верхняя часть волосяного фолликула окружена значительным воспалительным инфильтратом, состоящим из различного количества полиморфноядерных лейкоцитов.
Фурункул гистологически характеризуется наличием перифолликулярного абсцесса, состоящего из густого скопления полиморфноядерных лейкоцитов и незначительного количества лимфоцитов. Волос с его фолликулом и сальными железами разрушен.
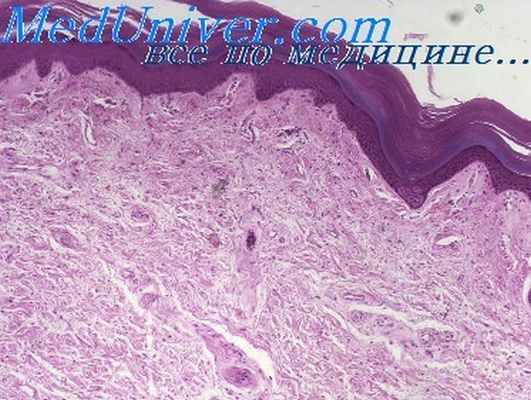
При фолликулите бороды перифолликулит, как правило, является менее острым, чем при фурункуле, и не обязательно приводит к развитию перифолликулярного абсцесса. Часто в инфильтрате вокруг фолликула содержится сравнительно небольшое количество полиморфноядерных лейкоцитов и он состоит преимущественно из лимфоцитов, плазматических клеток и гистиоцитов.
Некоторые из сальных желез подвергаются разрушению, но волосяные фолликулы могут остаться не разрушенными. Вокруг волосяных фолликулов и остатков сальных желез часто обнаруживаются гигантские клетки инородных тел. Во многих случаях инфильтрат располагается не только в окружности волосяных фолликулов, но и во всей верхней части дермы.
Келоидный фолликулит является хроническим фолликулитом, заканчивающимся образованием келоидного рубца. Он бывает у мужчин и локализуется в затылочной области. В свежих случаях имеются фолликулярные узелки, пустулы и иногда абсцессы. Затем постепенно развиваются фиброзные узлы.
Гистологическая картина свежих высыпаний не отличается от изменений при фурункулах. В старых очагах обнаруживается хроническая грануляционная ткань, содержащая многочисленные плазматические клетки, а также лимфоциты и фибробласты. Иногда вокруг остатков фолликулярного эпителия располагаются гигантские клетки инородных тел. В общем гистологическая картина соответствует изменениям при келоиде, имеются узлы гипертрофического и склеротического коллагена.
Нагнаивающийся гидраденит представляет собой хроническую стафилококковую инфекцию апокринных желез подкрыльцовых впадин или области лобка. Свежие высыпания состоят из красных напряженных узлов, которые затем флюктуируют и, в конце концов, выделяют гной. Могут развиться язвы; заживление в таких случаях сопровождается образованием значительного рубца.
Гистопатология нагнаивающегося гидраденита. Инфекция внедряется по ходу фолликулов и выводных протоков апокринных желез. Самая ранняя клеточная реакция обнаруживается в подкожной жировой ткани — внутри и вокруг просвета апокринных желез. Далее по ходу лимфатических сосудов инфекция распространяется на другие апокринные железы, а также на эккринные железы. Лимфатические сосуды расширены, содержат много лейкоцитов и скопления кокков.
В ранней стадии заболевания инфильтрат состоит преимущественно из нейтрофилов. В дальнейшем преобладают лимфоциты и плазматические клетки; могут обнаруживаться и гигантские клетки инородных тел.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Фолликулит
Фолликулит – это инфекция волосяных фолликулов. Диагноз стаавится на основе клинических данных Местное лечение клиндамицином.
Этиология фолликулита часто неясна, но известно, что потоотделение, травма, трение и закупорка кожи провоцируют инфекцию. Возбудитель может быть бактериальным, грибковым, вирусным или паразитическим. Бактериальный фолликулит обычно вызван Staphylococcus aureus, но иногда Pseudomonas aeruginosa (фолликулит купальщиков) или другими микроорганизмами. Фолликулит купальщиков, развивающийся у принимающих горячие ванны, возникает при неправильной обработке воды химикатами. Акне Вульгарные угри Обыкновенное акне – это совокупность комедонов, папул, пустул, узлов и/или кист в результате обструкции и воспаления пилосебацейного комплекса (волосяные фолликулы и примыкающая к ним сальная. Прочитайте дополнительные сведенияКлинические проявления
Симптомы фолликулита – легкая болезненность, зуд или раздражение кожи. Признаком фолликулита является образование поверхностных пустул или воспалительных узелков, окружающих волосяной фолликул. Пораженные волосы легко выпадают или удаляются пациентом, но появляются новые папулы. Образование врастающих в кожу волос может вызывать хроническое легкое раздражение или воспаление, которое может имитировать инфекционный фолликулит ( псевдофолликулит бороды Псевдофолликулит зоны роста бороды Псевдофолликулит зоны роста бороды – раздражение кожи в результате врастания волос до выхода из фолликула или закручивания волос в кожу после выхода фолликула, с развитием реакции на инородное. Прочитайте дополнительные сведенияДиагностика фолликулита
Первично выявляемые кожные изменения при фолликулите – это пустулы и перифолликулярные воспаления.
Микробиологическое исследование обычно не предусматривается.
Лечение фолликулита
1%-ный лосьон или гель с клиндамицином
Поскольку большинство фолликулитов вызывается S. aureus, можно наружно применять 1%-ный лосьон или гель с клиндамицином местно 2 раза в день в течение 7–10 дней. Альтернативным вариантом является применение средства для мытья с бензоила пероксидом 5% в течение 5–7 дней во время принятия душа. При распространенном поражении кожи может потребоваться системная терапия (например, цефалексин в дозе 250–500 мг перорально 3 или 4 раза в день в течение 10 дней). Если эти меры не позволяют достичь полного излечения, либо фолликулит рецидивирует, следует провести микроскопическое исследование содержимого пустул с окраской по Граму и культуральное исследование для исключения грамотрицательной или резистентной к метициллину S. aureus (МРЗС) этиологии, также проводят бактериальный посев слизистой носа, чтобы исключить наличие стафилококка в носовой полости. Следует провести микроскопическое исследование вырванного волоса во влажном препарате с гидроксидом калия для исключения микотического фолликулита.
Фолликулит у принимающих горячие ванны обычно регрессирует без лечения. Однако, необходимо адекватное хлорирование горячей воды для предупреждения рецидивов и защиты других людей от инфицирования.
Основные положения
Фолликулит может быть вызван различными возбудителями и, как правило, провоцируется повышенным потоотделением, травмой, трением и закупоркой кожи.
Бактериальный фолликулит обычно вызывается Staphylococcus aureus, но иногда Pseudomonas aeruginosa (псевдомонадный фолликулит).
Лечите стафилококковый фолликулит 1%-ным лосьоном или гелем клиндамицина или средством для умывания, содержащим 5% бензоил пероксид.
Авторское право © 2022 Merck & Co., Inc., Rahway, NJ, США и ее аффилированные лица. Все права сохранены.
Гидраденит
Гидраденит – это острое гнойное воспаление апокриновой потовой железы, которое клинически проявляется образованием воспалительного узла (воспалительных узлов), вскрывающегося(-ихся) с выделением гноя.
Синонимы
hidradenitis, hidradenitis suppurativa, инверсные акне, болезнь Вернея, «сучье вымя».
Эпидемиология
Возраст: заболевание возникает после периода полового созревания, когда начинают функционировать апокриновые потовые железы, чаще в 17-50 лет.
Пол: женщины болеют приблизительно в 3 раза чаще мужчин.
Анамнез
Заболевание начинается с появления на участке кожи, где имеются апокриновые потовые железы (чаще всего в подмышечных впадинах и/или в области промежности) болезненного узла (узлов) красного или синюшно-красного цвета величиной с горошину, который(-ые) быстро увеличивается(-ются) в размерах до 3 см в диаметре и размягчается(-ются), вскрываясь свищевыми отверстиями с выделением гноя. После отхождения гноя формируется рубец. Иногда узел (узлы) рассасывается(-ются), не нагнаиваясь, в этом случае рубец (рубцы) не образуется.
Течение
острое начало с последующим быстрым самостоятельным разрешением в течение 10 дней, иногда заболевание принимает хроническое рецидивирующее течение.
Этиология
возбудителем гидраденита является коагулазопозитивный золотистый стафилококк, нередко в сочетании грам-отрицательными бактериями: Proteus mirabilis, P. aeruginosa, E. coli.
Предрасполагающие факторы
- приём (наружное применение) глюкокортикоидных (стероидных) гормонов и других иммуносупрессантов;
- местное применение косметики (например, пудр);
- контакт с пылью производственного происхождения (текстильной, угольной, цементной);
- работа с ГСМ (горюче-смазочными материалами);
- служба в армии (пребывание в другом организованном коллективе);
- контакт с солями тяжелых металлов;
- пиодермии в Анамнезе;
- пиодермии у членов семьи;
- чесотка в Анамнезе;
- укусы насекомых в Анамнезе;
- контакт с водой (например, мацерация кожи под согревающими компрессами);
- гипергидроз;
- пребывание в жарком влажном климате;
- воздействие тепла (перегревание);
- воздействие холода (переохлаждение);
- травматизация (повреждение) кожи;
- расчёсывание кожи;
- общее истощение (гиповитаминоз);
Жалобы
На возникновение болезненного узла (наличие болезненных высыпаний на коже), нагнаивающегося с выделением гноя и заживающего с рубцеванием, иногда – увеличение регионарных лимфоузлов, в ряде случаев могут присутствовать симптомы общей инфекционной интоксикации (повышение температуры тела, общая слабость, недомогание, головная боль, боли в мышцах и суставах).
Дерматологический статус
процесс поражения кожи носит распространённый, или локализованный характер, элементы сыпи располагаются изолированно или сливаются друг с другом.
Элементы сыпи на коже
- гладкий болезненный полушаровидный узел (узлы) красного, розового или синюшно-красного цвета размерами от 1 до 3 см, узел малоподвижен при пальпации, консистенция его сначала плотно-эластическая, а затем (на 3-4 сутки после возникновения) в центре узла начинает определяться флюктуация (чувство волнообразного движения, возникающее под пальцами при пальпации узла с гнойным содержимым). Вскоре после возникновения флюктуации узел вскрывается свищевыми отверстиями с выделением большого количества гноя и заживает с рубцеванием. Иногда узел может рассасываться, не нагнаиваясь, в этом случае рубец не образуется;
- точечный атрофический или нормотрофический при одиночных узлах (мозаичный гипертрофический или келоидный при множественных узлах) рубец красного, перламутрово-белого или коричневого цвета, возникающий на месте высыпаний; - при хроническом течении заболевания в области свищевых отверстий узлов (инфильтратов) могут формироваться вегетации красного или белесоватого цвета.
Элементы сыпи на слизистых
Придатки кожи
волосы в подмышечных впадинах и/или на лобке выпадают с образованием очагов рубцовой алопеции (размерами 0,5-1 см в диаметре) на месте нагноившихся узлов.
Локализация
участки кожи, содержащие апокриновые потовые железы: (подмышечные и паховые складки, область заднего прохода, околопупочная область, лобок, ареолы сосков, промежность, половые губы у женщин, мошонка у мужчин).
Дифференциальный диагноз
Фурункул; карбункул; актиномикоз; скрофулодерма; фолликулит; венерическая лимфогранулёма.
Сопутствующие заболевания
психические заболевания (невротические расстройства, лимфаденопатия регионарных лимфатических узлов, носительство S. аureus, сахарный диабет, синдром (болезнь) Кушинга, анемия, абсцедирующие угри; эпителиальный копчиковый ход; болезнь Ходжкина (лимфогранулематоз); ожирение; атопический дерматит; чесотка; гипергидроз; ВИЧ-инфекция; иммунодефицитные состояния (не ВИЧ-обусловленные); состояние после трансплантации органов и тканей, почечная недостаточность (нахождение на гемодиализе).
Диагноз
Патогенез
До конца не уточнён. Предполагают, что инициирует весь патологический процесс фолликулярный гиперкератоз в устье волосяного фолликула, который приводит к возникновению роговой пробки и закупорке выводного протока, апокриновой потовой железы – из-за застоя секрета возникает расширение выводного протока и волосяного фолликула, присоединяется воспаление апокриновой потовой железы в сочетании с размножением коагулазопозитивного золотистого стафилококка (иногда в сочетании с грам-отрицательными бактериями: Proteus mirabilis, P. aeruginosa, E. coli). В дальнейшем происходит разрыв протока и/или железы с распространением воспаления на окружающую периаднексальную дерму с разрушением тканей, формированием свищевых отверстий и последующим рубцеванием.
Материал подготовил: Раводин Роман Анатольевич, дерматовенеролог, дерматоонколог, дерматокосметолог. Доктор медицинских наук, доцент
Фолликулит

Фолликулит — инфекционный процесс, развивающийся в средних и глубоких отделах волосяных фолликулов человека. Патология сопровождается образованием множественных пустул с гнойным содержимым. Возбудителем заболевания могу стать бактерии, вирусы, грибки и паразиты. По мере развития инфекции количество пустул на коже пациента увеличивается. При вскрытии первичного очага образуются язвы, при их заживлении — мелкие рубцы.
Общая информация
Патология широко распространена среди жителей стран с высокой влажностью и температурой воздуха. Подобные климатические условия способствуют распространению инфекционных поражений волосяных фолликулов. Группа риска представлена социально неблагополучными слоями населения: несоблюдение человеком правил личной гигиены приводит к активному размножению патогенов на кожных покровах.
Часто причинами фолликулита становятся поверхностные воспаления фолликулов — остиофолликулиты. Распространение инфекции в нижние отделы фолликула приводит к образованию гнойных пустул.
Причины развития патологии
В 70% случаев воспаление волосяных луковиц развивается под действием стафилококков и стрептококков. Несколько реже причинами заболевания становятся псевдомонады, возбудители сифилиса и гонореи или грибы вида Candida. Вирусы контагиозного моллюска и опоясывающего герпеса — менее распространенные причины развития фолликулита. Около 10% клинические регистрируемых случаев воспаления волосяных луковиц проявляются на фоне деятельности клещей-паразитов Demodex folliculorum и Demodex brevis.
Патогены попадают в фолликулы через поврежденные участки: царапины и ссадины. Инфицированию подвержены лица, страдающие от зудящих дерматитов и повышенной потливости. Ослабление иммунитета пациента приводит к проникновению инфекции в волосяные луковицы. По этой причине дерматологи рекомендуют соблюдать профилактические меры мужчинам и женщинам с диагностированным сахарным диабетом и хроническими инфекциями. Часто заболевание проявляется у ВИЧ-инфицированных людей и пациентов, принимающих иммунодепрессанты.
Виды патологии
В процессе диагностики фолликулита дерматологи определяют форму заболевания, которой страдает пациент. Так, стафилококковый тип патологии часто локализуется на лице мужчин, затрагивая подбородок и кожу вокруг губ. Инфицирование происходит в процессе бритья щетинистых волос.
Псевдомонадная форма заболевания становится следствием купания пациента в горячей воде с недостаточным уровнем хлорирования. Жар способствует раскрытию пор, в которые попадают возбудители инфекции. Очаги воспаления образуются на лице и верхней части туловища ребенка или взрослого.
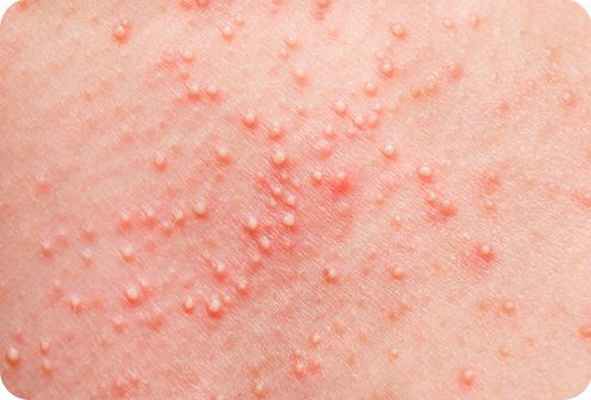
Сифилитический тип патологии развивается на фоне вторичного сифилиса. Типичные симптомы фолликулита этой формы — образование зон выпадения щетинистых волос у мужчин и множественные пустулы на висках у женщин.
Герпетический тип инфекций волосяных луковиц поражает кожу подбородка и носогубного треугольника пациентов. Характеризуется образованием крупных везикул в фолликулярных устьях.
Кандидозная форма патологии проявляется при наложении на кожные покровы пациента окклюзионных повязок, препятствующих попаданию в рану на грудной клетке патогенной микрофлоры.
Гонорейный вид заболевания становится осложнением гонококковой инфекции. Пустулы формируются в промежности (у женщин) и на крайней плоти (у мужчин).
Фолликулит, вызванный клещами, может локализоваться на любых участках кожных покровов человека. Деятельность Demodex folliculorum и Demodex brevis приводит к образованию скоплений мелких пустул.
Симптоматика патологии
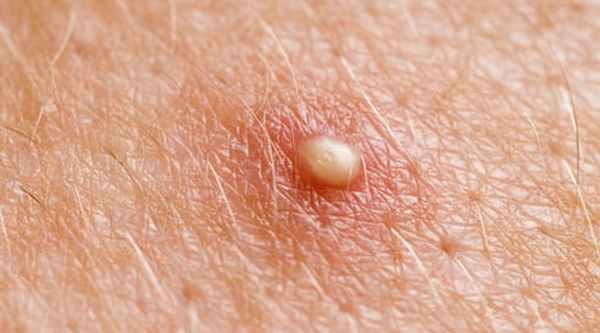
Симптомы фолликулита у мужчин и женщин совпадают при большинстве форм заболевания — дерматологи назначают пациентам обоих полов схожее лечение. Наиболее выраженным признаком инфекционного поражения волосяного фолликула становится наполненная гнойным содержимым одиночная пустула, центр которой пронизан волосом. По прошествии нескольких дней образование самостоятельно вскрывается, отделяя незначительное количество гноя. На месте пустулы формируется язва с плотной кровянисто-гнойной коркой. Заживление образовавшейся раны приводит к формированию очага гиперпигментации или рубца.
В 80% клинически диагностируемых случаев заболевания на кожных покровах пациентов образовываются множественные пустулы. Распространенными местами их локализации становятся лицо, волосистая часть головы, подмышечные впадины, лобок, внутренняя поверхность бедер. Выраженная болезненность и зуд появляются после образования крупного скопления пустул. При отсутствии медицинской помощи и отказе от соблюдения правил личной гигиены пациент может столкнуться с осложнениями: абсцессами, флегмонами и гидраденитом.
Диагностика

Постановка диагноза осуществляется дерматологом. Врач проводит осмотр пациента, во время которого выполняет дерматоскопию. Изучение поврежденных волосяных луковиц с помощью оптического прибора позволяет установить глубину проникновения патогенов в структуры дермы. Пробы из пустул, полученные в ходе осмотра, подвергаются лабораторным исследованиям. Изучение биоматериалов в лаборатории выполняется для установления возбудителя инфекции. При обнаружении признаков гонореи или сифилиса врач направляет пациента на ПЦР-тестирование.
Дифференциальная диагностика позволяет врачам исключить из анамнеза пациента медикаментозную токсикодермию, розовый лишай, стрептококковое импетиго, фурункулез и остиофолликулит.
Лечение

Тактика лечения фолликулита определяется врачом с учетом типа заболевания, выявленного у пациента. При бактериальном типе патогенов взрослым и детям показаны мази с антибиотиками. Борьба с возбудителями грибковой природы осуществляется с помощью противогрибковых средств. Противовирусные препараты используются для борьбы с герпетической формой заболевания.
Местная терапия при лечении локализованного на лице фолликулита эффективна на начальной стадии заболевания. При появлении множественных пустул пациенту потребуется обработать высыпания спиртовыми растворами зеленки или фукарцина. Остановить распространение инфекции можно при регулярной обработке кожных покровов салициловым или борным спиртом. Вспомогательной терапевтической мерой становится ультрафиолетовое облучение тела и конечностей ребенка или взрослого.
Осложненное течение патологии требуют комплексной терапии, направленной на лечение заболевания-первопричины фолликулита — гонореи или сифилиса.
Диагностика и лечение фолликулита в Москве
АО «Медицина» (клиника академика Ройтберга) обладает всем необходимым оборудованием для диагностики и лечения инфекционных поражений волосяных фолликулов. Прием пациентов осуществляется в современном диагностическом комплексе, построенном с учетом последних достижений медицины.
Вопросы и ответы
Какой врач лечит инфекции волосяных луковиц человека?
— Лечение патологии осуществляется дерматологом. При осложненном течении заболевания пациенту могут потребоваться консультации с другими врачами — венерологом, иммунологом, терапевтом.
Существуют ли меры по профилактике фолликулита?
— Взрослым и детям рекомендуется избегать контактов с химическими веществами, которые могут привести к повреждениям кожи и проникновению патогенов к волосяным фолликулам. Лицам, страдающим от сахарного диабета и повышенного потоотделения, следует тщательно соблюдать правила личной гигиены.
Передается ли инфекция от носителя к здоровому человеку?
— Вероятность инфицирования здорового человека при контакте с носителем заболевания существует. По этой причине дерматологи не рекомендуют детям и взрослым пользоваться общими полотенцами и средствами личной гигиены.
Гистология крауроза вульвы. Облитерирующий ксеротический баланит и атрофические полосы кожи :: Лейкоплакия вул
Гистология крауроза вульвы. Облитерирующий ксеротический баланит и атрофические полосы кожи
Гистологическая картина старческой и предстарческой атрофии не специфична: отмечается атрофия эпидермиса, а также различной степени хронический воспалительный инфильтрат в верхней части дермы. Склеротический и атрофический лихен вульвы (крауроз вульвы) характеризуется такими же гистологическими изменениями, как и при локализации процесса на коже.
Исключением является лишь то, что при локализации на слизистой оболочке отсутствуют кератотические пробки, кроме того, чаще, чем в коже, наблюдается пролиферация книзу эпидермальных отростков с вакуольной дегенерацией базальных клеток.
Лейкоплакия характеризуется атипичностью эпидермиса с неравномерной пролиферацией книзу атипичных клеток. В отличие от склеротического и атрофического лихена вакуольной дегенерации базальных клеток нет.
Облитерирующий ксеротический баланит представляет собой склеротический и атрофический лихен головки полового члена и препуциального мешка (Леймон). Это хронический, прогрессирующий, атрофический процесс, часто заканчивающийся уретральным стенозом. В очень редких случаях может развиться рак [Грютц (Grutz)].
Гистопатологическая картина аналогична таковой при склеротическом и атрофическом лихене. Вследствие отсутствия фолликулов в очагах поражения кератотические пробки отсутствуют.

Атрофические полосы кожи наблюдаются при беременности и тучности и особенно при болезни Кушинга (Cushing). Они представляют собой линейные участки кожной атрофии.
В ранних изменениях эластические волокна превращены в многочисленные нежно окрашивающиеся волоконца. Кроме того, имеется умеренная околососудистая инфильтрация и искривление пучков коллагеновых волокон. В старых поражениях эластические волокна почти полностью отсутствуют в центре; по периферии извитые и скомканные эластические волокна перемежаются с нежными, слабо окрашивающимися волоконцами.
На основании этих гистологических данных Эберт пришел к выводу, что атрофические полосы кожи развиваются не только в результате механического растяжения эластических волокон — исчезновению волокон в центре элементов предшествует их дегенерация.
Пятнистая атрофия Швенингера и Буцци (Schweninger, Buzzi), или анетодермия, характеризуется атрофическими овальными бляшками, расположенными преимущественно на туловище. Кожа в области бляшек истончена, имеет голубовато-белый цвет и слегка западает. При пальпации создается впечатление, аналогичное вхождению пальца в грыжевое отверстие. В области свежих элементов может наблюдаться незначительная эритема.
В литературе указывалось на разницу между первичной идиопатической формой пятнистой атрофии и вторичной ее формой, развивающейся у больных такими заболеваниями, как сифилис, красная волчанка и хронический атрофический акродерматит, но на участках кожи, клинически не пораженных этими заболеваниями [Скул (Scull) и Номлэнд]. По-видимому, такие случаи являются простым совпадением.
В ранней стадии дерма может содержать умеренно выраженный периваскулярный хронический воспалительный инфильтрат. Основным патологическим признаком является разрушение с последующим исчезновением эластической ткани в дерме. Коллаген остается неизмененным. Таким образом, диагноз этого заболевания может быть установлен лишь при применении окраски на эластическую ткань.
- Читать далее "Сетчатая атрофодермия и коллоид милиум. Коллоидная дегенерация кожи"
Оглавление темы "Патология кожи":
1. Йододерма и аргирия. Гистология и дифференциация аргирии
2. Ауродерма и мышьяковистый кератоз. Мышьяковистый рак
3. Старческая дегенерация кожи. Старческие изменения в коже
4. Склеротический и атрофический лихен. Крауроз вульвы
5. Гистология крауроза вульвы. Облитерирующий ксеротический баланит и атрофические полосы кожи
6. Сетчатая атрофодермия и коллоид милиум. Коллоидная дегенерация кожи
7. Импетиго и келоидный фолликулит. Нагнаивающийся гидраденит
8. Гангренозная пиодермия. Подострый бактериальный эндокардит
9. Кожа при менингококкцемии. Гонорейный кератоз
10. Туберкулез кожи. Гистология туберкулеза кожи
Читайте также:
- Аминогликозиды. Карбапенемы. Тетрациклины.
- Что такое ВСД и нейроциркуляторная дистония? Лечение ВСД и нейроциркуляторной дистонии
- Спиртовое брожение. Гомоферментативное молочнокислое брожение. Гетероферментативное брожение. Муравьинокислое брожение.
- Лучевая анатомия паравертебрального пространства
- Пигменты фотосинтеза. Хлорофиллы. Каротиноиды.
