Инфекционные осложнения при хроническом лимфолейкозе - причины
Добавил пользователь Евгений Кузнецов Обновлено: 29.01.2026
Аутоиммунные осложнения при хроническом лимфолейкозе - аутоиммунная гемолитическая анемия (АИГА)
Аутоиммунные осложнения возникают при хроническом лимфолейкозе (ХЛЛ) значительно чаще, чем при других лимфопролиферативных процессах. Аутоиммунная гемолитическая анемия (АИГА) развивается в течение заболевания у 10—25 % больных хроническом лимфолейкозе, что в 8 раз превышает ее частоту при неходжкинских лимфомах.
С. Engelfriet и соавт. в большой работе об аутоиммунной гемолитической анемии показали, что хронический лимфолейкоз является самой частой причиной ее развития. При хроническом лимфолейкозе частота аутоиммунного гемолиза в 2 раза выше, чем при системной красной волчанке, занимающей второе место среди заболеваний, при которых часто развивается аутоиммунная гемолитическая анемия. Положительный антиглобулиновый тест (проба Кумбса) выявляется еще чаще—у 20—35 % больных.
Аутоиммунные осложнения могут развиться в любом периоде болезни. Имеются наблюдения, в которых аутоиммунная гемолитическая анемия явилась первым симптомом хронического лимфолейкоза. Так же, как инфекции, аутоиммунные процессы чаще возникают у больных с развернутой клинико-гематологической картиной ХЛЛ. Среди больных с аутоиммунными анемиями и тромбоцитопениями мы наблюдали 72 % больных с выраженными клинико-гематологическими проявлениями ХЛЛ.
Эти данные подтверждаются наблюдениями других исследователей. Так, Т. Hamblin и соавт. обнаружили положительную пробу Кумбса у 2,9 % больных в стадии А, у 10,5 % в стадии В и у 18,2 % при прогрессировании заболевания. В наблюдениях F. Mauro и соавт., включивших 1203 больных ХЛЛ, 90 % больных с АИГА имели признаки прогрессирования. Частота АИГА в их наблюдениях достоверно коррелировала с высотой лейкоцитоза.
Аутоиммунный гемолиз эритроцитов может иметь характер остро и бурно развившегося гемолитического криза, сопровождаясь повышением температуры тела, появлением желтушного окрашивания кожи и темной окраской мочи, повышением содержания непрямого билирубина в сыворотке крови. Однако такие кризы составляют небольшую часть от общего количества случаев аутоиммунного гемолиза. Нередко аутоиммунный гемолиз развивается постепенно, и анемия выражена не так значительно, как у больных с острым гемолитическим кризом.
В подобных случаях, как правило, в костном мозге нет значительного увеличения эритрокариоцитов и заметного ретикулоцитоза крови. Иногда ретикулоцитоз отсутствует и при бурных проявлениях гемолитической анемии, особенно если гемолизу подвергаются эритрокариоциты. Антитела, обнаруживаемые на эритроцитах при АИГА, чаще относятся к классу IgG и только у 10—15 % больных — к классу IgM. Показано, что при обнаружении IgG прогноз значительно лучше. Значительно реже, чем АИГА, развивается анемия, обусловленная парциальной красноклеточной аплазией (ПКА).
По данным Т. Hamblin и соавт., ПКА развивается в 1 %, по данным G. Chikkappa и соавт. — в 6 % случаев хронического лимфолейкоза. ПКА характеризуется тяжелой анемией со снижением гематокрита до 25—20 %, отсутствием ретикулоцитов в крови и практически полным отсутствием эритрокариоцитов в костном мозге. Нет достаточного количества исследований, позволяющих установить причину развития ПКА при ХЛЛ.

Иммунная тромбоцитопения встречается реже, чем АИГА, всего у 2-3 % больных хроническим лимфолейкозом. Она, тем не менее, может представлять большую опасность, чем АИГА, из-за возможных и действительно часто имеющих место жизненно опасных кровотечений или кровоизлияний в головной мозг, служащих причиной смерти больных. Аутоиммунная тромбоцитопения может развиться как самостоятельное осложнение, но часто она сочетается с АИГА.
Еще реже встречается аутоиммунная нейтропения. Описано обнаружение антител к нейтрофилам, однако аутоиммунный характер нейтропении пока убедительно не доказан.
Существуют разные гипотезы о причинах аутоиммунных конфликтов при хроническом лимфолейкозе, в частности о причинах аутоиммунной гемолитической анемии. Увеличение CD5+-лимфоцитов при ревматоидном артрите и других аутоиммунных заболеваниях позволило высказать предположение о роли этих лимфоцитов в возникновении аутоиммунного гемолиза, тем более что они могут продуцировать аутореактивные IgM-антитела. Однако этой гипотезе противоречит поликлоновый характер антиэритроцитарных антител при ХЛЛ.
Описаны случаи аутоиммунного гемолиза после лечения флударабином, который подавляет преимущественно продукцию CD4 -лимфоцитов. В связи с этим ряд авторов высказывают предположение о нарушении соотношения популяций Т-лим-фоцитов как причине развития антиэритроцитарных антител при ХЛЛ. Однако хорошо известно, что в ряде случаев аутоиммунный гемолиз развивался у больных после лечения алкилирующими препаратами, не вызывающими избирательного подавления каких-либо фракций Т-лимфоцитов. Таким образом, в настоящее время нет убедительной концепции о причине столь частого развития аутоиммунного гемолиза эритроцитов при ХЛЛ.
Точно так же нет каких-либо данных, позволяющих предположить причины аутоиммунной тромбоцитопении.

Редким аутоиммунным осложнением при хроническом лимфолейкозе является паранеопластическая пузырчатка. Этот синдром описан в 1990 г. G. J. Anhalt и соавт.. Ими же впервые доказана его аутоиммунная природа. До сих пор в связи с редкостью этого осложнения публикуется практически каждое наблюдение. Нам пришлось наблюдать лишь одного больного с этим осложнением.
В клинической картине преобладающими являются поражения слизистых оболочек и кожи. Они могут быть очень сходными с поражениями кожи при истинной пузырчатке, но чаще напоминают изменения, наблюдаемые при многоформной эритеме, пемфигоиде, плоском лишае или болезни «трансплантат против хозяина». Иногда на коже туловища или конечностей образуются вялые пузыри небольшого размера с прозрачным содержимым. Они часто располагаются в области гениталий.
Еще более выраженными являются поражения слизистой оболочки полости рта: утолщение и эрозии слизистых оболочек щек и языка, красной каймы губ. Эти изменения часто затрудняют речь и прием пищи. Такие же эрозии можно обнаружить на слизистых оболочках глотки, пищевода, трахеи. Как правило, имеется яркий безболезненный коньюнктивит. У некоторых больных развивается поражение бронхов и бронхиол, заканчивающееся облитерирующим бронхиолитом.
Аутоиммунный характер поражения кожи и внутренних органов доказан обнаружением в тканях отложений, представляющих собой комплекс IgG и комплемента. Иммунологические исследования показали, что это антитела к белкам семейства плакина. Белки этого семейства (периплакин, енвоплакин, десмоплакин, плектин, десмоглеин) обеспечивают адгезию клеток к окружающим тканям и между собой. Образование антител к этим белкам ведет к разрушению клеточной мембраны и некрозу клеток. Поскольку такие комплексы обнаружены во многих органах и тканях: почках, мочевом пузыре, мышцах, был предложен термин «паранеопластический аутоиммунный мультиорганный синдром» — ПАМС. Он более полно характеризует заболевание, однако яркая картина поражения кожи и слизистых оболочек послужила причиной сохранения прежнего названия.
Паранеопластическая пузырчатка описана при разных опухолях, наиболее часто при неходжкинских лимфомах, хронический лимфолейкоз и болезни Кастлемана. На хронический лимфолейкоз приходится около 30 % всех описанных случаев. Причины развития аутоиммунного конфликта неизвестны.
Лечение включает кортикостероидные гормоны (в расчете на преднизолон по 1 мг/кг в сутки), циклоспорин А, мабтеру, плазмаферез, но главным является незамедлительное лечение онкологического заболевания, которым страдает больной. Даже после успешного лечения основного заболевания симптомы паранеопластической пузырчатки исчезают очень медленно. Может наступить рецидив при ухудшении течения основного заболевания. При легочном поражении единственным эффективным методом лечения является трансплантация. Из описанных разными клиниками случаев 90 % закончились летально.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Инфекционные осложнения при хроническом лимфолейкозе - причины
Осложнения хронического лимфолейкоза (хронической лимфатической лейкемии)
По своему механизму, осложнения делятся на две категории (Rubin): осложнения по поводу лимфоцитарной инфильтрации и осложнения по поводу иммунологических расстройств.
1) Осложнения хронического лимфолейкоза по поводу лимфоцитарной инфильтрации, включающие анемический, геморрагический, иктерический, уремический и пр. синдромы, были уже рассмотрены выше.
2) Осложнения хронического лимфолейкоза по поводу иммунологических расстройств включают автоиммунные расстройства (рассмотренные ранее) и инфекции. Повидимому, и раки, так часто ассоциирующиеся с хроническим лимфолейкозом возникают также по поводу иммунного дефицита. Инфекции включаются в обычную картину хронического лимфолейкоза.
Присутствуя с первых же стадий болезни, они становятся все более частыми и более суровыми, по мере того, как болезнь приближается к финальной стадии. Большинство инфекций бактериальные, причем самыми обычными локализациями являются бронхолегочные (пневмонии, бронхопневмонии), кожные (стафилокоции) и мочевые (пиэлонефриты).
Следует упомянуть большой коэффициент реактивации старых бациллярных очагов. Вирусные и микотические инфекции встречаются реже, чем бактериальные. Тем не менее, зона зостер имеет высокий коэффициент частоты, а в развитых стадиях болезни отмечаются часто микотические инфекции с Candida, криптококком, Nocardia и пр. Среди них затрудняют постановку диагноза инфекции криптококком (образует легочные инфильтраты без лихорадки) и Nocardis (вызывает токсическое состояние, лихорадку и легочный инфильтрат с локализацией бациллярного типа) (Smith).

Рак у больных с хроническим лимфолейкозом появляется в 5 раз чаще, чем у контролей и несколько чаще, чем у больных с другими лейкемиями или лимфомами. Из 7 больных с хроническим лимфолейкозом один заболевает раком (Gunz). Большинство раков обнаруживается после диагностицирования хронического лимфолейкоза и реже, до или одновременно с болезнью крови. Наиболее частые ассоцииированные раки — кожные.
Правдоподобным объяснением частого появления рака у больных хроническим лимфолейкозом может быть отсутствие «иммунологического надзора»: клоны раковых клеток, которые появляются в известный момент в организме, не могут уничтожаться некомпетентными лимфоцитами Т и пролиферируют.
Гораздо реже, болезнь Ходжкина и злокачественные лимфомы non-H, и в исключительном порядке, множественная миэлома могут осложнять хронический лимфолейкоз. Появление этих злокачественных заболеваний объясняется повидимому также иммунологическим дефицитом больных с хроническим лимфолейкозом. Даже и острая трансформация хронического лимфолейкоза интерпретируется некоторыми авторами как острая лейкемия, развившаяся на иммунологически ослабленоой почве.
Хронический лимфолейкоз
Хронический лимфолейкоз – это онкологическое заболевание, сопровождающееся накоплением атипичных зрелых В-лимфоцитов в периферической крови, печени, селезенке, лимфоузлах и костном мозге. На начальных стадиях проявляется лимфоцитозом и генерализованной лимфоаденопатией. При прогрессировании хронического лимфолейкоза наблюдаются гепатомегалия и спленомегалия, а также анемия и тромбоцитопения, проявляющиеся слабостью, утомляемостью, петехиальными кровоизлияниями и повышенной кровоточивостью. Отмечаются частые инфекции, обусловленные снижением иммунитета. Диагноз устанавливается на основании лабораторных исследований. Лечение – химиотерапия, пересадка костного мозга.
МКБ-10

Общие сведения
Хронический лимфолейкоз – заболевание из группы неходжкинских лимфом. Сопровождается увеличением количества морфологически зрелых, но неполноценных В-лимфоцитов. Хронический лимфолейкоз является самой распространенной формой гемобластозов, составляет треть всех лейкозов, диагностируемых в США и странах Европы. Мужчины страдают чаще женщин. Пик заболеваемости приходится на возраст 50-70 лет, в этом периоде выявляется около 70% от общего количества хронических лимфолейкозов.
Пациенты молодого возраста страдают редко, до 40 лет первые симптом болезни возникают всего у 10% больных. В последние годы специалисты отмечают некоторое «омоложение» патологии. Клиническое течение хронического лимфолейкоза очень вариативно, возможно как продолжительное отсутствие прогрессирования, так и крайне агрессивный вариант с летальным исходом в течение 2-3 лет после постановки диагноза. Существует ряд факторов, позволяющих прогнозировать течение заболевания. Лечение осуществляют специалисты в области онкологии и гематологии.
Причины
Причины возникновения окончательно не выяснены. Хронический лимфолейкоз считается единственным лейкозом с неподтвержденной связью между развитием заболевания и неблагоприятными факторами внешней среды (ионизирующим излучением, контактом с канцерогенными веществами). Специалисты считают, что основным фактором, способствующим развитию хронического лимфолейкоза, является наследственная предрасположенность. Типичные хромосомные мутации, вызывающие повреждения онкогенов на начальной стадии болезни, пока не выявлены, однако исследования подтверждают мутагенную природу заболевания.
Патогенез
Клиническая картина хронического лимфолейкоза обусловлена лимфоцитозом. Причиной лимфоцитоза становится появление большого количества морфологически зрелых, но иммунологически дефектных В-лимфоцитов, неспособных к обеспечению гуморального иммунитета. Ранее считали, что аномальные В-лимфоциты при хроническом лимфолейкозе являются долго живущими клетками и редко подвергаются делению. В последующем эта теория была опровергнута.
Исследования показали, что В-лимфоциты быстро размножаются. Ежедневно в организме больного образуется 0,1-1% от общего количества атипичных клеток. У разных больных поражаются различные клоны клеток, поэтому хронический лимфолейкоз можно рассматривать как группу близкородственных заболеваний с общим этиопатогенезом и сходной клинической симптоматикой.
При изучении клеток выявляется большое разнообразие. В материале могут преобладать широкоплазменные либо узкоплазменные клетки с молодыми либо сморщенными ядрами, почти бесцветной либо ярко окрашенной зернистой цитоплазмой. Пролиферация аномальных клеток происходит в псевдофолликулах – скоплениях лейкозных клеток, располагающихся в лимфоузлах и костном мозге.
Причинами цитопении при хроническом лимфолейкозе являются аутоиммунное разрушение форменных элементов крови и подавление пролиферации стволовых клеток, обусловленное повышением уровня Т-лимфоцитов в селезенке и периферической крови. Кроме того, при наличии киллерных свойств разрушение кровяных клеток могут вызывать атипичные В-лимфоциты.
Классификация
С учетом симптомов, морфологических признаков, скорости прогрессирования и реакции на терапию различают следующие формы болезни:
- Хронический лимфолейкоз с доброкачественным течением. Состояние больного долго остается удовлетворительным. Отмечается медленное увеличение количества лейкоцитов в крови. С момента постановки диагноза до стабильного увеличения лимфоузлов может пройти несколько лет или даже десятилетий. Больные сохраняют трудоспособность и привычный образ жизни.
- Классическая (прогрессирующая) форма хронического лимфолейкоза. Лейкоцитоз нарастает в течение месяцев, а не лет. Отмечается параллельное увеличение лимфоузлов.
- Опухолевая форма хронического лимфолейкоза. Отличительной особенностью этой формы является нерезко выраженный лейкоцитоз при выраженном увеличении лимфоузлов.
- Костномозговая форма хронического лимфолейкоза. Выявляется прогрессирующая цитопения при отсутствии увеличения лимфатических узлов, печени и селезенки.
- Хронический лимфолейкоз с увеличением селезенки.
- Хронический лимфолейкоз с парапротеинемией. Отмечаются симптомы одной из вышеперечисленных форм заболевания в сочетании с моноклональной G- или M-гаммапатией.
- Прелимфоцитарная форма хронического лимфолейкоза. Отличительной особенностью этой формы является наличие лимфоцитов, содержащих нуклеолы, в мазках крови и костного мозга, образцах ткани селезенки и лимфоузлов.
- Волосатоклеточный лейкоз. Выявляются цитопения и спленомегалия при отсутствии увеличения лимфоузлов. При микроскопическом исследовании обнаруживаются лимфоциты с характерным «моложавым» ядром и «неровной» цитоплазмой с обрывами, фестончатыми краями и ростками в виде волосков либо ворсинок.
- Т-клеточная форма хронического лимфолейкоза. Наблюдается в 5% случаев. Сопровождается лейкемической инфильтрацией дермы. Обычно быстро прогрессирует.
Выделяют три стадии клинических стадии хронического лимфолейкоза: начальную, развернутых клинических проявлений и терминальную.
Симптомы хронического лимфолейкоза
На начальной стадии патология протекает бессимптомно и может выявляться только по анализам крови. В течение нескольких месяцев или лет у больного хроническим лимфолейкозом выявляется лимфоцитоз 40-50%. Количество лейкоцитов приближено к верхней границе нормы. В обычном состоянии периферические и висцеральные лимфоузлы не увеличены. В период инфекционных заболеваний лимфатические узлы могут временно увеличиваться, а после выздоровления снова уменьшаться. Первым признаком прогрессирования хронического лимфолейкоза становится стабильное увеличение лимфоузлов, нередко – в сочетании с гепатомегалией и спленомегалией.
Вначале поражаются шейные и подмышечные лимфоузлы, затем – узлы в области средостения и брюшной полости, потом – в паховой области. При пальпации выявляются подвижные безболезненные плотноэластические образования, не спаянные с кожей и близлежащими тканями. Диаметр узлов при хроническом лимфолейкозе может колебаться от 0,5 до 5 и более сантиметров. Крупные периферические лимфоузлы могут выбухать с образованием видимого косметического дефекта. При значительном увеличении печени, селезенки и висцеральных лимфоузлов может наблюдаться сдавление внутренних органов, сопровождающееся различными функциональными нарушениями.
Пациенты с хроническим лимфолейкозом жалуются на слабость, беспричинную утомляемость и снижение трудоспособности. По анализам крови отмечается увеличение лимфоцитоза до 80-90%. Количество эритроцитов и тромбоцитов обычно остается в пределах нормы, у некоторых больных выявляется незначительная тромбоцитопения. На поздних стадиях хронического лимфолейкоза отмечаются снижение веса, ночные поты и повышение температуры до субфебрильных цифр. Характерны расстройства иммунитета. Больные часто страдают простудными заболеваниями, циститом и уретритом. Наблюдается склонность к нагноению ран и частое образование гнойников в подкожной жировой клетчатке.
Причиной летального исхода при хроническом лимфолейкозе часто становятся тяжелые инфекционные заболевания. Возможны воспаления легких, сопровождающиеся спаданием легочной ткани и грубыми нарушениями вентиляции. У некоторых больных развивается экссудативный плеврит, который может осложняться разрывом или сдавлением грудного лимфатического протока. Еще одним частым проявлением развернутого хронического лимфолейкоза является опоясывающий лишай, который в тяжелых случаях становится генерализованным, захватывая всю поверхность кожи, а иногда и слизистые оболочки. Аналогичные поражения могут наблюдаться при герпесе и ветряной оспе.
Осложнения
В числе возможных осложнений хронического лимфолейкоза – инфильтрация преддверно-улиткового нерва, сопровождающаяся расстройствами слуха и шумом в ушах. В терминальной стадии хронического лимфолейкоза может наблюдаться инфильтрация мозговых оболочек, мозгового вещества и нервных корешков. По анализам крови выявляются тромбоцитопения, гемолитическая анемия и гранулоцитопения.
Возможна трансформация хронического лимфолейкоза в синдром Рихтера – диффузную лимфому, проявляющуюся быстрым ростом лимфоузлов и формированием очагов за пределами лимфатической системы. До развития лимфомы доживает около 5% пациентов. В остальных случаях смерть наступает от инфекционных осложнений, кровотечений, анемии и кахексии. У некоторых больных хроническим лимфолейкозом развивается тяжелая почечная недостаточность, обусловленная инфильтрацией почечной паренхимы.
Диагностика
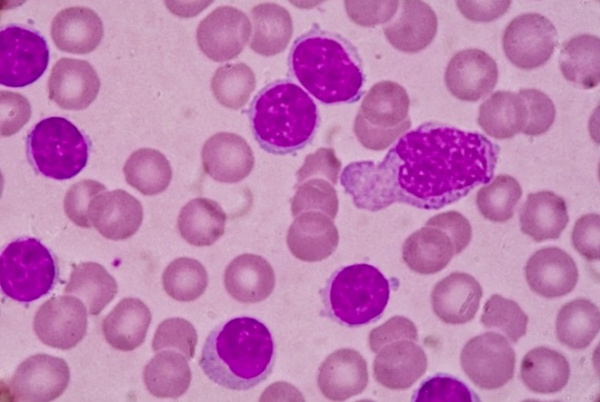
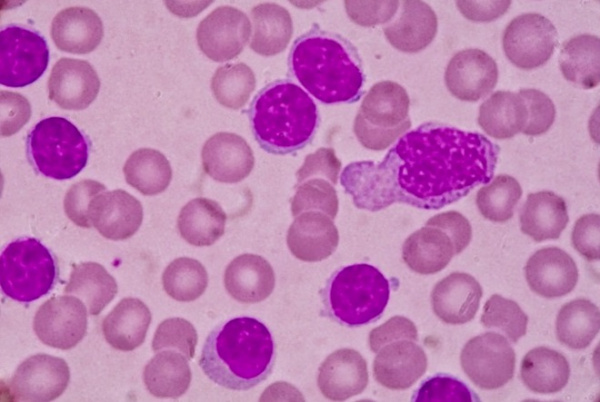
В половине случаев патологию обнаруживают случайно, при обследовании по поводу других заболеваний или при проведении планового осмотра. При постановке диагноза учитывают жалобы, анамнез, данные объективного осмотра, результаты анализов крови и иммунофенотипирования. Диагностическим критерием хронического лимфолейкоза является увеличение количества лейкоцитов в анализе крови до 5×109/л в сочетании с характерными изменениями иммунофенотипа лимфоцитов. При микроскопическом исследовании мазка крови выявляются малые В-лимфоциты и тени Гумпрехта, возможно – в сочетании с атипичными или крупными лимфоцитами. При иммунофенотипировании подтверждается наличие клеток с абберантным иммунофенотипом и клональность.
Определение стадии хронического лимфолейкоза осуществляют на основании клинических проявлений заболевания и результатов объективного осмотра периферических лимфоузлов. Для составления плана лечения и оценки прогноза при хроническом лимфолейкозе проводят цитогенетические исследования. При подозрении на синдром Рихтера назначают биопсию. Для определения причин цитопении выполняют стернальную пункцию костного мозга с последующим микроскопическим исследованием пунктата.
Лечение хронического лимфолейкоза
На начальных стадиях хронического лимфолейкоза применяют выжидательную тактику. Пациентам назначают обследование каждые 3-6 месяцев. При отсутствии признаков прогрессирования ограничиваются наблюдением. Показанием к проведению активного лечения является увеличение количества лейкоцитов вдвое и более в течение полугода. Основным методом лечения хронического лимфолейкоза является химиотерапия. Наиболее эффективной комбинацией лекарственных препаратов обычно становится сочетание ритуксимаба, циклофосфамида и флударабина.
При упорном течении хронического лимфолейкоза назначают большие дозы кортикостероидов, осуществляют пересадку костного мозга. У больных пожилого возраста с тяжелой соматической патологией использование интенсивной химиотерапии и пересадка костного мозга могут быть затруднены. В подобных случаях проводят монохимиотерапию хлорамбуцилом или применяют данный препарат в сочетании с ритуксимабом.
Прогноз
Хронический лимфолейкоз рассматривается как практически неизлечимое длительно текущее заболевание с относительно удовлетворительным прогнозом. В 15% случаев наблюдается агрессивное течение с быстрым нарастанием лейкоцитоза и прогрессированием клинической симптоматики. Летальный исход при этой форме хронического лимфолейкоза наступает в течение 2-3 лет. В остальных случаях отмечается медленное прогрессирование, средняя продолжительность жизни с момента постановки диагноза колеблется от 5 до 10 лет. При доброкачественном течении срок жизни может составлять несколько десятилетий. После прохождения курса лечения улучшение наблюдается у 40-70% больных хроническим лимфолейкозом, однако полные ремиссии выявляются редко.
По данным Е. Morra и соавт., не только частота, но и тяжесть инфекций коррелирует со стадией болезни. М. Itala и соавт. наблюдали инфекции у 33 % больных в стадии А и у 82 % в стадии С. Не только стадия болезни, но и ответ на терапию являются прогностическими факторами частоты инфекционных осложнений. В наблюдениях М. Keating и соавт. частота инфекций была значительно ниже у больных с полной ремиссией после лечения, чем с частичной.
Повышенная частота инфекций при хроническом лимфолейкозе (ХЛЛ) обусловлена многими факторами, но главную роль, по-видимому, играет гипогаммаглобулинемия. Частота гипогаммаглобулинемии возрастает по мере течения болезни и через 7—8 лет отмечается у 70 % больных. Гипогаммаглобулинемия остается и после успешного лечения, несмотря на улучшение других гематологических показателей.
С. Rozman и соавт. на основании сопоставления уровня иммуноглобулинов и течения болезни у 247 больных показали, что уровень IgG и IgA снижается по мере прогрессирования ХЛЛ, в то время как уровень IgM, также сниженный при хроническом лимфолейкозе, не изменяется. Степень снижения уровня IgG коррелировала с выживаемостью больных, а содержание IgM на выживаемость не влияло. Все авторы отмечают корреляцию между тяжестью инфекций, особенно респираторного тракта, и степенью снижения уровня IgA.
Причины гипогаммаглобулинемии до конца не ясны. Могут иметь значение нарушение функции В-лимфоцитов и нарушение в соотношении Т-хелперов и супрессоров. Кроме того, имеются данные, что при хроническом лимфолейкозе в клеточной культуре NK-киллеры угнетают секрецию иммуноглобулинов нормальными В-клетками.
При лечении больных хроническим лимфолейкозом, особенно со значительно увеличенными лимфатическими узлами, выраженной спленомегалией и высоким лейкоцитозом, что требует активной цитостатической терапии и часто ее сочетания с кортикостероидными гормонами, также повышен риск инфекционных осложнений в связи с возможным развитием нейтропении и углублением иммуносупрессии, которое особенно выражено и длительно сохраняется при использовании пуриновых аналогов.
Лечение инфекционных осложнений у больных хроническим лимфолейкозом надо начинать как можно раньше и проводить по общим правилам лечения инфекционных осложнений у больных со сниженным иммунитетом. Следует помнить о частом развития herpes zoster, поэтому при появлении у больного хроническим лимфолейкозом «межреберной невралгии» или «невралгии лицевого нерва» необходимы тщательный осмотр и ежедневное наблюдение, чтобы незамедлительно начать лечение противовирусными препаратами.
Такое лечение должно проводиться в дозах, рекомендованных для лечения больных со сниженным иммунитетом и не менее 10 дней.
Хронический лейкоз
Хронический лейкоз – это первичное опухолевое заболевание системы кроветворения, субстратом которого выступают зрелые и созревающие клетки миелоидного или лимфоидного ряда. Различные формы хронического лейкоза протекают с преобладанием интоксикационного (слабость, артралгии, оссалгии, анорексия, похудание), тромбогеморрагического (кровоточивость, тромбозы различной локализации), лимфопролиферативного синдромов (увеличение лимфоузов, спленомегалия и др.). Решающее значение в диагностике хронического лейкоза принадлежит исследованию ОАК, биоптатов костного мозга и лимфоузлов. Лечение хронических лейкозов проводится методами химиотерапии, лучевой терапии, иммунотерапии, возможна трансплантация костного мозга.
Хронический лейкоз – хронические лимфопролиферативные и миелопролиферативные заболевания, характеризующиеся избыточным увеличением количества кроветворных клеток, сохраняющих способность к дифференцировке. В отличие от острых лейкозов, при которых происходит пролиферация низкодифференцированных гемопоэтических клеток, при хронических лейкозах опухолевый субстрат представлен созревающими или зрелыми клетками. Для всех типов хронических лейкозов характерна длительная стадия доброкачественной моноклоновой опухоли.
Хронические лейкозы поражают преимущественно взрослых в возрасте 40-50 лет; мужчины болеют чаще. На долю хронического лимфоидного лейкоза приходится около 30% случаев, хронического миелоидного лейкоза - 20% всех форм лейкемии. Хронический лимфолейкоз в гематологии диагностируется в 2 раза чаще, чем хронический миелолейкоз. Лейкозы у детей протекают в хроническом варианте крайне редко - в 1-2% случаев.
Истинные причины, приводящие к развитию хронического лейкоза, неизвестны. В настоящее время наибольшее признание получила вирусно-генетическая теория гемобластозов. Согласно данной гипотезе, некоторые виды вирусов (в числе которых – вирус Эбштейна-Барр, ретровирусы и др.) способны проникать в незрелые кроветворные клетки и вызывать их беспрепятственное деление.
Не подвергается сомнению и роль наследственности в происхождении лейкозов, поскольку доподлинно известно, что заболевание нередко носит семейный характер. Кроме этого, хронический миелолейкоз в 95% случаев ассоциирован с аномалией 22-й хромосомы (филадельфийской или Рh-хромосомы), фрагмент длинного плеча которой транслоцирован на 9-ю хромосому.
Факторы риска
Наиболее значимыми предрасполагающими факторами к различным видам и формам хронических лейкозов выступают воздействия на организм:
- высоких доз радиации;
- рентгеновского облучения;
- производственных химических вредностей (лаков, красок и др.);
- лекарственных препаратов (солей золота, антибиотиков, цитостатиков);
- длительный стаж курения.
Риск развития хронического лимфоцитарного лейкоза повышается при длительном контакте с гербицидами и пестицидами, а хронического миелоидного лейкоза – при радиационном облучении.
В патогенезе хронического лимфолейкоза значимая роль принадлежит иммунологическим механизмам – об этом свидетельствует его частое сочетание с аутоиммунной гемолитической анемией и тромбоцитопенией, коллагенозами. Вместе с тем, у большинства больных хроническими лейкозами причинно значимых факторов выявить не удается.
В зависимости от происхождения и клеточного субстрата опухоли хронические лейкозы делятся на:
- Лимфоцитарные: хронический лимфолейкоз, болезнь Сезари (лимфоматоз кожи), волосатоклеточный лейкоз, парапротеинемические гемобластозы (миеломная болезнь, макроглобулинемия Вальденстрема, болезни легких цепей, болезни тяжелых цепей).
- Миелоцитарные (гранулоцитарные): хронический миелолейкоз, эритремия, истинная полицитемия, хронический эритромиелоз и др.
- Моноцитарные: хронический моноцитарный лейкоз и гистиоцитозы.
В своем развитии опухолевый процесс при хроническом лейкозе проходит две стадии: моноклоновую (доброкачественную) и поликлоновую (злокачественную). Течение хронического лейкоза условно подразделяется на 3 стадии: начальную, развернутую и терминальную.

Симптомы хронического лейкоза
Хронический миелоидный лейкоз
В начальном периоде хронического миелолейкоза клинические проявления отсутствуют или неспецифичны, гематологические изменения выявляются случайно при исследовании крови. В доклиническом периоде возможно нарастание слабости, адинамии, потливости, субфебрилитета, болей в левом подреберье.
Переход хронического миелоидного лейкоза в развернутую стадию знаменуется прогрессирующей гиперплазией селезенки и печени, анорексией, похуданием, выраженными болями в костях и артралгиями. Характерно образование лейкемических инфильтратов на коже, слизистых полости рта (лейкемический периодонтит), ЖКТ. Геморрагический синдром проявляется гематурией, меноррагией, метроррагией, кровотечениями после экстракции зубов, кровавыми поносами. В случае присоединения вторичной инфекции (пневмонии, туберкулеза, сепсиса и др.) температурная кривая приобретает гектический характер.
Терминальная стадия хронического миелоидного лейкоза протекает с резким обострением всех симптомов и выраженной интоксикацией. В этот период может развиваться плохо поддающееся терапии и угрожающее жизни состояние – бластный криз, когда из-за резкого увеличения количества бластных клеток течение заболевания становится похожим на острый лейкоз. Для бластного криза характерна агрессивная симптоматика: лейкемиды кожи, тяжелые кровотечения, вторичные инфекции, высокая температура, возможен разрыв селезенки.
Хронический лимфолейкоз
Долгое время единственным признаком хронического лимфолейкоза может быть лимфоцитоз до 40-50%, незначительное увеличение одной-двух групп лимфоузлов. В развернутый период лимфаденит принимает генерализованную форму: увеличиваются не только периферические, но и медиастинальные, мезентериальные, забрюшинные узлы. Возникает сплено- и гепатомегалия; возможно сдавление холедоха увеличенными лимфатическими узлами с развитием желтухи, а также верхней полой вены с развитием отеков шеи, лица, рук (синдром ВПВ). Беспокоят упорные оссалгии, кожный зуд, рецидивирующие инфекции.
Тяжесть общего состояния больных хроническим лимфоидным лейкозом обусловлена прогрессированием интоксикации (слабость, потливость, лихорадка, анорексия) и анемического синдрома (головокружение, одышка, сердцебиение, обморочные состояния).
Терминальная стадия хронического лимфоидного лейкоза характеризуется присоединением геморрагического и иммунодефицитного синдромов. В этот период развивается тяжелая интоксикация, возникают кровоизлияния под кожу и слизистые, носовые, десневые, маточные кровотечения.
Иммунодефицит, обусловленный неспособностью функционально незрелых лейкоцитов выполнять свои защитные функции, проявляется синдромом инфекционных осложнений. У больных хроническим лимфолейкозом часты легочные инфекции (бронхиты, бактериальные пневмонии, туберкулезные плевриты), грибковые поражения кожи и слизистых, абсцессы и флегмоны мягких тканей, пиелонефриты, герпетическая инфекция, сепсис.
Нарастают дистрофические изменения внутренних органов, кахексия, почечная недостаточность. Летальный исход при хроническом лимфоидном лейкозе наступает от тяжелых инфекционно-септических осложнений, кровотечений, анемии, истощения. Возможна трансформация хронического лимфолейкоза в острый лейкоз или лимфосаркому (неходжкинскую лимфому).
Предполагаемый диагноз устанавливается на основании анализа гемограммы, с результатами которой пациент должен быть немедленно направлен к врачу-гематологу. Для подтверждения диагноза проводится:
- Общий анализ крови. Типичные для хронического миелоидного лейкоза изменения включают: анемию, присутствие единичных миелобластов и гранулоцитов на разной стадии дифференцировки; в период бластного криза количество бластных клеток увеличивается более чем на 20%. При хроническом лимфолейкозе определяющими гематологическими признаками выступают выраженный лейкоцитоз и лимфоцитоз, наличие лимфобластов и клеток Боткина-Гумпрехта.
- Пункции и биопсии. С целью определения морфологии опухолевого субстрата показано выполнение стернальной пункции, трепанобиопсии, биопсии лимфоузлов. В пунктате костного мозга при хроническом миелолейкозе увеличено количество миелокариоцитов за счет незрелых клеток гранулоцитарного ряда; в трепанобиоптате определяется замещение жировой ткани миелоидной. При хроническом лимфоидном лейкозе миелограмма характеризуется резким усилением лимфоцитарной метаплазии.
- Инструментальные исследования. Для оценки выраженности лимфопролиферативного синдрома применяются УЗИ лимфатических узлов, селезенки, рентгенография грудной клетки, лимфосцинтиграфия, МСКТ брюшной полости и ряд других.
Лечение хронического лейкоза
На ранней доклинической стадии лечение неэффективно, поэтому больные подлежат динамическому наблюдению. Общережимные мероприятия предполагают исключение физических перегрузок, стрессов, инсоляции, электропроцедур и теплолечения; полноценное витаминизированное питание, длительные прогулки на свежем воздухе.
В развернутом периоде миелолейкоза назначается химиотерапевтическое лечение (бусульфан, митобронитол, гидроксимочевина и др.), при выраженной спленомегалии проводится облучение селезенки. Подобная тактика, хоть и не приводит к полному излечению, но существенно тормозит прогрессирование болезни и позволяет отсрочить наступление бластного криза. Кроме медикаментозной терапии, при хроническом миелоцитарном лейкозе используются процедуры лейкафереза. В ряде случаев излечение достигается с помощью трансплантации костного мозга.
При переходе хронического миелолейкоза в терминальную стадию назначается высокодозная полихимиотерапия. В среднем после установления диагноза больные хроническим миелолейкозом живут 3-5 лет, в отдельных случаях – 10-15 лет. Также проводится цитостатическая терапия (хлорбутин, циклофосфамид), иногда в сочетании со стероидной терапией, облучением лимфоузлов, селезенки, кожи. При значительном увеличении селезенки выполняется спленэктомия. Применяется трансплантация стволовых клеток, однако ее эффективность еще требует подтверждения.

Продолжительность жизни больных хроническим лимфоидным лейкозом может составлять от 2-3 лет (при тяжелых, неуклонно прогрессирующих формах) до 20-25 лет (при относительно благоприятном течении).
Читайте также:
- ДОКА при язвенной болезни. Влияние минералкортикоидов на язву желудка
- Плоскоклеточный рак ротовой полости
- Спонтанный, позиционный, меняющийся нистагм. Патологические глазодвигательные реакции (ПГДР)
- Остеохондроз шейного отдела позвоночника. Симптомы и лечение остеохондроза шейного отдела позвоночника
- Нарушение иннервации при синдроме раздраженного кишечника (СРК)
