Ишемическое повреждение миокарда. Ишемическая миокардиопатия
Добавил пользователь Евгений Кузнецов Обновлено: 27.01.2026
Ишемическая болезнь сердца (ИБС) – это органическое и функциональное поражение миокарда. Патологическое хроническое и острое состояние провоцируется недостаточным кровоснабжением или его полным прекращением. Следует понимать, что ИБС является опасной для здоровья и жизни пациента. Ишемическая болезнь может стать причиной внезапной смерти. Именно поэтому при любых ее симптомах следует незамедлительно обратиться к врачу. Он не просто выявит патологию, но и назначит ее адекватную терапию, что позволит предотвратить серьезные осложнения и последствия.
Причины развития ишемической болезни сердца
Основной причиной патологии является атеросклероз коронарных артерий, выраженный в сужении или полном перекрытии просвета сосуда в результате заполнения его бляшкой. Также ИБС может возникать на фоне тромбоэмболии или спазма венечных артерий.
Группа риска
В группу риска по развитию ишемической болезни сердца входят:
- люди в возрасте старше 50 лет
- пациенты с отягощенной наследственностью
- мужчины
- люди, которые ведут малоподвижный образ жизни
- пациенты с лишним весом
Риски ИБС повышаются при нарушениях обмена веществ, длительном течении артериальной гипертензии (без лекарственной коррекции), при дислипидемии (нарушении баланса между липопротеидами низкой и высокой плотности). Также вероятность ишемической болезни повышается у людей, которые злоупотребляют алкоголем или курят, не следят за питанием и едят много жирной, жареной пищи, имеют сопутствующие патологии (сахарный диабет и др.).
Симптомы ИБС
К ранним признакам патологии относят одышку (сначала она обычно проявляется исключительно при нагрузках, а затем и в покое), изменения ритма, повышение артериального давления, боли. Постепенно заболевание развивается. Пациенты могут жаловаться на такие симптомы ишемической болезни сердца, как выраженная боль, которая концентрируется за грудиной и отдает в спину, руку, шею, даже нижнюю челюсть. Приступы могут длиться до 20 минут. Обычно они купируются приемом нитроглицерина.
Важно! Следует понимать, что симптомы ишемической болезни сердца во многом зависят от ее вида. Поэтому важно разобраться в вариантах развития патологии и их основных особенностях.
Виды ишемической болезни сердца
Стенокардия
Для этого патологического состояния характерны жгучие и давящие боли, появляющиеся преимущественно при нагрузках и концентрирующиеся за грудиной. Обычно приступы длятся несколько минут, но могут иметь и большую продолжительность.
Стенокардия может быть:
- Стабильной. Первые приступы возникают при нагрузках, учащении пульса и повышении давления. Затем они фиксируются уже и в покое, без влияния сопутствующих факторов
- Нестабильной. Для этой патологии характерно сокращение уровня переносимых нагрузок. Постепенно, например, сокращается расстояние, которое пациент может проходить без учащения пульса и повышения давления
Так как при нестабильной стенокардии повышаются риски инфаркта миокарда, такая форма ишемической болезни сердца обычно требует скорейшей диагностики и терапии в условиях стационара.
Сердечная недостаточность
Заболевание, при котором сердце не справляется с основной функцией. Ткани различных органов и систем пациента не обеспечиваются необходимым количеством крови. При этом больной может жаловаться на одышку и отеки. Он быстро утомляется, а любая нагрузка (даже относительно небольшая и ранее легко переносимая) превращается в тяжелую.
Нарушения ритма
Они сопровождаются сокращением или повышением частоты сердечных сокращений и могут носить разнообразный характер. К признакам такой патологии относят головокружения, слабость, тошноту. В некоторых случаях пациенты теряют сознание. Выявляются и бессимптомные формы нарушений. Обычно диагностируют их при проведении скрининговой ЭКГ.
Спонтанная ишемия миокарда («Принцметала»)
При этой форме патологии приступ боли возникает не под нагрузкой и является следствием спазма коронарных сосудов. Обычно пациенты жалуются на неприятные ощущения в ночное время. При этом приступы являются регулярными и цикличными.
Безболевая ишемия миокарда
Данная форма патологии, как правило, протекает без характерной для ИБС боли. Обнаруживают ее случайно (при выполнении ЭКГ, проб под нагрузками).
Инфаркт миокарда
Данная патология имеет острое течение. Развивается она при длительном снижении кровотока к отдельным участкам сердечной мышцы или при его полном прекращении. В результате такого процесса ткани подвергаются некрозу. Для инфаркта миокарда характерны острые боли. Игнорировать их невозможно. При этом пациент испытывает выраженное беспокойство, ощущение обреченности и страх смерти.
Важно! В некоторых случаях развивается безболевая форма патологии. Диагностика может быть затруднена.
Постинфарктный кардиосклероз
Патологическое состояние развивается после перенесенного инфаркта. Для кардиосклероза характерно замещение мышечных клеток, которые погибли в результате приступа, соединительной тканью. Этот процесс изменяет проводимость электрических импульсов. При постинфарктном кардиосклерозе пациенты жалуются на ощущение остановок сердца, перебоев в его работе. Также у больных могут фиксироваться головокружения и обмороки, приступы учащенного сердцебиения, одышка и боль в области за грудиной.
Внезапная сердечная смерть
Обычно это острое состояние наступает из-за трепетания желудочков или их фибрилляции. Развивается приступ внезапно и может сопровождаться общей слабостью и головокружением, частым дыханием (с дополнительным шумом), потерей сознания, отсутствием сердечных сокращений. В некоторых случаях (при немедленном оказании медицинской помощи) можно сохранить больному жизнь. Если в первые минуты не оказать нужную помощь, развивается кома.
Диагностика
Обследование при ишемической болезни сердца у женщин и мужчин является комплексным и подразумевает оценку целого ряда факторов. Как правило, проводится оно кардиологом.
Лабораторная диагностика:
- Общие анализы крови и мочи
- Коагулограмма
- Биохимический анализ крови
Оценку различных параметров проводят в комплексе. При необходимости пациента направляют на сдачу специфических анализов, которые позволяют точно дифференцировать патологию.
Инструментальные обследования:
- ЭКГ. Электрокардиография позволяет определить частоту сердечных сокращений и ритм. При выполнении обследования врач сравнивает показатели с нормой и делает выводы о наличии/отсутствии патологии. Также ЭКГ позволяет выявить тип ишемической болезни сердца
- Коронарография. Данное обследование является особенно актуальным, но требует инвазивного вмешательства. При диагностике в организм вводят проводник, следующий от бедренной артерии под рентген-контролем. Все аномалии визуализируются благодаря контрастному веществу
- Эхокардиография. Эхо-КГ является ультразвуковой методикой, направленной на изучение состояния как сердца, так и коронарных сосудов. Благодаря ему можно выявить не только ишемическую болезнь сердца, но и факторы ее развития
- Пробы под нагрузкой. Такие обследования проводят для дифференциальной диагностики ИБС и иных патологий, а также различных форм заболевания. Диагностика позволяет выявить переносимость нагрузок, определить эффективность назначенной терапии, выполнить экспертизу трудоспособности пациента
- Сцинтиграфия. Данная методика позволяет определить факторы и риски развития ишемической болезни сердца
Важно! Пациентам могут проводиться и другие обследования. Зачастую обязательным является мониторирование по Холтеру, которое позволяет выполнить круглосуточный мониторинг и быстро выявить имеющиеся нарушения, которые проявляют себя как в состоянии покоя, так и при эмоциональных и физических нагрузках.
Полный комплекс диагностических процедур определяется врачом.
Преимущества обращения в МЕДСИ
- Опытные кардиологи. Наши высококвалифицированные врачи постоянно проходят обучение и перенимают международный опыт. В своей работе кардиологи используют новейшие методики. Благодаря этому они могут выполнять успешное лечение ишемической болезни сердца
- Современное оборудование. Мы располагаем приборами для выполнения ЭКГ, аппаратами УЗИ, холтер-мониторами ЭКГ и АД, устройствами для выполнения велоэргометрии и др. Это позволяет провести комплексную диагностику
- Экспертная диагностика. Она позволяет отследить состояние всей сердечно-сосудистой системы
- Междисциплинарный подход. При необходимости к работе с пациентом подключаются неврологи, эндокринологи и другие специалисты узкого профиля. Благодаря этому проводятся также диагностика и лечение сопутствующих патологий
- Лечение с применением современных методов. Наши кардиологи активно внедряют инновационные наработки и мировой опыт коллег. Это позволяет сохранять здоровье и жизнь многочисленным пациентам
- Возможности для реабилитации после серьезных заболеваний. Мы готовы обеспечить восстановление после инфарктов, лечение ишемических инсультов и др.
- Комфортные условия посещения клиник. Консультации проводятся в удобное время и без очередей. Мы обеспечиваем доверительные отношения между пациентами и врачами
Чтобы уточнить стоимость консультации или диагностики, записаться на прием к кардиологу, достаточно позвонить . Наш специалист ответит на все вопросы. Также запись возможна через приложение SmartMed.
Ишемическая болезнь сердца: симптомы и лечение
Ишемическая болезнь сердца — острое или хроническое поражение миокарда, возникающее вследствие уменьшения или прекращения снабжения сердечной мышцы артериальной кровью, в основе которого лежат патологические процессы в системе коронарных артерий.
ИБС широко распространенное заболевание. Одна из основных причин смертности, временной и стойкой утраты трудоспособности во всем мире. В структуре смертности сердечно-сосудистые заболевания стоят на первом месте, из них на долю ИБС приходится около 40%.
Формы ишемической болезни
Классификация ИБС (МКБ-10; 1992г.)
- Стенокардия
- — Стабильная стенокардия напряжения
- — Нестабльная стенокардия
- Первичный инфаркт миокарда
- Повторный инфаркт миокарда
- Старый (перенесенный ранее) инфаркт миокарда (постинфарктный кардиосклероз)
- Внезапная сердечная (аритмическая) смерть
- Сердечная недостаточность (поражение миокарда вследствие ИБС)
Основной причиной нарушения снабжения миокарда кислородом является несоответствие между коронарным кровотоком и метаболическими потребностями сердечной мышцы. Это может быть следствием:
- — Атеросклероза коронарных артерий с сужением их просвета более, чем на 70%.
- — Спазма неизмененных (малоизмененных) коронарных артерий.
- — Нарушения микроциркуляции в миокарде.
- — Повышения активности свертывающей системы крови (или снижение активности противосвертывающей системы).
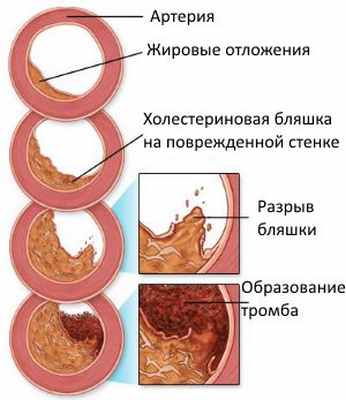
Главный этиологический фактор развития ишемической болезни сердца — атеросклероз коронарных артерий. Атеросклероз развивается последовательно, волнообразно и неуклонно. В результате накопления холестерина в стенке артерии формируется атеросклеротическая бляшка. Избыток холестерина приводит к увеличению бляшки в размере, возникают препятствия току крови. В дальнейшем, под воздействием системных неблагоприятных факторов, происходит трансформация бляшки от стабильной до нестабильной (возникают трещины и разрывы). Запускается механизм активации тромбоцитов и образования тромбов на поверхности нестабильной бляшки. Симптомы усугубляютя с ростом атеросклеротической бляшки, постепенно суживающей просвет артерии. Уменьшение площади просвета артерии более чем на 90-95% является критическим, вызывает снижение коронарного кровотока и ухудшение самочувствия даже в покое.
Факторы риска ишемической болезни сердца:
- Пол (мужской)
- Возраст >40-50 лет
- Наследственность
- Курение (10 и более сигарет в день в течение последних 5 лет)
- Гиперлипидемия (общий холестерин плазмы > 240 мг/дл; холестерин ЛПНП > 160 мг/дл)
- Артериальная гипертония
- Сахарный диабет
- Ожирение
- Гиподинамия
Симптомы
Клиническая картина ИБС
Первое описание стенокардии предложил английский врач Уильям Геберден в 1772 году: «. боль в грудной клетке, возникающая во время ходьбы и заставляющая больного остановиться, в особенности во время ходьбы вскоре после еды. Кажется, что эта боль в случае ее продолжения или усиления способна лишить человека жизни; в момент остановки все неприятные ощущения исчезают. После того, как боль продолжает возникать в течение нескольких месяцев, она перестает немедленно проходить при остановке; и в дальнейшем она будет продолжать возникать не только когда человек идет, но и когда лежит…» Обычно симптомы болезни впервые появляются после 50 лет. В начале возникают только при физической нагрузке.
Классическими проявлениями ишемической болезни сердца являются:
- — Боль за грудиной, часто иррадиирует в нижнюю челюсть, шею, левое плечо, предплечье, кисть, спину.
- — Боль давящая, сжимающая, жгучая, душащая. Интенсивность различная.
- — Провоцируются физическими или эмоциональными факторами. В покое прекращаются самостоятельно.
- — Длится от 30 секунд до 5-15 минут.
- — Быстрый эффект от нитроглицерина.
Лечение ишемической болезни сердца
Лечение направлено на восстановление нормального кровоснабжения миокарда и улучшение качества жизни больных. К сожалению, чисто терапевтические методы лечения не всегда эффективны. Существует множество хирургических методов коррекции, таких как: аорто-коронарное шунтирование, трансмиокардиальная лазерная реваскуляризация миокарда и чрескожные коронарные интервеционные вмешательства (баллонная ангиопластика, стентирование коронарных артерий).
«Золотым стандартом» в диагностике обструктивных поражений коронарных артерий сердца считается селективная коронарография. Применяется для того, чтобы узнать существенное ли сужение сосуда, какие артерии и сколько их поражено, в каком месте и на каком протяжении. В последнее время все большее распространение получила мультиспиральная компьютерная томография (МСКТ) с внутривенным болюсным контрастированием. В отличие, от селективной коронарографии, которая по существу является рентгенохирургическим вмешательством на артериальном русле, и выполняется только в условиях стационара, МСКТ коронарных артерий, как правило, выполняется амбулаторно с помощью внутривенного введения контрастного вещества. Еще одним принципиальным отличием может быть то, что селективная коронарография показывает просвет сосуда, а МСКТ и просвет сосуда, и, собственно, стенку сосуда, в которой локализуется патологический процесс.
В зависимости от изменений в коронарных сосудах, выявленных при коронарографии, могут быть предложены различные методы лечения:
Аортокоронарное шунтирование — отработанная в течение многих лет операция, при которой берут собственный сосуд больного и подшивают к коронарной артерии. Тем самым, создается путь обхода пораженного участка артерии. Кровь в нормальном объеме поступает в миокард, что приводит к ликвидации ишемии и исчезновению приступов стенокардии. АКШ является методом выбора при ряде патологических состояний, таких как сахарный диабет, поражение ствола, многососудистое поражение и т.д. Операция может проводиться с искусственным кровообращением и кардиоплегией, на работающем сердце без искусственного кровообращения, и на работающем сердце с искусственным кровообращением. В качестве шунтов могут использоваться, как вены, так и артерии пациента. Окончательное решение о выборе того или иного вида операции зависит от конкретной ситуации и оснащенности клиники.
Популярная в свое время баллонная ангиопластика потеряла свою актуальность. Основная проблема — краткосрочность эффекта от выполненного рентгенохирургического вмешательства.
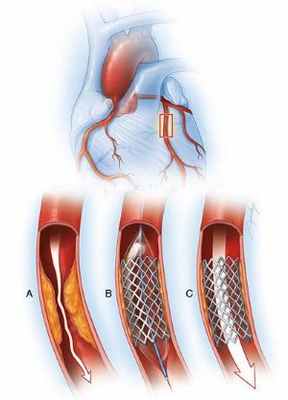
Более надёжным и, в то же время, малоинвазивным методом восстановления и удержания нормального просвета сосуда, является стентирование. Метод по сути такой же, как баллонная ангиопластика, но на баллончике смонтирован стент (небольшой трансформируемый металический сетчатый каркас). При введении в место сужения, баллон со стентом раздувают до нормального диаметра сосуда, стент прижимается к стенкам и сохраняет свою форму постоянно, оставляя просвет открытым. После установки стента пациенту назначается длительная антиагрегантная терапия. В течение первых двух лет ежегодно выполняется контрольная коронарография.
В тяжелых случаях облитерирующего атеросклероза коронарных артерий, когда нет условий для АКШ и рентгенохирургических вмешательств, пациенту может быть предложена трансмиокардиальная лазерная реваскуляризация миокарда. В этом случае улучшение кровообращения миокарда происходит за счет потока крови напрямую из полости левого желудочка. На пораженную область миокарда хирург помещает лазер, создавая множество каналов диаметром менее 1 миллиметра. Каналы способствуют росту новых кровеносных сосудов, через которые кровь поступает в ишемизированный миокард, обеспечивая его кислородом. Эта операция может выполняться как самостоятельно, так и в сочетании с аортокоронарным шунтированием.
После устранения аортокоронарного стеноза заметно повышается качество жизни, восстанавливается трудоспособность, значительно снижается риск возникновения инфаркта миокарда и внезапной сердечной смерти, увеличивается продолжительность жизни.
В настоящее время диагноз ИБС это не приговор, а повод для активных действий по выбору оптимальной лечебной тактики, которая позволит сохранить жизнь на многие годы.
Ишемическая болезнь сердца: симптомы и лечение
Клиника «Альфа-Центр Здоровья» в Москве занимается диагностикой и лечением ишемической болезни сердца, в том числе хронической (ХИБС). Оснащение современной аппаратурой позволяет нам точно определять состояние здоровья пациента и назначать корректную терапию.
Виды ишемии сердца
- Стенокардия (стабильная и нестабильная) — боль в грудной клетке, вызванная недостатком снабжения миокарда кислородом.
- Инфаркт миокарда (первичный, повторный) — частичная или полная блокировка артерии, по которой к сердцу поступает кровь.
- Постинфарктный кардиосклероз — наличие частей сердца, которые погибли при перенесенном инфаркте и которые заменила соединительная ткань.
- Сердечная недостаточность — нарушение насосной функции сердца, вследствие чего организм не получает достаточное снабжение кислородом.
- Внезапная аритмическая смерть — гибель человека в течение часа после наступления острых проявлений заболевания.
Причины ишемии
Нарушение снабжения сердечной мышцы возникает по причине:
- значительного сужения просвета артерий;
- спазмирования и поражения коронарных артерий;
- проблем с микроциркуляцией;
- изменений свертываемости крови.
Основной причиной ишемической болезни сердца является атеросклероз, который развивается из-за скопления холестерина в артериях. На стенках образуются бляшки, которые растут и перекрывают проход. Далее на бляшках возникают трещины и разрывы, что приводит к тромбообразованию. В результате просвет сужается на 95%, состояние сопровождается усталостью даже в покое и считается критическим.
Основные факторы риска развития ишемической болезни сердца:
- мужской пол;
- возраст — взрослые люди старше 40 лет;
- генетическая предрасположенность;
- интенсивное курение более 5 лет;
- высокий холестерин;
- неправильное питание, ожирение;
- сахарный диабет;
- малая подвижность;
- длительный стресс.
Среди возможных факторов возникновения ишемической болезни сердца:
- проблемы с режимом сна (остановки дыхания);
- врожденные патологии артерий;
- стеноз коронарных артерий;
- повышенный уровень липидов в крови;
- превышение нормы аминокислот, отвечающих за метаболизм;
- хронические почечные заболевания.
Симптоматика
Основным симптомом ишемической болезни сердца является давящая боль за грудной клеткой или в области сердца. Она может отдавать в нижнюю челюсть, левое плечо, кисть, спину и шею. Во время острой формы развивается инфаркт, либо предынфарктное состояние. При хронической ишемической болезни сердца боль ощущается во время физической нагрузки, и со временем снижается ее переносимость.
- жгучая, удушающая боль в области сердца;
- тяжесть в груди;
- чувство неровного сердечного ритма, замирание сердца;
- одышка;
- слабость, головокружения, обморочные состояния;
- потоотделение;
- тошнота;
- болезненность после физической нагрузки;
- длительность от 30 сек до 15 мин;
- высокая эффективность нитроглицерина.
Усталость иногда полностью уходит после прекращения физической нагрузки. Если у пациента нестабильная стенокардия, инфаркт миокарда, то жалоб на сердце после нагрузки может не быть. Наоборот, они появляются при отдыхе и длятся долго — до нескольких часов. В зависимости от формы патологии превалирует определенный дискомфорт.
При обнаружении описанных признаков ишемической болезни сердца, необходимо записаться к кардиологу на прием. Если острая боль не уходит дольше 10 минут, следует вызвать скорую помощь.
При этом прогрессирующая ИБС может развиваться в течение нескольких лет. У некоторых больных признаки отсутствуют или симптоматика размытая. Чтобы избежать тяжелых осложнений и не запустить заболевание, проходить комплексное обследование необходимо регулярно, особенно в зрелом возрасте.
Диагностика
На первичном приеме кардиолог собирает анамнез, уточняет симптомы. Далее пациента осматривают для выявления отеков, синюшности покровов. С помощью прослушивания определяют шумы и нарушения сердечного ритма.
Следующий этап — сдать анализы крови, в том числе на содержание холестерина и глюкозы. Наибольшую точность диагноза обеспечивают инструментальные методы, которые позволяют определить основные признаки ишемической болезни сердца.
В зависимости от клинической картины доктор назначает:
- электрокардиограмму;
- ультразвуковое исследование;
- стресс-тесты под нагрузкой и со стимуляцией препаратами:
- холтер ЭКГ;
- коронароангиографию.
В нашем распоряжении — оборудование для цифровой рентген-диагностики и электрокардиографии. Мы проводим тредмил-тест для определения работы сердца при физической нагрузке. Во время процедуры человеку предлагают идти по беговой дорожке. Через три минуты увеличивают наклон и скорость передвижения. Аппаратура фиксирует параметры артериального давления и ЭКГ, а также насыщение крови кислородом, считает частоту сокращений сердца. С помощью оборудования определяют устойчивость организма к определенной интенсивности и длительности нагрузки. Во время проверки врач функциональной диагностики наблюдает за состоянием пациента и не допускает перегрузки.
Холтеровское мониторирование позволяет вести длительную регистрацию показателей сердечной деятельности. Прибор собирает данные в течение суток, в типичных для человека условиях, за счет чего с высокой точностью помогает определить, что именно провоцирует ишемический приступ.
На основе полученных результатов врач может установить связь между острым приступом ИБС и образом жизни человека, используя данные из дневника, который ведет пациент в ходе обследования. Одним из преимуществ является возможность определить «немую» ишемию ночью. Суточные исследования широко используются и для коррекции лечения.
Своевременная диагностика позволяет не допустить последствий, ухудшения состояния и смерти от ИБС. Скрининг рекомендуют проводить взрослым в целях профилактики, начиная с 20 лет каждые 4-6 лет и чаще (в пожилом возрасте).
Лечение
Целью терапии является нормализация кровоснабжения и повышение качества жизни больных. Применяют консервативное и хирургическое лечение.
Медикаментозное лечение
Доктор выписывает комплекс препаратов, которые позволяют контролировать появление симптомов и улучшить прогноз развития хронической патологии.
Как правило, это:
- антиагреганты — они снижают тромбообразование;
- В-адреноблокаторы;
- антагонисты кальция;
- нитраты;
- блокаторы рецепторов;
- статины для контроля холестерина.
Хирургическое лечение
- Реваскуляризации миокарда лазером. Процедура восстанавливает ток крови к сердцу;
- Установки стентов в коронарные артерии. Операция проводится под местным наркозом через артерию в предплечье или паху. В суженом месте сосуда ставят стент, который прижимает бляшку к стенке для восстановления проходимости;
- Коронарного шунтирования — хирургического вмешательства на открытом сердце, позволяющего восстановить кровоснабжение. Метод заключается в изменении направления тока крови мимо суженных участков. Коронарными шунтами служат вены и артерии больного.
Стратегия лечения зависит от тяжести протекания болезни и состояния здоровья. Доктор при выборе подхода учитывает риски для пациента в течение 10 лет после лечения.
Профилактические меры
Пациентам с ИБС рекомендуют изменить образ жизни:
- снизить вес при ожирении;
- включить активные занятия спортом;
- придерживаться правильного питания;
- прекратить курение;
- соблюдать нормы ночного сна.
Предупредить развитие болезни легче, чем лечить. Чтобы не допустить сужения артерий, врачи рекомендуют следить за АД, снижать уровень стресса, не запускать депрессивные состояния. Необходимо снизить потребление алкоголя, жареной, жирной, копченой и соленой пищи. Желательно больше гулять, заниматься ЛФК, зарядкой, плаванием. При физических нагрузках укрепляются стенки сосудов, снижается риск увеличения веса.
Важной мерой профилактики ишемической болезни сердца является регулярное посещение кардиолога для предупреждения развития патологических процессов. В нашем центре вы можете пройти все необходимые обследования и сдать анализы, чтобы уточнить, в каком состоянии находится сердечно-сосудистая система.
Мнение эксперта
В нашей стране ИБС является самой частой причиной смерти от сердечных болезней. При этом ишемия может протекать практически без симптомов. Именно поэтому при достижении возраста 40 лет необходимо регулярно обследоваться у кардиолога. Корректная диагностика помогает избежать последствий и вести активный образ жизни.
Диагностика и лечение ишемической болезни сердца в Москве
Врачи клиники «Альфа-Центр Здоровья» проводят тщательное обследование для выявления признаков ишемической болезни сердца. Большой опыт и оборудование экспертного уровня позволяют нам выявлять патологические изменения на ранних стадиях.
Записаться на прием можно на сайте или по телефону. Мы подберем для вас удобное время в соответствии с расписанием работы специалистов.
Ишемическая болезнь сердца (ИБС)
Обслуживание на двух языках: русский, английский.
Оставьте свой номер телефона, и мы обязательно перезвоним вам.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначить только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Статья проверена врачом-кардиологом, членом Европейского общества кардиологов, Евразийской ассоциации кардиологов, Российского общества холтеровского мониторирования Лозбиневой О.А., носит общий информационный характер, не заменяет консультацию специалиста.
Для рекомендаций по диагностике и лечению необходима консультация врача.
Ишемическая болезнь сердца (миокарда) — одно из распространенных заболеваний сердечно-сосудистой системы, при котором происходит поражение сердечной мышцы. Патология возникает из-за ухудшения или прекращения движения крови к мышце. Провоцируют заболевание тромбы или спазмы коронарных артерий или спазмы артерий сердца. В клинике на Яузе применяются инновационные методы диагностики и лечения патологии, что позволяет достичь стойкого результата.
- Первичная остановка сердца или внезапная коронарная смерть (ВСС)
- Стенокардия
- Стенокардия напряжения
- первичная
- постоянная (стабильная)
- прогрессирующая (развивающаяся)
- Крупноочаговый
- Мелкоочаговый
Исследования показали, что ишемическая стенокардия сердца встречается у 11-20% взрослого населения. С возрастом частота заболевания увеличивается. Особенно подвержены ему пожилые мужчины.
У женщин детородного возраста риск развития заболевания ниже. Это обусловлено женскими половыми гормонами. После наступления менопаузы вероятность возрастает.
Признаки заболевания могут отличаться и не рассматриваться женщинами всерьез. Но несмотря на различие симптомов лечение ишемической болезни сердца у женщин и мужчин одинаковое.
Провоцирующие факторы развития ишемии:
- повышенный холестерин;
- сахарный диабет;
- гипертония;
- скудный и однообразный рацион;
- избыточный вес;
- слишком незначительная физическая активность;
- постоянные переживания;
- вредные привычки.
Причины ИБС
Одна из причин ишемической болезни сердца — атеросклероз. При сильном сужении артериального отверстия клеткам миокарда не хватает кислорода, и у человека развивается стенокардия напряжения.
Другими факторами ИБС служат:
- тромбоз;
- тромбоэмболия;
- спазм венечных артерий;
- тахикардия;
- повышенное артериальное давление;
- гипертрофия сердечной мышцы.
Симптомы ИБС
Иногда болезнь может протекать бессимптомно, и в этом состоит опасность. Безболевая ишемия миокарда — особая форма ишемической болезни. У таких людей частота внезапной сердечной смерти в 3 раза выше, чем у лиц с болевыми приступами.
Чаще всего признаки проявляются при физической активности или переживаниях. При этом возникают:
- загрудинные боли;
- боли в спине, руке, нижней челюсти;
- затрудненное дыхание;
- одышка;
- тахикардия;
- аритмия;
- слабость;
- помутнение или потеря сознания;
- чрезмерная потливость.
Лечение ишемической болезни, симптомы и диагностика тесно связаны. Именно от симптомов зависит, что в первую очередь будут предпринимать врачи. При появлении подозрительных признаков важно незамедлительно обратиться за медицинской помощью. Специалисты клиники ставят диагноз на основе опроса, осмотра, данных после проведения ЭКГ, ЭхоКГ и других необходимых обследований.
Инфаркт миокарда
Одна из опасных форм ишемической болезни сердца, причины и симптомы вызываются омертвением одного из участков миокарда из-за недостаточного кровоснабжения. Это происходит в результате закупорки коронарной артерии тромбами, возникающими вследствие атеросклероза, хирургических вмешательств, спазмов кровеносных сосудов.
Основным признаком, по которому можно заподозрить развитие инфаркта, является прогрессирующая стенокардия, вызывающая жжение и боль. Болезненные ощущения постоянно скачут (усиливаются, ослабевают) и могут продолжаться от получаса до суток.
К типичным симптомам относятся:
- бледность кожных покровов;
- синюшность губ или пальцев рук;
- липкий холодный пот;
- беспокойство;
- боли в верхней части живота.
И самое главное — боль не купируется повторным приемом нитроглицерина.
Приступ опасен своими осложнениями. Если не оказать вовремя медицинскую помощь, могут развиться:
- кардиогенный шок;
- острая сердечная недостаточность;
- аневризма левого желудочка;
- нарушение целостности миокарда.
Лечение ИБС
Перед началом лечения обязательно проводятся ЭКГ, ЭхоКГ и сбор анамнеза. От этого напрямую зависят методы терапии, которые выбираются по клинической форме заболевания и имеют свои нюансы.
Главными направлениями лечения ИБС являются:
- Немедикаментозная терапия. Включает изменение образа жизни, снижение физических нагрузок и коррекцию питания.
- Лекарственная терапия. Назначаются антиагреганты, β-адреноблокаторы и гипохолестеринемические средства. При отсутствии противопоказаний дополняется мочегонными и антиаритмическими препаратами.
- Хирургическое лечение ишемической болезни сердца и стенокардии.
- Аорто-коронарное шунтирование. Создание обходного пути для доставки крови к нужному участку сердечной мышцы.
- Коронарная ангиопластика. Отличие от классических операций состоит в способе доступа к патологически измененным тканям и органу. Представляет собой небольшой разрез или прокол стенки сосуда. Сквозь полученное отверстие вводится проводник, направляемый в нужную область.
Одна из главных целей лечения ИБС (ишемической болезни сердца) — улучшение циркуляции крови в миокарде. При неэффективности перечисленных выше способов применяются методы гемокоррекции. Это позволяет быстро увеличить кровоснабжение органа и достичь продолжительного постоянного эффекта.
Методы гемокоррекции
Многие люди ошибочно убеждены, что ишемическую болезнь сердца можно вылечить полностью. Можно лишь замедлить ее течение и повысить качество жизни, чтобы патология не давала о себе знать постоянно.
Одно из хороших средств для замедления развития заболевания и профилактики инфаркта миокарда — гемокоррекция. Она позволяет очистить кровь от излишков холестерина и продуктов метаболического распада.
- криоаферез (H.E.L.P.-афереза);
- плазмофильтрация (каскадный плазмаферез);
- иммуносорбция.
При лечении ИБС этим способом наблюдаются положительные эффекты. К таковым относятся:
- Снижение вязкости крови.
- Уменьшение склонности к тромбообразованию.
- Увеличение эластичности сосудов сердца. За счет этого расширяется их просвет и нормализуется кровоток.
- Снижение частоты и интенсивности приступов.
- Увеличение выносливости во время активной деятельности.
- Предупреждение развития инфаркта миокарда.
Профилактика ишемической болезни сердца
Ее целесообразно проводить людям без клинических проявлений. Специалисты выделяют следующие этапы профилактики:
- рациональное и разнообразное меню;
- контроль веса;
- избавление от вредных привычек;
- организация правильного распорядка дня (чередование работы и отдыха);
- периодическая проверка холестерина и сахара в крови;
- контроль и нормализация давления при необходимости.
Преимущества клиники на Яузе
Мы делаем все, чтобы наши посетители чувствовали себя комфортно. В медицинском центре вы найдете вежливый и отзывчивый персонал, индивидуальный подход, уютные и стерильные помещения в стационаре. Врачи высшей категории проводят диагностику и лечение на современном оборудовании.
Существуют системы скидок и акций. Также есть удобная предварительная запись через сайт. Там же указаны врачи нашей клиники, их образование и опыт работы. Благодаря этому у вас есть возможность записаться к определенному специалисту. Мы гарантируем эффективное лечение без боли и дискомфорта.
Стоимость услуг
Цены на услуги врача-кардиолога Вы можете посмотреть в прайсе или уточнить по телефону, указанному на сайте.
Цены на услуги кардиолога
- Стандартные консультации
- Прием (осмотр, консультация) врача-кардиолога первичный 3 900 руб.
- Прием (осмотр, консультация) врача-кардиолога повторный 3 500 руб.
- Консультации экспертов
- Прием (осмотр, консультация) ведущего врача-кардиолога первичный 5 900 руб.
- Прием (осмотр, консультация) ведущего врача-кардиолога повторный 5 500 руб.
- Телеконсультации
- Удаленная консультация врача-кардиолога первичная 2 500 руб.
- Удаленная консультация врача-кардиолога повторная 2 500 руб.
- Удаленная консультация ведущего врача-кардиолога первичная 5 500 руб.
- Удаленная консультация ведущего врача-кардиолога повторная 5 500 руб.
- Эндоскопия
- Капсульная эндоскопия 50 000 руб.
Внимание! Цены на сайте могут отличаться.
Пожалуйста, уточняйте актуальную стоимость у администраторов по телефону.Наши специалисты:
![Пономаренко Виталина Борисовна]()
ПономаренкоВиталина Борисовна Врач-кардиолог Доктор медицинских наук
Стоимость приема: 3900 ₽ОБРАТНЫЙ ЗВОНОК
![Дмитроченко Лина Дмитриевна]()
ДмитроченкоЛина Дмитриевна Врач-терапевт, кардиолог
Стоимость приема: 3900 ₽ОБРАТНЫЙ ЗВОНОК
![Юрченко Елена Евгеньевна]()
ЮрченкоЕлена Евгеньевна Врач-кардиолог, врач функциональной диагностики Высшая квалификационная категория
Стоимость приема: 3900 ₽Ишемическая болезнь сердца
Ишемическая болезнь сердца (ИБС) развивается при поражении коронарных артерий - главных артерий, снабжающих сердце питательными веществами и кислородом. Наиболее частой причиной поражения этих сосудов являются холестериновые бляшки.
Нарастающая бляшка сужает просвет артерии, что приводит к недостаточному кровотоку в сердце. В конечном счете, недостаточный приток крови к сердцу проявляется загрудинными болями, одышкой и другими признаками ИБС. Полная блокада артерии может вызвать сердечный приступ (инфаркт миокарда).
Ишемическая болезнь сердца обычно развивается годами и может оставаться незамеченной до появления первого сердечного приступа. Но существует множество способов профилактики и лечения ИБС. Начать следует со здорового образа жизни.
Симптомы
Суженные коронарные артерии не в состоянии доставить достаточное количество богатой кислородом крови к сердцу - особенно во время усиленного сердцебиения, как при физической нагрузке. В первое время сниженный кровоток в сердце может не вызывать симптомов ИБС. Однако с продолжающимся ростом бляшек в коронарных артериях, у вас могут появиться такие симптомы как:
Загрудинная боль (стенокардия). Вы можете почувствовать сдавление грудной клетки, как будто кто-то стоит у вас на груди. Боль считается стенокардией, если она вызывается физическим или эмоциональным напряжением. Она, как правило, исчезает в течение нескольких минут, после исчезновения причинного фактора. У некоторых людей, особенно у женщин, боль может быть мимолетной или резкой и быть выраженной в животе, спине или руке.
Одышка. Если сердце не в состоянии накачивать достаточное количество крови, для обеспечения нужд организма, может развиваться одышка и крайняя усталость от напряжения.
Сердечный приступ (инфаркт миокарда). Сердечный приступ может возникнуть при полной блокаде коронарной артерии. Классические симптомы инфаркта миокарда включают сдавление грудной клетки, боли с иррадиацией в руку, одышку и обильное потоотделение. Женщины склонны к появлению менее типичных симптомов как: тошнота, боли в спине и челюсти. В некоторых случаях инфаркт миокарда не сопровождается никакими симптомами.
Если вы подозреваете сердечный приступ, немедленно вызывайте скорую помощь или попросите кого-нибудь отвезти вас в ближайшую больницу.
Причины
![Холл]()
Считается, что ИБС начинается с повреждения внутреннего слоя коронарных артерий, иногда с самого детства. Повреждение может быть вызвано различными факторами такими как:
- курение;
- артериальная гипертензия (повышенное артериальное давление);
- высокий уровень холестерина;
- диабет;
- лучевая терапия грудной клетки (применяется при некоторых видах опухолей);
Как только стенка артерии повреждается, жировые отложения, состоящие из холестерина и продуктов клеточного распада, начинают накапливаться в сосуде. Этот процесс называется атеросклерозом. Когда эти бляшки начинают распадаться и трескаться, тромбоциты из кровяного русла стараются закрыть дефект, формируя тромб. Образующийся кровяной сгусток может заблокировать коронарную артерию, что, в свою очередь, может привести к инфаркту миокарда.
Факторы риска
Факторы риска ишемической болезни сердца включают:
Возраст. С возрастом увеличивается риск повреждения и сужения коронарных артерий.
Пол. Мужчины более подвержены риску развития ИБС. Однако риск развития ИБС у женщин увеличивается после менопаузы.
Наследственность. Наличие ИБС у членов семьи повышает риск возникновения заболевания в вашем случае. Ваш риск максимален, если ИБС диагностирована у вашего отца или брата в возрасте до 55 лет, или у матери или сестры до 65 лет.
Курение. Никотин сужает ваши сосуды, а угарный газ может повредить внутреннюю стенку сосудов, делая их более подверженными атеросклеротическому процессу. Частота возникновения сердечных приступов у женщин, курящих по пачке сигарет в день, в 6 раз выше, чем у женщин, никогда не куривших. У мужчин частота встречаемости у курящих в 3 раза выше.
Высокое артериальное давление. Бесконтрольная артериальная гипертензия может приводить к уплотнению и истончению стенок артерий с сужением их просвета.
Высокий уровень холестерина в крови. Повышенный уровень холестерина в крови увеличивает риск образования бляшек и атеросклероза. Высокий уровень холестерина может быть вызван повышенным уровнем липопротеинов низкой плотности (ЛПНП), известные как «плохой холестерин». Низкий уровень липопротеинов высокой плотности (ЛПВП), известных как «хороший холестерин», также может способствовать атеросклерозу.
Диабет. Сахарный диабет ассоциируется с риском поражения коронарных артерий. Оба заболевания имеют схожие факторы риска, как избыточный вес и повышенное артериальное давление.
Избыточный вес. Ожирение увеличивает влияние других факторов риска.
Малоподвижный образ жизни. Недостаточная физическая активность ассоциирована с ИБС и с некоторыми факторами риска.
Стресс. Непрекращающийся стресс может повредить ваши артерии так же, как и другие факторы риска развития ИБС.
Обычно появляется сразу несколько факторов риска и они склонны наслаиваться один на другой, как, например, ожирение может приводить к развитию диабета и артериальной гипертензии. Скопившись, эти факторы подвергают вас еще большему риску развития ишемической болезни сердца. Например метаболический синдром - это скопление состояний, включающих повышение артериального давления, повышенный уровень триглицеридов в крови, повышение уровня инсулина и избыточная масса тела - резко повышают риски возникновения ишемической болезни сердца.
Иногда ИБС Развивается без классических факторов риска. Исследования показали, что возможны и другие факторы:
Ночное апноэ. Это состояние характеризуется внезапными повторяющимися остановками и возобновлениями дыхания во время сна. Внезапное падение уровня кислорода в крови во время ночного апноэ повышает артериальное давление, что напрягает сердечно-сосудистую систему, что, в свою очередь, может приводить к развитию ИБС.
С-реактивный белок. СРБ это нормальный белок крови, который резко увеличивается при наличии воспалительной реакции в любом участке тела. Высокий уровень СРБ может служить фактором риска развития ИБС. Считается, что чем более сужены коронарные артерии, тем выше уровень СРБ.
Гомоцистеин. Гомоцистеин это аминокислота, используемая в синтезе белка, необходимого для построения тканей. Однако высокие уровни гомоцистеина могут повышать риск возникновения ИБС.
Фибриноген. Фибриноген - это нормальный белок крови, который играет ключевую роль в свертываемости. Слишком высокий уровень фибриногена приводит к повышенной агрегации тромбоцитов - кровяных клеток, отвечающих за тромбообразование. Это может приводить к образованию тромба в коронарной артерии, что может вызвать инфаркт миокарда. Фибриноген так служит маркером воспаления, которое сопровождает атеросклероз.
Липопротеин (а). Это вещество, образующееся при соединении частиц липопротеинов низкой плотности с специфическим белком. Липопротеин (а) может нарушать способность организма к рассасыванию кровяных сгустков. Высокий уровень липопротеина (а) ассоциируются с повышенным риском возникновения сердечно-сосудистых заболеваний, включая ИБС.
Осложнения
Ишемическая болезнь сердца может приводить к:
Загрудинным болям. При сужении коронарных артерий, сердце испытывает дефицит кровотока, и во время повышенной потребности - например во время физической активности, это может вызывать загрудинные боли или одышку.
Инфаркт миокарда. Атеросклеротическая бляшка при разрушении стимулирует тромбообразование в коронарной артерии, что может привести к ее полной закупорке, что может явиться причиной инфаркта миокарда. Недостаток кровотока в сердце может повредить сердечную мышцу. Объем поражения будет напрямую зависеть от скорости оказания медицинской помощи.
Сердечная недостаточность. Если некоторые участки сердца хронически испытывают дефицит кислорода и питательных веществ в связи со сниженным кровотоком или если сердечная мышца перенесла инфаркт миокарда, сердце может стать неспособным накачивать необходимое количество крови для нужд организма. Это состояние известно как сердечная недостаточность.
Патологический сердечный ритм (аритмия). Неадекватное кровоснабжение или повреждение сердечных тканей могут влиять на электрические импульсы сердца, вызывая патологические ритмы.
Диагностика
Электрокардиограмма (ЭКГ). Электрокардиограмма записывает электрические импульсы вашего сердца. ЭКГ может предоставить информацию как о перенесенном инфаркте миокарда так и о том, который происходит в настоящее время. В некоторых случаях может быть проведено холтеровское мониторирование. Это такой тип ЭКГ, который регистрируется портативным датчиком в течение 24 часов, во время выполнения своей обычной деятельности. Некоторые признаки свидетельствуют о сниженном кровотоке в сердце.
Эхокардиограмма. Это исследование использует звуковые волны для создания изображения вашего сердца. Во время записи эхокардиограммы возможно определить структуру сердца и его сократительную способность. Участки, двигающиеся медленнее, возможно были поражены во время инфаркта. Так можно заподозрить ИБС.
Некоторые стресс-тесты проводят во время регистрации эхокардиограммы. Например, ваш доктор может сделать вам УЗИ до и после физической нагрузки. Или возможна медикаментозная стимуляция во время записи ЭХО.
Другой стресс-тест, известный как ядерный стресс-тест, помогает измерить кровоток в сердечной мышце во время отдыха и физической нагрузки. Это исследование очень похоже на стандартный стресс-тест, но в дополнение к ЭКГ врач получает изображения сердца. Вам в кровь вводят микроскопические дозы радиоактивных материалов таких как таллий или препарат известный как «кардиолит», а специальные датчики фиксируют зоны уменьшенного кровотока в сердце.
Катетеризация сердца или коронарография. Вам вводится специальный краситель для визуализации сердечного кровотока. Краситель вводится в сердечные артерии с помощью длинной, тонкой, мягкой трубочки (катетера), проведенной, как правило, через артерию на бедре к артериям сердца. Это процедура называется катетеризацией сердца. Краситель отображает участки сужения и блоки артерий на рентгеновских снимках. Если у вас имеется блок, требующий лечения, то возможно введение и раздувание баллона в место сужения для улучшения кровотока. Для фиксации просвета артерии в таком положении возможна установка стента (сетчатой металлической трубочки).
Компьютерная томография. КТ может помочь вашему врачу с визуализацией коронарных артерий. КТ отражает кальциноз в пределах жировых включений, которые сужают коронарные артерии. Для ИБС характерно существенное отложение кальция в коронарных артериях. При проведении КТ ангиографии также используется контрастное вещество, помогающее формированию изображений коронарных артерий.
Магнитно-резонансная ангиография (МРА). Это исследование совмещает технологию МРТ с введением контрастного вещества, для выявления участков сужению или блокад коронарных артерий. Однако некоторые детали могут быть не столь ясными, как при проведении коронарографии.
Лечение
Лечение ишемической болезни сердца обычно включает в себя смену образа жизни и, при необходимости, некоторые препараты и медицинские процедуры.
Смена образа жизни.
Решившись начать здоровый образ жизни, вы начнете длительный путь, ведущий к здоровью ваших артерий:
- Бросить курить
- Питаться здоровой пищей
- Регулярные физические упражнения
- Борьба с избыточным весом
- Ограничение стресса
Препараты
Для лечения ИБС используются различные препараты:
Модификаторы жирового обмена. Снижая уровень липопротеинов низкой плотности, эти препараты снижают субстрат, откладывающийся в артериях. Использование липопротеинов высокой плотности также снижает отложение холестерина. Ваш доктор сможет выбрать препарат из множества групп, таких как статины, ниацин, фибраты и секвестранты желчных кислот.
Аспирин. Ваш доктор может рекомендовать ежедневный прием аспирина или другого антиагрегантного препарата, Эти препараты снижают способность крови к свертываемости, что способствует профилактики тромбообразования в коронарных артериях. Если вы уже перенесли сердечный приступ, аспирин поможет предотвратить последующие атаки. В некоторых случаях аспирин не следует принимать, например при наличии нарушений свертываемости или при приеме другого антикоагулянта. Так что предварительно необходимо проконсультироваться с врачом.
Бета-блокаторы. Эти препараты замедляют частоту сердечных сокращений понижают артериальное давление, что снижает потребности сердца в кислороде. Если у вас был сердечный приступ, прием бета-блокаторов помогает предотвратить последующие приступы.
Нитроглицерин. Нитроглицерин купирует боли при стенокардии за счет расширения коронарных артерий и снижения потребности сердца в кислороде.
Ингибиторы ангиотензин-превращающего фермента и блокаторы рецепторов ангиотензина II. Эти похожие препараты снижают артериальное давление и предотвращают прогрессирование ИБС. Если у вас был сердечный приступ, прием этих препаратов поможет снизить риск последующих приступов.
Блокаторы кальциевых каналов. Эти препараты расслабляют коронарные артерии, что способствует улучшению кровотока в сердце. Они также контролируют артериальную гипертензию.
Процедуры, улучшающие кровоток
Иногда требуется более агрессивное лечение:
![Холл]()
Стентирование коронарной артерии
Ангиопластика и стентирование. Для этой процедуры врач вводит длинную тонкую трубочку (катетер) в суженный участок коронарной артерии. В этот участок подводится сдутый баллон. Затем этот баллон раздувается, расширяя просвет артерии. Стент обычно остается в просвете сосуда, для предотвращения обратного сужения артерии.
Аортокоронарное шунтирование (АКШ). Хирург создает шунт, обходящий блокированный участок коронарной артерии, используя сосуды других участков тела. Это позволяет доставлять кровь к сердцу, обходя суженный или полностью закрытый участок коронарной артерии. Так как для этого необходима операция на открытом сердце, АКШ проводится в случаях множественного поражения коронарных артерий.
Альтернативное лечение
Омега-3 жирные кислоты - это тип ненасыщенных жирных кислот, обладающих противовоспалительным эффектом.
Рыба и рыбий жир наиболее богатые источники омега 3 жирных кислот. Жирные рыбы, такие как лосось, сельдь и, в меньшей степени тунец, богаты омега-3 жирными кислотами. Добавление в пищу рыбьего жира также приносит пользу, однако в меньшей мере, чем употребление собственно рыбы.
Лен и льняное масло также содержат большое количество омега-3 жирных кислот, однако различные исследования не находят этот источник таким же эффективным, как употребление рыбы.
Другие источники омега-3 жирных кислот: Грецкие орехи, масло канолы, соевые бобы, соевое масло. Эти продукты содержат меньшее количество омега - 3 жирных кислот, чем рыба, и их эффект выражен в меньшей степени.
Другие добавки, способствующие снижению артериального давления и уровня холестерина:
- альфа-линоленовая кислота;
- артишоки;
- ячмень;
- бета-ситостерол ( находится в биодобавках и некоторых маргаринах);
- белый подорожник, псилиум;
- какао;
- коэнзим Q 10;
- чеснок;
- овсяные отруби;
- cитостанол (находится в биодобавках и некоторых маргаринах);
Образ жизни и домашние средства
Смена образа жизни поможет вам предотвратить или замедлить развитие ИБС.
Бросить курить. Курение - один из важнейших факторов риска развития ИБС. Никотин сужает сосуды и усиливает работу сердца. Угарный газ уменьшает количество кислорода в крови и повреждает слизистую оболочку артерий. Бросить курить - один из лучших способов снизить риск развития ИБС.
Контроль артериального давления. Попросите вашего доктора контролировать ваше артериальное давления, хотя бы каждые 2 года. Вам может быть посоветовано более частое измерение давление, если его цифры выше нормальных или у вас есть заболевания сердца в анамнезе. Идеальное артериальное давление ниже 120 систолического и 80 диастолического измеряемого в миллиметрах. ртутного столба.
Контроль уровня холестерина. Проводите контроль уровня холестерина не реже, чем каждые 5 лет. Ваш доктор может посоветовать более частое проведение теста, если уровень холестерина будет повышен. Уровень липопротеинов низкой плотности должен быть ниже 130 мг/дл или 3.4 ммоль/л. Если у вас есть другие факторы риска развития ИБС, то вам следует поддерживать уровень холестерина не выше 100 мг/дл (2,6 ммоль/л).,
Контроль сахарного диабета. Поддерживая концентрацию глюкозы в крови на нормальном уровне, снижает риск ИБС.
Физическая активность. Физические упражнения помогут достичь и закрепить здоровую массу тела, контролировать диабет, уровень холестерина, и артериальное давление - главные факторы риска развития ИБС. При одобрении вашего врача, занимайтесь от 30 до 60 минут каждый день.
Питайтесь здоровой пищей. Здоровая в отношении сердца пища включает в себя фрукты, овощи, цельные злаки - бедные насыщенными жирами, холестерином и солью - помогут контролировать вес, давление и уровень холестерина. Предпочтительно один-два раза в неделю питаться блюдами из рыбы.
Контроль стрессов. Максимально ограничите стрессы. Тренируйте техники контроля стресса, такие как расслабление мышц и глубокое дыхание.
В дополнение к смене образа жизни, помните о важности регулярных медицинских проверок. У большинства факторов риска, таких как уровень холестерина, повышенное давление и диабет, нет никаких симптомов на ранних стадиях. Ранняя диагностика и лечение может послужить основой для здоровья сердца.
Также попросите своего врача о регулярной вакцинации от гриппа. ИБС и другие сердечно-сосудистые заболевания повышают риск развития осложнений гриппа.
Читайте также:
- Стенокардия напряжения