Изучение ушного шума - учения о шуме
Добавил пользователь Дмитрий К. Обновлено: 30.01.2026
ФГБОУ ВО «Ростовский государственный медицинский университет» Минздрава России, Ростов-на-Дону, Россия
Шум в ушах: алгоритм диагностики и лечения
Журнал: Журнал неврологии и психиатрии им. С.С. Корсакова. 2017;117(9): 88‑93
Шум в ушах, или тиннитус, может быть симптомом различных заболеваний. Дифференциальный диагноз должен строиться на выделении подгрупп с установленными причинами заболевания. Следует выделить группы субъективного и объективно выслушиваемого тиннитуса. Объективный ушной шум может быть сосудистым и мышечным. В диагностике ушного шума важно выяснить его характеристики, сторонность, обстоятельства первоначального появления, продолжительность, сочетание с другими симптомами: головной болью, снижением слуха, головокружением, депрессией и др. Неотложные диагностические и лечебные мероприятия требуются при выявлении «красных флагов»: острого возникновения пульсирующего шума, особенно после черепно-мозговой травмы, сочетания шума с острой потерей слуха или депрессией.
Шум в ушах — это фантомное звуковое восприятие при отсутствии объективного, поступающего извне акустического стимула [1]. Ушной шум значительно ухудшает качество жизни больного, поскольку нередко сопровождается снижением слуха, гиперакузией, нарушением внимания, раздражительностью, инсомнией, тревожностью, депрессией.
Ушной шум гетерогенен, в связи с чем диагностика данной патологии требует интегрированного междисциплинарного подхода. Дифференциальный диагноз должен строиться на выделении подгрупп с установленными причинами заболевания. Прежде всего следует выделить группы субъективного и объективно выслушиваемого ушного шума.
Субъективный ушной шум встречается у 5—15% населения [2, 3], в то время как объективный ушной шум отмечается гораздо реже.
Обычно объективный шум характеризуют как звук, слышимый не только больным, но и окружающими. Однако его можно рассматривать с другой точки зрения: объективный — как имеющий какой-то дополнительный источник генерации звука. Таким источником звука может стать патологический кровоток в сосудах, находящихся вблизи среднего уха, либо миоклонус мышц среднего уха и топографически близких областей.
Постоянный сосудистый шум наблюдается при артериовенозных мальформациях, а также при сосудистых опухолях среднего уха [4, 5]. Транзиторный сосудистый ушной шум может быть обусловлен приемом лекарств, артериальной гипертонией, анемией, или интеркуррентными заболеваниями, например мигренью.
Для дифференциальной диагностики пульсирующего ушного шума и выбора метода нейровизуализации важнейшую роль играет осмотр оториноларингологом. Обнаружение признаков новообразования при отоскопии требует прежде всего исключения наличия сосудистой опухоли в среднем ухе. Чаще всего такой опухолью является параганглиома.
Параганглиомы (хемодектомы, гломусные опухоли) — в основном доброкачественные опухоли нейроэктодермального происхождения. Источником роста хемодектом является специализированная ткань с регуляторными функциями, сосредоточенная в параганглиях. Параганглии — это часть диффузной нейроэндокринной системы, они расположены в тесном контакте с нервами и сосудами головы и шеи: в области бифуркации сонной артерии, луковицы яремной вены, по ходу блуждающего нерва, в барабанной полости. Области первичного роста параганглиомы называются каротидными, югулярными, вагальными и тимпанальными. Термин тимпаноюгулярная параганглиома применяется в случаях, когда опухоль, первично возникшая в области яремной вены, прорастает в барабанную полость, или когда невозможно определить место первичного роста большого новообразования.
Параганглиомы — характеризуются высокой степенью васкуляризации, инфильтративным, местнодеструирующим, медленным ростом. Клинические проявления тимпанальной параганглиомы (ТП) зависят от величины и распространения опухоли. Ранними симптомами являются пульсирующий ушной шум, усиливающийся при физической нагрузке, и снижение слуха [7]. В ряде случаев ТП активно продуцируют катехоламины [8], что клинически проявляется неконтролируемой гипертензией [9].
Дальнейшее развитие симптоматики заболевания зависит от величины опухоли и направления ее роста. Обычно Т.П. распространяется по пути наименьшего сопротивления: в слуховую трубу, клетки сосцевидного отростка, по преформированным путям, т. е. периваскулярно и периневрально. Югулярная параганглиома по мере роста разрушает дно барабанной полости, вовлекая в процесс ее содержимое с последующим разрушением медиальной стенки, вызывая головокружения, нейросенсорную тугоухость, паралич лицевого нерва.
При отсутствии патологии среднего уха желательно определить, является ли источником ушного шума патология артериального или венозного сегмента мозгового кровообращения. Предположительно судить о топике поражения в данном случае можно по уменьшению шума при пережатии ипсилатеральной сонной артерии или ипсилатеральной яремной вены [6]. В зависимости от полученных результатов выбирают метод визуализации: КТ/МРТ артерио- или венографию.
В основе объективного мышечного ушного шума лежит непроизвольное, нерегулярное сокращение мышц (миоклонус), которое воспринимается больным как щелчки в ухе.
Источником мышечного ушного шума чаще всего является тремор (миоклонус) мягкого неба или миоклонус среднего уха. Однако в литературе встречаются единичные описания ушного шума, связанного с миоклонусом наружных мышц уха и мышц головы — m. temporalis и m. occipitalis [10].
Миоклонус мягкого неба проявляется ритмичными, неконтролируемыми сокращениями. В диагностике миоклонуса мягкого неба важно дифференцировать симптоматический миоклонус, обусловленный поражением в области моста головного мозга или мозжечка, и эссенциальный, возникающий у пациентов без внутричерепной патологии [11].
Клиническими проявлениями тремора мягкого неба являются ощущение непроизвольных движений мягкого неба в сочетании с ринолалией или без таковой — у 20% пациентов, щелчков в ухе — у 46,7% пациентов, или присутствие обоих симптомов — у 33,3% больных. У 53,3% пациентов при осмотре выявляются синхронные с мягким небом движения мышц глотки [12]. Тремор мягкого неба сохраняется во сне, но исчезает при глотании и в положении больного на спине. Считается, что объективный ушной шум в виде щелчков в ухе при треморе мягкого неба обусловлен вторичными движениями стенок слуховой трубы [13].
Миоклонус мышц среднего уха — еще одна из возможных причин возникновения объективного ушного шума. Этот термин предложен для обозначения ушного шума, возникающего вследствие дисфункции одной или обеих внутриушных мышц: m. tensor tympani и m. stapedius. Данный вид патологии можно установить по характерным клиническим характеристикам (ощущение щелчков в ухе), а также на основании данных импедансометрии и отомикроскопии (при миоклонусе m. tensor tympani).
Миоклонус мышц ушной раковины встречается чрезвычайно редко. В литературе это явление характеризуется разными терминами: ушной тик, синдром движущегося уха, мышечная дистония, дискинезия уха [14]. Миоклонус мышц ушной раковины нередко сопровождается ее видимым ритмичным движением, как правило, он исчезает во время сна и при задержке дыхания.
Лечение объективного мышечного ушного шума представляет большие трудности. Одним из направлений лечения является фармакотерапия, но оценка ее эффективности весьма противоречива, доказательная база недостаточна [3]. Попытки лечения данной группы больных назначением анксиолитиков, противоэпилептических препаратов, антидепрессантов, применением маскирующего белого шума, оказались малоэффективными. Клинически значимые результаты получены при введении в мягкое небо ботулотоксина, вызывающего «химическую денервацию» мышц на несколько недель [15, 16, 17]. Ботулотоксин ингибирует высвобождение ацетилхолина из пресинаптических нервных терминалей, вызывая «химическую денервацию» мышцы на несколько недель. При введении ботулотоксина в мягкое небо возможны побочные эффекты в виде появления открытой гнусавости, небно-глоточной недостаточности, приводящей к попаданию проглатываемой пищи в полость носа, дисфагии, а также субъективное усиление шума в противоположном ухе в результате эффекта демаскировки. Обычно эти нежелательные явления проходят в течение 10—14 дней. Выраженность побочных эффектов может быть сведена к минимуму прицельным введением ботулотоксина в зону максимальной миоклонической активности под контролем электромиографии [16, 18]. Доза препарата должна быть подобрана индивидуально для каждого пациента методом титрования [16, 17].
Схема введения ботулотоксина зависит от преобладающей жалобы больного: при ушном шуме препарат вводят трансорально в m. tensor veli palatini в латеральной части мягкого неба медиальнее проекции крючка крыловидного отростка, при преобладании ощущения непроизвольных движений мягкого неба инъекцию проводят по обеим сторонам uvula [17]. Доза и точки последующих инъекций зависят от эффекта первого введения и зоны преобладания мышечных сокращений.
Для купирования ушного шума, обусловленного миоклонусом мышц ушной раковины, хороший эффект достигается при введении ботулотоксина согласно схеме, предложенной К. Lee и соавт. [19]: 10 ед. ботулотоксина в область m. auricularis posterior и 10 ед. — в область m. temporalis [20].
При неэффективности консервативного лечения миоклонуса внутриушных мышц возможно хирургическое вмешательство — селективная тенотомия пораженной мышцы.
Причины субъективного ушного шума весьма разнообразны (табл. 2).

Таблица 2. Причины субъективного ушного шума
Пароксизмальный ушной шум может быть проявлением болезни Меньера [21], синдрома дегисценции верхнего полукружного канала [22], мигрени, эпилепсии, вазоневрального конфликта слухового нерва. В этих случаях для дифференциальной диагностики могут потребоваться МРТ, слуховые вызванные потенциалы, вестибулярные тесты, ЭЭГ.
Постоянный непульсирующий ушной шум может сочетаться с кондуктивной или нейросенсорной тугоухостью. При наличии кондуктивной тугоухости и низкотонального шума следует исключить отосклероз, различные формы отита, дисфункцию слуховой трубы. Для нейросенсорной тугоухости характерен высокотональный шум, в этих случаях дополнительное обследование больного требуется при односторонних поражениях с целью исключения акустической невриномы и других опухолей мостомозжечкового угла.
Если ушной шум сопровождается головной болью, то исследование больного должно быть направлено на исключение объемного процесса, доброкачественной интракраниальной гипертензии, нарушений циркуляции цереброспинальной жидкости, краниоцервикальных аномалий. В случаях приступообразной головной боли по типу гемикрании, сочетающейся с появлением гомолатерального шума в ухе, следует помнить о наличии синдрома Сладера [23], поскольку крылонебный узел играет ведущую роль в осуществлении вентиляционной функции слуховой трубы. При ганглионеврите крылонебного узла наблюдается функция слуховой трубы, которая проявляется чувством заложенности уха и появлением низкотонального ушного шума.
При сборе жалоб и анамнеза необходимо отметить следующие характеристики ушного шума: продолжительность сохранения симптома; первоначальное появление шума (постепенное или острое); с чем больной связывает появление шума (акустическая, черепно-мозговая или хлыстовая травма, потеря слуха, приступ головокружения, снижение слуха); характер шума: постоянный или прерывистый, пароксизмальный, пульсирующий (синхронно с сердцебиением), флюктуирующий; односторонний, двусторонний (симметричный или асимметричный), шум внутри головы; характеристики шума: низко- или высокотональный.
Второй группе больных, обнаруживающих присутствие «красных флагов» [2], необходимо безотлагательное обследование и лечение. Это больные с остро возникшим пульсирующим шумом, в том числе после черепно-мозговой травмы; с шумом, возникшим одновременно с острой потерей слуха; с нестерпимым шумом, сопровождающимся депрессией.
Клинические симптомы ККС обусловлены гемодинамическими нарушениями. Артериальная кровь через образовавшееся соустье устремляется против тока крови в кавернозный синус и впадающие в него вены, вызывая нарастающую недостаточность кровоснабжения мозга и венозный застой в орбите. При этом кавернозный синус растягивается, сдавливая проходящие через него черепные нервы. ККС проявляется типичной триадой симптомов: экзофтальм, инъекция сосудов конъюнктивы и шум в голове, синхронный с пульсом и уменьшающийся при пережатии ипсилатеральной сонной артерии [24, 25]. Эта триада может быть дополнена головной болью, экзофтальмом с видимой или пальпаторно определяемой пульсацией глазного яблока, хемозом, диплопией, офтальмоплегией, повышенным внутриглазным давлением и снижением зрения [26]. При аускультации в области орбиты выслушивается пульсирующий шум, синхронный с пульсом. Изредка каротидно-кавернозное соустье не сопровождается пульсирующим экзофтальмом, иногда отсутствует сосудистый шум.
Естественные варианты строения венозной системы черепа влияют на клинические проявления ККС: у больных с широким верхним или нижним каменистым синусом может происходить сброс артериальной крови во внутреннюю яремную вену, что проявляется уменьшением выраженности или отсутствием глазных симптомов (англ.: «white eye shunt»). При снижении функциональных возможностей каменистых синусов сброс крови происходит в вены коры головного мозга, полости носа и глазного яблока, что создает риск развития отека мозга, цереброваскулярных кровоизлияний и профузного, угрожающего жизни носового кровотечения [5, 27].
В диагностике ККС большое значение имеют современные методы визуализации, выявляющие расширение кавернозного синуса, застой в венах глазницы, мягкой мозговой оболочки и коры головного мозга. Золотым стандартом для диагностики ККС является цифровая субтракционная ангиография [28]. МРТ позволяет обнаружить отек тканей орбиты и головного мозга, а также аномальный кровоток в кавернозном синусе [29], а допплерография — пульсирующий или обратный ток крови в верхней глазничной артерии.
Острая односторонняя потеря слуха по нейросенсорному типу сопровождается появлением тиннитуса, а в ряде случаев головокружением. Как правило, это проявление инфаркта лабиринта. Перспектива восстановления слуха у этой группы больных зависит от того, как быстро начато лечение.
Больные с нестерпимым ушным шумом в сочетании с депрессией также требуют немедленных лечебных мероприятий ввиду высокой угрозы суицидальных попыток.
Субъективный ушной шум, как правило, сочетается с тугоухостью (кондуктивная, звуковоспринимающая, или смешанная). В зависимости от формы тугоухости и степени ее выраженности предложено большое количество способов коррекции нарушенного слухового восприятия и сопутствующего ушного шума: фармакотерапия, иглорефлексотерапия, гирудотерапия, психотерапия, физиотерапия, звуко- и музыкотерапия, слухопротезирование (традиционными, частично имплантируемыми слуховыми аппаратами и кохлеарная имплантация), неинвазивная нейромодуляция структур ствола мозга и другие [30], однако все они могут в лучшем случае снизить интенсивность ушного шума, но не избавить больного от этого тягостного симптома.
Результаты современных исследований показывают, что при ушном шуме, независимо от его изначальной причины, слуховая система вовлекается в процессы, которые протекают в центральных ее отделах, а не сопровождаются только морфологическими изменениями в улитке, как считалось ранее [31]. В качестве основной причины ушного шума рассматривается возросшая спонтанная активность нейронов в слуховой коре головного мозга и патологическая гиперсинхронизация нейрональной активности в слуховой системе, либо сочетание обоих факторов [32].
На основе теоретических представлений, согласно которым субъективный ушной шум является следствием морфофункциональных нарушений в слуховой системе, новый импульс получили исследования по лечению ушного шума в направлении оптимизации работы нейронных сетей и уменьшении сенсорной гиперактивности, т. е. с учетом эффектов реализации механизмов нейропластичности [33]. Такими свойствами обладают лекарственные препараты, оказывающие метаболический и нейропротективный эффект на ЦНС. Одним из таких препаратов является EGb 761 (мемоплант).
EGb 761 (мемоплант) является стандартизованным экстрактом листьев гингко билоба, имеющим строго определенный, стабильный и точный химический состав. Основными фармакологическими свойствами данного препарата являются увеличение тканевого кровотока (как мозгового, так и периферического), снижение вязкости крови, восполнение дефицита некоторых нейротрансмиттеров и ростовых факторов, элиминация свободных радикалов [34].
В литературе имеется большое количество клинических исследований, в том числе рандомизированных, выполненных двойным слепым методом, плацебо-контролируемых, подтвердивших эффективность EGb 761 при широком спектре заболеваний нервной системы: умеренных когнитивных расстройствах [35, 36], астеническом симптомокомплексе [37], лечении хронических сосудистых заболеваний мозга [38] и вертебрально-базилярной недостаточности [39].
Полученные данные о влиянии EGb 761 на структурно-функциональное состояние нервной системы в виде стимуляции процессов нейропластичности послужили теоретической базой для изучения возможности его применения для лечения хронического субъективного ушного шума. В рандомизированном контролируемом двойном слепом исследовании C. Morgenstern и E. Biermann [46] показали эффективность применения препарата EGb 761 в дозе 80 мг 2 раза в сутки. Первые достоверные различия в уровне ушного шума между опытной и контрольной группами были отмечены по истечении 8 нед лечения и достигли максимума через 12 нед от начала приема препарата. Таким образом, в данном исследовании был продемонстрирован дозозависимый эффект EGb 761.
Проблеме дозозависимого эффекта EGb 761 был посвящен метаанализ, представленный в Кокрэйновской базе данных, в который вошли работы, опубликованные до 2006 г. [47]. Оказалось, что у больных, получавших препарат на протяжении не менее 24 нед (не менее чем 240 мг в сутки), имел место более значительный положительный эффект по сравнению с больными, получавшими плацебо, при том что меньшие дозы оказывали достоверно меньший эффект, что подтвердило предположение о дозозависимом действии препарата. Отмечено, что улучшение когнитивных функций регистрировалось уже на 12-й неделе лечения, а при продолжении лечения до 24-й недели дополнительный прирост эффективности отсутствовал. Эти данные подтверждены в Кокрэйновском обзоре 2015 г. [48].
Немаловажным является влияние EGb 761 на эмоциональные и поведенческие нарушения: отмечено достоверное снижение таких проявлений, как апатия, раздражительность, дисфория, диссомния, депрессия при приеме препарата в дозе 240 мг в сутки [49—51], что чрезвычайно важно для больных, страдающих ушным шумом. Влияние EGb 761 на эмоциональные и поведенческие нарушения может быть связано с его воздействием на серотониновые и глюкокортикоидные рецепторы гиппокампа [52].
Таким образом, ушной шум — симптом, который может сигнализировать о наличии серьезных заболеваний, угрожающих жизни больного. Такие больные требуют тщательного обследования и лечения, которое способно улучшить качество их жизни.
Изучение ушного шума - учения о шуме
Несмотря на то, что многие заболевания ассоциируют с ушным шумом, точные патофизиологические механизмы тиннитуса неизвестны. Считается, что ушной шум происходит от нарушения, повреждения, или альтерации внутренних волосковых клеток и/или периферических или центральных нервных проводящих путей слухового анализатора.
Патофизиологических механизмов и путей, ведущих к такому нарушению или альтерации, несметное количество, они сложны и во многих случаях не ясны. Даже в случаях с вполне определенной дисфункцией внутреннего уха (например, потеря слуха) существует большое число предполагаемых механизмов, но ни один из них окончательно не доказан.
Изучение ушного шума у людей является крайне трудной задачей. Общей целью является идентификация различий в кохлеарной и мозговой функциях между пациентами, страдающими от тиннитуса, и здоровыми людьми.
Данные методов исследования, как позитронно-эмиссионная томография (ПЭТ), функциональная магнитно-резонансная томография (фМРТ), отоакустические эмиссии и слуховые вызванные потенциалы могут значительно варьировать в зависимости от пола, возраста, степени потери слуха и дают лишь ограниченное количество полезной информации.
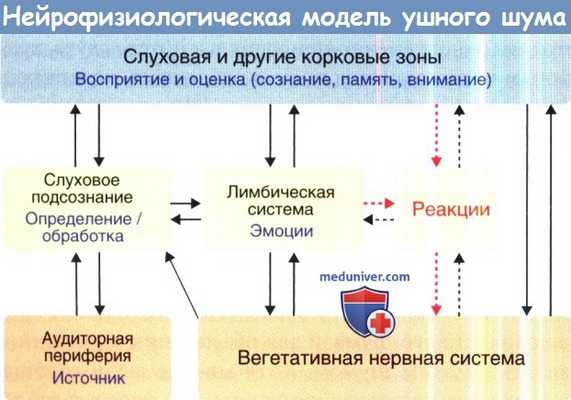
Нейрофизиологическая модель ушного шума. Блок-схема показывает структуры и взаимосвязи, вовлекаемые в клинически значимый тиннитус.
Сигнал ушного шума, обычно вырабатываемый на периферии слуховой системы выявляется и обрабатывается подсознанием слуховой системы, и в итоге воспринимается слуховой корой.
Если классифицировать тиннитус как важный отрицательный стимул, возникает самоусиливающаяся замкнутая цепь, действующая по принципам условных рефлексов.
Обратите внимание на наличие двух цепей: высокой, включающей сознание, и низкой, подсознательной.
За последние 20 лет был проведен ряд исследований на животных, которые в значительной степени улучшили наше понимание нейропатофизиологии ушного шума. В 1988 году Jastreboff и соавт. описали модель тиннитуса на крысе, используя методику условного подавления. Животные были научены ассоциировать тишину с шоком, который впоследствии вызывал страх (тренировка условно-рефлекторного подавления по Павлову). Jastreboff ограничивал животным питье, чтобы мотивировать их лакать из поилки.
Страх вызывал замедление скорости лакания, что использовалось для оценки степени выраженности страха. Когда ушной шум вызывался у животных, наученных бояться тишины, они не так сильно пугались прекращения внешнего звука, так как они воспринимали не тишину, а ушной шум. В результате, подавление питьевого поведения было слабее и угасание рефлекторной боязни тишины наступало быстрее.
С другой стороны, когда животных учили бояться ушного шума, а не тишины (вызывая ушной шум до начала тренировки условно-рефлекторного подавления), то подавление было сильнее, а затухание условно-рефлекторного страха происходило медленнее.
Другие модели, предложенные после работ Jastreboff, также использовали условно-рефлекторные ответы для отражения ушного шума, например, модели с избеганием прыжков через перекладину, условно-рефлекторным вознаграждением, условно-рефлекторным избеганием полидипсии, условно-рефлекторным двойственным выбором и рефлексами определения интервалов.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
История изучения шума в ушах (тиннитуса) и его распространенность
Шум в ушах (тиннитус), «звон в ушах» является одной из наиболее частых проблем в оториноларингологической или аудиологической практике. К счастью, чаще всего, он не причиняет беспокойства или значительного дискомфорта, но для некоторых людей он может стать изнуряющей проблемой.
Несмотря на многолетнюю историю изучения тиннитуса и быстрый рост знаний о слуховой системе, ушной шум остается загадкой. Относительно недавние подвижки в определении того, что ушной шум является фантомным слуховым восприятием и значения различных структур и систем в головном мозге, привели к значимому прогрессу в понимании и лечении тиннитуса.
И, наконец, последнее, но не менее важное замечание, — разработка адекватных моделей шума на животных привела к расширению исследований этого сложного феномена от чисто клинических до лабораторных. За последние 30 лет было предложено большое количество вариантов лечения, при этом эффективность лечения за эти годы значительно выросла.
а) История изучения шума в ушах. Слово «тиннитус» происходит от латинского и означает «звон, бряцание». Тиннитус — это ощущение шумов в ухе (ушах), которые могут описываться как звон, свист, дуновение, гул, шипение и т.д.
Попытки лечения ушного шума начались много тысяч лет тому назад. Для лечения «заколдованного уха» древние египтяне назначали «масло, ладан, древесный сок, травы и землю» через наружный слуховой проход. Позднее Гиппократ и Аристотель предложили идею маскировки для уменьшения восприятия ушного шума. В Средние века жители Уэльса клали ломти теплого хлеба на каждое ухо, считая, что выделение пота и «Божья помощь» вылечат шум.
В эпоху Ренессанса впервые было предложено хирургическое лечение. Для освобождения воздуха, который, как считалось, был заперт внутри уха и вызывал шум, выполнялась трепанация сосцевидного отростка. Jean Marie Gaspard из Франции пользовался заслуженным уважением за вклад в развитие лечения ушного шума в XXI веке. Будучи также известен за свою работу с глухонемыми, он впервые описал так называемый объективный и субъективный ушной шум.
б) Эпидемиология шума в ушах. Встречаемость ушного шума высока и составляет 30% среди взрослого населения, около 8% из которых жалуются на беспокоящий их шум. Тяжесть состояния может варьировать от незначительной до инвалидизирующей. Пациенты с ушным шумом порой могут испытывать выраженную тревогу и даже пытаться покончить жизнь самоубийством. Однако систематические исследования показывают, что частота самоубийств среди страдающих ушным шумом больных такая же, как и в популяции в целом.
Поисковый запрос «тиннитус» в интернете (Google) выявляет более 4300000 сайтов, включающих несметное множество посвященных самолечению страниц, информационных блогов и некоммерческих организаций, занимающихся «излечением» ушного шума.
Ушной шум представляет собой сложную клиническую проблему, так как он может быть результатом любого количества медицинских причин, а во многих случаях характерная причина не выявляется. Предлагаются различные подходы к классификации ушного шума.
Нейронная пластичность в теории ушного шума
Нейронная пластичность важна и для понимания происхождения ушного шума, и для объяснения страданий, доставляемых этим шумом. Хотя многие люди сообщают о том, что испытывали ушной шум когда-либо в своей жизни, лишь у немногих этот шум вызывал беспокойство, вынуждающее прибегнуть к медицинской помощи или вмешательству. Ряд исследований показал, что тяжелый шум, который доставляет страдания, связан с изменениями в работе ядер восходящих слуховых путей или с перенаправлением информации в области центральной нервной системы (ЦНС), которые в норме не получают приток слуховой информации.
Moller описал неклассические слуховые проводящие пути и их роль в перекрестных изменениях между слуховой и соматосенсорной системами.
Неклассические слуховые проводящие пути, также известные как экстралемнисковые пути, поднимаются параллельно классическим путям. Классические проводящие пути включают центральное ядро медиального коленчатого тела и проекции к слуховой коре. Неклассические слуховые проводящие пути начинаются от ДУЯ и включают части последовательных ядер более высокого порядка. Особенный интерес представляет связь между таламусом (через экстралемнисковую часть медиального коленчатого тела) и лимбической системой (через латеральные ядра миндалины).
Неклассические проводящие пути также получают сигналы от органов, служащих другим видам чувствительности, например, от соматосенсорной и зрительной систем.
Вовлечение лимбической и автономной нервных систем может вызвать частые пробуждения, тревогу, панику и ощущение шума, а также усилить восприятие ушного шума, что помогает объяснить, как воспринимаемая громкость шума может быть связана со стрессом, тревожностью и эмоциональным статусом.
Примечательно, что есть прямая связь между миндалинами и нижними бугорками четверохолмия, позволяющая лимбической системе осуществлять контроль над обработкой информации внутри слуховой системы. Взаимная связь между слуховой, лимбической и вегетативной нервными системами обеспечивает основу для формирования ряда условных рефлексов с ушным шумом в качестве стимула и гиперактивацией лимбической и симпатической нервной системы в ответ, что в свою очередь приводит к последовательности эмоциональных и психологических реакций.
Нейронная пластичность необходима как для создания новых функциональных связей, которые отвечают за реакции, провоцируемые ушным шумом, так и для их угасания (путем тренировки мозга). Нейронная пластичность может заключаться в изменениях синаптической эффективности, создании или элиминации синапсов, элиминации или создании новых связей, а также в изменении процессов синтеза белка в нервных клетках.
Эксперименты на животных показали, что депривация звуковых сигналов, вызванная потерей слуха, и воздействие громких звуков могут вызвать гиперактивность ядер проводящих путей слухового анализатора. Раскрытие неактивных синапсов может привести к перенаправлению информации, что, как считается, может вызвать не только ушной шум, но и такие субъективные мучительные симптомы как гиперакузис и аффективные расстройства.
Кафедра оториноларингологии лечебного факультета РНИМУ Минздрава РФ, Москва
ГБУЗ "Московский научно-практический центр оториноларингологии им. Л.И. Свержевского", Москва
Научно-исследовательский клинический институт оториноларингологии им. Л.И. Свержевского» Департамента здравоохранения Москвы, Россия, 117152
Субъективный ушной шум: современные тенденции и перспективы
Журнал: Вестник оториноларингологии. 2019;84(6): 54‑60
Субъективным ушным шумом называют слуховые ощущения, возникающие у человека при отсутствии внешнего источника звука. Проводится большое количество исследований, посвященных этой проблеме. Представлен обзор современных исследований о механизмах генерации, этиологии и патогенезе субъективного ушного шума. Представлены классификации для практического ведения пациентов. Дан обзор медикаментозных и физических методов терапии и реабилитации пациентов, страдающих тиннитусом. В обзор включены наиболее клинически достоверные и распространенные методы лечения и реабилитации.
С проблемой субъективного ушного шума (СУШ) в ежедневной практике сталкиваются врачи различных специальностей в силу полиэтиологичности этого патологического состояния [1]. В англоязычных источниках СУШ носит название tinnitus (тиннитус) от латинского слова tinnīre, которое означает «позвякивать или звенеть как колокольчик». Под СУШ понимают слуховые ощущения, возникающие у человека при отсутствии внешнего источника звука [2]. Согласно теории Р. Jastreboff [3], специалиста, создавшего и опубликовавшего стройную теорию патфизиологии и терапии СУШ, тиннитус является «слуховым ощущением, возникающим исключительно в результате активности нервной системы и не связанным с механическими и колебательными процессами в улитке».
По данным различных исследований, распространенность СУШ составляет от 5,1 до 42,7% среди всей популяции [4—8]. Среди пациентов с СУШ 6—20% испытывают так называемый назойливый ушной шум [8]. Имеется прямая корреляция между присутствием шума в ушах и возрастом пациентов, при этом пик распространенности тиннитуса приходится на возраст от 65 до 84 лет [7, 8]. Также рядом авторов прослеживается прямая зависимость СУШ с нарушением слуха [7], воздействием громких звуков в анамнезе пациентов, наличием повышенного артериального давления, генерализованного тревожного расстройства [5, 9]. Исследования показывают, что депрессивное расстройство имеет прямую корреляцию с тяжестью тиннитуса, в то время как снижение слуха — с его распространенностью в популяции [10].
В силу разнообразия этиологии, а возможно, и патофизиологии, диагноз СУШ требует многоступенчатого диагностического поиска и иногда становится диагнозом исключения. Одной из причин является факт, что анатомия слуховой системы и особенно звуковоспринимающий отдел слухового анализатора являются сложной структурой, имеющей, как показывает ряд исследований, связи с двигательными и чувствительными нейрональными образованиями тройничного, лицевого и глазодвигательного нервов. Это обеспечивает непроизвольные защитные двигательные мышечные реакции на внезапные слуховые раздражения. В то же время реакция на звук может быть модулирована другим сенсорным сигналом [11—13]. Еще одной особенностью слухового пути является факт, что волокна нейронов дорсального и медиального таламуса проходят во вторичные слуховые поля и ассоциативные кортикальные зоны, минуя первичные сенсорные кортикальные слои. Так, эти нейроны создают прямые (подкорковые) связи с другими частями центральной нервной системы (ЦНС), в том числе со структурами лимбической системы, что может приводить к модификации функции нейрональной цепи слухового анализатора.
Нормальная работа слухового анализатора основана на балансе процессов возбуждения и торможения, которые протекают одновременно в ответ на звуковой стимул. Нарушение процессов торможения в нейронных цепях приводит к амплификации и дополнительному возбуждению клеток. Сходство патофизиологических процессов с участием ЦНС позволяет проводить аналогию между хронической болью и хроническим субъективным шумом [14]. P. Jastreboff [3] предположил, что основной причиной СУШ является ненормальное функционирование нейронной цепи в головном мозге, возможно, в ответ на патологию уха.
В настоящее время обсуждаются различные механизмы генерации СУШ. Одни связаны с генерацией возбуждения в слуховом нерве, что интерпретируется на уровне нервной системы как звук. Другие связаны со слуховой депривацией, вызванной патологией на уровне волосковых клеток улитки или слухового нерва, что приводит к активации нейропластичности и последующей гиперактивности нервных структур на разных уровнях и возникновению шума [14, 15]. Повреждение на уровне слухового нерва может не только запустить процессы нейропластичности, но и сопровождаться нарушением передачи возбуждения по части нервных волокон в виде снижения когерентности, что далее приводит к отсутствию возбуждения целевого нейрона, или, наоборот, перевозбуждению клетки с увеличением продолжительности постсинаптического потенциала действия [16—19]. Такая «взрывная» нервная активность может вызвать возбуждение клеток, которые ранее были не активны, и явиться причиной шума, не вызывая порой изменения слуха [11]. Увеличение спонтанной активности нейронов в слуховой коре головного мозга и патологическая гиперсинхронизация нейрональной активности в слуховой системе — один из патофизиологических механизмов СУШ [20]. Для слухового анализатора также характерен процесс латерального ингибирования, особенно выраженного в нижних буграх четверохолмия. Избирательное повреждение сенсорных клеток, например, акустическая травма, снижает торможение в нейронах третьего порядка восходящих слуховых путей [21].
Также доказана роль эфаптической нервной передачи в патогенезе ряда форм шума. Это вариант нервной передачи посредством эфапса (электрического щелевого контакта), которая происходит как на уровне волокон слухового нерва, так и между нейронами центрального отдела слухового анализатора [22]. Предполагается, что данная форма передачи прежде всего играет роль в патогенезе СУШ, который возникает в сочетании с травматическим повреждением головного мозга, таким как закрытая черепно-мозговая травма.
Таким образом, особенности функционирования нейрональных связей слухового пути, активация нейропластичности, нарушение баланса процессов возбуждения и торможения, перенаправление информации в другие отделы ЦНС (лимбическая система, вторичная слуховая кора), которые обычно активируются звуковым стимулом, могут являться причиной СУШ. Наличие соматосенсорных связей слухового пути на уровне ствола мозга и в подкорковых ядрах может объяснить наличие тиннитуса при дисфункции височно-нижнечелюстного сустава, миофасциальном синдроме шейного уровня, хлыстовой травме, и модуляции его движениями тела [23—25].
Современные исследования, основанные на методах нейровизуализации, подтверждают наличие структурных изменений при тугоухости и СУШ в центральных отделах слухового анализатора. При этом изменения затрагивают как серое, так и белое вещество головного мозга [26—30]. Возрастное изменение слуха сопряжено с уменьшением объема извилины Гешля, planum temporale и верхней лобной извилины, при этом межполушарная асимметрия с преобладанием левого полушария сохраняется даже после структурной реорганизации головного мозга, связанной с тугоухостью [29, 30]. Было отмечено увеличение объема серого вещества в левой первичной слуховой коре у пациентов с шумом в ушах по сравнению с пациентами, страдающими нейросенсорной тугоухостью (НСТ), и людьми с нормальным слухом [27, 30]. В то же время функциональные методы нейровизуализации состояния структур мозга указывают на различия в активности структур проводящего пути слухового анализатора у пациентов при наличии и отсутствии СУШ [31].
Классификация. В связи с многообразием причин появления СУШ и разных вариантах его проявления было предложено большое количество его классификаций:
1. Односторонний и двусторонний.
2. Постоянный и периодический.
3. Пульсирующий и непульсирующий.
4. Острый (продолжительностью до 6 мес) и хронический (продолжительностью более 6 мес).
5. Высокочастотный и низкочастотный.
6. Интенсивный или слабовыраженный.
7. Навязчивый и ненавязчивый.
8. По классификации, предложенной А.П. Велицким [32], выделяют три степени шума.
При первой степени пациент не жалуется активно на шум, отмечая его наличие лишь при расспросе, при второй степени пациент жалуется на наличие шума в ушах, но считает его второстепенной проблемой, при третьей степени шум — ведущая жалоба пациента.
9. Идиопатический (первичный СУШ) и вызванный известным патологическим фактором (вторичный СУШ).
Последняя классификация, разделяющая шум в ушах на первичный и вторичный, широко применяется в клинике в силу своей практической направленности в тактике ведения пациента, страдающего СУШ [33].
Первичный тиннитус является идиопатическим или связан только с НСТ, а другие причины шума в ушах исключены.
Вторичный тиннитус связан с определенной причиной (отличной от НСТ) или идентифицируемым органическим состоянием. К таким причинам относятся как заболевания слуховой системы: серная пробка, дисфункция слуховой трубы, отит любой локализации, отосклероз, болезнь Меньера, нейроваскулярный конфликт и др.; так и патология неаудиторной системы: сосудистые аномалии, внутричерепная гипертензия и т. д. В данном случае организация медицинской помощи направлена на выявление и лечение конкретной патологии [33].
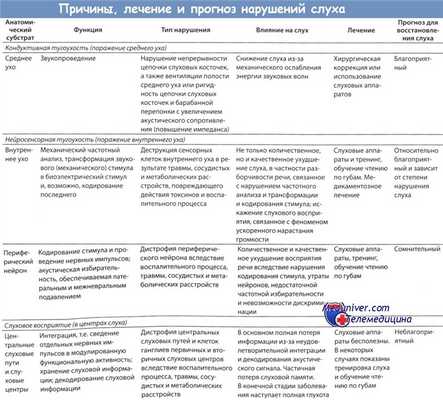
Диагностика. Прежде всего у пациента с СУШ исключают угрожающие жизни причины его возникновения, например невриному VIII пары черепных нервов [34]. Диагностический поиск при СУШ направлен на выявление причины его возникновения. При этом идиопатический тиннитус становится диагнозом исключения. Первым исследованием после сбора анамнеза и осмотра, обязательно включающего отоскопию, является комплексное аудиологическое исследование, которое может состоять из нескольких этапов и включать последовательно как рутинные субъективные методы диагностики, так при необходимости и современные объективные методы тестирования слухового анализатора. Аудиологический блок включает тональную пороговую, надпороговую, речевую аудиометрии; тимпанометрию, акустическую рефлексометрию. В ряде случаев есть необходимость в электрокохлеографии, регистрации отоакустической эмиссии, слуховых вызванных потенциалов. Отсутствие органической патологии при СУШ требует оценки эмоциональной сферы, а порой и психического состояния пациента. Необходимо обратить внимание на патологию височно-нижнечелюстного сустава, шейных, жевательных мышц и мышц плечевого пояса как одну из причин СУШ [24]. Методы визуализации необходимы при асимметричном снижении слуха по нейросенсорному типу и локализованном ушном шуме для исключения новообразований мостомозжечкового угла и внутреннего слухового прохода. По данным некоторых авторов, МРТ без контрастного усиления и Т2-взвешенное изображение являются наиболее экономически эффективным начальным исследованием у пациентов с асимметричным снижением слуха по нейросенсорному типу, при этом у пациентов, которым противопоказано проведение МРТ, приемлемой альтернативой является регистрация слуховых вызванных потенциалов или компьютерная томография височной кости и головного мозга [35].
При анализе влияния СУШ на повседневное состояние пациента необходимо отметить развитие эмоциональных расстройств, депрессии и нарушения сна [36]. По значимости пациенты в первую очередь отмечали влияние СУШ на слух (39%), сон (20%), концентрацию и внимание (20%) [9, 37, 38]. В связи с этим нельзя не учитывать выраженность аффективных изменений при СУШ. Эта оценка производится в формате визуальной аналоговой шкалы (ВАШ) и различных опросников. К ним относятся:
— Tinnitus Handicap Inventory (С. Newman и соавт., 1996) [39];
— Tinnitus Questionnaire and Tinnitus Effects Questionnaire (R. Hallam и соавт., 1988) [40];
— Tinnitus Handicap Questionnaire (F. Kuk и соавт., 1990) [41];
— Tinnitus Reaction Questionnaire (P. Wilson и соавт, 1991) [42];
— Tinnitus Functional Index (M. Meikle и соавт., 2012) [43];
— Tinnitus Severity Index (TSI) [44].
При всем многообразии опросников требуется многоступенчатый подход к анализу результатов их данных, кроме того, большинство из них не на русском языке или не валидированы к нему.
Лечение. В случае выявления объективной причины СУШ лечебные мероприятия направлены прежде всего на ее устранение. При отсутствии этиологического фактора и дестабилизирующем тиннитусе на первое место выступает необходимость устранить клинические проявления, облегчить состояние пациента и реабилитировать его.
В отечественных рекомендациях терапии СУШ от 2016 г. представлен перечень лекарственных средств, позволяющих корректировать когнитивную и смежные со слухом функции [57].
Физиотерапия. Для лечения НСТ, сопровождающейся СУШ, ряд ученых изучали и обосновали применение различных физиотерапевтических методов: фото- и фоноэлектрофорез, воздействие флюктуирующими токами, гипербарическую оксигенацию, акупунктуру, лазертерапию [58—61].
Магнито- и электростимуляция и БОС-терапия. Существуют экспериментальные методы терапии, такие как разные виды электростимуляции: чрескожная электростимуляция уха, транскраниальная электростимуляция переменным током, чрескожная стимуляция блуждающего нерва, электростимуляция преддверно-улиткового нерва и различные варианты имплантируемых стимуляторов слуховой коры [62]. Однако для их применения в настоящее время нет четких критериев, позволяющих оценить возможный эффект [63]. Методы саморегуляции психических и физиологических процессов с подключением функционального биоуправления, или БОС-терапия, требуют активной мотивации и участия пациента и широко применяются при лечении тревожных расстройств и психических состояний, сопровождающих СУШ [64—66]. Для модуляции процессов нейропластичности предлагается использовать транскраниальную магнитную стимуляцию, однако современные протоколы широко варьируют [67, 68].
Консультирование. Одно из ключевых мест в лечении тиннитуса и вызванного им стресса и улучшении качества жизни занимает квалифицированное, своевременное и достаточное информирование пациента о причинах, механизмах возникновения субъективного шума и тактике адаптации к нему [1, 2, 69].
Когнитивно-поведенческая терапия. Когнитивно-поведенческая терапия изначально была разработана для лечения депрессии и тревоги, но было показано, что она также является эффективной в снижении стресса, связанного с тиннитусом [2]. С учетом высокой распространенности тревожных и депрессивных расстройств положительный эффект от когнитивно-поведенческой терапии может быть связан в большей степени с эмоциональными изменениями, при этом эффект терапии сохраняется от 6 мес и более 1 года после курса лечения [48, 70, 71].
Звукотерапия. Звуковая терапия представляет собой предоставление разных типов звуков, направленных на слуховую адаптацию пациентов с тиннитусом и его габитуацию. Несомненным достоинством метода является возможность для пациента применять его самостоятельно, используя различные звуковые устройства, включая мобильные плееры, смартфоны и электроакустические приборы коррекции слуха. Важно отметить необходимость коррекции сниженной слуховой функции при ее наличии у пациента с СУШ [2, 7, 72, 73]. При тяжелой потере слуха возможно проведение кохлеарной имплантации, после которой пациенты также отмечают уменьшение ушного шума [74].
В качестве звуковой терапии используются разные акустические программы, отличающиеся типом, частотным спектром, интенсивностью и длительностью предъявления, целью которых является обогащение звуковой среды и/или маскировка СУШ [75—78]. Для достижения асинхронной активации нейронной сети используется акустическая последовательность из тональных импульсов, совпадающих с частотой шума в ушах, что может способствовать уменьшению интенсивности тиннитуса [79, 80]. В последние годы проводится ряд исследований по предъявлению различных стратегий обработки стимула и их эффективности в реабилитации СУШ [81—83]. С учетом возможного эффекта необходимы рандомизация и четкие критерии оценки эффективности звуковой терапии, чтобы окончательно определить включение ее в рекомендации по терапии СУШ [83].
В заключение необходимо отметить, что в основе различных стратегий реабилитации пациентов, страдающих СУШ, лежит разработанная P. Jastreboff терапия переучивания при тиннитусе (Tinnitus retraining therapy — TRT) — модификация терапии привыкания, включающая 2 основных компонента: маскировка шума на уровне, совпадающем по интенсивности с СУШ, или немного ниже его, и необходимое консультирование и обучение пациента [84]. Основной целью терапии являются габитуация реакции лимбической и вегетативной нервной системы, связанной с тиннитусом, что уменьшает раздражение, беспокойство и другие негативные эмоции, а также габитуация восприятия, что сопровождается блокированием нейронной активности, связанной с генерацией шума до момента прохождения сигнала в зоны, где происходит осознание звука. Многолетний опыт применения TRT показал значительные результаты в лечении назойливого шума, при том, что за годы применения возросла ее эффективность, которая проявляется в виде сокращения сроков достижения результатов, а также уменьшается длительность курса TRT, что, вероятно, связано с усовершенствованием протокола терапии [84—86]. Модификацией протокола TRT является «нейромоническая» терапия тиннитуса (NTT), заключающаяся в предоставлении специально обработанного музыкального стимула в комбинации с шумом, который убирается на втором этапе габитуации [78].
Таким образом, в связи с многообразием причин, звеньев патогенеза и методов терапии СУШ необходимо выработать алгоритм диагностики и выбора метода лечения, а иногда и комплекса лечебных мероприятий, являющегося наиболее эффективным в данном конкретном клиническом случае.
Авторы заявляют об отсутствии конфликта интересов.
The authors declare no conflicts of interest.
Сведения об авторах
Читайте также:
- Митохондрии. Строение и функции митохондрий клетки.
- Рентгенологические изменения при плече-лопаточном периартрите и его эпидемиология. Артрит плечевого сустава
- Затяжные роды. Ведение затяжных родов.
- Нарушения способности к обучению
- Показания для трахеобронхоскопии (бронхоскопии) и инструменты для нее
