Какой доступ при лапароскопической холецистэктомии? Методика
Добавил пользователь Алексей Ф. Обновлено: 28.01.2026
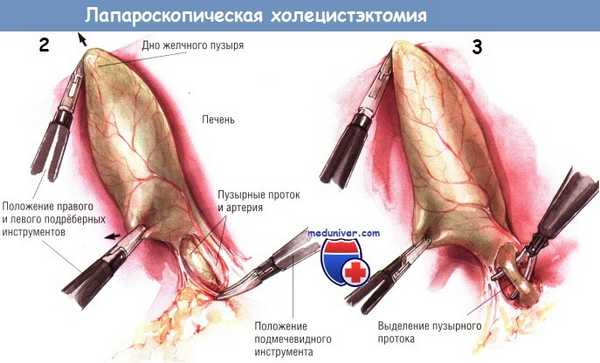
При минимальном воспалении желчного пузыря лучше использовать зажимы без зубчиков, поскольку они менее склонны перфорировать истончённую стенку этого органа. Однако при воспалении, приводящем к утолщению стенки желчного пузыря, для её захвата и ретракции удобнее зубчатые зажимы. Самый латеральный зажим обычно применяют для захватывания дна желчного пузыря. У некоторых больных возникают трудности при осмотре желчного пузыря.
В этих случаях через троакар под мечевидным отростком проводят диссектор, которым можно приподнять край печени и создать экспозицию дна желчного пузыря. После надёжного захватывания дна желчного пузыря его приподнимают кверху, в сторону правого плеча.
У многих больных встречают плащевидные спайки между сальником, двенадцатиперстной кишкой и поперечной ободочной кишкой, прикрепляющиеся к нижней границе желчного пузыря. Эти спайки отодвигают вниз тупым путём, используя либо диссектор, либо крючок диатермокоагулятора, либо ножницы. После обнажения всей брюшинной поверхности желчного пузыря второй зажим накладывают на тело желчного пузыря около шейки. Ретракцию этим инструментом направляют латерально, по направлению к брюшной стенке.
Такой манёвр обеспечивает экспозицию пузырного протока и позволяет оттянуть его от общего желчного протока. Однако следует избегать форсированных манипуляций, чтобы не порвать желчный пузырь и предупредить попадание желчи и конкрементов в брюшную полость. Если же разрыв возникнет, его можно закрыть зажимом либо клипсой, либо швом, завязываемым лапароскопическими инструментами.
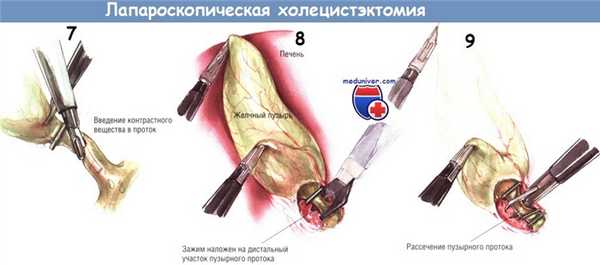
Плёнчатые спайки над пузырным протоком лучше всего устранять тупым путём при помощи диссектора с небольшой кривизной, введённого через троакар под мечевидным отростком. Обычно эти спайки бывают бессосудистыми. Если кровотечение всё же возникнет, его можно остановить диатермокоагулятором, подключённым к зажиму. Диссекцию начинают около желчного пузыря и постепенно продвигаются к месту слияния пузырного и общего желчного протоков. Продолжают циркулярную препаровку пузырного протока, пока он не обнажится полностью.
Бранши диссектора раскрывают как параллельно, так и перпендикулярно пузырному протоку, очищая необходимое пространство. Обычно это удаётся сделать, вводя и выводя диссектор из этого пространства несколько раз для того, чтобы в последующем не возникли трудности при манипуляциях клипатором.
Показания к холангиографии во время лапароскопической холецистэктомии — те же, что и при открытой холецистэктомии. Некоторые хирурги считают, что рутинная холангиография необходима при выполнении лапароскопической холецистэктомии. Такое мнение возникло в связи с увеличением количества ранений желчных путей во время этих операций. Однако, по мнению авторов, показания к холангиографии во время лапароскопической холецистэктомии не отличаются от таковых при открытой операции и возникают при подозрении на холедохолитиаз или неясности анатомии протоков.
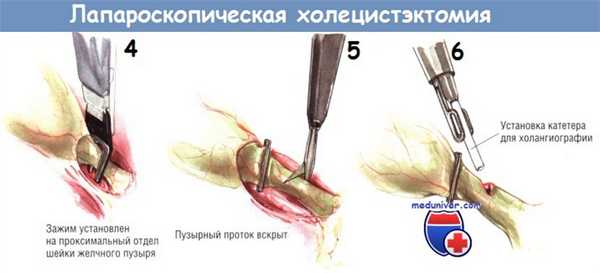
Чтобы выполнить интраоперационную холангиографию во время лапароскопической холецистэктомии, шейку желчного пузыря клипируют одиночной скобкой в области её перехода в пузырный проток. Эту клипсу накладывают для предупреждения подтекания желчи из пузыря при рассечении пузырного протока.
После наложения клипсы через троакар под мечевидным отростком проводят небольшие тонкие ножницы, ими делают маленькую насечку на передневерхней поверхности пузырного протока.
О попадании в просвет протока свидетельствует вытекание небольшого количества желчи из образовавшегося отверстия. В него вводят катетер для холангиографии, который в большинстве случаев легко удаётся провести по пузырному протоку до места его слияния с общим желчным протоком. После этого выполняют холангиографию. При лапароскопической холецистэктомии адекватное контрастирование возможно лишь под контролем флюороскопа, поскольку на одиночной рентгенограмме на тень желчных протоков могут наслаиваться тени от множества металлических инструментов. На хорошей холангиограмме должно быть видно не только заполнение дистальной части общего желчного протока и пассаж контраста в двенадцатиперстную кишку, но и тень проксимальных отделов желчного дерева.
Самая частая ошибка, приводящая к ранению общего желчного протока при лапароскопической холецистэктомии, — неверная идентификация общего желчного или общего печёночного протока как пузырного протока. В этом случае при холангиографии ошибочно наложенная клипса будет пережимать общий желчный или печёночный проток и потому контрастирования проксимальных отделов желчного дерева не произойдёт. Исходя из вышесказанного, можно считать, что отсутствие изображения проксимальных желчных путей при интраоперационной холангиографии может быть признаком их окклюзии клипсой.
Если при холангиографии видно неизменённое желчное дерево, холангиографический катетер извлекают. Дистальнее насечки на пузырном протоке накладывают две клипсы. Чтобы предупредить такое осложнение, как просачивание желчи из пузырного протока, очень важно правильно наложить клипсы. При наложении клипсы задняя бранша клипатора должна быть видна полностью, выступая из-за пузырного протока.
Только в этом случае можно быть уверенным, что клипса полностью пережмёт пузырный проток. Обе клипсы должны располагаться параллельно и никоим образом не зажимать друг друга, поскольку это может помешать герметичному закрытию пузырного протока.
После успешного наложения двух дистальных клипс пузырный проток пересекают крючковидными ножницами. Заднюю неподвижную браншу ножниц заводят за пузырный проток. После захватывания протока крючком его следует слегка приподнять над остальными структурами, чтобы предотвратить повреждение нижележащих тканей ножницами. После пересечения пузырного протока продолжают тупую препаровку, пока не становится видна пузырная артерия. Обычно она хорошо видна как отдельное образование, расположенное в нескольких миллиметрах от пузырного протока, идущее параллельно ему. В некоторых случаях пузырная артерия может разделяться на переднюю и заднюю ветви на различном расстоянии от стенки желчного пузыря. Следует быть осторожным и убедиться в том, что артерия идёт непосредственно к желчному пузырю.
Если не сделать этого, можно пересечь извилистую правую печёночную артерию. Препарировать пузырную артерию нужно осторожно, поскольку она может порваться, тогда возникнет трудно останавливаемое кровотечение. При таком осложнении недопустимо накладывать клипсы на кровоточащую область «вслепую», поскольку это может привести к повреждению желчных путей. Если кровоточащая артерия видна, наложение на неё зажима для её отведения от структур в воротах печени обычно позволяет установить клипсу поперёк сосуда и обеспечить гемостаз.
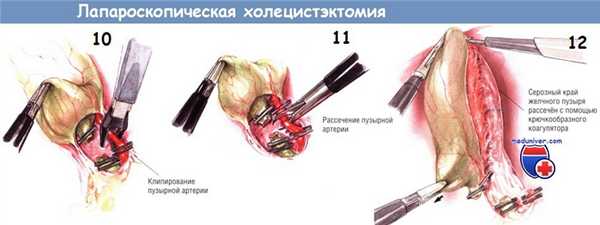
После двойного клипирования пузырной артерии ткани разделяют крючковидными ножницами. Необходима осторожность, чтобы не поранить нижележащие структуры браншами ножниц. Пузырный проток и пузырную артерию следует осмотреть вновь, а зону манипуляций — промыть, чтобы удостовериться в отсутствии источников кровотечения или подтекания желчи. В этот момент нужно проверить клипсы, поскольку позднее (после мобилизации желчного пузыря из его ложа) осмотр этих структур может быть затруднён.
При диссекции желчного пузыря из ложа используют два латеральных зажима, совместным действием которых обеспечивают сначала экспозицию верхней, а потом нижней переходных складок между серозным покровом желчного пузыря и капсулой печени. Зажим на дне пузыря оттягивает его медиально, в то время как зажим, расположенный около пузырного протока, тянет в латеральную сторону. Так открывается верхняя переходная складка серозной оболочки между желчным пузырём и печенью, по которой брюшину рассекают по направлению от шейки к дну. Диссекцию можно выполнять как крючком, так и шпателем диатермокоагулятора.
Прижигание крючком безопаснее, поскольку им можно оттягивать брюшину от стенки желчного пузыря, тем самым предупреждая сквозную её перфорацию и желчеистечение. Брюшинную складку по краю желчного пузыря рассекают вверх, насколько это возможно. Затем два латеральных зажима перемещают таким образом, чтобы дно пузыря оттягивалось больше в латеральную и верхнюю стороны, а зажим на пузырном протоке толкал инфундибулярный отдел медиально. Так обнажают нижнюю переходную складку между желчным пузырём и печенью, по ходу которой брюшину также рассекают как можно дальше.
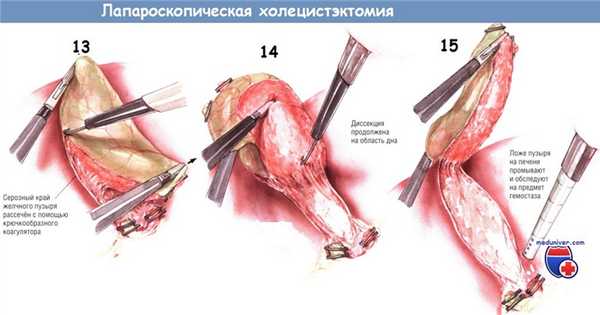
После рассечения брюшины по верхней и нижней сторонам желчного пузыря зажим с инфундибулярной части перекладывают на нижнюю поверхность пузырного протока. Это позволяет приподнять шейку пузыря над его ложем. Поскольку ткани в этой зоне обычно бессосудистые, тракция желчного пузыря позволяет легко разделить этот слой как крючком, так и лопаточкой электроножа. Когда эта диссекция достигнет дна пузыря, желчный пузырь будет прикреплён к печени лишь фундальной частью.
В это время вводят аспиратор/ирригатор для промывания ложа желчного пузыря и контроля гемостаза. Необходимо, чтобы проверка была выполнена именно в этот момент. Когда желчный пузырь будет полностью отсечён от печени, её край упадёт вниз, после чего отведение края печени и экспозиция ложа желчного пузыря станут затруднительными.
После того, как хирург убедится в качественности гемостаза, он пересекает коагулятором оставшиеся ткани между дном пузыря и печенью. Лапароскоп с камерой извлекают из супраумбиликального порта и заменяют на 5-миллиметровый лапароскоп, который вводят через порт под мечевидным отростком*. После этого в супраумбиликальный порт устанавливают зажим с большими «клешнями» и проводят его в правый верхний квадрант. Желчный пузырь захватывают в области шейки за клипсу на пузырном протоке или рядом с ней.
Желчный пузырь подтягивают к супраумбиликальному порту и извлекают через отверстие на фасции вместе с троакаром. Если желчь была аспирирована или вытекла, спавшийся пузырь обычно легко выходит через фасцию из брюшной полости. Однако если пузырь всё ещё заполнен конкрементами и желчью, извлечение его через небольшое отверстие в большинстве случаев невозможно. Троакар извлекают из брюшной полости, в то время как желчный пузырь остаётся плотно захваченным зажимом. Рекомендуют использовать зажим Келли, установленный на шейку пузыря. После этого начинают вытягивать зажим.
Разрез фасции по каналу от супраумбиликального троакара можно расширить, либо разводя зажим Келли, либо разрезая фасцию малым скальпелем между браншами зажима.
Этот процесс контролируют видеоскопом, находящимся в троакаре под мечевидным отростком. После извлечения желчного пузыря из брюшной полости пневмоперитонеум уже не удастся сохранить, поскольку отверстие в фасции будет открыто. Дефект в фасции закрывают простыми одиночными швами, проведёнными через его верхний и нижний края. После зашивания фасции брюшную полость вновь заполняют углекислым газом и проверяют качество закрытия раны над пупком. Также проверяют ложе желчного пузыря, орошают диафрагмальную поверхность печени и подпечёночное пространство раствором антибиотика. После завершения ирригации аспирируют как можно большее количество жидкости. Если брюшная полость была загрязнена желчью или камнями, ирригацию продолжают до тех пор, пока не исчезнут все следы желчи в промывной жидкости. Во многих случаях камни, попавшие в брюшную полость, удаётся удалить отсосом или зажимом.
P.S. *Перед удалением желчного пузыря считаем целесообразным через отверстие латерального порта ввести силиконовую дренажную трубку диаметром 6 мм, которую следует ориентировать к области ложа желчного пузыря и культи пузырного протока. В течение ближайших суток дренаж обеспечит отток воспалительного экссудата, крови и желчи. Дренаж следует фиксировать к коже швом.
После окончания промывания выпускают газ из брюшной полости, прекращают инсуффляцию и удаляют троакары. Дефекты в фасции, созданные троакарами, закрывать не обязательно. Кожные раны следует закрывать подкожными рассасывающимися швами и стерильной повязкой.
Видео техники и этапов лапароскопической холецистэктомии
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
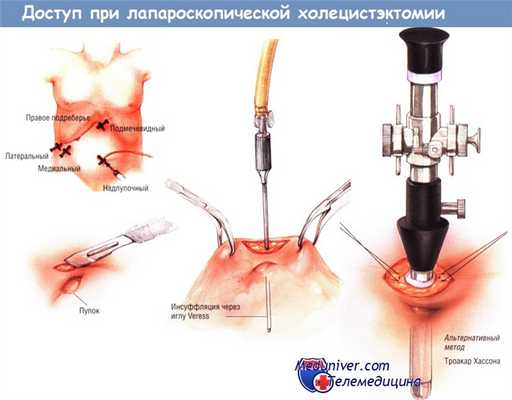
Какой доступ при лапароскопической холецистэктомии? Методика
Операцию выполняют под общим обезболиванием после стандартной обработки брюшной стенки. Устанавливают катетер Фолея и толстый желудочный зонд. Почти всем больным необходимо четыре лапароскопических троакара. Первый из них, диаметром 10-11 мм, устанавливают в супраумбиликальной позиции. Именно в нём большую часть операции находится лапароскоп с присоединённой к нему видеокамерой.
Второй, 5-миллиметровый троакар, помещают под мечевидным отростком по средней линии. Два 5-миллиметровых троакара помещают латерально, в правой подрёберной области (один — около среднеключичной линии, второй — около передней подмышечной линии). Размещение последних трёх троакаров у конкретного больного может отчасти варьировать — в зависимости от конституции и места расположения желчного пузыря в правом подреберье.
Правильное расположение троакаров имеет большое значение. Следует избегать размещения самого медиального из 5-миллиметровых троакаров в поле зрения лапароскопической камеры либо на пути операционного порта.
Установку троакара начинают с небольшого поперечного разреза над пупком длиной около 1,5 см. Разрез проводят через кожу и подкожную клетчатку, обнажая переднюю фасцию. Если больной ранее не переносил операции на органах живота, его помещают в положение Тренделенбурга, после чего прокалывают брюшную стенку иглой Veress для инсуффляции газа в брюшную полость.
Кожу по бокам от супраумбиликального разреза захватывают двумя большими бельевыми клипсами, чтобы оттягивать брюшную стенку в направлении, противоположном движению иглы Veress.
У тучных больных поперечный разрез можно делать немного большим, чтобы можно было захватить фасцию бельевыми клипсами вместо кожи. Кроме того, хирург и ассистент могут приподнимать брюшную стенку за её латеральные края, тем самым уменьшая вероятность избыточного продвижения иглы. На иглу следует надавливать лишь пальцами, положив кисть на брюшную стенку: это позволяет избежать опасного неконтролируемого прокола.
Чтобы предотвратить ранение лежащих глубже аорты и полой вены, иглу направляют под небольшим углом в сторону таза. Правильное положение иглы Veress следует проконтролировать путём аспирации шприцем. Аспирация крови, мочи или кишечного содержимого указывает на неправильное положение иглы. Перед началом инсуффляции нужно выполнить «каплевую» пробу: каплю физиологического раствора наносят на открытый просвет иглы Veress. В норме отрицательное давление в брюшной полости вызывает засасывание капли в просвет иглы.
Инсуффляцию углекислого газа начинают с малой скоростью, приблизительно 1,5 л/мин, и продолжают до тех пор, пока давление в брюшной полости не достигнет желаемого уровня (обычно 12-14 мм рт.ст.).
Альтернативный метод создания пневмоперито-неума, предпочитаемый многими хирургами и, безусловно, необходимый после предшествовавших абдоминальных операций, предусматривает введение канюли Hasson. Фасцию обнажают и рассекают ножницами Мейо или электроножом*. Оба края фасциального дефекта прошивают толстыми лигатурами (пролен № 0). Этим обеспечивают свободное вхождение в брюшную полость. Вводят тупой конец канюли Hasson, а её «крылышки» фиксируют ранее наложенными лигатурами. Инсуффляцию начинают с большой скоростью. Для исследования брюшной полости эндоскоп проводят вскоре от начала инсуффляции.
* Целесообразно рассечь в поперечном направлении апоневроз передней брюшной стенки в области белой линии живота. В этом случае при удалении троакара по окончании операции необходимо наложить шов на область разреза.
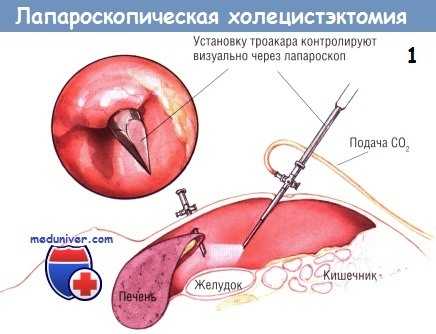
Лапароскоп проводят через супраумбиликальный троакар и осматривают брюшную полость. Для проведения лапароскопической холецистэктомии рекомендуют использовать наиболее удобный лапароскоп с объективом, скошенным под углом 30°. После осмотра таза и нижних отделов живота больному придают обратную позицию Тренделенбурга под углом 30°, обеспечивающую опускание толстой кишки и сальника из верхнего этажа брюшной полости и тем самым лучшую экспозицию желчного пузыря. Лапароскопическое исследование завершают осмотром желудка, печени и других органов верхнего этажа брюшной полости.
Затем обращают внимание на проведение других троакаров. Места их расположения были описаны ранее. Вторым устанавливают 5-миллиметровый троакар под мечевидным отростком. «Вслепую» устанавливают лишь первый троакар (в супраумбиликальной позиции), остальные троакары проводят под контролем зрения. Хирург может найти место для безопасного прокола брюшной стенки, надавливая на неё пальцем в нужном месте. Вдавление брюшной стенки наблюдают через лапароскоп и выбирают безопасное место для прокола стилетом, удобное для хирурга.
Троакар продвигают до тех пор, пока кончик его стилета не прокалывает брюшину. После этого стилет извлекают и проталкивают вперёд гильзу троакара, пока она не займёт нужное положение. После адекватного размещения остальных трёх троакаров, через два из них — латеральных 5-миллиметровых — проводят захватывающие инструменты и удаляют желчный пузырь. Последние могут быть как зубчатыми, так и без зубчиков. Техника удаления описана в следующей статье на сайте.
Этапы и техника лапароскопической холецистэктомии
а) Показания для лапароскопической холецистэктомии:
- Плановые: симптоматическая желчнокаменная болезнь.
- Противопоказания: значительные внутрибрюшные спайки, подозрение на злокачественный процесс.
- Альтернативные операции: обычная открытая операция.
б) Предоперационная подготовка:
- Предоперационные исследования: ультразвуковое исследование, гастроскопия, возможна внутривенная холангиография, контрастное исследование желудка (исключение язв и грыжи пищеводного отверстия диафрагмы).
- Подготовка пациента: назогастральный зонд при остром холецистите или холедохолитиазе, периоперационная антибиотикотерапия при холецистите, холедохолитиазе, а также у пациентов старше 70 лет.
в) Специфические риски, информированное согласие пациента:
- Желчеистечение, желчный свищ (0,5% случаев)
- Перитонит (0,1% случаев)
- Пропущенный камень (1% случаев)
- Повреждение желчного протока (0,3% случаев)
- Повреждение печени, двенадцатиперстной кишки или ободочной кишки (0,1% случаев)
- Повреждение сосудов (воротная вена, печеночная артерия; 0,1% случаев)
- Абсцесс (0,2% случаев).
г) Обезболивание. Общее обезболивание (интубация).
д) Положение пациента. Лежа на спине (может потребоваться рентгенопрозрачный стол).
е) Доступ для лапароскопической холецистэктомии. В общей сложности четыре троакара, расположенные выше пупка и в правом верхнем квадранте брюшной стенки.
Учебное видео анатомии желчного пузыря, желчных протоков и треугольника Кало
ж) Этапы лапароскопической холецистэктомии:
- Положение троакаров
- Захват желчного пузыря
- Открытие треугольника Капо
- Диссекция треугольника Кало
- Проведение зажима или ножниц под пузырным протоком
- Проведение зажима ниже пузырной артерии
- Клипирование и пересечение пузырного протока
- Клипирование и пересечение пузырной артерии
- Ретроградная диссекция желчного пузыря
- Гемостаз ложа желчного пузыря
- Извлечение желчного пузыря
- Закрытие швом надпупочного разреза
- Дренаж
з) Анатомические особенности, серьезные риски, оперативные приемы:
- Ход желчного протока очень вариабелен.
- Предупреждение: опасайтесь спутать общий или правый печеночный проток с пузырным протоком, а правую печеночную артерию с пузырной артерией.
- Мелкие желчные протоки могут впадать непосредственно в желчный пузырь и должны перевязываться с прошиванием.
и) Меры при специфических осложнениях:
- Послеоперационное выделение желчи по дренажу: обычно из-за мелкого дополнительного желчного протока в ложе желчного пузыря. Оставьте дренаж и придерживайтесь выжидательной тактики; может потребоваться назобилиарное дренирование желчных протоков или эндоскопическая установка временного стента.
- При неясных послеоперационных ситуациях выполняйте ЭРХПГ.
к) Послеоперационный уход после лапароскопической холецистэктомии:
- Медицинский уход: удалите назогастральный зонд в день операции, удалите дренажи на 2-3 день.
- Возобновление питания: небольшие глотки жидкости с 1-го дня, затем быстрое расширение диеты.
- Активизация: сразу же.
- Физиотерапия: дыхательные упражнения.
- Период нетрудоспособности: 3-7 дней.
л) Оперативная техника лапароскопической холецистэктомии.
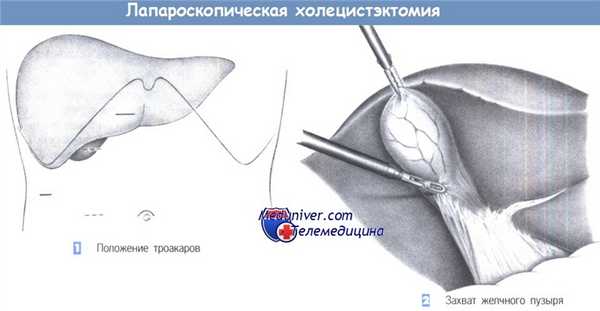
1. Положение троакаров. Для лапароскопической холецистэктомии требуется в общей сложности четыре троакара, из которых первый вводится над пупком, а три последующие - по линии правого подреберного разреза (верхний парамедианный, правый подпеченочный латеральный и справа над желчным пузырем, или альтернативно, справа на уровне пупка в парамедианном положении).
После полукружного разреза справа и выше пупка, края кожного разреза поднимаются двумя зажимами для операционного белья для введения иглы Вереша. Правильное положение иглы Вереша проверяется аспирацией, инстилляцией изотонического солевого раствора и «тестом с каплей». Как только подтверждается, что игла находится в правильном положении, накладывается пневмоперитонеум. После создания пневмоперитонеума через троакар может быть введена оптическая система. Операция начинается с осмотра брюшной полости для выявления каких-либо спаек и признаков патологических изменений.
Три других троакара вводятся под прямым лапароскопическим контролем в таком порядке: правый верхнесрединный (размер 10 мм), параректальный ниже правого подреберного края (размер 10 мм; альтернативно - на уровне пупка) и правый подреберный латеральный (размер 5 мм). Ассистент вводит зажим через подпеченочный 5-мм троакар, чтобы захватить желчный пузырь и отвести его краниально.
2. Захват желчного пузыря. После захвата желчного пузыря за дно зажимом пузырь и печень оттягиваются краниально. Теперь хирург может вставить зажим через левый троакар и ножницы через правый верхний троакар. Следующий шаг - четкая идентификация треугольника Кало, где и будет выполнена последующая диссекция.

3. Открытие треугольника Кало. Тракция желчного пузыря позволяет отвести его краниально. Хирург захватывает шейку желчного пузыря зажимом, находящимся в левой руке и отводит ее в краниальном направлении. Это натягивает брюшину в области треугольника Кало, что облегчает ее рассечение.
4. Диссекция треугольника Кало. Треугольник Кало расправляется краниально под натяжением и теперь может быть тупо обработан марлевым тупфером или ножницами. Волокнистые структуры должны быть разделены под контролем зрения. Хорошую визуализацию гарантирует тщательный гемостаз, достигаемый с помощью коагуляции.
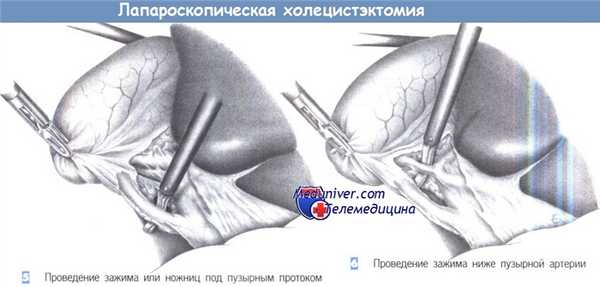
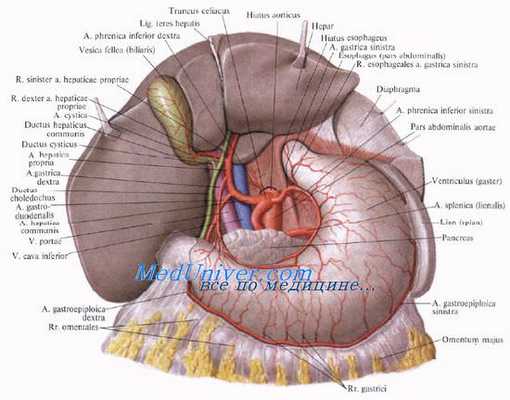
5. Проведение зажима или ножниц под пузырным протоком. Как только пузырный проток будет идентифицирован, под него подводится диссектор или ножницы для отделения от общего желчного протока. Последний должен быть выделен на протяжении не менее 1 см на половину своей окружности. Слияние пузырного протока с печеночным протоком должно быть также четко идентифицировано. Если идентификация сомнительна, обязательно выполнение операционной холангиографии. Это также касается всех случаев неясной анатомической ситуации или подозрения холедохолитиаза.
6. Проведение зажима ниже пузырной артерии. Как только обнажается пузырный проток, идентифицируется пузырная артерия. Необходимо исключить любую возможность клипирования правой печеночной артерии.
7. Клипирование и пересечение пузырного протока. После четкой идентификации пузырного протока он закрывается двумя клипсами проксимально и одной клипсой - дистально. Клипсы должны находиться на расстоянии 0,5 см друг от друга. Пузырный проток пересекается ножницами между клипсами под визуальным контролем.
8. Клипирование и пересечение пузырной артерии. Пересечение пузырной артерии происходит таким же образом. Она закрывается проксимально двумя и дистально - одной клипсой. Расстояние между ними должно составлять не менее 0,5 см. Сосуд может быть без риска пересечен между клипсами ножницами. Особое внимание должно быть обращено на то, чтобы четко идентифицировать правую печеночную артерию и избежать ее сужения или случайного повреждения.
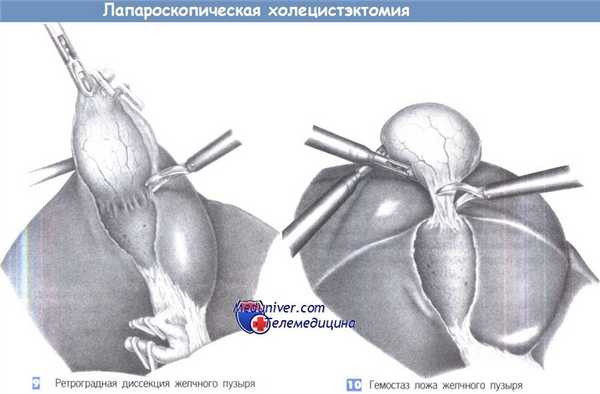
9. Ретроградная диссекция желчного пузыря. Когда пузырный проток и пузырная артерия пересечены и перекрыты клипсами, желчный пузырь постепенно отделяется от своего ложа при небольшой краниальной тракции. Нужно быть внимательным, чтобы выявить любые добавочные желчные протоки и крупные сосуды, которые следует перекрыть клипсами. На небольшие источники кровотечения можно воздействовать диатермией.
10. Гемостаз ложа желчного пузыря. Диссекция желчного пузыря продолжается до тех, пока он не будет связан с краем печени только узким тяжом, который используется, чтобы удерживать ложе желчного пузыря под краниальным натяжением, что позволяет выполнить тщательный гемостаз на нижней поверхности печени. Проверяется каждый отдельный источник кровотечения. Нижняя поверхность печени осматривается для выявления любых добавочных желчных протоков. Если есть какое-нибудь сомнение, накладываются дополнительные клипсы. По завершении гемостаза последний тяж, соединяющий желчный пузырь с печенью, разделяется ножницами с коагуляцией.
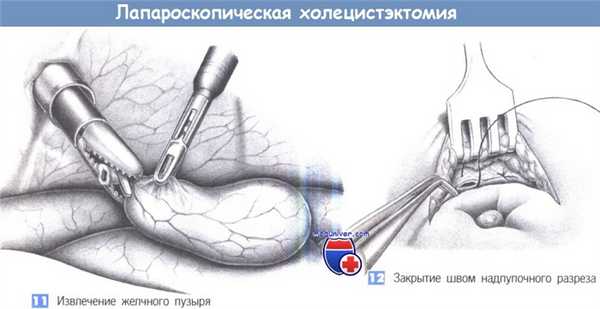
11. Извлечение желчного пузыря. Когда желчный пузырь полностью отделен, производится подготовка к извлечению его через надпупочный троакар при помощи прочного захватывающего зажима (щипцы типа «крокодил»). Затем щипцы вводятся по троакару, чтобы расширить место входа троакара для облегчения извлечения желчного пузыря. Чтобы удалить крупные конкременты или фрагментировать их путем прямой литотрипсии, иногда требуется вскрытие желчного пузыря в стерильно обложенной троакарной ране при его извлечении. Необходимо соблюдать особую осторожность, чтобы не оставить небольшие фрагменты желчного пузыря или маленькие конкременты в брюшной полости.
Если желчный пузырь был вскрыт во время диссекции и желчные камни попали в брюшную полость, то каждый камень должен быть обнаружен и удален. Избегать оставления каких-либо конкрементов необходимо потому, что это может привести к последующему развитию абсцессов. В отдельных случаях, когда никаким образом невозможно удалить камни полностью, требуется переход на лапаротомию.
12. Закрытие швом надпупочного разреза. Чтобы избежать формирования грыжи, надпупочный разрез, который был расширен при извлечении, закрывается под контролем зрения глубокими апоневротическими швами.
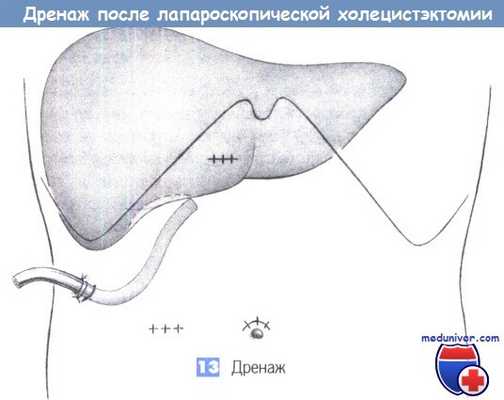
13. Дренаж. Операционное поле может дренироваться через правый подпеченочный троакарный канал дренажом Easy-flow, который удаляется самое позднее, через 48 часов.
Какие методики холецистэктомии бывают?
В настоящее время существует несколько технологий выполнения холецистэктомии.
Лапароскопическая технология выполнения холецистэктомии
Является «золотым стандартом» в лечении хронического холецистита и опцией выбора при лечении острого холецистита. Ее выполняют с помощью специального инструментария через 3-4 прокола в брюшной стенке диаметром 5-10 мм. В эти проколы вводят специальные трубки (троакары), в брюшную полость с помощью инсуффлятора (насоса) вводят углекислый газ — накладывают пневмоперитонеум. Введенный газ создает пространство для работы инструментов.
Через троакары с помощью видеокамеры и специальных зажимов и электродов выделяют анатомические элементы желчного пузыря — пузырную артерию и пузырный проток, накладывают на них специальные металлические скобки (клипсы) и пересекают. Современные видеосистемы предоставляют отличное качество изображения и визуализации структур, намного превосходящие таковые при открытых операциях. Желчный пузырь отделяют от печени и удаляют через один из проколов брюшной стенки.
Преимущества лапароскопической холецистэктомии
- минимальная травма брюшной стенки;
- практически отсутствующий болевой синдром;
- быстрый период восстановления после операции;
- краткое пребывание в стационаре (1-2 дня);
- быстрое восстановление сил и возвращение к повседневной деятельности и работе.
Миниинвазивная открытая технология выполнения холецистэктомии
К сожалению, в 1-5% случаев выполнить холецистэктомию из лапароскопического доступа невозможно. Чаще всего это обусловлено анатомическими аномалиями желчных путей, выраженным воспалительным или спаечным процессом, развитием интраоперационных осложнений. В таких случаях выполняют переход на открытую операцию (конверсия), чаще всего на малоинвазивную, или, реже на традиционную открытую операцию.
Миниинвазивную открытую холецистэктомию используют с 70-х годов прошлого века с целью минимизации травмы брюшной стенки. Желчный пузырь удаляют из разреза в правом подреберье длиной 3-7 см.
Преимуществами ее являются: значительно меньшая травма передней брюшной стенки, чем при открытой холецистэктомии; возможность выполнения вмешательства у пациентов, перенесших ранее операции на брюшной полости; прямой визуальный контроль и применение традиционных приемов хирургической диссекции тканей, что позволяют относительно безопасно манипулировать в условиях выраженного инфильтрата.
Малоинвазивная открытая холецистэктомия показана в тех случаях, когда в связи с сопутствующими заболеваниями наложение пневмоперитонеума и, следовательно, лапароскопическая операция, противопоказаны.
В настоящий момент наиболее распространенными технологиями малоинвазивной открытой холецистэктомии является операция с использованием набора инструментов «Лига-7» (Россия) и операция из подреберного мннидоступа.
При любом варианте холецистэктомии из минидоступа сроки пребывания больных в стационаре как правило длиннее, чем при лапароскопии, и составляют 3-5 дней. Срок послеоперационной реабилитации тоже более длительный.
Традиционная открытая технология выполнения холецистэктомии
Традиционную открытую холецистэктомию выполняют из верхней срединной лапаротомии или косых подреберных разрезов типа доступов Кохера и Федорова, которые обеспечивают широкий доступ к желчному пузырю, внепеченочным желчным протокам, печени, поджелудочной железе, двенадцатиперстной кишке. При таких доступах выполнимы все методы интраоперационной ревизии внепеченочных желчных протоков, включая измерение их ширины, зондирование протоков, интраоперационную холангиографию, интраоперационное ультразвуковое исследование, холедохотомию с интраоперационной холедохоскопией и пр.
В настоящее время холецистэктомию из широкого лапаротомного доступа чаще всего выполняют у больных с острым холециститом, который осложнен распространенным перитонитом, либо при сложных формах патологии желчных протоков.
Недостатками ее являются: значительная травма структур передней брюшной стенки, значительное число ранних и поздних раневых осложнений (в частности, послеоперационных вентральных грыж); операционная травма средней тяжести, ведущая к развитию послеоперационного пареза кишечника, нарушениям функции внешнего дыхания, ограничению физической активности больного; существенный косметический дефект; длительный период посленаркозной и послеоперационной реабилитации и нетрудоспособности.
Трансвагинальная (или трансгастральная) NOTES холецистэктомия
Наиболее новой и малоизученной является трансвагинальная/трансгастральная холецистэктомия по технологии NOTES (Natural Orifice Transluminal Endoscopic Surgery, или эндоскопическая хирургия через естественные отверстия). Преимуществами ее является то, что на брюшной стенке не остается рубцов, все доступы осуществляются с помощью гибких эндоскопов через естественные отверстия (влагалище или рот). Первая в мире такая операция выполнена в апреле 2007 года в Европейском институте телехирургии в Страсбурге под руководством профессора J. Marescaux. В данный момент такая технология лишь происходит клиническую апробацию эффективности и безопасности, и поэтому не рекомендована для широкого клинического применения.
Какой метод оперативного вмешательства выбрать?
Принципиально во всех технологиях отличным является только доступ. При любом способе холецистэктомии хирургическим путем выделяют, пересекают и перевязывают или клиппируют пузырный проток и пузырную артерию, отделяют желчный пузырь от печени, обрабатывают ложе желчного пузыря, извлекают желчный пузырь из брюшной полости, при необходимости дренируют брюшную полость.
Однозначного ответа на него не существует, необходим выбор оптимальной технологии для каждого индивидуального пациента в зависимости от особенностей его заболевания, сопутствующей патологии, общего состояния здоровья.
Наиболее общими рекомендациями являются: при хроническом холецистите и полипах желчного пузыря методом выбора является лапароскопическая холецистэктомия, при остром процессе — лапароскопическая или малоинвазивная открытая, при развитии перитонита (гнойного воспаления брюшины) — открытая. У больных, которым лапароскопия противопоказана из-за сопутствующей патологии или перенесенных операций на брюшной полости — методом выбора является холецистэктомия из минидоступа. При патологии желчевыводящих путей возможно использование разных технологий холецистэктомии в комбинации с эндоскопической санацией желчных протоков.
Выбор технологии оперативного вмешательства осуществляется совместно хирургом, анестезиологом и пациентом.
Лапароскопическая холецистэктомия в настоящее время является «золотым стандартом» лечения заболеваний жёлчного пузыря. Основными показаниями к выполнению холецистэктомии являются:
- острый и хронический калькулезный холецистит;
- острый бескаменный холецистит;
- полипы и холестероз стенки жёлчного пузыря.
Показания к операции
Наиболее часто холецистэктомию выполняют при желчнокаменной болезни при наличии конкрементов (камней) в просвете жёлчного пузыря.

Фото 1: Виды камней в желчном
Конкрементами (камнями) называют кристаллические депозиты, состоящие из различных веществ, которые можно разделить на 3 основные группы: холестериновые, пигментные или смешанные. В западной популяции холестериновый и смешанные камни составляют до 80%, в то время как в азиатских странах 80% камней — пигментные. Интересным является факт образования пигментных камней в желчном пузыре у пациентов с гемолитический желтухой. Ожирение, высококалорийная диета, применение лекарственных препаратов могут приводить к увеличению секреции холестерина и повышению литогенных свойств желчи.
Холестериновые и смешанные конкременты на 70%состоят из моногидрата холестерина в сочетании с солями кальция, желчных кислот, желчных пигментов, белков, жирных кислот и фосфолипидов. Пигментные камни состоят из кальция билирубината и менее чем из 2% холестерина.
Конкременты жёлчного пузыря длительное время могут быть бессимптомными и их обнаружение часто является случайной находкой при рутинном ультразвуковом исследовании.
Холецистит
Боли (наиболее часто по типу жёлчной колики) развиваются у 10-25% пациентов с холецистолитиазом и наиболее часто связаны с попаданием или вклинением камня в пузырный проток, что может приводить к развитию острого воспаления жёлчного пузыря (холецистита).
Приступ болей может быть купирован, но единственным радикальным методом лечения калькулезного холецистита является проведение операции удаления жёлчного пузыря или холецистэктомии.
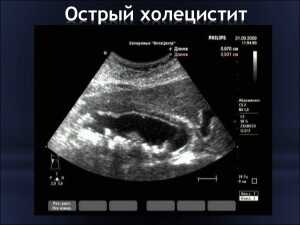
Фото 3: острый холецистит на рентгене
Варианты холицистэктомии
В настоящее время холецистэктомия может быть выполнена:
- из открытого доступа («традиционная», ТХЭ);
- из мини-доступа, либо лапораскопически (ЛХЭ).
Преимущества лапароскопической холецистэктомии
- быстрое восстановление после операции;
- лучший косметический эффект;
- снижение затрат на весь комплекс лечения.
- меньшее число осложнений (за счёт более скрупулезной препаровка тканей).
Операция лапароскопическая холецистэктомия
Для ЛХЭ характерно отсутствие тактильной чувствительности и перевод трехмерного изображения в двухмерную плоскость, что требует обеспечения четкого изображения на экране, что достигается за счёт использования видеооптики с высоким разрешением.
Операция выполняется в положении больного на спине. Существуют две основные методики выполнения ЛХЭ: Французкая и Американская, имеющие отличия в расположении членов операционной бригады и троакаров на передней брюшной стенке (рисунок 1).
Рисунок 1. Расположение членов бригады при французской (А) и американской (В) методиках ЛХЭ. S -хирург, AS — ассистент, SN — операционная сестра, IT -стол с инструментами, АС — анестезиологическая консоль, DF, SF — мониторы
Для введения инструментов и видеокамеры используют 4 троакара( рисунок 2).
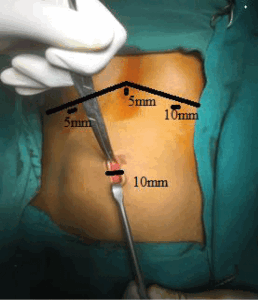
Фото 4. Расположение троакаров при операции
Классическим вариантом холецистэктомии в лапароскопическом исполнении является выполнение удаления желчного пузыря «от шейки».
- Первым этапом при этом является выделение структур в области шейки желчного пузыря, что включает в себя проведение диссекции пузырного протока и пузырной артерии. Это достигается за счёт тракции желчного пузыря вверх за дно и карман Гартмана, что позволяет аккуратно «натянуть» ткани в области шейки и провести выделение протока и артерии (с помощью L -образного электрода).
- После выделения пузырных артерии и протока производится их клипирование по отдельности (3 клипсы на каждую структуру). При выделении пузырного протока и артерии обязательно убедиться какие структуры планируется пересечь!
- После наложения клипс пузырные артерия и проток пересекаются. После этого проводится «отсечение» желчного пузыря от ложа с обязательным тщательным гемостазом. Жёлчный пузырь в дальнейшем удаляется через наибольшее троакарное отверстие над пупком.
Видео: Удаление желчного пузыря (обработка протока и артерии)
Вопрос о необходимости дренирование брюшной полости при ЛХЭ требует в своём решении индивидуального подхода.
С одной стороны, дренирование увеличивает риск развития послеоперационных инфекционных осложнений, с другой стороны — позволяет контролировать зону операции. По данным Kriplani A.K. et al. частота жидкостных скоплений (биломы, серомы) после холецистэктомии в раннем послеоперационном периоде по данным УЗИ составляет 42% без дренажа, 26% — при пассивном дренаже, 20% — при активном.
Показаниями к дренированию при холецистэктомии являются: острый холецистит со «сложным» выполнением холецистэктомии (перфорация стенки жёлчного пузыря во время операции), повышенная кровоточивость тканей ложа жёлчного пузыря; риск желчеистечения при повреждении мелких желчных протоков ложа жёлчного пузыря.
Самое главное
Залогом успеха выполнения холецистэктомии при желчнокаменной болезни является своевременное выполнение «санационной» операции до развития осложнений в «холодном» периоде вне обострения! Важно вовремя обращать внимание на симптомы болезни и своевременно обращаться к врачу!
Удаление желчного пузыря отделении торако — абдоминальной хирургии и онкологии РНЦХ
Читайте подробную информацию о лапароскопических операциях по ссылке.
Лапароскопическая холецистэктомия в нашем отделении — это высококвалифицированные врачи, лучшее современное оборудование и внимательный персонал. Лапароскопический метод лечения применяется в нашей клинике бесплатно в форматах оказания помощи по ОМС и ДМС, а также на коммерческой основе. Узнайте подробности, как попасть на лечение в отделение торако-абдоминальной хирургии РНЦХ.
Лапароскопические операции проводятся также в рамках ВМП. Подробнее о бесплатной высокотехнологической медицинской помощи.
Для записи на консультацию позвоните по телефонам:
Отправьте заявку на консультацию, заполнив форму на нашем сайте и прикрепив необходимые документы.
Читайте также:
- Диагностика клещевого энцефалита. Лечение клещевого энцефалита
- Обтурирующий кератоз наружного слухового прохода и его лечение
- Признаки и диагностика разрыва сухожилия подлопаточной мышцы при артроскопии
- Кариес. Причины кариеса. Признаки кариеса.
- Офтальмоплегия, дегенерация сетчатки, нарушение проводимости сердца и глухота
