Классификация травм челюстно-лицевой области
Добавил пользователь Alex Обновлено: 29.01.2026
• Из 553 историй болезни пациентов, находившихся на лечении в
отделении ЧЛХ МУЗ ГКБ №9 г. Саратова за период с 1.01.2012 по
1.04.2012 года. Травматические повреждения ЧЛО у 45 % (248
больных). Соотношение мужчин и женщин составило 7:1, средний
возраст больных составил 32 года.
Виды переломов костей лица:
1. Верхняя челюсть - 3% (7)
2. Нижняя челюсть - 92% (193)
3. Скуловая кость - 15% (31)
4. Кости носа - 2% (5)
3. Статистика
Локализация переломов
нижней челюсти:
1. в подбородочной
области – 102 (53%)
2. в области угла нижней
челюсти – 95 (49%)
3. в области
мыщелкового отростка –
65 (34%)
4. в области тела нижней
челюсти – 25 (13%)
5. в области ветви
нижней челюсти – 9 (5%)
4. Статистика
При клинико-рентгенологическом обследовании выявлено, что
одиночные переломы нижней челюсти наблюдались у 94 (49%)
больных, двойные и двусторонние - 94 (49%) больных, тройные – 4
(1.5%) больных, множественные переломы - 1 (0.5%).
Локализация переломов верхней челюсти:
1. Лефор I – 1 (14%)
2. Лефор II – 3(44%)
3. Лефор III – 1(14%)
4. перелом альвеолярного отростка верхней челюсти – 2(28%).
Хирургический способ иммобилизации отломков челюстей
применялся в 39% случаев, в19% случаев пациенты с травмой
челюстно-лицевой области поступали в состоянии алкогольного
опьянения. В 15% переломы костей лица сочетались с
повреждениями других локализаций, в 14% случаев – с черепномозговой травмой.
5. Статистика
• 1. Травмы челюстно-лицевой области составляют весомую
часть от общего количества пациентов
(45%), хирургического стационара.
• 2. Травмы челюстно-лицевой области чаще получают
мужчины (7:1), процент поступивших в состоянии
алкогольного опьянения составил – 19%.
• 3. Черепно-мозговая травма на момент поступления была
диагностирована в 14% процентах случаев.
• 4. Наиболее частая локализация переломов – нижняя
челюсть, а именно – подбородочная область (53%), область
угла нижней челюсти (49%) и область мышелкового
отростка (34%).
• 5. Наиболее частый характер переломов верхней челюсти –
перелом на субназальном уровне (44%).
• 6. Нижняя челюсть чаще повреждается в 2-х местах (49%),
и в 1-м (49%).
• 7. Высока потребность в проведении остеосинтеза (41%).
6. Ушибы лица.
Причиной этого повреждения служит прямой
удар твердым предметом (во время драки, бокса,
от движущегося транспорта) или удар при
падении.
Симптомы.
Ссадины, царапины, поверхностные ранки, отек
и гематома, особенно в области век, губ, щек.
Нередко припухлость затрудняет распознавание
более тяжелых повреждений — переломов.
Доврачебная помощь при ушибах: обеспечить покой,
приложить холод к месту ушиба в течение первых суток;
ссадины, мелкие ранки промыть водным
антисептическим раствором, высушить, смазать
спиртсодержащим антисептическим раствором.
Повязку не накладывать.
Лечение кровоподтеков, гематом — консервативное.
Со 2-го дня на ушибленную область УВЧ-терапия (6-7
процедур); для рассасывания гематомы — парафин или
озокерит (10-12 процедур) в сочетании с электрофорезом.
Обширные гематомы вскрываются во избежание их
рубцевания.
Длительность лечения — 2-2,5 недели.
9. Раны лица.
Раны лица могут быть поверхностными, глубокими,
проникающими.
Особенности ранений лица: обильное кровотечение при
повреждении крупных артерий, вен; выраженное зияние
краев при рассечении мимических мышц лица;
несоответствие между видом пострадавшего и тяжестью
повреждения из-за сокращения и смещения кожномышечных лоскутов; маскировка значительной
кровопотери при повреждении языка, мягкого нёба, так
как пациент заглатывает кровь; аспирационная
асфиксия у пострадавших в бессознательном состоянии.
Доврачебная помощь пострадавшему без сознания
оказывается по следующему алгоритму.
•1. Уложить пострадавшего на живот или на бок
поврежденной стороной.
•2. Повернуть голову в сторону повреждения.
•3. Наложить асептическую давящую повязку.
•4. Проверить проходимость дыхательных путей, удалив
из ротовой полости сгустки крови, рвотные массы,
инородные тела (сломанные зубы, протезы).
•5. Вывести язык (до зубов!) для профилактики
асфиксии.
12. Доврачебная помощь пострадавшему
Примечание. Запрещается извлекать язык изо рта во избежание
его прикусывания при транспортировке.
• 6. Зафиксировать язык с помощью воздуховода или булавкой и
бинтом.
• 7. Провести простейшие противошоковые мероприятия.
• 8. Транспортировать пострадавшего в ЛПУ.
Лечение.
ПХО ран лица выполняется в течение первых суток.
Операцию должен проводить челюстно-лицевой хирург, чтобы
предупредить возможные осложнения: деформацию лица,
ограничение подвижности нижней челюсти, сужение носовых
отверстий и др.
При лечении ран лица местно применяются сульфаниламиды и
антибиотики.
Лучший шовный материал — конский волос.
13. Переломы носа.
Причины перелома носа — прямой удар кулаком,
тяжелым предметом или удар лицом о твердую
поверхность при падении, авариях на транспорте.
Как правило, повреждаются не только кости носа, но и
хрящевая перегородка с нарушением слизистой
оболочки, поэтому переломы считаются открытыми.
Симптомы.
Изменение обычной формы носа, затрудненное дыхание,
носовое кровотечение, патологическая подвижность,
локальная болезненность.
Быстро нарастающий отек и гематома нередко
маскируют картину перелома.
Доврачебная
помощь
включает:
наложение
асептической
пращевидной
повязки,
холод
на
переносицу, транспортировку пострадавшего в сидячем
положении с опущенной на грудь головой.
Лечение. ПХО раны и вправление носовых отломков
проводится в первые часы или сутки после травмы.
Вправление выполняется под местной анестезией
изнутри носовой полости.
Для закрепления вправленных отломков и остановки
кровотечения проводится тампонада верхнего и среднего
носовых ходов марлевыми полосками, смазанными
пенициллиновой мазью, на 5-7 суток.
Тампоны меняются через день.
Внутрь назначаются сульфаниламиды в течение 10-15
дней.
Запрещается сморкаться.:
16. Переломы скуловой дуги.
Причина этих переломов — прямой удар в скуловую область.
По локализации различают переломы переднего отдела дуги,
заднего и обоих отделов,
Симптомы:
— при переломе переднего отдела наблюдается уплощение скуловой
области, онемение кожи подглазничной области и неровность
нижнего края глазницы.
При повреждении стенок верхнечелюстной (гайморовой) пазухи —
кровотечение из соответствующей половины носа.
Если травмируется верхняя стенка гайморовой пазухи (она же
нижняя стенка глазницы), то происходит смещение глазного яблока,
возникает диплопия;
— для переломов заднего отдела скуловой дуги со смещением
характерно ограничение подвижности нижней челюсти (невозможно
открыть рот);
— при тяжелых переломах обоих отделов скуловой дуги появляются
общемозговые симптомы (потеря сознания, рвота, тошнота) —
признаки сочетанной черепно-мозговой травмы.
Доврачебная помощь при изолированных переломах
отделов скуловой дуги ограничивается созданием
покоя, местного применения холода, наложением
асептической повязки при необходимости,
пострадавший транспортируется в ЛПУ в сидячем
положении или пешком в сопровождении.
В случае сочетанной черепно-лицевой травмы
оказание помощи проводится по алгоритму
действия на месте происшествия при ЧМТ.
Лечение проводится в специализированном
челюстно-лицевом стационаре.
Вправление смещенных участков скуловой кости
лучше проводить в первые часы или дни после
травмы для устранения деформаций лица,
восстановления подвижности нижней челюсти и
освобождения подглазничного нерва от сдавления.
19. Переломы нижней челюсти
Возникают вследствие прямого удара в лицо кулаком, тяжелым
предметом или удара лицом при падении.
По локализации выделяют переломы тела, подбородочного отдела,
угла, ветви и альвеолярной части челюсти.
Они могут быть одно, двухсторонними или множественными.
Если повреждается слизистая оболочка, то это открытые переломы.
Симптомы.
Основные симптомы перелома нижней челюсти: кровоизлияние,
боль, нарушение жевания, смыкания зубов, речи, приема пищи,
правильного соотношения зубных рядов.
При сдавлении челюстей усиливается боль в месте повреждения
кости; при пальпации ощущается крепитация отломков.
Особенно опасны двухсторонние переломы подбородочного отдела
нижней челюсти, так как при этом западает язык и возникает
асфиксия.
Осложнения переломов нижней челюсти: травматический
остеомиелит, околочелюстная флегмона, а при неправильном
сращении отломков — ложный сустав или стойкая рубцовая
контрактура челюсти.
Доврачебная помощь.
При оказании первой доврачебной помощи
необходимо обеспечить проходимость
дыхательных путей, остановить кровотечение.
Иммобилизацию лучше проводить
стационарной жесткой подбородочной пращой
или пращевидной повязкой.
Лечение переломов нижней челюсти проводится
в стоматологическом стационаре.
Основной метод лечения — консервативный:
фиксация проволочными шинами в течение 3-6
недель, в зависимости от локализации и
характера перелома.
Медицинская сестра обязана научить пациента
элементам ухода за полостью рта и приема
пищи.
22. Переломы верхней челюсти
Возникают от сильного прямого удара по
области челюсти или при падении с высоты,
транспортных авариях.
По локализации различают переломы: в области
альвеолярного отростка; в месте соединения
челюсти с лобной и скуловой костями;
проходящие через скуловую кость, глазницу и
корень носа.
Последний вид перелома самый тяжелый, так
как сочетается с переломом основания черепа.
23. Симптомы.
Пострадавшие жалуются на общую слабость, головные
боли и боль при глотании.
В зависимости от локализации перелома наблюдаются
деформация в области носа, уплощение среднего
отдела лица.
При открывании рта отломки челюсти опускаются
вниз, лицо удлиняется.
Нарушается смыкание зубов (прикус).
Отмечается кровотечение из носа, ротовой полости.
Наблюдается симптом «очков» разного происхождения.
Если это местное повреждение костей верхней
челюсти и мягких тканей, то этот симптом
возникает сразу после травмы и кровоизлияние
распространяется широко за пределы круговой
мышцы глаз.
При
кровоизлиянии,
обусловленном
повреждением кровеносных сосудов основания
черепа, «симптом очков» появляется через
несколько часов или суток (1-2 дня) после
травмы, локализуется строго в пределах
круговой мышцы глаза, гематома с самого
начала имеет резко багровый цвет
28. Наложение повязок
• При оказании доврачебной помощи пострадавшему
необходимо остановить кровотечение, предупредить
аспирацию крови и рвотных масс.
• При целости нижней челюсти и наличии достаточного
количества зубов на обеих челюстях наложить
пращевидную повязку, прижав нижнюю челюсть к
верхней, или выполнить иммобилизацию жесткой
подбородочной пращой.
• Если зубов недостаточно или повреждены обе челюсти,
пращевидную повязку использовать нельзя.
• В этом случае следует ввести воздуховод, затем
наложить стандартную жесткую пращу.
• Лечение переломов верхней челюсти, как и нижней,
проводится в стоматологическом стационаре.
30. Вывихи нижней челюсти.
Причина возникновения этой травмы —
широкое раскрытие рта во время зевоты, крика,
пения, лечения зубов.
Типичны вывихи нижней челюсти кпереди,
когда суставная головка височнонижнечелюстного сустава выходит из суставной
впадины и пальпируется под скуловой дугой.
Особенность этих вывихов состоит в том, что
капсула сустава не разрывается, а только
растягивается.
31. Вывихи нижней челюсти.
Симптомы:
— при двухстороннем переднем вывихе рот
широко открыт, смыкание зубов невозможно,
речь невнятна; глотание и прием пищи
затруднены; жевание невозможно; наблюдается
обильное слюнотечение.
При пальпации впереди козелка определяется
глубокая ямка;
— при одностороннем вывихе рот полуоткрыт,
подбородок смещен в здоровую сторону.
32. Вывихи нижней челюсти.
Доврачебная помощь: обеспечить покой нижней
челюсти в вынужденном положении с помощью
пращевидной повязки, обеспечить уход за отделением
слюны (используя клеенчатый нагрудник, салфетку) и
быстрее доставить пострадавшего в ЛПУ, чтобы
предупредить обезвоживание вследствие обильного
слюнотечения.
Лечение консервативное.
Для ослабления напряжения жевательных мышц
вводится 2% раствор новокаина (2-3 мл) или другого
анестетика.
Пострадавшего усаживают так, чтобы его нижняя
челюсть находилась на уровне локтя врача, помощник
фиксирует голову.
Большие пальцы рук, обернутые полотенцем, врач
помещает на моляры нижней челюсти, а остальными
плотно охватывает тело челюсти и производит
вправление.
Пациенту накладывается пращевидная повязка на 7-10
дней, назначается питание размельченной, полужидкой
34. Перелом глазницы.
Отек окологлазной области, подкожная эмфизема.
Ослабление чувствительности на участке иннервации
нижнеглазничного нерва.
При этом вовлекается спинка носа, щека, верхнее и
нижнее веко, а также верхние зубы и десна.
Невозможность смотреть вверх, в связи с захватом
нижней прямой мышцы.
Диплопия. Кровоизлияния и отечность создают
уплотнение тканей глазницы между нижней прямой,
нижней косой мышцами и надкостницей.
Это делает глазное яблоко менее подвижным.
Смещение глазного яблока вглубь (энофтальм)
происходит при серьезных переломах.
Крепитация (хрустящий звук) над нижней частью
глазницы.
Доврачебная помощь: закапывании в пораженный глаз
антибактериальных
препаратов
(30%
раствора
сульфацила натрия, 0,25% раствора левомицетина и др.)
обезболивании, любым имеющимся у Вас анальгетиком
(1-2 таб. «Анальгина», «Пенталгина», «Ревалгина» и т.д.)
приёме успокоительных средств (настойка валерианы,
пустырника и т.д.) накладывании асептической повязки.
Небольшой кусок чистой материи или бинта должен
полностью закрывать область глаза. Фиксируется он с
помощью пластыря или бинта без давления.
Инородные тела из глаза не вынимаются!
Срочной
госпитализации
в
офтальмологическое
учреждение или в травматологический центр с глазным
отделением.
38. Перелом теменных костей
В момент, когда получен перелом теменной
кости, ребенок может потерять сознание,
испытывать сильную боль в области головы.
На голове может виднеться скальпированная
рана, разрыв, кровоподтек.
При кровотечении под кожей головы
развивается гематома.
При линейном переломе видны ссадины, отек.
Если это перелом основания кости, у пострадавшего
может отмечаться состояние разной степени тяжести с
общемозговыми признаками.
Из носа и уха, по задней стенке гортани может течь
кровь из за того, что твердая оболочка в мозгу
разорвалась в зоне сращения ее с костями черепа.
В итоге, кровь попадает в мягкие ткани, в клетчатке
глазницы отмечается гематома.
Первая медицинская помощь заключается в устройстве
пострадавшего в горизонтальном положении, остановке
кровотечения, если оно есть и в прикладывании к
травмированному месту льда.
42. Перелом височной кости.
После травмы кровь течет из уха.
Иногда вместо крови может течь
спинномозговая жидкость (ликвор); слух
ухудшается, но равновесие не нарушено.
Гораздо реже может наступить полная глухота;
через некоторое время, в результате отека,
может проявиться паралич лица.
Первая помощь:
Если состояние пострадавшего удовлетворительное и он находится
в сознании, то его следует уложить на спину (без подушки),
обездвижить и зафиксировать голову и верхнюю часть тела, на рану
наложить антисептическую повязку.
В случае задержки госпитализации можно прикладывать к голове
сухой лед.
Если нет проблем с дыханием, можно дать пострадавшему димедрол
или анальгин.
В бессознательном состоянии пострадавшего нужно уложить на
спину в положении полуоборота и немного повернуть голову на бок,
чтобы в случае рвоты избежать аспирации, расстегнуть тесную
одежду, снять имеющиеся очки, зубные протезу, бижутерию.
Для фиксации тела под одну сторону туловища подложить валик из
одежды или одеяла.
При острых дыхательных расстройствах делается искусственное
дыхание через маску.
Вводятся сердечно-сосудистые препараты (сульфокамфокаин,
кордиамин), раствор глюкозы, лазикс.
При обильных кровотечениях и резком падении давления лазикс
заменяется на внутривенное введение полиглюкина или
желатиноля.
При двигательном возбуждении внутримышечно вводится раствор
супрастина.
Классификация повреждений челюстно-лицевой области.
2) непроизводственные: бытовые (транспортные, уличные, спортивные и пр.).
1. Механические повреждения верхней, средней, нижней и боковых зон лица
А. Травмы мягких тканей с повреждением:
б) слюнных желез
в) крупных сосудов
г) крупных нервов
Б. Травмы костей:
а) нижней челюсти
б) верхней челюсти
в) скуловых костей
д) двух костей и более
2.По характеру ранения: сквозные, слепые, касательные, проникающие в полость рта, не проникающие в полость рта, проникающие в верхнечелюстную пазуху и полость носа
3.По механизму повреждения
г) стреловидные элементы.
А. Огнестрельные: пулевые, осколочные, шариковые, стреловидными элементами.
2) отравления химическими веществами.
Повреждения делят на: 1) изолированные, 2) одиночные, 3) изолированные множественные, 4) сочетанные изолированные, 5) сочетанные множественные.
Травма - это повреждение тканей, органов, сосудов, целости костей, в результате действия факторов внешней среды.
Нарушение целости кожных покровов, мягких тканей. Это все раны. В зависимости от механизма травмы, раны различают: резаные, колотые, рубленые, рваные, ушибленные, огнестрельные.
Задача среднего медработника определить: вид раны. Колотые раны наносятся колющим орудием. Такие раны очень коварны, так как в первые часы не выдают выраженную симптоматику. При нанесении удара в живот возможно ранение желудка, печени, ног выделения ни желчи, ни желудочного сока нет из-за узости и глубины канала раны. Клиническая картина возникает через большой промежуток времени при появлении симптомов перитонита.
Сочетанная травма - повреждение 2 и более анатомических областей одним или более поражающим агентом.
Комбинированная травма - повреждение, возникшее вследствие воздействия различных травмирующих факторов.
Перелом - частичное или полное нарушение непрерывности кости.
Травматические повреждения зубов
Выделяют острую и хроническую травму зуба.
Острая травма зуба - возникает при одномоментном воздействии на зуб большой силы, в результате чего развиваются ушиб, вывих, перелом зуба, чаще встречается у детей, преимущественно травмируются передние зубы верхней челюсти.
Хроническая травма зуба - возникает при действии слабой по величине силы в течение продолжительного времени.
Резаные раны наносятся острым предметом, чаще ножом. Эти раны более благоприятные в плане заживления, так как края ровные и рана зияет.
Рубленые раны наносятся тяжелым острым предметом, обычно топором. Такие раны более тяжелые, так как рана широко зияет и происходит ушиб и сотрясение окружающих тканей, что снижает их сопротивляемость.
Ушибленные раны - это когда удар наносится широким предметом с большой скоростью. Такие раны большие с неправильной формы с рваными краями.
Наличие в ране большого количества ушибленных и омертвевших тканей делает эти раны очень опасными в отношении инфекции.
Проникающие раны очень опасны в связи с возможностью повреждения оболочки полостей и внутренних органов.
Классификация травм челюстно-лицевой области
Классификация травм челюстно-лицевой области
Травмы челюстно-лицевой области и по сей день представляют собой сложную медицинскую проблему, поскольку в этом анатомическом регионе расположены жизненно важные сосуды и нервы, верхние отделы пищеварительного и дыхательного трактов. Но помимо непосредственной угрозы жизни у пациента может развиться целый ряд психологических проблем, связанных с приобретенными косметическими дефектами.
а) Эпидемиология травм челюстно-лицевой области. В США третьей по распространенности причиной смерти среди всех возрастных групп является травма, а у лиц моложе 44 лет она является наиболее частой причиной смерти. В подавляющем большинстве случаев смерть при травмах наступает либо от кровопотери, либо в результате повреждения центральной нервной системы.
Не считая смертельных случаев, в приемных отделениях США около 40 миллионов человек получают лечение по поводу травм ежегодно; стоимость лечения всех этих случаев составляет более 250 миллиардов долларов в год. На текущий момент ежедневно в США умирает около 400 человек, 50% до поступления в медицинское учреждение. Тем не менее, стоит отметить, что обязательное использование ремней безопасности и изобретение подушек безопасности привело к снижению числа травм, полученных в результате ДТП, примерно на 25%.
Чаще всего травмы лица встречаются в возрасте до 10 лет с постепенным снижением на протяжении всей жизни. Встречаемость переломов костей лицевого скелета, в тоже время, максимальна в возрасте 20-30 лет. Несмотря на высокую частоту переломов костей лица в возрасте до 30 лет, действительный относительный риск перелома при травме усиливается с возрастом (4,4% в год) из-за постепенного снижения плотности костной ткани.
Большая часть травм на первом десятке жизни представлена либо повреждениями мягких тканей, либо повреждением зубов (вколачивание зуба, переломы альвеолярного отростка, перелом коронки и другие). У взрослых, напротив, чаще встречаются переломы костей лица.
б) Классификация травм челюстно-лицевой области. Обычно классификация травм челюстно-лицевой области основана на степени повреждения тканей. Ушиб представляет собой последствие тупой травмы мягких тканей, за которой последовало кровоизлияние в подкожные ткани. Выраженность кровоподтеков при этом зависит от силы травмирующего агента, плотности тканей, возраста и индивидуальной предрасположенности.
Ссадины представляют собой поверхностные травмы, не проникающие через всю дерму. Глубокие ссадины, затрагивающие сосочковый и сетчатый слои дермы, часто обильно кровоточат. При ссадинах рана часто оказывается загрязнена инородными объектами, например, щепками или дорожной пылью. Раны представляют собой повреждения, проникающие через дерму, нередко они распространяются до уровня мягких тканей и мышц; чаще всего они возникают вследствие воздействия острых объектов.
Раны, длина которых превышает глубину, называются резаными, в противном случае рана считается колотой. Перелом представляет собой нарушение структурной целостности кости из-за механической перегрузки и невозможности противостоять деформации. Далее переломы подразделяются на закрытые, при которых костные отломки не сообщаются с внешней средой, и открытые, при которых костные отломки контактируют с внешним пространством либо через раневую поверхность, либо вследствие проникновения костных фрагментов через кожу и мягкие ткани. Также переломы классифицируют в зависимости от поврежденных костей и вовлеченных анатомических структур.
Все травмы челюстно-лицевой области можно грубо разделить на тупые и проникающие. Тупые травмы чаще всего получают при дорожно-транспортных происшествиях, на производстве, во время занятий спортом, при падениях. К проникающим травмам относятся огнестрельные ранения, колотые и колото-рваные ранения.
Тип и тяжесть травмы, а также последующее лечение зависят от пораженной анатомической области и от того, какие жизненно важные образования располагаются вблизи раневого канала. При огнестрельных ранениях предположить о том, какие структуры оказались повреждены, можно опираясь на данные о калибре, скорости полета пули, предполагаемой траектории выстрела.
Переломы челюстно-лицевой области можно классифицировать в зависимости от их тяжести (со смещением или без смещения) и по пораженным анатомическим структурам. При переломах без смещения отломков анатомическая форма кости сохранена. Если костные отломки оказались смещены, естественная форма кости оказывается нарушенной; при обследовании пациента кость оказывается подвижной, симметрия нарушена, пальпируются отдельные костные отломки, которые иногда могут повреждать жизненно важные структуры.
При закрытых переломах кость не контактирует с окружающей средой. Открытые переломы имеют больший риск инфицирования и часто сопровождаются обильным кровотечением.
В зависимости от пораженной анатомической области, переломы средней зоны лица подразделяют на следующие группы:
• Переломы лобной пазухи
• Переломы носо-глазнично-решетчатого комплекса
• Переломы скулоорбитального комплекса
• Переломы верхней челюсти
• Переломы нижней челюсти
Переломы лобной пазухи также подразделяются на несколько категорий:
1. Перелом передней стенки
2. Перелом задней стенки
3. Перелом передней и задней стенок
Переломы носо-глазнично-решетчатого комплекса подразделяют на I, II и III типы в зависимости от степени смещения в области медиальной связки век.
Переломы верхней челюсти, за исключением переломов альвеолярных и небных отростков, обычно классифицируются согласно Rene Le Fort, который представил свою классификацию в 1901 году.
Все три типа переломов по Le Fort подразумевают перелом крыловидных отростков клиновидной кости. Переломы верхней челюсти редко соответствуют классической классификации Le Fort, которая подразумевает симметричность поражения. Чаще, они представляют собой сочетание переломов двух типов, например, Le Fort I справа и Le Fort II слева.
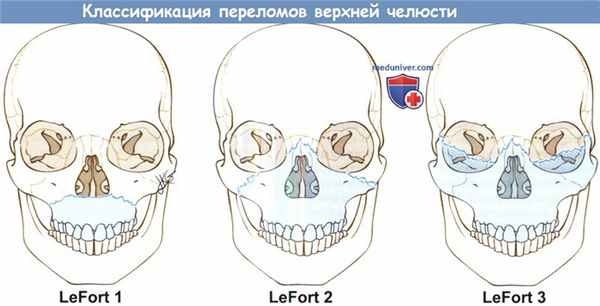
Типы перелома по Le Fort.
Отличительными характеристиками каждого типа являются перелом грушевидной апертуры (LeFort I),
нижней глазничной дуги (LeFort II) и скуловой дуги (LeFor III).
Переломы нижней челюсти классифицируются согласно месту перелома: переломы симфиза, тела, ветви, угла, подмыщелковый перелом. Прогностически более благоприятными считаются переломы нижней челюсти, при которых отломки сопоставляются друг с другом при сокращении жевательных мышц.
а) Переломы носо-глазнично-решетчатого комплекса:
• Тип I: минимальное смещение всего костного комплекса.
• Тип II: более выраженное раздробление носо-глазнично-решетчатого комплекса; при этом медиальное сухожилие крепится к костному отломку, который возможно фиксировать.
• Тип III: перелом со значительным смещением костных фрагментов и разрывом медиального сухожилия.
б) Переломы верхней челюсти:
• Le Fort I: перелом вдоль нижнего края медиальной и латеральной опор верхней челюсти, перелом перегородки носа; ключевой перелом (отличающей этот тип от других) — линия перелома проходит через грушевидную апертуру.
• Le Fort II: линия перелома проходит вдоль скуловерхнечелюстного и лобно-верхнечелюстного швов, ключевой перелом — перелом нижней скуловой дуги.
• Le Fort III: также известен под названием челюстно-лицевого расхождения. Перелом проходит через носолобный и лобно-скуловой швы и скуловую дугу. Ключевой перелом — перелом скуловой дуги.
Ортопантомограмма нижней челюсти, определяется двусторонний перелом: тела кости справа и ее ветви слева (стрелки). (а, б) При благоприятном переломе нижней челюсти медиальная крыловидная и жевательная мышцы при сокращении приводят костные отломки друг к другу.
(в, г) При неблагоприятном переломе во время сокращения мышц костные отломки расходятся.
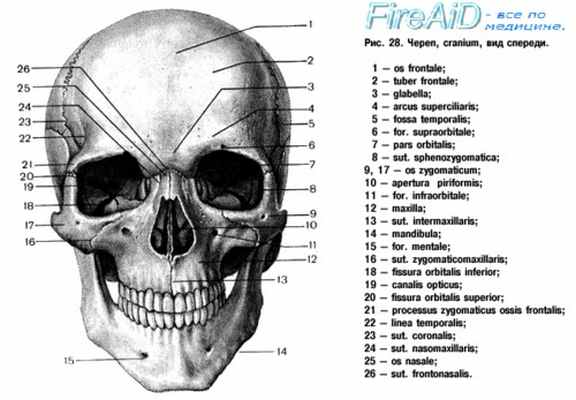
в) Анатомия челюстно-лицевой области. Для успешного лечения травм челюстно-лицевой области необходимо детальное знание нормальной анатомии лица. Более подробно анатомия лица описана в специализированных руководствах, в данном разделе разобраны лишь наиболее важные хирургические и анатомические моменты.
Передняя часть мозгового отдела черепа и верхние отделы лицевого скелета образованы лобной костью. С латеральной стороны она соединяется со скуловой костью посредством скулового отростка, с медиальной посредством лобно-носового шва она сочленяется с носовыми костями. Эти сочленения образуют три так называемых вертикальных опоры лица, к которым относят две лобно-скуловых и одну лобно-носовую. Они обеспечивают сохранение целостности лицевого скелета. В нижних отделах лобная кость соединяется с решетчатой, клиновидной и слезной костями.
При пневматизации лобной кости формируется лобная пазуха, имеющая переднюю и заднюю стенки. Отток из лобной пазухи происходит посредством лобно-носового протока, который открывается в средний носовой ход. Лобная кость является одной из самых прочных костей человеческого скелета, для ее перелома требуется очень сильное воздействие, поэтому переломы лобной кости часто сочетаются с другими серьезными травмами, например, шейного отдела позвоночника или головного мозга.
Парные носовые кости имеют прямоугольную форму. Соединяясь между собой вдоль средней линии, они образуют спинку носа. Они соединяются с лобной костью сверху, лобными отростками верхней челюсти с латеральной стороны, с верхними латеральными хрящами снизу. С внутренней поверхности они соединены с костной и хрящевой частями перегородки носа. Из-за своей относительной хрупкости и уязвимого месторасположения они достаточно часто травмируются.
В кости верхней челюсти выделяют альвеолярный, скуловой, небный и носовой отростки. В центре верхнечелюстной кости расположена пирамидальной формы верхнечелюстная пазуха, из которой слизь выходит в средний носовой ход. Передняя стенка пазухи очень тонкая, ее переломы встречаются достаточно часто. Небные отростки двух сторон соединяются друг с другом по средней линии, образуя большую часть твердого неба. На альвеолярных отростках, которые формируют нижнюю часть кости, расположены зубы.
Сзади верхняя челюсть соединяется с крыловидным отростком клиновидной кости; перелом крыловидного отростка является одной из составляющих всех переломов верхней челюсти по типу перелома Лефора. Скуловой и носовой отростки участвуют в обеспечении опорной функции лицевого скелета и придают лицу характерный вид.
Скуловая кость образует щечное возвышение. Она состоит из тела и трех отростков, височного, лобного и верхнечелюстного, которые соединяют ее с соответствующими костями. Также скуловая кость участвует в образовании латерального отдела дна глазницы.
Нижняя челюсть состоит из центрального симфиза, парных тел, ветвей, углов, венечного и мыщелкового отростков. Верхняя часть нижней челюсти образована альвеолярным отростком, на котором располагаются нижние зубы, иннервация альвеолярного отростка обеспечивается нижним альвеолярным нервом. Мыщелковый отросток сочленяется с суставной ямкой височной кости, образуя височно-нижнечелюстной сустав.
Глазница обеспечивает защиту, опору и оптимальные условия глазного яблока. Она имеет форму четырехгранной пирамиды, основание которой лежит в плоскости глазничной дуги. В формировании глазницы участвуют семь костей. Ее крыша образована глазничным отростком лобной кости и малым крылом клиновидной кости. Дно глазницы сформировано соединением глазничных отростков верхней челюсти, скуловой кости и небной кости. Медиальная стенка глазницы образована лобным отростком верхней челюсти, слезной костью, клиновидной костью и тонкой глазничной пластинкой решетчатой кости.
Латеральная стенка сформирована большим и малым крыльями клиновидной кости и скуловой костью.
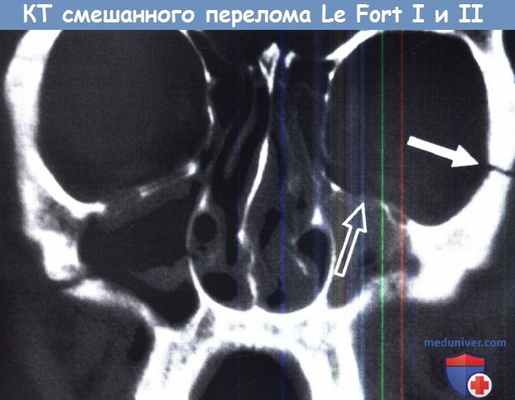
КТ лицевого скелета во фронтальной проекции.
Перелом смешанного типа, LeFort I справа и LeFort II слева.
Линия перелома справа проходит через грушевидную апертуру и передне-боковую стенку верхнечелюстной пазухи.
Линия перелома слева идет через лобно-скуловой отросток (белая стрелка) и нижнюю стенку/дно глазницы (черная стрелка).
г) Причины и механизмы травм челюстно-лицевой области. Травмы челюстно-лицевой области можно классифицировать в зависимости от их этиологии. Они могут возникать в результате криминальных происшествий, падений с высоты, занятий спортом, укусов человека или животных, дорожно-транспортных происшествий, поражения из огнестрельного оружия, ожогов. В городских и сельских условиях частота встречаемости тех или иных причин разнится. Проникающие ранения и травмы, связанные с действиями криминального характера, чаще встречаются в городах.
В сельские больницы чаще попадают жертвы дорожно-транспортных происшествий, лица, получившие травмы во время занятий спортом или во время других развлекательных мероприятий. В больницах общего профиля чаще всего встречаются переломы костей носа и нижней челюсти, в травматологических центрах, напротив, регулярно встречаются травмы скуловой кости и средней зоны лица. Важно помнить, что травмы лица часто встречаются у жертв домашнего насилия, детей и стариков.
Именно с травмами лица связано наибольшее число обращений по поводу домашнего насилия. Около четверти всех женщин с травмами лица являются жертвами насилия в семье.
Патогенез. Кинетическая энергия движущегося объекта равна произведению его массы на квадрат скорости. В результате высвобождения этой энергии во время удара и образуется сила, травмирующая ткани. Ударная нагрузка определяется как высокая при превышении силы тяжести в 50 раз и как низкая в обратном случае. Эти параметры определяют степень конечных повреждений, потому что для нанесения существенных повреждений разным костям лицевого скелета требуется воздействие разной силы.
Значительная сила требуется для повреждения надглазничных дуг, лобной кости, нижней челюсти (симфиза и угла), а для повреждения скуловой и носовой костей достаточно удара с меньшей силой. Считается, что взрывные переломы глазницы возникают вследствие резкого повышения давления внутри глазницы, приводящие к отрыву тонкой медиальной стенки глазницы и/или ее дна.
Естественное течение травмы. Сразу после травмы распознать истинную степень повреждения бывает не так просто. Но по мере уменьшения отека мягких тканей асимметрия лица становится более выраженной. Если пациенту с переломами лицевого скелета не была оказана медицинская помощь, либо если она была оказана несвоевременно, возникают функциональные нарушения.
Например, при переломах носо-глазнично-решетчатой области вследствие повреждения медиальной связки века, костные отломки смещаются в латеральную сторону, в результате чего развивается телекантус. Одним из поздних признаков взрывных переломов глазницы является энофтальм, который развивается по мере постепенного смещения глаза в верхнечелюстную пазуху. При прободении содержимого глазницы и его фиксации костными отломками развивается диплопия.
Возможные осложнения. Тяжесть осложнений может быть самой различной, от небольшого косметического дефекта без каких-либо функциональных нарушений, до тяжелых функциональных нарушений, возникших вследствие травмы или ущемления глазницы, крупных сосудов и нервов. Смерть может наступить от обструкции дыхательных путей, кровотечения, сопутствующих повреждений головного и спинного мозга.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Анатомическая классификация повреждений костей лицевого скелета Текст научной статьи по специальности «Прочие медицинские науки»
ВЕРХНЯЯ ЧЕЛЮСТЬ / НИЖНЯЯ ЧЕЛЮСТЬ / LOWER JAW / СКУЛОВАЯ КОСТЬ / ДИСТРАКЦИОННО-КОМПРЕССИОННЫЙ АППАРАТ / ВЕРХНЯ ЩЕЛЕПА / НИЖНЯ ЩЕЛЕПА / СКУЛОВА КіСТКА / ДИСТРАКЦіЙНО-КОПМРЕСОРНИЙ АПАРАТ / SUPRAMAXILLA / MALAR / DISTRACSIONCOMPRESSION VEHICLE
Аннотация научной статьи по прочим медицинским наукам, автор научной работы — Куцевляк В.И., Панченко В.Н.
Проведен анализ классификаций переломов костей лицевого скелета и предложен новый вариант классификации, которая позволяет практикующему хирургу-стоматологу оценить объём, глубину, обширность повреждения и составить план лечения. Новая классификация позволяет практикующему хирургу-стоматологу планировать и оказывать специализированную помощь как больным с изолированными челюстно-лицевыми повреждениями, так и пострадавшим с политравмой.
Похожие темы научных работ по прочим медицинским наукам , автор научной работы — Куцевляк В.И., Панченко В.Н.
ANATOMIC CLASSIFICATION OF DAMAGES FACIAL SKELETON
The analysis of classifications of breaks of bones of facial skeleton is conducted and the new variant of classification, that allows to practicing stostomatology to estimate a volume, depth, magnitude of damage and work out a plan treatment, offers. New classification allows to practicing stostomatology to plan and render the specialized help to both the patients with the isolated maxillufacial damages and victims with politrauma.
Текст научной работы на тему «Анатомическая классификация повреждений костей лицевого скелета»
УДК: 616.716 - 001.5: 615. 471
В. И. Куцевляк, д. мед. н., В. Н. Панченко
Харьковская медицинская академия последипломного образования
Центр челюстно-лицевой хирургии и стоматологии Киевской областной клинической больницы
АНАТОМИЧЕСКАЯ КЛАССИФИКАЦИЯ ПОВРЕЖДЕНИЙ КОСТЕЙ ЛИЦЕВОГО СКЕЛЕТА
Проведен анализ классификаций переломов костей лицевого скелета и предложен новый вариант классификации, которая позволяет практикующему хирургу-стоматологу оценить объём, глубину, обширность повреждения и составить план лечения. Новая классификация позволяет практикующему хирургу-стоматологу планировать и оказывать специализированную помощь как больным с изолированными че-люстно-лицевыми повреждениями, так и пострадавшим с политравмой.
Ключевые слова: верхняя челюсть, нижняя челюсть, скуловая кость, дистракционно-компрессионный аппарат.
В. I. Куцевляк, В. М. Панченко
Харкшська медична академ1я шслядипломно! освгги Центр щелепно-лицьово! х1рурги та стоматологи Кишсько! обласно! ктатчно! лшарш
АНАТОМ1ЧНА КЛАСИФ1КАЦ1Я ПОШКОДЖЕНЬ К1СТОК ЛИЦЬОВОГО СКЕЛЕТУ
Зроблено аналгз класифжаци переломгв тсток лицьо-вого скелету та запропоновано новий варгант класи-фгкацИ, яка дозволяе практикуючому хгрургу-стоматологу оцтити об*ем, глибину та обширтсть ушкоджень I скласти план лгкування. Нова класифг-кащя дозволяе практикуючому хгрургу-стоматологу планувати та надавати фахову допомогу хворим з Iзольованими щелепно-лицьовими ушкодженнями, а також I постраждалим з полг травмами. Ключов1 слова: верхня щелепа, нижня щелепа, скуло-ва юстка, дистракцшно-копмресорний апарат.
В. И. Куцевляк, В. Н. Панченко
Харьковская медицинская академия последипломного образования
Центр челюстно-лицевой хирургии и стоматологии Киевской областной клинической больницы
АНАТОМИЧЕСКАЯ КЛАССИФИКАЦИЯ ПОВРЕЖДЕНИЙ КОСТЕЙ ЛИЦЕВОГО СКЕЛЕТА
Проведен анализ классификаций переломов костей лицевого скелета и предложен новый вариант классификации, которая позволяет практикующему хирургу-стоматологу оценить объём, глубину, обширность повреждения и составить план лечения. Новая классификация позволяет практикующему хирургу-стоматологу планировать и оказывать специализированную помощь как больным с изолированными че-люстно-лицевыми повреждениями, так и пострадавшим с политравмой.
Ключевые слова: верхняя челюсть, нижняя челюсть, скуловая кость, дистракционно-компрессионный аппарат.
Большое число классификаций по травматологии челюстно-лицевой области, существенно затрудняет получение сравниваемых данных и в известной степени тормозит дальнейшее развитие травматологии.
Рассмотрение классификаций (Энтин Д. А., Кабаков Б. Д.,1951; Кавракиров В. Я., 1971; Ар-жанцев П. З., Иващенко Г. М., Лурье Т. М. 1975.) 5 показывает, что многообразие повреждающих факторов и повреждений создает условия, исключающие возможность создания единой классификации, способной удовлетворить всех исследователей. В то же время нужна рабочая классификация, указывающая на объем квалифицированной помощи в каждом конкретном случае и отвечающая нуждам врачей в лечебной практике при устранении повреждений.
Известна «Классификация повреждений че-люстно-лицевой области» опубликованная Н.М.Александровым в 1986 году в 3 номере журнала «Стоматология» с. 80 - 82.
В представленной классификации все повреждения челюстно-лицевой области разделены на 4 большие группы: механические повреждения; комбинированные поражения; ожоги и отморожения. В каждой из этих групп отмечается зона повреждения: верхняя, средняя, нижняя и боковая. Определенные рублики группы «Механические повреждения» делятся для уточнения травмы в 3 других группы. Деление на огнестрельные и неогнестрельные используется в группах «Механические повреждения» и «Комбинированные поражения» (табл.)
© Куцевляк В. И., Панченко В. Н., 2010
Механические повреждения верхней, средней, нижней и боковой зон лица
Поврежденные тканей По ха] зактеру ранения По механизму повреждения
А.Мягкие ткани: С повреждением языка - слюнных желез - крупных нервов -крупных сосудов Б. Кости: Нижняя челюсть Верхняя челюсть Скуловая челюсть Носовые кости Две кости и более Сквозные Слепые Касательные Проникающие в полость рта Не проникающие в полость рта Проникающие в придаточные пазухи и полость носа А. Огнестрельные: Пулевые Осколочные Шариковые Стреловидными элементами и др. Б. Неогнестрельные: Открытые и закрытые
Примечание: Повреждения лица могут быть изолированными одиночными и изолированными множественными; сочетанными одиночными и сочетанными множественными. Кроме того, сочетанные повреждения могут быть сопутствующими и ведущими.
Классификация повреждений челюстно-лицевой области:
1. Механические повреждения.
2. Комбинированные поражения.
В классификации предусмотрено современное значение термина «комбинированные поражения», под которым теперь принято понимать многофакторные поражения, являющиеся следствием воздействия двух, трех и более различных факторов. Например, возможна комбинация механического повреждения с ожогом, отморожением или воздействием проникающей радиации. Трудно учесть все возможные варианты многофакторных поражений и вряд ли целесообразно в классификации указывать все возможные комбинации - это сделало бы ее неоправданно громоздкой.
Нередко повреждения челюстно-лицевой области сочетаются с повреждениями других отделов тела. Как известно, согласно международной классификации, тело человека принято условно разделять на семь анатомических областей: голова, грудь, шея, живот, таз, позвоночник, конечности. Бывают ситуации, при которых один и тот же повреждающий фактор вызывает повреждения нескольких анатомических областей. Например, если одновременно будут поражены лицо, шея, грудь, то говорят о сочетанном повреждении. Причем если такое повреждение нанесено одним предметом, то следует называть его одиночным (единичным) сочетанным, если же повреждающих агентов было много (например, при взрыве гранаты, шариковой бомбы и т.д.), то повреждение относят к числу множественных со-четанных. Если же несколько повреждающих агентов нанесли два и более повреждений одной
анатомической области (лицо), то говорят об изолированном множественном повреждении, если же повреждена только одна анатомическая область (лицо) и нанесено ранение только одним ранящим снарядом, то его называют одиночным (единичным) изолированным.
Автор вводит понятие « сочетанные повреждения». К общепринятому представлению об одновременном повреждении различных отделов тела добавить и те повреждения головы, при которых одновременно повреждаются головной мозг, или орган зрения, или ЛОР-органы требующие участия в лечении нейрохирурга, офтальмолога или ЛОР-специалиста.
Однако классификация Н.М.Александрова имеет ряд недостатков:
1. Повреждения делятся на огнестрельные и неогнестрельные, что не подходит для мирного времени
2. Разделяет повреждения мягких тканей и костной ткани, что бывает очень редко.
3. Не рассматривает сочетанные повреждения нескольких костей лицевого скелета.
4. Огнестрельные повреждения всегда бывают открытыми, т.е. для классификации переломов мирного времени они не подходят.
5. К категории множественных и сочетан-ных повреждений автор относит случаи, когда повреждающих агентов (осколки гранаты) было много.
6. Автор рассматривает «комбинированные поражения» - когда комбинация механического повреждения сочетается с ожогом, отморожением или воздействием проникающей радиации, что для травмы мирного времени не всегда подходит.
7. Классификация повреждений челюстно-лицевой области Н.М.Александрова не даёт хирургу-стоматологу практического объёма, не нацеливает его на конкретный план оказания скорой специализированной помощи.
Проведенный анализ 300 историй болезни больных с переломами костей лицевого скелета показал, что, несмотря на большое разнообразие, возникающих посттравматических деформация и при всех вариантах индивидуальности повреждения, всегда присутствуют элементы, которые являются общими для всех повреждений такого рода.
Мы систематизировали переломы костей лицевого скелета и разделили их на 3 основные группы. В результате предложили рабочую классификацию повреждений костей лицевого скелета мирного времени.
Анатомическая классификация повреждений костей лицевого скелета.
I. Изолированные повреждения челюстей и костей лицевого скелета.
1.1. Перелом верхней челюсти.
1.1. В. перелом верхней челюсти по верхнему уровню.
1.1. С. перелом верхней челюсти по среднему уровню.
1.1. Н. перелом верхней челюсти по нижнему уровню.
1.1. ПМТ. Перелом верхней челюсти (1.1.В; 1.1.С; 1.1 .Н) + повреждения мягких тканей.
1.2. Перелом нижней челюсти:
1.2. А. многооскольчатый перелом нижней челюсти.
1.2. Б. перелом височно-нижнечелюстного сустава.
1.2. В. перелом тела нижней челюсти.
1.2. Г. перелом ветви нижней челюсти.
1.2. Д. перелом альвеолярного отростка;
1.2. ПМТ. Перелом нижней челюсти (1.2.А;
1.2. Б;1.2.В; 1.2.Г; 1.2.Д) + повреждения мягких тканей.
1.3. Перелом скуловой кости;
1.3. ПМТ. Перелом скуловой кости + повреждения мягких тканей.
1.4. Перелом скуловой дуги.
1.4. ПМТ. Перелом скуловой дуги + повреждения мягких тканей.
1.5. Перелом костей носа.
I.5.ПМТ. Перелом костей носа + повреждения мягких тканей.
II. Множественные и сочетанные повреждения костей лицевого скелета:
2.1. Перелом верхней челюсти (1.1.В; 1.1.С;
1.1.Н) + Перелом нижней челюсти (1.2.А; 1.2.Б;
2.1. ПМТ. Перелом верхней челюсти (1.1.В; 1.1.С; 1.1.Н) + Перелом нижней челюсти (1.2.А;1.2.Б; 1.2.В; 1.2.Г; 1.2.Д) + Повреждения мягких тканей.
2.2. Перелом верхней челюсти (1.1.В; 1.1.С;
1.1.Н) + Перелом нижней челюсти (1.2.А; 1.2.Б;
1.2.В;1.2.Г; 1.2.Д) + Перелом скуловой кости.
2.2. ПМТ. Перелом верхней челюсти (1.1.В;
1.1.С; 1.1.Н) + Перелом нижней челюсти (1.2.А;
1.2.Б; 1.2.В;1.2.Г; 1.2.Д) + Перелом скуловой кости + Повреждения мягких тканей.
2.3. Перелом верхней челюсти (1.1.В; 1.1.С;
1.1.Н) + Перелом нижней челюсти (1.2.А; 1.2.Б;
1.2.В; 1.2.Г; 1.2.Д) + Перелои скуловой кости + Перелом скуловой дуги.
2.3. ПМТ. Перелом верхней челюсти (1.1.В; 1.1.С; 1.1.Н) + Перелом нижней челюсти (1.2.А; 1.2Б; 1.2.В; 1.2.Г; 1.2.Д) + Перелом скуловой кости + Перелом скуловой дуги + Повреждения мягких тканей.
2.4. Перелом верхней челюсти (1.1.В; 1.1.С;
1.1.Н) + Перелом нижней челюсти (1.2.А; 1.2Б;
1.2.В; 1.2.Г; 1.2.Д) + Перелом костей носа.
2.4. ПМТ. Перелом верхней челюсти (1.1.В; 1.1.С; 1.1.Н) + Перелом нижней челюсти (1.2.А; 1.2Б; 1.2.В; 1.2.Г; 1.2.Д) + Перелом костей носа + Повреждения мягких тканей.
2.5. Перелом верхней челюсти (1.1.В; 1.1.С; 1.1.Н) + Перелом нижней челюсти (1.2А; 1.2Б; 1.2В; 1.2Г; 1.2Д) + Перелом скуловой кости + Перелом скуловой дуги + Перелом костей носа.
2.5. ПМТ. Перелом верхней челюсти (1.1.В; 1.1.С; 1.1.Н) + Перелом нижней челюсти(1.2А; 1.2Б; 1.2В; 1.2Г; 1.2Д ) + Перелом скуловой кости + Перелом скуловой дуги + Перелом костей носа + Повреждения мягких тканей.
III. Множественные переломы костей лицевого скелета сочетающиеся с повреждениями других органов и тканей, политравма:
3.1.0. Перелом костей лицевого скелета сочетающийся с открытой черепно-мозговая трав-
3.1. З. Перелом костей лицевого скелета сочетающийся с закрытой черепно-мозговая травма [ЗЧМТ].
3.2.0. Перелом костей лицевого скелета сочетающийся с открытой травмой грудной клетки [ОТГК].
3.2.З. Перелом костей лицевого скелета сочетающийся с закрытой травмой грудной клетки [ЗТГК].
3.3.О. Перелом костей лицевого скелета сочетающийся с открытой травмой брюшной полости [ОТБП].
3.3.3. Перелом костей лицевого скелета сочетающийся с закрытой травмой брюшной полости [ЗТБП].
3.4. К. Перелом костей лицевого скелета сочетающийся с повреждениями конечностей [ПК].
3.5. Т. Перелом костей лицевого скелета сочетающийся с + повреждениями костей таза [ПКТ].
3.6. Перелом костей лицевого скелета сочетающийся с повреждениями других органов и тканей (ЗТГК или ОТГК, ЗТБП или ОТБП, повреждения конечностей, костей таза.
Предложенная нами «Анатомическая классификация повреждений костей лицевого скелета» имеет следующее отличие:
1. Рассматриваются только неогнестрельные повреждения костей лицевого скелета.
2. Рассматриваются повреждения костей лицевого скелета с нарушениями целостности мягких тканей лица или без нарушений.
3. Рассматриваются сочетанные повреждения костей лицевого скелета.
4. Множественные сочетанные повреждения подразумевают переломы разных костей лицевого скелета, а не множество повреждающих агентов (осколки).
5 .Под комбинированными повреждениями мы подразумеваем политравму, а не ожоги и отморожения.
6. Классификация даёт хирургу объём имеющихся повреждений и нацеливает на конкретный план оказания скорой специализированной помощи.
1. Аржанцев П.З., Иващенко Г.М., Лурье Т.М.
/Лечение травм лица. М.,1975 - С. 301 - 312.
2. Галмощ Ю. Травматология челюстно-лицевого скелета /Пер.со словац.,Братислава,1975. -360 с.
3. Кавракиров В. Оперативни методы в лицево челюстната хирургия /В. Кавракиров, К. Анастасов. -София: Медицина и физкультура, 1981- 496 с. - С. 211.
4. Александров Н. М. Классификация повреждений челюстно-лицевой области // Стоматология. -1986. -№ 3. С.80 - 82.
5. Энтин Д. А., Кабаков Б.Д. - В кн.: Опыт советской медицины в Великой Отечественной войне 1941 - 1945 г.г.,М.,1951,с.28 - 35.
Классификация травм челюстно-лицевой области
ВОВ – Великая Отечественная война
ДТП – дорожно-транспортное происшествие
ЛВК – локальные военные конфликты
ПГА – полигидроксиацетиловая (кислота)
ПМТ – пластика местными тканями
ПСС – противостолбнячная сыворотка
ПСЧИ – противостолбнячный человеческий иммуноглобулин
ПХО – первичная хирургическая обработка
ССЗ – сердечно-сосудистые заболевания
УВЧ – волны ультравысокой частоты
УФО – ультрафиолетовое облучение
ШР – специальный противогаз (шлем) для раненных в челюстно-лицевую область
Введение
Травма – общий результат взаимодействия организма с окружающими факторами в экстремальных ситуациях (Гуманенко Е. К., 2006). Патофизиологическим проявлением такого взаимодействия являются типовые патологические процессы, клинические симптомы и синдромы. Категории «повреждение» и «травма» соотносятся как частное и целое. Повреждений бывает несколько, а травма одна. Травма включает в себя два компонента: повреждение (морфологический) и состояние раненого (функциональный) (Долинин В. А., Бисенков Н. П., 2005).
Конкретным проявлением понятия «травма» является «ранение». Следует различать термины «рана» и «ранение». В челюстнолицевой хирургии рана – морфологический результат взаимодействия ранящего агента (снаряда) или других повреждающих факторов с конкретными структурами челюстно-лицевой области. Ранение – морфофункциональный результат взаимодействия ранящего агента (снаряда) или других повреждающих факторов с организмом конкретного человека, раненного в челюстно-лицевую область, в конкретных условиях внешней среды (Лукьяненко А. В., 1996).
Глава 1
КЛАССИФИКАЦИЯ И СТАТИСТИКА ТРАВМАТИЧЕСКИХ ПОВРЕЖДЕНИЙ ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ
1.1. Классификация травматических повреждений
В зависимости от обстоятельств, при которых была получена травма, она может обозначаться как травма военная или мирного времени. Последняя в свою очередь подразделяется на бытовую, спортивную, промышленную, транспортную (ДТП), полученную в результате природных катаклизмов, террористических актов, техногенных катастроф. Зачастую место, где произошла травма, определяет тяжесть и возможные сопутствующие повреждения тела.
В период военных действий могут наблюдаться разнообразные ранения и повреждения челюстно-лицевой области, обусловленные одним или многими поражающими факторами одновременно. В этом отношении возможная будущая война будет отличаться от всех предыдущих войн, которые знало человечество. Это наложит отпечаток не только нa величину, но и на структуру санитарных потерь. На первый план выступят комбинированные поражения – огнестрельная травма в сочетании с воздействием высоких температур, проникающей радиации и других средств массового поражения. Также следует ожидать большого числа механических неогнестрельных повреждений лица и челюстей, вызванных обвалами и вторичными ранящими снарядами – обломками камней, кирпича, дерева и др. Во всех предыдущих войнах преобладающим видом поражения были огнестрельные ранения. Они остаются превалирующими и при всех локальных войнах, ведущихся на земном шаре в настоящее время. Однако большой удельный вес уже сейчас занимает термическая травма.
Рассматривая тяжесть огнестрельных повреждений, следует помнить о новых видах оружия, к которым можно отнести шариковые бомбы, пули типа «Ремингтон» калибра 5,56 мм и др. При взрыве шариковой бомбы из сферического корпуса вылетает 300 тысяч стальных шариков (диаметром 5,56 мм и весом – 0,7 г), обладающих большой пробивной силой и наносящих множественные ранения. В самодельно изготовленной бомбе в качестве начинки используются кусочки проволоки, гайки и другие металлические предметы. Пуля «Ремингтон» вследствие смещенного центра тяжести при внедрении в ткани начинает кувыркаться, вызывая в мягких тканях и в области выходного отверстия большие разрушения.
В послевоенный период наибольшее распространение получила классификация повреждений челюстно-лицевой области Д. А. Энтина и Б. Д. Кабакова (Александров Н. М., 1986), основанная на материалах Великой Отечественной войны 1941 – 1945 гг. Но с тех пор существенно изменились средства поражения. Это обстоятельство явилось основанием для пересмотра рабочей классификации ранений и повреждений челюстно-лицевой области.
Предложенный кафедрой челюстно-лицевой хирургии и стоматологии ВМА им. С. М. Кирова вариант классификации, основанный на работе Д. А. Энтина и Б. Д. Кабакова, был рассмотрен на заседании проблемной комиссии «По вопросам стоматологии и обезболивания» при Президиуме АМН СССР 16 марта 1984 г. После внесения ряда поправок классификация была принята и предложена для использования в качестве рабочей в лечебных учреждениях.
В представленной классификации все повреждения челюстнолицевой области, в зависимости от характера повреждающего фактора, разделены на четыре группы: 1) механические; 2) комбинированные; 3) ожоги; 4) отморожения. В каждой из этих групп указана зона повреждения челюстно-лицевой области: верхняя, средняя, нижняя, боковая. Такое деление на зоны общепринято и удобно для обозначения локализации повреждения.
В таблице 1 приведены механические повреждения челюстнолицвой области.
Классификация механических повреждений челюстно-лицевой области
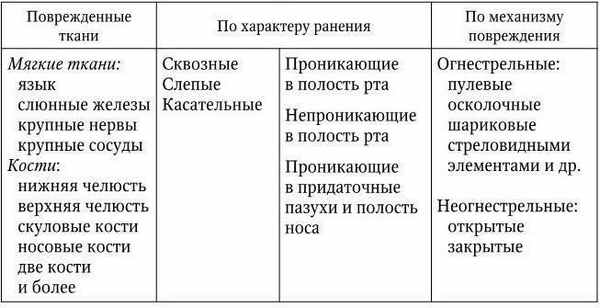
Примечание. Повреждения лица могут быть: одиночными и множественными; изолированными и сочетанными; сопутствующими и ведущими.
В классификации предусмотрено современное значение термина «комбинированные поражения», под которым принято понимать многофакторные поражения, являющиеся следствием воздействия двух, трех и более различных поражающих факторов. Например, возможна комбинация механического повреждения с ожогом, отморожением или воздействием проникающей радиации. Трудно учесть все возможные варианты многофакторных поражений и вряд ли целесообразно в классификации указывать все возможные комбинации – это сделало бы ее неоправданно громоздкой.
Электротравму следует относить к группе «ожоги», хотя делается это весьма условно. Не вызывает сомнения, что электротравма во многом отличается от обычных ожогов как по местной реакции тканей на воздействие электрического тока, так и по общей реакции организма, по характеру мер неотложной помощи и последующего лечения полученных повреждений. Электротравма лица встречается редко, и создавать для нее в классификации специальную группу повреждений нецелесообразно.
Очевидна необходимость выделения в классификации рубрик «мягкие ткани», «кости» и деление повреждений по характеру ранения. Необходимо лишь указать, что огнестрельные ранения всегда относятся к категории открытых, в то время как неогнестрельные повреждения могут быть и открытыми и закрытыми.
Нередко повреждения челюстно-лицевой области сочетаются с повреждениями других частей тела. Согласно международной классификации болезней, тело человека принято условно разделять на семь анатомических областей: голова, грудь, шея, живот, таз, позвоночник, конечности. Например, если одновременно будут поражены лицо и грудь, то говорят о сочетанном повреждении. Причем, если такое повреждение нанесено одним ранящим снарядом, то оно обозначается как сочетанное одиночное, если же повреждающих агентов было два и более, то в этом случае говорят о множественном сочетанном. Если же два и более агента стали причиной повреждения одной анатомической области, то говорят об изолированном множественном поражении. В случае повреждения одной анатомической области одним ранящим снарядом, ранение называется одиночным изолированным.
При сочетанных повреждениях возникает необходимость определить первоочередность оказания помощи в зависимости от тяжести одного из повреждений. В процессе лечения ведущим может стать то повреждение, которое вначале было сопутствующим, тогда раненый будет переведен в другое отделение. Эти определения непостоянны даже для одного и того же раненого и имеют значение главным образом при первичной постановке диагноза. В понятие «сочетанные повреждения» к общему представлению об одновременном повреждении различных отделов тела необходимо добавить повреждения головы, при которых одновременно поражаются головной мозг, орган зрения или ЛОР-органы, требующие участия в лечении нейрохирурга, офтальмолога или ЛОР-специалиста.
При классификации травматических повреждений челюстнолицевой области следует различать степень их тяжести, которая определяется объемом и локализацией ранения, видом пораженной ткани, характером ранения и общим состоянием пострадавшего.
А. В. Лукьяненко (1996) предлагает классификацию, которая состоит из двух разделов. В первом разделе огнестрельные ранения лица классифицируются по виду ранения (изолированные, множественные, множественные ранения головы, сочетанные ранения). Во втором – по характеру ранения и его последствий, угрожающих жизни. Два раздела классификации соответствуют двум частям диагноза.
По степени тяжести повреждения ранения челюстно-лицевой области делят на три основные группы.
Легкая степень повреждения. Травматические повреждения челюстно-лицевой области легкой степени характеризуются следующими признаками (см. цв. вклейку, рис. 1):
– изолированные ограниченные повреждения мягких тканей лица без истинного их дефекта и без повреждения органов (языка, слюнных желез, нервных стволов и т. п.);
– изолированные повреждения альвеолярных отростков челюстей или отдельных зубов без нарушения непрерывности челюстей;
– повреждения, не проникающие в естественные полости челюстно-лицевой области;
– одиночные или множественные слепые ранения мягких тканей лица стандартными осколочными элементами (шарики, стрелки и т. п.), мелкими осколками оболочек минно-взрывных устройств, при условии расположения осколков вдали от жизненно важных органов, крупных нервных стволов или сосудов, без повреждения ветвей лицевого нерва, выводных протоков крупных слюнных желез;
– ушибы и ссадины лица;
– неогнестрельные переломы нижней челюсти без смещения отломков.
Средняя степень повреждения. Травматические повреждения челюстно-лицевой области средней степени характеризуются следующими признаками (см. цв. вклейку, рис. 2):
– изолированные обширные повреждения мягких тканей лица без истинного их дефекта, сопровождающиеся повреждениями отдельных анатомических образований и органов челюстно-лицевой области (языка, крупных слюнных желез и их протоков, век, крыльев носа, ушных раковин и т. п.);
– повреждения костей лицевого скелета с нарушением их непрерывности или повреждения, проникающие в естественные полости;
– небольшие по объему слепые ранения с локализацией инородных тел (пуль, осколков) вблизи жизненно важных анатомических образований, органов и крупных сосудов.
Тяжелая степень повреждения. Травматические повреждения челюстно-лицевой области тяжелой степени характеризуются следующими признаками (см. цв. вклейку, рис. 3):
– изолированные ранения только мягких тканей, сопровождающиеся обширными истинными дефектами или утратой небольших, но функционально и косметически важных фрагментов – наружного носа, век, губ, ушных раковин, языка, мягкого неба и т. д.;
– повреждения верхней или нижней челюсти, сопровождающиеся истинным дефектом кости, проникающие в полость рта, с повреждением твердого неба, проникающие в полость носа и околоносовые пазухи;
– множественные, многооскольчатые переломы костей лицевого черепа;
– повреждения крупных нервных стволов и ветвей тройничного нерва, крупных сосудов и венозных сплетений;
– наличие инородных тел (осколков, пуль), вторичных ранящих снарядов (зубы, костные отломки) вблизи жизненно и функционально важных анатомических образований челюстно-лицевой области.
Читайте также:
