Клиника хронического панкреатита. Лечение хронического панкреатита
Добавил пользователь Skiper Обновлено: 30.01.2026
Хронический панкреатит — длительно протекающее воспалительное заболевание поджелудочной железы, проявляющееся необратимыми морфологическими изменениями, которые вызывают боль и/или стойкое снижение функции поджелудочной железы. При хроническом панкреатит
Хронический панкреатит — длительно протекающее воспалительное заболевание поджелудочной железы, проявляющееся необратимыми морфологическими изменениями, которые вызывают боль и/или стойкое снижение функции поджелудочной железы. При хроническом панкреатите морфологические изменения поджелудочной железы сохраняются после прекращения воздействия этиологического агента. В настоящее время распространенность хронического панкреатита, по данным аутопсий, составляет от 0,01 до 5,4%, в среднем — 0,3-0,4%, при этом за последние 40 лет заболеваемость выросла примерно в два раза, что связывают с тем, что население стало употреблять больше алкогольных напитков, а также с воздействием вредных факторов окружающей среды (см. диаграмму 1).
В патогенезе хронического панкреатита важную роль играют несколько факторов. Одним из основных является обструкция главного панкреатического протока при конкрементах, воспалительном стенозе или опухолях. При алкогольном панкреатите повреждение поджелудочной железы связано с повышением содержания белка
в панкреатическом секрете, что приводит к возникновению белковых пробок и обструкции мелких протоков железы. Другим фактором, влияющим на патогенез алкогольного панкреатита, является изменение тонуса сфинктера Одди: его спазм вызывает внутрипротоковую гипертензию, а релаксация способствует рефлюксу дуоденального содержимого и внутрипротоковой активации панкреатических ферментов.
Разрушение экзокринной части поджелудочной железы вызывает прогрессирующее снижение секреции бикарбонатов и ферментов, однако клинические проявления нарушения переваривания пищи развиваются лишь при деструкции более 90% паренхимы органа. В первую очередь возникают проявления недостаточности липазы в виде нарушения всасывания жиров, жирорастворимых витаминов: A, D, E и K, что нечасто проявляется поражением костей, расстройствами свертывания крови. У 10–30% больных хроническим панкреатитом развивается сахарный диабет, обычно на поздних стадиях заболевания, нарушение толерантности в глюкозе наблюдается гораздо чаще. Для таких больных характерно развитие гипогликемических реакций на инсулин, недостаточное питание или злоупотребление алкоголем. Кетоацидоз развивается редко, что связано с одновременным снижением продукции инсулина и глюкагона.
Приступ хронического панкреатита проявляется иррадиирующими в спину болями в верхней половине живота, развивающимися после приема пищи, которые могут продолжаться в течение многих часов или нескольких дней. Нередко наблюдается тошнота, рвота, у 30–52% пациентов — снижение веса, у 16–33% — желтуха. Преходящая желтуха возникает вследствие отека железы при обострениях хронического панкреатита, постоянная — связана с обструкцией общего желчного протока вследствие фиброза головки поджелудочной железы. При разрывах протоков поджелудочной железы, на месте предыдущего некроза ткани происходит скопление секрета, что приводит к формированию псевдокист. Кисты могут быть бессимптомными или вызывать боли в верхней половине живота. При длительном течении заболевания, при уменьшении объема функционирующей паренхимы до 10% от нормы появляются признаки мальабсорбции (полифекалия, жирный стул, похудание).
В течении хронического панкреатита можно выделить несколько стадий (Lankisch P.G., Moessner Y.), умение различать которые важно для правильного подбора терапии. Так, на первой стадии заболевания клиническая симптоматика отсутствует: в этот период характерные для ХП изменения данных КТ или ЭРХПГ выявляются лишь при случайном обследовании.
На второй стадии возникают начальные проявления, характеризующиеся частыми эпизодами обострения ХП (которые могут быть ошибочно расценены как острый панкреатит). Заболевание видоизменяется от повторных приступов боли в животе до постоянных умеренных болей и похудания. С течением времени рецидивы становятся менее тяжелыми, но симптоматика сохраняется в периоды между приступами. На этой стадии может существенно ухудшаться качество жизни. Вторая стадия обычно продолжается на протяжении четырех—семи лет. Иногда заболевание быстро прогрессирует, развивается атрофия ПЖ, и нарушается функция органа.
У больных на третьей стадии постоянно присутствует симптоматика ХП, прежде всего — абдоминальная боль. Пациенты могут стать зависимыми от анальгетиков, значительно сокращают объем принимаемой пищи из-за опасения усиления боли. Появляются признаки экзокринной и эндокринной панкреатической недостаточности.
Особенность панкреатита на четвертой стадии — это атрофия ПЖ, развитие экзокринной и эндокринной недостаточности, что проявляется стеатореей, похуданием и сахарным диабетом. Снижается интенсивность боли, прекращаются острые приступы заболевания, могут развиваться тяжелые системные осложнения ХП и аденокарцинома поджелудочной железы.
Терапия панкреатита проводится по нескольким направлениям: отказ от употребления алкоголя; соблюдение диеты с низким содержанием жира (до 50–75 г/сут) и частым приемом небольших количеств пищи; купирование боли; ферментная заместительная терапия, борьба с витаминной недостаточностью; лечение эндокринных нарушений.
Лечение приступа хронического панкреатита, а также острого панкреатита проводиться по аналогичной схеме. Обязательные компоненты терапии: внутривенное введение растворов электролитов и коллоидов, голодная диета (полное голодание до двух дней) и анальгезия (например, меперидин). Рекомендуется введение свежезамороженной плазмы или альбумина. Диуретики не показаны большинству больных: олигурия разрешается при исчезновении гиповолемии и нормализации перфузии почек. Для облегчения рвоты, купирования пареза желудочно-кишечного тракта и уменьшения стимуляции поджелудочной железы может быть использована аспирация содержимого желудка через назогастральный зонд. Коагулопатия, возникающая при панкреатите, обычно требует назначения гепарина, свежей плазмы. В последние годы при остром панкреатите показана эффективность антагониста тромбоцит-активирующего фактора лексипафанта (60–100 мг/сут), однако его действие при хроническом панкреатите еще нуждается в уточнении.
Применение ингибиторов протеолитических ферментов (например, апротинина, габексата) является спорным. Исследования показывают, что при остром панкреатите не наблюдается дефицита ингибиторов протеаз, кроме того, проведенные клинические исследования не выявили преимуществ этих препаратов по сравнению с плацебо. Однако существуют данные, что габексат, низкомолекулярный ингибитор трипсина, эффективно используется для профилактики развития острого панкреатита, связанного с ЭРХПГ.
Ингибиторы секреции поджелудочной железы: глюкагон, соматостатин, кальцитонин, ингибиторы карбоангидразы, вазопрессин, изопреналин, также было предложено применять для лечения острого панкреатита, однако их эффективность к настоящему времени не получила достаточного подтверждения. Препараты пищеварительных ферментов можно использовать для лечения как в разгар заболевания с целью подавления панкреатической секреции, так и в период выздоровления, когда пациент снова получает возможность принимать пищу орально.
При билиарном обструктивном панкреатите должна быть проведена своевременная эндоскопическая декомпрессия желчных путей. Выполняется папиллосфинктеротомия, дилатация или стентирование панкреатического протока. Хирургическое лечение обструктивного панкреатита, безусловно, является основным методом, в то же время целесообразность проведения вмешательства в первые сутки после развития тяжелого приступа должна быть признана спорной. После стихания остроты воспаления целесообразно проведение холецистэктомии.
Схему длительной терапии при хроническом панкреатите можно разделить на две основные части, в соответствии с ведущими клиническими синдромами (см. диаграмму 2).
Купирование хронического болевого синдрома у больных панкреатитом — крайне сложная задача. В первую очередь необходимо быть уверенным в отсутствии у больного осложнений, которые могут быть скорректированы хирургическим путем (таких, как псевдокисты, внутрипротоковая обструкция или компрессия соседних органов). Некоторое значение для снижения выраженности боли имеет питание — требуется проведение терапии витаминами, препаратами кальция при развитии мальдигестии. Принципиальное значение имеет прекращение приема алкоголя, что достоверно повышает выживаемость больных с тяжелым панкреатитом. Показаны анальгетики: парацетамол или нестероидные противовоспалительные препараты, трамадол. Современные исследования выявили, что при хроническом панкреатите эффективны лишь высокие дозы анальгетических препаратов: так, трамадол необходимо назначать по 800 мг/сут и выше, что в два раза превышает максимальную дозу. В западных странах гастроэнтерологи нередко используют наркотические препараты, что создает проблему развития зависимости у 10—30% больных. Большое значение имеет одновременное назначение вспомогательных препаратов, таких, как антидепрессанты, которые могут оказывать прямое противоболевое действие, способствуют купированию сопутствующей депрессии, а также потенцируют действие анальгетиков. Спазмолитики и холиноблокаторы нормализуют отток желчи и панкреатического сока (что снижает интрапанкреатическое давление) и являются необходимым компонентом терапии.
Часто ненаркотические анальгетики оказываются неэффективны, и встает вопрос о назначении опиатов, вплоть до морфина. Больному предписывается диета с ограничением жира и белка, прием антацидов (для уменьшения стимуляции поджелудочной железы).
Боль могут облегчить большие дозы панкреатических ферментов. Попадание ферментов поджелудочной железы (прежде всего — трипсина) в двенадцатиперстную кишку по механизму отрицательной обратной связи вызывает снижение панкреатической секреции, снижение внутрипротокового давления и уменьшает боль. Традиционно для этой цели использовались порошок или таблетированные препараты панкреатина.
Если болевой синдром резистентен к терапии, при расширении главного протока более 8 мм, у 70–80% пациентов облегчение может принести латеральная панкреатоеюностомия. В случаях, когда панкреатический проток не расширен, показано проведение дистальной панкреатэктомии (при преимущественном поражении хвоста железы) или операция Уиппла (Whipple) (при поражении в основном головки железы). Альтернативой операции является чрезкожная денервация солнечного сплетения введением алкоголя, однако эффект этой процедуры сохраняется лишь в течение нескольких месяцев. Весьма перспективно эндоскопическое лечение под контролем эндоскопического УЗИ (дренирование псевдокист, невролиз солнечного сплетения).
Показаниями для заместительной терапии экзокринной панкреатической недостаточности являются исключительно клинические показатели: похудание, стеаторея, метеоризм. Классическая рекомендация, предусматривающая определение содержания жира в кале перед назначением лечения, в настоящее время потеряла свое значение из-за трудоемкости и низкой чувствительности данного метода. Для купирования внешнесекреторной панкреатической недостаточности используют различные препараты экстрактов поджелудочной железы (см. таблицу 1).
При выборе препарата для заместительной терапии следует учитывать следующие показатели:
- высокое содержание липазы в препарате — дозировка должна быть достаточно удобной для приема до 30 тыс. ед. липазы на один прием пищи;
- наличие оболочки, защищающей ферменты от переваривания желудочным соком;
- маленький размер гранул или микротаблеток, наполняющих капсулы (одновременно с пищей эвакуация препарата из желудка происходит лишь в том случае, если размер его частиц не превышает 2 мм);
- быстрое освобождение ферментов в верхних отделах тонкой кишки.
Способность препарата активироваться только в щелочной среде — очень важное свойство, которое резко повышает эффективность ферментов; так, при использовании препарата, имеющего энтеросолюбильную оболочку, всасывание жиров повышается в среднем на 20% по сравнению с такой же дозой обычного средства. Однако при хроническом панкреатите происходит значительное снижение продукции бикарбонатов, что приводит к нарушению щелочной среды в двенадцатиперстной кишке. Это создает несколько проблем. Первая касается нарушения активации частиц ферментного препарата, покрытых энтеросолюбильной оболочкой. Вторая проблема заключается в том, что в кислой среде происходит преципитация желчных солей и нарушение эмульгации жира, что делает его малодоступным для расщепления липазой. Поэтому эффективность ферментной терапии (см. рисунок 1) может быть повышена благодаря одновременному назначению антацидов за 30 мин до и через 1 ч после еды или антисекреторных препаратов (Н2-блокаторы, омепразол), но необходимо помнить, что антациды, содержащие кальций или магний, ослабляют действие ферментных препаратов. Возможно использование препаратов, содержащих протеолитические ферменты растительного происхождения, которые сохраняют активность в гораздо более кислой среде, чем животные.
Значительное снижение качества жизни больного панкреатитом связано с такой проблемой, о которой обычно забывают, как стойкое вздутие живота. Нередко вздутие не купируется даже при приведении заместительной терапии высокими дозами ферментов. В этом случае к проводимой терапии необходимо добавить адсорбенты (симетикон, диметикон) или использовать комбинированные ферментные препараты, содержащие адсорбирующие вещества.
Разовая доза ферментов, которая рекомендуется для лечения внешнесекреторной панкреатической недостаточности, должна содержать не менее 20–40 тыс. ед. липазы. Обычно пациенту назначают две—четыре капсулы препарата (по 20—25 тыс. ед. липазы) при основных приемах пищи и по одной-две капсуле (по 8—10 тыс. ед. липазы) или таблетки панкреатина при употреблении небольшого количества пищи. При клинически выраженной панкреатической недостаточности обычно не удается полностью устранить стеаторею даже с помощью высоких доз препаратов, поэтому критериями адекватности подобранной дозы пищеварительных ферментов являются: прибавка веса, нормализация стула (менее трех раз в день), снижение вздутия живота.
Причины неэффективности заместительной терапии могут быть связаны как с неточной диагностикой заболевания, так и с неадекватным назначением терапии больному (см. рисунок 2).
- Неадекватная доза препарата (нередко для снижения стоимости курса лечения назначают более низкую дозу препарата).
- Несоблюдение больным схемы терапии, снижение кратности приема.
- Прием в неправильное время: до или после еды.
- Стеаторея внепанкреатического происхождения (такие, как целиакия, лямблиоз и др.).
- Нарушения моторики кишечника, в частности, у больных сахарным диабетом или после ваготомии.
- Неверный выбор схемы лечения:
- назначение обычных ферментов (не имеющих кислотозащитной оболочки) без ингибиторов желудочной секреции;
- использование препаратов, которые из-за больших размеров гранул поступают в двенадцатиперстную кишку неодновременно с пищей.
Побочные эффекты ферментной терапии (см. рисунок 3) обычно не носят тяжелого характера, наиболее известный опасный побочный эффект — развитие фиброзирующей колопатии — возникает при длительном приеме очень высоких доз ферментов в виде микротаблеток: более 50 тыс. ед. липолитической активности на 1 кг веса тела в сутки.
- Болезненные ощущения в ротовой полости.
- Раздражение кожи в перианальной области.
- Дискомфорт в животе.
- Гиперурикемия.
- Аллергические реакции на свиной белок (в том числе у родственников больных c экзокринной панкреатической недостаточностью и медицинского персонала).
- Нарушение всасывания фолиевой кислоты (образование комплексов).
- Фиброз терминальной части подвздошной кишки и правых отделов ободочной кишки.
Таким образом, терапия хронического панкреатита должна проводиться дифференцированно, в зависимости от ведущего клинического синдрома и стадии заболевания. Заболевание, которое удается обнаружить на первой стадии, как правило, не требует медикаментозной коррекции, в этом случае обычно достаточно изменения образа жизни и диетотерапии. Лечение ХП на второй стадии включает назначение таблетированного панкреатина, антисекреторных препаратов и спазмолитиков. Третья стадия обычно требует использования всего арсенала средств, которые имеются у врача для купирования панкреатической боли: микрогранулы панкреатина, антисекреторные препараты, октреотид, спазмолитики, мощные анальгетики, психотропные препараты. На последней, четвертой, стадии лечение основывается, прежде всего, на использовании микрогранул панкреатина в высокой дозе с целью проведения заместительной терапии.
По вопросам литературы обращайтесь в редакцию
А. В. Охлобыстин, кандидат медицинских наук
Э. Р. Буклис, кандидат медицинских наук
ММА им. И. М. Сеченова, МоскваКлиника хронического панкреатита. Лечение хронического панкреатита
В клинике хронического панкреатита нет четких симптомов острого воспаления поджелудочной железы. Заболевание развивается чаще всего на фоне привычных для больного ощущений, вызванных давним заболеванием (холецистит, язвенная болезнь и т. п.). Только появление новых симптомов, например желтухи, прогрессирующего похудания или усиления болевых приступов, приводит больных в клинику. Ведущим симптомом являются боли вначале в правом подреберье, затем по мере прогрессировать процесса — в левом подреберье, спине н области левой лопатки. Нередко причиной болевого приступа является нарушение диеты, физическое или нервное напряжение, рецидив основного заболевания.
Приступы возникают несколько раз в год, постепенно учащаясь. При хроническом рецидивирующем панкреатите боли бывают 3—4 раза в месяц. Продолжительность приступов постепенно нарастает от получаса при начальных формах заболевания до 2—5 дней в тяжелых случаях. Характерны выраженные диспепсические расстройства: тошнота, отрыжка, упорный, мучительный метеоризм, неустойчивость стула (чередование запора с обильным зловонным поносом), слюнотечение, недомогание и слабость.
Трудность в подборе легкоусвояемой пищи (боли порой вызываются даже глотком воды) приводит к сильному похуданию и даже истощению больных. Часто такие больные попадают в стационар с подозрением на рак поджелудочной железы, особенно при появлении желтухи, которая наблюдается у 40% больных. Причинами желтухи служат реактивный отек головки поджелудочной железы, сдавление общего желчного протока нидуративным процессом, рубцовое сужение сфинктера Одди, наличие камней в желчных протоках или в ампуле фатерова сосочка.
![хронический панкреатит]()
При тонкой брюшной стенке в эпигастральной области иногда удается пальпировать плотное болезненное образование, отчетливо проводящее пульсацию брюшной аорты. Этот симптом отличается от симптома Воскресенского при остром панкреатите, когда вследствие отека поджелудочной железы пульсация брюшной аорты над пупком исчезает. Пальпировать поджелудочную железу удобнее всего в позах Гротта: в положении больного лежа с подложенными под спину кулаками, стоя с наклоном туловища вперед и влево, на правом боку с согнутыми в коленях ногами. Для пальпации хвостовой части железы применяют способ Мейо — Робсона. Больной лежит на правом боку с наклоном кпереди на 45°. Врач, оттесняя желудок, проникает глубоко в область левого подреберья, ощущая концами пальцев плотный болезненный валик.
В диагностике хронического панкреатита едва ли не главным является исследование протеолитических ферментов в моче, крови и дуоденальном соке. В случаях заболевания средней тяжести обычно отмечается повышение активности диастазы, липазы и трипсина. У небольшого числа больных обнаруживается снижение, а в отдельных случаях почти полное отсутствие трипсина, липазы и амилазы в дуоденальном содержимом. Активность трипсина сыворотки крови у большинства больных повышается, в то время как активность диастазы и липазы обычно изменяется мало. Несомненное значение имеет определение активности диастазы в моче.
Исследование этого фермента в динамике, может свидетельствовать о характере, степени и динамике воспалительного процесса в поджелудочной железе. При анализе кала находят значительное количество непереваренных мышечных волокон (креаторея) и нейтральный жир (стеаторея). О внутренней секреции поджелудочной железы судят по сахарным кривым. У больных хроническим панкреатитом чаше всего наблюдается один из трех типов сахарной кривой — астеничный, двугорбый или диабетический.
Для хронического панкреатита характерен акинетический тип моторики двенадцатиперстной кишки с силой волн 5—10 мм вод. ст. Эти данные позволяют по-новому оценить патогенез хронического панкреатита, в котором немалую роль играют гипотонические и атонические состояния двенадцатиперстной кишки. При рентгенологическом исследовании двенадцатиперстной кишки в условиях гипотонии важнейшими косвенными признаками хронического панкреатита являются: «развернутость» петли двенадцатиперстной кишки, деформация кишки в зоне фатсрова сосочка (симптом Фростберга), наличие дефекта наполнения по медиальному контуру кишки или зоны стушеванного рельефа (симптом «кулис»).
Ангиография обычно позволяет выявить один из следующих признаков хронического панкреатита: гиперваскуляризацию зоны поджелудочной железы (ранние формы заболевания), слабый сосудистый рисунок (диффузное разрастание соединительной ткани, поздние формы заболевания), оттеснение сосудов по периферии объемного образования (киста) или другой, менее информативный признак. Показателями морфологического состояния железы являются также сцинтиграфические данные о форме, положении, размерах железы и о степени распределения радиоизотопа в паренхиме органа. Наиболее типичными признаками хронического панкреатита следует считать усиление сцинтнграфического рисунка при ранних, отечных формах воспаления, его обеднение при поздних, склеротических формах и своеобразную картину множественных дефектов накопления изотопам пределах контуров поджелудочной железы, получившую название «симптома решета».
Лечение хронического панкреатита
Лечение хронического панкреатита должно быть комплексным — консервативная терапия в сочетании с хирургическим вмешательством (по показаниям). При консервативном методе лечения главной является полноценная диета с большим количеством белка. Суточный рацион больных должен содержать 150 г белков, 40 г жиров. 50 г сахара, 350 г углеводов. Большое значение следует придавать заместительной парентеральной белковой терапии (амннопептид, кровь, плазма, аминокровин). В период обострения заболевания оправдано назначение ингибиторов протсолитичегкнх ферментов (70000—100000 ЕД трасилола в сутки в течение 4—5 дней), а также панкреатина, метионина, липокаина по 0.5 г 3 раза в день. Для снятия спазма и подавления воспалительного папиллита назначают антибиотики, 0,2% раствор платифиллина или 2% раствор бензогексония по 1—2 мл. При болевых формах применяют паранефральную блокаду, блокаду чревных иервов, УВЧ-терапию, рентгенотерапию; рекомендуется курортное лечение (Ессентуки. Дорохово).
Хирургическое лечение. Показаниями к операции являются наличие механической желтухи, жестокий болевой синдром, отсутствие эффекта настойчивой консервативной терапии, наличие конкрементов в желчном пузыре или желчных протоках, прогрессирование основного заболевания. Цель хирургического лечения—обеспечить адекватный пассаж панкреатического сока в кишечник и устранить болевой синдром.
Операции на поджелудочной железе. При локализации процесса в области хвоста производят резекцию поджелудочной железы, иногда вместе с селезенкой. При поражении головки или тела железы с блоком панкреатического протока операцией выбора является панкреатодигестивный анастомоз с петлей тощей кишки, изолированной по способу Ру. В случае хронического панкреатита с исходом в кисту чаше накладывают анастомоз кисты с петлей тошей кишки или производят резекцию хвоста поджелудочной железы вместе с кистой. Вирсунголитиаз может потребовать рассечения протока с удалением камней и последующим боковым панкреатоеюноанастомозом либо (в тяжелых случаях) панкреатодуоденалыюй резекции.
Во время операции по поводу хронического панкреатита необходимо и итраоперационное рентгенологическое исследование желчных путей, которое является наиболее полным при применении рентгенотелевидения. Контрастное вещество вводят посредством пункции желчного пузыря или общего желчного протока. Возникающая при этом четкая рентгенологическая картина внепеченочных желчных путей помогает установить наличие конкрементов, стриктур, стеноза или недостаточности сфинктера Одди. При этом у 30% больных наблюдается рефлюкс контрастного вещества в панкреатический проток. Признаком хронического панкреатита является глубина рефлюкса, его длительность (свыше 3 мин) и картина получаемой вирсунгограммы. Иногда во время исследования возникает так называемый ложный стеноз фатерова сосочка, вызываемый спазмом сфинктера Одди. Нанесение 2—3 капель нитроглицерина под язык позволяет устранить спазм. При истинном стенозе рентгенологическая картина не изменяется. Наличие камней или стриктуры желчного протока является показанием к операции на желчных путях. При стенозе фатерова сосочка производят папиллосфинктеротомию.
При болевых формах хронических панкреатитов предпринимают операции, направленные на прерывание рефлекторной дуги от чревных ганглиев к поджелудочной железе и обратно (постганглионарная невротомия). При этом либо пересекают нервные веточки, идущие по периметру поджелудочной железы вдоль артериальных ветвей чревного ствола (маргинальная невротомия), либо выполняют селективную невротомию вокруг печеночной или селезеночной артерии (невролиз).
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.Хронический панкреатит
Хронический панкреатит — это заболевание поджелудочной железы, при котором ткани органа воспаляются и нарушается отток секретов. Снижение проходимости протоков, предназначенных для выведения секретов, сопровождается усилением выработки ферментов, незаменимых для пищеварительных процессов. В результате выделяемые соки не могут дойти до двенадцатиперстной кишки, копятся в самой железе, что приводит к разрушению ее клеток и губительным последствиям для организма.
Если раньше на диагностике хронический панкреатит выделяли лишь в 5-7% случаев и пациенты были более возрастные, то сейчас заболевание стало крайне распространенным, в том числе среди молодого поколения. В данной статье мы разберем, каковы признаки хронического панкреатита, как его диагностировать и как поддержать свой организм в борьбе с заболеванием.
Симптомы хронического панкреатита
![Хронический панкреатит]()
В зависимости от того, в какой фазе сейчас находится больной (ремиссия или обострение), выделяются различные симптомы хронического панкреатита.
Чаще всего у пациентов наблюдаются такие признаки заболевания, как:
- Неприятные ощущения или боль, не имеющая четкой локализации. Болевой синдром может обнаруживаться в правом подреберье, вверху или в средней части эпигастральной области, уходить в поясницу и другие части тела. Чаще всего болевые ощущения связаны с употреблением «тяжелых» продуктов (жирного, сладкого, острого) или спиртного.
- Учащенный жидкий стул и метеоризм, запоры, которые, как правило, обусловлены недостатком ферментов, нужных для переваривания пищи.
- Тяжесть в животе, тошнота, отрыжка, которые тоже могут говорить о проблемах с пищеварительным трактом.
- Слабость, дрожь в мускулах, анемия и бледность, астения.
- Интоксикация организма и общее недомогание, возможна небольшая желтушность, потеря веса.
Есть и латентная форма панкреатита — признаков он практически не дает, и его редко обнаруживают как самостоятельное заболевание. В то же время данное заболевание весьма коварно и на его первые симптомы мало кто обращает внимание. При этом клетки поджелудочной железы крайне сложно спасти от фиброза, поэтому панкреатит опасен не только для здоровья, но и для жизни человека. Он может привести к летальному исходу.
При наличии одного или нескольких симптомов хронического панкреатита, а также проявлений острого течения заболевания (острой боли, рвоты и диареи, икоты и отрыжки, бледности и сухости кожи) стоит обращаться к квалифицированному гастроэнтерологу. Чем раньше недуг будет выявлен, тем проще будет скорректировать свою диету, образ жизни и начать медикаментозную терапию для восстановления и поддержки организма.
Причины хронического панкреатита
Среди самых распространенных причин возникновения острого, а затем и хронического панкреатита называют неправильный образ жизни. В частности это нездоровый рацион питания, в котором преобладают жирные, сладкие, копченые и острые блюда, мало клетчатки, недостаточно витаминов и нутриентов. Переедание тоже выступает одной из предпосылок того, что поджелудочная железа перестает справляться со своей работой. Наконец, еще одной ключевой причиной врачи называют систематическое употребление спиртного. Среди пациентов с хроническим панкреатитом проблемы с поджелудочной у большинства начинаются именно по причине злоупотребления алкоголем. Спирт делает соки железы более насыщенными, поэтому их подача в двенадцатиперстную кишку нарушается.
Другие причины хронического панкреатита:
- Желчнокаменная болезнь, которая способствует закупорке протоков секрета поджелудочной железы;
- Проблемы с липидным обменом, например, при ожирении. Переедание вызывает усиление выработки ферментов.
- Гиперкальциемия, из-за которой железистая ткань затвердевает, а секрет вырабатывается в недостаточной мере.
- Интоксикация организма, которая приводит к избыточной нагрузке на ферментные системы и усиленной секрецией соков пищеварительных органов.
- Заболевания эндокринной системы, в особенности сахарный диабет.
- Энтерит, энтероколит, дуоденит, язвенная болезнь желудка, холецистит и другие патологические состояния ЖКТ.
- Проблемы с сосудами, гемолитические патологии.
- Аутоиммунные заболевания и вирусы, к примеру, паротит, гепатиты, краснуха.
- Метаболические нарушения.
- Наследственный и генетический фактор.
- Повреждения поджелудочной железы и ее протоков при травмах и оперативных вмешательствах.
Предпосылки заболевания могут проявляться как вместе, так и по отдельности, что определяет дальнейшую клиническую картину, тактику лечения.
Как проходит диагностика хронического панкреатита
![Хронический панкреатит]()
Как правило, чтобы распознать признаки нарушения работы поджелудочной железы в первую очередь пациент проходит осмотр врача и ряд лабораторных анализов. Прежде всего, специалистом проводятся пальпация и перкуссия на предмет наличия определенных симптомов и синдромов:
- Болезненность при легком давлении на область над левой ключицей;
- Чувствительность и дискомфорт в области на 5-6 см выше и правее пупка;
- Болезненные ощущения в левом реберно-позвоночном угле;
- Гипотрофический признак Гротта – дефицит слоя подкожного жира в зоне проекции железы;
- Геморрагический симптом Тужилина, который проявляет себя в виде мелких темно-красных пятнышек над поджелудочной, а также в других частях живота, на спине.
После того, как один или несколько признаков панкреатита были выявлены, для уточнения диагноза назначают следующие виды лабораторной и функциональной диагностики:
- Общий и развернутый анализ крови, который отображает возникновение воспаления;
- Лабораторное исследование крови, позволяющий выявить маркеры нутритивного статуса;
- Копрограмма на фекальную эластазу и на паразитов;
- Ультразвуковое исследование (УЗИ) поджелудочной железы;
- Компьютерная томография (КТ) (более актуальна при диагностике осложнений заболевания).
Только комплексная диагностика может дать исчерпывающее представление о степени поражения органа, симптоматике и методах необходимого лечения.
Обострение хронического панкреатита
Из острой в хроническую болезнь перерастает из-за активного фиброза, который развивается с новыми приступами. Вызывают такие приступы, как правило, тяжелая жирная пища или алкогольные напитки. Нарушенный режим достаточно быстро дает о себе знать.
Стать причиной обострения хронического панкреатита у взрослых мужчин и женщин могут и иные предпосылки, в том числе сильные эмоциональные или физические перегрузки, отравление, интоксикация компонентами лекарственных средств, к примеру, в рамках их длительного приема.
Симптомы хронического панкреатита в период обострения таковы:
- Болевые ощущения с локализацией в подреберье, которые могут распространяться на зону под лопатками или всю спину.
- Диарея, при которой каловые массы имеют зловонный запах и включают не полностью переваренные остатки пищи, фекалии имеют характерный жирный блеск.
- Горечь в полости рта, сухость и тошнота, потеря аппетита.
- Снижение массы тела, анемия.
Данные признаки могут проявляться в течение 1-2 недель. И в этом случае стоит не откладывать визит к специалисту или даже госпитализацию. Медики понаблюдают за вами и окажут требуемую комплексную помощь.
Лечение хронического панкреатита
Четкого протокола для максимально результативного лечения хронического панкреатита современные доктора по-прежнему не выработали. Дело в том, что ткань поджелудочной железы плохо поддается регенерации, в отличие, например, от клеток печени. Поэтому в первую очередь специалисты призывают отказаться от вредных привычек. Во-первых, нужно отказаться от курения и алкоголя, поскольку они провоцируют тяжелое течение болезни и усиление болезненной симптоматики, которая значительно ухудшает качество жизни. Во-вторых, нужно питаться по щадящей диете. В нее входит отказ от продуктов, вызывающих увеличенную секрецию поджелудочной железы: жирной, соленой и жареной пищи, копченостей, острых блюд. Также под запрет попадают крепкий чай и кофе, шоколад, бульоны, грубая клетчатка (свежие овощи и фрукты).
В ходе лечения практикуется и лечебное голодание, которое тормозит выработку ферментов, оказывающих разрушающее действие на ткань органа. Стоит помнить, что пораженные клетки железистой ткани нельзя восстановить полностью, а заменить ферменты может только специальная замещающая терапия. Поэтому своему рациону и образу жизни, а также приему лекарственных препаратов, нацеленных на поддержку «пострадавшего» органа нужно уделять большое внимание.
Медикаментозное лечение хронического панкреатита
Среди препаратов для лечения хронического панкреатита выделяют несколько групп:
- Спазмолитики и нестероидные противовоспалительные медикаменты, которые уменьшают спазм и борются с воспалительными процессами;
- Антибиотики, которые назначаются больным с инфекциями;
- Антисекреторные и панкреатические средства, которые помогают поддерживать нормальное функционирование ЖКТ, в том числе при патогенных изменениях тканей поджелудочной железы;
- Инсулиносодержащие лекарства, в случае если повреждены зоны, вырабатывающие гормон;
- Ферментные препараты, позволяющие компенсировать невозможность железы работать «на полную мощность».
- Пептиды для восстановления клеток поджелудочной железы(Панкрамин).
Все группы препаратов, кроме ферментных, применяются не на постоянной основе, а для устранения симптомов или курсами.
Хирургическое лечение хронического панкреатита
Когда заболевание запущено, а препараты для терапии хронического панкреатита уже не оказывают должного действия, применяются инвазивные методы лечения, в том числе оперативное вмешательство. Хирургическим путем удаляют орган целиком или его наиболее пораженные части, после чего обязательно применение ферментных препаратов, возмещающих гипофункцию поджелудочной железы. Показаниями к операции выступают:
- Полное разрушение ткани органа,
- Наличие опухолевых образований, некроза,
- Появление фиброза и свищей,
- Закупорка протоков камнями.
Профилактика панкреатита
Основой профилактики возникновения хронического панкреатита является здоровый образ жизни. В это понятие можно включить отказ или умеренное употребление алкоголя, отказ от курения и разнообразный рацион, в котором сбалансированы нутриенты и клетчатка. Больше всего поджелудочная железа страдает от одновременного воздействия спиртного и тяжелых продуктов с обилием животных жиров и специй. Для многих людей употреблять все это вместе и делать это бесконтрольно — нормальная практика. Но, к сожалению, это наиболее верный путь к развитию заболевания и губительным последствиям для вашего здоровья.
Помимо развития осложнений, которые подвергаются исключительно хирургическому лечению, базовыми направлениями в терапии хронического панкреатита выступают:
- Снижение болевых ощущений,
- Компенсация экзокринной недостаточности,
- Замещение эндокринной недостаточности.
Экзокринная недостаточность считается медиками самым тяжелым проявлением симптомов и эффекта на организм при хроническом панкреатите. Она вызывает серьезные нарушения работы пищеварения по причине невозможности полного расщепления компонентов пищи, в частности белков и жиров. Это в свою очередь чревато негативными изменениями в процессах абсорбции нутриентов и микроэлементов.
Возможности компенсации со стороны поджелудочной железы и других органов ЖКТ приводят к тому, что явная симптоматика панкреатита может проявиться только спустя несколько лет. Поэтому людям с симптомами хронического заболевания или острых приступов нередко назначают препараты для замещения ферментов.
Рекомендации пациентам
![Хронический панкреатит]()
Единственным способом проводить профилактику развития дегенеративных изменений в железистой ткани поджелудочной железы на сегодня выступает заместительная терапия. Специалисты активно применяют ее для снижения болевых ощущений и устранения расстройств пищеварительного тракта, а также защиты от дальнейшего фиброза клеток.
На современном рынке можно найти массу энзимных лекарственных средств, направленных на замещение ферментов, однако далеко не все они снискали одобрение врачей с точки зрения своего состава. В то же время исследования, проведенные у 125 пациентов, показали, что если принимать курсом препарата Панкрамин, то снижается частота диспептических расстройств, повышается аппетит, улучшается общее самочувствие. Наблюдается увеличение активности панкреатических ферментов (трипсина и амилазы), что оказывает положительную клиническую динамику. Панкрамин - натуральный пептид для восстановления клеток, компоненты, которого получают из поджелудочных желез крупного рогатого скота, не содержат инсулина и содержат комплекс белков и нуклеопротеидов, обладающих тканеспецифичным, избирательным действием на клеточные структуры поджелудочной железы. Благодаря комплексу белков и нуклеопротеидов, которые идентичны у всех млекопитающих, Панкрамин улучшает активацию восстановительных процессов в ткани железы и нормализует ее гормональную и пищеварительную функции.
В большинстве случаев грамотный прием Панкрамина как самостоятельно, так и в рамках комплексной терапии дает отличный результат при лечении и не имеет противопоказаний, предварительно нужна консультация со специалистом.
Лечение острого панкреатита. Хронический панкреатит
Для ликвидации болей, которые обусловлены спазмом сфинктера Одди и повышением давления в протоках поджелудочной железы, назначают атропин, промедол, платифиллин, папаверин, эуфиллин. Применяют также внутривенное введение новокаина (20,0 мл 0,25% раствора), вагосимпатическую и поясничную новокаиновую блокаду.
С целью подавления панкреатической секреции и дезактивации ее ферментов рекомендуют инъекции атропина (по 1 мл 0,1 % раствора 3 раза в сутки), выключение на 3—4 дня приема пищи внутрь и аспирацию желудочного содержимого. В борьбе с ферментативной токсемией хорошее нейтрализующее действие оказывает ингибитор протеолитических ферментов трасилол (цалол, коитрикал). Его вводят внутривенно в 5% растворе глюкозы по 25000—100000 ЕД в сутки и более. Трасилол способствует быстрому купированию воспалительного процесса, предупреждая его переход в некротическую фазу. При деструктивных панкреатитах трасилол облегчает течение послеоперационного периода. Менее успешна терапия трасилолом холецнстонанкреатнтов..В комплексной терапии тяжелых форм панкреатитов предусматривают переливание крови, плазмы, полиглюкина, которые устраняют дефицит циркулирующей крови и поддерживают постоянство артериального давления. С целью регуляции водно-электролитного баланса назначают внутривенные и подкожные вливания 5% раствора глюкозы и изотонического раствора хлорида натрия но 1 л (с 10 ЕД инсулина). По показаниям вводят растворы калия и кальция, а также витамины группы В и С, сердечные гликозиды, вазопрессивные средства. Целесообразно назначение антикоагулянтов — гепарина (по 5000 ЕД через 6 ч) или иеодикумарина (по 0,2 г 2 раза в день) в течение недели. Десенсибилизация достигается назначением димедрола, пипольфена или супрастина. По показаниям могут быть применены гормональные препараты.
Острый панкреатит, начинаясь асептически, может осложниться присоединением вторичной инфекции. Из антибиотиков наиболее обосновано назначение препаратов тетрациклинового и неомицинового ряда.
Показаниями к хирургическому лечению острого панкреатита являются: наличие перитонита при ясном диагнозе острого панкреатита (экстренная операция в первые 2 ч), сомнение в диагнозе при картине острого живота (экстренная операция), безуспешность консервативной терапии острого панкреатита в течение 12—24—48 ч, наличие патологии желчных путей (через 10—14 дней после острого приступа), осложнения острого панкреатита в виде абсцеднрования, образования псевдокисты.
![острый панкреатит]()
При остром панкреонекрозе и развивающемся перитоните цель операции состоит в том, чтобы освободить организм от всасывания ядовитых продуктов распада, находящихся в геморрагическом выпоте. Осушив брюшную полость через желудочно-ободочную связку, вскрывают сальниковую сумку и обнажают переднюю поверхность поджелудочной железы. Последняя при деструктивном панкреатите оказывается отечной, плотной, темно-багрового или черного цвета. Область поджелудочной железы обкалывают раствором новокаина с антибиотиками. Большинство хирургов при этом рассекают капсулу поджелудочной железы несколькими продольными разрезами и подводят к этой области тампоны и резиновую трубку, через которую в послеоперационном периоде вводят антибиотики. Кроме того, необходима ревизия желчных путей. При обнаружении патологии в них и достаточно удовлетворительном состоянии больного производят холецистэктомию, холедохотомию и дренирование гепатохоледоха или холецистостомию. Прибегать к дренирующим операциям на желчных путях следует чаше, чтобы обеспечить свободный отток застойной желчи.
Рекомендация отдельных хирургов резецировать пораженную поджелудочную железу, основанная преимущественно на экспериментальных данных, недостаточно обоснована. У больных острым панкреатитом, сбычно в пожилом возрасте, с сопутствующими заболеваниями легких н сердечно-сосудистой системы, тяжелой интоксикацией такие операции связаны с неоправданно большим риском.
Летальность при остром панкреатите, достигавшая в 20— 30-х годах 30—50%, в настоящее время снижена до 3—4%. Однако прогноз при деструктивных формах панкреатита остается серьезным.
Хронический панкреатит
Хронический панкреатит как самостоятельное заболевание выделяется хирургами сравнительно недавно (около 40 лет). До этого больные хроническими заболеваниями поджелудочной железы длительно и без значительных результатов лечились в терапевтических стационарах, а зачастую этот диагноз ставился только при патологоанатомическом исследовании.
Ведущая роль в патогенезе хронического панкреатита принадлежит заболеваниям желчных путей и двенадцатиперстной кишки (80% случаев). У 20% больных панкреатит возникает в связи с обтурацией протока поджелудочной железы (первичные стриктуры, опухоли), закрытой травмой поджелудочной железы, метаболическими расстройствами эндокринного происхождения (паратиреоидная аденома), врожденными особенностями или алиментарными нарушениями. Нередко хронический панкреатит развивается у лиц, злоупотребляющих алкоголем. Механизм возникновения хронического панкреатита такой же, как и острого панкреатита. Повторные приступы заболевания сопровождаются вовлечением в процесс все новых участков паренхимы поджелудочной железы, что постепенно приводит к замещению ее рубцовой тканью: железа превращается в плотное фиброзное образование, утрачивающее почти все свойственные железистой ткани функции.
Мы различаем следующие формы хронического панкреатита, учитывая причины заболевания: 1) хронический рецидивирующий панкреатит, когда процессы аутолиза с последующим рубцеванием и склерозом ткани носят периодический, приступообразный характер; 2) хронический холепанкреатит, возникающий у больных с длительно текущим заболеванием, внепеченочных желчных путей; 3) хронический индуративный панкреатит, развивающийся постепенно, с годами. При этой форме заболевания поражается в основном сама поджелудочная железа, которая становится деревянисто-плотной и напоминает опухоль поджелудочной железы; 4) псевдотуморозный хронический панкреатит; 5) псевдокистозный хронический панкреатит или хронический панкреатит с исходом в кисту; 6) хронический калькулезный панкреатит, который также может быть двух видов: вирсунголитиаз (камни выводного панкреатического протока) и кальцифицирующий панкреатит (отложение глыбок кальцин в паренхиме поджелудочной железы). В основе этой формы заболевания лежит склероз выводного протока либо недостаточность кровоснабжения панкреатической ткани в сочетании с изменениями минерального обмена, нарушениями микроциркуляции и метаболизма в ткани железы.
Хронический панкреатит – это прогрессирующее воспалительно-деструктивное поражение поджелудочной железы, приводящее к нарушению ее внешне- и внутрисекреторной функции. При обострении хронического панкреатита возникает боль в верхних отделах живота и левом подреберье, диспепсические явления (тошнота, рвота, изжога, вздутие живота), желтушность кожных покровов и склер. Для подтверждения хронического панкреатита проводится исследование ферментов пищеварительной железы, УЗИ, РХПГ, биопсия поджелудочной железы. Основные принципы терапии включают соблюдение диеты, прием медикаментов (спазмолитиков, гипосекреторных, ферментных и др. препаратов), при неэффективности – оперативное лечение.
МКБ-10
![Хронический панкреатит]()
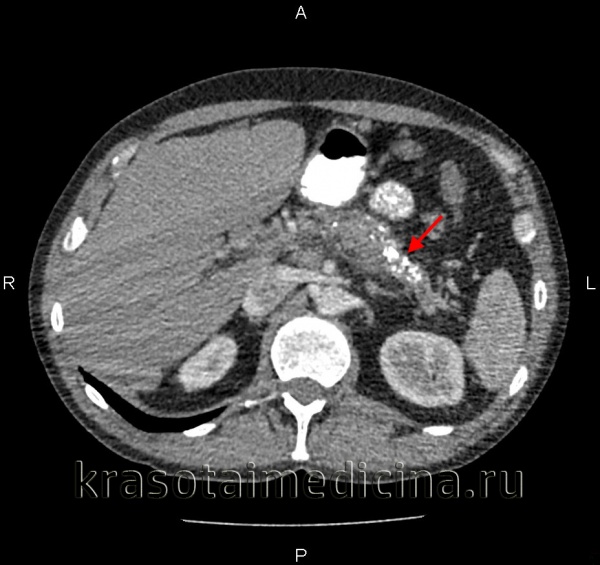
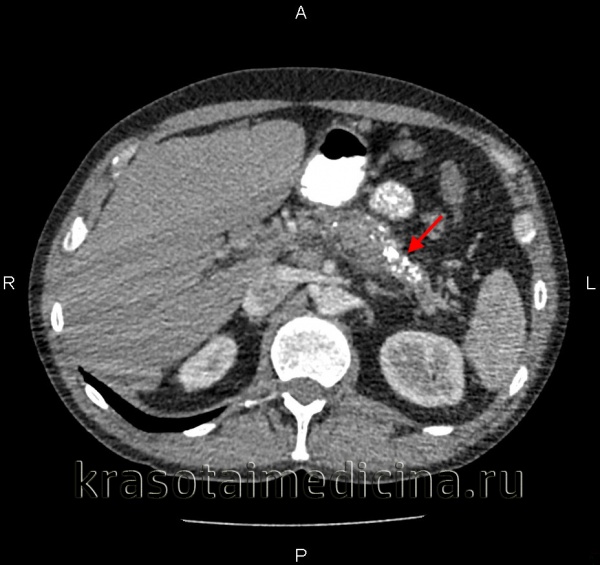
![КТ органов брюшной полости. Множественные кальцинаты в области хвоста и тела поджелудочной железы (последствия множественных острых эпизодов панкреатита)]()
Общие сведения
Хронический панкреатит – это воспалительное заболевание поджелудочной железы длительного рецидивирующего течения, характеризующееся постепенным патологическим изменением ее клеточной структуры и развитием функциональной недостаточности. В клинической гастроэнтерологии на долю хронического панкреатита приходится 5-10 % всех заболеваний органов пищеварения. В развитых странах в последнее время хронический панкреатит «молодеет», если ранее он был характерен для лиц 45-55 лет, то теперь пик заболеваемости у женщин приходится на 35-летний возраст.
Мужчины страдают хроническим панкреатитом несколько чаще, чем женщины, за последнее время доля панкреатита на фоне злоупотребления алкоголем возросла с 40 до 75 процентов среди факторов развития этого заболевания. Также отмечен рост возникновения злокачественных новообразований в поджелудочной железе на фоне хронического панкреатита. Все чаще отмечают прямую связь хронических панкреатитов с повышением заболеваемости сахарным диабетом.
Причины
Так же как и в случае острого панкреатита, основными причинами развития хронического воспаления поджелудочной железы являются злоупотребление алкоголем и желчекаменная болезнь. Алкоголь является непосредственно токсическим для паренхимы железы фактором. При желчекаменной болезни воспаление становится результатом перехода инфекции из желчных протоков в железу по сосудам лимфатической системы, развитием гипертензии желчевыводящих путей, либо непосредственным забросом желчи в поджелудочную железу.
Другие факторы, способствующие развитию хронического панкреатита:
- стойкое повышение содержания ионов кальция в крови;
- муковисцидоз;
- гипертриглицеринэмия;
- применение лекарственных средств (кортикостероиды, эстрогены, тиазидные диуретики, азатиоприн);
- продолжительный стаз секрета поджелудочной железы (непроходимость сфинктера Одди вследствие рубцовых изменений дуоденального сосочка);
- аутоиммунный панкреатит;
- генетически обусловленный панкреатит;
- идиопатический панкреатит (неясной этиологии).
Классификация
Хронический панкреатит классифицируют:
- по происхождению: первичный (алкогольный, токсический и др.) и вторичный (билиарный и др.);
- по клиническим проявлениям: болевой (рецидивирующий и постоянный), псевдотуморозный (холестатический, с портальной гипертензией, с частичной дуоденальной непроходимостью), латентный (клиника невыраженная) и сочетанный (выражено несколько клинических симптомов);
- по морфологической картине (кальцифицирующий, обструктивный, воспалительный (инфильтративно-фиброзный), индуративный (фиброзно-склеротический);
- по функциональной картине (гиперферментный, гипоферментный), по характеру функциональных нарушений могут выделять гиперсекреторный, гипосекреторный, обтурационный, дуктулярный (секреторную недостаточность также делят по степени выраженности на легкую, среднюю и тяжелую), гиперинсулинизм, гипоинсулинизм (панкреатический сахарный диабет);
Хронический панкреатит различают по тяжести течения и структурных нарушений (тяжелый, средней степени тяжести и легкий). В течение заболевания выделяют стадии обострения, ремиссии и нестойкой ремиссии.
Зачастую первоначальные патологические изменения в тканях железы при развитии хронического панкреатите протекают без симптомов. Либо симптоматика слабовыражена и неспецифична. Когда возникает первое выраженное обострение, патологические нарушения уже довольно значительны.
Основной жалобой при обострении хронического панкреатита чаще всего является боль в верней части жив левом подреберье, которая может приобретать опоясывающий характер. Боль либо выраженная постоянная, либо носит приступообразный характер. Боль может иррадиировать в область проекции сердца. Болевой синдром может сопровождаться диспепсией (тошнота, рвота, изжога, вздутие живота, метеоризм). Рвота при обострении хронического панкреатита может быть частой, изнуряющей, не приносящей облегчения. Стул может иметь неустойчивый характер, поносы чередоваться с запорами. Снижение аппетита и расстройство пищеварения способствуют снижению массы тела.
С развитием заболевания частота обострений, как правило, увеличивается. Хроническое воспаление поджелудочной железы может приводить к повреждению, как самой железы, так и смежных тканей. Однако могут пройти годы, прежде чем появятся клинические проявления заболевания (симптомы).
При внешнем осмотре у больных хроническим панкреатитом часто отмечают желтушность склер и кожных покровов. Оттенок желтухи коричневатый (обтурационная желтуха). Побледнение кожных покровов в сочетании с сухостью кожи. На груди и животе могут отмечаться красные пятнышки («красные капли»), не пропадающие после надавливания.
Живот при пальпации умеренно вздут в эпигастрии, в области проекции поджелудочной железы может отмечаться атрофия подкожной жировой клетчатки. При пальпации живота – болезненность в верхней половине, вокруг пупка, в левом подреберье, в реберно-позвоночном углу. Иногда хронический панкреатит сопровождается умеренной гепато- и спленомегалией.
Осложнения
Ранними осложнениями являются: обтурационная желтуха вследствие нарушения оттока желчи, портальная гипертензия, внутренние кровотечения вследствие изъязвления или прободения полых органов ЖКТ, инфекции и инфекционные осложнения (абсцесс, парапанкреатит, флегмона забрюшиннной клетчатки, воспаление желчных путей).
Осложнения системного характера: мультиорганные патологии, функциональная недостаточность органов и систем (почечная, легочная, печеночная), энцефалопатии, ДВС-синдром. С развитием заболевания могут возникать кровотечения пищевода, снижение массы тела, сахарный диабет, злокачественные новообразования поджелудочной железы.
Диагностика
Для уточнения диагноза врач-гастроэнтеролог назначает лабораторные исследования крови, кала, методы функциональной диагностики:
- Лабораторные тесты. Общий анализ крови в период обострения, как правило, показывает картину неспецифического воспаления. Для дифференциальной диагностики берут пробы на активность ферментов поджелудочной железы в крови (амилаза, липаза). Радиоиммунный анализ обнаруживает повышение активности эластазы и трипсина. Копрограмма выявляет избыток жиров, что позволяет предположить ферментную недостаточность поджелудочной железы.
- Инструментальные методики. Исследовать размер и структуру паренхимы поджелудочной железы (и окружающих тканей) можно с помощью УЗИ органов брюшной полости, КТ или МРТ поджелудочной железы. Сочетание ультразвукового метода с эндоскопией – эндоскопическая ультрасонография (ЭУС) позволяет детально исследовать ткань железы и стенки ЖКТ изнутри. При панкреатите используют эндоскопическую ретроградную панкреатохолангиографию – рентгеноконтрастное вещество вводят эндоскопически в дуоденальный сосочек.
- Функциональные пробы. При необходимости уточнить способность железы к выработке тех или иных ферментов назначают функциональные тесты со специфическими стимуляторами секреции тех или иных ферментов.
![КТ органов брюшной полости. Множественные кальцинаты в области хвоста и тела поджелудочной железы (последствия множественных острых эпизодов панкреатита)]()
КТ органов брюшной полости. Множественные кальцинаты в области хвоста и тела поджелудочной железы (последствия множественных острых эпизодов панкреатита)
Лечение осуществляется консервативно или хирургическим путем в зависимости от тяжести течения заболевания, а также от присутствия или развития осложнений.
Консервативная терапия
- Диетотерапия. Больным хроническим панкреатитом в период тяжелого обострения рекомендовано воздержаться от энтерального питания, при стухании назначают диету № 5Б. При хроническом панкреатите употребление алкоголя категорически запрещено, из рациона убирают острую, жирную, кислую пищу, соленья. При панкреатите, осложненном сахарным диабетом, – контроль сахаросодержащих продуктов.
- Обострение хронического панкреатита лечат так же, как и острый панкреатит (симптоматическая терапия, обезболивание, дезинтоксикация, снятие воспаления, восстановление пищеварительной функции).
- Для панкреатитов алкогольного генеза отказ от употребления спиртосодержащих продуктов является ключевым фактором лечения, в легких случаях приводящим к облегчению симптоматики.
Хирургическое лечение
Показаниями к хирургическому лечению хронического панкреатита могут стать гнойные осложнения (абсцесс и флегмона), обтурация желчных и панкреатических протоков, стеноз сфинктера Одди, выраженные тяжелые изменения в тканях железы (склероз, обызвествления), кисты и псевдокисты поджелудочной железы, тяжелое течение, неподдающееся консервативной терапии.
- сфинктеротомия при закупорке сфинктера Одди;
- иссечение камней в протоках поджелудочной железы при конкрементной обтурации;
- вскрытие и санация гнойных очагов (абсцессов, флегмон, кист);
- панкрэктомия (полная или частичная);
- вазэктомия, спланхэктомия (операции иссечения нервов, регулирующих секрецию железы), частичное иссечение желудка (резекция);
- удаление желчного пузыря при осложнениях со стороны большого желчного протока и желчного пузыря;
- техники создания окружных желчных оттоков для снятия нагрузки с основных панкреатических протоков (вирсунгодуоденостомия и др.).
Прогноз
При следовании рекомендациям по профилактике обострений хронический панкреатит протекает легко и имеет благоприятный прогноз выживаемости. При нарушении диеты, приеме алкоголя, табакокурении и неадекватном лечении прогрессируют дистрофические процессы в ткани железы и развиваются тяжелые осложнения, многие из которых требуют хирургического вмешательства и могут привести к летальному исходу.
Профилактика
Меры первичной профилактики:
- ограничение употребление алкоголя, рациональное питание, сбалансированная диета без приступов переедания, ограничение в жирной пище, углеводистых продуктах;
- отказ от курения;
- употребление достаточного количества воды (не менее полутора литров в сутки);
- достаточное количество витаминов и микроэлементов в рационе;
- своевременное обращение к врачу по поводу нарушений работы ЖКТ, адекватное и полное лечение болезней органов пищеварения.
Для профилактики обострений хронического панкреатита необходимо соблюдать все рекомендации врача по режиму питания и образа жизни, регулярно (не реже 2-х раз в год) проходить обследование. Важную роль в продлении ремиссии и улучшении качества жизни больных хроническим панкреатитом играет санаторно-курортное лечение.
Читайте также: