Клиника и диагностика фокально-сегментарного гломерулосклероза
Добавил пользователь Alex Обновлено: 10.01.2026
2. Захарова Е.В. Роль циклоспорина в лечении идиопатического гломерулонефрита и волчаночного нефрита. Нефрология и диализ 2010; 12(2): 126-141 [Zaharova EV. Rol' tciclosporina v lechenii idiopaticheskogo glomerulonefrita i volchanochnogo nefrita. Nefrologiia i dializ 2010; 12(2): 126-141]
3. Козловская Л.В. Хронический гломерулонефрит: аргументы в пользу циклоспорина. Клиническая нефрология 2010; 3: 56-61 [Kozlovskaia L.V. KHronicheskii' glomerulonefrit: argumenty' v pol'zu tciclosporina. Clinicheskaia nefrologiia 2010; 3: 56-61]
4. Смирнов А.В. Лечение гломерулопатий циклоспорином: правильный подход с неверным обоснованием. Нефрология 2010; 14 (4): 9-22 [Smirnov A.V. Lechenie glomerulopatii' tciclosporinom: pravil'ny'i' podhod s neverny'm obosnovaniem. Nefrologiia 2010; 14 (4): 9-22]
5. Смирнов А.В. Практические вопросы применения циклоспорина в лечении гломерулопатий. Нефрология 2010; 14 (4): 96-102 [Smirnov A.V. Prakticheskie voprosy' primeneniia tciclosporina v lechenii glomerulopatii'. Nefrologiia 2010; 14 (4): 96-102]
6. Комарова О.В., Матвеева М.В., Цыгин А.Н. и др. Эффективность и безопасность пролонгированной терапии циклоспорином детей с фокально-сегментарным гломерулосклерозом. Вопросы современной педиатрии 2010; 9(4): 155-159 [Komarova O.V., Matveeva M.V., TCy'gin A.N., Leonova L.V., Timofeeva A.G. E'ffektivnost' i bezopasnost' prolongirovannoi' terapii tciclosporinom detei' s fokal'no-segmentarny'm glomerulosclerozom. Voprosy' sovremennoi' pediatrii 2010; 9(4): 155-159]
7. Braun N, Schmutzler F, Lange C et al. Immunosuppressive treatment for focal segmental glomerulosclerosis in adults. Cochrane Database Syst Rev 2008; 16 (3): CD003233
8. Cattran DC, Alexopoulos E, Heering P et al. Cyclosporin in idiopathic glomerular disease associated with the nephritic syndrome: workshop recommendations. Kidney Int 2007; 72 (12): 1429-1447
9. Cattran D.C., Appel GB, Hebert LA et al. A randomized trial of cyclosporine in patients with steroid-resistant focal segmental glomerulosclerosis. North America Nephrotic Syndrome Study Group. Kidney Int 1999; 56 (6): 2220-2226
10. Chun M.J., Korbet S.M., Schwartz M.M. et al. Focal segmental glomerulosclerosis in nephrotic adults: presentation, prognosis, and response to therapy of the histologic variants. J Am Soc Nephrol 2004; 8: 2169-2177.
11. D'Agati V. Pathologic classification of focal segmental glomerulosclerosis. Sem Nephrol 2003; 23(2):117-134
12. Deegens JK. Review of diagnosis and treatment of focal glomerulosclerosis. Neth J Med 2008; 66(3): 11-16
14. Kidney Diseases: Improving Global Outcomes (KDIGO) Glomerulonephritis Work Group. KDIGO Clinical Practice Guideline for glomerulonephritis. Kidney Int. Suppl 2012; 2(2):139-274
15. Korbet S.M. Treatment of primary FSGS in adults. J Am Soc Nephrol 2012; 23:1769-1776
16. Korbet S.M. Treatment of primary FSGS in adults. Kidney Intern 2002; 62(6):2301-2310
17. Shankland S.J. The podocyte’s response to injury: Role in proteinuria and glomerulosclerosis. Kidney Int 2006; 69: 2131-2147.
18. Senthil Nayagam L. Mycophenolatemofetil ore standard therapy for membranous nephropathy and focal segmental glomerulosclerosis: a pilot study. Nephrol Dial Transplant. 2008; 23(6): 1926-1930
Клиника и диагностика фокально-сегментарного гломерулосклероза
Фокально-сегментарный гломерулосклероз - эпидемиология, патогенез
Фокально-сегментарный гломерулосклероз — одна из важных причин первичного нефротического синдрома. Именно он чаще других гломерулопатий у детей заканчивается терминальной почечной недостаточностью. Среди причин терминальной почечной недостаточности у детей ему принадлежит второе место после пороков развития почек и мочевых путей. При биопсии обнаруживают спадение части (отсюда — сегментарный) капиллярных петель клубочка со склерозом мезангия. Поначалу поражение захватывает не все клубочки (отсюда — фокальный), и первыми страдают юкстамедуллярные нефроны.
Часто видны атрофированные канальцы и участки интерстициального фиброза — эти находки позволяют предположить фокально-сегментарный гломерулосклероз даже без явных признаков склероза в клубочках (табл. 8.3). У детей фокально-сегментарный гломерулосклероз, как правило, проявляется нефротическим синдромом, причем в 75—80% случаев лечение глюкокортикоидами не дает эффекта. В большинстве случаев причину установить не удается (первичный, или идиопатический, фокально-сегментарный гломерулосклероз), но в то же время известен ряд факторов, действие которых может привести ко вторичному фокально-сегментарному гломерулосклерозу.
При вторичном поражении протеинурия необязательно достигает величин, характерных для нефротического синдрома. Вторичный фокально-сегментарный гломерулосклероз в таких случаях может развиться в результате компенсаторной реакции на уменьшение числа функционирующих нефронов: в сохранившихся нефронах усиливается клубочковая фильтрация за счет повышения кровотока в клубочках, возникает их гипертрофия. В итоге это приводит к склерозу оставшихся клубочков. Такое развитие событий возможно при олигомеганефронии, односторонней агенезии или резекции почки, дисплазии почек, рефлюкс-нефропатии, некрозе коркового вещества почек.
Повышенная фильтрация в отдельных нефронах может играть роль в развитии фокально-сегментарного гломерулосклероза при серповидноклеточной анемии, тяжелом ожирении, цианотических пороках сердца, артериальной гипертонии. Любое прогрессирующее поражение клубочков может привести к фокально-сегментарному гломерулосклерозу, хотя в таких случаях часто бывают и другие морфологические изменения, характерные для основного заболевания. Наконец, фокально-сегментарный гломерулосклероз может развиться при ВИЧ-нефропатии и героиновой нефропатии.
Эпидемиология фокально-сегментарного гломерулосклероза
Первичный фокально-сегментарный гломерулосклероз обычно начинается у детей 2—7 лет. Мальчики, особенно младшего возраста, болеют несколько чаще. Кроме того, заболеваемость выше среди американских негров. В последние годы заболевание стало встречаться чаще как у детей, так и у взрослых, причем это нельзя объяснить только учащением случаев ВИЧ-нефропатии. Изредка фокально-сегментарный гломерулосклероз может быть наследственным. Так, фокально-сегментарный гломерулосклероз может наблюдаться у больных с наследственным (аутосомно-рецессивным) глюкокортикоидрезистентным нефротическим синдромом (ген NPHS2, сегмент 1q25—q31). Описан наследственный (аутосомно-доминантный) фокально-сегментарный гломерулосклероз, связанный с мутациями в сегментах 11q21—q22 и 19q13.
Патогенез фокально-сегментарного гломерулосклероза
Этиология фокально-сегментарного гломерулосклероза неизвестна. Высокая частота рецидивов в пересаженной почке, часто развивающихся в первые же часы после операции, говорит о роли неких системных факторов. Природа этих факторов и причины их образования неясны. У детей, чьи матери страдали фокально-сегментарным гломерулосклерозом во время беременности, при рождении отмечается нефротический синдром, но через несколько недель он исчезает без всякого лечения. Разработаны биологические пробы, основанные на том, что плазма больных фокально-сегментарным гломерулосклерозом увеличивает проницаемость клубочкового фильтра крыс для альбумина.
В ряде работ отмечалось, что если это свойство плазмы у реципиентов почки постоянно сохраняется, то риск рецидива болезни после трансплантации почки повышен; впрочем, в некоторых других работах это не подтвердилось. Некоторые специалисты считают болезнь минимальных изменений и фокально-сегментарный гломерулосклероз вариантами одного и того же заболевания, отличающимися степенью тяжести. Стоит также отметить, что гломерулосклероз может быть не столько причиной, сколько следствием протеинурии.

Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Фокально-сегментарный гломерулосклероз
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Фокальный сегментарный гломерулосклероз - весьма редкий вариант гломерулонефрита, наблюдается у 5-10% взрослых больных с хроническим гломерулонефритом (за последние 20 лет - у 6%).
Код по МКБ-10
Причины фокально-сегментарного гломерулосклероза
Как и при минимальных изменениях клубочков, при фокальном сегментарном гломерулосклерозе основной патологией является поражение эпителиальных клеток (подоцитов), выявляемое лишь при электронной микроскопии, и обсуждается возможная роль тех же факторов, ответственных и за сосудистую проницаемость, и за «подоцитоз». Однако при фокальном сегментарном гломерулосклерозе изменения подоцитов, которые не способны к репликации, постепенно приводят к развитию склероза. Подтверждением возможной роли циркулирующего патологического фактора может служить описание женщины со стероидрезистентным фокальным сегментарным гломерулосклерозом, которая родила двоих детей с протеинурией и гипоальбуминемией: у обоих детей протеинурия и нефротический синдром исчезли соответственно через 2 и 3 нед после рождения.
Несмотря на умеренные морфологические изменения, течение болезни прогрессирующее, полные ремиссии наблюдаются редко. Прогноз серьёзный, особенно при нефротическом синдроме; это один из наиболее неблагоприятных вариантов гломерулонефрита, довольно редко отвечающий на активную иммунодепрессивную терапию. Спонтанные ремиссии крайне редки. У взрослых 5-летняя выживаемость составляет 70-73%.
Если вообще у взрослых это весьма редкий вариант нефрита, то среди больных терминальной почечной недостаточности его доля значительно возрастает. Так, по данным USRDS (регистр больных с терминальной почечной недостаточностью в США), опубликованным в 1998 г., среди 12 970 больных с известной морфологической формой гломерулонефрита, которые получали заместительную почечную терапию в 1992-1996 гг., у 6497 (50%) был фокальный сегментарный гломерулосклероз.
Симптомы фокально-сегментарного гломерулосклероза
Симптомы фокально-сегментарного гломерулосклероза характеризуются нефротическим синдромом (67% случаев) или персистирующей протеинурией, у большинства больных сочетается с гематурией (хотя макрогематурия редка), у половины - с артериальной гипертензией.
Наблюдается у 15-20% больных с нефротическим синдромом, чаще у детей, у которых фокальный сегментарный гломерулосклероз является наиболее частой причиной стероидрезистентного нефротического синдрома.
Морфологически характеризуется сегментарным гломерулосклерозом (склерозируются отдельные сегменты клубочков) части клубочков (фокальные изменения); остальные клубочки в начале болезни интактны.
При иммуногистохимическом исследовании выявляют IgM. Нередко этот морфологический тип изменений трудно отличить от «минимальных изменений» клубочка; обсуждаются возможности перехода «минимальных изменений» в фокально-сегментарный гломерулосклероз (ФСГС). Существует мнение, разделяемое не всеми авторами, что это - разной тяжести варианты или разные стадии одного и того же заболевания, объединяемые термином «идиопатический нефротический синдром».
Где болит?
Что нужно обследовать?
Как обследовать?
Какие анализы необходимы?
К кому обратиться?
Лечение фокально-сегментарного гломерулосклероза
Больные фокальным сегментарным гломерулосклерозом без нефротического синдрома с клинической картиной латентного или гипертонического нефрита имеют сравнительно благоприятный прогноз (10-летняя почечная выживаемость >80%). Этим больным обычно активная иммунодепрессивная терапия не показана (за исключением случаев, когда нарастание активности проявляется другими признаками - остронефритическим синдромом). При фокальном сегментарном гломерулосклерозе без нефротического синдрома показаны антигипертензивные препараты, в первую очередь ингибиторы АПФ, которые обладают антипротеинурическим действием и замедляют развитие и прогрессирование хронической почечной недостаточности при этом целевой уровень АД должен составлять 120- 125/80 мм рт.ст.
У больных фокальном сегментарном гломерулосклерозе с нефротическим синдромом прогноз серьёзный: терминальная почечная недостаточность (ТПН) наступает через 6-8 лет, причём при протеинурии >14 г/24 ч - уже через 2-3 года.
Развитие ремиссии нефротического синдрома значительно улучшает прогноз. Так, среди больных, ответивших на лечение полной или частичной ремиссией, частота терминальной почечной недостаточности за 5,5 лет наблюдения составила 28% по сравнению с 60% у резистентных больных. Прогноз зависит также от стабильности ремиссии: рецидив нефротического синдрома делает прогноз таким же плохим, как у первично-резистентных больных. Однако в начале болезни нет надёжных клинических или морфологических признаков, способных предсказать результаты лечения фокально-сегментарного гломерулосклероза. Лучшим индикатором прогноза у больных фокальным сегментарным гломерулосклерозом с нефротическим синдромом является сам факт ответа на лечение фокально-сегментарного гломерулосклероза - развитие ремиссии нефротического синдрома.
Длительное время считали, что лечение фокально-сегментарного гломерулосклероза с нефротическим синдромом иммунодепрессантами бесперспективно. В настоящее время показано, что у части больных при длительном лечении может наступить полная или частичная ремиссия. Повышение частоты ремиссий связано с увеличением длительности начальной терапии глюкокортикоидами. В исследованиях, в которых удавалось достичь большой частоты ремиссий, начальную дозу преднизолона [обычно 1 мг/кгхсут), вплоть до 80 мг/сут] поддерживали в течение 2-3 мес, а затем постепенно снижали в течение последующего лечения.
Среди взрослых больных, отвечающих на лечение фокально-сегментарного гломерулосклероза глюкокортикоидами, менее чем у 1/3 полные ремиссии развиваются через 2 мес, а у большинства - через 6 мес от начала терапии. Время, необходимое до развития полной ремиссии, составляет в среднем 3-4 мес. Исходя из этого в настоящее время предлагают определять стероидную резистентность у взрослых больных с первичным фокальным сегментарным гломерулосклерозом как сохранение нефротического синдрома после 4 мес лечения преднизолоном в дозе 1 мг/кгхсут).
Кортикостероидное лечение фокально-сегментарного гломерулосклероза с первичным фокальным сегментарным гломерулосклерозом показано при наличии нефротического синдрома; относительно сохранной функции почек (креатинин не более 3 мг%); отсутствии абсолютных противопоказаний для кортикостероидной терапии.
При впервые возникшем нефротического синдрома назначают:
- преднизолон в дозе 1-1,2 мг/кгхсут) в течение 3-4 мес;
- при развитии полной или частичной ремиссии дозу снижают до 0,5 мг/кгхсут) (или 60 мг через день) и лечение фокально-сегментарного гломерулосклероза продолжается ещё 2 мес, после чего преднизолон постепенно (в течение 2 мес) отменяют;
- у больных, не ответивших на начальный курс, дозу преднизолона можно снижать быстрее - в течение 4-6 нед;
- больным старше 60 лет преднизолон назначают через день (1-2 мг/кг в течение 48 ч, максимально 120 мг в течение 48 ч) - результаты сравнимы с эффектом у молодых пациентов, получающих преднизолон каждый день. Это можно объяснить возрастным снижением клиренса кортикостероидов, что продлевает их иммунодепрессивное воздействие;
- цитостатики в сочетании с глюкокортикоидами в качестве начальной терапии не увеличивают частоту ремиссий по сравнению с одними только глюкокортикоидами. Однако в дальнейшем у больных, получавших цитостатики, наблюдается меньше рецидивов, чем у получавших только кортикостероиды (18% по сравнению с 55%), т.е. ремиссии оказываются более стабильными. Если ремиссия сохраняется более 10 лет, вероятность рецидивов мала.
Лечение рецидивов у больных, отвечающих на лечение глюкокортикоидами
Лечение фокального сегментарного гломерулосклероза, резистентного к стероидам
Это наиболее сложная проблема. Используют 2 подхода - лечение цитостатиками или циклоспорином А.
С. Ponticelli и соавт. (1993) сообщили о 50% ремиссий (21% полных и 29% частичных) при лечении циклоспорином стероидрезистентных взрослых с нефротическим синдромом и фокальным сегментарным гломерулосклерозом. Однако авторы определяли стероидную резистентность как отсутствие ответа после 6 нед лечения преднизолоном 1 мг/(кгхсут), что не соответствует современным критериям (4 мес безуспешного лечения фокально-сегментарного гломерулосклероза). После отмены лекарств частота рецидивов была высокой, однако число случаев терминальной почечной недостаточности было в 3 раза меньше, чем у больных, получавших плацебо. У части больных, у которых ремиссия поддерживалась циклоспорином длительное время (не менее года), появилась возможность медленно отменить препарат без развития рецидива.
Таким образом, хотя у больных со стероидной резистентностью ни один из подходов не обладает достаточной эффективностью, циклоспорин, видимо, имеет некоторое преимущество перед цитостатиками.
Циклоспорин у больных фокальным сегментарным гломерулосклерозом с уже имеющейся почечной недостаточностью и тубулоинтерстициальными изменениями следует применять с осторожностью. У больных, нуждающихся в продолжении лечения циклоспорином более 12 мес, необходима повторная биопсия почки для оценки степени нефротоксичности (выраженности интерстициального склероза).
Неиммунные методы лечения фокально-сегментарного гломерулосклероза
При фокальном сегментарном гломерулосклерозе наиболее эффективны ингибиторы АПФ; определённого успеха можно достичь и гиполипидемической терапией.
Таким образом, при лечении больных фокальным сегментарным гломерулосклерозом необходимо руководствоваться следующими положениями:
Публикации в СМИ
Фокально-сегментарный гломерулосклероз — частая причина нефротического синдрома или массивной протеинурии, характеризующаяся фокальным склерозом в отдельных (не во всех) гломерулах и сегментарным поражением внутри почечных клубочков. Статистические данные. Диагностируют в 5–12% случаев идиопатического нефротического синдрома у взрослых; наиболее частая причина резистентного к ГК нефротического синдрома у детей.
Этиология • Идиопатический • Вторичный: в некоторых случаях возникает при СПИДе, применении героина и других парентеральных средств, при хроническом пузырно-мочеточниковом рефлюксе, односторонней агенезии почки, анальгетической нефропатии, HCV-инфекции.
Патоморфология. Характерное поражение в виде очагового и сегментарного гломерулосклероза проходит в своём развитии через несколько стадий, включая невыраженное набухание мезангия, потерю клеточности клубочков и спадение капиллярных петель.
Клиническая картина и диагностика • Нефротический синдром — почти в 100% случаев • Артериальную гипертензию и почечную недостаточность редко наблюдают в детском возрасте, чаще — у взрослых • Для постановки окончательного диагноза необходимо проведение биопсии почки.
ЛЕЧЕНИЕ • ГК малоэффективны • Цитостатики •• Пульс-терапия циклофосфамидом в дозе 1000 мг/сут ежемесячно •• Циклоспорин в дозе 3–5 мг/кг/сут • Ингибиторы АПФ •• Каптоприл в дозе 50–100 мг/сут и др.• Гиполипидемические средства — статины (ловастатин в дозе 20–60 мг/сут) • Трансплантация почки — рецидивы у 30–40% почечных аллотрансплантатов в период от 3 нед до 1 года после пересадки.
МКБ-10. N00.1 Острый нефритический синдром, очаговые и сегментарные гломерулярные повреждения
Код вставки на сайт
Гломерулосклероз фокальный
Острый гломерулонефрит (нефритический синдром) - симптомы и лечение
Что такое острый гломерулонефрит (нефритический синдром)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Застело Елены Сергеевны, детского нефролога со стажем в 15 лет.
Над статьей доктора Застело Елены Сергеевны работали литературный редактор Вера Васина , научный редактор Кирилл Лелявин и шеф-редактор Маргарита Тихонова
Определение болезни. Причины заболевания
Острый гломерулонефрит (Acute glomerulonephritis) — это группа заболеваний почек, которые отличаются по своей структуре, подходам к лечению и причинам, но все они в первую очередь приводят к повреждению почечных клубочков. Клубочками, или гломерулами, называют пучки кровеносных сосудов с мелкими порами, через которые в почках фильтруется кровь.
При развитии болезни в моче внезапно появляется кровь и выявляется белок, повышается артериальное давление, возникают отёки и может временно нарушиться работа почек.
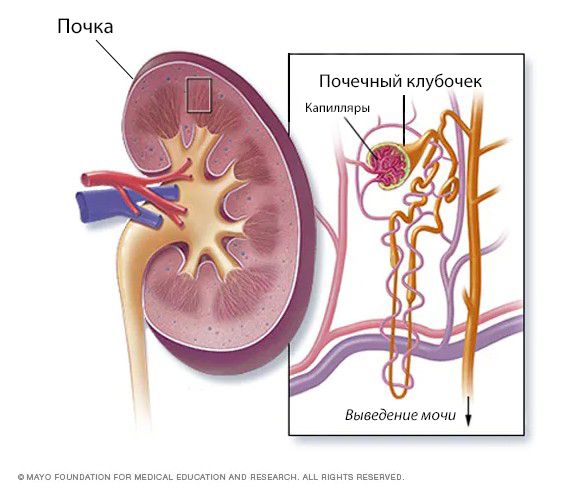
Заболевание впервые описал английский врач Р. Брайт в 1827 году. В честь него все нефриты долгое время, вплоть до 1950-х годов, назывались «болезнью Брайта». В начале XX века Ф. Фольгарт и Т. Фар создали первую классификацию гломерулонефритов, выделив острые и хронические формы болезни. Разработанная в 1951 году техника биопсии почек позволила составить алгоритмы лечения для различных видов гломерулонефрита [1] .
Распространённость
Острый гломерулонефрит встречается у пациентов всех возрастов, но выделяют два пика заболеваемости: в 5–12 лет и после 60 лет [3] [4] . Чаще гломерулонефритом болеют мужчины.
Ежегодно выявляют около 470 000 случаев острого гломерулонефрита, уровень заболеваемости колеблется от 9 до 29 случаев на 100 000 населения [3] [4] .
В России гломерулонефрит — это ведущая причина терминальной стадии хронической болезни почек. Эта болезнь несовместима с жизнью и требует дорогостоящей почечной заместительной терапии: диализа и трансплантации донорской почки [19] .
Причины острого гломерулонефрита
Острый гломерулонефрит зачастую возникает после перенесённой инфекции, вызванной бета-гемолитическим стрептококком группы А (БГСА).
К болезням почек могут приводить следующие штаммы:
- 1, 4, 12 (вызывают болезнь после фарингита);
- 2, 49, 55, 57, 60 (после кожных инфекций) [16] .
Такой гломерулонефрит называют острым постстрептококковым гломерулонефритом (ОПСГН) [2] . Риск развития ОПСГН зависит от локализации инфекции: после фарингита он возникает в 5–10 % случаев, после кожной инфекции, например стрептодермии, — в 25 % случаев [5] [6] . В последнее время ОПГСН в развитых странах встречается всё реже.
Стрептококк может также вызывать ангину, тонзиллит и скарлатину, поэтому эти заболевания часто предшествуют острому гломерулонефриту. Однако в большинстве случаев точную причину гломерулонефрита установить не удаётся: в посевах мочи и крови возбудитель отсутствует, в истории болезни нет перенесённых инфекций [1] [3] [11] [15] .
Помимо стрептококка, к развитию острого гломерулонефрита могут приводить:
- токсические факторы — отравление свинцом и ртутью, употребление органических растворителей и алкоголя, приём некоторых лекарств (Амикацина, рентгеноконтрастных препаратов);
- другие инфекции — бактерии (стафилококк, энтерококк, диплококк, бледная трепонема и др.), вирусы (цитомегаловирус, вирусы простого герпеса, гепатита В, Эпштейна — Барр, коронавирус).
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы острого гломерулонефрита
Острый гломерулонефрит может около трёх недель протекать без симптомов [2] [4] [10] . Затем развивается характерный острый нефритический синдром, включающий основные проявления болезни:
- отёки;
- гематурию (кровь в моче);
- гипертонию [12][15] .
Отёки возникают у 80–90 % пациентов [16] . Появление отёков при остром гломерулонефрите вызвано задержкой натрия и замедленной фильтрацией крови в клубочках [16] . У детей отёки распространяются по всему телу, у взрослых, как правило, отекают только ноги и лицо. В 10–50 % случаев отёки сопровождаются тупыми болями в пояснице, которые возникают из-за воспаления и растяжения капсулы почки.
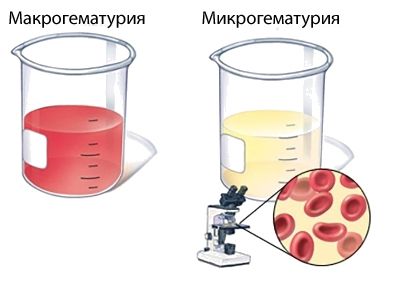
Моча приобретает красный оттенок и становится цвета «мясных помоев» у 30–50 % больных [16] . Видимое окрашивание мочи сгустками крови называют макрогематурией. У остальных пациентов развивается микрогематурия — в моче присутствует небольшое количество эритроцитов, но кровь в моче не видна. Гематурия — это самое типичное проявления болезни, она может быть единственным симптомом гломерулонефрита и сохраняться в течение нескольких месяцев после перенесённого заболевания.
Гипертония развивается у 50–90 % пациентов, из них более чем у 75 % больных давление сильно повышено [16] [19] . Гипертония может протекать бессимптомно или проявляться головными болями. Основные причины высокого давления при остром гломерулонефрите — это увеличение объёма циркулирующей крови, связанное с задержкой жидкости и натрия, а также повышение сердечного выброса и периферического сосудистого сопротивления.
С первых дней болезни уменьшается объём выделяемой мочи (диурез). При лечении он восстанавливается через 4–7 дней, после чего исчезают отёки и нормализуется артериальное давление (гипертония обычно наиболее выражена в разгар заболевания [16] ). Однако ещё в течение полугода отдельные симптомы могут сохраняться.
Острый постстрептококковый гломерулонефрит может протекать в двух формах:
- циклически — типичный вариант;
- ациклически — только с одним симптомом, атипичный вариант.
Циклическое течение
Болезнь начинается остро: состояние резко ухудшается, появляется выраженная слабость, тошнота, рвота и повышается температура.
Затем развивается нефритический синдром:
- с почечными симптомами — уменьшается объём выделенной мочи, в ней появляется кровь, белок и цилиндрические тельца;
- с внепочечными симптомами — болит голова, живот или поясница, возникает слабость, астения, снижается или пропадает аппетит.
Пациент, как правило, вспоминает, что этим симптомам предшествовала ангина, тонзиллит, скарлатина или другая бактериальная инфекция. Скрытый период после ангины и обострения хронического тонзиллита составляет 2–4 недели, после стрептодермии — 8–12 недель.
Ациклическое течение
Снижается диурез, появляется гематурия, но внепочечные симптомы не возникают, поэтому заболевание обычно переносится легче. Предугадать, как будет развиваться гломерулонефрит, невозможно — течение болезни зависит от состояния иммунной системы.
Патогенез острого гломерулонефрита
Известно, что гломерулонефрит развивается под действием бактериальных и токсических факторов, однако патогенез заболевания до конца не изучен. Выделяют три основных механизма развития болезни: иммунный, гемодинамический и метаболический. Наибольшее значение имеет первый фактор [16] [18] [19] [21] .
К иммунным механизмам развития гломерулонефрита относятся:
- образование иммунных комплексов в клубочках;
- захват клубочками циркулирующих иммунных комплексов;
- перекрёстная реакция между антигенами;
- прямая активации системы комплемента антигенами в клубочках [7][8][9] .
Рассмотрим эти механизмы более подробно на примере острого постстрептококкового гломерулонефрита (ОПСГН). Антиген нефритогенного, т. е. опасного для почек штамма, откладывается в клубочках, что запускает иммунные реакции.
Иммунная система состоит из гуморального и клеточного иммунитета. Клетки гуморального иммунитета — это B-лимфоциты, которые первыми встречают антигены. К антигенам относятся, например, вещества, которые содержатся в микроорганизмах или выделяются ими. Эти вещества организм рассматривает как чужеродные или потенциально опасные и начинает вырабатывать против них антитела. При остром гломерулонефрите клетки гуморального иммунитета вырабатывают нефритогенные антистрептококковые антитела. Эти антитела связываются с антигенами и образуются иммунные комплексы.
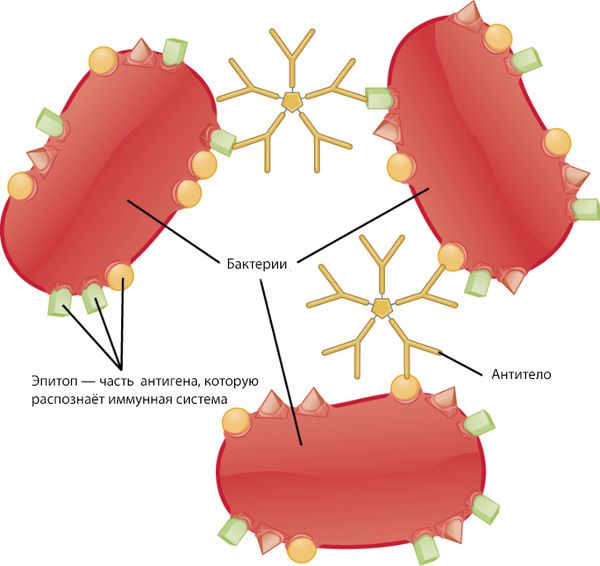
Затем активируется клеточный иммунитет. Его агенты — это макрофаги и Т-лимфоциты: Т-хелперы, Т-киллеры и Т-супрессоры [10] . При этом запускается система комплимента по классическому типу, из-за чего вырабатываются дополнительные медиаторы воспаления и привлекаются провоспалительные клетки. Система комплемента — это комплекс белков, которые защищают организм от действия чужеродных агентов. Из-за активации этой системы почечные клубочки начинают разрушаться [7] .
Повреждённые клетки вырабатывают провоспалительные цитокины: IL-1, IL-6, TNF-a, из-за чего клубочки пропитываются лейкоцитами и моноцитами, а макрофаги вызывают отёк тканей.
Стрептококковые М-белки и пирогенные экзотоксины (токсины, которые вызывают повышение температуры) выступают в качестве суперантигенов, т. е. могут массово активировать Т-лимфоциты, вырабатывающие провоспалительные цитокины. В активный период гломерулонефрита образуются специфические антитела и криоглобулины, что приводит к аутоиммунному воспалению [11] .
Согласно последним исследованиям, гломерулонефрит развивается из-за генетических нарушений Т-клеточного звена иммунитета [19] .
Классификация и стадии развития острого гломерулонефрита
По характеру течения гломерулонефрит бывает:
- острым;
- подострым (с бурным, часто злокачественным течением и развитием острой почечной недостаточности); .
По этиологическому фактору:
- Инфекционный — бактериальный, вирусный и паразитарный.
- Токсический — вызванный действием органических растворителей, лекарств, алкоголя, свинца и ртути.
- Гломерулонефриты при системных заболеваниях:
- Люпус-нефрит — осложнение системной красной волчанки.
- IgA-нефропатия — вид гломерулонефрита, который может длительно проявляться только микрогематурией, артериальное давление при этом не повышается. Макрогематурия развивается при присоединении респираторной инфекции или воспалении других слизистых оболочек.
- Пурпура Шенлейна — Геноха — воспаление мелких сосудов, проявляется геморрагической сыпью, артритом и болью в животе.
По морфологической картине:
- минимальные изменения;
- фокальный сегментарный гломерулосклероз;
- мембранозный гломерулонефрит (нефропатия);
- мезангиопролиферативный гломерулонефрит (IgA-нефропатия);
- мембранопролиферативный гломерулонефрит;
- полулунный гломерулонефрит;
- фибропластический гломерулонефрит (диффузный склероз) [4][10] .
Морфологические данные выявляются при биопсии почек. Их интерпретацией занимаются морфолог и клиницист.
Осложнения острого гломерулонефрита
Заболевание опасно следующими осложнениями:
- Острое почечное повреждение, острая или хроническая почечная недостаточность.
- Острая сердечная недостаточность — нарушается ритм сердца, его способность сокращаться и расслабляться, меняется степень напряжения сердечной мышцы перед и во время сокращения (преднагрузка и постнагрузка). Может возникать как у людей, страдающих болезнями сердца, так и у здоровых пациентов. Осложнение опасно для жизни и требует срочного лечения [13] .
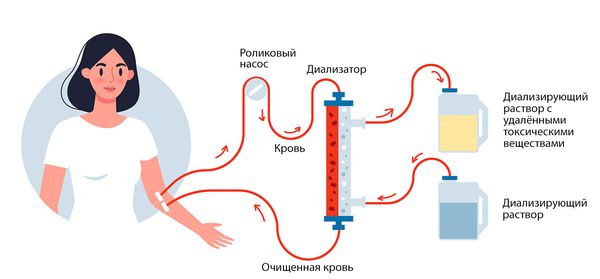
- Энцефалопатия — накопление в головном мозге токсических органических кислот. Сопровождается неврологическими симптомами, уменьшить которые можно при помощи гемодиализа или перитонеального диализа. К ранним признакам уремической энцефалопатии относятся снижение внимания, быстрая утомляемость и апатия. В дальнейшем эти симптомы усиливаются, ухудшается память, возникает дезориентация в пространстве и неустойчивость настроения, нарушается режим сна и бодрствования [16][18] . — может возникать при беременности.
Без своевременной диагностики и лечения острого гломерулонефрита пациент может погибнуть [15] .
Диагностика острого гломерулонефрита
При подозрении на острый гломерулонефрит проводится лабораторная и инструментальная диагностика.
Лабораторная диагностика
- Общий анализ мочи. Для гломерулонефрита характерны:
- Гематурия (наличие крови в моче) — обязательный симптом для постановки диагноза «острый гломерулонефрит». Микрогематурия может сохраняться в течение многих месяцев после перенесённого заболевания.
- Протеинурия (наличие белка в моче) — чаще всего при заболевании возникает протеинурия лёгкой степени тяжести.
- Лейкоцитурия (более шести лейкоцитов в поле зрения) — встречается примерно у половины пациентов, присутствует в течение 10–14 дней [16] .
- Цилиндрурия — в моче выявляются эритроцитарные, гранулярные и лейкоцитарные цилиндры.
- Общий анализ крови — повышается уровень лейкоцитов, нейтрофилов и эозинофилов, наблюдается сдвиг лейкоцитарной формулы влево, увеличивается СОЭ и уменьшается концентрация гемоглобина.
- Биохимия крови — при гломерулонефрите повышен уровень креатинина и мочевины, снижается скорость клубочковой фильтрации (СКФ), т. е. нарушается работа почек. В большинстве случаев эти изменения необратимы, некоторым больным может потребоваться диализная терапия.
- Серологическое исследование крови на антистрептолизин-О — при остром постстрептококковом гломерулонефрите повышен уровень антистрептококковых антител.
- Коагулограмма — при болезни сокращается протромбиновое время, повышается протромбиновый индекс, снижается содержание антитромбина III и угнетается фибринолитическая активность, т. е. способность крови растворять тромбы.
Инструментальная диагностика
- Ультразвуковая диагностика почек — оцениваются размеры почек, структурные нарушения, наличие пороков и аномалий развития. Исследование проводится для дифференциальной диагностики с другими болезнями почек.
- Биопсия почек — показана в тех случаях, когда назначенная терапия оказалась неэффективной. С помощью биопсии можно уточнить тип гломерулонефрита, определить прогноз и тактику лечения [15] . Показания к биопсии: отягощённая наследственность по заболеваниям почек, нетипичные симптомы, высокая концентрация белка в моче и прогрессирующее снижение СКФ.
Основным критерием диагностики гломерулонефритов является морфологическая картина (т. е. состояние клеток и тканей почечных клубочков), так как она индивидуальна для каждого типа заболевания [16] [18] [19] [20] .
Дифференциальная диагностика острого и хронического гломерулонефритов
Лечение острого гломерулонефрита
При лечении острого гломерулонефрита применяют немедикаментозную, антибактериальную, симптоматическую и иммуносупрессивную терапию. В тяжёлых случаях может потребоваться заместительная терапия.
Лечение может проходить как амбулаторно, так и в больнице.
Показания к госпитализации:
- возраст до 18 лет;
- нарушение работы почек (как с уменьшением диуреза, так и без этого симптома);
- сохраняющаяся или нарастающая гипертония;
- признаки острой сердечной недостаточности;
- нефротический синдром.
Немедикаментозная терапия
- При тяжёлом течении болезни показаны покой и постельный режим. К признакам тяжёлого течения относятся кровь в моче, заметная визуально, отёки по всему телу и симптомы сердечной недостаточности.
- Следует потреблять до 1–2 г соли в сутки. Если появились отёки, особенно если они нарастают, нужно сократить потребление соли до 0,2–0,3 г в сутки [16] .
- При снижении функции почек рекомендуется есть менее 0,5 г/кг белка в сутки. Его количество нужно сократить за счёт животных белков, сохранив при этом калорийность рациона и содержание витаминов [15] .
- В острый период болезни следует меньше пить, необходимый объём жидкости рассчитывают с учётом диуреза за предыдущий день + 300 мл.
Диета и постельный режим помогают жидкости не задерживаться в организме. Питание и режим можно скорректировать после того, как исчезнут отёки и давление придёт в норму [16] .
Антибактериальная терапия
Всем пациентам с подтверждённой стрептококковой инфекцией (положительные результаты посевов с кожи, зева и высокие титры антистрептококковых антител в крови) рекомендуется проводить антибактериальную терапию. Её назначают с учётом чувствительности возбудителя. Наиболее часто применяются препараты пенициллинового ряда. Макролиды II и III поколений являются препаратами второй линии терапии [16] .
Симптоматическая терапия
Чтобы уменьшить отёки и предотвратить связанные с ними осложнения, назначаются мочегонные средства (диуретики) [16] . Для снижения артериального давления применяются блокаторы медленных кальциевых каналов. При выраженных изменениях со стороны крови, например повышенной свёртываемости, врач может назначить антикоагулянты. Продолжительность терапии зависит от различных факторов: тяжести заболевания, длительности почечных изменений по данным анализов, возраста и т. д.
Иммуносупрессивная терапия
При быстром развитии заболевания, сильных отёках и артериальном давлении выше 130/90 мм рт. ст. назначаются глюкокортикостероиды.
Заместительная почечная терапия
Заместительная терапия показана при развитии почечной недостаточности [15] .
Основные методы заместительной терапии:
- гемодиализ;
- перитонеальный диализ;
- трансплантация почки.
Прогноз. Профилактика
Прогноз в большинстве случаев благоприятный [7] . Как правило, отёки уменьшаются в течение 10 дней, уровень креатинина в сыворотке нормализуется за 3–4 недели [16] .
Среди детей осложнения встречаются редко. У пожилых пациентов может развиться острая сердечная и почечная недостаточность [14] . Тяжёлая почечная недостаточность возникает менее чем у 1 % больных [16] [18] .
Большинство пациентов полностью выздоравливают в течение 1–2 лет. В это период нужно соблюдать диету, терапия показана только при ухудшении клинических и лабораторных показателей.
Критический период после перенесённого острого гломерулонефрита составляет 1,5–2 месяца. В это время часто возникают рецидивы. Если симптомы сохраняются более полугода, такое течение называется затяжным. Симптомы, которые не проходят более года, указывают на развитие хронического гломерулонефрита.
Профилактика острого гломерулонефрита
Чтобы предотвратить развитие гломерулонефрита, нужно своевременно выявлять и лечить хронические заболевания. Для этого рекомендуется раз в год проходить осмотр у стоматолога, оториноларинголога и гинеколога.
Читайте также:
- Рентгенокинематография неба, глотки, голосовых связок. Электромиография мышц гортани
- Врожденные внутренние нарушения тромбоцитов
- Сопутствующая патология фето-фетальной трансфузии. Бумажный плод и близнецовая эмболия
- Пороки развития мочевого пузыря
- Исследование обонятельных нервов. Синдромы поражения обоняния
