Клиника и диагностика иммунонегативного гломерулонефрита при васкулитах
Добавил пользователь Алексей Ф. Обновлено: 21.01.2026
Иммунонегативный гломерулонефрит при васкулитах - эпидемиология, патогенез
Васкулитом сопровождаются многие детские болезни, самая частая из них — собственно геморрагический васкулит. Васкулит может быть проявлением коллагенозов, в том числе СКВ; риккетсиозов (пятнистая лихорадка Скалистых гор); бактериальных (гонококковая инфекция) и вирусных инфекций (вирусный гепатит В, парвовирусная инфекция, ВИЧ-инфекция), а также туберкулеза.
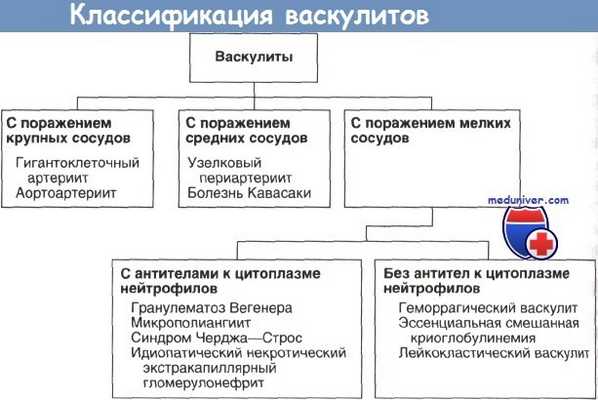
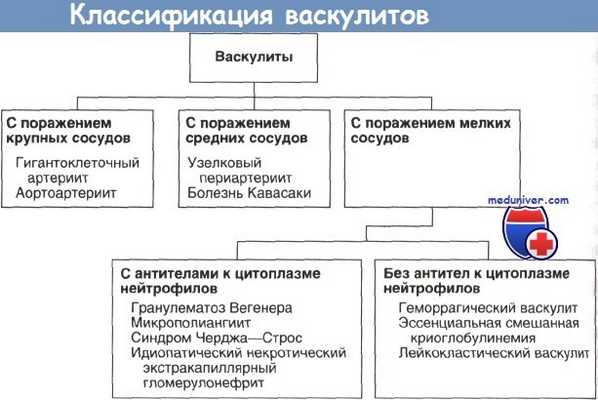
Наиболее известная классификация васкулитов основана на калибре пораженных сосудов.
Здесь мы рассмотрим системные васкулиты, при которых выявляются антитела к цитоплазме нейтрофилов. Впервые такие антитела бьии обнаружены в 1982 г. в сыворотке больных с очаговым некротическим гломерулонефритом и теперь служат чувствительным показателем заболеваний, сопровождающихся очаговым некротическим иммунонегативным (с небольшим количеством иммунокомплексных отложений или без них) гломерулонефритом. В лизосомах нейтрофилов обнаружено два вида антигенов, к которым могут образовываться антитела: протеаза-3 и миелопероксидаза.
При иммунофлюоресцентном окрашивании нейтрофилов протеаза-3 дает диффузное свечение цитоплазмы, миелопероксидаза — перинуклеарное свечение или свечение ядер. Очаговый некротический гломерулонефрит, васкулит мелких сосудов и продукция антител к цитоплазме нейтрофилов сочетаются при трех заболеваниях: синдроме Черджа—Строс, гранулематозе Вегенера и микрополиангиите. Синдром Черджа—Строе у детей встречается очень редко. Начинается он с аллергической бронхиальной астмы, затем возникает васкулит с эозинофилией и образованием эозинофильных инфильтратов.
Гломерулонефрит, обычно легкий, отмечается в 30—40% случаев. Мы рассмотрим лишь гломерулонефрит при микрополиангиите и гранулематозе Вегенера.
Эпидемиология иммунонегативного гломерулонефрита при васкулитах
Заболеваемость гранулематозом Вегенера и микрополиангиитом у детей исследована мало, поскольку в детском возрасте они редки, а до открытия антител к цитоплазме нейтрофилов диагностика их была затруднена. Оба заболевания чаще встречаются в возрасте 40—60 лет.
Патогенез иммунонегативного гломерулонефрита при васкулитах
Патогенез васкулитов с антителами к цитоплазме нейтрофилов неизвестен. У некоторых больных микрополиангиит может быть проявлением аллергического васкулита, возникающего в ответ на воздействие инфекционного агента или лекарственных препаратов.
Гриппоподобный синдром в начале заболевания указывает на роль инфекции в запуске заболевания — однако если это так, то возбудителя еще предстоит определить. Патогенетическая роль антител к цитоплазме нейтрофилов остается неясной.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Гломерулонефрит
Гломерулонефрит – это заболевание почек иммунновоспалительного характера. Поражает преимущественно почечные клубочки. В меньшей степени в процесс вовлекаются интерстициальная ткань и канальцы почек. Гломерулонефрит протекает, как самостоятельное заболевание или развивается при некоторых системных патологиях. Клиническая картина складывается из мочевого, отечного и гипертонического синдромов. Диагностическую ценность имеют данные анализов мочи, проб Зимницкого и Реберга, УЗИ почек и УЗДГ почечных сосудов. Лечение включает препараты для коррекции иммунитета, противовоспалительные и симптоматические средства.
Общие сведения
Гломерулонефрит – поражение почек иммунновоспалительного характера. В большинстве случаев развитие гломерулонефрита обусловлено чрезмерной иммунной реакцией организма на антигены инфекционной природы. Существует также аутоиммунная форма гломерулоронефрита, при которой поражение почек возникает в результате разрушительного воздействия аутоантител (антител к клеткам собственного организма).
Гломерулонефрит занимает второе место среди приобретенных заболеваний почек у детей после инфекций мочевыводящих путей. По статистическим данным современной урологии, патология является самой частой причиной ранней инвалидизации пациентов вследствие развития хронической почечной недостаточности. Развитие острого гломерулонефрита возможно в любом возрасте, но, как правило, заболевание возникает у больных в возрасте до 40 лет.
Причины гломерулонефрита
Причиной болезни обычно является острая или хроническая стрептококковая инфекция (ангина, пневмония, тонзиллит, скарлатина, стрептодермия). Заболевание может развиться, как следствие кори, ветряной оспы или ОРВИ. Вероятность возникновения патологии увеличивается при длительном пребывании на холоде в условиях повышенной влажности («окопный» нефрит), поскольку сочетание этих внешних факторов изменяет течение иммунологических реакций и вызывает нарушение кровоснабжения почек.
Существуют данные, свидетельствующие о связи гломерулонефрита с заболеваниями, вызываемыми некоторыми вирусами, Toxoplasma gondii, Neisseria meningitidis, Streptococcus pneumoniae и Staphylococcus aureus. В подавляющем большинстве случаев поражение почек развивается через 1-3 недели после стрептококковой инфекции, причем, результаты исследований чаще всего подтверждают, что гломерулонефрит был вызван «нефритогенными» штаммами b-гемолитического стрептококка группы А.
При возникновении в детском коллективе инфекции, вызванной нефритогенными штаммами стрептококка, симптомы острого гломерулонефрита отмечаются у 3-15% инфицированных детей. При проведении лабораторных исследований изменения в моче выявляются у 50% окружающих больного детей и взрослых, что свидетельствует о торпидном (бессимптомном или малосимптомном) течении гломерулонефрита.
После скарлатины острый процесс развивается у 3-5% детей, получавших лечение в домашних условиях и у 1% больных, пролеченных в условиях стационара. К развитию гломерулонефрита может привести ОРВИ у ребенка, который страдает хроническим тонзиллитом или является носителем кожного нефритогенного стрептококка.
Патогенез
Комплексы антиген-антитело откладываются в капиллярах почечных клубочков, ухудшая кровообращение, вследствие чего нарушается процесс выработки первичной мочи, происходит задержка в организме воды, соли и продуктов обмена, снижается уровень противогипертензивных факторов. Все это приводит к артериальной гипертензии и развитию почечной недостаточности.
Классификация
Гломерулонефрит может протекать остро или хронически. Выделяют два основных варианта течения острого процесса:
- Типичный (циклический). Характерно бурное начало и значительная выраженность клинических симптомов;
- Латентный (ациклический). Стертая форма, характеризующаяся постепенным началом и слабой выраженностью симптомов. Представляет значительную опасность вследствие позднего диагностирования и тенденции к переходу в хронический гломерулонефрит.
При хроническом гломерулонефрите возможны следующие варианты течения:
- Нефротический. Преобладают мочевые симптомы.
- Гипертонический. Отмечается повышение артериального давления, мочевой синдром выражен слабо.
- Смешанный. Представляет собой сочетание гипертонического и нефротического синдромов.
- Латентный. Довольно распространенная форма, характеризующаяся отсутствием отеков и артериальной гипертензии при слабо выраженном нефротическом синдроме.
- Гематурический. Отмечается наличие эритроцитов в моче, остальные симптомы отсутствуют или слабо выражены.
Симптомы гломерулонефрита
Симптомы острого диффузного процесса появляются спустя одну-три недели после инфекционного заболевания, обычно вызванного стрептококками (ангина, пиодермия, тонзиллит). Для острого гломерулонефрита характерны три основные группы симптомов: мочевой (олигурия, микро- или макрогематурия), отечный, гипертонический. Острый гломерулонефрит у детей, как правило, развивается бурно, течет циклически и обычно заканчивается выздоровлением. При возникновении острого гломерулонефрита у взрослых чаще наблюдается стертая форма, для которой характерны изменения мочи, отсутствие общих симптомов и тенденция к переходу в хроническую форму.
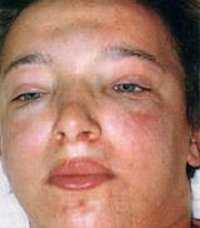
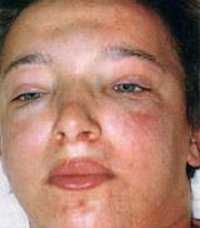
Начинается заболевание с повышения температуры (возможна значительная гипертермия), познабливания, общей слабости, тошноты, снижения аппетита, головной боли и боли в поясничной области. Больной становится бледным, его веки отекают. При остром гломерулонефрите наблюдается уменьшение диуреза в первые 3-5 суток от начала заболевания. Затем количество выделяемой мочи увеличивается, но снижается ее относительная плотность. Еще один постоянный и обязательный признак гломерулонефрита – гематурия (наличие крови в моче). В 83-85% случаев развивается микрогематурия. В 13-15% возможно развитие макрогематурии, для которой характерна моча цвета «мясных помоев», иногда – черная или темно-коричневая.
Одним из наиболее специфичных симптомов являются отеки лица, выраженные по утрам и уменьшающиеся в течение дня. Следует отметить, что задержка 2-3 литров жидкости в мышцах и подкожной жировой клетчатке возможна и без развития видимых отеков. У полных детей дошкольного возраста единственным признаком отеков иногда становится некоторое уплотнение подкожной клетчатки.
У 60% больных развивается гипертония, которая при тяжелой форме заболевания может длиться до нескольких недель. В 80-85% случаев острый гломерулонефрит вызывает у детей поражение сердечно-сосудистой системы. Возможны нарушения функции центральной нервной системы и увеличение печени. При благоприятном течении, своевременном диагностировании и начале лечения основные симптомы (отеки, артериальная гипертензия) исчезают в течение 2-3 недель. Полное выздоровление отмечается через 2-2,5 месяца.
Для всех форм хронического гломерулонефрита характерно рецидивирующее течение. Клинические симптомы обострения напоминают или полностью повторяют первый эпизод острого процесса. Вероятность рецидива увеличивается в весеннее-осенний период и наступает спустя 1-2 суток после воздействия раздражителя, в роли которого обычно выступает стрептококковая инфекция.
Осложнения
Острый диффузный гломерулонефрит может приводить к развитию острой почечной недостаточности, острой сердечной недостаточности, острой почечной гипертензивной энцефалопатии, внутримозгового кровоизлияния, преходящей потере зрения. Фактором, увеличивающим вероятность перехода острой формы в хроническую, является гипопластическая дисплазия почки, при которой почечная ткань развивается с отставанием от хронологического возраста ребенка.
Для хронического диффузного процесса, характеризующегося прогрессирующим течением и резистентностью к активной иммунодепрессивной терапии, исходом становится вторично-сморщенная почка. Гломерулонефрит занимает одно из ведущих мест среди заболеваний почек, приводящих к развитию почечной недостаточности у детей и ранней инвалидизации больных.
Диагностика
Постановка диагноза производится на основании анамнеза (недавно перенесенное инфекционное заболевание), клинических проявлений (отеки, артериальная гипертензия) и данных лабораторных исследований. По результатам анализов характерны следующие изменения:
- микро- или макрогематурия. При макрогематурии моча становится черной, темно-коричневой, или приобретает цвет «мясных помоев». При микрогематурии изменения цвета мочи не наблюдается. В первые дни заболевания в моче содержатся преимущественно свежие эритроциты, затем – выщелочные.
- умеренная (обычно в пределах 3-6%) альбуминурия в течение 2-3 недель;
- зернистые и гиалиновые цилиндры при микрогематурии, эритроцитарные – при макрогематурии по результатам микроскопии мочевого осадка;
- никтурия, снижение диуреза при проведении пробы Зимницкого. Сохранность концентрационной способности почек подтверждается высокой относительной плотностью мочи;
- снижение фильтрационной способности почек по результатам исследования клиренса эндогенного креатинина;
По результатам общего анализа крови при остром гломерулонефрите выявляется лейкоцитоз и повышение СОЭ. Биохимический анализ крови подтверждает увеличение содержания мочевины, холестерина и креатинина, повышение титра АСТ и АСЛ-О. Характерна острая азотемия (повышение содержания остаточного азота). Проводится УЗИ почек и УЗДГ сосудов почек. Если данные лабораторных исследований и УЗИ сомнительны, для подтверждения диагноза производится биопсия почки и последующее морфологическое исследование полученного материала.
Лечение гломерулонефрита
Лечение патологии осуществляется в условиях стационара. Назначается диета №7, постельный режим. Больным назначается антибактериальная терапия (ампициллин+оксациллин, пенициллин, эритромицин), проводится коррекция иммунитета негормональными (циклофосфамид, азатиоприн) и гормональными (преднизолон) препаратами. В комплекс лечебных мероприятий входит противовоспалительное лечение (диклофенак) и симптоматическая терапия, направленная на уменьшение отеков и нормализацию артериального давления.
В последующем рекомендуется санаторно-курортное лечение. После перенесенного острого гломерулонефрита больные в течение двух лет находятся под наблюдением врача-нефролога. При лечении хронического процесса в период обострения проводится комплекс мероприятий, аналогичных терапии острого гломерулонефрита. Схема лечения в период ремиссии определяется, исходя из наличия и выраженности симптомов.
Клиника и диагностика иммунонегативного гломерулонефрита при васкулитах
Проявления гранулематоза Вегенера и микрополиангиита во многом сходны, за исключением того, что некротический васкулит и гранулематозное воспаление дыхательных путей наблюдаются при гранулематозе Вегенера и не характерны для микрополиангиита.
Оба заболевания начинаются с продромального периода, напоминающего грипп или острое респираторное заболевание, с миалгией, лихорадкой, потерей аппетита и похуданием. Часто отмечаются геморрагическая или уртикарная сыпь, артрит и артралгия.
Поражение легких — от бессимптомного до угрожающего жизни (например, при легочном кровотечении) — возникает при обоих заболеваниях, но при микрополиангиите оно обусловлено альвеолярным капилляритом, тогда как при гранулематозе Вегенера мелкие и крупные некротические гранулемы образуют в легких узлы и даже полости.
У многих больных с гранулематозом Вегенера возникает гранулематозное воспаление верхних дыхательных путей, придаточных пазух носа, слизистой носовых ходов, развивается отит. Поражение почек характерно для обоих заболеваний — его обнаруживают у 90% больных микрополиангиитом и у 80% больных гранулематозом Вегенера. У небольшой части больных поражение ограничивается только поражением почек (идиопатический некротический экстракапиллярный гломерулонефрит).
При биопсии почек морфологическая картина сходна у всех больных: как правило, это тяжелый гломерулонефрит с очаговым фибриноидным некрозом клубочков и полулуниями. У всех больных с поражением почек отмечается гематурия, у многих — протеинурия, более чем у 70% снижается СКФ. У некоторых развивается быстропрогрессирующий гломерулонефрит. Гранулематоз Вегенера редко служит причиной гранулематозного васкулита почек (около 5% всех находок при биопсии). Отложения иммунных комплексов незначительны или отсутствуют.
Лабораторная диагностика иммунонегативного гломерулонефрита при васкулите
Антитела к цитоплазме нейтрофилов находят почти у 90% больных гранулематозом Вегенера и микрополиангиитом с некротическим гломерулонефритом и васкулитом сосудов других внутренних органов. Гораздо реже эти антитела обнаруживают у больных антительным или иммунокомплексным гломерулонефритом. По типу антител можно предположить, о каком из двух заболеваний идет речь.
Так, присутствие антител к протеазе-3 с чувствительностью и со специфичностью 90—98% указывает на гранулематоз Вегенера, в то время как у больных с микрополиангиитом или идиопатическим некротическим экстракапиллярным гломерулонефритом чаще находят антитела к миелопероксидазе. По титру антител к цитоплазме нейтрофилов можно судить об активности заболевания. У больных, у которых серологические реакции на антитела к цитоплазме нейтрофилов по долгу остаются отрицательными, обострения возникают редко.
Перед обострением и во время него антитела появляются вновь или титр их увеличивается.
Хронический гломерулонефрит
Хронический гломерулонефрит – это прогрессирующее диффузное иммуновоспалительное поражение клубочкового аппарата почек с исходом в склероз и почечную недостаточность. Может протекать малосимптомно, включать повышение артериального давления, отеки, нарушения общего состояния. В диагностике применяют клиническое и биохимическое исследование мочи, УЗИ почек, морфологическое исследование почечной ткани (биопсию), экскреторную урографию, ренографию. Лечение включает регуляцию питания, кортикостероидную, иммуносупрессивную, антикоагулянтную, диуретическую, гипотензивную терапию.
МКБ-10
Под хроническим гломерулонефритом в урологии и нефрологии понимают различные по этиологии и патоморфологии первичные гломерулопатии, сопровождающиеся воспалительными и деструктивными изменениями и приводящие к нефросклерозу и хронической почечной недостаточности. Среди всей терапевтической патологии заболевание составляет около 1–2 %, что позволяет говорить о его относительно высокой распространенности. Патология может диагностироваться в любом возрасте, однако чаще первые признаки нефрита развиваются в 20-40 лет. Признаками хронического процесса служат длительное (более года) прогрессирующее течение гломерулонефрита и двустороннее диффузное поражение почек.
Причины
Инфекционные факторы
Хронизация и прогрессирование заболевания может являться следствием неизлеченного острого гломерулонефрита. Вместе с тем часто встречаются случаи развития первично-хронического гломерулонефрита без предшествующего эпизода острой атаки. Причину болезни удается выяснить не всегда. Ведущее значение придается:
- нефритогенным штаммам стрептококка;
- наличию в организме очагов хронической инфекции (фарингита, тонзиллита, гайморита, холецистита, кариеса, пародонтита, аднексита и пр.);
- персистирующим вирусам (гриппа, гепатита В, герпеса, ветряной оспы, инфекционного мононуклеоза, краснухи, цитомегаловирусной инфекции).
Неинфекционные факторы
У части пациентов хронический гломерулонефрит обусловлен наследственной предрасположенностью (дефектами в системе клеточного иммунитета или комплемента) или врожденными почечными дисплазиями. Также к неинфекционным факторам относят:
- аллергические реакции на вакцинацию;
- алкогольную и лекарственную интоксикацию;
- иммуновоспалительные заболевания – геморрагический васкулит, ревматизм, системная красная волчанка, септический эндокардит и т. д.
Возникновению патологии способствуют охлаждение и ослабление общей сопротивляемости организма.
В патогенезе хронического гломерулонефрита ведущая роль принадлежит иммунным нарушениям. Экзогенные и эндогенные факторы вызывают образование специфических ЦИК, состоящих из антигенов, антител, комплемента и его фракций (С3, С4), которые осаждаются на базальной мембране клубочков и вызывают ее повреждение. При хроническом гломерулонефрите поражение клубочков носит интракапиллярный характер, нарушающий процессы микроциркуляции с последующим развитием реактивного воспаления и дистрофических изменений.
Заболевание сопровождается прогрессирующим уменьшением веса и размеров почек, уплотнением почечной ткани. Микроскопически определяется мелкозернистая поверхность почек, кровоизлияния в канальцы и клубочки, потеря четкости мозгового и коркового слоя.
В этиопатогенетическом отношении выделяют инфекционно-иммунные и неинфекционно-иммунные варианты хронического гломерулонефрита. По патоморфологической картине обнаруживаемых изменений различают минимальный, пролиферативный, мембранозный, пролиферативно-мембранозный, мезангиально-пролиферативный, склерозирующий типы болезни и фокальный гломерулосклероз. В течении патологии выделяют фазу ремиссии и обострения. По скорости развития заболевание может быть ускоренно прогрессирующим (в течение 2-5 лет) и медленно прогрессирующим (более 10 лет).
В соответствии с ведущим синдромом различают несколько форм хронического гломерулонефрита. Каждая из форм протекает с периодами компенсации и декомпенсации азотовыделительной функции почек:
- латентную (с мочевым синдромом);
- гипертензионную (с гипертоническим синдромом);
- гематурическую (с преобладанием макрогематурии);
- нефротическую (с нефротическим синдромом);
- смешанную (с нефротически-гипертоническим синдромом).
Симптомы хронического гломерулонефрита
Симптоматика обусловлена клинической формой заболевания. Латентная форма встречается у 45% пациентов, протекает с изолированным мочевым синдромом, без отеков и артериальной гипертензии. Характеризуется умеренной гематурией, протеинурией, лейоцитурией. Течение медленно прогрессирующее (до 10-20 лет), развитие уремии наступает поздно. При гематурическом варианте (5%) отмечается стойкая гематурия, эпизоды макрогематурии, анемия. Течение данной формы относительно благоприятное, уремия возникает редко.
Гипертензионная форма хронического гломерулонефрита развивается в 20% наблюдений и протекает с артериальной гипертонией при слабо выраженном мочевом синдроме. АД повышается до 180-200/100-120 мм рт. ст., нередко подвергается значительным суточным колебаниям. Наблюдаются изменения глазного дна (нейроретинит), гипертрофия левого желудочка, сердечная астма, как проявление левожелудочковой сердечной недостаточности. Течение данной формы длительное и неуклонно прогрессирующее с исходом в почечную недостаточность.
Нефротический вариант, встречающийся в 25% случаев, протекает с массивной протеинурией (свыше 3 г/сут.), стойкими диффузными отеками, гипо- и диспротеинемией, гиперлипидемией, водянкой серозных полостей (асцитом, гидроперикардом, плевритом) и связанных с ними одышкой, тахикардией, жаждой. Нефротический и гипертензивный синдромы составляют суть наиболее тяжелой, смешанной формы хронического гломерулонефрита (7% наблюдений), которая протекает с гематурией, выраженной протеинурией, отеками, артериальной гипертензией. Неблагоприятный исход определяется быстрым развитием почечной недостаточности.
Ведущими критериями диагностики служат клинико-лабораторные данные. При сборе анамнеза учитывается факт наличия хронических инфекций, перенесенного острого гломерулонефрита, системных заболеваний.
- Анализы мочи. Типичными изменениями общего анализа мочи служит появление эритроцитов, лейкоцитов, цилиндров, белка, изменение удельного веса мочи. Для оценки функции почек проводятся пробы Зимницкого и Реберга.
- Анализы крови. В крови обнаруживается гипопротеинемия и диспротеинемия, гиперхолестеринемия, увеличивается титр антител к стрептококку (АСЛ-О, антигиалуронидаза, антистрептокиназа), снижается содержание компонентов комплемента (СЗ и С4), повышается уровень IgM, IgG, IgА.
- УЗИ почек. При прогрессирующем течении хронического гломерулонефрита обнаруживает уменьшение размеров органов за счет склерозирования почечной ткани.
- Лучевые методы. Экскреторная урография, пиелография, нефросцинтиграфия помогают оценить состояние паренхимы, степень нарушения функции почек.
- Дополнительные методы. Для выявления изменений со стороны других систем проводится ЭКГ и ЭхоКГ, УЗИ плевральных полостей, осмотр глазного дна.
- Биопсия почки. Для установления гистологической формы хронического гломерулонефрита и его активности, а также исключения патологии со сходными проявлениями проводится биопсия почки с морфологическим исследованием полученного образца почечной ткани.
В зависимости от клинического варианта болезни требуется проведение дифференциальной диагностики с хроническим пиелонефритом, нефротическим синдромом, поликистозом почек, почечнокаменной болезнью, туберкулезом почек, амилоидозом почек, артериальной гипертензией.
Лечение хронического гломерулонефрита
Особенности терапии диктуются клинической формой заболевания, скоростью прогрессирования нарушений и наличием осложнений. Рекомендуется соблюдение щадящего режима с исключением переутомлений, переохлаждений, профессиональных вредностей. В периоды ремиссии требуется лечение хронических инфекций, поддерживающих течение процесса. Диета, назначаемая при хроническом гломерулонефрите, требует ограничения поваренной соли, алкоголя, специй, учета выпитой жидкости, увеличения суточной нормы белка.
Медикаментозное лечение складывается из иммуносупрессивной терапии глюкокортикостероидами, цитостатиками, НПВС; назначения антикоагулянтов (гепарина, фениндиона) и антиагрегантов ( дипиридамола). Симптоматическая терапия может включать прием диуретиков при отеках, гипотензивных средств при гипертензии. Кроме полных стационарных курсов терапии в периоды обострения показана поддерживающая амбулаторная терапия во время ремиссии, лечение на климатических курортах.
Прогноз и профилактика
Эффективное лечение хронического гломерулонефрита позволяет устранить ведущие симптомы (гипертонию, отеки), отсрочить развитие почечной недостаточности и продлить жизнь пациенту. Все больные находятся на диспансерном учете у врача-нефролога. Наиболее благоприятный прогноз имеет латентная форма; более серьезный – гипертензивная и гематурическая; неблагоприятный - нефротическая и смешанная формы. К осложнениям, ухудшающим прогноз, относятся плевропнемнония, пиелонефрит, тромбоэмболии, почечная эклампсия.
Поскольку развитие или прогрессирование необратимых изменений в почках чаще всего инициируется стрептококковыми и вирусными инфекциями, влажным переохлаждением, первостепенное значение приобретает их профилактика. При сопутствующей хроническому гломерулонефриту патологии необходимо наблюдение смежных специалистов – отоларинголога, стоматолога, гастроэнтеролога, кардиолога, гинеколога, ревматолога и др.
Острый гломерулонефрит
Острый гломерулонефрит – это заболевание иммуновоспалительного характера, характеризующееся вовлечением структурных единиц почек – нефронов и преимущественным поражением клубочкового аппарата. Патология протекает с развитием экстраренальных синдромов (отечного и гипертонического) и ренальных проявлений (мочевого синдрома). В диагностике применяется исследование мочи (общий анализ, проба Реберга, Зимницкого, Нечипоренко), УЗИ почек, биохимическое и иммунологическое исследование крови, биопсия почечной ткани. Лечение требует соблюдения постельного режима и диеты, назначения стероидных гормонов, гипотензивных, диуретических средств.
Острый гломерулонефрит развивается преимущественно у детей в возрасте 2-12 лет и взрослых до 40 лет. Мужчины заболевают в 15,2 раза чаще, чем женщины. Пик заболеваемости приходится на влажное и холодное время года. При болезни происходит преимущественное поражение клубочков (почечных телец), кроме этого в патологический процесс вовлекаются канальца и межуточная ткань обеих почек. Поражение почек связано со специфической иммунной реакцией, обусловленной инфекционным или аллергическим процессом.
В большинстве случаев развитие острого гломерулонефрита сопряжено с перенесенной стрептококковой инфекцией – фарингитом, ангиной, обострением тонзиллита, скарлатиной, рожистым воспалением кожи. Этиологическим агентом в этих случаях, как правило, выступает b-гемолитический стрептококк группы А. О стрептококковой этиологии острого гломерулонефрита свидетельствует определение повышенного титра антител к стрептококковой гиалуронидазе и стрептолизину-О, увеличение ЦИК, содержащих антигены к стрептококку.
Иногда развитию болезни предшествует вирусная инфекция – грипп, эпидемический паротит, ветряная оспа, краснуха, инфекционный мононуклеоз, герпес, гепатит. Реже патология возникает после дифтерии, стафилококковых и пневмококковых пневмоний, малярии, бруцеллеза, инфекционного эндокардита, брюшного и сыпного тифа и других инфекций.
Кроме инфекционно-иммунных острых гломерулонефритов встречаются неинфекционно-иммунные формы заболевания, вызванные введением сывороток и вакцин, индивидуальной непереносимостью пыльцы растений, приемом нефротоксичных лекарственных препаратов, укусом насекомых или змей, алкогольной интоксикацией и др. причинами. Предрасполагающими факторами служат переохлаждение, анатомо-физиологическая незавершенность строения нефронов у детей.
Специалисты в сфере современной урологии придерживаются мнения, что острый гломерулонефрит - это иммунокомплексная патология. После инфекционного или аллергического воздействия происходит изменение реактивности организма, что проявляется образованием антител к чужеродным антигенам. Взаимодействуя с комплементом, иммунные комплексы откладываются на поверхностях базальных мембран капилляров клубочков. Изменяется структура капиллярных стенок, увеличивается проницаемость сосудов, создаются условия для тромбообразования.
Расстройство трофики почечной ткани ведет к тому, что в ишемической почке активизируется функция ренин-ангиотензин-альдостероновой системы, что приводит к спазму периферических сосудов и, как следствие, повышению АД. На этом фоне нарушаются процессы фильтрации и реабсорбции, происходит задержка Na и воды, в моче появляются патологические элементы.
По вызывающим поражение причинам различают первичный, идиопатический и вторичный гломерулонефрит. Первичный гломерулонефрит связан с инфекционным, аллергическим или токсическим воздействием на почечную ткань; вторичный – служит проявлением системной патологии (геморрагического васкулита, СКВ и др.); идиопатический гломерулонефрит развивается по неопределенным причинам. В зависимости от этиофакторов гломерулонефриты могут быть инфекционно-иммунными и неинфекционно–иммунными.
По клиническому течению заболевание может развиваться в классической развернутой форме (с гипертензивным, отечным и мочевым синдромами), в бисиндромной форме (сочетание мочевого синдрома с отечным или гипертензивным) или моносиндромной форме (только с мочевым синдромом). В МКБ-10 для обозначения острого диффузного гломерулонефрита используется понятие «острый нефритический синдром».
Симптомы острого гломерулонефрита
Классическая картина включает триаду симптомокомплексов: почечный (ренальный) – мочевой синдром и внепочечные (экстраренальные) – отечный и гипертензивный синдромы. Патология обычно манифестирует спустя 1-2 недели после имевшего место этиологического воздействия (инфекции, аллергической реакции и т. д.).
Появление отеков – наиболее ранний и частый признак острого гломерулонефрита, встречается у 70-90% пациентов, у половины из них отеки бывают значительными. Отеки располагаются преимущественно в области лица: наиболее выражены по утрам и спадают днем, сменяясь отечностью лодыжек и голеней. В дальнейшем отечный синдром может прогрессировать до анасарки, гидроперикарда, гидроторакса, асцита. В некоторых случаях видимые отеки могут отсутствовать, однако ежедневное увеличение массы тела пациента свидетельствует о задержке жидкости в тканях.
Артериальная гипертензия обычно выражена умеренно: у 60-70% пациентов АД не превышает 160/100 мм рт. ст. Однако стойкая длительная гипертензия имеет неблагоприятный прогноз. Для острого гломерулонефрита характерно сочетание артериальной гипертензии с брадикардией менее 60 уд. в мин., которая может держаться на протяжении 1-2 недель. При остро развивающейся гиповолемии возможны явления недостаточности левого желудочка, выражающейся сердечной астмой и отеком легких.
Нередко отмечается развитие церебральных нарушений, обусловленных отеком головного мозга - головной боли, тошноты и рвоты, снижения зрения, «пелены» перед глазами, понижения слуха, психо-моторной возбудимости. Крайним проявлением церебрального синдрома может стать развитие ангиоспастической энцефалопатии – эклампсии (тонико-клонических судорог, потери сознания, набухания шейных вен, цианоза шеи и лица, урежения пульса и т. д.).
Течение патологии может сопровождать болевой синдром различной степени выраженности: боли в пояснице чаще симметричны и обусловлены растяжением почечных капсул и нарушением уродинамики. Мочевой синдроме характеризуется ранним развитием олигурии и даже анурии в сочетании с сильной жаждой. При этом отмечается повышение относительной плотности мочи, появление в моче гиалиновых и зернистых цилиндров, эритроцитов, большого количества белка.
Эритроцитурия может протекать в виде микрогематурии (Er- 5 –50 – 100 в поле зрения) или макрогематурии, при которой моча становится цвета «мясных помоев». Протеинурия и гематурияе в большей степени выражены в первые сутки заболевания. Реже острый гломерулонефрит развивается по типу моносиндромной (мочевой) формы без отеков и при нормальном АД. На фоне болезни может формироваться нефротический синдром.
При диагностике острого гломерулонефрита учитывается наличие типичных клинических синдромов, изменений в моче, биохимическом и иммунологическом анализе крови, данные УЗИ и биопсии почки. Общий анализ мочи характеризуется протеинурией, гематурией, цилиндрурией. Для пробы Зимницкого типично уменьшение количества суточной мочи и повышение ее относительной плотности. Проба Реберга отражает снижение фильтрационной способности почек.
Изменения биохимических показателей крови могут включать гипопротеинемию, диспротеинемию (уменьшение альбуминов и увеличение концентрации глобулинов), появление СРБ, и сиаловых кислот, умеренную гиперхолестеринемию и гиперлипидемию, гиперазотемию. При исследовании коагулограммы определяются сдвиги в свертывающей системе – гиперкоагуляционный синдром. Иммунологические анализы позволяют выявить нарастание титра АСЛ-О, антистрептокиназы, антигиалуронидазы, антидезоксирибонуклеазы В; повышение содержания IgG, IgM, реже IgА; гипокомплементемию СЗ и С4.
УЗИ почек обычно показывает неизмененные размеры органов, уменьшение эхогенности, снижение скорости клубочковой фильтрации. Показаниями к проведению биопсии почки служат необходимость дифференциации острого и хронического гломерулонефрита, быстропрогрессирующего нефрита. При острой форме болезни в нефробиоптате определяются признаки клеточной пролиферации, инфильтрация клубочков моноцитами и нейтрофилами, наличие плотных депозитов иммунных комплексов и др. При гипертензивном синдроме необходимо проведение исследования глазного дна и ЭКГ.
Лечение острого гломерулонефрита
Терапия проводится в урологическом стационаре и требует назначения строгого постельного режима, бессолевого диетического питания с ограничением потребления животных белков, жидкости, назначением «сахарных» и разгрузочных дней. Производится строгий учет количества потребляемой жидкости и объема диуреза. Основная терапия заключается в применении стероидных гормонов - преднизолона, дексаметазона курсом до 5-6 недель.
При выраженных отеках и артериальной гипертензии одновременно назначаются диуретические и гипотензивные средства. Антибиотикотерапия проводится при имеющихся признаках инфекции (тонзиллите, пневмонии, эндокардите и др.). При острой почечной недостаточности может потребоваться назначение антикоагулянтов, проведение гемодиализа. Курс стационарного лечения составляет 1-1,5 месяца, после чего пациента выписывают под наблюдение врача-нефролога.
В большинстве случаев патология хорошо поддается терапии кортикостероидными гормонами и заканчивается выздоровлением. В 1/3 случаев возможен переход в хроническую форму; смертельные исходы крайне редки. На этапе диспансерного наблюдения пациенту требуется динамическое исследование мочи.
Профилактика развития первичного острого гломерулонефрита и его рецидивов заключается в лечении острых инфекций, санации хронических очагов в носоглотке и полости рта, повышении сопротивляемости организма, недопущении охлаждения и длительного нахождения во влажной среде. Лицам с повышенным аллергическим фоном (крапивницей, бронхиальной астмой, сенной лихорадкой) профилактические вакцинации противопоказаны.
Читайте также:
- Показания и возможности МРТ в колопроктологии
- Обмен веществ в клетках. Раздражимость клеток
- Показания для операции при хроническом подвывихе и вывихе малоберцовых сухожилий
- Обследование при остром животе. Боль при остром животе
- Папиллоренальный синдром (почечный—колобоматозный синдром, пустой диск зрительного нерва)
