Кратковременная односторонняя невралгическая головная боль с конъюнктивальной инъекцией и слезотечением
Добавил пользователь Владимир З. Обновлено: 13.01.2026
Тригеминальные вегетативные цефалгии (ТВЦ) сочетают в себе как черты головной боли, так и типичные черты краниальных парасимпатических невралгий. Экспериментальные и функциональные нейровизуализационные исследования показали, что ТВЦ сопровождаются активацией тригемино-парасимпатического рефлекса с клиническими признаками вторичной симпатической дисфункции.
Рубрика включает кластерную головную боль, пароксизмальную гемикранию, кратковременную одностороннюю головную боль с инъецированием конъюнктивы и слезотечением (КОНКС, SUNCT-синдром), а также возможные тригеминальные вегетативные цефалгии. Следует подчеркнуть, что существует много причин, вызывающих кластероподобную головную боль. Среди них сосудистые: расслоение или аневризма сонной артерии; расслоение или аневризма позвоночной артерии; аневризма передней соединительной артерии; артериовенозная мальформация затылочной доли; артериовенозная мальформация в бассейне средней мозговой артерии; артериовенозная мальформация в мягких тканях скальпа над ухом; артериовенозная мальформация передней доли; инфаркт в шейном отделе спинного мозга; инфаркт в латеральных отделах продолговатого мозга; лобно-височная субдуральная гематома, а также целый ряд инфекционных поражений. Поэтому необходима тщательная дифференциальная диагностика для исключения вторичности кластероподобной головной боли.
3. Кластерная головная боль и другие тригеминальные вегетативные (автономные) цефалгии
3.1. Кластерная головная боль
3.1.1. Эпизодическая кластерная головная боль
3.1.2. Хроническая кластерная головная боль
3.2. Пароксизмальная гемикрания (ПГ)
3.2.1. Эпизодическая пароксизмальная гемикрания
3.2.2. Хроническая пароксизмальная гемикрания
3.3. Кратковременные односторонние невралгические головные боли с инъецированием конъюнктивы и слезотечением (КОНКС) (Short-lasting Unilateral Neuralgiform headache attacks with Conjunctival injection and Tearing (SUNCT))
3.4. Возможная тригеминальная вегетативная цефалгия
3.4.1. Возможная кластерная головная боль
3.4.2. Возможная пароксизмальная гемикрания
3.4.3. Возможный SUNCT-синдром
Первый вопрос, который необходимо разрешить неврологу при анализе жалоб и данных неврологического статуса пациента: является ли тригеминальная вегетативная цефалгия первичной, вторичной или имеет смешанный характер?
В том случае, если головная боль с симптомами ТВЦ впервые появляется в тесной связи с другим заболеванием, которое является причиной этих симптомов, эту цефалгию следует кодировать как следствие этого заболевания, то есть как вторичную цефалгию. Если течение ТВЦ, существовавшей до начала другого заболевания, утяжеляется с появлением заболевания, возможны две интерпретации: установление только диагноза ТВЦ или использование двух кодировок - ТВЦ и вторичной головной боли, вызванной другим заболеванием.
Установление двух диагнозов является более правильным, если имеется тесная временная связь между утяжелением течения ТВЦ и началом заболевания, а также доказано, что заболевание может провоцировать приступы ТВЦ, и если с уменьшением симптомов заболевания течение ТВЦ также облегчается.
3.1. Пучковая (кластерная) головная боль
Ранее для обозначения подобной головной боли использовались термины: "пучковая мигрень", "гистаминная цефалгия", "синдром Хортона", "мигренозная невралгия Харриса", "цилиарная невралгия", "эритромелалгия головы", "эритропрозопалгия Бинга", "невралгиеподобная гемикрания" и др.
Другие используемые кодировки: симптоматическая пучковая головная боль кодируется в соответствии с первичным заболеванием, вызвавшем ее. Описание кластерной головной боли: приступы очень интенсивной строго односторонней боли орбитальной, супраорбитальной, височной или смешанной локализации, продолжительностью 15-180 минут, возникающей с частотой от 1 раза в два дня до 8 раз в сутки.
Приступы на стороне боли сопровождаются одним симптомом или более из следующего списка: инъецирование конъюнктивы, слезотечение, заложенность носа, ринорея, потливость лба и лица, миоз, птоз, отечность век. У большинства пациентов во время приступа отмеча.тся двигательное беспокойство и ажитация.
А. Как минимум 5 приступов, отвечающих критериям В-D.
В. Интенсивная или чрезвычайно интенсивная односторонняя боль орбитальной, супраорбитальной и/или височной локализации, продолжительностью 15-180 минут без лечения.
D. Частота приступов - от 1 раза в два дня до 8 раз в сутки.
Е. Не связана с другими причинами (нарушениями). Анамнез, физикальный и неврологический осмотры не предполагают наличие расстройств, перечисленных в разделах 5-12, или анамнез, физикальный и/или неврологический осмотры предполагают наличие одного из таких расстройств, но оно исключено дополнительными методами исследования, или такое расстройство присутствует, однако приступы головной боли впервые возникли независимо от него.
Относительно интенсивности и продолжительности боли следует сказать, что иногда при пучковой головной боли (но менее чем в половине атак) приступы могут быть менее интенсивными и/или иметь меньшую или большую продолжительность.
Относительно частоты приступов в классификации подчеркивается, что иногда (но менее чем в половине атак) частота приступов пучковой головной боли может уменьшаться.
Показано, что во время приступа пучковой головной боли имеется заинтересованность серого вещества задней гипоталамической области. В 5 % случаев пучковая головная боль имеет наследственный (аутосомно-доминантный) характер. Приступы обычно возникают сериями (пучками) продолжительностью от нескольких недель до нескольких месяцев; болевые периоды сменяются ремиссиями, продолжительность которых может составлять от нескольких месяцев до нескольких лет. У 10-15 % пациентов отмечается хроническое течение без ремиссий.
В крупном исследовании с большой выборкой и длительным периодом наблюдения было показано, что у 27 % пациентов развивается лишь один эпизод кластерной головной боли. К этим пациентам также применима кодировка "3.1. Пучковая головная боль". Во время кластерного периода (болевого пучка), а также при хронической форме приступы возникают регулярно и могут провоцироваться приемом алкоголя, гистамина или нитроглицерина. Боль чаще локализуется вокруг глаза (наиболее интенсивная), в надбровной, височной области или в нескольких из этих областей, однако может распространяться в другие зоны головы. Во время болевого пучка боль всегда возникает с одной и той же стороны.
Во время некоторых приступов боль может становиться непереносимой, так что пациенты, не находя себе покоя, постоянно пребывают в состоянии двигательного возбуждения.
Пучковая головная обычно начинается между 20 и 40 годами. Почему пучковая головная боль в 34 раза чаще встречается у мужчин, остается неясным.
3.1.1. Эпизодическая пучковая головная боль
К пациентам с эпизодической пучковой головной болью могут быть отнесены больные с приступами пучковой головной боли, возникающими периодически в виде болевых пучков продолжительностью от 7 дней до 1 года и перемежающимися свободными от боли периодами (ремиссиями) продолжительностью 1 месяц и более.
А. Приступы, отвечающие критериям А-Е для "3.1. Пучковой головной боли".
В. По меньшей мере 2 кластерных (болевых) периода продолжительностью 7-365 дней, разделенных свободными от боли периодами (ремиссиями) продолжительностью не менее 1 месяца.
Кластерный период обычно продолжается от 2 недель до 3 месяцев. Продолжительность периода ремиссий была увеличена до 1 месяца по сравнению с предыдущими критериями.
3.1.2. Хроническая пучковая головная боль
Особенность цефалгии: приступы пучковой головной боли, возникающие на протяжении более 1 года без ремиссий или с ремиссиями, продолжительность которых менее 1 месяца.
А. Приступы, отвечающие критериям А-Е для 3.1. Пучковой головной боли.
В. Приступы повторяются в течение 1 года без ремиссий или с ремиссиями, продолжительность которых менее 1 месяца.
Хроническая пучковая головная боль может возникать de novo (ранее использовался термин "первичная пучковая головная боль") или происходить из эпизодической формы (ранее использовался термин "вторичная пучковая головная боль"). У некоторых пациентов может отмечаться переход хронической формы в эпизодическую.
3.2. Пароксизмальная гемикрания
Клинические особенности: приступы с характеристиками боли и сопутствующими симптомами, аналогичными таковым при пучковой головной боли, но более кратковременные, возникающие с большей частотой, поражающие преимущественно женщин и отвечающие на терапию индометацином.
А. Как минимум 20 приступов, отвечающих критериям В-D.
В. Приступы интенсивной односторонней боли орбитальной, супраорбитальной или височной локализации продолжительностью 2-30 минут.
D. Преимущественная частота приступов более 5 раз в сутки, иногда несколько реже.
Е. Приступы полностью предотвращаются приемом индометацина в терапевтической дозе.
F. Не связана с другими причинами (нарушениями). Анамнез, физикальный и неврологический осмотры не предполагают наличие расстройств, перечисленных в разделах 5-12, или анамнез, физикальный и/или неврологический осмотры предполагают наличие одного из таких расстройств, но оно исключено дополнительными методами исследования, или такое расстройство присутствует, однако приступы головной боли впервые возникли независимо от него.
Рекомендации относительно дозы индометацина: для того чтобы исключить неполный ответ на лечение, индометацин следует применять внутрь или ректально в дозе не менее 150 мг в сутки или не менее 100 мг в виде инъекции; для поддерживающей терапии эффективными нередко являются и меньшие дозы.
Пароксизмальная гемикрания чаще встречается у женщин. Заболевание обычно начинается во взрослом возрасте, однако описаны и детские случаи. Следует подчеркнуть, что в 1-м издании все пароксизмальные гемикрании были отнесены в группу хронической пароксизмальной гемикрании. После того как клинические наблюдения подтвердили возможность эпизодического течения, было принято решение по аналогии с делением пучковой головной боли выделить эпизодическую форму пароксизмальной гемикрании отдельно.
Пароксизмальная гемикрания, сочетающаяся с тригеминальной невралгией (ПГ-тик-синдром). Если головные боли у пациента отвечают как критериям "3.2. Пароксизмальной гемикрании", так и критериям "13.1. Тригеминальной невралгии", следует использовать обе кодировки. В этом случае, для того чтобы избавить пациента от боли, важно проводить лечение обоих заболеваний.
Патофизиологические механизмы, лежащие в основе такого клинического сочетания, пока не изучены.
К эпизодической ПГ относятся приступы ПГ, возникающие периодами продолжительностью от 7 дней до 1 года, которые перемежаются свободными от боли периодами (ремиссиями) продолжительностью 1 месяц и более.
А. Приступы, отвечающие критериям А-F для "3.2. Пароксизмальной гемикрании".
В. По меньшей мере два болевых периода продолжительностью 7-365 дней разделенных свободными от боли периодами (ремиссиями) продолжительностью не менее 1 месяца.
Особенности клиники: приступы ПГ, возникающие в течение 1 года без ремиссий, которые перемежаются свободными от боли периодами (ремиссиями) продолжительностью 1 месяц и более.
В. Приступы повторяются в течение более 1 года без ремиссий или с ремиссиями, продолжительность которых менее 1 месяца.
3.3. Кратковременные односторонние невралгические головные боли с инъецированием конъюнктивы и слезотечением (КОНКС, SUNCT-синдром)
Клиническая характеристика: синдром характеризуется кратковременными приступами односторонней боли, продолжительность которых значительно меньше, чем при других формах ТВЦ; часто приступы сопровождаются выраженным слезотечением и покраснением глаза на стороне боли.
В. Приступы односторонней пульсирующей боли орбитальной, супраорбитальной или височной локализации продолжительностью 5-240 секунд.
С. Боль сопровождается ипсилатеральным инъецированиеми конъюнктивы и слезотечением.
D. Приступы возникают с частотой от 3 до 200 раз в сутки.
Е. Не связаны с другими причинами (нарушениями), т.е. анамнез, физикальный и неврологический осмотры не предполагают наличие расстройств, перечисленных в разделах 5-12, или анамнез, физикальный и/или неврологический осмотры предполагают наличие одного из таких расстройств, но оно исключено дополнительными методами исследования, или такое расстройство присутствует, однако приступы головной боли впервые возникли независимо от него.
КОНКС-синдром был описан уже после выпуска 1-го издания МКГБ и в последнее 10-летие был более детально изучен. Наряду с покраснением склеры и слезотечением на стороне боли у пациентов с КОНКС могут также отмечаться заложенность носа, ринорея и отечность века. По данным литературы симптомы "3.3. КОНКС" могут отмечаться при поражениях, локализующихся в задней черепной ямке или вовлекающих гипофиз.
Описаны случаи, когда у пациентов наблюдалось сочетание симптомов "3.3. КОНКС" и "13.1. Тригеминальной невралгии". В этом случае следует поставить оба диагноза. Дифференциальная диагностика для данных случаев нередко является трудной задачей.
Описание головной боли: приступы головной боли, напоминающие ТВЦ, но полностью не отвечающие диагностическим критериям ни одного из подтипов, описанных выше.
А. Приступы, отвечающие всем кроме одного критерия одного из подтипов тригеминальной вегетативной цефалгии.
В. Не связаны с другими причинами (нарушениями).
Кодировку "3.4. Возможная ТВЦ" следует использовать и в том случае, когда число типичных атак, отвечающих всем критериям, недостаточно (т.е. менее 20).
3.4.1. Возможная пучковая головная боль
А. Приступы, отвечающие всем, кроме одного, критериям A-D для "3.1. Пучковой головной боли".
А. Приступы, отвечающие всем, кроме одного, критериям A-Е для "3.2. Пароксизмальной гемикрани".
3.4.3. Возможные кратковременные односторонние невралгические головные боли с инъецированием конъюнктивы и слезотечением (КОНКС, SUNCT-синдром)
А. Приступы, отвечающие всем, кроме одного, критериям A-D для "3.4.3. Возможных кратковременных односторонних невралгических головных болей с инъецированием конъюнктивы и слезотечением (КОНКС, SUNCT-синдром)"
Кратковременная односторонняя невралгическая головная боль с конъюнктивальной инъекцией и слезотечением
Рецидивирующие приступы боли в области лица и шеи. Причины болей в области лица и шеи.
К данной категории относятся не диффузные или двусторонние, а всегда односторонние, четко локализованные болевые синдромы. При их анализе всегда следует исходить прежде всего из продолжительности и характера боли, а лишь потом — из ее локализации.
• Боль продолжается лишь доли минуты и носит простреливающий, «разрывающий» характер. Эти признаки свойственны так называемым невралгиям, для которых также характерны высокая частота приступов (до нескольких десятков в день) и их появление при прикосновении или движении (триггерные механизмы). Дальнейшая классификация основана на локализации боли: • Боль в области верхней или нижней челюсти наблюдается при невралгии тройничного нерва, реже она локализуется в зоне иннервации лобной ветви. Наиболее частая, идиопатическая, форма поражает обычно пожилых пациентов (старше 50 лет), неврологический статус при этом не изменен. Если речь идет о молодом пациенте, боль носит хронический характер и/или наблюдаются неврологические симптомы, более вероятна симптоматическая форма, причину которой необходимо выявлять.
• Боль в околоушной области характерна для невралгии ушно-височного нерва (которая часто развивается спустя латентный период после заболевания околоушной железы, носит жгучий характер, сопровождается местным покраснением кожи и потливостью).
• В области внутреннего угла глаза и глазного яблока боль локализуется при невралгии носорес-ничного нерва. Подобная локализация боли характерна также и для невралгии Сладера, которая сопровождается также приступами чиханья.
• Боль в области корня языка и миндалин характеризует невралгию языкоглоточного нерва, которая иногда иррадиирует также в ухо.
• При невралгии коленчатого узла (она развивается, например, после герпетической инфекции, иногда сопровождается поражением лицевого нерва и изменением вкусовых ощущений) наблюдается боль в области наружного слухового прохода, которая иногда иррадиирует в околоушную область и вглубь, в твердое нёбо.
Приступы продолжительностью до нескольких часов никогда не начинаются внезапно, боль не носит ланцинируюшего (кинжального) характера, как это бывает при описанных выше невралгиях. Необходимы тщательный сбор анамнеза и выяснение характера боли.

• В глазничной и височной области локализуются:
- Так называемая кластерная головная боль (невралгия Хортона, синдром Бинга—Хортона, эритропрозопалгия), которая характеризуется приступами продолжительностью от получаса до двух часов, при которых боль быстро достигает максимальной выраженности, локализуется всегда на одной и той же стороне, чаще всего в области верхней челюсти или уха, иногда с иррадиацией во всю половину головы. Нередко она сопровождается покраснением гомолатеральной половины лица, иногда — синдромом Горнера. Часто наблюдается истечение жидкости из носа. Приступы развиваются в одно и то же время, «по расписанию», чаще всего ночью, при этом фаза заболевания с частыми, до нескольких раз в день приступами («кластер») продолжается несколько недель и сменяется периодом продолжительностью несколько месяцев, во время которого боли не бывает.
- Клиническая картина, напоминающая по своим симптомам кластерную головную боль, изредка может развиваться в рамках симптоматической боли при внутричерепных патологических процессах. Она описана при синдроме обкрадывания подключичной артерии, а также при односторонней ишемии шейного отдела спинного мозга. - При SUNCT-синдроме (кратковременная односторонняя головная невралгическая боль с конъюнктивальной инъекцией и слезотечением) боль менее продолжительная и менее интенсивная, чем при кластерной головной боли. Характерная для кластерной боли периодичность в этом случае отсутствует. Острый приступ глаукомы сопровождается затуманиванием зрения, появлением цветных кругов перед глазами, тошнотой и рвотой. Зрачки широкие и не реагируют на свет, конъюнктива инъецирована, наблюдается помутнение роговицы, глазное яблоко при пальпации твердое.
Следует упомянуть, что истинная мигрень у пациентов с глаукомой (в том числе и с низким внутриглазным давлением) наблюдается примерно в 2 раза чаше, чем в группе сравнения. В преаурикулярной области может локализоваться:
- С одной стороны, описанная выше кластерная головная боль.
- Кроме того, боль при синдроме Костена (невралгия нижнечелюстного сустава, миофасциальная боль, миоартропатия жевательного аппарата), которая служит признаком дисфункции межчелюстного сустава при патологическом смыкании прикуса (боль иррадиирует также в нижнюю челюсть, висок или затылок, провоцируется жеванием, при пальпации определяется болезненность сустава).
- Сначала эпизодическая, а затем постоянная боль в преаурикулярной области может наблюдаться при гомолатеральной опухоли легкого и предшествовать ее выявлению на несколько месяцев или даже лет. Возможно, она связана с раздражением блуждающего нерва.
• В области верхней челюсти локализуется:
- Боль при так называемой атипичной лицевой невралгии, которая довольно быстро утрачивает характер приступообразной и становится хронической болью. Почти всегда речь идет о женщинах средних лет, боль тупая, иногда с оттенком жжения. Она часто провоцируется лечением зубов и влечет за собой активизацию зубоврачебных и хирургических процедур.
- Если боль появляется при подъеме на высоту (самолет, горнолыжный подъемник), это вызывает подозрение на нарушение функции барорецепторов.
• В области шеи и челюсти боль локализуется при следующих состояниях:
- Каротидодиния: преимущественно у женщин и всегда на одной стороне. Диффузной хронической боли предшествуют приступы продолжительностью от нескольких минут до часов. Во время приступа сонная артерия болезненна при пальпации. Возможно, эта боль является разновидностью мигрени.
- Боль при расслоении сонной артерии начинается в области шеи и, как правило, иррадиирует в лицо. При расслоении позвоночной артерии боль в большинстве случаев остается ограниченной одной половиной затылка.
- Омогиоидный синдром, при котором боль продолжается от нескольких десятков минут до нескольких часов, сопровождается нарушением глотания и артикуляции.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Кластерные головные боли у детей и их дифференциация
а) Кластерные головные боли и мигренозная невралгия. Кластерные головные боли представляются генетически отличными от мигрени, хотя они относятся к группе сосудистых головных болей. Основной дефект, вероятно, отличается от дефекта при мигрени, это предположение подтверждается обнаружением повышенной концентрации серотонина в плазме и гистамина в крови, чего не наблюдается при мигрени.
Данное состояние редко встречается у детей и исключительно редко — в возрасте до 10 лет (McNabb и Whitehouse, 1999; Lampl, 2002). Основной признак—характерная периодичность. Головная боль возникает однократно или многократно в течение суток за период длительностью несколько недель, но только раз или два в год или даже с большими интервалами. Головная боль обычно односторонняя со смещением к центру в области глаз. Боль очень сильная, не пульсирующая, и в большинстве случаев длится менее 30 минут.
Примерно у трети пациентов боль локализуется в нижней части лица. Слезотечение и выделения из носа на той же стороне случаются примерно в 50% приступов. Синдром Горнера у детей развивается редко. Несколько случаев первоначально принимались за психогенные, так как внимание было сосредоточено на возбуждении и необычном поведении.
Препараты, эффективные при мигрени, могут применяться и при кластерных головных болях, но часто встречаются резистентные случаи. Индометацин может быть эффективным, так же как и стероиды; также применялись эрготамин и эрговонин малеат.
б) Дифференциальная диагностика головных болей у детей. Головная боль — очень частая жалоба в детском возрасте. В большинстве случаев она связана с доброкачественными причинами, включая острые инфекционные заболевания, расстройства зрения и т.п. Нужно всегда помнить об артериальной гипертензии, которая, хотя и редко встречается, является важной причиной головной боли; обычно она развивается после люмбальной пункции. Диагностика может вызывать трудности, если головная боль сохраняется в течение нескольких дней или даже недель (Kuntz et al., 1992).
В некоторых случаях, например, при опухолях или абсцессах головного мозга, головная боль весьма значима, и задача врача — выделить редкие случаи головной боли при тяжелом органическом заболевании из массы доброкачественных цефалгий. Перечень основных причин подострой и хронической головной боли представлен в таблице ниже. Всем детям нужно проводить сбор детального личного и семейного анамнеза, полное неврологическое обследование и измерение кровяного давления. В большинстве случаев лучевые методы исследования не показаны, особенно при простой мигрени, должны выполняться лишь некоторые основные лабораторные исследования.
1. Хроническая ежедневная головная боль у детей. Хроническая головная боль у детей встречается часто. Обычно она доброкачественная. Abu-Arafeh и Macleod (2005) в исследовании 815 случаев выявили, что только у трех детей она была вызвана серьезной внутричерепной патологией, и только у одного головная боль осталась необъяснимой. Пересмотренная Международная классификация расстройств, сопровождающихся головной болью (International Classification of Headache Disorders) (Olesen и Steiner, 2004) определяет хроническую ежедневную головную боль как наличие головной боли, по меньшей мере, 15 дней в месяц в течение более трех месяцев при отсутствии сопутствующей патологии.
Хроническая головная боль напряжения и впервые выявленная ежедневная головная боль — следующие по частоте типы головной боли. Дебют обычно внезапный, и часто развивается вслед за острым общим заболеванием. Длительный прогноз благоприятный, но состояние может привести к серьезным проблемам в школе и расстройствам сна (Wiendels et al., 2005). Вероятно, в развитии болезни играют роль психогенные факторы, их значение возрастает у подростков.

Хроническая головная боль трудно поддается печению. Важно подробно обсудить проблему с пациентом и его семьей. Врач должен искать наиболее часто встречающиеся причины беспокойства или озабоченности. У некоторых детей и подростков фактором, способствующим развитию заболевания, может быть депрессия различной степени тяжести; таких пациентов нужно направлять к психиатру. В менее тяжелых случаях важно откровенно обсудить проблемы с пациентом и попытаться разрешить конфликт или избавить пациента от беспокойства. Показания к назначению антидепрессантов возникают редко.
У детей до 7 лет мигрень однозначно является наиболее частой причиной головной боли. Chu и Shinnar (1992) выявили, что у 75% таких детей была мигрень (у 72 из 78 была простая мигрень) и у 12% была посттравматическая головная боль. Ни у кого из их 104 пациентов не было опасной патологии, объясняющей жалобы.
2. Другие головные боли. Головная боль может быть вызвана приемом лекарств или токсических веществ, например алкоголя, которые все чаще употребляются подростками во многих частях света; марихуаной, являющейся периферическим вазодилататором; злоупотреблением кофеином, и различными пищевыми добавками, такими как глутамат натрия, который используется в китайской кухне и вызывает вазодилатацию. Оказалось, что глутамат натрия является причиной «синдрома китайского ресторана», тогда как нитриты, применяемые в США, вызывают «хот-договую головную боль». Доброкачественная головная боль истощения развивается у подростков, злоупотребляющих физическими упражнениями.
Диагностика не вызывает трудностей, так как головная боль возникает сразу же после выполнения упражнений и может продолжаться несколько минут или часов. Синдром SUNCT (short-lasting unilateral neuralgiform headache attacks with conjunctival injection and tearing — кратковременные односторонние подобные невралгии приступы головной боли с конъюнктивальной инъекцией и слезотечением)—это синдром тригеминальной вегетативной цефалгии, редко встречающийся у детей (Sekhara et al., 2005).
Болезни вегетативных узлов лица. Невралгия ресничного узла
Невралгия ресничного узла (невралгия, синдром Шарлена) характеризуется приступообразными болями в глазном яблоке, у корня носа, иногда во всей половине носа, с гиперемией и усиленной секрецией слизистой оболочки носа, с покраснением конъюнктивы, слезотечением на стороне боли. Невралгия Шарлена сопровождается кератитом или иритом. Причиной невралгии Шарлена чаще всего служит этмоидит, интоксикация, в том числе эндогенная (диабет), травма, глаукома, заболевания конъюнктивы, роговицы. Близка к описанной картине невралгия длинных ресничных нервов. Причиной ее является дисфункция вегетативной нервной системы, нередко обусловленная инфекцией, интоксикацией. Клиника невралгии складывается из следующих симптомов: пароксизмальных стягивающих болей в области глазного яблока или в глубине глазницы. Боль чаще всего возникает вечером или утром, длится часами или сутками, сопровождается гиперемией и отечностью вокруг глаза, светобоязнью, слезотечением, частым миганием, сужением глазной щели, инъецированием склер, выпадением или снижением корнеального и конъюнктивального рефлексов, нарушением зрачковых реакций, болезненностью глазных яблок при пальпации, внутреннего угла глазницы. Нередко и процесс вовлекаются обе стороны.
Невралгия крылонебного узла (Слудера) развивается при поражении крылонебного узла и его корешков, а именно ветвей верхнечелюстного нерва или видиевых нервов (см. выше). Отходящие от крылонебного узла или проходящие через него чувствительные ветви верхнечелюстного нерва иннервируют глазницу, слизистую оболочку основной и решетчатой пазух, носовой Полости, неба, миндалин, верхней десны. Отсюда и зона распространения боли. Боли обычно возникают в виде приступов, локализуются в области корня носа, в глазном яблоке, вокруг глаза, верхней, реже нижней челюсти, зубах, распространяются к виску, уху. Особенно интенсивная боль ощущается в точке, находящейся в 5 см кзади от сосцевидного отростка. У некоторых больных боль тянется к затылку, шее, лопатке, плечу. При очень выраженных пароксизмах доходит до предплечья, кисти. Иногда локализуется в твердом Исбе, горле. Приступ боли может сопровождаться мерцающими скотомами, извращением вкуса, слюнотечением. У некоторых больных можно обнаружить герпетические высыпания в области твердого и мягкого неба; расстройства чувствительности (аналгезия, гипестезия, гиперестезия) в зоне иннервации конечных ветвей скулового, скуло-лицевого или скуло-височного нервов.
Вегетативные синдромы при невралгии Слудера: покраснение и припухлость слизистой носа, слезотечение, светобоязнь, иногда одышка астматоидного типа.
М.Б. Кроль, Е.А. Федорова, 1966, отмечают, что в некоторых случаях невралгии Слудера клиническая картина может ограничиваться оталгией, болью в языке, тошнотой, головокружением, скотомами (скотомой), светобоязнью, астмой.
Причиной невралгии являются воспалительные заболевания, опухоли, травмы основной, решетчатой пазух.
Невралгия видиева нерва (синдром Видиева нерва, синдром Файля) характеризуется приступообразной болью в глазном яблоке, в области орбиты, носа, отдающей в лицо, ухо, зубы, голову, шею, плечо. Боль односторонняя, чаще возникает ночью и длится от одного до нескольких часов. Причиной заболевания чаще является поражение синуса основной кости или передней части пирамиды височной кости. Описана R. Veil, 1932.
Ганглионит ушного узла характеризуется приступообразными, ноющими, жгучими болями в задневисочной области, у козелка уха, которые иррадиируют в нижнюю челюсть, иногда шею. У некоторых больных возникает ощущение заложенности уха, «хлюпанья» в нем. Во время приступа возможна гиперсаливация, синдром Фрейя. Продолжительность боли от 5 до 40 минут.
Ганглионит подчелюстного узла. При нем больного беспокоят постоянные тупые боли в подчелюстной области, сопровождающиеся ощущением напряжения и полноты различных частей лица (языка, губы, виска). На фоне перечисленных ощущений у больных возникают периодические интенсивные боли длительностью от 10 до 60 минут. Болезненная точка пальпируется в подчелюстном треугольнике. Иногда у больного во время приступа имеет место гиперсаливация или, наоборот, сухость во рту.
Ганглионит подъязычного узла. Тупые боли локализуются в подъязычной области, языке, в меньшей степени - в подчелюстной зоне. Боли периодически усиливаются, приобретая резкий характер. Болевая точка располагается под горизонтальной ветвью нижней челюсти на 2, 5 см позади нижнечелюстного гребешка. При ганглионите подъязычного узла также может наблюдаться нарушение слюноотделения - сухость во рту или усиленная саливация.
Кластерная головная боль

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
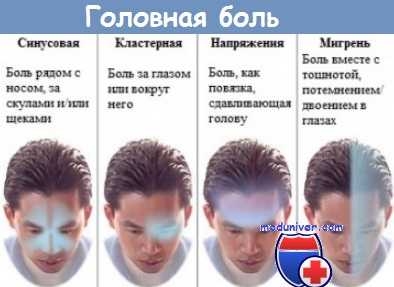
Понятие «тригеминальные вегетативные цефалгии» объединяет несколько редких форм первичной головной боли, сочетающих в себе как черты цефалгии, так и типичные черты краниальных парасимпатических невралгий. В связи с недостаточной осведомлённостью врачей диагностика тригеминальных вегетативных цефалгии часто вызывает сложности. Их классификация представлена ниже.
Кластерная головная боль и другие тригеминальные вегетативные цефалгии (МКГБ-2, 2004)
- 3.1. Кластерная (пучковая) головная боль.
- 3.1.1. Эпизодическая кластерная головная боль.
- 3.1.2. Хроническая кластерная головная боль.
- 3.2.1. Эпизодическая пароксизмальная гемикрания.
- 3.2.2. Хроническая пароксизмальная гемикрания.
- 3.4.1. Возможная кластерная головная боль.
- 3.4.2. Возможная пароксизмальная гемикрания.
- 3.4.3. Возможные кратковременные односторонние невралгические головные боли с инъецированием конъюнктивы и слезотечением.
Среди всех тригеминальных вегетативных цефалгии наиболее распространена кластерная, или пучковая, головная боль. Реже встречают пароксизмальную гемикранию и кратковременные односторонние невралгические головные боли с инъецированием конъюнктивы и слезотечением.
Кластерная головная боль - это вид боли (синонимы: пучковая головная боль, кластер-синдром, кластерная цефалгия, ангиопаралитическая гемикрания, симпатическая гемицефалическая вазодилатация и др.) получил свое название от характера течения, когда приступы следуют сериями, пучками (англ. cluster - пучок, группа, гроздь), возникая несколько раз в сутки. Известны два варианта кластерной головной боли: эпизодический и хронический. Переход эпизодической в хроническую встречается в четверти случаев. Эпизодический тип характеризуется приступами боли в течение 1-3 месяцев с последующей ремиссией от нескольких месяцев до ряда лет. Хроническая пароксизмальная гемикрания бывает первичной и вторичной (после периода эпизодической кластерной головной боли).
Эта форма односторонней головной боли распространена значительно меньше, чем мигрень (от 0,4 до 6 %), чаше встречается у мужчин, чем у женщин. Начинается в возрасте от 27 до 31 года, примерно на 10 лет позже, чем обычная мигрень, превалирует среди чернокожего населения по сравнению с белым. Имеется генетическая предрасположенность - встречается в 13 раз чаше в семьях с наличием кластерной головной боли, чем в общей популяции.
Приступ проявляется в резчайших болях жгучего, сверлящего характера в глазной, лобно-глазничной или височно-глазничной области, иногда боль иррадиирует в щеку, зубы, ухо, реже в шею, плечо, лопатку. Приступ боли сопровождается слезотечением, ринореей, заложенностью носа и гиперемией конъюнктивы на стороне боли (в двух третях случаев). Более чем у половины больных во время приступа развивается неполный синдром Бернара-Горнера (птоз, миоз), появляются отечность век, гипергидроз в области лба или всей половины лица. Характерно, что больные во время приступа не могут лежать. Они беспокойны, мечутся, стонут от боли, интенсивность которой так велика, что кластерную головную боль называют «суицидальной». Состояние психомоторного возбуждения отличает эту форму головной боли от мигрени, при которой больные стараются лечь и предпочитают покой, тишину, затемненное помещение. Продолжительность боли варьирует от 10-15 мин до 3 ч, в среднем приступ боли 45 мин. Тошнота и рвота отмечаются в трети случаев. Приступы повторяются сериями, «пучками», обычно от 1 до 4, но не более 5 раз в сутки, как правило, в одно и то же время (чаще во время сна - «будильниковая» головная боль). Такие приступы повторяются в течение 2-6 недель и более, затем исчезают на несколько месяцев или лет. Обострения чаще осенью или весной, нередко связаны с сезонными изменениями световой активности: приступы кластерной головной боли учащаются с удлинением или укорочением дневного времени (что указывает на хронобиологическую природу заболевания).
Характерен внешний вид больных: высокие, атлетического телосложения, с поперечными складками на лбу (лицо «льва»), плеторическое лицо, нередки телеангиоэктазии. По характеру такие пациенты часто амбициозны, склонны к спорам, внешне агрессивны, но внутренне беспомощны, робки, нерешительны («внешность льва, а сердце мыши»).
Провоцируют приступ головной боли некоторые вазоактивные вещества: нитроглицерин 1 мг под язык, алкоголь, подкожно вводимый гистамин и др. Парадоксально, что прием большого количества алкоголя предупреждает развитие приступа. Этим можно объяснить злоупотребление алкоголем рядом больных с кластерной цефалгией.
При упорных головных болях необходимо тщательное обследование больных для исключения первичной причины в виде аневризмы сосудов головного мозга, артерио-венозной мальформации, опухолевого процесса, заболеваний придаточных пазух носа (этмоидит), глаукомы. Также необходимо исключить мигрень, тригеминальную невралгию, феохромоцитому, паратригеминальный синдром Редера (при патологическом процессе в области гассерова узла или гипофизарной ямки характеризуется сверлящими пульсирующими болями в области глаза с распространением на всю половину лица, сочетается с миозом или синдромом Бернара-Горнера, иногда, диплопией, нарушением движений глазных яблок, тошнотой, появляется преимущественно по утрам, после сна, однако нет типичной «пучковости» и вегетативных проявлений на спине, чаше болеют женщины), височный артериит, синдром Толосы-Ханта, миофасциальный синдром и др.
Читайте также:
