КТ, МРТ перелома мыщелка затылочной кости
Добавил пользователь Алексей Ф. Обновлено: 30.01.2026
МРТ – безвредное и информативное исследование организма. Рассмотрим, видны ли на МРТ переломы, в каких случаях обосновано это обследование, лучше по сравнению с другими методами визуализации.
Показывает ли МРТ перелом костей?
МРТ показывает состояние всех тканей организма, но чем больше в них процентное содержание воды или жира, тем более яркими и светлыми они получаются на МР снимках. Кости имеют вид темных структур. МРТ перелома показывает изменение структуры кости, линию перелома, но на снимках КТ костная ткань получается более яркая, детализированная. Для изучения костной патологии предпочтительным методом остается КТ.
Исключение составляют случаи, когда нельзя использовать лучевое воздействие на организм:
- обследование детей, беременных;
- подозрение на сопутствующую патологию мягких тканей, которую хорошо видно и можно изучить только на МРТ.
Самым быстрым, простым методом диагностики переломов, который доступен даже в небольших районных больницах, остается рентген. Степень информативности этого метода ниже, чем у КТ или МРТ, поэтому первичная диагностика при помощи рентгена часто требует дальнейшего уточнения диагноза при помощи томографии. Если у врача остаются вопросы после изучения рентгеновского снимка, он назначит пациенту пройти МРТ или КТ в зависимости от клинической картины:
Если имеются боли, отек, нарушения чувствительности, парезы, велика вероятность того, что костные структуры сдавливают нерв или спинной мозг. Лучшим методом диагностики станет МРТ.
Если перелом не был спровоцирован серьезной травмой, скорее всего, речь идет о патологическом переломе. Нарушение целостности кости легче наступает при остеопорозе, в месте опухолевого поражения. Большинство опухолей в костях являются метастазами из первичного очага во внутренних органах (из молочной железы, легких, почек, щитовидной железы, простаты). Перелом кости может стать первым симптомом, который проявит наконец серьезное заболевание, а может произойти спустя несколько лет после успешного оперативного удаления первичного очага. МРТ для изучения опухолей – точный, информативный, достоверный метод, намного превосходящий рентген диагностику. Для уточнения характера выявленных изменений используют введением контраста. Снимки дают представление врачу о природе опухоли, ее структуре, размерах, воздействии на рядом расположенные ткани. Бывает так, что перелом при неправильном срастании тканей становится причиной опухоли. На МРТ при этом можно выявить вздутие кости, изменение ее структуры, ячеистость.
Отдельного внимания заслуживают травмы кисти, стопы. Здесь кости имеют небольшие размеры. Тени их накладываются одна на другую. Оценить состояние костной ткани гораздо точнее можно на трехмерных снимках МРТ и КТ, чем на плоскостных рентгеновских. На МРТ кроме костных нарушений будут видны также сдавление или разрыв нервов, сухожилий, отек, воспаление мышц, суставов.
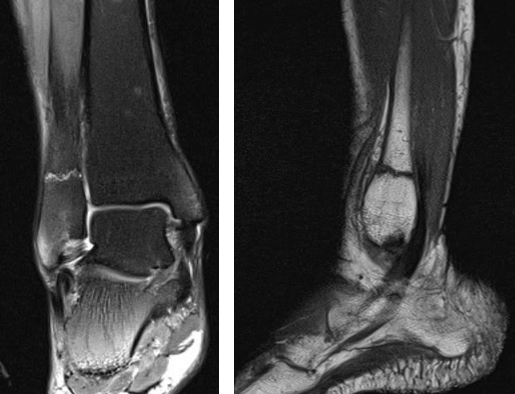
На Т2-ВИ в сагиттальной и корональной плоскостях определяется стресс-перелом дистальных отделов малоберцовой кости.
МРТ выявляет скрытые переломы. Это такие случаи, когда рентген не покажет линию перелома несмотря на то, что она есть. Если после травмы боли не проходят, а рентгеновский снимок не выявил никакой патологии, пациенту рекомендуют сделать МРТ соответствующей области.
С помощью МРТ более точно определяют свежие переломы: видны отек костной ткани, разрушение костных трабекул. МРТ хорошо дифференцирует свежие переломы от застаревших случаев.
Расшифровка и как выглядят переломы на снимке МРТ?
Плотное вещество кости лучше исследовать на снимках КТ. На МРТ снимках кость – самая темная ткань, на КТ – наиболее яркая и светлая. Зато МРТ лучше выявляет сопутствующие переломам повреждения костного мозга, спинного мозга, нервов, сухожилий, мышц, связок.
Свежие переломы всегда сопровождаются отеком мягких тканей вокруг костей, отеком самого вещества кости. На снимках это выглядит как затемнение без четких контуров.
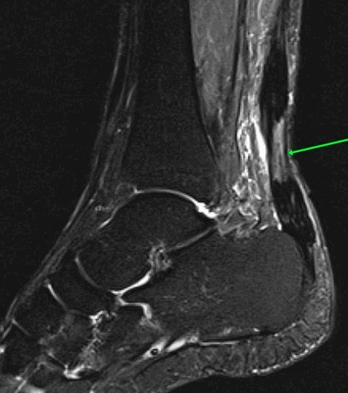
На Т2-fs-ВИ в сагиттальной плоскости определяется разрыва пяточного сухожилия.
Если перелом произошел на месте опухолевого поражения кости, снимок МРТ показывает изменение структуры костной ткани. Для более детального изучения патологического очага применяют контрастную МРТ, интенсивно контрастируются места с опухолевыми изменениями на фоне здоровых тканей. Для этого в вену вводят контрастное вещество, основой которого является гадолиний. С током крови оно попадает во все ткани организма, накапливается в воспаленных, опухолевых очагах.
Кости черепа.
По МРТ можно определить перелом костей черепа. Кости свода плоские, видны на МРТ как темная тонкая полоска между кожей и мозговыми оболочками. При обследовании в разных проекциях можно обнаружить линии перелома. Однако они хорошо заметны и при обычной рентгенограмме. Она стоит дешевле и делается быстрее. Зато она не показывает, что происходит с мозгом и оболочками в результате травмы головы. На снимках МРТ можно определить, повреждены ли кроме костей мягкие структуры, есть ли гематомы, разрывы сосудов, очаги некроза, ушиб мозга. При травмах, которые сопровождаются неврологической симптоматикой, методом уточнения состояния головного мозга после перелома станет МРТ.
Перелом основания черепа, височных костей – всегда сложная травма. Она затрагивает множество структур, проходящих между костями, их отростками, внутри полостей. Наиболее полную картину после травмы черепа можно получить именно благодаря томографии на основе магнитного резонанса.
Верхние конечности
На МРТ направляют после рентгена, если перелом проходит в области кисти, лучезапястного сустава. Такие переломы наблюдаются при падении на вытянутую руку, особенно в детском и пожилом возрасте. Повреждения могут касаться также тазобедренного, локтевого, плечевого сустава, сопровождаться отрывом, ущемлением сухожилия, нерва.
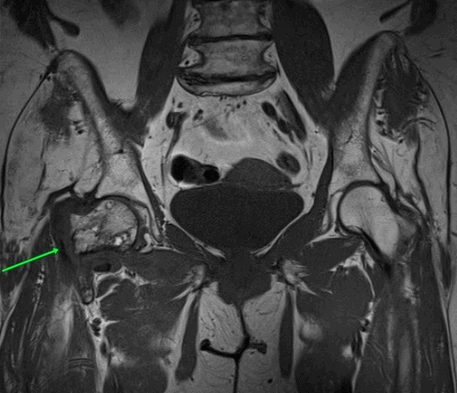
МРТ тазобедренных суставов.
МР-признаки базисцервикального перелома шейки правой бедренной кости с наличием зон инфаркта головки и шейки правой бедренной кости, синовита правого тазобедренного сустава, отека окружающих мягких тканей справа.
МРТ хорошо визуализирует последствия травм и переломов:
- Сдавление мягких тканей костными отломками.
- Разрывы сухожилий, реактивный синовиит.
- Нарушение целостности сосудов, нервов.
- Посттравматический туннельный синдром запястья – человека беспокоят восходящие боли в руки, нарушения чувствительности, на поздних этапах слабость мышц.
- Нарушение целостности ладьевидно-полулунной связки, которое приводит к нестабильности сустава.
- Асептический некроз ладьевидной, полулунной костей.
- Артрит как следствие травмы.
- Атрофия Зудека.
Врач решает, нужно ли делать МРТ или КТ после перелома в каждом случае индивидуально.
На МРТ выявляют ушибы костей, при которых нет перелома на рентгене, а пациента беспокоит боль и отек мягких тканей. Снимки выявляют очаги остеонекроза, можно определить их стадию.
Изучают на МРТ случаи переломов, если повреждены мягкие ткани, внутрисуставные структуры, долго не проходит симптоматика после травмы несмотря на проводимое лечение. МРТ делают, если планируется оперативное вмешательство, а также для контроля достигнутых результатов лечения. МРТ снимки позволяют создавать трехмерные изображения стопы, колена, поэтому врач может увидеть линии перелома, не заметные на обычной рентгенограмме, изучить состояние каждой косточки.
Иногда травма или нарушение кровоснабжения в области суставов стопы приводит к асептическому некрозу одной из костей. МРТ обязательно покажет такие очаги.
Перед операцией по поводу лечения перелома шейки бедра, вертлужной впадины, делают МРТ.
Компрессионный перелом
Если на позвоночник действует большая сила, или ткани позвоночника ослаблены (остеопороз, патологические очаги), могут возникнуть компрессионные переломы тел позвонков. Такие изменения наблюдаются в 90 % случаев, когда падение или неудачное приземление на ноги привело к перелому позвоночника. Механизм травмы – одновременное сжатие и сгибание позвоночника. Перелом часто происходит при ДТП, падениях во время гололеда. При этом позвонки становятся клиновидными, приобретают сплющенную в переднем отделе форму. Задние отделы чаще сохраняют целостность и изначальную высоту.
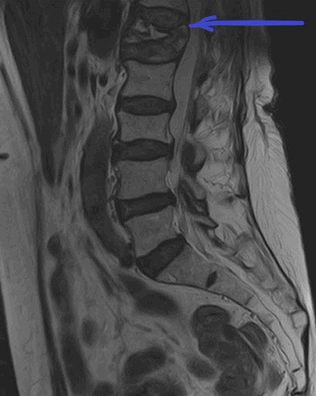
МРТ пояснично-крестцового отдела позвоночника. На Т2-ВИ в сагиттальной плоскости определяется компрессионный перелом L1 позвонка на фоне остеопороза.
К более сложным нарушениям относят переломы оскольчатые, отрывные, взрывного типа. При них нарушается целостность любых отделов позвонка, имеется много осколков. Они нередко смещаются и вызывают компрессию спинного мозга.
МРТ покажет изменение формы позвонка, линию перелома, дефекты костной замыкательной пластины. Может меняться высота между позвонками. Если к перелому привела слабость костной ткани, на снимках кость выглядит более светлой из-за снижения содержания солей кальция между костными трабекулами.
Компрессионный перелом виден на рентгене при достаточной степени деформации позвонка, хорошо визуализируется на КТ во всех случаях. МРТ выгодно отличается тем, что показывает свежий перелом. Это определяет тактику лечения – максимально щадящий режим для спины, иммобилизация корсетом. Также он выявляет сопутствующую патологию дисков, грыжу, дегенеративные и воспалительные болезни позвоночника, суставов, спинного мозга и его оболочек, нервов, сосудов.
Нередко компрессионный перелом приводит к смещению позвонка и сдавлению спинного мозга или выходящих на этом уровне спинномозговых нервов.
Бывают и другие деформации тел позвонков. Они не связаны с травмой, вызваны врожденной аномалией костной системы.
При повреждении каких костей можно делать МРТ?
Наиболее часто МРТ назначают при повреждении костей черепа, позвоночника, таза, кистей, стоп, суставов. МРТ даст полезную информацию обо всех структурах, которые находятся вблизи костей и могли пострадать от травмы.
В травмпунктах и отделениях скорой помощи первым делом пациенту делают рентген. Если врач считает нужным, далее проводят МРТ или КТ. При подозрениях на внутричерепное кровоизлияние методом выбора в первые 6 – 8 часов после травмы будет КТ. В более поздние сроки определенные изменения будут видны и на снимках МРТ.
Как часто можно проходить магнитно-резонансную томографию при переломе?
Магнитно-резонансная томография не несет лучевой нагрузки на организм. На данный момент не выявлены никакие отрицательные последствия проведения МРТ для организма взрослого, детей, беременных. В качестве перестраховки избегают делать МРТ только в 1 триместре беременности. Вреда не представляют исследования в любых количествах. Нужно понимать, что это должно быть обоснованное обследование. В противном случае это станет бесполезной тратой денег и времени. Просто так в качестве профилактики или для скрининга не стоит назначать себе МРТ.
Как часто нужно делать МРТ, скажет врач. Между двумя обследованиями должно пройти столько времени, чтобы в тканях успели произойти заметные на снимках изменения. Так как костная ткань мало пластична, то изменения фиксируют обычно через 3 – 6 месяцев, чтобы проконтролировать, как зажил перелом, как срослись все структуры после операции.
Что лучше при переломе: рентген или МРТ?
Факт наличия перелома рентген устанавливает четко. Видна линия перелома, наличие или отсутствие смещения костей, отломки. Если этой информации врачу достаточно для успешного излечения, дальше ничего не назначают в плане диагностики.
Если перелом сложный, захватывает несколько структур, скорее всего врач больного направит на КТ. Если есть опасность повреждения мягкотканных структур, присутствуют симптомы сдавления нервов, онемение, слабость поврежденной части тела, более обоснованным будет назначение МРТ. В современной медицине это метод наиболее информативного и полного обследования любой анатомической области.
При выборе способа дальнейшего обследования врач учитывает противопоказания к КТ и МРТ. Так, компьютерная томография представляет собой один из вариантов рентгеновского обследования. Его не назначают детям, беременным, кормящим женщинам, ослабленным больным.
От МРТ как метода обследования места перелома придется отказаться, если у пациента:
Имплантированы металлические штифты, трансплантаты, искусственный водитель ритма, помпа для введения инсулина, кохлеарные протезы.
Эпилепсия, психическое заболевание.
Контраст нельзя вводить при беременности, при аллергической реакции на гадолиний, тяжелых болезнях почек.
В индивидуальном порядке решают случаи, когда больной страдает клаустрофобией, имеет сильные боли, не может долго лежать без движения. Тогда прибегают к седации при МРТ перелома. При больших массе и объеме тела обследование можно пройти на открытом томографе. С детьми старшего возраста проводят беседу, объясняют, как важно лежать, не двигаясь и слушать врача. Маленьких детей чаще вводят в поверхностный медикаментозный сон.
При назначении обследования врач руководствуется не только тем, покажет ли МРТ перелом, но и главным вопросом – узнать, какие еще изменения в организме вызвала травма:
есть ли кровоизлияние;
разрыв нервов, связок и сухожилий;
очаги некроза, деформация мягких тканей.
Эта информация будет влиять на выбор тактики лечения больного, поможет восстановить все функции организма в полном объеме.
Также выбор метода диагностики зависит от наличия оборудования в больнице, срочности обследования, финансовых возможностей пациента. Врач рекомендует оптимальный метод, а больной выбирает, где и когда он может пройти обследование. Лучше выбирать медицинские центры с современными томографами большой мощности, опытными специалистами. Это станет залогом точного определения диагноза и результативного лечения.
КТ, МРТ перелома мыщелка затылочной кости
Лучевая диагностика перелома мыщелка затылочной кости
а) Определения:
• Травматические костные изменения мыщелков затылочной кости
б) Визуализация:
1. Общие характеристики перелома мыщелка затылочной кости:
• Наиболее значимый диагностический признак:
о Линия просветления в области мыщелка затылочной кости на КТ ± смещенный костный фрагмент
• Локализация:
о Один или оба мыщелка затылочной кости
• Морфология:
о Линейный, оскольчатый или отрывной типы переломов
• Анатомия мыщелков затылочной кости:
о Ориентированы косо, в горизонтальной плоскости направлены вперед и внутрь
о Наиболее узкой является центральная часть мыщелков, каудальная часть отличается наклоном в направлении снаружи внутрь
о Атланто-затылочные суставы-это чашеобразные сочленения выпуклых суставных поверхностей мыщелков затылочной кости и вогнутых верхних суставных поверхностей атланта:
- Во фронтальной плоскости суставы характеризуются наклоном суставных поверхностей в нижне-медиальном направлении
о В основании каждого мыщелка затылочной кости находится подъязычный канал (передний мыщелковый канал), содержащий в себе подъязычный нерв (12 пара ЧМН)
о Кнаружи от мыщелка и подъязычного канала и кзади от канала сонной артерии располагается яремное отверстие:
- В нервной части этого отверстия располагается 9 ЧМН и нижний каменистый синус
- Сосудистая часть содержит 10 и 11 ЧМН, луковицу яремной вены
о Сустав заключен в фиброзную капсулу, волокна которой вплетаются в заднюю и переднюю атланто-затылочные мембраны
о Крыловидные связки соединяют верхне-наружные поверхности зубовидного отростка с медиальными поверхностями мыщелков:
- Эти связки отличаются значительной прочностью, поэтому зачастую они отрываются с костными фрагментами, нежели чем рвутся на протяжении
- Они стабилизируют боковое сгибание и ротацию головы, ограничивая соответствующие движения черепа относительно атланта
о Текториальная мембрана прикрепляется к телам С2 и СЗ позвонков, зубовидному отростку и переднему краю большого затылочного отверстия:
- Она представляет собой краниальное продолжение ЗПС
- Ограничивает разгибание, сгибание и вертикальное смещение головы
о Клиническая симптоматика переломов мыщелков затылочной кости определяется взаимоотношением их с многочисленными окружающими сосудисто-нервными образованиями:
- Компрессия или тракционное повреждение корешков
- Прямое повреждение ствола мозга или сосудистых образований
2. Рентгенологические данные перелома мыщелка затылочной кости:
• Рентгенография
о Отличается крайне низкой чувствительностью (согласно данным одного из исследований, переломы мыщелков затылочной кости не были обнаружены рентгенологически ни у одного из 51 пациента с этими переломами), что связано со следующими факторами:
- Прямая проекция → мыщелки экранированы затылочной костью и верхней челюстью
- Боковая проекция → мыщелки экранированы сосцевидными отростками
- Рентгенограмма через открытый рот → сложно выполнить у пациентов, находящихся без сознания, интубированных и пациентов в тяжелом состоянии
о Можно косвенно заподозрить при обнаружении отека превертебральных мягких тканей
3. Флюороскопия:
• Флюороскопия в положении сгибания/разгибания позволяет оценить стабильность атланто-затылочного сочленения и выявить признаки нестабильности:
о Исследование следует проводить только после КТ, что позволит исключить случайное смещение фрагментов недиагностированного перелома при сгибании/разгибании
4. КТ перелома мыщелка затылочной кости:
• Костная КТ:
о Прямая визуализация переломов мыщелков затылочной кости о ± сочетанные переломы основания черепа, атланта и/или осевого позвонка
о ± атланто-затылочный подвывих
• КТ-ангиография:
о Оценка состояния сосудов вертебробазилярного бассейна
5. МРТ:
• STIR:
о Подвывих в атланто-затылочном сочленении, повреждение крыловидных связок, выпот в полости сустава
о Отек костного мозга:
- В острейший период может быть выражен минимально
о Отек превертебральных тканей или выйной связки
о ± отек и кровоизлияния в спинном мозге
о ± экстрадуральные, субдуральные кровоизлияния в области большого затылочного отверстия
• МР-ангиография:
о Оценка состояния сосудов вертебробазилярного бассейна
6. Ангиография:
• Прямая контрастная ангиография используется в тех случаях, когда КТ/МР-ангиография не позволяют исключить повреждение позвоночной артерии
7. Рекомендации по визуализации:
• Наиболее оптимальный метод диагностики:
о Мультидетекторная бесконтрастная костная КТ о МРТ для оценки состояния мягких тканей
• Протокол исследования:
о Тонкосрезовые (< 1 мм) аксиальные КТ-изображения в костном режиме с последующей реконструкцией:
- Очень информативны в диагностическом плане сагиттальные и фронтальные КТ-реконструкции
о Протокол МРТ: обязательны сагиттальные и фронтальные МР-сканы в режиме STIR
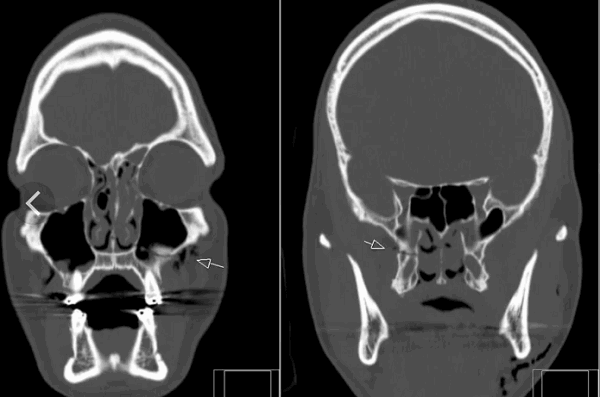
(Слева) КТ, аксиальный срез: отрывной перелом нижнего края правого мыщелка затылочной кости, фрагмент смещен медиально.
(Справа) На фронтальном КТ-срезе у этого же пациента также определяется небольшой отрывной перелом нижнего края правого мыщелка затылочной кости. Также здесь виден косой перелом правой боковой массы С3.
в) Дифференциальная диагностика:
1. Добавочные центры оссификации:
• Располагаются кпереди от мыщелков затылочной кости
• Имеют хорошо выраженные кортикальный слой
2. Патологические изменения костного мозга:
• Инфекционное поражение: остеомиелит
• Опухолевое поражение:
о Метастатические очаги
о Первичные опухоли
• Воспалительные изменения: ревматоидный артрит
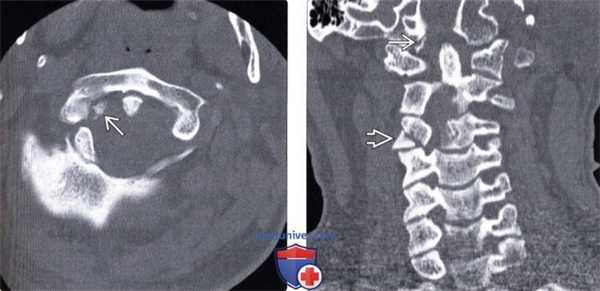
(Слева) КТ, аксиальный срез: отрыв правого мыщелка затылочной кости, фрагмент которого ротирован и смещен вниз и медиально, располагаясь над зубовидным отростком.
(Справа) На фронтальном КТ-срезе у этого же пациента определяется отрыв правого мыщелка затылочной кости, который смещен вниз и медиально и располагается над верхушкой зубовидного отростка.
г) Патология:
1. Общие характеристики перелома мыщелка затылочной кости:
• Этиология:
о Высокоэнергетическая закрытая травма, наиболее часто в результате ДТП
о Травмы КВС часто возникают при срабатывании подушек безопасности автомобиля
• Сочетанные травмы:
о Внутричерепные кровоизлияния, ушибы головного мозга
о Переломы шейного отдела позвоночника (обычно С1 и С2)
о Травмы груди, органов брюшной полости и конечностей
2. Стадирование, степени и классификация перелома мыщелка затылочной кости:
• Классификация Anderson и Montesano (1988):
о Тип I: оскольчатый перелом:
- Возникает вследствие действия аксиальной нагрузки с ипсилатеральным сгибательным компонентом; вдавленный характер перелома:
Оскольчатый перелом мыщелка затылочной кости без смещения фрагментов
- Встречается наиболее редко
о Тип II: является продолжением перелома основания черепа, обычно возникает вследствие прямого удара:
- Интактные крыловидные связки и текториальная мембрана сохраняют стабильность КВС
о Тип III: отрывной перелом фрагмента мыщелка:
- Отрыв нижне-медиального края мыщелка затылочной кости, обычно в результате форсированного сгибания и ротации в противоположную сторону
- Иногда можно увидеть медиальное смещение фрагмента, частичный или полный разрыв текториальной мембраны или противоположной крыловидной связки.
- Может иметь место повреждение нижней части ската
- Встречается наиболее часто (75%)
• Классификация Tulli (1997):
о Тип 1 (наиболее распространенный): перелом без смещения, стабильный
о Тип 2А: перелом со смещением и сохранением целостности связок, стабильный
о Тип 2В: перелом со смещением при наличии любого одного или более рентгенологического критерия нестабильности:
- Аксиальная ротация атланто-затылочного комплекса в ту или иную сторону >8°
- Смещение атланто-затылочного комплекса > 1 мм
- Смещение С1 относительно С2 > 7 мм
- Аксиальная ротация С1 относительно С2 в ту или иную сторону > 45°
- Смещение комплекса С1-С2 >4 мм
- Расстояние между задней поверхностью тела С2 и задней дугой С1 < 13 мм
- Разрыв поперечной связки с МР-признаками ее несостоятельности
• Классификация Hanson (2001):
о Основой является классификация Anderson и Montesano
о III тип перелома дополнительно подразделяется на стабильный и нестабильный
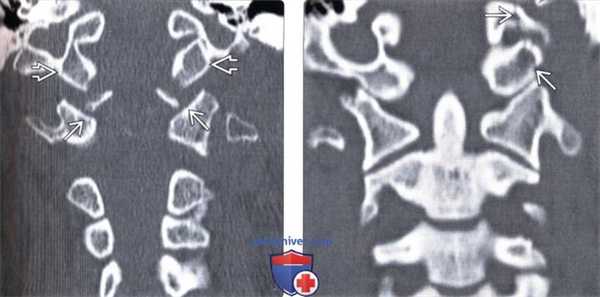
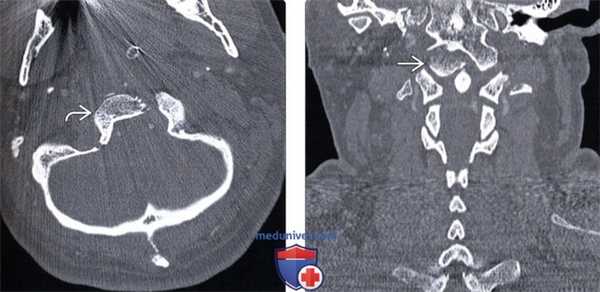
(Слева) КТ фронтальный срез (костный режим): симметричные двусторонние отрывные переломы мыщелков затылочной кости, при этом фрагменты мыщелков располагаются ниже и позади основной части мыщелков. Здесь же отмечается расширение суставной щели атланто-затылочных суставов, что свидетельствует о наличии атланто-затылочной дислокации.
(Справа) На фронтальном КТ-срезе показана часть оскольчатого перелома затылочной кости в той зоне, где он распространяется на край левого мыщелка затылочной кости и подъязычный канал.
д) Клинические особенности:
1. Клиническая картина перелома мыщелка затылочной кости:
• Наиболее распространенные симптомы/признаки:
о Имеющаяся у пациента клиника обычно определяется в первую очередь тяжестью травмы головы
о Клиника поражения черепных нервов (ЧМН) (до 30%):
- Один или более ЧМН (9-12 пара, наиболее часто - 12 пара)
- В 40% случаев неврологический дефицит со стороны ЧМН манифестирует через несколько дней или месяцев после травмы, что возможно связано с миграцией костных фрагментов или формированием костной мозоли
- Синдром Колле-Сикара = тотальный неврологический дефицит со стороны 9-12 пар ЧМН
о Боль в подзатылочной области, ограничение движений головы
• Другие симптомы/признаки:
о Дисфагия вследствие заглоточной гематомы
о Спастическая кривошея на фоне сопутствующего атланто-аксиального ротационного подвывиха
о Геми- или тетрапарез
о Ишемия головного мозга в вертебробазилярном бассейне
• Внешний вид пациента:
о Каких-либо специфических признаков, позволяющих заподозрить у пациента перелом мыщелка затылочной кости, нет
о У большинства пациента отмечается легкое/умеренное угнетение сознания (ШКГ), связанное с черепно-мозговой травмой
2. Демография:
• Пол:
о М:Ж = 3:1
• Эпидемиология:
о Частота переломов мыщелков затылочной кости у пациентов с высокоэнергетической травмой может достигать 19%:
- Истинные цифры, касающиеся частоты этих травмы, до сих пор неизвестны
о В настоящее время наблюдается увеличение частоты публикаций, посвященных этой проблеме, что скорее всего связано с повсеместным распространением КТ и МРТ
3. Течение заболевания и прогноз:
• Функциональные исходы после одностороннего повреждения ЧМН обычно благоприятные
• Основным фактором, определяющим исходы лечения, является травма головы
• Несмотря на хорошую консолидацию перелома, особенно при III типе переломов, у пациентов может сохраняться ограничение и болезненность движений в КВС:
о У детей обычно наступает хорошая консолидация перелома с восстановлением полного объема безболезненных движений в КВС
4. Лечение перелома мыщелка затылочной кости:
• Согласно классификации Anderson и Montesano:
о Типы I и II считаются стабильными (текториальная мембрана и противоположная крыловидная связка интактны):
- Лечение консервативное → жесткий или полужесткий воротник
о Тип III при сопутствующем повреждении связок является потенциально нестабильным повреждением:
- Оценка стабильности повреждения → сгибание/разгибание
- Иммобилизация жестким воротником, гало-аппаратом или хирургическая стабилизация
• Согласно классификации Tulli:
о Тип 1: специального лечения не требуется
о Тип 2А: может быть показана иммобилизация жестким воротником
о Тип 2В: хирургическая стабилизация или иммобилизация гало-аппаратом
• Необходимость хирургического лечения остается спорным вопросом:
о Возможные показания → необходимость декомпрессии сосудисто-нервных образований и/или стабилизации о В качестве метода хирургической стабилизации обычно выбирается задний спондилодез (окципитоатланто-аксиальный спондилодез)
е) Диагностическая памятка. Следует учесть:
• У пациентов, находящихся в тяжелом состоянии, переломы мыщелков затылочной кости легко могут быть пропущены
Лучевая диагностика атланто-затылочной дислокации
а) Терминология:
1. Сокращения:
• Атланто-затылочная дислокация (АЗД)
2. Синонимы:
• Краниоцервикальная диссоциация
• Затылочно-атлантная дислокация
3. Определения:
• Разрыв стабилизующих связок между затылочной костью и С1 ± между С1 и С2
1. Общие характеристики атланто-затылочной дислокации:
• Наиболее значимый диагностический признак:
о Расширение промежутка между мыщелками затылочной кости и С1
о Увеличение расстояния между базионом и зубом
• Локализация:
о Аксиальная дистракция краниовертебрального сочленения (КВС) может приводить к атланто-затылочной или атланто-аксиальной дислокации:
- Согласно данным кадаверных исследований, возникновение повреждения на уровне С0-С1 или С1-С2 зависит от размеров верхней и нижней порций крестовидной связки, ориентации крыловидных связок и выраженности связки верхушки зуба
- Согласно одному из исследований, более чем у 1/3 пациентов с АЗД наряду с ней имели место и дистракционные повреждения С1-С2
2. Рентгенологические данные атланто-затылочной дислокации:
• Увеличение объема превертебральных мягких тканей (неспецифический признак)
• Увеличение интервала между базионом и верхушкой зуба (БДИ) > 12 мм
• Отношение Пауэрса (использовать его как критерий не рекомендуется):
о ВС = расстояние от верхушки ската (базион) до передней кортикальной пластинки задней дуги С1
о АО = расстояние от задней кортикальной пластинки передней дуги С1 до заднего края большого затылочного отверстия (опистион)
о ВС/АО > 1 свидетельствует о передней АЗД
о Чувствительность этого параметра низкая, ключевые его ориентиры порой бывает сложно идентифицировать
• Линия Ваккенгейма:
о Проводится вдоль заднего края ската:
- В норме ее продолжение располагается кзади от верхушки зуба
о При продольной или задней АЗД линия также будет располагаться кзади от зуба
о При передней АЗД линия идет через центр зуба или еще более кпереди
• Базион-аксиальный интервал (БАИ):
о Вертикальная линия, проходящая через базион
о Вертикальная линия, проходящая вдоль заднего края тела С2
о В норме у взрослых составляет от + 12 до -4 мм
о В норме у детей составляет от + 12 до 0 мм
• Атланто-затылочный интервал (АЗИ): пространство между мыщелками затылочной кости и С1:
о Диагностически значимым считается увеличение этого интервала более 4 мм
о Суставные щели обоих суставов должны быть симметричны
о При АЗД увеличение АЗИ может наблюдаться только с одной стороны
• Рентгенография является технически ограниченным методом: неадекватные параметры экспозиции, движение пациента, сложности укладки и плохая визуализация, особенно области КВС
2. Флюороскопия при атланто-затылочной дислокации:
• Для оценки состояния С0-С1 сочленения можно выполнить флюороскопическое исследование в условиях тракционной нагрузки
3. КТ при атланто-затылочной дислокации:
• Одностороннее увеличение АЗИ >2 мм:
о Нормальные пределы этого интервала составляют 0,5-1,8 мм у взрослых (у детей-больше):
- 1,4 мм (является максимальным значением у 97,5% людей)
о Увеличение суммарного атланто-затылочного интервала >4,2 мм - чувствительность 100%, специфичность 69%, точность 76%
• Расстояние между срединной затылочной и спиноляминарной линией С1 >4,2 мм:
о Может быть укорочено на фоне иммобилизации воротником в положении разгибания
• Базион-дентальный интервал: значения варьируют в пределах 1,4-9,1 мм:
о Нормальными у взрослых считаются значения < 8,5 мм (максимум для 97,5% людей)
• Спиноляминарный интервал С1-С2 > 7,8 мм:
о Суставная щель дугоотростчатого сустава С1 -С2 > 3 мм
• Переднее или заднее смещение С1 относительно базиона:
о Неконгруэнтность атланто-затылочных суставов хорошо видна на сагиттальных изображениях
• Отрывной перелом мыщелка затылочной кости или передней дуги С1
• Субарахноидальные кровоизлияния в области КВС связаны с АЗД и их обнаружение диктует необходимость прицельного поиска признаков повреждения атланто-затылочного сочленения
4. МРТ:
• Наиболее информативны в отношении повреждения связок МР-изображения в режиме STIR/T2:
о В одном из исследований, в которое было включено 16 детей с АЗД, признаки повреждения текториальной мембраны обнаружены у 71 % из них
о Изменение визуализации апикальной, крыловидных и передних атланто-аксиальных связок:
- В норме эти связки на МР-изображениях высокого разрешения и центрированных относительно КВС видны всегда
о Задняя атланто-аксиальная мембрана нередко остается интактной
о Достаточного количества данных о пациентах с признаками лишь повреждения связок без нарушения нормальных анатомических взаимоотношений по результатам КТ или МРТ нет:
- Для оценки стабильности С0-С1 сочленения можно выполнить флюороскопию в условиях тракционной нагрузки
• Расширение суставной щели между мыщелком затылочной кости и С1 > 2 мм и заполнение ее жидкостью:
о Может быть односторонним
• Переднее или заднее смещение С1 относительно основания черепа:
о Лучше всего видно на сагиттальных томограммах
• Эпидуральная и/или субдуральная гематома на уровне верхне-шейного отдела позвоночника
• Субарахноидальное кровоизлияние в заднюю черепную ямку
• Травма позвоночной артерии
• Превертебральная гематома
5. Рекомендации по визуализации атланто-затылочной дислокации:
• Наиболее оптимальный метод диагностики:
о КТ или МРТ
о КТ часто используется как первичный метод обследования при оказании неотложной помощи
о МРТ лучше позволяет оценить характер связочных повреждений
• Протокол исследования:
о Рекомендуемый протокол исследования травматологических пациентов, позволяющий полностью оценить состояние КВС:
- Фронтальные и сагиттальные STIR, Т2 изображения, а также МР-цистернография
- Аксиальные срезы обязательно должны включать область выше мыщелков затылочной кости
- 3D-волюметрический Т2-режим позволяет визуализировать связочные структуры КВС
о КТ-ангиография/МР-ангиография для диагностики травмы позвоночной и сонной артерий
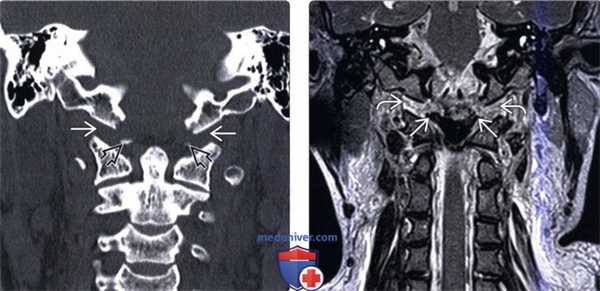
(Слева) КТ, фронтальный срез: расширение суставных щелей атланто-затылочных суставов (АЗС). Небольшие костные фрагменты представляют собой отрывные переломы нижне-медиального края мыщелков затылочной кости. Переломы в области прикрепления связок эквиваленты разрыву этих связок и только усиливают выраженность нестабильности КВС.
(Справа) Т2-ВИ, фронтальная проекция: расширение и гиперинтенсивность сигнала обоих АЗС. Также здесь видно нарушение непрерывности обеих крыловидных связок.
в) Дифференциальная диагностика атланто-затылочной дислокации:
1. Перелом мыщелка затылочной кости:
• Лучше всего видны на многоплоскостных КТ-реконструкциях
• Отрывные переломы мыщелков могут быть связаны с АЗД
2. Перелом С1 Джефферсона:
• Переломы передней и задней дуги С1
• Нередко можно наблюдать латеральное смещение боковых масс С1
3. Перелом зубовидного отростка С2:
• Перелом II типа нередко приводит к смещению фрагмента зуба кзади
• Отношение Пауэрса будет изменено
4. Атланто-аксиальный ротационный подвывих:
• Асимметрия боковых масс С1 относительно зуба
• Атланто-затылочные суставы и атланто-дентальный интервал не изменены
5. Синдром Дауна:
• Нетравматическая атланто-затылочная нестабильность
о Гипермобильность С1-С2 сочленения на фоне слабости крыловидных связок
о Связочная нестабильность, согласно данным исследований, наблюдается у 15-20% пациентов с синдромом Дауна
6. Ревматоидный артрит, взрослые:
• Нетравматическая атланто-затылочная нестабильность
о Паннус, приводящий к дестабилизации суставов и связок
• На рентгенограмме будут видны эрозии костных структур
• Паннус виден при КТ/МРТ
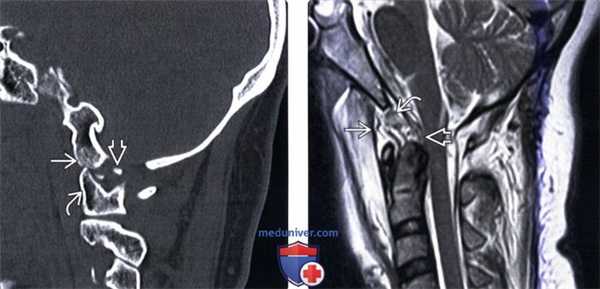
(Слева) Этот сагиттальный КТ-срез иллюстрирует передний подвывих мыщелка затылочной кости относительно С1. Видны свободно лежащие небольшие фрагменты мыщелка.
(Справа) Т2-ВИ, сагиттальная проекция: выраженные изменения связочного аппарата КВС, истончение и нарушение непрерывности текториальной мембраны. Передняя атланто-затылочная мембрана неправильной формы и натянута кпереди. Аномальный гипоинтенсивный сигнал от мягких тканей в надзубовидной области позволяет заподозрить повреждение апикальной, крыловидной и связки Баркова.
1. Общие характеристики:
• Этиология:
о Высокоэнергетические травмы, например, в результате ДТП:
- Смещение головы относительно позвоночника или
- Вертикальная дистракция головы относительно позвоночника
• Сочетанные травмы:
о Внутричерепные кровоизлияния
о Травма ствола мозга и черепных нервов
о Переломы мыщелков затылочной кости, С1 и С2
о Связочные повреждения на уровне С1-С2
о Перелом костей лицевого черепа
о Травмы груди
2. Стадирование, степени и классификация атланто-затылочной дислокации:
• Продольная АЗД:
о Вертикальное смещение
о Возникает вследствие дистракции головы относительно позвоночника
• Передняя АЗД:
о Череп смещается кпереди относительно С1
о Возникает вследствие смещения головы вперед
• Задняя АЗД:
о Череп смещается кзади относительно С1
о Возникает вследствие смещения головы назад
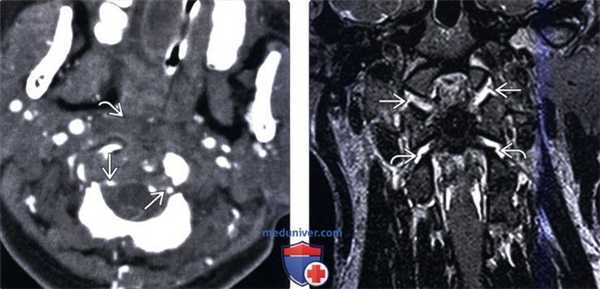
(Слева) КТ-ангиограмма, аксиальная проекция: изменение контура и сужение обеих позвоночных артерий. Здесь также видны признаки отека превертебральных мягких тканей. Сосудистые изменения могут варьировать от вазоспазма и расслоения стенки сонных и позвоночных артерий до полного их пересечения с экстравазацией контраста.
(Справа) Т2-ВИ, фронтальная проекция: расширение суставных щелей АЗС и атланто-аксиальных суставов (ААС) с обеих сторон. Механизмом травмы является гиперэкстензия АЗС и гиперфлексия ААС, что позволяет объяснить такой комбинированный характер повреждения.
1. Клиническая картина атланто-затылочной дислокации:
• Наиболее распространенные симптомы/признаки:
о Нарушение дыхания, поражение черепных нервов, двигательные расстройства
о У 20% пациентов изначально нет признаков неврологического дефицита, такие пациенты нуждаются в пристальном внимании
• Другие симптомы/признаки:
о Развитие неврологической симптоматики в отсроченном периоде может быть связано с формированием посттравматического псевдоменингоцеле:
- Наблюдается в сочетании с гидроцефалией
2. Демография:
• Возраст:
о Чаще встречается в детском возрасте:
- Связано это с относительно большими размерами головы и горизонтальным расположением мыщелков затылочной кости
• Эпидемиология:
о Составляет < 1 % в структуре острой травмы шейного отдела позвоночника
3. Течение заболевания и прогноз:
• Нередко такие повреждения являются фатальными
• При условии правильной диагностики и адекватной стабилизации могут иметь благоприятный прогноз
• При значении базион-дентального интервала > 16 мм исходы лечения неудовлетворительные
• Высокая тяжесть повреждений по шкале ISS и полный перерыв спинного мозга напрямую коррелируют с высокими уровнями летальности
4. Лечение:
• При данных повреждениях показан окципитоспондилодез
е) Диагностическая памятка. Следует учесть:
• Ни один из лучевых признаков не отличается 100% чувствительностью
• Наиболее чувствительным КТ-признаком АЗД является суммарное смещение мыщелков затылочной кости, превышающее 4,2 мм
• Использовать с диагностической целью отношение Пауэрса не рекомендуется:
о Базион очень сложно идентифицировать на большинстве рентгенограмм, выполненных по поводу острой травмы позвоночника
о Не позволяет выявить заднее или вертикальное смещение
• Всем пациентам с признаками отека превертебральных тканей на верхне-шейном уровне показана КТ
ж) Список использованной литературы:
1. Theodore N et al: The diagnosis and management of traumatic atlanto-occipital dislocation injuries. Neurosurgery. 72 Suppl 2():1 14-26, 2013
2. Chaput CD et al: Defining and detecting missed ligamentous injuries of the occipitocervical complex. Spine (Phila Pa 1976). 36(9):709-14, 2011
3. Chaput CD et al: Survival of atlanto-occipital dissociation correlates with atlanto-occipital distraction, injury severity score, and neurologic status. J Trauma. 71(21:393-5,2011
4. Chang W et al: Diagnostic determinants of craniocervical distraction injury in adults. AJR Am J Roentgenol. 192(1):52-8, 2009
5. Horn EM et al: Survivors of occipitoatlantal dislocation injuries: imaging and clinical correlates. J Neurosurg Spine. 6(2): 113-20, 2007
Синдром затылочного мыщелка как клиническое проявление метастазов в основание черепа

Синдром затылочного мыщелка (СЗМ), обусловленный метастатическим поражением основания черепа, развивается при локализации патологического очага в области затылочного мыщелка. Впервые СЗМ был описан Greenberg в 1981 г. Наблюдая 43 случая метастатических опухолей основания черепа различной локализации, автор выделил 5 характерных симптомокомплексов – офтальмический, селлярно – параселлярный, средней черепной ямки, югулярный, затылочного мыщелка (Greenberg, 1981). В последующих описаниях метастазов основания черепа прочие авторы также придерживались данной классификации. Синдром затылочного мыщелка встречается при метастазах основания черепа относительно часто - от 10% до 21% случаев. По данным H. Greenberg и соавт. , - СЗМ наблюдался в 21% случаев, по наблюдениям F. Laigle-Donadey - в 16%, по исследованиям K. Mitsuya СЗМ описан в 10% случаев (Greenberg, 1981; Laigle – Donadey, 2005; Mitsuya, 2011). СЗМ является одним из стереотипных и легко узнаваемых синдромов поражения основания черепа. Характерной особенностью является сочетание одностороннего периферического пареза подъязычного нерва с болями в шейно – затылочной области со стороны поражения, усиливающихся при поворотах головы (Capobianco, 2002; Greenbeg, 1981).
У больных с известным онкологическим анамнезом проявление СЗМ является достоверным признаком метастаза в основание черепа. До 30% случаев СЗМ является первым проявлением онкологического заболевания (Moeller, 2007).
Материал и методы
С 2001 по 2013 гг. нами наблюдались 163 больных с различными метастатическими опухолями в основании черепа. Среди них синдром затылочного мыщелка наблюдался у 9 (5, 5%) больных. Опухоли были представлены метастазами рака щитовидной железы (2), легкого (1), молочной железы (1), почечноклеточного рака (1), лейомиосаркомы матки (1), злокачественной гистиоцитомы (1) и метастазами из неустановленного очага (2). Средний возраст больных составлял 50 лет (минимальный 30, макисмальный 61). Соотношение мужчин/женщин составляет 2/1. Общее состояние больных, оцененное по шкале Карновского в целом лучше по сравнению с общей группой. Только у 2 больных индекс Карновоского был 2, в остальных 7 случаях выше 80. Интраоперационно в 7 случаях выявлено не только поражение костных структур, но и прилегающей ТМО, в одной случае так же полушария мозжечка. В 2 случаях опухоль была отграницена только в костных структурах.
Во всех наблюдениях в клинической картине были 2 основных синдромов – односторонний болевой синдром в шейно – затылорчной области и синдром гомолатерального поражения подъязычного нерва. Во всех случаях болевой синдром предшествовал неврологической симптоматике и опережал от 2 недель до 2 месяцев. В 2 наблюдениях при распространении метастаза в область яремного отверстия к синдрому затылочного мыщелка присоединялся синдром яремного отверстия в виде поражения 9, 10, 11 нервов. В последних 2 случаях, когда вследствие метастатического поражения возникает сочетанное поражение 4 каудальных нервов описывался синдром Collet – Sicard.
В 5 случаях оперативное вмешательство ограничивалось только биопсией или парциальной резекцией опухоли, в 2 случаях выполнено тотальное и в 2 наблюдениях субтотальное удаление метастаза. Данные о проведении лучевой терапии имеется в 2 случаях – в одном случае она была проведена по месту жительства, во втором случае в НИИ нейрохирургии им. акад. Н. Н. Бурденко. У 5 больных метастаз в основании черепа сочетался с другими отдаленными метастазами – в легких и в позвонках. Катамнез прослеживался в 4 случаях. Один из пациентов с множественными метастазами в легких и в позвоночнике скончалась через 3 месяца после оперативного вмешательства из – за экстракраниальной прогрессии заболевания. В остальных случаях больные наблюдались в течение 10-15 месяцев с контролем роста опухоли. Ниже приводится описание случая метастаза лейомиосаркомы матки в мыщелок затылочной кости, клинический проявившийся синдромом затылочного мыщелка.
Результаты собственных исследований и их обсуждение
Описание случая: больная 57 лет, поступила в клинику с жалобами на постоянные боли в правой затылочной области, распространяющиеся в правую лобную область, усиливающиеся при поворотах головы. Больная также отмечала отклонение языка вправо и нарушение артикуляции (рис. 1).
Из анамнеза известно, что в сентябре 2011 перенесла экстирпацию матки и верхней трети влагалища с придатками в связи с лейомиосаркомой тела матки. В регионарных лимфоузлах признаков опухолевого роста не было обнаружено. После операции проведена дистанционная гамма-терапия. Через 3 месяца после экстирпации матки появились боли в правой затылочной области, иррадиирущие в правую лобную область. Через 10 дней после появления болей стала нечеткой речь, больная обратила внимание на отклонение языка вправо. При МРТ головного мозга с внутривенным контрастированием выявлена опухоль краниовертебрального перехода справа. Опухоль располагалась в основном экстракраниально, распространялась на чешую затылочной кости, на правый мыщелок и интракраниально. Опухоль интенсивно негомогенно накапливала контрастное вещество (рис. 2). При КТ выявлено разрушение чешуи затылочной кости без признаков деструкции мыщелка (рис. 3). Сцинтиграфия костей показала накопления радиофармпрепарата только в проекции опухоли.
При осмотре больной в неврологическом статусе был выявлен периферический парез XII н. справа, проявляющийся гипотрофией правой половины языка и легкой дизартрией; также определялась болезненность при пальпации в шейно-затылочной области справа, нарастание болей при поворотах головы.
С целью гистологической верификации опухоли и уменьшения ее объема произведено нейрохирургическое вмешательство. В положении больной на операционном столе лежа на спине с поворотом головы влево выполнен линейный парамедианный разрез в правой затылочной области. Под мышцами шеи выявлена плотная округлая практически аваскулярная опухоль серой окраски. Опухоль отделена от окружающих здоровых тканей и удалена фрагментированием. После удаления основной массы опухоли обнажилось правое атланто - окципитальное сочленение. Признаков деструкции мыщелка затылочной кости не обнаружено. Выполнена резекция пораженных участков чешуи затылочной кости до визуально здоровой костной ткани. Удалены интракраниальные части опухоли до здоровой твердой мозговой оболочки. Твердая мозговая оболочка не была проращена опухолью, не вскрывалась.
После оперативного вмешательства регрессировали боли в шейно – затылочной области. Сохранялись признаки периферического пареза правого подъязычного нерва.
Гистологически и иммуногистохиимчески определен метастаз лейомиосаркомы. В клетках опухоли выявлена положительная экспрессия виментина, гладкомышечного актина и десмина (рис. 4). Экспрессии меланоцитарного маркера НМВ-45, общего лейкоцитарного антигена CD45, ЕМА, цитокератинов СК7 и СК20, а также экспрессии миогенина не выявлено.
После операции проведен курс стереотаксической радиотерапии на область остаточной опухоли и послеоперационного ложа задней черепной ямки с краевым захватом 2мм. Облучение осуществлялось на линейном ускорителе «Novalis» с микромультилепестковым коллиматором. Облучение проводилось с 8 фигурных полей с 1 изоцентром. Проведено 7 фракции по 5Гр до СОД ср. =35 Гр.
При контрольной МРТ через 3 месяца после курса лучевой терапии выявлена положительная динамика в виде выраженного регресса остаточной опухоли в области краниовертебрального перехода справа (рис. 5).
В литературе описаны разные причины изолированного поражения подъязычного нерва, среди которых опухоли носоглотки, ствола головного мозга, травмы и огнестрельные ранения кранио-вертебрального перехода, Guillain-Barre нейропатия, рассеянный склероз, истерия, мальформация Киари (Keane, 1996).
Анализируя 100 случаев за 26 лет, авторы отмечают более 10 причин поражения XII- нерва. В 49 случаях причиной поражения подъязычного нерва были новообразования, в 12 наблюдениях - метастатические опухоли (Keane, 1996).
В литературе описаны 27 случаев СЗМ вследствие метастатического поражения основания черепа (Moeller, 2007).
Таблица 1 – Литературные и наши данные синдром затылочного мыщелка при метастатическом поражении основания черепа.
а) Краниовертебральное сочленение. Переломы мыщелков затылочной кости подразделяются на два типа:
• Тип I = оскольчатый перелом, возникающий на фоне аксиальной нагрузки, при сохранении целостности одного из мыщелков перелом считается стабильным
• Тип II = перелом мыщелка затылочной кости в сочетании с переломом основания черепа, большинство переломов стабильны
• Тип III = отрывной перелом, возникающий вследствие натяжения крыловидных связок, может становиться причиной затылочно-шейной нестабильности
Согласно данным последних исследований (Maserati, 2009), первичная диагностика должна быть направлена на выявление изменений нормальных анатомический взаимоотношений в краниовертебральном сочленении. При выявлении в ходе первичного обследования перелома или изменения нормальных анатомических взаимоотношений показаны окципитоспондилодез или наружная стабилизация гало-аппаратом, а если первичное обследование по тем или иным причинам откладывается, показана иммобилизация жестким шейным воротником.
1. Атланто-затылочная диссоциация (дислокация)/дистракционное повреждение С0-С1. Полный (диссоциация) или частичный (подвывих) разрыв связок между затылочной костью и С1 может происходит в одном из трех направлений: (1) передне-верхнее смещение черепа относительно позвоночника — наиболее частое повреждение; (2) чисто дистракционное повреждение со смещением черепа вверх; (3) задняя дислокация черепа - наиболее редкий тип повреждения.
Для оценки характера травматических изменений краниовертебрального сочленения существует множество параметров, многие из которых были предложены еще в эпоху, когда рентгенография была единственным методом визуализации этой области. Современные же методы визуализации - КТ и МРТ-позволяют напрямую оценить состояние тканей в зоне повреждения, поэтому многие из ранее использовавшихся методик утратили свое значение. Согласно данным литературы, для оценки атланто-затылочного сочленения следует опираться на следующие параметры:
Базион-дентальный интервал (БДИ)-патологией считается увеличение его размера на сагиттальном КТ-срезе более 10 мм.
Суммарное смещение мыщелков (сумма расстояний между центрами мыщелков затылочной кости и мыщелковой ямкой С1 ) — патологией считается увеличение этого параметра более 4,2 мм.
Другие параметры, например, отношение Пауэрса или линии Ли, отличаются недостаточной чувствительностью и специфичностью, поэтому использовать их не рекомендуется. «Правило 12» Харриса для БДИ и базион-аксиального интервала применимолишь для стандартной рентгенографии, которая у пациента с острой травмой имеет ограниченное применение, в таких случаях чаще назначается КТ.
2. Переломы С1:
• Передняя дуга = вертикальный или поперечный перелом с отрывом длинной мышцы шеи
• Двусторонний перелом передней дуги с задним атланто-аксиальным подвывихом = перелом типа «плуг»
• Боковая масса = при сохранении целостности бокового полукольца атланта перелом считается стабильным, встречается редко
• Задняя дуга = встречается часто
• Перелом Джефферсона = сочетанное смещение боковых масс С1 относительно С2 на 6,9 мм и более свидетельствует о разрыве поперечной связки атланта и нестабильности
3. Атланто-аксиальная нестабильность:
• Превышающие физиологические пределы движения в С1-С2 сегменте
• Существует множество причин развития этого состояния
• → разрыв поперечной связки (наиболее часто)
• → перелом зубовидного отростка
• → нестабильный перелом Джефферсона
• → перелом боковой массы С1 или С2
• → односторонний разрыв крыловидной связки
• → разрыв крыловидной связки или текториальной мембраны
4. Классификация атланто-аксиальных ротационных подвывихов (Fielding, 1977):
• Тип I = ротация вокруг зубовидного отростка без передней дислокации (АДИ не увеличен)
• Тип II = ротация вокруг одной из боковых масс с передней дислокацией 3-5 мм (АДИ) (повреждение поперечной связки атланта)
• Тип III = ротация вокруг одной из боковых масс с передней дислокацией > 5 мм (повреждение поперечной и крыловидной связок)
• Тип IV = задняя дислокация С1, при которой атлант оказывается позади зубовидного отростка (встречается редко, обычно фатальна)
5. Зубовидный отросток:
• Тип I = отрывной перелом верхушки зуба
• Тип II = поперечный перелом зуба выше тела С2
• Тип III = перелом, захватывающий верхнюю часть тела С2
6. Переломы дуги С2 (Effendi, 1981):
• Тип I = двусторонний перелом межсуставной части дуги с передним подвывихом, не превышающим 3 мм (стабильные)
• Тип II = перелом межсуставной части дуги со смещением + передняя дислокация тела С2 за счет повреждения связок и межпозвонкового диска
• Тип III = переломы межсуставной части дуги с вывихом в дугоотростчатых суставах С2-3
7. Переломы тела С2 (Fujimura, 1996):
• Тип I = перелом каудо-вентрального угла тела С2
• Тип II = горизонтальная линия перелома, проходящая через тело С2 (каудальней, чем при III типе перелома зубовидного отростка)
• Тип III = взрывной перелом тела С2
• Тип IV = нестабильные переломы с сагиттальным направлением плоскости перелома
(Слева) На сагиттальной схеме показаны нормальные базион-дентальный интервал (БДИ) (красная линия) и базион-аксиальный интервал (БАИ) (желтая линия). БАИ -это расстояние между базионом и задней аксиальной линией (черная). Патологией считается увеличение БДИ более 10 мм на сагиттальном КТ -срезе. БАИ на стандартной рентгенограмме считается патологическим, если он превышает 12 мм.
(Справа) На сагиттальном КТ-срезе у пациента с АЗД определяется увеличение расстояния между базионом и верхушкой зуба (желтая линия), патологическое увеличение расстояния между базионом и задней аксиальной линией (оранжевая линия). Задняя аксиальная референсная линия обозначена белым. (Слева) На парасагиттальном КТ-срезе у пациента с АЗД определяется расширение суставных щелей сочленений С0-С1 и С1-C2. Суммарное смещение мыщелков (сумма расстояний между центральными точками мыщелков затылочной кости и суставных впадин С1 с обеих сторон) считается патологическим, если оно превышает 4,2 мм.
(Справа) На сагиттальном STIR МР-И определяется патологическое расширение и усиление сигнала суставных щелей сочленений С0-С1 и С1-С2. Этому пациенту по поводу атланто-затылочной и атланто-аксиальной диссоциации был выполнен задний спондилодез протяженностью от затылочной кости до СЗ позвонка. (Слева) КТ, аксиальной срез: множественные переломы кольца С1 без признаков компрессии спинномозгового канала.
(Справа) КТ, аксиальной срез: переломы передней и задней дуг С1 в сочетании с отрывом костного фрагмента на уровне прикрепления поперечной связки атланта.
б) Классификация переломов шейных позвонков:
1. Гиперфлексионные повреждения:
• Простой компрессионный перелом
• Передний подвывих: разрыв задних связочных стабилизирующих структур
• Двусторонний межсуставной вывих: нестабильный
• Флексионный перелом каудо-вентрального угла тела позвонка: нестабильный
• «Перелом глинокопателя» = отрывной перелом остистого отростка С7-Т1
P.S. В 1930-х годах в Австралии рабочие, занятые копанием глубоких рвов, порой вынуждены были выбрасывать глинозем на 3-5 метров выше себя, для чего использовались специальные лопаты с длинным черенком. Вязкая глина иногда не соскальзывала со штыка лопаты, а прилипала к нему, а рабочий чувствовал «щелчок» и острую боль в межлопаточной области и не мог продолжать работать. Так появилось название этого перелома.
2. Гиперфлексионно-ротационные повреждения:
• Односторонний вывих в дугоотростчатом суставе (блокада сустава)
• Может иметь место сочетанный перелом суставных отростков
• На рентгенограмме определяется переднее смещением тела позвонка, не превышающее % его диаметра
3. Гиперэкстензионно-ротационные повреждения:
• Переломы суставной колонны
4. Повреждения вследствие вертикальной компрессии:
• Перелом Джефферсона = перелом передней и задней дуг с образованием 2-4 фрагментов, расходящихся радиально
• Взрывной перелом = перелом с вовлечением средней колонны позвоночника и смещением фрагментов тела позвонка назад в спинномозговой канал
5. Гиперэкстензионные повреждения:
• Гиперэкстензионный вывих
• Отрывной перелом передней дуги С1 = перелом в области зоны прикрепления длинной мышцы шеи к переднему бугорку С1
• Разгибательный перелом каудо-вентрального угла тела С2
• Перелом задней дуги С1 =сдавление задней дуги С1 между затылком и остистым отростком С2
• Перелом пластинки дуги = между суставными и остистым отростками
• Перелом палача = двусторонний перелом межсуставной части дуги С2
• Гиперэкстензионный переломовывих: двусторонний перелом + вывих суставных отростков
6. Повреждения в результате бокового сгибания:
• Перелом крючковидного отростка
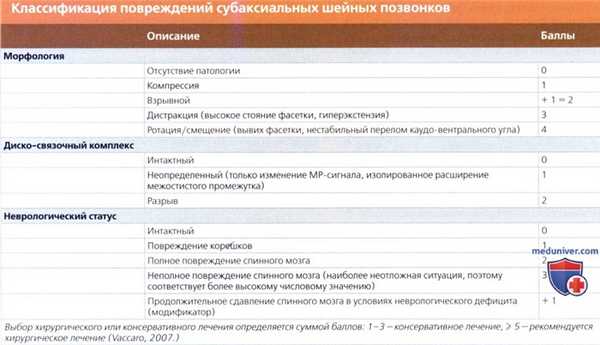
7. Классификация повреждений субаксиальных шейных позвонков (Vaccaro, 2007):
• Классификация учитывает три главных компонента повреждения: морфология повреждения позвоночника, целостность связочно-дискового комплекса и неврологический статус
• Каждый компонент повреждения подразделяется на подгруппы от наименее до наиболее тяжелых типов повреждений
(Слева) На схеме С2 позвонка показана локализация I, II и III типов переломов зубовидного отростка.
(Справа) КТ, фронтальный срез: косая линия перелома зубовидного отростка III типа, проходящая через основание отростка и верхнюю часть тела С2 с фрагментаций левой боковой массы С2. (Слева) КТ, сагиттальный срез: перелом межсуставной части дуги С2 без значительного смещения, ангуляции или дистракции.
(Справа) КТ, аксиальной срез: типичный случай травматического перелома межсуставных частей дуги С2 при классическом переломе палача. У этого пациента имел место наиболее простой тип повреждения (тип I), который, согласно классификации Levine и Edwards в модификации Effendi, можно отнести к ста (Слева) На схеме показано гиперфлексионное повреждение шейного отдела позвоночника с разрывом передней и задней продольных связок, межпозвонкового диска и межостистой связки с формированием эпидуральной гематомы и компрессией спинного мозга.
(Справа) Рентгенограмма в боковой проекции: двусторонний сцепившийся вывих С4-С5. При такой травме имеет место повреждение всех трех колонн позвоночника. (Слева) КТ, сагиттальный срез шейного отдела позвоночника: пациент с анкилозирующим спондилитом, определяется горизонтальная линия перелома, проходящая через тело С5 и основание остистого отростка со смещением проксимальных сегментов позвоночника кзади, что свидетельствует о гиперэкстензионном механизме травмы у данного пациента. Обратите внимание на типичную оссификацию передней продольной связки при анкилозирующем спондилите.
(Справа) КТ, сагиттальный срез: полный вывих шейного отдела позвоночника на уровне С5-С6. Тело С5 полностью смещено кпереди относительно С6. (Слева) Рентгенограмма в боковой проекции: гиперфлексионное повреждение шейного отдела позвоночника в виде двустороннего сцепившегося вывиха в дугоот-ростчатых суставах, расширения межтелового пространства, переднего подвывиха С6 относительно С7 на 50% и увеличение межостистого промежутка.
(Справа) КТ, аксиальный срез: признаки одностороннего вывиха в дугоотростчатом суставе. S Здесь определяется обратное нормальному взаиморасположение суставных отростков позвонка: нижний суставной отросток С6 располагается кпереди от верхнего суставного отростка С7 (расположение «спина к спине»).
в) Классификация переломов грудопоясничного отдела позвоночника:
1. Двухколонная модель Holdsworth (1963):
• В настоящее время ей на смену пришла классификация Denis
• Передняя колонна = ППС, тело позвонка, диск, ЗПС
• Задняя колонна = костные и связочные структуры, расположенные кзади от ЗПС
2. Трехколонная модель Denis (1983):
• Передняя колонна: ППС, фиброзное кольцо, передняя часть тела позвонка
• Средняя колонна: задняя стенка тела позвонка, фиброзное кольцо, ЗПС
• Задняя колонна: дугоотростчатые суставы, задние костные структуры, задние связки
• Трехколонная модель применима и по отношению к повреждениям нижнешейного отдела позвоночника
3. Подклассификация взрывных переломов Denis (1984):
• Тип А
• Аксиальная нагрузка, повреждение передней и средней колонн, нестабильные
• Повреждение верхней и нижней замыкательных пластинок
• Тип В и С
• Сгибательная и аксиальная нагрузка, повреждение передней и средней колонн, потенциально нестабильные
• В - повреждение верхней замыкательной пластинки
• С — повреждение нижней замыкательной пластинки
• Тип D
• Аксиальная нагрузка и ротация, повреждение всех колонн, нестабильные
• Модификация повреждения типа D для атланта (1986)
• D1 - взрывной перелом с боковым смещением, D2 — взрывной перелом с сагиттальным смещением
• Тип Е
• Боковая компрессия, повреждение всех колонн, потенциально нестабильные
(Слева) На сагиттальной схеме грудопоясничного перехода показаны компрессионные (клиновидные) переломы, захватывающие в первую очередь переднюю колонну позвоночника с сохранением целостности средней и задней колонн.
(Справа) На сагиттальной схеме показан перелом Шанса (перелом «ремня безопасности») на уровне грудопоясничного перехода, представляющий собой горизонтальный перелом на уровне тела и задних элементов позвонка (через все три колонны).
г) Патоморфологическая классификационная система Magerl/АО (1994):
• Типы А, В и С, характеризующие все распространенные варианты повреждений
• Каждый тип подразделяется на три группы, каждая из которых в свою очередь также подразделяется на три подгруппы (схема 3-3-3)
• Тип А: компрессионные переломы тел позвонков на фоне действия аксиальной нагрузки, без разрывов мягкотканных образований в поперечной плоскости (66%)
• Тип В: дистракционные повреждения передних и задних элементов без разрывов мягкотканных образований в аксиальной плоскости (14,5%)
• Тип С: аксиальные скручивающие силы, приводящие к разрывам передних и задних элементов и ротации (19%)
• Тяжесть повреждений увеличивается от типа А ктипу С, то же самое происходит и в подгруппах
• Стабильный тип А1 -это наиболее распространенный тип перелома (клиновидный компрессионный перелом)
• Тип АЗ соответствует взрывным переломам классификации Denis
• Нестабильные типы: АЗ.2, АЗ.3, В, С
д) «Load-sharing»2 классификация McCormack (1994):
• Разработана специально для того, чтобы оценить необходимость в реконструкции передней колонны позвоночника после задней транспедикулярной стабилизации
• Также применяется в качестве инструмента оценки выраженности повреждения и биомеханической стабильности позвоночника
• Степень повреждения позвонка
• → степень повреждения тела позвонка
• → степень смещения фрагментов
• → объем коррекции кифоза
е) Классификация и степень тяжести повреждений грудопоясничного отдела позвоночника (TLICS) (Vaccaro, 2006):
• Три главных компонента повреждения определяют окончательное числовое значение, согласно которому выбирается та или иная тактика лечения
• Механизм повреждения, целостность заднего связочного комплекса и неврологический статус
ж) Нестабильные переломы. Шейный отдел позвоночника:
• Атланто-аксиальная диссоциация
• Атланто-затылочная диссоциация
• Переломы мыщелков затылочной кости со смещением
• Перелом Джефферсона с суммарным смещением боковых масс С1 более 7 мм или расстоянием между фрагментами более 7 мм
• Переломы палача II, III типов
• Переломы зубовидного отростка I, II типов
• Передний подвывих субаксиальных шейных позвонков >3,5 мм
• Гиперфлексионные переломовывихи
• Гиперфлексионные переломы каудо-вентрального угла
• Гиперэкстензионные переломовывихи
• Взрывные переломы
Читайте также:
