КТ, МРТ при фиброзной дисплазии носа и околоносовых пазух
Добавил пользователь Владимир З. Обновлено: 28.01.2026
Кафедра оториноларингологии Российского университета Дружбы народов, Москва
Кафедра оториноларингологии, кафедра патологической анатомии Российского университета дружбы народов, Москва, Россия, 117198
кафедра патологической анатомии Российского университета дружбы народов, Москва, Россия, 117198
Диагностика новообразований полости носа и околоносовых пазух
Журнал: Вестник оториноларингологии. 2015;80(1): 72‑74
Цель работы — изучение ранней диагностики доброкачественных и злокачественных опухолей полости носа и околоносовых пазух. Проведено иммуногистохимическое исследование и его анализ, позволившие не только провести дифференциальную диагностику опухолевых процессов полости носа и околоносовых пазух, но и оценить злокачественный потенциал каждого образования. В ходе иммуногистохимических исследований выявлено, что при формировании рака полости носа и околоносовых пазух резко повышается пролиферативная активность эпителия, а также в атипических клетках выявляется большое количество мутантного белка Р53. При развитии инвертированной папилломы, так же как и в неизмененном эпителии, клетки обладают слабой пролиферативной активностью, содержат в цитоплазме характерный для нормального эпителия цитокератин 8 и не экспрессируют на поверхности цитоплазматической мембраны патологический рецепторный белок.
Специфика доброкачественных и злокачественных новообразований полости носа (ПН) и околоносовых пазух (ОНП) представляет научно-практический интерес и требует пристального изучения, поскольку поражение опухолевым процессом слизистой оболочки ПН и ОНП занимает 2-е и 3-е места по частоте среди опухолей верхних дыхательных путей.
Инвертированная папиллома (ИП) относится к доброкачественным новообразованиям и, по данным ряда авторов, составляет от 0,4 до 4,7% случаев по отношению ко всем опухолям ПН и ОНП. Также опухоль склонна к частому рецидивированию и малигнизации [1—3].
Согласно данным литературы, злокачественные опухоли ПН и ОНП составляют 1 — 3% от злокачественных опухолей всех локализаций. Наиболее часто встречающейся злокачественной опухолью ПН и ОНП является плоскоклеточный рак (60—98%) [2]. В структуре онкологической заболеваемости рак слизистой оболочки ПН и ОНП составляет 0,2—5% [2, 3].
В настоящее время число больных с обеими патологиями неуклонно растет, ранняя диагностика заболевания остается очень трудной, а помощь больным с распространенными формами опухолей малоэффективна.
Все это свидетельствует о необходимости изучения, уточнения и систематизации новых методов диагностики и лечения, последовательности их применения с целью профилактики возможных осложнений и возникновения рецидивов заболевания.
Зачастую диагноз злокачественной опухоли основывается на комплексном клинико-морфологическом анализе с привлечением при необходимости результатов дополнительных методов исследования, в том числе иммуногистохимии [3, 4].
Широкое развитие методов иммуногистохимической диагностики опухолевого роста в настоящее время позволяет провести дифференциальную диагностику различных новообразований [2, 5—7].
Иммуногистохимия — это метод идентификации и определения локализации в клетке и тканях структур, имеющих антигенные свойства, основанный на реакции антиген—антитело. Преимуществом иммуногистохимического исследования является возможность определения характера патологического процесса в плохо сохранившихся биоптатах или биоптатах с недостаточным объемом материала. Принципиальным отличием иммуногистохимии от других методов иммунологической диагностики является структурная специфичность исследования: возможность оценить не только наличие исследуемого антигена в образце, но и его количество, распределение в гистологическом препарате [4, 5, 7].
Именно всестороннее изучение особенностей клиники, диагностики и лечения доброкачественных и злокачественных опухолей слизистой оболочки ПН и ОНП является чрезвычайно актуальной проблемой, имеющей важное социальное значение.
Цель исследования — изучение особенностей диагностики и клинического течения инвертированной папилломы и рака слизистой оболочки ПН и ОНП с использованием иммуногистохимической методики.
Обследован 51 больной (42 из них с диагнозом ИП и 9 с диагнозом «рак»). Был также проведен ретроспективный анализ 28 больных (12 больных раком ПН и ОНП и 16 — ИП) на основании изучения историй болезни, взятых из архива, и вызова больных в клинику для обследования в отдаленном послеоперационном периоде.
Больных ИП было 58, раком слизистой оболочки ПН и ОНП — 21.
Поражение опухолевым процессом во всех случаях было односторонним.
Большую ценность для постановки диагноза представлял тщательно собранный анамнез и данные осмотра. Обращали внимание на сведения, касающиеся начала заболевания, первых признаков, его развития, наличия или отсутствия рецидивов, предшествующего лечения. В ходе исследования данных анамнеза не удалось проследить связь развития онкологического заболевания с вредными привычками или профессиональными вредностями. Также у исследуемых пациентов не было в анамнезе воздействия на организм ионизирующего излучения и других вредных факторов окружающей среды.
Проведенное исследование, помимо данных анамнеза, включало также данные методов лучевой диагностики (рентгенография, рентгенотомография, КТ и МРТ ОНП), проведенного лечения (особенности хода и объем хирургического вмешательства), результаты детального гистологического и иммуногистохимического исследования материала, полученного во время операций, особенности послеоперационного периода. Также изучали данные послеоперационных осмотров для оценки непосредственных и отдаленных результатов лечения.
В ходе проведенного исследования было отмечено, что ИП, равно как и ее рецидивы, сочеталась с дисплазированным эпителием, который был выявлен при морфологическом исследовании эпителия слизистой оболочки ПН и ОНП, полученного как при биопсии, так и после расширенных хирургических вмешательств и располагающегося по окружности ИП в среднем на расстоянии не более 0,5 см. Поскольку клинически дисплазированный эпителий ничем не проявляется, то необходим такой метод исследования, который позволил бы оценить его злокачественный потенциал. Таким методом, на наш взгляд, является иммуногистохимическая диагностика.
Критерием отбора пациентов для проведения исследования был гистологически подтвержденный диагноз ИП и рака ПН и ОНП.
Иммуногистохимическое исследование биопсийного материала пациентов проводили в соответствии со стандартным протоколом приготовления гистологических препаратов.
При анализе клинических данных нами отмечено, что наиболее часто встречающимся клиническим проявлением ИП и рака ПН и ОНП, которое было выражено в той или иной степени у всех пациентов, являлось одностороннее затруднение носового дыхания (в 50,4% случаев). Также достаточно частыми клиническими проявлениями были выделения из одной половины ПН слизистого, слизисто-гнойного, гнойного и геморрагического характера (в 10,8% — при ИП и в 11,1% — при раке ПН и ОНП). Односторонние носовые кровотечения, зачастую рецидивирующие, отмечались в основном у лиц со злокачественным процессом ПН и ОНП (в 13,3% случаев). Нарушения обоняния от гипосмии до аносмии были выражены в различной степени как у больных с ИП, так и раком слизистой оболочки: гипосмия у лиц с ИП отмечена в 36 (21,7%) случаях, аносмии в случаях ИП не было; аносмия у больных раком отмечена в 7 (5,2%) наблюдениях, гипосмия — в 5 (3,7%) случаях. Ощущение инородного тела в ПН, тяжести, давления было отмечено у 12 (7,2%) пациентов с ИП, у больных раком слизистой оболочки эти проявления были более выраженными и встречались гораздо чаще — в 18 (13,3%) случаях.
Таким образом, врач-оториноларинголог, наблюдая у пациента совокупность вышеуказанных симптомов, может заподозрить наличие ИП и рака ПН и ОНП.
Поражение полости носа ИП отмечено в 33 (42%) наблюдениях. Изолированного вовлечения в опухолевый процесс ОНП в ходе нашего исследования не выявлено. Отмечено одностороннее поражение ПН и ОНП как при ИП, так и при раке слизистой оболочки.
При КТ определены различия между ИП и раком ПН и ОНП. Для обеих патологий характерна односторонняя локализация процесса. Поверхность И.П. имеет бугристо-мелкодольчатый характер, структура — мягкотканую плотность, относительно четкие контуры и при ее значительных размерах — признаки деструкции стенок ПН и ОНП за счет остеопороза от давления. Признаком злокачественного течения опухолевого процесса является локальное или протяженное разрушение костных стенок и распространение образования мягкотканой плотности за пределы костных границ пазухи.
Повышение пролиферативной активности клеток является основным звеном патогенеза опухолевого роста. В связи с этим были изучены особенности экспрессии белка Ki-67 при различных видах патологии слизистой оболочки ПН и ОНП. Проведенные исследования показали, что вероятным источником развития рака слизистой оболочки ПН и ОНП могут быть также участки диспластических изменений эпителия, окружающие ИП на расстоянии в среднем до 0,5 см и обладающие более высокой общей пролиферативной активностью клеток по сравнению с нормальной слизистой оболочкой и ИП.
Мутации гена опухолевой супрессии р53 являются частыми генетическими нарушениями, связанными с онкологическими заболеваниями. Результатом этих мутаций является синтез более устойчивого белка, который определяется иммуногистохимически. Он может быть использован в качестве косвенного индикатора этих нарушений. Экспрессия белка Р53 отмечалась только при раке слизистой оболочки ПН и ОНП. Отсутствие подобной экспрессии в неизмененном эпителии, при гиперплазии слизистой оболочки, в ИП и при дисплазии эпителия слизистой оболочки делает этот маркер надежным критерием для иммуногистохимической диагностики плоскоклеточного рака данной локализации.
В неизмененном эпителии и при развитии доброкачественных процессов в слизистой оболочке ПН и ОНП эпителиальные клетки сохраняли способность экспрессировать характерный для нормального эпителия цитокератин 8. При развитии диспластических процессов в слизистой оболочке, и особенно при формировании плоскоклеточного рака, атипический эпителий цитокератин 8 не экспрессирует.
При иммуногистохимическом изучении патологического рецепторного белка РЭФР-2 его экспрессия не была выявлена на поверхности цитоплазматической мембраны эпителиальных клеток неизмененной слизистой оболочки ПН и ОНП. Наши исследования показали, что эпителиальные клетки ИП также не экспрессируют РЭФР-2.
Иммуногистохимические исследования диспластических процессов в слизистой оболочке ПН показали, что на фоне злокачественной трансформации эпителиальных клеток они приобретают способность экспрессировать характерный для неопластической трансформации патологический рецепторный белок РЭФР-2.
Выводы
1. Наличие одностороннего затруднения носового дыхания (в 50,4% случаев), нарушения обоняния (в 30,6% случаев), носовых кровотечений, зачастую (в 23,5% случаев) рецидивирующих патологических выделений из ПН (21,9% случаев), ощущения инородного тела в ПН, тяжести, давления (в 20,5% случаев) позволяет врачу-оториноларингологу заподозрить наличие неопластического процесса в ПН или ОНП. При этом, по данным клинического материала, рак отличается от ИП более агрессивным течением, быстрым распространением и разрушением анатомических структур, выявленных при проведении КТ и МРТ. Окончательная постановка диагноза возможна только при проведении морфологических исследований тканей, взятых при биопсии.
2. Проведение иммуногистохимического исследования и его анализ позволяет не только провести дифференциальную диагностику опухолевых процессов ПН и ОНП, но и оценить злокачественный потенциал каждого образования.
3. Выявление дисплазии эпителия возможно только с использованием морфологических методов исследования, но не клинически или с помощью КТ и МРТ. С помощью иммуногистохимического метода доказано, что при развитии диспластических процессов в слизистой оболочке резко повышается пролиферативная активность атипического эпителия, теряется способность экспрессировать цитокератин 8, и он экспрессирует на цитоплазматической мембране патологический рецепторный белок РЭФР-2, что позволяет рассматривать дисплазию, как возможный источник неопластических изменений.
4. Отмечено, что при формировании рака ПН и ОНП резко повышается пролиферативная активность эпителия, он не содержит цитокератин 8, интенсивно экспрессирует на цитоплазматической мембране патологический рецепторный белок РЭФР-2, а также в атипичных клетках выявляется большое количество мутантного белка Р53.
5. В неизмененном эпителии, так же как при развитии ИП, эпителиальные клетки обладают слабой пролиферативной активностью, содержат в цитоплазме характерный для железистого эпителия цитокератин 8 и не экспрессируют на поверхности цитоплазматической мембраны патологический рецепторный белок. Все это свидетельствует о том, что ИП является доброкачественным новообразованием.
Фиброзная дисплазия ЛОР-органов
Фиброзная дисплазия лор-органов — разновидность патологии развития костей, заключающаяся в том, что костная ткань заменяется соединительной с включениями костных частиц. Болезнь считается опухолевой, в основном имеет доброкачественный вид, в злокачественный переходит очень редко. Второе название болезнь Брайцева Лихтенштейна. В международных документах ей присвоен код М 85.0.
Фиброзная дисплазия лор-органов – виды
Фиброзная дисплазия ЛОР-органов еще недостаточно изучена, но занимает первое место среди опухолевидных поражений лицевых костей. Болезнь наблюдается сравнительно редко, описаны только отдельные случаи, поэтому классификация не разработана.
В клинической медицине выделяют два вида опухолей:
- монооссальная фиброзная дисплазия лор-органов (свыше 70% случаев),
- полиоссальные (около 30% случаев).
Заболевание поражает преимущественно возленосовые камеры с очень редким вовлечением височной кости.
Причины
Фиброзный процесс в лор-органах развивается медленно. Доклинический период может продолжаться много лет. Скорость течения заболевания зависит от возраста больного, места нахождения опухоли, количества пораженных костей. Фиброзная аномалия – доброкачественное образование, но по типу разрастания она близка к злокачественным опухолям. Увеличиваясь в размерах, она сдавливает и нарушает работу расположенных рядом органов.
В начале заболевания симптомов критически мало. Нередко единственный признак того, что начались изменения костей, это местный воспалительный процесс в виде синусита или отита. И только когда становится заметна деформация лица, больной обращается к врачу. Вместо деформации на лице может образоваться припухлость, но кожный покров над выступающей частью не воспаляется, а имеет обычный цвет. В это же время появляются головная боль, изменяется слух, снижается острота слуха и зрения.
Симптомы
Причины появления заболевания неизвестны. Также медицина не знает, какие факторы являются провоцирующими развитие фиброзной дисплазии в лор-органах.
Зато достаточно хорошо изучен патогенез, то есть механизм развития опухоли в лор-органах. Болезнь делится на два периода. В первой опухоль прогрессирует во второй стабилизируется. Прогрессирование характерно для детского возраста. Типичное развитие заболевания проходят циклами. Процесс прогрессирует пока ребенок растет, и затухает при достижении подросткового возраста, что дает врачам основание считать, что причиной появления заболевания может быть гормональный фон.
Когда развитие организма полностью закончится, наступает период стабилизации. Если у взрослого заболевание стало прогрессировать, это указывает на появление осложнений или начало нового патологического течения.
Фиброзная дисплазия ЛОР-органов. Методы диагностики

При диагностике приходится отделять фиброзный процесс от других патологий лица, воспалений, приведших к гиперпластическим процессам, воспалений, вызванных травмами, воспалительных процессов носа и височной части.
Главный метод диагностики – компьютерная томография в трехмерном измерении. С ее помощью определяют величину и местонахождение пораженной области, требуемый объем хирургического вмешательства.
Дополнительным методом может стать фиброэндоскопия. Составляя анамнез, врач отметит сопутствующие заболевания носоглотки, хронические болезни, ранние симптомы дисплазии.
Фиброэндоскопия заключается в введении через носовые ходы в лор-органы тонкого зонда с видеокамерой на конце, через которую врач видит в подробностях все находящееся по ходу проникновения зонда. Во время фиброэндоскопии врач возьмет фиброзный биоматериал для биопсии. Исследование этого образца поможет поставить окончательный диагноз.
Фиброзная дисплазия ЛОР-органов. Методы лечения
Лечение направлено на устранение изменений костей лица и черепа. У детей хирургическое вмешательство должно быть максимально щадящим, так как их кости еще продолжают расти и развиваться.
- Медикаментозно назначают общеукрепляющее средство, витамины, иммуностимулирующие препараты.
- Хирургия – операционный метод играет главную роль в лечении дисплазии.
У детей больной участок иссекают до здоровой ткани. При лечении взрослых возможно тотальное удаление пораженной кости и дальнейшая ее реконструкция методом пластической хирургии. Показаниями к операции являются появление деформаций, нарушения в строении одновременно с отсутствием созревания аномальной ткани.
Растущий ребенок, не имеющий осложнений, аномалия у которого не показывает стремления к интенсивному росту, может обойтись без хирургического вмешательства. Если же лицо выраженно изменилось, появились признаки обезображивания, нагноения – без операции не обойтись. Опухолевидное образование нужно удалять, форму лицевых костей восстанавливать.
Операция проходит со вскрытием кости. Патологическую ткань срезают до здоровой костной части. Ранние операции позволяют полностью избавиться от рецидивов и избежать появления осложнений, сохранив в целости основную часть костей лица.
КТ, МРТ при фиброзной дисплазии носа и околоносовых пазух
а) Терминология:
1. Аббревиатура:
• Фиброзная дисплазия (ФД)
2. Синонимы:
• Болезнь Лихтенштейна-Яффе, херувизм (черепно-лицевая ФД)
3. Определение:
• Замещение нормальной губчатой кости фиброзной и костной тканью с костной метаплазией различной выраженности
б) Визуализация:
1. Общая характеристика:
• Лучший диагностический критерий:
о Расширение, нечеткие контуры, «матовость» диплоического пространства
• Локализация:
о Верхняя > нижняя челюсть > лобные > решетчатые > сфеноидальные пазухи
• Морфология:
о Плохо отграниченное, экспансивное, одностороннее или асимметричное поражение
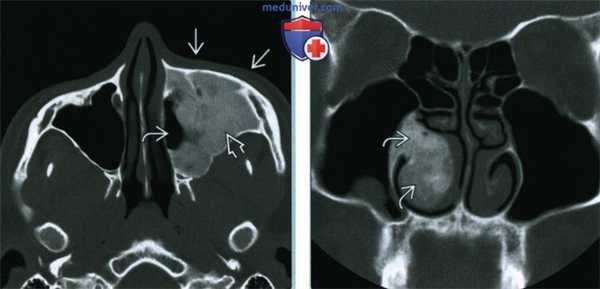
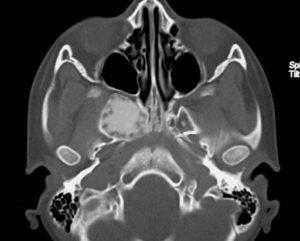
(Слева) При аксиальной «костной» КТ определяются классические признаки фиброзной дисплазии: выраженное вздутие левой верхнечелюстной пазухи с асимметричным выбуханием левой щеки, типичный вид «матового стекла». Обратите внимание на значительное уменьшение объема воздушной полости.
(Справа) При корональной костной КТ определяется фиброзная дисплазия с поражением правой нижней носовой раковины и латеральной стенки носа. Определяется выраженная экспансия раковины с изменениями в виде «матового стекла».
2. КТ при фиброзной дисплазии пазухи, носа:
• КТ с КУ:
о Вариабельное контрастное усиление фиброзного компонента
• Костная КТ:
о Экспансивный «матовый» очаг, окруженный интактным кортексом:
- Плотность зависит от количества фиброзной ткани
- Вариабельные прозрачные/литические очаги
3. МРТ при фиброзной дисплазии пазухи, носа:
• Т1ВИ:
о Расширение диплоического пространства с промежуточным или ↓ сигналом:
о Гипоинтенсивный сигнал на периферии (кортекс)
• Т2ВИ:
о Сигнал варьирует: гипер-, гипоинтенсивный, промежуточный
• Т1ВИ С+:
о Равномерное или неравномерное усиление
о Фиброзный компонент может интенсивно накапливать контраст:
- Имитирует агрессивное новообразование без сравнения с КТ
4. Сцинтиграфия:
• ПЭТ:
о Различные горячие очаги на ПЭТ с ФДГ
5. Рекомендации по визуализации:
• Лучший метод диагностики:
о Тонкосрезовая «костная» КТ без КУ
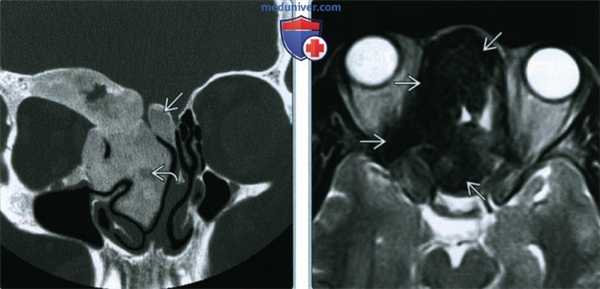
(Слева) При корональной «костной» КТ определяется экстенсивная фиброзная дисплазия орбит, петушиного гребня, решетчатой кости, среднего носового хода справа. Носовая перегородка отклонена влево.
(Справа) При аксиальной MPT Т2 в зоне фиброзной дисплазии определяется характерный выраженный гипоинтенсивный сигнал. Эти изменения типичны, когда наблюдаются совместно с «матовым стеклом» на КТ, и более диагностически значимы, чем гиперинтенсивные на Т2 очаги.
в) Дифференциальная диагностика фиброзной дисплазии пазухи, носа:
1. Синоназальная оссифицирующая фиброма:
• Солитарная, экспансивная, хорошо отграниченная
• Смешанной «костной» и «мягкотканной» плотности
2. Синоназальная остеома:
• Солитарная, четко отграниченная; пролабирует в просвет пазухи
• С плотными оссификатами
3. Неоостеогенез:
• Солитарный, хорошо отграниченный склероз стенок пазух
• Возле зоны операции или хронического воспаления
4. Менингиома основания черепа:
• Гиперостоз может имитировать ФД, отличительный признак - контрастирующийся интракраниальный дуральный хвост
г) Патология:
1. Общая характеристика:
• Генетика:
о Херувизм: аутосомно-доминантное наследование
• Сопутствующие патологические изменения:
о Обструкция пазухи — рецидивирующая инфекция, формирование мукоцеле, обструкция носа
2. Микроскопия:
• Незрелый, плохо организованный костный компонент, возникший путем метаплазии из фиброзной стромы
д) Клинические особенности:
1. Проявления:
• Типичные признаки/симптомы:
о Безболезненный отек, обструкция пазух или носа
2. Демография:
• Возраст:
о 75% < 30 лет
• Пол:
о М• Эпидемиология:
о Моностотическая (70-80%): голова и шея (25%)
о Полиостотическая (20-30%): кости головы и шеи (>50%)
о Синдром МакКьюна-Олбрайта (3-10% ФД)
3. Течение и прогноз:
• Останавливается при прекращении роста скелета
• Прогрессирование после 13 лет нетипично и минимально
• Злокачественная трансформация (< 1%):
о Чаще при полиостотической форме или синдроме МакКьюна-Олбрайта
4. Лечение:
• Клинические и лучевые исследования в динамике при минимальной симптоматике
• Хирургическое удаление при функциональных нарушениях
е) Диагностическая памятка:
1. Следует учесть:
• ФД при наличии экспансивного внутрикостного поражения на МРТ с накоплением контраста, особенно при гипоинтенсивном сигнале на Т2; выполняется КТ без КУ
2. Советы по интерпретации изображений:
• МР-картина (сигнал и характер контрастирования) крайне вариабельна и может имитировать агрессивную опухоль:
о КТ без КУ: метод решения проблем
ж) Список использованной литературы:
1. Belsuzarri ТА et al: McCune-Albright syndrome with craniofacial dysplasia: Clinical review and surgical management. Surg Neurol Int. 7(Suppl 6):S165-9, 2016
2. DeKlotz TR et al: Sinonasal disease in polyostotic fibrous dysplasia and McCune-Albright Syndrome. Laryngoscope. 123(4):823-8, 2013
3. Amit M et al: Surgery versus watchful waiting in patients with craniofacial fibrous dysplasia - a meta-analysis. PLoS One. 6(9):e25179, 2011
МРТ или КТ пазух носа - что лучше выбрать?
Если перед вам стоит вопрос, что лучше сделать, МРТ или КТ носа, то нужно в деталях разобраться, в чем основная разница между этими видами томографии. Для начала нужно понимать, что как при КТ пазух носа, так и при МРТ носа врач получит трехмерное изображение, но на магнитно-резонансном томографе изображения получаются за счет воздействия магнитных волн, а при компьютерной томографии на ткани идет воздействие рентгеновских лучей - то есть, облучение, причем гораздо более сильное, чем при обычном рентгене (до 10 мЗв). Однако, одно-два КТ обследования в год особого вреда здоровью человеку не принесут. МР исследование пазух носа обычно назначают при диагностике мягких тканей самих пазух и при поиске каких-то опухолей, а вот КТ лучше показывает костные ткани, особенно носовую и лицевую кость.
Если перед вам стоит вопрос, что лучше сделать, МРТ или КТ носа, то нужно в деталях разобраться, в чем основная разница между этими видами томографии. Для начала нужно понимать, что как при КТ пазух носа, так и при МРТ носа врач получит трехмерное изображение, но на магнитно-резонансном томографе изображения получаются за счет воздействия магнитных волн, а при компьютерной томографии на ткани идет воздействие рентгеновских лучей - то есть, облучение, причем гораздо более сильное, чем при обычном рентгене (до 17мЗв). Однако, одно-два КТ обследования в год особого вреда здоровью человеку не принесут. МР исследование пазух носа обычно назначают при диагностике мягких тканей самих пазух и при поиске каких-то опухолей, а вот КТ лучше показывает костные ткани, особенно носовую и лицевую кость.
Виды диагностики носовых пазух
Для диагностики состояния носа в современной медицине активно применяется
- рентгенография
- компьютерной томографии (КТ)
- магнитно-резонансной томографии (МРТ).
Классическое рентгенологическое исследование используется преимущественно для оценки лицевого скелета и придаточных пазух носа. Компьютерная томография (КТ) носа позволяет получить четкое изображение костных тканей и мягкотканных образований. Это дает возможность судить о состоянии жевательных мышц, расположенных в области крылонебной и подвисочной ямок, мышц глаза, зрительного нерва. Магнитно-резонансная томография (МРТ) носовых пазух имеет более высокое контрастное разрешение при исследовании мягкотканных образований, может быть выполнена в любой плоскости без перемены положения пациента. Она не связана с ионизирующим излучением, а магнитные поля используемой в МРТ напряженности не оказывают вредного воздействия на организм.
Отличия КТ пазух носа
КТ носа позволяет оценить носовую кость и хрящи в трех проекциях - коронарной, аксиальной и сагиттальной. Врач можно выполнить трехмерную реконструкцию костей лицевого скелета для того, чтобы понять, если у больного переломы, травмы, врожденные аномалии носовой перегородки, костные наросты и деформации. Основным показанием для применения данного вида томографии будут любые костные повреждения носа.
Особое преимущество компьютерной томографии - это ее скорость. Процедура происходит буквально в течение 5-7 минут и не требуют специальной подготовки. К диагностическим недостатком КТ относится ее неспособность визуализировать содержимое околоносовых пазух. Для этого требуется применение МРТ носа.
Отличия МРТ околоносовых пазух
МРТ или магнитно-резонансная томография изначально называлась ядерно-магнитно-резонансная томография. Все, что связывает МР томографию со словом ядерный, это то, что волны магнита томографа воздействует на ядра атомов водорода в организме, возбуждая молекулы и выстраивая их таким образом, чтобы компьютер мог получить сигналы и транслировать их в объемные изображения того, что находится внутри человека.
Поскольку в основе физики МРТ лежит магнитное поле, а не рентген лучи, в ходе такой диагностики нет никакого рентгеновского облучения, и нет каких-то ограничений по количеству магнитно-резонансных исследований в год. Если врач назначил вам сделать МРТ головного мозга и МРТ околоносовых пазух за один раз, этого не нужно бояться. МР сканирование не причинит никакого вреда вашему здоровью.
Если КТ носовых пазух хорошо показывает кости, то МРТ лучше визуализирует лобные, клиновидные, верхнечелюстные пазухи, решетчатый лабиринт, слизистую оболочку. С помощью МР диагностики врачи могут увидеть признаки таких заболеваний, как:
- , гайморит
- полип
- склерома
- киста, опухоль.
Противопоказания КТ и МРТ носовых пазух
У КТ практически нет противопоказаний - только беременность и ранний возраст ребенка (до 5 лет). Прямым противопоказанием к МР томографии является наличие кардиостимуляторов и металлических имплантов в теле. Можно проводить исследования с ними, но только в случае, если они созданы из немагнитных материалов, например, титан или специальный медицинский пластик. Информация о совместимости импланта с МРТ всегда будет указана в паспорте данного изделия или в выписке после операции. С брекетами МРТ исследование пазух носа делать можно точно также, как и с зубными имплантами, но возможный засвет от металла будет мешать получению качественного изображения.
| МРТ пазух носа | КТ носа |
 |
КТ или МРТ пазух носа - что лучше?
КТ или МРТ пазух носа - что лучше выбрать, зависит от нескольких факторов:
- целей обследования
- изначального диагноза
- состояния здоровья пациента.
Если основная цель диагностики - посмотреть костные структуры носа, то следует выбирать КТ носовых пазух. Однако, при подозрениях на новообразования в околоносовых пазухах и воспалительный процесс более информативной будем МРТ пазух носа. Для уточнения местной распространенности злокачественной опухоли в полость верхнечелюстной пазухи, на орбиты и полость носа, возможно применение как КТ так и МРТ. Четко судить о поражении костных структур - твердого неба и альвеолярного отростка верхней челюсти возможно только по данным КТ. Выявление опухолевых масс на фоне мягкотканных структур -крылонёбной и подвисочной ямок, жевательных мышц и мягких тканей щеки, а также распространении опухолевых масс на лобную и основную пазухи решетчатый лабиринт и интракраниально, требует выполнения МРТ.
В дифференциальной диагностике послеоперационных или постлучевых изменений с рецидивом или продолженным ростом опухоли необходимо проведение МРТ. Чувствительность МРТ пазух носа (98%) выше, нежели КТ пазух носа (76%) в дифференциальной диагностике.
С точки зрения безопасности, если у пациента в теле есть металл, и он не совместим с МР томографом, лучше сделать компьютерную томографию, а вот беременным женщинам и маленьким детям следует по возможности выбирать только МР диагностику, чтобы избежать риска облучения и возникновения рака у ребенка.
2. Определения:
• Моностотическая ФД (МФД): поражение только одной кости
• Полиостотическая ФД (ПФД): поражение двух (или более) костей
• Краниофациальная ФД (КФД): ПФД краниофациальной области
• Синдром Яффе-Лихтенштейна: МФД с кожными проявлениями
• Синдром МакКьюна-Олбрайта (СМО): ПФД с сопутствующей пигментацией кожи и эндокринопатиями, например преждевременным половым созреванием
1. Общая характеристика:
• Лучший диагностический критерий:
о Нарушение картины костной ткани, часто в виде «матового стекла» с интактными, но истонченными и вздутыми кортикальными пластинками пораженной кости (костей)
о Плавный переход патологического очага в окружающую кость
• Локализация:
о Различные кости лицевого или мозгового черепа:
- Из-за субклинических поражений частота поражения костей может быть определена неверно
- Верхняя челюсть > нижняя челюсть > решетчатая и клиновидная кость > височная кость:
Описаны два случая изолированной МФД носовой раковины
Преимущественно одностороннее поражение челюстно-лицевой области
о МФД = 80% ФД; 10-20% МФД возникают в области лица (возможна недооценка)
о ПФД следующая наиболее распространенная форма; 50-100% ПФД возникают в области лица
о СМО-наиболее редкий вариант
о В исследовании Национального Института Здоровья у 92% из 106 участников с КФД выявлено вовлечение синоназальной области
• Размер:
о Варьирует от небольшого локального поражения до вовлечения нескольких (или большей части) костей
• Морфология:
о Разрастание кости независимо от функции:
- Асимметрия при одностороннем процессе
о Возможно поражение околоносовых пазух, полости носа, глазниц, отверстий, каналов
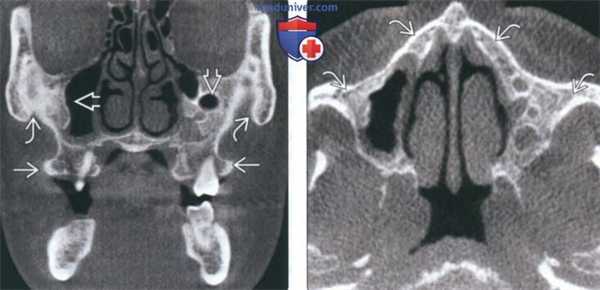
(Слева) На корональной КЛКТ определяется нарушение картины костной ткани у пациента с краниофациальной ФД (КФД) с вовлечением обеих верхнечелюстных пазух и уменьшением их объема. Нарушена морфология альвеолярных отростков верхней челюсти; визуализируются щечные экзостозы, не связанные с КФД.
(Справа) На аксиальной КЛКТ у этого же пациента определяется картина КФД с диффузным нарушением структуры костной ткани верхней челюсти и скуловых костей. Кортикальные пластинки остаются интактными, признаки вздутия на этом срезе отсутствуют.
2. Рентгенография при фиброзной дисплазии носа и околоносовых пазухи:
• Рентгенологические признаки:
о Патологическая картина костной ткани с менее и более рентгеноконтрастными участками:
- Картина «матового стекла» (экстраоральнэя рентгенография) или «апельсиновой кожуры» (интраоральная рентгенография)
- Рентгенонегативное, смешанное рентгенонегативное и рентгеноконтрастное, либо полностью рентгеноконтрастное поражение
- Поражение верхней челюсти обычно рентгеноконтрастное
о Кортикальные пластинки пораженных костей сохранены, но возможно их истончение
о Избыточный рост костной ткани с нарушенной морфологией
о Поражение окружающих структур: околоносовых пазух, полости носа, глазниц, каналов, отверстий
о Могут обнаруживаться сопутствующие простые костные кисты (хорошо отграниченные рентгенонегативные участки)
3. КТ при фиброзной дисплазии носа и околоносовых пазухи:
• КТ без КУ или КЛКТ:
о Интактная/вздутая кортикальная пластинка костей
о Нарушение морфологии костей
4. МРТ при фиброзной дисплазии носа и околоносовых пазухи:
• Т1 ВИ:
о Интенсивность сигнала варьирует в зависимости от отношения фиброза и минерализованных тканей
о Не патогномоничный признак
• Т2 ВИ:
о Однородный сигнал от промежуточного до гипоинтенсивного: - «Матовое стекло» = ↓ сигнал; фиброзная ткань = промежуточный или ↑ сигнал
• Т1 ВИ С+ FS:
о Может использоваться для оценки сопутствующих аневризматических костных кист при КФД
5. Рекомендации по визуализации:
• Лучший метод визуализации:
о Периапикальная или панорамная рентгенография для определения внутренней структуры и протяженности поражения
о КТ без КУ (костное окно) или КЛКТ для оценки воздействия на окружающие структуры
• Выбор протокола:
о КТ без контрастного усиления или КЛКТ
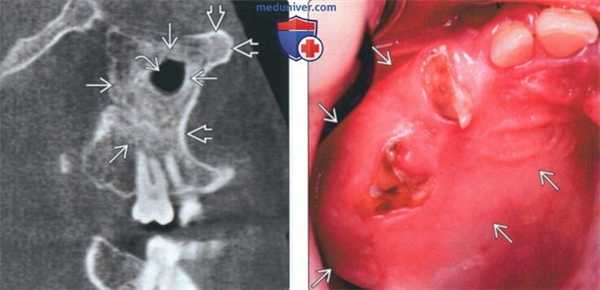
(Слева) На сагиттальной реформатированной КЛКТ у этого же пациента определяется огрубление костной ткани, характерное для КФД с вовлечением левой верхнечелюстной пазухи и выраженным уменьшением ее объема. Обратите внимание на кортикальные пластинки нормальной толщины и плотности.
(Справа) На интраоральной фотографии определяется одностороннее увеличение альвеолярного отростка в результате ФД с пересечением средней линии неба. Обратите внимание, что слизистая оболочка не изменена. Кариес зубов не связан с ФД.
в) Дифференциальная диагностика фиброзной дисплазии носа и околоносовых пазухи:
1. Остеома:
• Обычно более рентгеноконтрастна по сравнению с ФД
• Медианный возраст: 35 лет
2. Оссифицирующая фиброма:
• Отделена от кости, в отличие от ФД, тяготеющей к слиянию с костной тканью
• Часто окружена рентгенонегативным периферическим участком (капсулой)
• В отличие от ФД приводит к вздутию вокруг центральной области
• Отсутствует мутация GNAS1
3. Ювенильная оссифицирующая фиброма:
• Отделена от кости
• Быстрее растет у детей
4. Болезнь Педжета:
• Большинство пациентов старше 40 лет
• Обычно не поражает околоносовые пазухи
5. Херувизм:
• Обычно двухсторонний процесс, выявляемый в возрасте до шести лет
• Начинается наиболее часто с поражения нижней челюсти
• Возможно поражение всех четырех квадрантов зубных дуг:
о Патологические очаги в верхней челюсти могут распространяться в верхнечелюстные пазухи
• Вначале рентгенонегативное многокамерное поражение; по мере взросления ребенка очаги становятся более «зернистыми»
6. Остеомиелит:
• Утолщение кости вследствие формирования костной ткани под надкостницей за пределами кортикальной пластинки
• Под вновь сформированной костью могут обнаруживаться дефекты кортикальной пластинки
7. Остеосаркома:
• Возможна аналогичная картина поражения кости
• Может обнаруживаться симптом Гаррингтона: расширение пространства периодонтальной связки
• Периостальная реакция: в виде «козырьков Кодмена» или спикулообразная
• Может возникать из очагов ФД; низкая вероятность злокачественной трансформации (<1%)
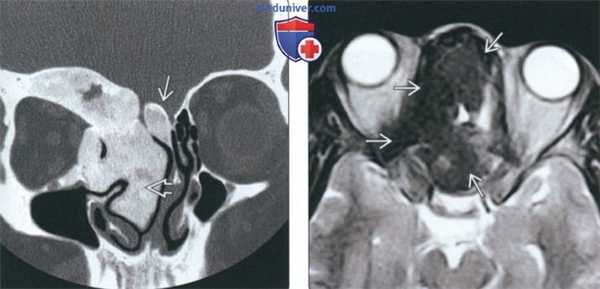
(Слева) На корональной КТ в костном окне определяется ПФД с поражением глазницы, петушиного гребня, решетчатого лабиринта, средней носовой раковины справа. Оцените типичную картину «матового стекла». Носовая перегородка смещена влево.
(Справа) На аксиальной МРТ (Т2ВИ) у этого же пациента определяется выраженный гипоинтенсивный сигнал в пораженных костях. Поражение однородное и сопоставимо с «матовым стеклом» на КТ. При большем количестве фиброзной ткани ожидаемы очаги с более интенсивным сигналом и более длительным временем повторения.
1. Общая характеристика:
• Этиология:
о Соматическая мутация гена GNAS1 в 20q13:
- GNAS1 кодирует субъединицу Gsa белка Gs, стимулирующего фермент аденилатциклазу и избыточную продукцию 3', 5'- циклического аденозинмонофосфата
- ↑ сАМР может приводить к понижающей регуляции осте-областического фактора транскрипции Runx2 — нарушение дифференцировки остеобластов с нарастанием количества и активацией остеокластов →↑ интерлейкин-6 →↑ резорбция кости
- Приводит к t пролиферации клеток, сопутствующих остеогенезу
• Генетика:
о Обычно не носит семейный характер
• Сопутствующие нарушения:
о СМО: пятна «кофе с молоком»
о СМО: эндокринопатии
о Простые костные кисты
о Аневризматические костные кисты (КФД)
2. Стадирование, градации, классификация фиброзной дисплазии носа и околоносовых пазух:
• Субклинические формы:
о Случайная находка на рентгенограммах
• Клиническая моностотическая ФД:
о Нарушение морфологии одной кости, различимое клинически или обусловливающее симптоматику (напр., боль)
• Клиническая полиостотическая ФД:
о Нарушение морфологии нескольких костей (деформация контуров)
о Боль или слепота вследствие сужения отверстий, пропускающих нервы
3. Макроскопические и хирургические особенности:
• Мягкая, «резиновая», зернистая или твердая ткань коричневато-белого или желтого цвета
4. Микроскопия:
• Замещение нормальной костной ткани неравномерно разбросанными (в виде «завитков») веретеновидными клетками, напоминающими фибробласты
• Трабекулы незрелой ретикулофиброзной ткани могут давать картину китайских иероглифов или иудейского письма или нагромождения букв
1. Проявления:
• Типичные признаки/симптомы:
о Увеличение/вздутие пораженной кости
о Симптомы обычно отсутствуют, но возможна боль и слепота
• Другие признаки/симптомы:
о Смещение зубов
о Мукоцеле околоносовых пазух
о Обструкция полости носа → рецидивирующий риносинусит, гипо-/аносмия
о Тригеминальная невралгия
2. Демография:
• Возраст:
о Обычно два первых десятилетия жизни
о У детей средний возраст = 13 лет, тенденция к прогрессированию
о В более старшей группе (средний возраст =25 лет) тенденция к прогрессированию отсутствует
• Пол:
о Чаще заболевают женщины (особенно полиостотические формы)
3. Течение и прогноз:
• Большинство очагов прекращают расти по завершению соматического роста:
о Очаги МФД скорее всего прекратят расти в пубертатном периоде
о Очаги КФД могут продолжать расти после пубертатного периода
• Возможны сопутствующие простые или аневризматические костные кисты
• Спонтанная злокачественная трансформация → саркома
4. Лечение:
• Обычно не показано в период соматического роста в связи с высоким потенциалом роста ФД
• Хирургическое вмешательство для улучшения функции или коррекции эстетических нарушений
• Резекция или реконструкция при воздействии на витальные структуры
• Лучевая терапия противопоказана из-за риска саркоматозных изменений
е) Диагностическая памятка. Советы по интерпретации изображений:
• Патологический очаг должен быть ограничен кортикальными пластинками
Читайте также:
- Заглоточный гнойник - проявления, диагностика и лечение. Операция при заглоточном гнойнике
- Симптомы рака гортаноглотки и его лечение
- Несовершенный остеогенез. Диагностика и прогноз несовершенного остеогенеза у плода
- Клиника и признаки цереброкардиального синдрома у новорожденных.
- Воздействие старения на сердце и кровеносные сосуды
