КТ, МРТ при паравертебральном абсцессе
Добавил пользователь Евгений Кузнецов Обновлено: 30.01.2026
Какой метод диагностики выбрать: МРТ, КТ, рентген
Как проводят МРТ при абсцессе
- Сагиттальная проекция: Т1- и Т2-взвешенные изображения, STIR (кости), Т1-взвешенное изображение с контрастированием и подавлением сигнала от жировой ткани.
- Горизонтальная проекция: Т1-взвешенное изображение с контрастированием и подавлением сигнала от жировой ткани.
- Фронтальная проекция (одна последовательность): визуализация распространения на околопозвоночные ткани (на большую поясничную мышцу).
Для чего проводят рентген позвоночника
Что покажет компьютерная томография позвоночного столба
- Используется при наличии противопоказаний к проведению МРТ
- Скопление жидкости в эпидуральном пространстве
- КТ-миелография — более чувствительный, но инвазивный метод
- Биопсия под контролем КТ для выявления возбудителя.
МР исследование при абсцессе выявляет:
- Эпидуральное объемное образование, сдавливающее спинной мозг и смещающее твердую мозговую оболочку, чаще вперед, чем назад
- Может распространяться через межпозвоночные отверстия и вызывать формирование псоас-абсцесса
- При сопутствующем спондилодисците изменяется интенсивность сигнала от тел прилежащих позвонков и дисков.
Т1-взвешенное изображение при МРТ покажет :
- Образование с пониженной интенсивностью сигнала; при контрастировании улучшается визуализация капсулы абсцесса.
Снимки с Т2-взвешенным изображеним позволят:
- Дает сигнал большей интенсивности, чем спинной мозг и равной интенсивности с ЦСЖ.
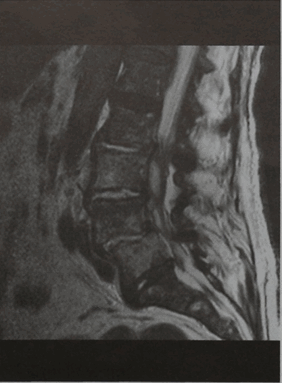
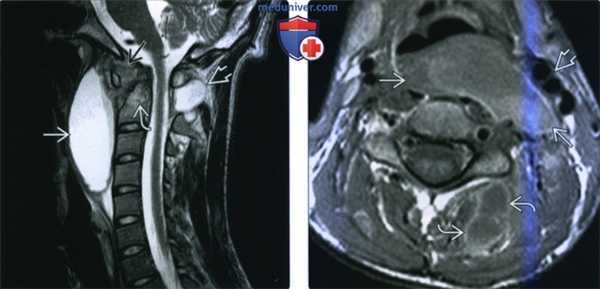
Рецидивирующие боли с повышением уровня маркеров воспаления (сепсис) после спондилодисцита. МРТ поясничного отдела позвоночника (сагиттальная проекция, Т2-взвешенное изображение). Двояковыпуклое эпидуральное объемное образование на уровне позвонка LIII. Образование дает равномерный сигнал повышенной интенсивности, оно отграничено от спинного мозга капсулой, дающей слабый сигнал. Повышена интенсивность сигнала от межпозвоночных дисков на уровне от LII- LIII до LIV -LV
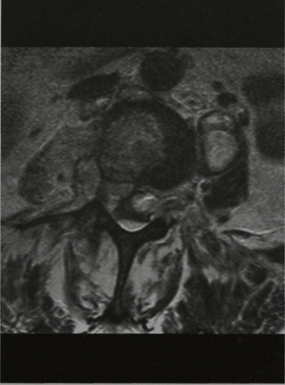
МРТ позвонка LIII (горизонтальная проекция, Т2-взвешенное изображение). Абсцесс распространяется через левое межпозвоночное отверстие в большую поясничную мышцу слева.
Диффузионно-взвешенное изображение на МРТ дает:
- Сигнал повышенной интенсивности с соответствующим снижением истинного коэффициента диффузии.
Симптомы абсцесса позвоночника
Типичные признаки
- Боль в спине, корешковый синдром
- Слабость в ногах
- Нарушение функции тазовых органов
- Повышение температуры тела.
Тактика лечения
- Хирургическая декомпрессия путем ламинэктомии и дренирования
- Системная антибиотикотерапия.
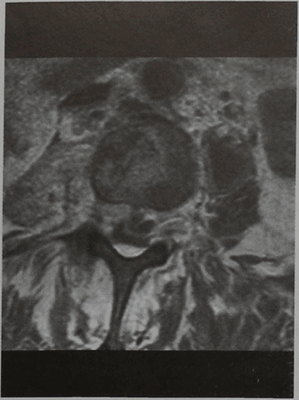
МРТ позвонка LIII (горизонтальная проекция, Т1 -взвешенное изображение с подавлением сигнала от жировой ткани и контрастированием). Псоас-абсцесс и эпидуральный абсцесс.
КТ, МРТ при паравертебральном абсцессе
МРТ при абсцессе спинного мозга
а) Терминология:
• Инфекционное поражение спинного мозга с некрозом его паренхимы
б) Лучевая диагностика абсцесса спинного мозга:
• Контрастирующееся по периферии объемное образование в толще спинного мозга, сопровождающееся клиническими признаками инфекционного/воспалительного процесса
• Усиление Т2-сигнала центральной зоны абсцесса и отек окружающей паренхимы спинного мозга, увеличение объема спинного мозга
• Капсула абсцесса может характеризоваться низкой интенсивностью сигнала, как и при абсцессах головного мозга
• Могут выявляться признаки положительной диффузии (снижение видимого коэффициента диффузии [ADC]), как и при абсцессах головного мозга
• Неправильной формы контрастирующееся по периферии образование с увеличением объема спинного мозга на этом уровне
(Слева) На схеме сагиттального среза показан абсцесс шейного отдела спинного мозга, сопровождающийся отеком окружающей паренхимы спинного мозга и увеличением его объема на уровне абсцесса.
(Справа) Сагиттальный срез, Т2-ВИ: образование в центральной части спинного мозга с гиперинтенсивным содержимым и темным контуром, что характерно для воспалительных образований. Отек окружающей паренхимы спинного мозга распространяется краниально до продолговатого мозга и каудально до уровня грудного отдела. Подобная МР-картина не является специфичной для абсцессов, аналогично могут выглядеть первичные и вторичные новообразования спинного мозга. (Слева) Сагиттальный срез, Т2-ВИ, пациент со стрептококковым эндокардитом: диффузное увеличение объема спинного мозга с формированием в его толще на уровне С4-С5-6 кольцевидной зоны с низкоинтенсивной границей (капсула абсцесса).
(Справа) Сагиттальный срез, Т1-ВИ с КУ, пациент со стрептококковым эндокардитом: периферическое контрастное усиление сигнала капсулы абсцесса спинного мозга.
в) Дифференциальная диагностика:
• Острый поперечный/вирусный миелит
• Высоковаскуляризированные новообразования спинного мозга
• Рассеянный склероз
• Кавернозная мальформация
г) Патология:
• Две группы причин:
о У взрослых интрамедуллярный абсцесс спинного мозга (ИАСМ) развивается вследствие гематогенного распространения возбудителя, источником которого является сердечно-легочная система, либо источник возбудителя остается неизвестным
о У детей абсцесс нередко развивается на фоне дизрафии позвоночника, при которой имеются условия для прямого инфицирования спинного мозга (40%)
о У детей с абсцессами спинного мозга часто обнаруживают эпителиальный ход или дизрафию позвоночника
д) Клинические вопросы:
• В клинике на первый план нередко выступает картина структурного поражения спинного мозга, а не инфекционного процесса
• В эру применения антибиотиков (1977-1997) летальность составляла 8%
• Летальность поспе хирургического лечения составляет порядка 14%
е) Диагностический поиск:
• Для исключения сопутствующих абсцессов головного мозга показана МРТ головного мозга
Лучевая диагностика паравертебрального абсцесса
а) Терминология:
1. Сокращения:
• Паравертебральный абсцесс (ПА)
2. Определения:
• Инфекционное поражение паравертебральных мягких тканей
б) Лучевая диагностика:
1. Общие характеристики паравертебрального абсцесса:
• Наиболее значимый диагностический признак:
о Диффузно контрастирующаяся паравертебральная флегмона или контрастирующееся по периферии жидкостное образование
• Локализация:
о Превертебральное пространство
о Паравертебральные мягкие ткани:
- Поясничная мышца
- Подвздошная мышца
- Задние паравертебральные мышцы (выпрямляющие позвоночник)
• Размеры:
о Вариабельны:
- Множественные или дольчатого строения
о Краниокаудальное распространение абсцесса:
- По подсвязочному пространству
- Вдоль мышечных футляров
• Морфология:
о Нечетко дифференцируемые инфильтративные изменения мягких тканей
о Фокальное или диффузное увеличение объема мышц:
- Внутримышечное жидкостное скопление
- Стенка образования может быть толстой или тонкой, ровной или неровной
о Облитерация мягкотканных фасциальных футляров
2. Рентгенография при паравертебральном абсцессе:
• Рентгенография:
о Паравертебральное объемное образование мягкотканной плотности
о Расширение тени поясничной мышцы
о Костные изменения через 3-4 недели после начала заболевания:
- Изменения контуров замыкательных пластинок и остеолиз
- Снижение высоты межпозвонкового диска
- Коллапс позвонков
3. КТ при паравертебральном абсцессе:
• Бесконтрастная КТ:
о Аморфное объемное образование мягкотканной плотности
о Низкой плотности жидкостное скопление в толще мышц:
- ± наличие газа в полости абсцесса
о Кальцификация - характерна для туберкулезных паравертебральных абсцессов
• КТ с КУ:
о Диффузное или периферическое контрастирование
о Контрастирование межтелового пространства
• Костная КТ:
о Деструкция замыкательных пластинок
о Костные секвестры
о Деформация позвоночника
5. Ультразвуковое исследование:
• Монохромное УЗИ:
о Анэхогенное ил и ги поэхогенное жидкостное образование в толще мышц
• Допплеровское исследование:
о Гиперемия или высокая васкуляризация окружающих абсцесс мягких тканей
6. Радиоизотопные исследования:
• Сцинтиграфия с галлием:
о Усиление захвата изотопа
• Сцинтиграфия с мечеными лейкоцитами:
о Усиленное накопление меченых 111 In лейкоцитов
7. Рекомендации по визуализации:
• Наиболее оптимальный метод диагностики:
о Сагиттальные и аксиальные Т1-ВИ с КУ и Т2-ВИ
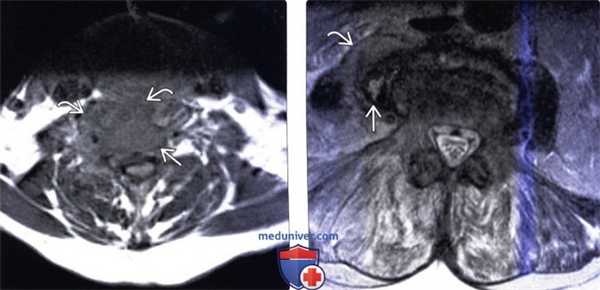
(Слева) Аксиальный срез, Т1-ВИ: аморфное низкоинтенсивное образование в области тела шейного позвонка и вентральной поверхности длинных мышц шеи. Паравертебральная флегмона стала следствием спондилодисцита.
(Справа) Аксиальный срез, Т2-ВИ: гетерогенное жидкостное образование в толще правой поясничной мышцы. Оно окружено толстой неправильной формы гипоинтенсивной стенкой, центральная часть отличается гиперинтенсивностью сигнала. Правая поясничная мышца с признаками диффузного усиления сигнала вследствие отека.
в) Дифференциальная диагностика:
1. Новообразования, первичные и метастатические:
• Четко ограниченное или инфильтративное мягкотканное образование:
о Изоинтенсивное мышцам в Т1-режиме
о Гиперинтенсивное в Т2-режиме
о Усиление сигнала при контрастировании гадолинием:
- Зона некроза опухоли может напоминать абсцесс
• Различной выраженности поражение позвонков:
о Межпозвонковые диски обычно сохраняются
2. Забрюшинная гематома:
• Инфильтративные изменения мягких тканей:
о Гиперденсные на КТ-срезах
о Изо- или гипоинтенсивные в Т1- и Т2-режимах в острую фазу
о Гиперинтенсивные в Т1- и Т2-режимах в последующие фазы
о ± минимально выраженное контрастное усиление
• Диффузное увеличение объема мышц:
о После дефибринирования крови возможно образование уровней жидкости
3. Экстраоссальный гемопоэз:
• Паравертебральное объемное образование, расположенное вдоль грудного и поясничного отдела позвоночника:
о Гомогенной структуры и четко ограниченное
о Изо- или гипоинтенсивное в Т1 -режиме
о ± минимально выраженное контрастное усиление
• Диффузная гипоинтенсивность сигнала костного мозга позвонков:
о Относительная гиперинтенсивность на этом фоне сигнала межпозвонковых дисков, которые сохраняют свою нормальную структуру
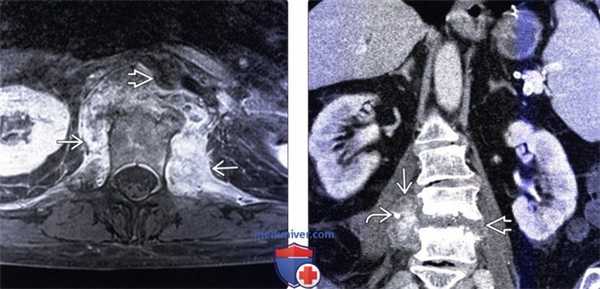
(Слева) Аксиальный срез, Т1-ВИ FS с КУ: ярко контрастирующееся гетерогенное паравертебральное жидкостное образование, окружающее переднюю и боковые поверхности тела поясничного позвонка. Накапливающие контраст ткани располагаются в непосредственной близости к аорте.
(Справа) Фронтальный КТ-срез: справа определяется паравертебральный абсцесс, сформировавшийся на фоне спондилодисцита. В полости абсцесса виден катетер. Гиперденсное внутреннее содержимое абсцесса может представлять собой продукты распада крови и гной.
г) Патология:
1. Общие характеристики:
• Этиология:
о Наиболее распространенные возбудители:
- Staphylococcus aureus
- Mycobacterium tuberculosis
- Escherichia coli
о Грибковая флора встречается редко:
- Инфекционные заболевания позвоночника, вызванные грибковой флорой, чаще встречаются у пациентов с иммунодефицитами
о Предрасполагающие факторы:
- Внутривенное употребление наркотиков
- Иммунодефицитные состояния
- Сахарный диабет, алкоголизм, цирроз печени, хроническая почечная недостаточность и другие хронические заболевания
о Прямое распространение инфекции из соседнего очага:
- Спондилодисцит
- Септический артрит дугоотростчатого сустава
- Аппендицит
- Дивертикулит
- Воспалительные заболевания кишечника
- Паранефральный абсцесс
о Чрескожный путь инфицирования глубжележащих мягких тканей:
- Травма
- Эпидуральное введение лекарственных средств или катетеризация эпидурального пространства
- Локальное введение лекарственных средств в дугоотростчатый сустав
- Операции на позвоночника или желудочно-кишечном тракте
о Гематогенный путь инфицирования из отдаленного очага:
- Пиомиозит:
Нередко вызывается грамположительно флорой
о Первичные ПА встречаются нечасто
• Сочетанная патология:
о Эпидуральный абсцесс
2. Макроскопические и хирургические особенности:
• Очаг некроза тканей с густым зеленовато-желтым жидкостным компонентом
3. Микроскопия:
• Лейкоциты, бактерии, клеточный дебрис
• Грануляционная ткань, богатая сосудами
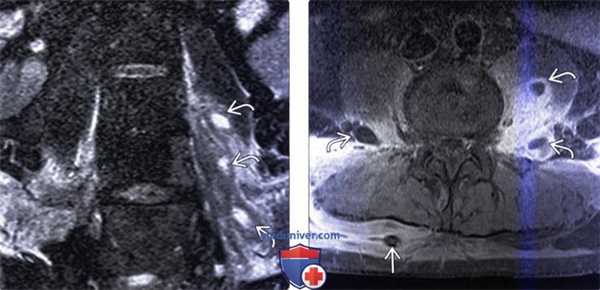
(Слева) Фронтальный срез, STIR МР-И: в толще отечной левой поясничной мышцы видны множественные гиперинтенсивные жид костные скопления. Эти паравертебральные абсцессы скорее всего гематогенного происхождения (пациент являлся внутривенным наркоманом). STIR-режим наиболее информативен в отношении раннего выявления паравертебральных очагов воспаления.
(Справа) Аксиальный срез, Т1-ВИ, FS с КУ: множественные небольшие контрастирующиеся по периферии и гипоинтенсивные в центре жидкостные образования в толще обеих поясничных мышц. Поверхностные абсцессы были дренированы чрескожно со стороны спины.
д) Клинические вопросы:
1. Клиническая картина паравертебрального абсцесса:
• Наиболее распространенные симптомы/признаки:
о Лихорадка на момент обращения (50% случаев)
о Боль в спине и локальная болезненность
о Повышение СОЭ, лейкоцитоз
о Другие симптомы/признаки:
- Боль в нижней конечности
- Спазм паравертебральных мышц
о При наличии эпидурального компонента:
- Слабость мышц, парестезии, нарушения функции сфинктеров
• Особенности течения заболевания:
о Ввиду постепенного развития и хронического течения заболевания диагноз зачастую ставится не сразу
2. Демография:
• Возраст:
о Бимодальный характер заболеваемости:
- Взрослые (6-7 десятилетие жизни)
- Дети, особенно в возрасте 10-19 лет
• Пол:
о М:Ж = 3:1
• Эпидемиология:
о >90% случаев туберкулезного спондилита сопровождаются формированием интра- и паравертебральных абсцессов
3. Течение заболевания и прогноз:
• Зависит от исходного иммунного статуса пациента:
о При раннем начале лечения может быстро ограничиваться
о У сильно ослабленных пациентов может быстро развиваться сепсис, заканчивающийся фатально
• При спондилитах с формированием эпидуральных абсцессов возможно развитие прогрессирующего неврологического дефицита
• Прогноз заболевания зависит от:
о Сопутствующих заболеваний
о Распространенности поражения позвоночника
о Тяжести неврологического дефицита
4. Лечение паравертебрального абсцесса:
• Длительная внутривенная антибактериальная терапия
• Анальгетики
• Чрескожное дренирование абсцесса
• Хирургическая санация:
о При наличии нестабильности может быть показана стабилизация позвоночника
е) Диагностический поиск:
1. Помните:
• Прицельная оценка состояния тел смежных позвонков и межпозвонковых дисков на предмет спондилодисцита
• Оценка состояния эпидуральных мягких тканей, особенно при наличии неврологического дефицита
2. Нюансы интерпретации изображений:
• Характерными признаками ПА является контрастирующееся по периферии жидкостное скопление в паравертебральных мягких тканях в сочетании с признаками спондилита
ж) Список использованной литературы:
1. Siddiq DM et al: Spinal and paraspinal pneumococcal infections-а review. Eur J Clin Microbiol Infect Dis. 33(4):51 7-27, 2014
2. Low SY et al: Neisseria gonorrhoeae paravertebral abscess. J Neurosurg Spine. 17(1):93-7, 2012
3. Acharya U: A case of atypical presentation of thoracic osteomyelitis & paraspinal abscess. Mcgill J Med. 11(2):164-7, 2008
4. Hassan FO et al: Primary pyomyositis of the paraspinal muscles: a case report and literature review. Eur Spine J. 17 Suppl 2:S239-42, 2008
5. Gaul C et al: Iatrogenic (para-) spinal abscesses and meningitis following injection therapy for low back pain. Pain. 116(3):407-10, 2005
а) Терминология:
1. Аббревиатура:
• Инфекционно-воспалительное поражение паравертебрального пространства (ПВП)
2. Синонимы:
• Инфекционно-воспалительное поражение ПВП, абсцесс ПВП
3. Определения:
• Инфекционное поражение глубоких пространств шеи, предпозвоночных мышц, межпозвоночного пространства, тел позвонков:
о Чаще всего является следствием спондилодисцита
• Флегмона = диффузное воспаление тканей
• Абсцесс = отграниченное скопление гноя
б) Визуализация:
1. Общая характеристика:
• Лучший диагностический критерий:
о Отек предпозвоночных мышц или выпот в предпозвоночном пространстве с разрушением тел позвонков/межпозвоночных дисков (или изменением сигнала от них)
• Локализация:
о В предпозвоночных мышцах или сзади от них, кзади от заглоточного пространства
о Шейный спондилодисцит наиболее часто возникает на уровне С5-С6
• Размер:
о Вариабелен:
- Флегмона приводит к деформации предпозвоночных мышц
- При инфицировании пиогенной флорой чаще всего развивается флегмона с мелкими абсцессами
- Для атипичной флоры, особенно для туберкулеза, характерны крупные скопления жидкости (несколько сантиметров)
• Морфология:
о Инфекционное поражение ПВП в большинстве случаев является следствием спондилодисцита:
- Распространение инфекционного процесса в предпозвоночное ± околопозвоночное пространства:
Целлюлит с флегмоной → постепенное формирование абсцесса
- Процесс может распространяться в эпидуральное пространство:
Возможно сдавливание спинного мозга ± инфаркт
Часто встречается при шейном спондилодисците
Возможно обширное поражение спинного мозга
о Пиогенный спондилодисцит:
- Поражен межпозвоночный диск и соседние суставные пластинки
- Начало более стремительное, чем при туберкулезном процессе
- Сильная боль, лихорадка ± неврологические нарушения
о Туберкулезный спондилит:
- Избирательное поражение тел позвонков, при этом межпозвоночный диск и суставные пластинки относительно интактны
- Может распространяться под передней продольной связкой и поражать сразу несколько позвонков
- Реактивный склероз встречается реже
- Часто поражаются околопозвоночные мягкие ткани, возможно формирование абсцессов ± кальцификатов
- При первичном обращении неврологические расстройства встречаются реже, чаще-разрушение тел позвонков, приводящее к косметическому дефекту
- Возможен кифоз
о При других атипичных инфекциях (грибы, бластомикоз) клиника обычно аналогична таковой при туберкулезе
о В редких случаях развивается как осложнение операций на шее или позвоночнике
о Обычно следствие инфицирования костных структур позвонков или межпозвоночных дисков, в редких случаях происходит из предпозвоночных мышц
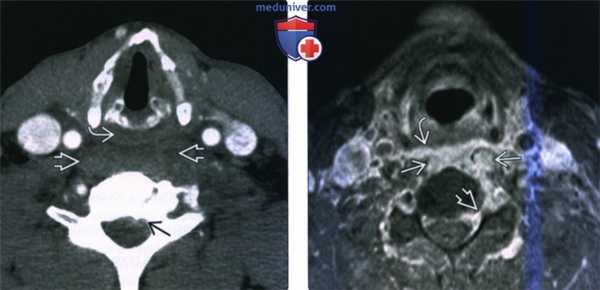
(Слева) КТ с КУ, пациент с септицемией, аксиальная проекция. В анамнезе имеются сведения об употреблении наркотических препаратов. Основной жалобой является интенсивная боль в шее. Имеется выраженное утолщение предпозвоночных тканей со смещением гортаноглотки кпереди. Имеются признаки эпидуральной флегмоны.
(Справа) MPT Т1ВИ FS с КУ, аксиальная проекция, этот же пациент. Интенсивное накопление контраста в предпозвоночных мягких тканях с инфильтрацией длинных мышц шеи и заглоточного пространства. Слева имеются признаки поражение эпидурального пространства и межпозвоночного отверстия.
2. Рентгенологические данные при флегмоне паравертебрального пространства:
• Рентгенография:
о Могут обнаруживаться признаки пиогенного дисцита:
- Невозможно дифференцировать от образования заглоточного пространства
- 7-10 дней: эрозия суставных пластинок
- >2 недель: сужение межпозвоночного сустава, деструкция суставных пластинок
- >3 недель: реактивный склероз
о Хронический процесс: деструкция тел позвонков ± кальцификаты
3. КТ при флегмоне паравертебрального пространства:
• КТ с КУ:
о Предпозвоночные мышцы увеличены в объеме, неоднородно накапливают контраст
о Заглоточное пространство и задняя стенка глотки смещены кпереди
о Возможно наличие кольца периферического накопления контраста
о Следует искать признаки эпидуральной флегмоны/абсцесса
• КТ в костном окне:
о Эрозия суставной пластинки — выраженная деструкция тел позвонков
о Положение спинного мозга можно оценить по сагиттальным срезам
4. МРТ при флегмоне паравертебрального пространства:
• Т1ВИ:
о Предпозвоночные мышцы увеличены, сигнал гетерогенный
о Сигнал от тел позвонков отсутствует
• Т2ВИ:
о Сигнал от предпозвоночных мышц, межпозвоночных дисков и тел гиперинтенсивный
о Абсцессы: характерен сигнал очень высокой интенсивности
о Возможен отек заглоточного пространства
• DWI:
о Ограничение диффузии из-за инфицирования межпозвоночного пространства
• Т1ВИ с КУ:
о Неоднородное накопление контраста в предпозвоночных мышцах, гипоинтенсивные скопления жидкости с кольцом накопления контраста
о Незначительное диффузное накопление контраста в предпозвоночных мышцах, межсуставных дисках, эпидуральном пространстве, телах позвонков
о Необходим поиск эпидуральной флегмоны/абсцесса
о Возможно накопление контраста в близлежащих пространствах: сонном, заглоточном
5. Сцинтиграфия при флегмоне паравертебрального пространства:
• Сцинтиграфия костей:
о Чувствительный, но не специфичный метод диагностики спондилодисцита
о Артериальная гиперемия с возрастающим локальным захватом препарата
о При туберкулезном поражении позвонки «холодные» в 35-40%
• ПЭТ:
о Захват ФДГ обычно интенсивный, но метод неспецифичен
6. Рекомендации по визуализации:
• Лучший метод визуализации:
о При боли в шее и лихорадке в первую очередь обычно выполняется КТ с КУ
о И КТ с контрастированием, и МРТ обычно подходят для того, чтобы дифференцировать поражение заглоточного пространства от поражения ПВП
о КТ позволяет визуализировать костные структуры и помогает определить место для вскрытия абсцесса
о МРТ более информативна в диагностике эпидурального распространения ± сдавливания спинного мозга
• Протокол исследования:
о Если по данным КТ с контрастированием судить
о вовлеченности в процесс спинного мозга невозможно, следует рекомендовать КТ с контрастированием
о Для точного определения эпидурального распространения следует выполнить Т1ВИ с контрастированием в режиме жироподавления
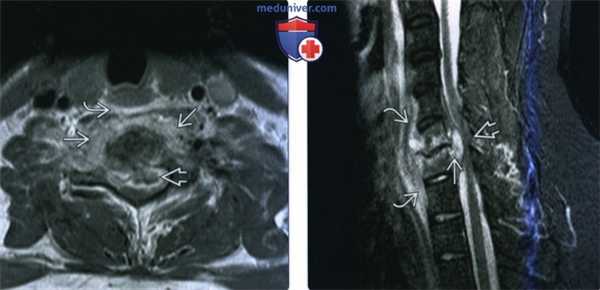
(Слева) МРТ Т1ВИ с КУ, аксиальная проекция. Однородное накопление контраста в предпозвоночных мышцах с увеличением их объема. Жировая клетчатка заглоточного пространства смещена кпереди. Имеются признаки аномального накопления контраста в эпидуральном пространстве, происходит формирование эпидурального абсцесса, окруженного кольцом накопления контраста.
(Справа) MPT STIR в сагиттальной проекции у пациента со спондилодисцитом С6-С7 позвонков. Отмечается сужение межпозвоночного пространства, аномально гиперинтенсивный сигнал от тел позвонков. Имеются признаки предпозвоноччной флегмоны и эпидурального абсцесса. Имеется выраженное сдавливание спинного мозга.
в) Дифференциальная диагностика флегмоны паравертебрального пространства:
1. Заглоточный абсцесс:
• Скопление жидкости между глоткой и предпозвоночным пространством
• Предпозвоночные мышцы уплощены
• Чаще всего является следствием инфекции в глотке
• Тела позвонков и межсуставные диски не изменены
2. Метастазы в телах позвонков:
• Деструкция тел позвонков, межпозвоночное пространство обычно не вовлечено
• Распространение мягких тканей кпереди напоминает таковое при флегмоне, но признаки отека отсутствуют
• Эпидуральное распространение ± сдавливание спинного мозга также встречаются
• Разрушение других участков тел позвонков
3. Лимфома:
• Располагается на уровне тел позвонков или у их задней поверхности
• Может проявляться появлением образования в паравертебральном или эпидуральном пространстве
• Гиперинтенсивный сигнал на Т2ВИ (как у ликвора), но при этом интенсивное накопление контраста
4. Саркома Юинга:
• В редких случаях происходит из крестца или тел позвонков
• Новообразование тела позвонка с деструктивным ростом ± распространение в паравертебральное/эпидуральное пространство
• Межсуставной диск обычно не вовлечен
(Слева) МРТ Т2 в сагиттальной проекции, подвывих в атлантоосевом суставе. У пациента имеются крупная туберкулезная флегмона, расположенная кпереди от второго позвонка, а также предпозвоночный подвязочный абсцесс, достигающий значительных размеров. Также обратите внимание на отек костного мозга С2 позвонка. В околопозвоночных мышцах сзади и слева имеется еще один абцесс.
(Справа) МРТ Т1ВИ с КУ, аксиальная проекция, этот же пациент. Крупный туберкулезный абсцесс с неоднородным сигналом. Глотка и сонные артерии смещены, при этом выраженного воспалительного окружающих тканей нет. Также слева имеется абсцесс в задних отделах околопозвоночного пространства.
г) Патология. Общая характеристика:
• Этиология:
о Инфекционное поражение ПВП чаще всего является следствием шейного спондилодисцита:
- Шейный отдел позвоночника - наименее распространенная локализация для шейного спондилодисцита
о Причинные микроорганизмы могут быть различными:
- Наиболее распространенный пиогенный микроорганизм-золотистый стафилококк
- В контексте всемирной заболеваемости наиболее распространенной причиной является туберкулез:
Шейный отдел поражается редко
о В редких случаях развивается как осложнение операций на шее или позвоночнике
о В редких случаях происходит непосредственно из предпозвоночных мышц
д) Клинические особенности:
1. Проявления:
• Типичные признаки/симптомы:
о Шейный спондилодисцит:
- Нарастающая боль в шее + ограничение подвижности
- Лихорадка, недомогание, кривошея
- В 20% случаев пациенты обращаются уже с клиникой миелопатии (поражение эпидурального пространства)
• Другие признаки/симптомы:
о Предпозвоночный абсцесс
- Дисфагия, боль при глотании, одышка
2. Демография:
• Возраст:
о Любой
о Наиболее часто встречается в возрасте 50-60 лет
• Эпидемиология:
о Спондилодисцит: 2-7% всех случаев остеомиелита
3. Течение и прогноз:
• Распространение процесса в эпидуральное пространство может вести к неврологическим нарушениям:
о Распространение процесса ограничено глубокой фасцией шеи о Фасция направляет распространение процесса в эпидуральное пространство
4. Лечение:
• Первоначальное лечение:
о Вскрытие абсцесса/декомпрессия
о Длительное использование внутривенных антибиотиков
• Другие методы хирургического лечения:
о Удаление нежизнеспособной костной ткани
о При деструкции тел позвонков и кифозе - реконструктивные операции на костях
е) Диагностическая памятка:
1. Советы по интерпретации изображений:
• У взрослого пациента с воспалением/абсцессом предпозвоночных мышц следует искать признаки спондилодисцита
• Необходимо дифференцировать поражение заглоточного пространства от поражения ПВП
• Необходимо дифференцировать гнойный спондилодисцит от атипичного или туберкулезного спондилита
• Обратить внимание на признаки эпидурального распространения, сдавливания спинного мозга
2. Рекомендации по отчетности:
• МРТ с контрастированием, если сомневаетесь в наличии эпидурального распространения
• При наличии эпидурального абсцесса желательно визуализировать спинной мозг на всем протяжении
Спинальный эпидуральный абсцесс
Спинальный эпидуральный абсцесс — ограниченное гнойное воспаление эпидурального спинномозгового пространства. Проявляется острой болью в спине, трансформирующейся в корешковый синдром, появлением и прогрессированием парезов, тазовых расстройств и чувствительных нарушений в соответствии с топикой абсцесса. В ходе диагностики оптимальным является проведение МРТ спинного мозга, при отсутствии такой возможности — спинальной пункции и миелографии. Лечение состоит в как можно более ранней оперативной декомпрессии спинного мозга с дренированием абсцесса, проводимой на фоне массивной антибиотикотерапии.
Общие сведения
Спинальный эпидуральный абсцесс — локальный гнойно-воспалительный процесс, возникающий в эпидуральном пространстве. Последнее представляет собой щель, располагающуюся между твердой (дуральной) спинальной мозговой оболочкой и стенками позвоночного канала. Эпидуральное пространство заполнено рыхлой клетчаткой и венозными сплетениями. По нему гнойное воспаление может распространяться в церебральном или каудальном направлении, занимая пространство, соответствующее нескольким позвоночным сегментам.
В литературе по неврологии спинальный эпидуральный абсцесс можно встретить под синонимичным названием «ограниченный гнойный эпидурит». Частота встречаемости эпидурального абсцесса спинного мозга в среднем составляет 1 случай на 10 тыс. госпитализаций. Наиболее часто, примерно в половине случаев, наблюдается абсцесс среднегрудного отдела позвоночника. Около 35% приходится на эпидуральные абсцессы поясничного отдела, 15% - на шейный отдел. Заболевают преимущественно люди в возрасте от 40 до 75 лет с пониженной сопротивляемостью иммунной системы. Современная тенденция к росту заболеваемости, по всей видимости, обусловлена увеличением численности пожилого населения и количества лиц с пониженным иммунитетом.
Причины спинального эпидурального абсцесса
Спинальный эпидуральный абсцесс является следствием попадания в субдуральное пространство инфекции. В качестве инфекционных агентов могут выступать стафилококки (50-60% случаев), стрептококковая инфекция, анаэробные микроорганизмы, специфические возбудители (например, палочка туберкулеза), грибы. Занос инфекции в эпидуральное пространство возможен гемато- и лимфогенным способом из существующих в организме удаленных инфекционных очагов, таких как фурункулез, заглоточный абсцесс, нагноившаяся киста средостения, инфекционный эндокардит, пиелонефрит, гнойный цистит, периодонтит, гнойный отит, пневмония и пр.
Спинальный эпидуральный абсцесс может возникнуть в результате распространения гнойного воспаления из рядом расположенных структур при остеомиелите или туберкулезе позвоночника, абсцессе поясничной мышцы, пролежнях, ретроперитонеальном абсцессе. Примерно до 30 % случаев эпидурального абсцедирования связаны с проникновением инфекции вследствие травмы позвоночника, например, перелома позвонка с вклинением его частей или осколков в клетчатку эпидурального пространства. Возможно образование посттравматической гематомы с ее последующим нагноением. В редких случаях спинальный эпидуральный абсцесс формируется как осложнение эпидуральной анестезии, люмбальных пункций или хирургических операций на позвоночнике.
Немаловажное значение в развитии абсцедирования имеет иммунокомпрометированное состояние организма больного, при котором проникающие в субдуральное пространство микроорганизмы не получают достойного отпора иммунной системы. Причинами снижения иммунного ответа могут быть пожилой возраст, хронический алкоголизм, наркомания, ВИЧ-инфекция, сахарный диабет и др.
Формирование абсцесса в спинальном эпидуральном пространстве сопровождается развитием ликвороциркуляторного блока и нарастающей компрессией спинного мозга. В отсутствие быстрой ликвидации абсцесса в спинном мозге на фоне сдавления происходят необратимые дегенеративные процессы, влекущие за собой формирование стойкого неврологического дефицита.
Симптомы спинального эпидурального абсцесса
Спинальный эпидуральный абсцесс манифестирует соответствующей его локализации разлитой болью в спине, подъемом температуры тела до высоких цифр, ознобами. Отмечается локальная ригидность позвоночных мышц, болезненность перкуссии остистых отростков, положительные симптомы натяжения. Затем наступает 2-я стадия болезни — боль трансформируется в корешковый синдром, что сопровождается снижением сухожильных рефлексов в соответствии с уровнем поражения. На 3-ей стадии возникают парезы и тазовые нарушения, свидетельствующие о компрессии проводящих спинальных путей, зачастую наблюдаются парестезии. Переход в 4-ую стадию сопровождается быстрым нарастанием парезов вплоть до полных параличей, проводниковыми нарушениями чувствительности.
Неврологическая картина неспецифична. Периферические вялые параличи отмечаются на уровне локализации субдурального абсцесса, а ниже этого уровня определяются проводниковые расстройства: центральные параличи и сенсорные нарушения. В проекции абсцесса на поверхности спины может наблюдаться гиперемия кожи и отечность подлежащих тканей.
Скорость развития клиники в соответствии с указанными выше стадиями вариативна. Острый субдуральный абсцесс характеризуется формированием параличей спустя несколько суток от дебюта болезни, хронический — через 2-3 недели. При хроническом абсцессе высокая лихорадка зачастую отсутствует, чаще наблюдается субфебрилитет. Трансформация острого абсцесса в хронический сопровождается снижением температуры тела и некоторой стабилизацией клиники, иногда уменьшением выраженности симптомов спинальной компрессии. Течение хронического абсцесса представляет собой смену обострений и затуханий клинических симптомов.
Диагностика спинального эпидурального абсцесса
Неспецифичность симптомов и данных неврологического статуса не позволяют неврологу и нейрохирургу достоверно диагностировать спинальный субдуральный абсцесс. Заподозрить его можно при наличии инфекционного процесса в области позвоночного столба или удаленного очага гнойной инфекции. При остром процессе возникают соответствующие изменения в клиническом анализе крови (ускорение СОЭ, лейкоцитоз), хронический абсцесс характеризуется слабой выраженностью островоспалительных изменений крови. Данные о характере возбудителя может дать бакпосев крови.
Проведение рентгенографии позвоночника помогает выявить или исключить остеомиелит и туберкулезный спондилит. Люмбальная пункция возможна только при расположении абсцесса выше нижнегрудных сегментов. Поражение ниже грудного уровня является противопоказанием для ее проведения, поскольку существует опасность внесения пункционной иглой инфекции в арахноидальное пространство с развитием гнойного менингита. В таких случаях возможна субокципитальная пункция.
Люмбальную или субокципитальную пункцию совмещают с проведением соответственно восходящей или нисходящей миелографии. Последняя выявляет экстрадуральное (частичное или полное) сдавление спинного мозга, однако малоинформативна в отношении дифференциации вызвавшего компрессию объемного образования, т. е. не может различить абсцесс, гематому и опухоль спинного мозга. Наиболее надежным и безопасным способом диагностировать спинальный субдуральный абсцесс является проведение КТ, оптимально — МРТ позвоночника.
Лечение и прогноз спинального эпидурального абсцесса
Спинальный эпидуральный абсцесс является показанием к срочному хирургическому вмешательству. Проводится декомпрессия спинного мозга путем ламинэктомии и дренирование субдурального пространства. При наличии остеомиелита в ходе операции производится удаление нежизнеспособных костных тканей с последующей фиксацией позвоночника. Своевременно проведенная операция предотвращает развитие парезов или уменьшает их степень.
Антибиотикотерапия начинается эмпирически (до получения результатов бакпосева) еще на стадии предоперационной подготовки с парентерального введения препаратов широкого спектра (амоксициллина, рифампицина, ванкомицина, цефотаксима), их комбинации или комбинированных антибактериальных препаратов (например, амоксициллин+клавулановая кислота). Затем переходят на пероральный прием антибиотиков. Продолжительность лечения антибиотиками составляет от 1 до 2 мес. При диагностике туберкулеза проводится консультация фтизиатра и назначается противотуберкулезная терапия.
От 18% до 23% случаев субдурального абсцесса спинного мозга заканчиваются смертельным исходом в результате сепсиса, ТЭЛА и др. осложнений. Наиболее неблагоприятный прогноз у пожилых пациентов при осуществлении хирургического вмешательства после развития параличей. При ранней диагностике и проведении оперативного лечения до возникновения парезов прогноз благоприятный. После операции отмечается остановка прогрессирования неврологических нарушений. Однако при выраженном характере неврологического дефицита его регресс не происходит даже в случаях, когда оперативное лечение проводилось в первые 6-12 ч его появления.
Читайте также:
