КТ, МРТ при заглоточном абсцессе
Добавил пользователь Владимир З. Обновлено: 29.01.2026
Какой метод диагностики заглоточного абсцесса выбрать: МРТ, КТ, УЗИ
Что покажет рентген шейного отдела позвоночника в боковой проекции
- Не является методом выбора при проведении диагностики
- Расширение предпозвоночного пространства
- Могут определяться включения пузырьков воздуха.
Что покажет УЗИ шеи при абсцессе
- Скопление жидкости в заглоточном пространстве
- Диффузный отек мягких тканей с увеличением эхогенности
- Лимфаденит шеи
- Иногда увеличение миндалин с асимметрией глотки.
Проводят ли МСКТ шеи ребенку с заглоточным абсцессом
- Контрастная КТ с изображением в позднюю фазу для визуализации абсцесса
- Периферическое контрастирование с центральным участком сниженной плотности, сопоставимым по плотности с жидкостью
- Демонстрирует распространенность процесса
- Асимметрия и утолщение мягких тканей заглоточного пространства
- Лимфаденит шеи
- Иногда увеличение миндалин с асимметрией глотки.
Что покажут снимки МРТ при заглоточном абсцессе
- Морфология и особенности усиления идентичны КТ
- Воспалительное поражение соседних тканей визуализируется лучше, чем при КТ
- Более сильное усиление мягких тканей
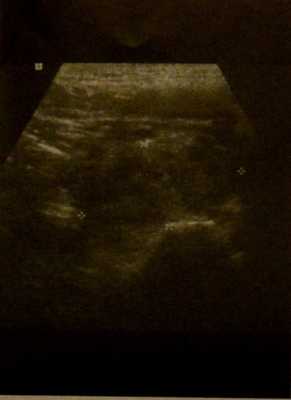
Заглоточный абсцесс. УЗИ шеи. Увеличение левой миндалины с некрозом.
Клинические проявления
Типичные симптомы абсцесса шеи у детей:
- Лихорадка
- Кашель, напоминающий круп
- Нарушение носового дыхания
- Одышка с регургитацией жидкости через нос
- Протрузия задней стенки глотки
- Хриплый голос
- Иногда компенсаторный поворот головы, как при кривошее
- Уплотнение в области шеи
- Повышение температуры
- Отек гортани при прогрессирующем смещении абсцесса в дистальном направлении
- Лимфаденопатия шеи.
Тактика лечения тонзиллита у детей
- Вскрытие абсцесса
- Антибактериальная терапия.
Течение и прогноз
- Быстрая диагностика снижает частоту осложнений.
Осложнения
- Распространение заглоточного абсцесса на средостение (медиастенит)
- Тромбоз яремной вены
- Сепсис.
Какие заболевания имеют симптомы, схожие с заглоточным абсцессом
Диффузное воспаление заглоточного пространства
Лимфангиома
- заполненный жидкостью, разделенный на камеры лимфатический мешок;
- распространенность обычно не ограничена заглоточным пространством;
Надгортанник
- симметричная констрикция подглоточного пространства.
Киста шеи
- отсутствие лимфаденопатии шеи;
- расположение кистозного процесса обычно срединное или боковое, подкожно.
Советы и ошибки
Рентгенография шейного отдела позвоночника в боковой проекции на выдохе с наклоном головы может имитировать расширение заглоточного пространства.
КТ, МРТ при заглоточном абсцессе
а) Терминология:
1. Аббревиатуры:
• Миндаликовый абсцесс (МА), паратонзиллярный абсцесс (ПТА)
2. Синоним:
• Интратонзиллярный абсцесс
3. Определения:
• Миндаликовый абсцесс: абсцесс внутри небной миндалины
• Паратонзиллярный абсцесс: распространение миндаликового абсцесса в близлежащие пространства
б) Визуализация:
1. Общая характеристика:
• Лучший диагностический критерий:
о Миндаликовый абсцесс: скопление жидкости внутри увеличенной миндалины + периферическое кольцо накопления контраста
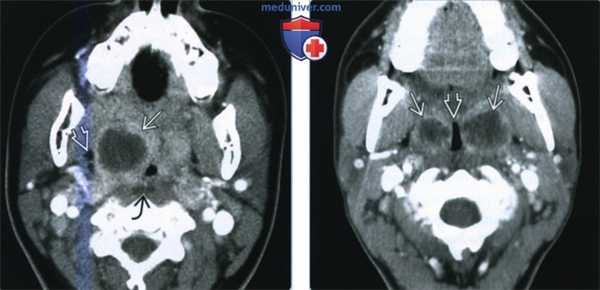
(Слева) При КТ с КУ в аксиальной проекции определяется большой МА с содержимым пониженной плотности. Распространения в окологлоточное пространство за пределы капсулы миндалины нет. Левая миндалина увеличена и накапливает контраст, но признаков абсцедирования нет. Обратите внимание на сопутствующий выпот в заглоточном пространстве.
(Справа) При КТ с КУ в аксиальной проекции определяются миндаликовые абсцессы с обеих сторон, левый по размерам больше правого. Абсцессы сдавливают оба окологлоточных пространства, но распространения воспалительного процесса на окружающие структуры нет. Просвет дыхательных путей сужен и имеет щелевидную форму.
2. КТ при миндаликовом и паратонзиллярном абсцессе:
• КТ с КУ:
о Миндаликовый абсцесс: увеличенная небная миндалина(ы) с центральным участком пониженной плотности и периферическим кольцом накопления контраста:
- По данным КТ с контрастированием дифференцировать отек миндалины от сформированного абсцесса сложно
- Очень важно дифференцировать МА от простого воспаления миндалины, поскольку лечение может различаться
- Воспалительная исчерченность окружающих клетчаточных пространств
о Паратонзиллярый абсцесс: миндаликовый абсцесс распространяется в окружающие пространства:
- Окологлоточное, жевательное, поднижнечелюстное пространства
о У подростков и у взрослых часто сочетается с выраженной двусторонней реактивной шейной аденопатией
3. МРТ при миндаликовом и паратонзиллярном абсцессе:
• Т2 ВИ:
о Отечная небная миндалина, сигнал повышенной интенсивности, отек распространяется на окружающие пространства
• Т1 ВИ с КУ:
о Кольцо периферического накопления контраста вокруг абсцесса
о При отсутствии сформированного абсцесса контраст диффузно накапливается в ткани самой миндалины
4. УЗИ:
• Участки гипоэхогенного сигнала в ткани миндалины говорят о наличии абсцесса
5. Рекомендации по визуализации:
• Лучший метод визуализации:
о КТ с КУ предпочтительнее МРТ, быстрее выполнить у тяжелых пациентов
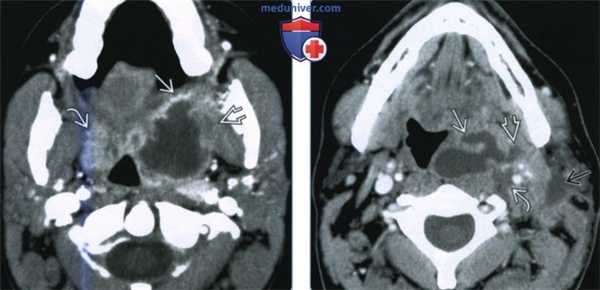
(Слева) При КТ с КУ в аксиальной проекции визуализируется левосторонний МА и ПТА, распространяющийся через капсулу миндалины в заднее щечное пространство и медиальную крыловидную мышцу жевательного пространства. Отмечается накопление контраста в правой воспаленной миндалине, но данных за абсцедирование здесь нет.
(Справа) При КТ с КУ в аксиальной проекции наблюдается осложненный левосторонний МА больших размеров. Инфекционный процесс распространился в сонное пространство В, в переднелатеральном направлении в верхнее поднижнечелюстное пространство, в латеральном направлении в нижние отделы пространства околоушной железы.
в) Дифференциальная диагностика миндаликового и паратонзиллярного абсцесса:
1. Гиперплазия (гипертрофия) небных миндалин:
• Клиническая картина: хронический, рецидивирующий тонзиллит
о Может быть случайной находкой
• Визуализация: выраженное двустороннее увеличение небных ± глоточной ± язычной миндалин:
о Менее интенсивно накапливают контраст, чем при воспалении
2. Воспаление небных миндалин (тонзиллит):
• Клиническая картина: острое двустороннее негнойное воспаление небных миндалин, боли в горле, лихорадка
• Визуализация: двустороннее > одностороннее увеличение небных миндалин:
о Увеличенные миндалины, накапливающие контрастное вещество
о Исчерченность миндалин говорит о негнойном тонзиллите
3. Ретенционная киста небной миндалины:
• Клиническая картина: отсутствие симптоматики, случайная находка
• Визуализация: отграниченный участок с жидкостным содержимым в пределах небной миндалины без отека или периферического накопления контраста
4. Заглоточный абсцесс:
• Клиническая картина: выбухание задней стенки глотки у ребенка с признаками сепсиса
• Визуализация: абсцесс заглоточного пространства с жидкостным содержимым и периферическим кольцом накопления контраста + воспаление миндалин
5. Плоскоклеточный рак небной миндалины:
• Клиническая картина: взрослый пациент с односторонним новообразованием небной миндалины и изъязвлением слизистой
• Визуализация: новообразование небной миндалины с нечеткими контурами, умеренно накапливающее контраст и демонстрирующее признаки инвазивного роста
г) Патология:
1. Общая характеристика:
• Этиология:
о Острый экссудативный тонзиллит, при котором происходит образование внутренней полости и нагноение, формируется миндаликовый абсцесс
о При прорыве миндаликового абсцесса в окологлоточное, жевательное или поднижнечелюстное пространство формируется паратонзиллярный абсцесс
2. Микроскопия:
• Флора обычно полимикробная:
о Разнообразная аэробная и анаэробная флора
о Преобладает чаще всего β-гемолитический стрептококк группы А
д) Клинические особенности:
1. Проявления:
• Типичные признаки/симптомы:
о Лихорадка, боль в горле, дисфагия, болезненные лимфоузлы
о Другие признаки/симптомы:
- Тризм и отклонение небного язычка встречаются часто, даже при неосложненном тонзиллите
- При наличии выраженного тризма необходимо исключить паратонзиллярный абсцесс и распространение гноя в окружающие пространства
2. Демография:
• Возраст: обычно возникает у детей или лиц молодого возраста
3. Лечение:
• При флегмоне или целлюлите небных миндалин назначаются антибиотики, пациент находится под наблюдением
• При миндаликовом абсцессе первоначально назначаются системные антибиотики, но только при отсутствии паратонзиллярного абсцесса или нарушения проходимости дыхательных путей
• При обструкции дыхательных путей: вскрытие и опорожнение абсцесса с последующей внутривенной антибактериальной терапией
е) Список использованной литературы:
1. Ulualp SO et al: Management of intratonsillar abscess in children. Pediatr Int. 55(4):455-60, 2013
2. Klug ТЕ et al: Significant pathogens in peritonsillar abscesses. EurJ Clin Microbiol Infect Dis.30(5):619-27, 2011
3. Windfuhr J: Malignant neoplasia at different ages presenting as peritonsillar abscess. Otolaryngol Head NeckSurg. 126(2): 197-8, 2002
4. Schraff S et al: Peritonsillar abscess in children: a 10-year review of diagnosis and management. IntJ PediatrOtorhinolaryngol. 57(3):213-8, 2001
5. Buckley AR et al: Diagnosis of peritonsillar abscess: value of intraoral sonography. AJR Am J Roentgenol. 162(4):961-4, 1994
1. Аббревиатура:
• Заглоточное пространство (ЗГП)
2. Синонимы:
• Заглоточный лимфаденит, внутриузелковый абсцесс
3. Определение:
• Скопление гноя в заглоточном лимфоузле, через который происходит лимфоотток при инфекциях головы и шеи
1. Общие характеристики:
• Лучший диагностический критерий:
о Увеличенный лимфоузел с кистозными изменениями в центре
о Воспалительные изменения в ЗГП и глотке
• Локализация:
о ЗГП от основания черепа до подъязычной кости:
- Медиальнее внутренней сонной артерии
- Заглоточные лимфоузлы расположены в латеральном ЗГП, не пересекают среднюю линию
• Размер: обычно превышает 1 см
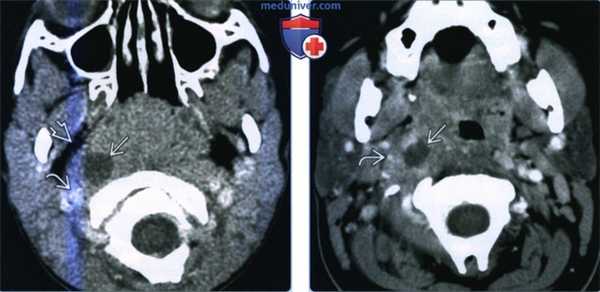
(Слева) КТ с КУ, аксиальная проекция. У ребенка спереди и медиальнее от правой внутренней сонной артерии определяется четко очерченный участок пониженной плотности, который представляет собой нагноившийся заглоточный лимфоузел. Контуры заглоточного пространства сглажены.
(Справа) КТ с КУ, аксиальная проекция, другой пациент. Определяется увеличенный заглоточный лимфоузел с центральным участком пониженной плотности. Имеются воспалительные изменения в области правого сонного влагалища, просвет правой внутренней сонной артерии сужен.
2. КТ при нагноении заглоточных лимфоузлов:
• КТ без контрастирования:
о Увеличение размеров предпозвоночных мягких тканей
о Визуализация отдельного лимфоузла затруднена
• КТ с КУ:
о Увеличенный узел низкой плотности
о Возможно накопление контраста по периферии лимфоузла
о Целлюлит ЗГП ± сужение внутренней сонной артерии:
- Вазоспазм чаще встречается у детей, обычно разрешается самостоятельно
3. МРТ при нагноении заглоточных лимфоузлов:
• Т2ВИ:
о Заглоточный лимфоузел с диффузным или локальным участком высокой интенсивности
о Повышение интенсивности сигнала окружающих тканей
• ДВИ:
о Ограничение диффузии в нагноившемся лимфоузле
• Т1ВИ с КУ:
о Накопление контраста в лимфоузле и окружающих тканях
4. Рекомендации по визуализации:
• Лучший метод визуализации:
о КТ с контрастированием - метод выбора у пациентов с инфекционными заболеваниями головы и шеи
о КТ с контрастированием позволяет выявить первичный источник инфекции
• Протокол исследования:
о Введение контраста упрощает обнаружение нагноения
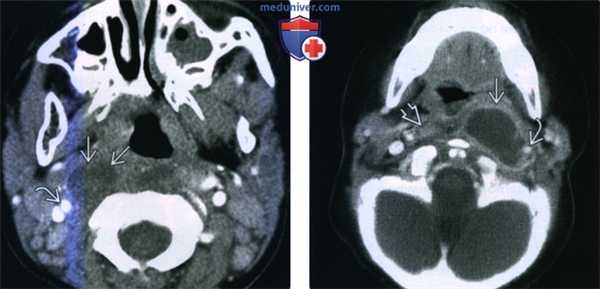
(Слева) КТ с КУ, аксиальная проекция. Правая внутренняя сонная артерия смещена латерально неоднородным образованием округлой формы. Отмечается увеличение одного из заглоточных лимфоузлов, а его сниженная плотность свидетельствует о раннем нагноении.
(Справа) КТ с КУ, аксиальная проекция. Крупный нагноившийся лимфоузел в заглоточном пространстве (ЗГП). Жидкостное образование с кольцом накопления контраста окружает внутреннюю сонную артерию, суженную из-за спазма, который может пугающе выглядеть на снимках, но в большинстве случаев разрешается самостоятельно. Обратите внимание на реактивную лимфаденопатию в правом отделе заглоточного пространства.
в) Дифференциальная диагностика нагноения заглоточных лимфоузлов:
1. Реактивная лимфаденопатия заглоточных лимфоузлов:
• Случайная находка либо сопутствующее явление при инфекции верхних дыхательных путей
• Однородное увеличение лимфоузла без кистозных изменений
2. Заглоточный абсцесс:
• Клиническая картина общей интоксикации
• Жидкость в ЗГП, накопление контраста в стенках абсцесса
3. Метастазы плоскоклеточного рака:
• Солидное или кистозное образование на месте лимфатического узла, воспалительные изменения в окружающих тканях
• Первичный очаг локализуется в носо-, рото-, гортаноглотке, полости носа или околоносовых пазухах
4. Шваннома заглоточного пространства:
• Округлое образование в ЗГП, может выглядеть как лимфоузел
5. Отек заглоточного пространства:
• Скопление жидкости без признаков инфицирования и периферического кольца накопления контраста
г) Патология. Общие характеристики:
• Этиология:
о Распространение инфекционного процесса в заглоточные лимфоузлы:
- Чаще всего при бактериальном фарингите
- Причинные микроорганизмы: чаще всего Staphylococcus aureus и Streptococcus
о Реактивная лимфаденопатия = увеличение лимфоузла при попадании в него инфекционного агента:
- При отсутствии лечения происходит нагноение
- При дальнейшем отсутствии лечения происходит разрыв лимфоузла с формированием абсцесса
1. Проявления:
• Типичные признаки/симптомы:
о Боль в горле, боль при глотании
• Другие признаки/симптомы:
о Лихорадка, затруднения при глотании жидкости, боли в шее
о Лейкоцитоз и повышение СОЭ
• Клиническая картина:
о Молодой ослабленный пациент, инфекция верхних дыхательных путей
2. Демография:
• Возраст: чаще всего у детей и подростков
• Пол: М = Ж
• Эпидемиология:
о У лиц старше 30 лет встречается редко
3. Течение и прогноз:
• При выраженном целлюлите ЗГП возможно сужение просвета дыхательных путей
• При отсутствии лечения возможно формирование заглоточного абсцесса
4. Лечение:
• Пероральные антибиотики, при неэффективности переход на внутривенное введение
• Вскрытие и дренирование при абсцедировании
е) Диагностическая памятка:
1. Следует учесть:
• У пациентов старше 40 лет следует думать о метастазах:
о Особенно при отсутствии клиники воспаления и инфекции
2. Советы по интерпретации изображений:
• Следует тщательно оценивать состояние заглоточного пространства (ЗГП) на предмет признаков воспаления:
о Возможно быстрое формирование абсцесса, развитие сепсиса и обструкции дыхательных путей
ж) Список использованной литературы:
1. Shefelbine SE et al: Pediatric retropharyngeal lymphadenitis: differentiation from retropharyngeal abscess and treatment implications. Otolaryngol Head Neck Surg. 136(2):182-8, 2007
2. Davis WL et al: Retropharyngeal space: evaluation of normal anatomy and diseases with CT and MR imaging. Radiology. 174 (1):59-64, 1990
2. Определения:
• Заглоточное пространство: расположено по средней линии позади задней стенки глотки и пищевода, от основания черепа до уровня третьего грудного позвонка и средостения
• Скопление жидкого гноя в ЗГП = заглоточный абсцесс
1. Общая характеристика:
• Лучший диагностический критерий:
о Скопление жидкости в ЗГП, вызывающее сдавливание окружающих тканей, в сочетании с клиникой общей интоксикации
• Локализация:
о Расширение ЗГП, кзади от глотки и кпереди от предпозвоночных мышц; может распространяться от основания черепа до средостения
• Морфология:
о Аксиальная плоскость: Овальная форма, выпуклый передний край
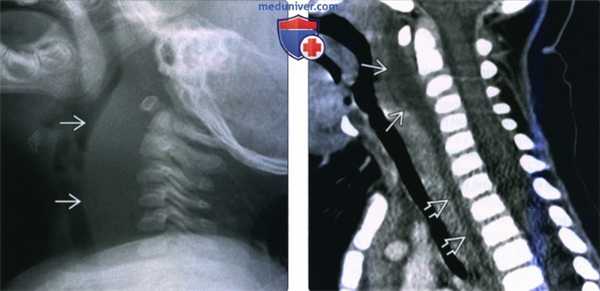
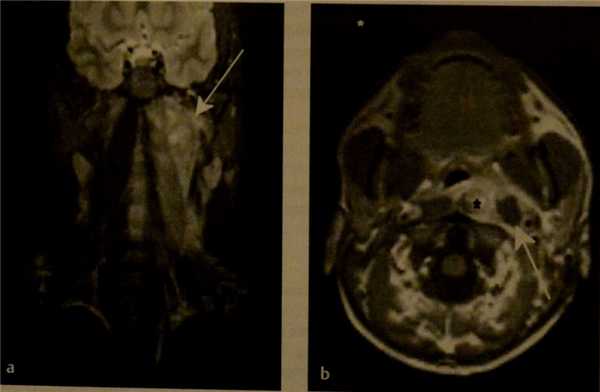
(Слева) Рентгенограмма в боковой проекции, 12-месячный ребенок с сепсисом. Отмечается значительное утолщение предпозвоночных мягких тканей.
(Справа) КТ с КУ, сагиттальная реконструкция, этот же пациент. Четко выявлена причина утолщения предпозвоночных тканей - крупный заглоточный абсцесс с выпуклой передней поверхностью. Жидкостное содержимое распространяется в заднее средостение.
2. Рентгенография при заглоточном абсцессе:
• Рентгенография:
о Рентгенограмма в боковой проекции:
- У детей: необходимо выполнять на вдохе и с разогнутой шеей:
У маленьких детей сгибание шеи может привести к ложному расширению предпозвоночных тканей
Рентгеноскопия в боковой проекции: позволяет отличить истинное расширение от ложного
- Информативность исследования невелика, поскольку оно не позволяет оценить распространенность процесса и четко дифференцировать целлюлит/флегмону от абсцесса
о Расширение предпозвоночных тканей
о В редких случаях в ЗГП обнаруживается воздух, что, при отсутствии сведений о травме глотки, говорит в пользу абсцесса
о Нормальная толщина предпозвоночных тканей
- С2: ≤ 7 мм в любом возрасте
- С6: ≤ 14 мм у детей младше 15 лет, < 22 мм у взрослых
3. КТ при заглоточном абсцессе:
• КТ с КУ:
о Расширение ЗГП за счет скопления содержимого низкой: плотности + накопление контраста в стенках абсцесса:
- На ранних стадиях накопление контрастного вещества может быть незначительным
- Толстые стенки, в которых накапливается контрастное вещество, характерны для зрелого абсцесса
- Предпозвоночные мышцы тоже могут быть отечными
- Газ обнаруживается редко
о Оценить наличие осложнений:
- Нарушение проходимости дыхательных путей
- Достаточно часто встречается сужение просвета внутренней сонной артерии
- Формирование псевдоаневризмы внутренней сонной артерии отмечается редко, говорит об инфицировании метициллин-резистентным S. aureus
- Тромбоз внутренней яремной вены
- Поражение средостения
4. МРТ при заглоточном абсцессе:
• У пациента с интоксикацией выполняется редко:
о Сужение просвета дыхательных путей, сложно контролировать состояние пациента
• Может быть полезным для того, чтобы отличить опасное пространство от скопления жидкости в ЗГП:
о Опасное пространство находится позади ЗГП, продолжается в средостение
5. УЗИ при заглоточном абсцессе:
• Невозможно полностью оценить распространение процесса в глубокие ткани и в краниокаудальном направлении
• Информативность очень сильно зависит от опыта диагноста и переносимости процедуры пациентом
• Полезно для оценки проходимости яремной вены
6. Рекомендации по визуализации:
• Лучший метод визуализации:
о КТ с контрастированием: выполняется быстро, позволяет обнаружить абсцесс и признаки осложнений
• Протокол исследования:
о Спиральная аксиальная КТ от основания черепа до карины
о Болюсное введение части контрастного вещества перед введением полной дозы позволяет улучшить контрастирование мягких тканей при быстром спиральном сканировании
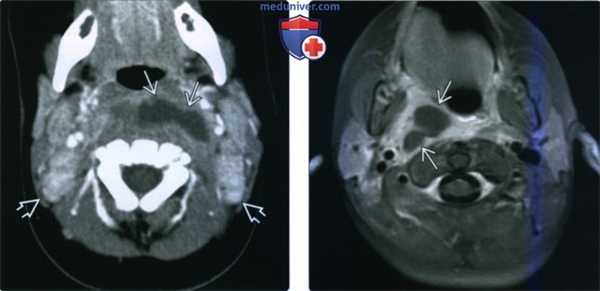
(Слева) КТ с КУ, аксиальная проекция. Ребенок пяти месяцев жизни. В заглоточном пространстве имеется скопление жидкости неправильной формы, распространяющееся в левую половину пространства. Вероятнее всего, гной прорвался из лимфоузла. Обратите внимание на наличие двусторонней шейной лимфаденопатии без признаков нагноения.
(Справа) МРТ Т1ВИ FS с КУ, аксиальная проекция. У ребенка имеется аллергия на йодсодержащий контраст. В правой половине заглоточного пространства четко визуализируется абсцесс. Окружающие ткани интенсивно накапливают контрастное вещество.
в) Дифференциальная диагностика заглоточного абсцесса:
1. Отек заглоточного пространства:
• Венозная или лимфатическая обструкция:
о При тромбозе или резекции внутренней яремной вены, осложнение лучевой терапии
• Воспаление окружающих тканей:
о Фарингит, тонзиллит, тендинит длинной мышцы шеи
• Скопление жидкости без четких стенок или кольца накопления контраста:
о Форма полумесяца на аксиальных срезах, выпуклый передний край
2. Нагноение заглоточных лимфоузлов:
• Латеральный заглоточный лимфоузел с центральным участком пониженной плотности, признаки целлюлита окружающих тканей при КТ с контрастированием
• Скопление гноя в воспаленном лимфатическом узле (нагноение) = внутриузелковый абсцесс
• При отсутствии лечения может развиться в заглоточный абсцесс
3. Плоскоклеточный рак гортаноглотки:
• Пожилой пациент без интоксикации ±лимфаденопатия
• Солидное мягкотканное образование, прорастающее в глубокие ткани и накапливающее контрастное вещество
4. Лимфатическая мальформация:
• Одно- или многокамерное кистозное образование шеи, не накапливающее контраст, в том числе в стенках (за исключением случаев инфицирования)
5. Нейрофиброма:
• Может иметь низкую плотность при КТ
• Множественные и плексиформные нейрофибромы при нейрофиброматозе I типа
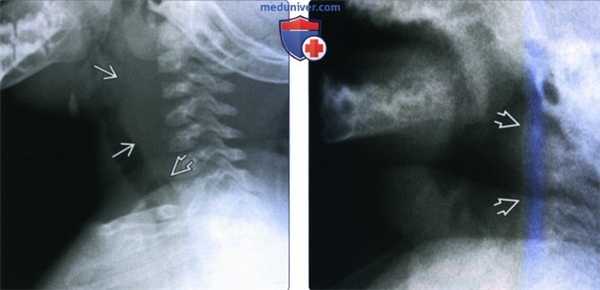
(Слева) Рентгенограмма в боковой проекции, ребенок трех лет, шея находится в нейтральном положении. Определяется выбухание предпозвоночных мягких тканей. Как можно понять по куполу легкого, снимок сделан на выдохе.
(Справа) Этот же ребенок, рентгеноскопия в боковой проекции. Снимок сделан во время глубокого вдоха. Видно, что толщина предпозвоночных тканей в норме.
г) Патология. Общая характеристика:
• Этиология:
о Распространение инфекционного процесса из области головы и шеи (фарингит, тонзиллит) в заглоточные лимфоузлы:
- Реактивное воспаление лимфоузла → внутриузелковый абсцесс
- Прорыв гноя из лимфоузла → заглоточный абсцесс
- Наиболее распространенные микроорганизмы: S. aureus, Haemophilus, Streptococcus
о При дисците или воспалении в предпозвоночном пространстве инфекция распространяться кпереди:
- Более частая причина заглоточного абсцесса у взрослых
- Пиогенная природа, либо туберкулез
о Проникающее инородное тело глотки:
- Обычно травма происходит в случаях, когда ребенок бежит с инородным телом во рту:
Соска, зубная щетка, игрушка
о Распространение абсцесса средостения в краниальном направлении:
- Абсцесс, локализующийся в опасном пространстве, может привести к медиастиниту и разрыву пищевода
1. Проявления:
• Типичные признаки/симптомы:
о Интоксикация: Лихорадка, ознобы, лейкоцитоз, повышение СОЭ
о Дисфагия, боль в горле, затруднения при глотании жидкости, дегидратация
• Другие признаки/симптомы:
о Отек или выбухание задней стенки глотки
о Реактивный шейный лимфаденит
• Клиническая картина:
о Ослабленный ребенок с сильными болями в горле и ограничением подвижности шеи, особенно разгибания
о В редких случаях пациент обращается с симптомами дыхательной недостаточности (стридор)
3. Течение и прогноз:
• При ранней диагностике и агрессивном лечении прогноз благоприятный
• Осложнения возникают при дальнейшем распространении инфекции:
о Сужение просвета глотки → нарушение проходимости дыхательных путей и стридор
о Распространение инфекции через опасное пространство в средостение → медиастинит:
- Смертность составляет 50% (значительно ниже у младенцев)
о Поражение сонного пространства:
- Тромбоз или тромбофлебит внутренней яремной вены
- Часто обнаруживается сужение просвета внутренней сонной артерии, к неврологическим последствиям приводит редко
- В редких случаях-псевдоавнеризма и/или разрыв внутренней сонной артерии, обычно в случаях, когда возбудителем выступает метициллин-резистентный золотистый стафилококк
о Абсцесс околопозвоночного пространства → эпидуральный абсцесс
о Аспирационная пневмония
о В редких случаях развивается синдром Гризеля:
- Воспалительный нетравматический подвывих атлантоосевого сустава
- Растяжение и ослабление атлантоосевых связок на фоне инфекционного процесса в области головы и шеи
4. Лечение:
• Срочная консультация оториноларинголога
• Внутривенная антибактериальная терапия, контроль за проходимостью дыхательных путей, восполнение потери жидкости
• Вскрытие абсцесса при его крупных размерах или наличии осложнений
1. Следует учесть:
• Рентгенограмма в боковой проекции: скрининговый инструмент первой линии
• Оптимальный метод исследования - КТ с контрастированием:
о Дифференцировать ЗГП от околопозвоночного
о Дифференцировать абсцесс от отека
о Оценить распространение процесса в краниокаудальном направлении
о Оценить наличие осложнений со стороны сосудов и дыхательных путей
о Для наилучшего накопления контраста в стенках абсцесса рассмотреть возможность болюсного введения части контрастного вещества перед введением полной дозы
2. Советы по интерпретации изображений:
• Трудно дифференцировать от отека ЗГП
• Признаками абсцесса являются выпуклость переднего контура ЗГП или скопление жидкости овальной формы
• Еще одним признаком абсцесса является периферическое кольцо накопления контраста, но оно может отсутствовать на ранней стадии формирования абсцесса, а также при быстром выполнении исследования
• Важно полностью оценить протяженность абсцесса и исключить наличие осложнений
• Консультация оториноларинголога обязательна
Как выявить перитонзиллярный абсцесс на КТ и МРТ
Признаки тонзиллярного абсцесса и флегмонозной ангины на снимках МРТ и КТ
Методы выбора
Проводят ли КТ миндалин при абсцессе в них
- Асимметричное, неоднородное (пери)тонзиллярное образование
- Введение контраста не всегда вызывает образование типичного кольца усиления
- Часто сливается с окружающими мягкими тканями
- Нередко сочетается с шейным лимфаденитом.
Что покажут снимки МРТ глотки при тонзиллярном абсцессе
- Увеличение интенсивности сигнала на Т2-взвешенном изображении, увеличение интенсивности сигнала на Т1-взвешенном изображении после введения гадолиния.
Отличительные признаки
- Объемное образование с усилением стенки и небольшими уровнями газ- жидкость.
Что хотел бы знать лечащий врач
Какие заболевания имеют симптомы, схожие с абсцессом миндалин
Гиперплазия лимфоидной ткани
- Симметричное гомогенное увеличение обеих миндалин
- Усиление перегородок внутри миндалины
Ретенционная киста нёбной миндалины
- Отсутствие усиления после введения контрастного вещества
- Ограниченное скопление жидкости в миндалине
- Отсутствие перифокального отека
Одонтогенный абсцесс
- Поражение стенки верхнечелюстной пазухи
Поражение миндалин при неходжкинской лимфоме
- Одностороннее подслизистое опухолевое образование
- Отсутствие усиления перегородок
- Выраженная лимфаденопатия без признаков некроза
Опухоли подслизистых слюнных желез
- Доброкачественная: четко очерчена, иногда имеет ножку
-Злокачественная: необходима дифференциальная диагностика со злокачественными эпителиальными опухолями; лимфаденопатия встречается редко.
Лечение паратонзиллярного абсцесса
- Вскрытие абсцесса и дренирование или пункция и аспирация
- Парентеральная антибактериальная терапия (например, пенициллин)
- Тонзиллэктомия, как правило, проводится после стихания воспалительного процесса (обычно спустя примерно 6 нед.)
- «Ургентная» тонзиллэктомия более опасна, так как может потребоваться повторная операция.
Врачи каких специальностей диагностируют и лечат паратонзиллярный абсцесс
- ЛОР (постановка диагноза, вскрытие паратонзиллярного абсцесса, его дренирование, назначение антибактериальной терапии)
Прогноз
- После вскрытия или пункции с аспирацией в сочетании с парентеральной антибактериальной терапией прогноз благоприятный
- Для последующего дренирования может потребоваться повторное вмешательство
Возможные осложнения и последствия
- Несвоевременное лечение может привести к спонтанному дренированию в глотку или окружающие ткани.
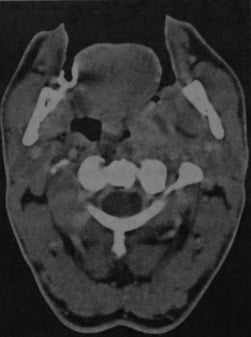
КТ с контрастированием: левосторонний паратонзиллярный абсцесс. Образование имеет гипоинтенсивный центр, окруженный усиленной стенкой. Отек левой нёбной миндалины и слизистой глотки на стороне поражения вызывает асимметричное сужение глотки. Рот остается открытым в связи с болевым синдромом.
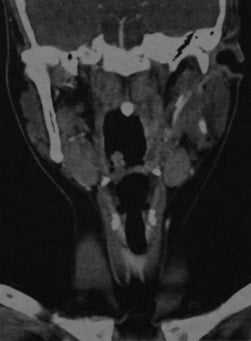
КТ с контрастированием (реконструкция во фронтальной плоскости): левосторонний паратонзиллярный абсцесс. Выявляется перифокальный отек и повышенная плотность слизистой, а также асимметричное сужение ротоглотки, распространяющееся в дистальном направлении слева от мягкого нёба. В абсцессе наблюдается типичное периферическое усиление с гипоинтенсивной полостью в центре.
Читайте также:
- Дорожно-транспортный травматизм. Распространенность дорожно-транспортного травматизма
- Лекарства расслабляющие матку. Физиология и патофизиология кожи
- Однопросветная трубка для бронхоспирометрии. Преимущества и недостатки однопросветной трубки
- Предоперационная подготовка при ранениях: катетеризация мочевого пузыря
- Классификация переломов лучевой и локтевой костей
