КТ при назо-орбито-этмоидальном переломе
Добавил пользователь Дмитрий К. Обновлено: 29.01.2026
Сутью НОЭ-перелома является смещение сломанных костей и
хрящей носа назад, в межглазничное пространство, возникающее
обычно в результате криминальной травмы или ДТП.
Данные переломы являются наиболее сложными в
диагностическом и лечебном отношении повреждениями лица,
нередко пропускаются, а если и диагностируются, то неадекватно
оперируются по причине недооценки сложности анатомических
взаимоотношений в этой области.
Пять линий перелома проходят через лобный отросток верхней челюсти в месте
соединения с внутренним угловым отростком лобной кости, медиальную стенку
глазницы, подглазничный край, наружную стенку носа и носоверхнечелюстной шов
грушевидного отверстия.
Центральный фрагмент НОЭ-перелома лобный отросток верхней челюсти, формирующий нижние две трети медиально
го края глазницы, к которому прикрепляется медиальная связка век.
4. Классификация
I тип — изолированный крупнооскольчатый
перелом с формированием одного
отломка, собственно и являющегося
центральным фрагментом
II тип — мелкооскольчатый перелом
центрального фрагмента, при котором
линии перелома располагаются вокруг
места прикрепления медиальной связки
век, оставляя его интактным
III тип — мелкооскольчатый перелом
центрального фрагмента с разрушением
места прикрепления медиальной связки
век
5. Клиническая картина 1 тип
Смещающийся вниз центральный
фрагмент увлекает за собой медиальную
спайку, что приводит к удлинению глазной
щели и опущению ее медиального угла.
Вполне возможны депрессия внутренней
половины подглазничного края и
деформация грушевидного отверстия, но,
как правило, они маскируются отеком и
гематомой покровных мягких тканей. Из-за
повреждения наружной стенки носа на
травмированной стороне возникает
асимметрия лица и обструкция
слезоотводящих путей. В то же время,
высота переносицы и межкантальное
расстояние обычно не меняются.
6. 2 и 3 тип
- симптомы, обусловленные
латеральным смещением
центрального фрагмента из-за тяги
круговой мышцы глаза (уплощение
и расширение переносицы,
укорочение глазной щели и
закругление ее медиального угла,
увеличение интеркантального
расстояния — травматический
телекантус)
- симптомы, обусловленные
смещением сломанных костей
носа (седловидная деформация
носа, эпикантус из-за смещения
кожи носа на область медиальной
спайки век, , эпистаксис, аносмия,
обструкция носовых ходов)
Переломы могут быть
односторонними (геми-НОЭперелом) и двусторонними
Лишь в 10 % случаев НОЭпереломы носят изолированный
характер, в основном же являются
частью распространенного
перелома с вовлечением других
костей лица или основания
черепа . Смещающиеся назад
фрагменты решетчатой и
носовых костей, а также сошника
могут проникнуть в полость
черепа. Как следствие, в 50 %
случаев этой разновидности
перелома сопутствует ЧМТ, в 40 %
— ликворея, в 30 % — угрожающие
зрению повреждения глазного
яблока и зрительного нерва.
8. Диагностика
Диагностика НОЭ-переломов, казалось бы, не должна составлять
труда благодаря патогномоничным симптомам — уплощению
переносицы и телекантусу. Проблема в том, что в ранние сроки
после травмы очевидные проявления фрактуры маскируются отеком,
экхимозом и эмфиземой мягких тканей средней зоны лица.
Кости НОЭ-комплекса выдерживают воздействие, не превышающее
30 г/см 2, поэтому любой перелом носа может оказаться частью
более протяженной травмы.
Поэтому каждое повреждение средней зоны лица должно
рассматриваться как потенциальный НОЭ-перелом.
9. КТ - диагностика
На аксиальных КТ-граммах признаками НОЭперелома являются: расхождение краев
назомаксиллярного шва, несимметричное
расположение носослезных каналов, затемнение и
разрушение решетчатых ячеек, депрессия и
смещение костей носа, перелом медиальной
стенки орбиты со смещением отломков, эмфизема
глазницы.
10. КТ-картина НОЭ-перелома:
КТ-картина
НОЭперелома:
а, б — телескопическое
смещение сломанных
костей носа назад, в
межорбитальное
пространство (стрелки).
в — прохождение линии
перелома через оба
носослезных канала
(длинные стрелки). г —
односторонний (геми-)
НОЭ-перелом
д — одностороннее расхождение назомаксиллярного шва на
аксиальной томограмме (длинная стрелка). Короткой стрелкой
отмечена зона диастаза скуловерхнечелюстного шва,
свидетельствующая о наличии у пострадавшего комбинации геми-НОЭи скулоорбитального переломов. е — аналогичное сочетание двух
переломов. Деструкция носослезного канала (длинная стрелка),
перелом скуловой дуги (короткая стрелка).
12. ж — сочетание двусторонней (длинные стрелки) НОЭфрактуры и вдавленного перелома передней стенки верхнечелюстной пазухи
13. Лечение
Учитывая распространенный характер
подавляющего большинства НОЭ-переломов, их
лечение требует мультидисциплинарного подхода с
участием нейрохирурга, челюстно-лицевого и
пластического хирургов, а также ЛОР-специалиста и
офтальмолога.
Цель лечения — воссоздание исходного внешнего
вида глазной щели и носа, подразумевающее
восстановление интеркантального расстояния,
высоты и контура переносицы, симметричное
положение медиальных спаек век.
14. Лечение
Лечение начинается со стабилизации витальных функций и оценки
неврологического статуса. К хирургическому лечению собственно
НОЭ-перелома приступают лишь после исключения проникающего
ранения черепа и глазного яблока. При наличии ОЧМТ или открытой
травмы глаза сначала осуществляются нейрохирургические и
офтальмохирургические вмешательства, и лишь затем редукция
НОЭ-перелома.
Ликворея не является препятствием для ранней репозиции фрактуры
при условии стабильного неврологического статуса пострадавшего,
тем более что вмешательство может способствовать спонтанному
прекращению истечения ликвора
15. Основные этапы операции Операционный доступ
Для адекватного
обнажения НОЭобласти используются
пять разрезов — верхний
гингивобуккальный, субц
илиарный, коронарный,
ограниченный
срединный
вертикальный, а также
доступ по типу «крыльев
чайки»
16. Верхний гингивобуккальный доступ
Субцилиарный разрез
обнажает подглазничный
край и дно орбиты.
Верхний гингивобуккальный
доступ позволяет
стабилизировать
назомаксиллярный шов и
грушевидное отверстие.
Коронарный разрез
незаменим при переломах,
распространяющихся на
лобную пазуху, верхнюю и
латеральную стенки
глазницы.
Верхний
гингивобуккальный
доступ
17. Доступ по типу "крыльев чайки"
18. Выбор того или иного разреза (или их комбинации) определяется характером перелома.
Выбор того или иного разреза (или их
комбинации) определяется характером
перелома.
Для обнажения одностороннего НОЭ-перелома I типа с нижним
смещением отломка достаточно субцилиарного и
гингивобуккального доступа. В остальных случаях (верхняя
дислокация центрального отломка; двусторонние переломы I
типа; мелкооскольчатые фрактуры) требуется сочетание верхних
(коронарного при протяженных, срединного вертикального и
«крыльев чайки» при изолированных переломах) и нижних
(субцилиарного и гингивобуккального) доступов.
19. Идентификация медиальной связки век и центрального отломка
Иногда представляет собой очень сложную задачу, попытка решить
которую чревата окончательным отделением связки от
центрального фрагмента. Во избежание этой ятрогении
целесообразно начинать отсепаровку от костей носа. Другим
приемом, способствующим обнаружению этого комплекса,
является тракционный ресничный тест, предназначенный для оценки
сохранности сращения медиальной связки век и кости путем
тракции (потягивания) за ресницы верхнего века.
20. Восстановление медиального края глазницы путем открытой репозиции и жесткой фиксации центрального фрагмента
21. Завершенный двусторонний НОЭ-перелом I типа
Завершенный
двусторонний НОЭперелом I типа
смещенный кзади и
книзу центральный
фрагмент
фиксируется 1,5 и 2мм титановыми
микропластинами по
надглазничному краю
и грушевидному
отверстию
22. Незавершенный перелом 1 типа
Пластина накладывается
лишь на зону диастаза
отломков — подглазничный
край, край грушевидного
отверстия или лобноверхнечелюстной шов.
Не
рекомендуется размещать
титановые конструкции в
непосредственной близости
от медиальной связки век, т. к.
они будут деформировать
контур переносицы
23. Перелом 2 типа
При переломе II типа хирургическая
техника предполагает отсепаровку
отломка с прикрепленной к нему
медиальной связкой от надкостницы и
последующую проволочную фиксацию
через отверстия, просверленные кзади
кверху от ямки слезного мешка. Затем
все окружающие связку отломки
собираются в единое целое, и
воссозданный таким образом
центральный фрагмент фиксируется к
окружающим костям титановыми
микропластинами
24. Перелом 3 типа
При редко встречающихся фрактурах III типа с авульсией связки
возможны два решения. Если отломки настолько малы, что
сформировать дрелью два отверстия под шурупы в 4 мм друг от
друга невозможно, , то требуется костная аутотрансплантация. К
счастью, эти случаи носят казуистический характер. Чаще
оторванную связку век удается рефиксировать к какому-нибудь
крупному отломку медиального края глазницы, а затем выполнить
трансназальную кантопексию для каждой связки отдельно.
25. Трансназальная кантопексия
Важный этап операции, без которого невозможно восстановление
переносицы и медиального края орбиты. Выполнение
кантопластики является компетенцией ЛОР- или пластических
хирургов.
Техника кантопексии зависит от разновидности перелома.
Трансназальная проволочная иммобилизация показана при
двустороннем отрыве медиальной связки век, при одностороннем
телекантусе целесообразна ипсилатеральная кантопексия.
26. а — основные этапы операции. б — фиксация медиальной связки к центральному отломку. в — ипсилатеральная кантопексия при
В ходе рефиксации связка должна
подтягиваться не только медиально, но и
кзади, за передний слезный гребень для
предотвращения послеоперационного
отстояния края века от поверхности
глазного яблока. Необходимость этого
приема объясняется особенностями
анатомии медиальной связки век,
имеющей толстую переднюю ножку,
фиксирующуюся к лобному отростку
верхней челюсти на уровне лобноверхнечелюстного шва, и тонкую заднюю,
прикрепляющуюся к заднему слезному
гребню. Упустив из виду это обстоятельство
и сместив костные отверстия для
проведения проволоки слишком кпереди,
хирург не добьется требуемого
интеркантального расстояния (31–33 мм)
28. Заключительные этапы
Реконструкция медиальной и нижней стенок
глазницы
Репозиция/восстановление перегородки и
спинки носа
Адаптация (реаппозиция) мягких тканей
29. Поздняя реконструкция НОЭ-области
Поздняя реконструкция НОЭобласти
1. Мобилизация мягких тканей путем обширной отсепаровки от надкостницы. Помимо
перечисленных выше доступов могут потребоваться и другие («Y-V»-, «Z»-образные) разрезы,
выбор которых определяется типом рубцовой деформации НОЭ-области.
2. Реконструкция костных структур. Остеотомия, как правило, дополняется элементами
аутопластики и контурной остеопластики.
3. Восстановление формы глазной щели и положения спаек век, требующее
гиперкоррекции в ходе репозиции центральных фрагментов в комбинации с
трансназальной кантопексией.
4. Реаппозиция мягких тканей, предполагающая иссечение подкожных рубцов для
истончения кожи, ее фиксацию, наложение мягких компрессионных повязок.
Кроме того, может понадобиться реконструкция носа с помощью пересадки кости свода
черепа, удаление помещенных на переносицу титановых микропластин.
30. Поздняя реконструкция
Как правило, поздняя реконструкция требует не менее двух операций. Почти в
половине случаев вмешательства приходится выполнять в зоне предыдущей
операции для устранения погрешностей ее выполнения, из-за
непредсказуемого поведения пересаженных костных трансплантатов и
грубого рубцевания мягких тканей. И если костные деформации
корригируются достаточно успешно, то рубцевание, утолщение и утрата
эластичности покрывающих НОЭ-область мягких тканей остается
нерешенной проблемой. Поэтому поздняя реконструкция, хотя и
обеспечивает существенное улучшение внешнего вида пациента, все же не в
состоянии восстановить исходный профиль НОЭ-области и по своей
эффективности существенно уступает результатам раннего хирургического
лечения.
31. Патология придаточных пазух
У двух третей пациентов с НОЭ-переломами возникают те или иные
проблемы с параназальными синусами, в первую очередь — с
этмоидальным. Так как сломанные решетчатые ячейки
демонстрируют отчетливую тенденцию к спонтанной ревентиляции и
дренированию, то такую травму, как правило, оставляют без
хирургического лечения
Исключением является перелом переднего отдела решетчатого
лабиринта, при котором в 25 % случаев возникает обструкция лобноносового соустья (приводящая к фронтиту), и у каждого третьего
выявляются изменения со стороны верхнечелюстной пазухи — от
выраженного отека слизистой до травматического мукоцеле.
32. Патология придаточных пазух
При такой локализации НОЭ-перелома
целесообразно дополнить его первичную
хирургическую обработку эндоназальной
микроинвазивной операцией, восстанавливающей
аэрацию придаточных пазух носа. В последующем
крайне важную роль играет диспансерное
динамическое наблюдение ЛОР-врача с КТконтролем на протяжении минимум трех месяцев
после травмы
КТ при назо-орбито-этмоидальном переломе
Перелом скуло-верхнечелюстного комплекса - лучевая диагностика
а) Терминология:
• Определение перелома скуло-верхнечелюстного комплекса: сложный перелом, линии перелома пересекают скуловую дугу, латеральную стенку глазницы, переднюю и латеральную стенки верхнечелюстной пазухи и нижнюю стенку глазницы
о Прежние названия: трехскуловой перелом или перелом по типу треножника; но термин «перелом скуло-верхнечелюстного комплекса» точнее, так как описывает также и перелом наружной стенки глазницы вдоль скуло-клиновидного шва
б) Визуализация:
• Линия перелома идет по швам скуловой кости или возле них
• Диагностическая методика выбора: КТ в костном режиме тонкими срезами в аксиальной плоскости:
о Возможно последующее реформатирование в корональной проекции
о 3D реформатированные изображения очень информативны при оценке степени и направления смещения отломков при планировании оперативного вмешательства
(Слева) При КТ в костном режиме в аксиальной проекции определяется типичный перелом скуло-верхнечелюстного комплекса: оскольчатый перелом левой скуловой дуги и перелом наружной стенки верхнечелюстной пазухи, вызвавший деформацию последней. Перелом передней стенки трудноразличим.
(Справа) При КТ в аксиальной проекции у этого же пациента определяется перелом и смещение латеральной стенки глазницы. Костные фрагменты пролабируют в жировую клетчатку глазницы возле наружной прямой мышцы за пределами мышечного конуса. (Слева) При КТ в аксиальной проекции визуализируется перелом правого скуло-верхнечелюстного комплекса. Наблюдается отек мягких тканей премаксиллярной области. Кроме перелома правой скуловой дуги визуализируются переломы передней и наружной стенок правой верхнечелюаной пазухи.
(Справа) На 3D реформатированном изображении определяются классические признаки перелома скуло-верхнечелюстного комплекса. Визуализируются переломы стенок левой верхнечелюстной пазухи, левой скуловой дуги и наружной стенки глазницы. У пациента также имеется травма спинки носа.
в) Дифференциальная диагностика:
• Сложный перелом средней зоны лица
• Трансфациальные переломы (по Ле Фор)
• Перелом скуловой дуги
г) Патология:
• Наиболее часто встречающийся механизм травмы: прямой удар в щеку (скуловой бугор)
• После введения в лечебную практику мини- и микропластин различные системы классификаций при планировании лечения используются нечасто
д) Клинические особенности:
• Подростки или молодые люди, чаще всего мужчины
• Жалобы и симптомы:
о Исчезновение щечного выступа и увеличение ширины лица
о Нарушение чувствительности или анестезия щеки/верхней губы:
- Повреждение подглазничного нерва
о Тризм:
- Смещенная книзу скуловая дуга сдавливает височную мышцу или упирается в венечный отросток нижней челюсти
• После хирургической репозиции косметический прогноз благоприятный
а) Терминология:
1. Аббревиатура:
• Носо-глазнично-решетчатый (ИГР) перелом
2. Определения:
• Верхний центральный перелом срединных отделов лицевого скелета с повреждением области соединения медиальной и верхней верхнечелюстной опоры и их задних отделов вдоль медиальной стенки и дна глазниц:
о Отличительный признак (от простого перелома носа): повреждение области внутреннего угла глаза, решетчатой кости, медиальных стенок глазницы
о Редкий вариант
б) Визуализация:
1. Общая характеристика:
• Лучший диагностический критерий:
о Перелом костей носа в сочетании с переломами медиальной стенки глазницы и лобного отростка верхней челюсти/края глазницы
2. Рекомендации по визуализации:
• Лучший метод визуализации:
о Тонкосрезовая КТ в костном окне или КПКТ
• Выбор протокола:
о Аксиальные срезы 0,6-1,25 мм; корональные и трехмерные реформации для оценки области прикрепления связки внутреннего угла глаза
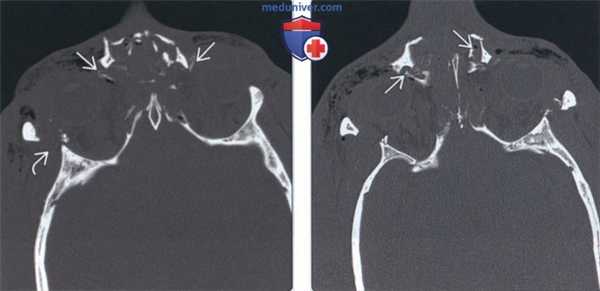
(Слева) На аксиальной КТ в костном окне определяется многооскольчатый перелом носо-глазнично-решетчатого (НГР) комплекса. Множественные мелкие фрагменты визуализируются в области внутренних углов глаз, присутствует телекантус. Определяется отек мягких тканей, эмфизема и перелом латеральной стенки глазницы.
(Справа) На более каудальной аксиальной КТ в коаном окне у этого же пациента определяется повреждение обоих носослезных протоков. В этом случае ожидаемым осложнением становится слезотечение.
3. КТ при переломе назоэтмоидального комплекса:
• КТ в костном окне:
о Перелом костей носа в сочетании с переломами медиальной стенки глазницы и лобного отростка верхней челюсти
о Возможно повреждение лобного кармана при смещении отломка передней стенки лобной пазухи медиальнее надглазничной вырезки с вовлечением дна лобной пазухи
в) Дифференциальная диагностика перелома назоэтмоидального комплекса:
1. Перелом средних отделов лицевого скелета:
• Тяжелая травма, не укладывающаяся в другую классификацию
• Многооскольчатый перелом нижних центральных отделов лицевого скелета
2. Перелом костей носа:
• Удар по спинке носа
• Медиальная стенка глазницы и лобный отросток нижней челюсти интактны
3. Перелом-прорыв медиальной стенки глазницы:
• Сила приложена к глазному яблоку, край глазницы сохранен
• Энофтальм без телекантуса
г) Патология:
1. Общая характеристика:
• Этиология:
о НГР комплекс: отдел лицевого скелета, включающий в себя кости носа, медиальные стенки глазниц, лобные отростки верхней челюсти
о Высокоэнергетическая травма с повреждением решетчатой кости и глазниц через носовые кости:
- Тонкие кости носа, стенки решетчатой пазухи, медиальные стенки глазницы образуют «сминаемую зону», рассеивающую травмирующую силу
- Важнейшие структуры (головной мозг и зрительные нервы) находятся в более прочных костных структурах и относительно защищены
• Сопутствующие повреждения:
о Повреждения лобного кармана с нарушением оттока от лобной пазухи
о Сопутствующие переломы решетчатой пластинки/перед-них отделов основания черепа, приводящие к ликворее, менингоэнцефалоцеле, внутричерепной инфекции, повреждению обонятельной луковицы
о Тяжелые повреждения глаза, включая гифему, кровоизлияние в стекловидное тело, вывих хрусталика, разрыв глазного яблока
о Повреждения носослезного протока с развитием дакриоцистита и формированием дакриоцистоцеле
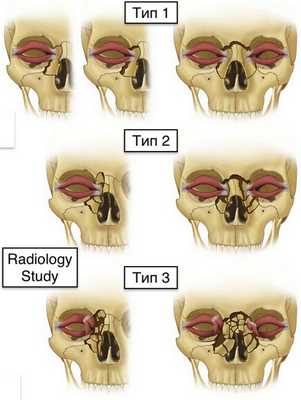
2. Стадирование, классификация перелома назоэтмоидального комплекса:
• Классификация Мэнсона (три основных подтипа в зависимости от повреждения внутреннего угла глаза):
о Тип I: перелом одного сегмента медиального края глазницы без раздробления
о Тип II: оскольчатый перелом медиального края глазницы без нарушения прикрепления сухожилия
о Тип III: оскольчатый перелом в области прикрепления сухожилия или его отрыв:
- Диагноз устанавливается клинически, не рентгенологически
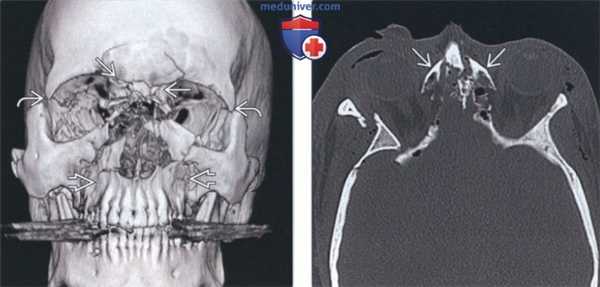
(Слева) На трехмерной КТ-реконструкции определяется перелом НГР комплекса в области спинки носа. Переломы латеральной стенки глазницы и переломы верхней челюсти могут обнаруживаться у пациентов с переломами Ле Фор III и Ле Фор II соответавенно. При тяжелой травме лица наличие признаков более чем одного варианта - редкая находка.
(Справа) На аксиальной КТ в костном окне визуализируются доминирующие фрагменты медиальной стенки глазницы, прикрепленные к сухожилию внутреннего угла глаза. Такой перелом НГР (тип I по Мэнсону) характеризуется наилучшим постоперационным прогнозом.
д) Клинические особенности:
1. Проявления:
• Типичные признаки/симптомы:
о Отсутствие нормального пирамидального носового выступа в профиль
о Увеличение расстояния между внутренними углами глаз (телека нтус)
2. Лечение:
• Костные фрагменты при переломах НГР сложнее всего точно сопоставить
• Неполное сопоставление приводит к телекантусу
е) Диагностическая памятка. Заключение:
• В описании необходимо указывать:
о Степень раздробления медиальной вертикальной верхнечелюстной опоры в области прикрепления связки внутреннего угла глаза
о Расстояние между слезными ямками в корональной плоскости
о Вовлечение путей оттока от лобных пазух и поражение глазниц
о Ушиб лобных долей
• Также указывайте степень раздробления носовых костей, стенок верхнечелюстных пазух и глазниц для планирования хирургического лечения
ж) Список использованной литературы:
1. Baril SE et al: Naso-orbito-ethmoidal (NOE) fractures: a review. Int Ophthalmol Clin. 53(4):149-5S, 2013
2. Winegar BA et al: Spectrum of critical imaging findings in complex facial skeletal trauma. Radiographics. 33(1):3-19, 2013
3. Kim JJ et al: Maxillofacial (midface) fractures. Neuroimaging Clin N Am. 20(4):581 -96, 2010
4. Papadopoulos H et al: Management of naso-orbital-ethmoidal fractures. Oral Maxillofac SurgClin North Am. 21 (2):221-5, vi, 2009
5. Fraioli RE et al: Facial fractures: beyond Le Fort. Otolaryngol Clin North Am. 41(1):51-76, vi, 2008
6. Hopper RA et al: Diagnosis of midface fractures with CT: what the surgeon needs to know. Radiographics. 26(3):783-93, 2006
7. Remmler D et al: Role of three-dimensional computed tomography in the assessment of nasoorbitoethmoidal fractures. Ann Plast Surg. 44(5):553-62; discussion 562-3, 2000
а) Определения:
• Сложный центральный перелом верхней части средней зоны лица:
о Включает в себя перелом места соединения медиального и верхнего верхнечелюстных контрфорсов и их задних отрогов вдоль медиальной и нижней стенок глазницы
о Отличаются от простых переломов носа наличием повреждения медиальной связки век, переломом решетчатой кости и медиальных стенок глазниц
1. Общая характеристика:
• Лучший диагностический критерий:
о Перелом носовых костей в сочетании с переломами медиальной стенки глазницы и лобного отростка верхней челюсти
• Локализация:
о Центр верхней части средней зоны лица; спинка носа и медиальные стенки глазниц
о Сопровождается повреждением стенок решетчатого лабиринта
2. Рекомендации по визуализации:
• Лучший метод визуализации:
о КТ в костном режиме тонкими срезами + мультипланарное реформатирование
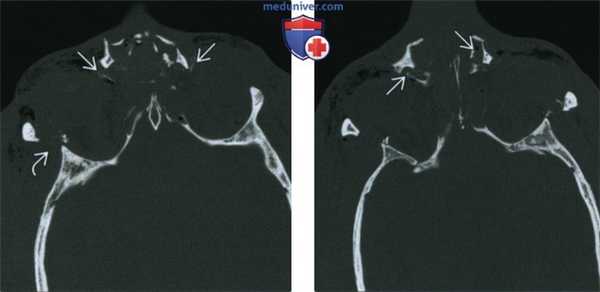
(Слева) При КТ в аксиальной проекции определяются многооскольчатые переломы назо-орбито-этмоидального комплекса. В области медиальных связок век видны множественные мелкие костные отломки, отмечается телекант. Также наблюдаются отек мягких тканей, эмфизема и перелом наружной стенки глазницы.
(Справа) При КТ в аксиальной проекции (срез проходит ниже предыдущего) у этого же пациента видно, что при переломе повреждены оба носослезных канала. У таких пациентов травма осложняется слезотечением.
3. КТ при назо-орбито-этмоидальном переломе:
• КТ в костном окне:
о Переломы носовых костей в сочетании с переломами медиальной стенки глазницы и лобного отростка верхней челюсти
о При переломе нижней и передней стенок лобной пазухи медиальнее надглазничной вырезки со смещением отломков вероятно повреждение и лобного кармана
в) Дифференциальная диагностика назо-орбито-этмоидального перелома:
1. Сложный перелом средней зоны лица:
• Тяжелый перелом, не подпадающий под критерии других классифицированных переломов
2. Перелом носовой кости:
• Отсутствуют повреждения медиальной стенки глазницы и лобного отростка верхней челюсти
3. «Взрывной» перелом медиальной стенки глазницы:
• Края глазницы не повреждены
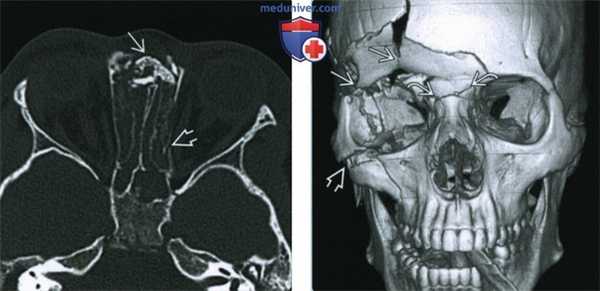
(Слева) При КТ в аксиальной проекции определяются оскольчатые переломы назо-орбито-этмоидального комплекса, вызвавшие западение спинки носа и перелом левой бумажной пластинки (lamina papyracea).
(Справа) При КТ (3D реконструкция) у пациента 20 лет определяются многооскольчатые переломы назо-орбито-этмоидального комплекса, глазницы и верхней челюсти.
1. Общая характеристика:
• Этиология:
о Назо-орбито-этмоидальный комплекс - структурная единица лицевого скелета, сформированная носовыми костями, медиальными стенками глазниц и лобными отростками верхних челюстей
о Высокоэнергетическая травма:
- Тонкие носовые кости, стенки решетчатых пазух и медиальные стенки глазниц представляют собой «зону деформации», рассеивающую энергию травматического воздействия
- Критически важные структуры (головной мозг и зрительный нерв) лежат дальше кзади, прикрыты более толстыми костями и относительно защищены
• Сопутствующие повреждения:
о Переломы, идущие через лобный карман, сопровождаются нарушением дренажа лобной пазухи
о Сопутствующие переломы решетчатой пластинки
о Тяжелые повреждения глаза
о Гематома глазницы
о Переломы соседних зон черепа
2. Стадии, классификация назо-орбито-этмоидального перелома:
• Система классификации Manson (три основных типа на основании степени повреждения точки фиксации медиальной связки век):
о Тип I: имеется крупный костный отломок, к которому фиксирована неповрежденная медиальная связка век
о Тип II: оскольчатый перелом костного контрфорса, спайка век фиксирована к мелкому костному отломку
о Тип III: отрыв медиальной связки век от места ее прикрепления к кости:
- Диагноз ставится клинически, а не по результатам лучевого исследования
1. Проявления:
• Типичные признаки/симптомы:
о При осмотре в профиль нос не выступает вперед о ↑ расстояния между внутренними углами глаз (телекант)
• Другие признаки/симптомы:
о Эпифора (5-31 % пациентов с назо-орбито-этмоидальными переломами)
о Нарушение положения глазного яблока
о Потеря зрения
2. Демография:
• Возраст:
о Чаще всего встречается среди подростков и молодых людей
3. Течение и прогноз:
• Высокоэнергетические назо-орбито-этмоидальные переломы могут приводить к выраженным косметическим и функциональным нарушениям:
о Западение лица и укорочение носа:
- Вследствие смещения носовых костей кзади
о Причиной телеканта является отрыв медиальных связок век:
- Отрыв сухожилия от места прикрепления или смещение отломка, к которому фиксируется медиальная связка век
о Слезотечение вследствие повреждения слезных точек, канальцев, слезного мешка или носослезного протока
е) Диагностическая памятка. Следует учесть:
• Описание томограмм должно включать в себя:
о Степень раздробленности медиального вертикального верхнечелюстного контрфорса в месте прикрепления медиального сухожилия век
о В корональной проекции необходимо оценить расстояние между двумя слезными ямками
о Определить наличие повреждений глазниц и путей дренажа лобной пазухи
• Также опишите степень раздробленности соседних стенок носовой полости, верхнечелюстной пазухи и глазницы с целью планирования хирургического вмешательства
ж) Список использованной литературы:
1. Pawar SS et al: Frontal sinus and naso-orbital-ethmoid fractures. JAMA Facial PlastSurg. 16(4):284-9, 2014
2. Wolff J et al: Late reconstruction of orbital and naso-orbital deformities. Oral Maxillofac Surg Clin North Am. 25(4):683-95, 2013
3. Chapman VM et al: Facial fractures in children: unique patterns of injury observed by computed tomography. J Comput Assist Tomogr. 33(1):70-2, 2009
4. Papadopoulos H et al: Management of naso-orbital-ethmoidal fractures. Oral Maxillofac Surg Clin North Am. 21 (2):221 -5, vi, 2009
Травма костей лицевого черепа
В данном обзоре описаны особенности и классификации следующих переломов:
- орбитальных
- костей лицевого черепа
- скуловерхнечелюстных
- костей средней зоны лица
- назо-орбито-этмоидальных
- нижней челюсти
- первое изображение - верхний
- второе изображение - медиальный
- третье изображение - нижний
Орбитальные переломы.
Выделяют два типа орбитальных переломов: (1) переломы с вовлечением стенок/краев глазниц и (2) так называемые прорывные переломы. Прорывные переломы могут распространяться на дно глазницы (нижний прорыв) или решетчатую кость (медиальный прорыв), при этом повреждения краев глазницы отсутствуют. При диагностической визуализации необходимо определить, имеются ли (1) другие переломы костных структур глазниц и лица, а также (2) ущемление нижней ± медиальной прямых мышц и жировой ткани.
Переломы костей лицевого черепа (по Le Fort).
Выделяют три типа переломов по Le Fort. Перелом Le Fort I характеризуется наличием горизонтальной линии перелома, проходящей через верхнюю челюсть в области грушевидной апертуры. Le Fort II представляет собой пирамидальный перелом, при котором линия перелома проходит через носолобный шов, нижеглазничные края, медиальные стенки и дно глазниц и скуловерхнечелюстные швы.
Le Fort III, или краниофациальное разобщение, представляет собой перелом, при котором линия перелома проходит через носолобный шов латерально через стенки глазниц и скуловые дуги.
При всех 3 типах переломов по Le Fort имеется повреждение пластинок крыловидных отростков клиновидной кости. Нередко отмечаются элементы более одного типа перелома костей лицевого черепа.
Переломы скуловерхнечелюстного (zygomaticomaxillary) комплекса проходят через эти четыре шва.
Скуловерхнечелюстные переломы.
Выступающее положение скуловой дуги способствует её травматизации. Перелом скуловерхнечелюстного комплекса (СВК), ранее именовавшийся «переломом треноги», распространяется на четыре сочленения и включает пять различных переломов.
При визуализации переломов СВК необходимо определить степень смещения/измельчения костных отломков, имеется ли вовлечение дна/вершины и/или орбитальной пластинки решетчатой кости, а также оценить степень смещения латеральной стенки глазницы.
Перелом скуловерхнечелюстного комплекса, также известный как переломы треноги или тетраноги (quadripod), вызвана прямым травматическим ударом по скуловому возвышению, с возникновением разобщения (диссоциации) скуловой кости от черепа. Скуловая кость образует часть латеральной стенок глазницы ниже лобной кости, переднюю и латеральную стенки верхнечелюстной пазухи выше твердого неба и скуловую дугу кпереди от височной кости и обычно связана с остальной частью лицевого скелета и свода черепа четырьмя швами.
Этот паттерн перелома был ранее известен как перелом штатив (треноги), потому что повреждения только трех швов (скулолицовой, скуловерхнечелюстной и скуловисочный) можно было увидеть на рентгенограмме. Тем не менее, перелом на самом деле простирается кзади через четвертый компонент, скулоклиновидный шов.
Следовательно, переломы скуловерхнечелюстного комплекса повреждают латеральный верхнечелюстной и верхний поперечный верхнечелюстной контрфорсы. Смещающие переломы скуловерхнечелюстного комплекса, которые, как правило, исходит от сил вращения, приложенной к скуловой кости жевательной мышцы, может привести к затруднению жевания из-за оккупации подвисочной ямки или увеличение орбитального объема и результата энофтальм.
Трехмерное КТ-изображение с цветными накладками очерчивает костную анатомию скуловерхнечелюстного комплекса: скулолобный (зеленый), скулоклиновидный (желтый), скуловерхнечелюстной (синий) и скуловисочный (красный) швы вокруг скуловой кости (фиолетовый).
Комплексный перелом костей средней зоны лица.
Комплексный перелом костей средней зоны лица или «размозженное повреждение лица» включает несколько переломов костей лицевого черепа, которые не могут быть отнесены к 1 типу по вышеуказанной классификации. При этом важно определить заднее смещение костей средней зоны лица, поскольку такое повреждение характеризуется образованием выраженного косметического дефекта. Сочетанные повреждения глазницы и/или костей лицевого черепа должны быть подробно описаны.
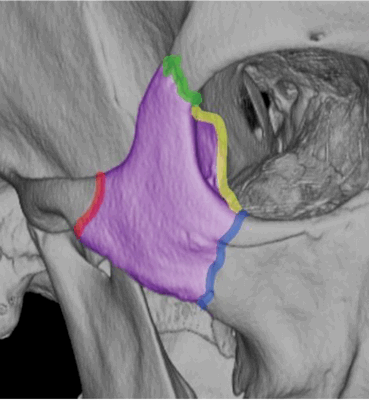
Назо-орбито-этмоидальный (НОЭ) перелом.
При НОЭ переломах возможен разрыв медиальной связки века и повреждение слезного аппарата. Необходимо идентифицировать раздробление и смещение костных отломков кзади в решетчатую кость или вверх в переднюю черепную ямку.
Система классификации Markowitz and Manson классифицирует переломы NOE комплекса, в зависимости от вовлечения медиальной кантальной связки, следующим образом:
Тип I переломов НОЭ - медиальная кантальная связка интактна и прикрепляется к единственному крупному фрагменту;
Тип II переломов НОЭ - перелом оскольчатый и медиальная кантальная связка прикрепляется к одному из костных фрагментов;
Тип III переломов НОЭ - измельчение продолжается до места прикрепления медиальной кантальной связки на передней медиальной стенке глазницы на уровне слезной ямки, в результате отрыв связки.
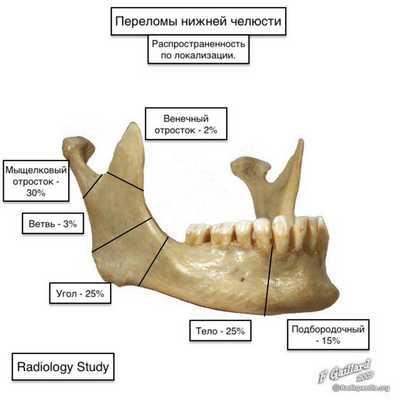
Перелом нижней челюсти.
Переломы нижней челюсти могут происходить в области зубов или кзади от них. По существу, нижняя челюсть является «костным кольцом», для которого характерны множественные, часто двусторонние переломы. При этом необходимо определить локализацию перелома, идентифицировать степень/ направление смещения костных отломков и оценить наличие подвывиха или вывиха мыщелков. Кроме того, следует определить наличие повреждения нижнечелюстного канала и зубов.
Читайте также:
