КТ при остеоме височно-нижнечелюстного сустава (ВНЧС)
Добавил пользователь Alex Обновлено: 30.01.2026
КТ при остеоме височно-нижнечелюстного сустава (ВНЧС)
а) Определение:
• Определение: доброкачественная медленно растущая костеобразующая опухоль, характеризующаяся пролиферацией компактной и губчатой кости
б) Визуализация:
1. Общая характеристика:
• Лучший диагностический критерий:
о Хорошо отграниченное образование с плотностью кости, отходящее от мыщелка, шейки мыщелка, верхних отделов ветви
• Локализация:
о Практически всегда обнаруживается в области лица и черепа
о Преимущественно в околоносовых пазухах
о Остеомы челюстей относительно нетипичны, редко наблюдается поражение ВНЧС:
- Другие зоны: вырезка нижней челюсти ниже шейки мыщелка, венечный отросток, суставная ямка
• Размер:
о Варьирует, некоторые остеомы ВНЧС >2 см в поперечнике
• Морфология
о Шаровидная форма; на широком основании или на ножке
2. Рентгенография при остеоме височно-нижнечелюстного сустава (ВНЧС):
• Хорошо отграниченное рентгеноконтрастное образование кости, накладывающееся на мыщелок (соседние отделы ВНЧС) или отходящее от него на ножке
• ± кортикальная пластинка на периферии
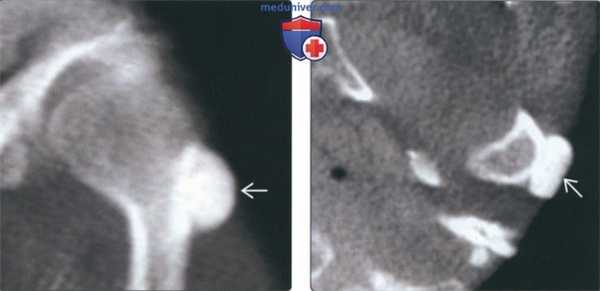
(Слева) На корональной КЛКТ на наружной поверхности шейхи левого мыщелка определяется компактная остеома, образованная плотной костью. Опухоль имеет широкое основание, ровные округлые симметричные контуры.
(Справа) На аксиальной КЛКТ у этого же пациента определяется остеома исходящая из кортикальной пластинки, в остальном имеющей нормальную толщину и плотность. Опухоль симметрична, форма мыщелка в остальном не нарушена.
3. КТ при остеоме височно-нижнечелюстного сустава (ВНЧС):
• КТ в костном окне:
о Однородное, хорошо отграниченное объемное образование кости высокой плотности (рентгеноконтрастное):
- С нормальной трабекулярной картиной
4. МРТ при остеоме височно-нижнечелюстного сустава (ВНЧС):
• Т1 ВИ:
о Гипоинтенсивный сигнал; возможен гиперинтенсивный сигнал в желтом костном мозге в центре
• Т2 ВИ:
о Сигнал гипоинтенсивный или соответствует костному мозгу о Может обнаруживаться гипоинтенсивный «ободок» из кортикальной кости
5. Рекомендации по визуализации:
• Лучший метод визуализации:
о КТ в костном окне или КЛКТ с реформатированием в сагиттальной и корональной плоскостях для оценки отношения опухоли к компонентам ВНЧС
в) Дифференциальная диагностика остеомы височно-нижнечелюстного сустава (ВНЧС):
1. Остеохондрома ВНЧС:
• Опухоль с хрящевой «шапочкой» и энхондральной оссификацией глубоких отделов:
о Происходит из участков нижней челюсти, покрытых хрящом: суставных поверхностей мыщелкового отростка, венечного отростка
о Остеома возникает на периостальных поверхностях
• Остеохондрома сохраняет трабекулярную картину мыщелка
2. Гиперплазия мыщелка:
• Увеличение мыщелка, сохраняющего свою исходную форму:
о Остеома имеет ножку или фестончатый край
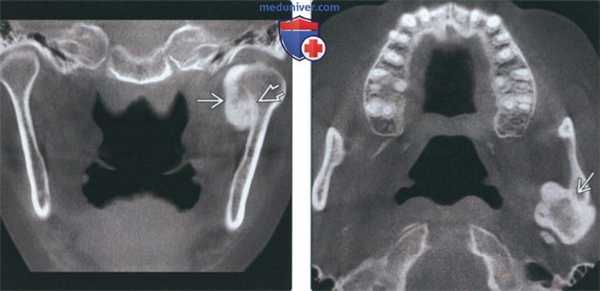
(Слева) На корональной КЛКТ определяется большая остеома в области шейки и головки левого мыщелка, представленная преимущественно плотной кортикальной костью. Кортикальная пластинка шейки мыщелка остается различимой, что помогает отличить остеому от остеохондромы.
(Справа) На аксиальной КЛКТ у этого же пациента визуализируется крупная остеома шейки нижней челюсти с фестончатыми краями, находящаяся скорее на широком основании, чем на ножке.
г) Патология:
1. Общая характеристика:
• Этиология:
о Травма
о Врожденные и приобретенные эндокринные заболевания
о Хроническое воспаление или инфекция
• Сопутствующие нарушения:
о Синдром Гарднера (семейный аденоматозный полипоз):
- Множественные остеомы длинных костей, черепа, челюстей
- Предзлокачественный колоректальный полипоз
- Множественные эпидермоидные кисты или кисты сальных желез
- Импактные постоянные или сверхкомплектные зубы
2. Градации, классификация остеомы височно-нижнечелюстного сустава (ВНЧС):
• Компактная («слоновая кость») остеома:
о Высокодифференцированная плотная зрелая кость с плохо выраженным костным мозгом
• Губчатая остеома:
о Пластинчатые трабекулы, большое количество костного мозга
3. Микроскопия:
• Кость не изменена; может обнаруживаться нормальная кортикальная пластинка
• Остеома покрыта надкостницей, не имеет капсулы
д) Клинические особенности:
1. Проявления:
• Типичные признаки/симптомы:
о Обычно бессимптомная случайная лучевая находка
о Симптоматика напоминает дисфункцию ВНЧС: ограничение подвижности и (в редких случаях) боль
• Другие признаки/симптомы:
о Асимметрия лица и отек при увеличении опухоли
о Ипсилатеральный открытый прикус при поражении мыщелка
о Отклонение нижней челюсти
2. Демография:
• Возраст:
о ВНЧС: 24-74 года, преимущественно четвертое десятилетие
• Пол:
о М=Ж при поражении ВНЧС
3. Течение и прогноз:
• Медленный рост, отсутствие симптоматики до достижения больших размеров
4. Лечение:
• Эксцизия или кондилэктомия
• Ортодонтическая коррекция при любых нарушениях смыкания зубов
• О рецидивах не сообщается
е) Диагностическая памятка. Следует учесть:
• Синдром Гарднера при множественных остеомах
ж) Список использованной литературы:
1. Nojima K et al: Multidisciplinary treatment of peripheral osteoma arising from mandibular condyle in patient presenting with facial asymmetry. Bull Tokyo Dent Coll. 55(1):39-47, 2014
2. Almeida LE et al: Giant mandibular condyle osteoma. J Craniofac Surg. 22(31:1147-9, 2011
а) Терминология:
1. Синоним:
• Костно-хрящевой экзостоз
2. Определение:
• Экзофитная опухоль кости с хрящевой «шапочкой»:
о Некоторыми рассматривается как опухоль, другими как гамартома
1. Общая характеристика:
• Лучший диагностический критерий:
о Продолжение кортикальной пластинки и внутренних отделов образования в трабекулы и кортикальую пластинку исходной кости
• Локализация:
о Челюсти венечный отросток и мыщелок:
- Также сообщается о вовлечении суставной ямки, нижнечелюстного симфиза, скуловой кости, скуловой дуги, носовой перегородки, основания черепа
• Размер:
о Варьирует; маленькое экзофитное образование-опухоль огромных размеров, деформирующая соседние структуры
(Слева) На сагиттальной КЛКТ визуализируется крупная остеохондрома правого венечного отростка, имеющая луковицеобразную (или грибовидную) форму. Опухоль препятствует открыванию рта, упираясь в скуловой отросток верхней челюсти. Дифференциально-диагностический ряд включает гиперплазию венечного отростка, но при гиперплазии венечный отросток сохраняет свою форму.
(Справа) На корональной КЛКТ у этого же пациента определяется луковицеобразное увеличение венечного отростка за счет остеохондромы. (Слева) На аксиальной КЛКТ у этого же пациента визуализируется остеохондрома правого венечного отростка (сравните с неизмененным левым венечным отростком).
(Справа) На сагиттальной КЛКТ левого мыщелка на его передней поверхности визуализируется большая луковицеобразная остеохондрома. Внутренняя часть опухоли продолжается в неизмененную трабекулярную кость мыщелка. Определяется ремоделирование височной кости как приспособительная реакция к опухоли. (Слева) На трехмерной реконструкции (вид сбоку) у этого же пациента изнутри от скуловой дуги и выше нее визуализируется большая остеохондрома мыщелка.
(Справа) На корональной реформатированной КЛКТ у этого же пациента визуализируется большая луковицеобразная осге-охондрома мыщелка. Внутренняя часть опухоли образована трабекулярной костью с более выраженным участком склероза в центре. Обратите внимание на тонкий кортикальный слой на суставной поверхности.
2. Рентгенография при остеохондроме височно-нижнечелюстного сустава (ВНЧС):
• Рентгенологические признаки:
о Деформированный и увеличенный мыщелок с неровными краями:
- Ипсилатеральная половина нижней челюсти не увеличена
о Граница между опухолью и подлежащей неизмененной костью обычно нечеткая
о Мыщелок может напоминать крупное скперозированное образование
о При поражении венечного отростка может наблюдаться его увеличение в виде шляпки гриба
3. КТ при остеохондроме височно-нижнечелюстного сустава (ВНЧС):
• Опухоль может выглядеть как объемное образование смешанной плотности на ножке, связывающей его с мыщелком или венечным отростком
• Часто располагается на передней или передне-внутренней поверхности мыщелка в месте прикрепления латеральной крыло-видной мышцы
• Может приводить к эрозии соседних структур
4. Рекомендации по визуализации:
• Лучший метод визуализации:
о КЛКТ или КТ в костном окне
(Слева) На панорамной реформатированной КЛКТ правый мыщелок выглядит увеличенным за счет остеохондромы. Ипсилатеральные отделы тела и ветвь нижней челюсти не увеличены, что помогает отличить остеохондрому от гиперплазии мыщелка.
(Справа) На сагиттальной реформатированной КЛКТ у этого же пациента визуализируется остеохондрома, придающая мыщелку форму, слегка напоминающую луковицу. Суставная ямка не изменена. (Слева) На корональнойреформатированной КЛКТ у этого же пациента на верхней поверхности мыщелка визуализируется остеохондрома В. Трабекулярная и кортикальная кость мыщелка продолжается в опухоль. Видны неизмененные внутренние и наружные отделы мыщелка.
(Справа) На панорамной реформатированной КЛКТ визуализируется остеохондрома В отходящая от верхней поверхности правого мыщелка. Верхний край опухоли вогнут (реакция приспособления к суставному возвышению). (Слева) На панорамной реформатированной КЛКТ визуализируется остеохондрома, отходящая от передней поверхности левого мыщелка. Трабекулярная кость в опухоли переходит в трабекулярную кость мыщелка и неотличима от нее. Обратите внимание на низкое положение мыщелка в суставной ямке.
(Справа) На аксиальной КЛКТ у этого же пациента визуализируется большая остеохондрома отходящая от передней поверхности левого мыщелка. Кортикальная и трабекулярная кость опухоли выглядят аналогично мыщелку.
в) Дифференциальная диагностика остеохондромы височно-нижнечелюстного сустава (ВНЧС):
1. Гиперплазия мыщелка:
• Увеличение мыщелка с сохранением пропорций и формы
• Увеличение ипсилатеральных отделов нижней челюсти
• Отсутствие изменений со стороны кортикальной и трабекулярной кости
2. Дегенеративное заболевание сустава:
• Остеофит мыщелка может напоминать маленькую остеохондрому; обнаруживаются дегенеративные изменения мыщелка
• Остеофит подстраивается под доступное пространство; остеохондрома обычно смещает мыщелок
3. Гиперплазия венечного отростка:
• Увеличение венечного отростка с сохранением его формы
• В редких случаях венечный отросток изгибается кпереди
4. Остеома ВНЧС:
• Плотная кортикальная кость; иногда трабекулярная кость
5. Хондросаркома ВНЧС:
• Деструкция кости с различными по плотности участками
• Мыщелок может выглядеть увеличенным; в области мыщелка может обнаруживаться объемное образование
г) Патология. Микроскопия:
• Опухоль кости, покрытая хрящевой «шапочкой», с энхондральной оссификацией в наиболее глубоко расположенных участках хрящевой ткани и хрящевыми островками в субхондральной кости
(Слева) На фотографии зубов в состоянии максимального контакта определяется приобретенный задний открытый прикус справа, задний перекрестный прикус слева, а также отклонение срединной зубной линии влево.
(Справа) На панорамной реформатированной КЛКТ у этого же пациента визуализируется остеохондрома, отходящая от верхнего края мыщелка. Опухоль смещает нижнюю челюсть и приводит к нарушению окклюзии. (Слева) На КЛКТ (объемный рендеринг) у этого же пациента определяется открытый задний прикус справа и отрицательное перекрытие передних зубов.
(Справа) На КЛКТ (объемный рендеринг) у этою же пациента определяется смещение нижней челюсти. Костная и зубная срединная линии нижней челюсти отклонены влево. (Слева) На косом сагиттальном срезе (КЛКТ) у этого же пациен-та четко визуализируется интактный мыщелок. Остеохондрома хорошо отграничена и имеет ровные края. Внутри опухоли определяется губчатая кость.
(Справа) На корональном срезе у этого же пациента можно оценить медиально-латеральный размер остеохондромы, отходящей от верхнего края мыщелка. Обратите внимание, что мыщелки находятся на разных уровнях в аксиальной плоскости, поскольку правый мыщелок оттеснен опухолью книзу.
1. Проявления:
• Типичные признаки/симптомы:
о Безболезненный твердый отек в области ВНЧС
о Асимметрия лица с увеличением его вертикальных размеров на стороне поражения
о Боковой открытый прикус на стороне поражения, перекрестный прикус с контралатеральной стороны
• Другие признаки/симптомы:
о Отклонение нижней челюсти в здоровую сторону
о Возможна болевая симптоматика
о Симптомы часто имитируют дисфункцию ВНЧС: снижение подвижности, щелчки в ВНЧС и «запирание» челюсти
2. Демография:
• Возраст:
о Средний возраст на момент диагностики при поражении ВНЧС =40 лет
• Пол:
о М:Ж= 1:1,5
• Эпидемиология:
о Остеохондрома = 10-15% всех доброкачественных опухолей костей; редко поражает челюсти
3. Течение и прогноз:
• В большинстве случаев - медленный рост
4. Лечение:
• Хирургическое удаление; рецидив возникает редко
(Слева) На фотографии (анфас) видны приобретенное нарушение окклюзии. Срединная зубная линия нижней челюсти смещена вправо, наблюдается задний перекрестный прикус справа.
(Справа) На панорамной рентгенограмме у этого же пациента визуализируется остеохондрома, отходящая от передней поверхности мыщелка, смещающая челюсть в противоположную сторону и сочленяющаяся с вершиной суставною возвышения. (Слева) На косой сагиттальной КЛКТ правого ВНЧС определяется объемное образование, отходящее от задней поверхности мыщелка. Мыщелок и правая сторона нижней челюсти смещены кпереди и книзу. Локализация этою образования наиболее типична для остеомы (отходит от заднего края и не имеет суставной поверхности с фиброзно-хрящевой пластинкой).
(Справа) На косой сагиттальной PD МРТ у этого же пациента определяется объемное образование, отходящее от мыщелка. Обратите внимание на гипоинтенсивный «ободок» вокруг образования и сигнал, соответствующий костному мозгу, внутри его. (Слева) На косой сагиттальной КЛКТ визуализируется остеохондромай, отходящая от передней поверхности мыщелка и прилежащая к вершине суставною возвышения. Мыщелок смещен книзу из суставной ямки.
(Справа) На косом сагиттальном срезе (КЛКТ) правого ВНЧС визуализируется остеохондрома, отходящая от задней верхней поверхности мыщелка. Мыщелок и ипсилатеральная половина нижней челюсти смещены кпереди и книзу.
е) Диагностическая памятка:
1. Следует учесть:
• Гиперплазия мыщелка встречается чаще
2. Советы по интерпретации изображений:
• Остеохондрома не сочетается с увеличением ипсилатеральной половины нижней челюсти:
о При увеличении нижней челюсти предполагайте гиперплазию мыщелка
Остеома мыщелкового отростка нижней челюсти
Остеома — доброкачественная опухоль костной ткани, встречающаяся у 2,7—5,9 % больных с доброкачественными опухолями костей лица. В настоящее время высказывается предположение, что число истинных остеом существенно меньше, поскольку этот диагноз часто ошибочно выставляют при реактивной гиперплазии, экзостозах челюстей, некоторых формах фиброзной дисплазии [3, 17].
Остеомы, как правило, растут очень медленно и безболезненно, длительное время не давая о себе знать. Их клиническая картина слабовыраженна и зависит от локализации и размеров опухоли. Развиваясь в области тела нижней челюсти, остеомы приводят к деформации соответствующего участка, эстетическим и функциональным нарушениям. Остеомы верхней челюсти при значительных размерах вызывают экзофтальм, диплопию, слезотечение, нарушение носового дыхания и невралгические боли вследствие сдавления ветвей тройничного нерва. При локализации в области лобного синуса и решетчатого лабиринта опухоль способна деформировать стенки пазух, разрушать их, прорастая в орбиту и полость черепа [3, 15].
Поражение мыщелкового отростка нижней челюсти встречается довольно редко и характеризуется специфической симптоматикой. Остеомы этой локализации представляют определенную сложность для диагностики и хирургического лечения, оставаясь бессимптомными продолжительное время, однако на поздних стадиях могут являться причиной выраженных эстетических и функциональных нарушений [3, 9, 17].
Клиническое наблюдение
Пациент К., 36 лет, история болезни № 4408 от 19.03.2004 г., поступил в челюстно-лицевое отделение № 2 ГКБ № 12 г. Киева с жалобами на деформацию лица за счет смещения нижней челюсти, нарушение прикуса, затрудненное пережевывание пищи, хруст в левом ВНЧС, умеренные болевые ощущения при повышенной нагрузке на сустав. Впервые деформацию лица — смещение подбородка вправо — отметил в ноябре 2002 года. Позднее проявилась более четкая клиническая картина, выраженность смещения и нарушение прикуса медленно прогрессировали до момента обращения. Объективно у пациента наблюдалась выраженная асимметрия лица за счет смещения нижней челюсти вправо (рис. 1).

Рис. 1. Подбородок смещен в правую сторону, состояние физиологического покоя.
В предкозелковой области четко пальпировалась смещенная латерально головка левого ВНЧС. Открывание рта — до 4,5 см, при этом отмечался хруст в области левого ВНЧС и Z-образная девиация нижней челюсти. Боковые движения челюсти вправо были ограниченны, прикус — косой, смещение средней линии вправо на 1 см (рис. 2).
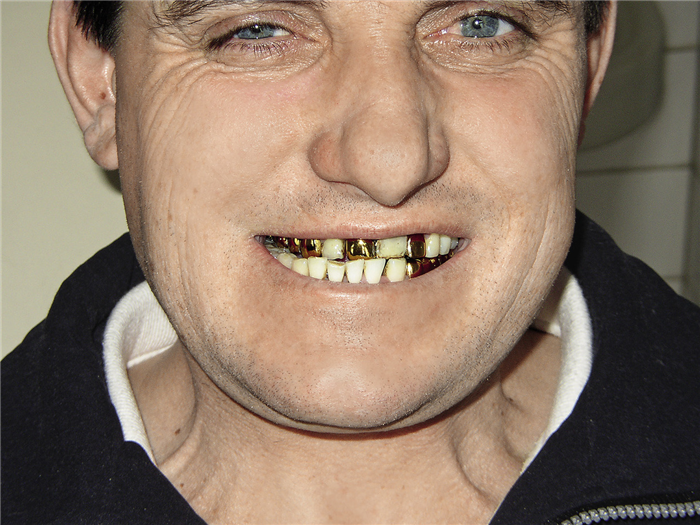
Рис. 2. В предкозелковой области четко пальпируется смещенная латерально головка левого ВНЧС.
На серии рентгенограмм (ортопантомограмма, рентгенограмма нижней челюсти в прямой проекции и в укладке по Генишу слева, компьютерной томограмме области сустава с 3D-воспроизведением) определялась тень костной плотности с размером 2х1,7 см, связанная с левым мыщелковым отростком и размещающаяся в подвисочной ямке. Структуры левого ВНЧС были сохранены, хотя и несколько деформированы. При планировании оперативного вмешательства пациенту была изготовлена стереолитографическая модель черепа (рис. 3), на которой были произведены необходимые измерения и определен хирургический доступ.

Рис. 3. Стереолитографическая модель черепа, новообразование левого мыщелкового отростка нижней челюсти.
23.03.2004 пациенту проведена операция: удаление новообразования мыщелкового отростка нижней челюсти под эндотрахеальным наркозом с интубацией через нос. Для этого предушным и полувенечным доступом был обеспечен подход к скуловой дуге, которая была затем резецирована и смещена вниз на волокнах жевательной мышцы (рис. 4).
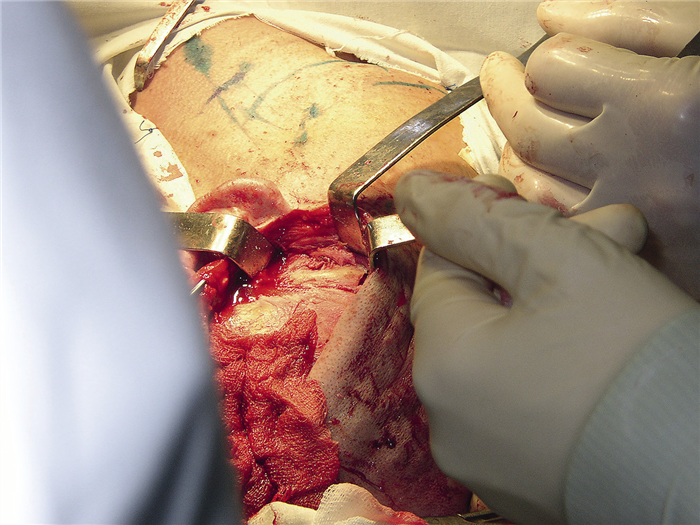
Рис. 4. Операционная рана, венечный доступ, остеотомия скуловой дуги: 1 — скуловая дуга, 2 — области остеотомий.
Волокна височной мышцы были частично пересечены и отслоены, за счет чего выполнен доступ к подвисочной ямке, где спереди и медиально от головки челюсти визуализировалось костное новообразование (рис. 5).
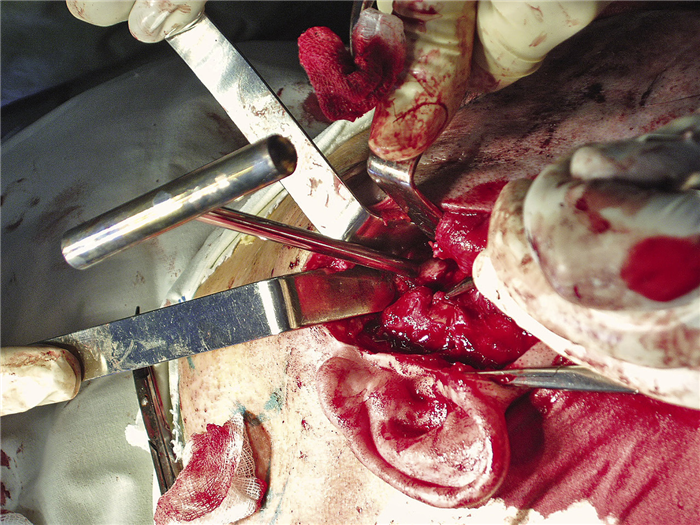
Рис. 5. Область подвисочной ямки, создан доступ к новообразованию.
Опухоль отделена от мягких тканей и фиксирована с помощью специального костного фиксатора, выполненного в виде штопора (рис. 6).
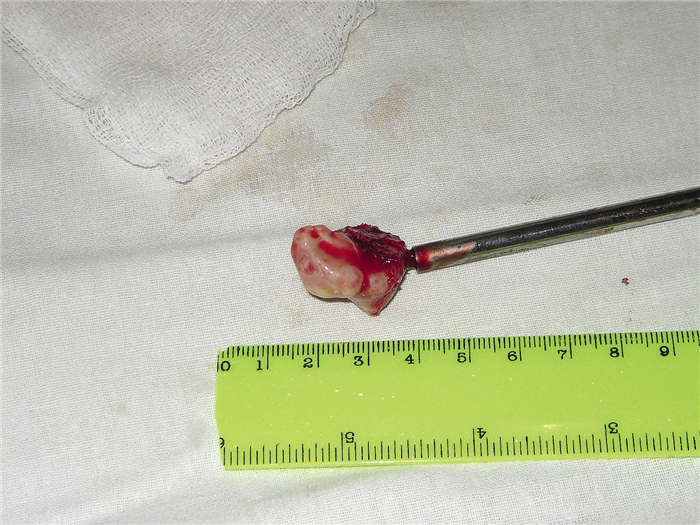
Рис. 6. Макропрепарат остеомы мыщелкового отростка нижней челюсти.
Новообразование было удалено в пределах здоровой кости. Скуловая дуга уложена на место и фиксирована двумя проволочными швами кости. Мягкотканный лоскут был уложен на место, рана послойно ушита. Послеоперационный период протекал без осложнений. Смыкание челюстей в правильном положении было отмечено на следующий день после операции без проведения каких-либо ортопедических мероприятий (рис. 7).
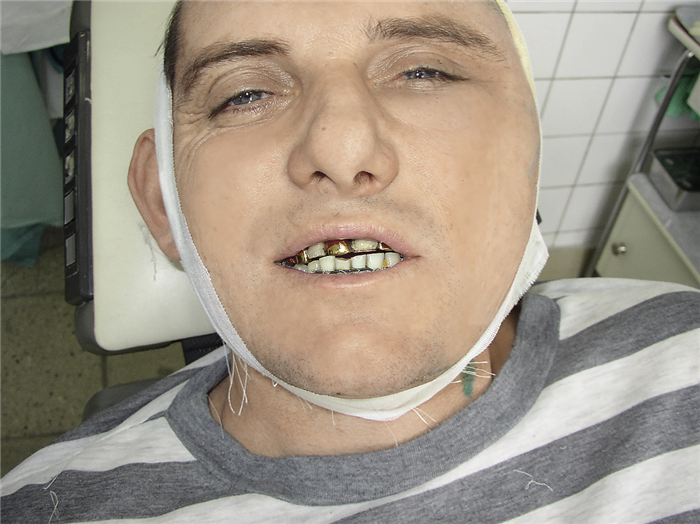
Рис. 7. Состояние физиологического покоя нижней челюсти на первый день после операции. Смыкание зубов в физиологическом прикусе с восстановлением средней линии.
Радикальность удаления опухоли подтверждалась данными компьютерной томографии (рис. 8).
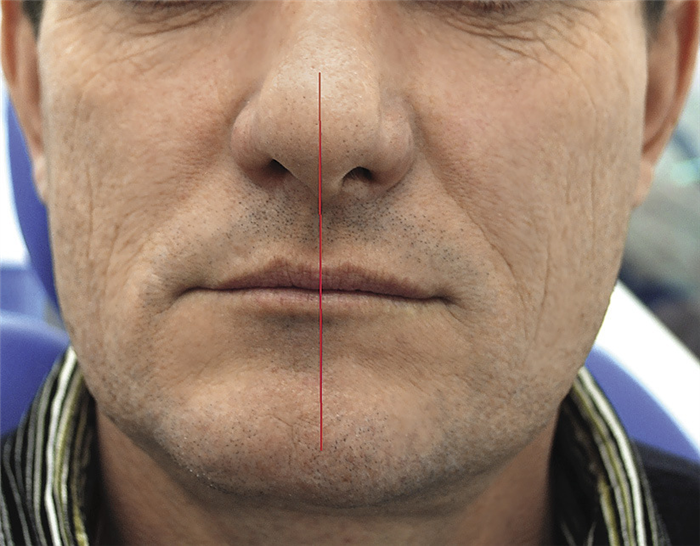
Рис.8. Симметрия лица, состояние физиологического покоя, 9 лет после операции.
Вертикальные движения нижней челюсти в полном объеме восстановились на 5-е сутки. Отмечался незначительно выраженный парез лобной и скуловой ветвей лицевого нерва, функция которых полностью восстановилась на 7-й день после операции. Послеоперационный отек височной и скуловой области удерживался 8 суток. 2.04.2004 пациент выписан в удовлетворительном состоянии с рекомендациями рационального протезирования.
16.01.2013 г. пациенту К. был проведен повторный плановый осмотр с использованием клинических и инструментальных методов исследования. Жалоб со стороны ВНЧС пациент не предъявлял. При двусторонней пальпации ВНЧС хруста и крепитации не наблюдалось, болевая симптоматика отсутствовала. Объективно: контуры лица симметричны, максимальное открывание рта — 4 см, (рис. 9, 10), средняя линия лица восстановлена, движения нижней челюсти не ограничены, без признаков латеральной девиации.
Рис. 9. Максимальное открывание рта, 9 лет после операции. Рис. 10. Ортопантомограмма, 9 лет после операции.
По данным ортопантомограммы и компьютерной томографии в режиме 3D-реконструкции, структурные элементы левого ВНЧС имеют четкие анатомические контуры и структуру костной ткани в пределах нормы. Соотношение мыщелкового отростка и суставной ямки обеспечивало функциональную стабильность ВНЧС и рассматривалось как приемлемое (рис. 11, 12).
Локализация остеомы в области ВНЧС представляет собой редкую клиническую ситуацию. Скудность клинической симптоматики, характерная для остеом, обусловливает доминирование в клинической картине неспецифических функциональных нарушений со стороны ВНЧС, что делает необходимым проведение дифференциальной диагностики с другими заболеваниями сустава — гиперплазией ветви, деформирующим артрозом, анкилозом, внутрисуставными нарушениями, привычным вывихом и т. д.
Рентгенологические исследования в стандартных укладках являются вполне информативными для постановки правильного диагноза, однако оказываются явно недостаточными для выбора метода хирургического лечения. Для уточнения локализации новообразования с учетом изменившихся анатомических соотношений, его взаимосвязи с элементами сустава и характера структурных изменений в последнем необходимо проведение компьютерной томографии с 3D-реконструкцией. Тщательное обследование позволяет решить вопрос о дальнейшей хирургической тактике.
При переднемедиальном положении остеомы по отношению к мыщелковому отростку она располагается в области подвисочной ямки. Удаление опухоли в этом случае связано со значительными трудностями, а иногда и с риском для жизни пациента
Chen Y. (2003) утверждает, что при локализации опухоли в области суставного отростка в большинстве случаев показана его резекция с последующей артропластикой и ортопедическим лечением [8]. Этой же точки зрения придерживаются и другие авторы, рекомендуя сочетать резекцию мыщелкового отростка с последующей пластикой сустава, удлинением ветви, сочетанными операциями на верхней и нижней челюсти для коррекции прикуса и аппаратным лечением [4, 7, 18]. В то же время приведенное наблюдение свидетельствует, что в некоторых случаях возможно и даже необходимо проводить удаление опухоли с сохранением элементов сустава. Об этом также свидетельствуют данные Piattelli A. (1995) и других авторов [11, 13].
Необходимо, однако, отметить, что при переднемедиальном положении остеомы по отношению к мыщелковому отростку (по данным литературы, это наиболее типичная локализация) она располагается в области подвисочной ямки. Эта область является хирургически исключительно труднодоступной и расположена вблизи жизненно важных структур, поэтому удаление опухоли в этом случае связано со значительными трудностями, а иногда и с риском для жизни пациента.
Основными анатомическими препятствиями для достижения подвисочной ямки являются скуловая дуга, ветвь нижней челюсти, околоушная железа и лицевой нерв — образования исключительно важные в функциональном и эстетическом плане. Доступ к новообразованию должен быть достаточным для его радикального удаления и обеспечивать хороший обзор.
В настоящее время предложен ряд вариантов оперативного доступа к подвисочной ямке, в большей или меньшей степени удовлетворяющих этим требованиям, однако не все они целесообразны в случае остеомы мыщелкового отростка.
В 1961 году J. F. Barbosa разработал доступ к подвисочной ямке, который предполагал проведение разреза по Веберу — Фергюссону с последующей мобилизацией скулового комплекса и резекцией участка ветви нижней челюсти [6]. D. J. Crockett (1963), используя аналогичный доступ, ограничил резекцию ветви только венечным отростком [10, 16]. Этот так называемый передний путь, как правило, сочетается с резекцией верхней челюсти и обеспечивает широкий обзор, в то же время он является очень травматичным и неблагоприятным с косметической точки зрения. Подвисочная ямка может быть также достигнута проведением зачелюстного разреза с последующими остеотомиями ветви нижней челюсти на различном уровне, ротацией или выведением костного фрагмента из области операции. В случае резекции участка ветви последний в конце операции может быть возвращен на место и фиксирован в виде свободного аутотрансплантата [16].
Основными анатомическими препятствиями для достижения подвисочной ямки являются скуловая дуга, ветвь нижней челюсти, околоушная железа и лицевой нерв — образования исключительно важные в функциональном и эстетическом плане
В 1985 году N. R. Attenborough предложил использовать венечный доступ для визуализации структур крыло-небной и подвисочной ямки. Этот способ предполагал проведение предушного и полувенечного разрезов с последующим удалением скуловой дуги и венечного отростка [5]. H. L. Obwegeser усовершенствовал этот способ путем сочетания мобилизации всего скулового комплекса с остеотомией венечного отростка. Скуловая кость при этом смещалась книзу на волокнах жевательной мышцы, а венечный отросток отводится кверху [12]. Кроме вышеназванных, используются многочисленные модификации и комбинации доступа в зависимости от клинической ситуации [10]. Как свидетельствует наш опыт, применение венечного доступа является методом выбора при удалении опухолей, локализованных в подвисочной ямке. Он обеспечивает хороший обзор и свободу хирургических манипуляций, позволяет избежать травмы крупных сосудов и ветвей лицевого нерва, а также косметически наиболее приемлем.
Отметим также, что при длительно растущих костных опухолях в области ВНЧС сустав может претерпевать значительные морфофункциональные изменения, которые требуют послеоперационной ортопедической коррекции, однако, как было показано на примере нашего наблюдения, компенсаторные возможности сустава достаточно высоки, что в ряде случае при малотравматичном и радикальном удалении опухоли позволяет добиться восстановления функции без проведения дополнительных мероприятий в послеоперационном периоде.
Таким образом, наблюдение пациента в отдаленные сроки после операции (9 лет), свидетельствующие о безрецидивном течении и отсутствии глубоких функциональных нарушений, подтверждает эффективность использованных подходов к удалению новообразования ВНЧС. Тщательная диагностика и проведение оперативного вмешательства с использованием подходов, обеспечивающих широкий доступ к подвисочной ямке, позволили провести радикальное удаление остеомы мыщелкового отростка нижней челюсти, избегая при этом дополнительной травмы анатомических образований данной локализации, обеспечивая быстрый восстановительный послеоперационный период и удовлетворительный результат на протяжении 9 лет с полным восстановлением функции ВНЧС.
1. Аббревиатура:
• Остеосаркома (ОС)
2. Определение:
• Злокачественная опухоль кости, способная продуцировать остеоид или незрелую костную ткань
1. Общая характеристика:
• Лучший диагностический критерий:
о Деструкция кости с агрессивной периостальной реакцией ± формированием опухоли
• Локализация:
о Нижняя > верхняя челюсть:
- В челюстно-лицевой области чаще всего поражается тело и угол нижней челюсти; поражение мыщелка возникает редко
о Часто наблюдается инвазия соседних мягких тканей и анатомических структур
• Морфология:
о Очаг деструкции с формированием остеоида
2. Рентгенография при остеосаркоме височно-нижнечелюстного сустава (ВНЧС):
• Рентгенонегативное, склеротическое или смешанное поражение
• Плохо отграниченный участок деструкции в мыщелке с эрозией кортикальной пластинки
• Иногда с периостальной реакцией: в виде «волос, вставших дыбом» или спикул (лучей) перпендикулярно кортикальной пластинке:
о Возможна также слоистая периостальная реакция
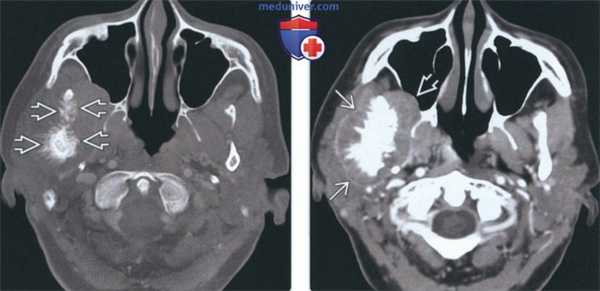
(Слева) На аксиальной КТ в костном окне на уровне сигмовидной вырезки справа визуализируется остеосаркома ветви и мыщелка нижней челюсти. Кортикальные пластинки утолщены, определяется лучистая периостальная реакция вокруг пораженных участков кости. Обратите внимание на асимметричный отек мягких тканей жевательного пространства и щеки справа.
(Справа) На аксиальной КТ с КУ у этого же пациента визуализируется опухоль, смещающая околоушную железу кзади и кнаружи, и вероятно, прорастающая в нее. Опухоль распространяется в правую верхнечелюстную пазуху.
3. КТ при остеосаркоме височно-нижнечелюстного сустава (ВНЧС):
• КТ с КУ:
о Умеренное контрастирование солидного компонента
• КЛКТ и КТ в костном окне:
о Опухоль часто разрушает кортикальную пластинку и прорастает в окружающие мягкие ткани, формируя объемное образование
о Мыщелок может выглядеть увеличенным с «пятнистой» картиной костной ткани
4. МРТ при остеосаркоме височно-нижнечелюстного сустава (ВНЧС):
• Сигнал неоднородной интенсивности на Т1 и Т2
5. Рекомендации по визуализации:
• Лучший метод визуализации:
о КТ для определения степени поражения кости, деструкции костной ткани, оценки остеоидного матрикса
о МРТ для оценки поражения мягких тканей и интрамедуллярного распространения, отношения опухоли к мягкотканным структурам
в) Дифференциальная диагностика остеосаркомы височно-нижнечелюстного сустава (ВНЧС):
1. Метастатическое поражение ВНЧС:
• Картина может быть аналогичной ОС
• Уточните анамнестические данные о первичной опухоли
2. Хондросаркома ВНЧС:
• Предполагайте при наличии рентгеноконтрастных участков в опухоли
• Рентгеноконтрастные включения чаще всего выглядят как дуги или завитки
3. Аневризматическая костная киста ВНЧС:
• Быстро увеличивается, приводит к появлению боли
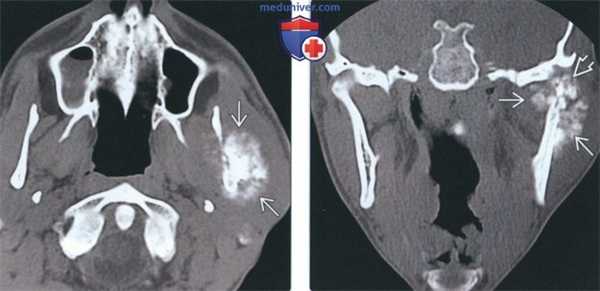
(Слева) На аксиальной КТ в костном окне визуализируется большая агрессивная остеосаркома со стороны наружного края ветви нижней челюсти. Определяется лучистая периостальная реакция, виден остеоидный матрикс.
(Справа) На корональной КТ в костном окне у этого же пациента определяется лучистая периостальная реакция со стороны внутреннего и наружного края ветви с «пятнистой» деструкцией и увеличением мыщелка.
1. Общая характеристика:
• Этиология:
о Остеосаркома ВНЧС может возникать после облучения лица
2. Классификация:
• Выделяют несколько вариантов в зависимости от локализации, клинических проявлений, степени клеточной атипии
• Чаще всего встречается традиционный (классический) тип ОС
1. Проявления:
• Типичные признаки/симптомы:
о Аналогичны артрогенной дисфункции ВНЧС: уменьшение объема движений, ограничение боковой подвижности, приобретенные нарушения окклюзии, боль в ВНЧС, головная боль
• Другие признаки/симптомы:
о Отек преаурикулярной области
2. Демография:
• Возраст:
о Средний: 35 лет
о Возникает в среднем на 10 лет позже, чем ОС длинных костей
• Пол:
о М:Ж=2:1:
- Согласно некоторым исследованиям, чаще заболевают женщины
• Эпидемиология:
о Только 5-6% ОС поражают челюсти; редко наблюдается вовлечение мыщелка
3. Течение и прогноз:
• ОС челюстей менее агрессивны, чем ОС длинных костей:
о ОС челюстей позже метастазируют
о Прогноз лучше при отсутствии парестезии, малых размерах опухоли, отсутствии опухолевых клеток в крае резектата, более высокой степени дифференцировки, молодом возрасте
4. Лечение:
• Полная резекция с широким краем
• Лучевая терапия или химиотерапия обычно используются с целью контроля метастазирования или как паллиативные методы
1. Следует учесть:
• Метастатическое поражение при отсутствии агрессивной периостальной реакции
• Радиационно-индуцированную саркому, если пациент ранее подвергался лучевой терапии
2. Советы по интерпретации изображений:
• Агрессивная периостальная реакция - признак ОС
ж) Список использованной литературы:
1. Uchiyama Y et al: MRI in a case of osteosarcoma in the temporomandibular joint. Dentomaxillofac Radiol. 43(2):20130280, 2014
2. Wang S et al: Osteosarcoma of the jaws: demographic and CT imaging features. Dentomaxillofac Radiol. 41(1):37-42, 2012
3. dos Santos DT et al: Osteosarcoma of the temporomandibular joint: report of 2 cases. OralSurg Oral Med Oral Pathol Oral Radiol Endod. 94(5):641-7, 2002
4. Bennett JH et al: Osteosarcoma of the jaws: a 30-year retrospective review. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 90(3):323-32, 2000
Возможности дентальной объемной томографии в диагностике заболеваний и повреждений височно-нижнечелюстного сустава
Симптомы заболеваний височно-нижнечелюстного сустава (ВНЧС) встречаются у 25-50 % населения и являются одной из наиболее частых причин обращения пациентов в стоматологические клиники (П. И. Ивасенко, М. И. Мискевич, Р. К. Савченко, Р. В. Симахов, 2007). Распространенность заболеваний височно-нижнечелюстных суставов (ВНЧС), по данным различных авторов (Е. А. Булычева, 2007; И. В. Потапов, 2008; Р. А. Фадеев, 2010), в последнее время неуклонно возрастает.
Это связано со сложностью клинической картины, нередко напоминающей симптомы неврологических и лор-заболеваний. Другим фактором, диктующим необходимость дальнейшего изучения патологии данной локализации, является высокая функциональная значимость височно-нижнечелюстного сочленения. Даже одностороннее повреждение ВНЧС, приводя к нарушению движения нижней челюсти, препятствует процессам жевания и речеобразования, выполнению медицинских манипуляций в полости рта (стоматологических, лор), проведению интубационного наркоза и т. д.
Очень важно, что заболевания ВНЧС развиваются довольно рано, часто в детском возрасте, при этом они причиняют больному ряд неудобств, а иногда физические страдания. Структурные изменения, происходящие в суставах, рассматриваются большинством авторов как вторичные, обусловленные мышечной дисгармонией. Височно-нижнечелюстные суставы — парные и представляют собой единую биологическую кинематическую систему.
Они построены симметрично по отношению друг к другу и связаны непарной нижней челюстью, поэтому движения в обоих суставах осуществляются синхронно. Повреждение или заболевание одного из суставов создает дополнительную функциональную нагрузку на другой сустав, что в конечном итоге приводит к перегрузке здорового сустава и развитию в нем патологических изменений. Кроме того, известно, что адаптационная способность к окклюзионным нарушениям у различных пациентов значительно варьируется.
Одни пациенты совершенно безболезненно адаптируются к выраженным нарушениям окклюзии, у других больных появляются серьезные симптомы мышечно-суставной дисфункции даже при незначительных расстройствах окклюзии (рис. 1). С проблемой диагностики и лечения различных заболеваний и повреждений височно-нижнечелюстного сустава в своей амбулаторной клинической практике постоянно сталкиваются врачи-стоматологи всех специальностей.
Рис. 1. Функциональное рентгенологическое исследование ВНЧС с открытым и закрытым ртом. Окклюзионно-артикуляционные нарушения, подвывих ВНЧС с двух сторон.
В настоящее время врачи-стоматологи, челюстно-лицевые хирурги и лор-врачи имеют возможность получать цифровое трехмерное изображение зубочелюстной системы и челюстно-лицевой области в процессе диагностического обследования благодаря совершенно новому аппарату — дентальному объемному томографу (рис. 2).
Рис. 2. Выполнение цифровой объемной томографии зоны правого ВНЧС на прицельном аппарате 3ДКТ фирмы Morita.
Инновационный метод лучевой диагностики — дентальная объемная томография (3ДКТ) на аппаратах типа 3 DX Accuitomo (Morita, Япония), GALILEOS ( Sirona , Германия), Picasso Pro ( Vatech , E — WOO , Южная Корея), PROMAX 3 D ( PLANMECA , Финляндия) — нашел широкое применение при выявлении различных заболеваний зубочелюстной системы, челюстно-лицевой области, верхнечелюстных, околоносовых пазух и височно-нижнечелюстных суставов во многих лечебных учреждениях России. С конца 2005 года по настоящее время на дентальных компьютерных томографах в клиниках, амбулаторно-поликлинических комплексах и диагностических центрах ГК «МЕДИ» прошли обследование более 15 500 пациентов различного возраста с заболеваниями и повреждениями зубочелюстной системы, челюстно-лицевой области, височно-нижнечелюстных суставов и верхнечелюстных пазух (рис. 11, 13, 17).
Рис. 11. Внешний вид цифрового объемного томографа фирмы Vatech, E-WOO. Рис. 13а. Ортопантомограмма ВНЧС с открытым и закрытым ртом, окклюзионно-артикуляционные нарушения, деформирующий артрозоартрит правого ВНЧС. Рис. 13б. Функциональное рентгенологическое исследование ВНЧС с открытым и закрытым ртом, окклюзионно-артикуляционные нарушения, деформирующий артрозоартрит правого ВНЧС.
Рис. 17. 3ДКТ левого ВНЧС. Трехмерная объемная реконструкция левого ВНЧС. Оскольчатый перелом со смещением суставного отростка левого ВНЧС.
Современные методы лучевой диагностики у пациентов в различных разделах стоматологии применяются с целью сокращения дозовых нагрузок и сроков обследования населения, назначения рационального плана и повышения качества лечения стоматологических заболеваний, наблюдения в динамике течения патологических процессов периодонта, пародонта и альвеолярных отростков челюстей. При обследовании на цифровом объемном томографе (3ДКТ) эффективная доза одного исследования минимальна: она составляет 30-42 мкЗв, для пациентов детского возраста — 11 мкЗв.
Большую диагностическую информацию дает данное трехмерное КТ-исследование (3ДКТ) при изучении височно-нижнечелюстных суставов (ВНЧС), в том числе в детском возрасте. В отличие от традиционных рентгеновских снимков по Шюллеру, трехмерная дентальная компьютерная томография позволяет определить патологию костной ткани на ранних стадиях.
Это обеспечивается не только визуальными и метрическими исследованиями суставных структур в трех взаимно перпендикулярных плоскостях с «пошаговым срезом» от 0,125 до 1,0 мм, но также возможностью суммирования трехмерной информации с представлением объемного изображения изучаемой области (рис. 3, 4).
Рис. 3. 3ДКТ левого ВНЧС (вариант нормы). Рис. 4а. Трехмерные объемные реконструкции левого ВНЧС. Рис. 4б. Трехмерные объемные реконструкции левого ВНЧС.
Дентальная объемная томография дает возможность получить важнейшие показатели качественной и количественной оценки анатомических структур ВНЧС: форму суставной впадины, ее ширину, глубину и выраженность суставного бугорка, форму суставной головки и величину рентгеновской суставной щели между головкой и впадиной в ее переднем, среднем и заднем отделах (в трех проекциях) (рис. 6).
Рис. 6а. 3ДКТ ВНЧС с двух сторон, деформирующий артрозоартрит левого ВНЧС. Рис. 6б. 3ДКТ ВНЧС с двух сторон, деформирующий артрозоартрит левого ВНЧС.
На основании анализа клинического материла нами разработаны алгоритмы рентгенологического обследования и методика выполнения исследования ВНЧС на дентальном объемном томографе. Обычно мы дополняли выполнение трехмерной дентальной компьютерной томографии ВНЧС с закрытым ртом (в состоянии окклюзии) функциональным исследованием ВНЧС, производимым на ортопантомографе, — зонография ВНЧС в боковой проекции в привычной окклюзии и при широко открытом рте пациента; в процессе лечения производили по показаниям зонограммы ВНЧС в боковой проекции в привычной окклюзии и с капой; ортопантомограммы до и после лечения (рис. 5).
Рис. 5а. Функциональное рентгенологическое исследование ВНЧС с открытым и закрытым ртом. Рис. 5б. 3ДКТ ВНЧС с двух сторон, окклюзионно-артикуляционные нарушения в зоне левого ВНЧС. Рис. 5в. 3ДКТ ВНЧС с двух сторон, окклюзионно-артикуляционные нарушения в зоне левого ВНЧС.
При физиологической окклюзии суставные головки располагаются обычно в середине суставной впадины. При аномалиях окклюзии наблюдаются три основных положения суставных головок: они могут находиться в середине суставных ямок, смещены назад и вверх или вперед и вниз. Целью челюстно-лицевой ортопедии является реабилитация больных с дефектами зубочелюстной системы.
Наиболее характерными симптомами деформирующего артроза, которые выявляются на трехмерной дентальной КТ, являются сужение рентгеновской суставной щели, склероз и повышение интенсивности кортикальных замыкательных пластинок головки и заднего ската суставного бугорка. Нарушается функция сустава — экскурсия головки ограничена, реже возникают вправляющиеся вывихи и подвывихи. При деформирующем артрозе происходят изменение формы головки и суставного бугорка, уплощение, стирание головки по высоте, остроконечная, булавовидная деформация и образование экзофитов, уплощение или экзофитные образования на бугорке; все перечисленные рентгеновские признаки отчетливо визуализируются на трехмерном дентальном КТ ВНЧС с двух сторон при закрытом рте (рис. 7, 8).
Рис. 7а. 3ДКТ ВНЧС с двух сторон, деформирующий артрозоартрит правого ВНЧС. Рис. 7б. 3ДКТ ВНЧС с двух сторон, деформирующий артрозоартрит правого ВНЧС. Рис. 8а. 3ДКТ ВНЧС с двух сторон, ревматоидный артрозоартрит левого ВНЧС (асептический некроз суставной головки).
Рис. 8б. 3ДКТ ВНЧС с двух сторон, ревматоидный артрозоартрит левого ВНЧС (асептический некроз суставной головки).
Только магнитно-резонансная томография и ультрасонография позволяют визуализировать мягкотканные элементы ВНЧС и жевательные мышцы. При всех заболеваниях и функциональных нарушениях ВНЧС рентгенологическому исследованию должны подвергаться обязательно оба сочленения в разные фазы движения нижней челюсти. При этом рентгенологическое исследование пациентов начинается с выполнения ортопантомограммы и функционального исследования ВНЧС — зонограммы в боковой проекции в привычной окклюзии и при широко открытом рте пациента.
В дальнейшем определение алгоритма обследования и лечения пациентов детского и взрослого возраста в стоматологической клинике зависит от характера заболеваний и нарушений ВНЧС. При заболеваниях, связанных с поражением костных структур у пациентов любого возраста, мы рекомендуем выполнение трехмерной дентальной компьютерной томографии ВНЧС (с закрытым ртом, в состоянии привычной окклюзии). Применение диагностического алгоритма в каждом конкретном клиническом случае позволяет выбрать оптимальный метод лучевой диагностики, который сможет обеспечить получение достоверной информации и снизить вероятность диагностических ошибок (рис. 9, 10).
Рис. 9а. 3ДКТ ВНЧС с двух сторон, перелом суставного отростка со смещением суставной головки ВНЧС с двух сторон. Рис. 9б. 3ДКТ ВНЧС с двух сторон, перелом суставного отростка со смещением суставной головки ВНЧС с двух сторон. Рис. 10. 3ДКТ правого ВНЧС, хондроматоз (обызвествление) мягких тканей области правого ВНЧС.
Алгоритмы обследования пациентов (любого профиля) в амбулаторной стоматологической клинике
Панорамная рентгенография всего зубного ряда (ортопантомограмма) всем первичным пациентам и в динамике после проведенного лечения (1 раз в два года).
2. Цифровая прицельная рентгенография зубов на радиовизиографе в стоматологических клиниках.
3. Трехмерная дентальная компьютерная томография (по назначению врача-стоматолога по клиническим показаниям по любой специальности):
верхнечелюстных и околоносовых пазух;
Трехмерная дентальная компьютерная томография височно-нижнечелюстных суставов выполняется при закрытом рте пациента (в состоянии привычной окклюзии); для оценки и интерпретации томограмм необходимо дополнять данное 3ДКТ-исследование ВНЧС функциональным рентгенологическим исследованием височно-нижнечелюстных суставов с открытым и закрытым ртом (выполняется на ортопантомографе).
Таким образом, применение широкого спектра различных методов лучевой диагностики позволяет своевременно и с минимальной лучевой нагрузкой на пациента детского и взрослого возраста определить диагноз, составить план лечения и проследить в динамике течение стоматологических заболеваний и повреждений зубочелюстной системы, челюстно-лицевой области и ВНЧС (рис. 12, 14, 15).
Рис. 14а. 3ДКТ зубочелюстной системы и челюстно-лицевой области в состоянии центральной окклюзии, трехмерные объемные реконструкции, окклюзионно-артикуляционные нарушения, деформирующий артрозоартрит правого ВНЧС. Рис. 14б. 3ДКТ зубочелюстной системы и челюстно-лицевой области в состоянии центральной окклюзии, трехмерные объемные реконструкции, окклюзионно-артикуляционные нарушения, деформирующий артрозоартрит правого ВНЧС. Рис. 14в. 3ДКТ зубочелюстной системы и челюстно-лицевой области в состоянии центральной окклюзии, трехмерные объемные реконструкции, окклюзионно-артикуляционные нарушения, деформирующий артрозоартрит правого ВНЧС.
Рис. 14г. 3ДКТ зубочелюстной системы и челюстно-лицевой области в состоянии центральной окклюзии, трехмерные объемные реконструкции, окклюзионно-артикуляционные нарушения, деформирующий артрозоартрит правого ВНЧС.
Рис. 14а. 3ДКТ зубочелюстной системы и челюстно-лицевой области в состоянии центральной окклюзии, трехмерные объемные реконструкции, окклюзионно-артикуляционные нарушения, деформирующий артрозоартрит правого ВНЧС. Рис. 14б. 3ДКТ зубочелюстной системы и челюстно-лицевой области в состоянии центральной окклюзии, трехмерные объемные реконструкции, окклюзионно-артикуляционные нарушения, деформирующий артрозоартрит правого ВНЧС. Рис. 14в. 3ДКТ зубочелюстной системы и челюстно-лицевой области в состоянии центральной окклюзии, трехмерные объемные реконструкции, окклюзионно-артикуляционные нарушения, деформирующий артрозоартрит правого ВНЧС.
Рис. 14г. 3ДКТ зубочелюстной системы и челюстно-лицевой области в состоянии центральной окклюзии, трехмерные объемные реконструкции, окклюзионно-артикуляционные нарушения, деформирующий артрозоартрит правого ВНЧС. Рис. 15а. а. Ортопантомограмма; аномалия развития суставного и венечного отростков нижней челюсти с двух сторон. Рис. 15б. 3ДКТ зубочелюстной системы и челюстно-лицевой области (с прикусником), реконструкция по типу ортопантомограммы, трехмерные объемные реконструкции, аномалия развития суставного и венечного отростков нижней челюсти с двух сторон.
Рис. 15в. 3ДКТ зубочелюстной системы и челюстно-лицевой области (с прикусником), реконструкция по типу ортопантомограммы, трехмерные объемные реконструкции, аномалия развития суставного и венечного отростков нижней челюсти с двух сторон.
Заболевания височно-нижнечелюстного сустава составляют значительный процент от патологий зубочелюстной системы и представляют определенные трудности как на этапах диагностики, так и при проведении лечения. Заболевания височно-нижнечелюстного сустава начинаются с функциональных нарушений, диагностика которых с использованием общепринятых рентгенологических методов в некоторых случаях бывает затруднена. Методика цифровой объемной томографии (3ДКТ), проводимой при помощи различных видов прицельных и панорамных дентальных объемных томографов, значительно расширяет возможности лучевой диагностики в стоматологии, челюстно-лицевой хирургии и гнатологии.
Большую диагностическую информацию дает данное трехмерное КТ-исследование при изучении височно-нижнечелюстных суставов (ВНЧС). Нами обследовано более 370 пациентов с различными заболеваниями и повреждениями височно-нижнечелюстных суставов. Трехмерная дентальная компьютерная томография позволяет определить патологию костной ткани на ранних стадиях, выполнить визуальные и метрические исследования суставных структур в трех взаимно перпендикулярных плоскостях, провести линейные и угловые измерения, использовать денситометрию в условных единицах для оценки костной и мягкотканной плотности; также имеется возможность суммирования трехмерной информации с предоставлением объемного изображения изучаемой области (вращение и развороты на 90, 180, 360 ° ) (рис. 17).
Рис. 17. 3ДКТ левого ВНЧС. Трехмерная объемная реконструкция левого ВНЧС. Оскольчатый перелом со смещением суставного отростка левого ВНЧС.
Исследования на дентальном компьютерном томографе позволяют не только получить информацию о строении зубочелюстной системы, но и оценить состояние ВНЧС, костных и мягкотканных структур полости носа, верхнечелюстных и околоносовых пазух, клеток решетчатого лабиринта (рис. 16). В настоящее время по данным дентальной объемной томографии определены нормальные показатели анатомического строения ВНЧС у женщин и мужчин.
Рис. 16. Выполнение цифровой объемной томографии зубочелюстной системы и челюстно-лицевой области на аппарате 3ДКТ фирмы Planmeca.
Таким образом, дентальный объемный томограф является универсальным диагностическим аппаратом нового поколения с огромным потенциалом использования в различных областях стоматологии, челюстно-лицевой хирургии и оториноларингологии. При этом трехмерный дентальный компьютерный томограф — мощный инструмент, открывающий новую эпоху в дифференциальной диагностике патологических процессов челюстно-лицевой области, зубочелюстной системы и височно-нижнечелюстных суставов.
Читайте также:
