КТ при гамартоме бруннеровых желез
Добавил пользователь Алексей Ф. Обновлено: 29.01.2026
Лучевая диагностика гамартомы легкого на рентгене, КТ, МРТ, ПЭТ
а) Терминология:
1. Синонимы:
• Хондроматозная гамартома
• Мезенхимома
2. Определение:
• Название происходит от греческого слова «hamartia», что означает «ошибка»
• Доброкачественное новообразование легких, состоящее из различных тканей:
о Хрящевой
о Жировой
о Соединительной
о Гладкомышечных клеток
о Щелей, выстланных эпителиальными клетками
б) Лучевые признаки гамартомы легкого:
1. Основные особенности:
• Оптимальный диагностический ориентир:
о Единичный узелок или объемное образование в легких, содержащие кальцификаты и макроскопические жировые включения
• Локализация:
о Большинство расположены в периферических отделах легких
о Эндобронхиальная локализация - в 20% случаев:
- Образования центральной локализации могут вызывать постобструктивные изменения
о Встречается в различных долях легких
• Размер:
о Обычно < 4 см, может быть >1 0 см
• Морфологические особенности:
о Четкий контур
о Ровный или дольчатый контур
2. Рентгенография:
о Единичный узелок или объемное образование в легких с ровным или дольчатым контуром
о До 1 5% опухолей содержат кальцификаты:
- Может выявляться характерная кальцификация в виде попкорна
о Образования центральной локализации:
- Постобструктивные изменения:
Ателектаз
Бронхоэктазы
Участки консолидации легочной ткани
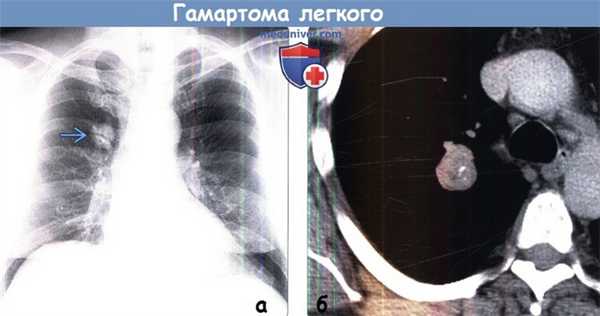
(а) Некурящий пациент 56 лет с жалобами на кашель. При рентгенографии органов грудной клетки в ПП проекции над корнем правого легкого определяется узелок с четким контуром размером 2,6 см . На рентгенограмме кальцификаты не видны.
(б) У этого же пациента при нативной КТ визуализируется узелок с четким дольчатым контуром, который содержит как макроскопический участок жировой ткани, так и грубые кальцификаты. Была выполнена резекция узелка, и было показано, что он соответствует гамартоме легкого. Несмотря на то что данная опухоль является доброкачественной, при наличии симптомов может быть выполнено хирургическое лечение.
3. КТ:
• Нативная КТ:
о Единичный узелок или объемное образование в легких с ровным или дольчатым контуром:
- Редко множественные
о Чувствительность выявления кальцификатов в 10 раз выше, чем при рентгенографии:
- Кальцификату соответствует значение плотности >200 единиц Хаунсфилда (ед.Н)
о Чем больше размер гамартомы, тем больше вероятность образования кальцификатов:
- Кальцификаты содержат до 75% узелков размером > 5 см и только 10% узелков размером < 2 см
- Классическая картина кальцификации хрящевой ткани в виде попкорна выявляется только в 10-15% случаев
о До 60% опухолей содержат участки жировой плотности:
- От -40 до -120 ед.Н
- Часто при измерении областей интереса (ROD на КТ срезах толщиной 5 мм эффект усреднения объема затрудняет интерпретацию изображений
- Лучше изучать изображения тонких срезов (0,6-1,2 см)
о Визуализация макроскопических жировых включений и кальцификатов считается патогномоничным признаком
• КТ с контрастным усилением:
о Типично гетерогенное накопление контрастного вещества
о Контрастирующиеся перегородки в структуре опухоли соответствуют щелям, выстланным эпителиальными клетками
о Для постановки диагноза вводить контрастное вещество необязательно
4. МРТ:
• Т1ВИ:
о Сигнал умеренной интенсивности
• Т2ВИ:
о Гиперинтенсивный сигнал
• Т1ВИ с контрастным усилением:
о Контрастирование капсулы и расположенных на периферии опухоли щелей, выстланных эпителиальными клеткам
• Могут выявляться случайно при исследовании позвоночника
• Метод не является необходимым для постановки диагноза
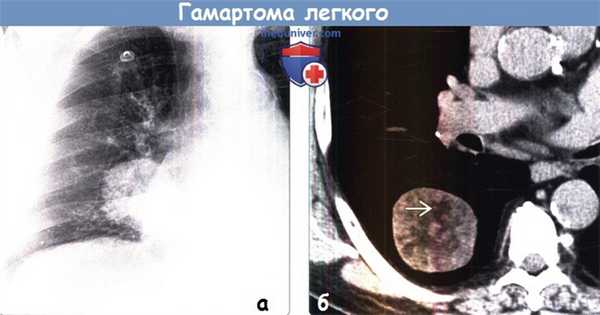
(а) У мужчины 44 лет при прицельной рентгенографии органов грудной клетки в ПП проекции в нижней доле правого легкого определяется объемное образование с четким контуром.
(б) У этого же пациента при нативной КТ в нижней доле правого легкого визуализируется объемное образование с четким контуром шаровидной формы и гетерогенной плотности. При измерении плотности гиподенсных участков ЕЕ? было получено значение -85 ед.Н, что соответствует жировой ткани и является патогномоничным признаком гамартомы легкого.
5. Методы медицинской радиологии:
• ПЭТ/КТ:
о До 20% опухолей поглощают ФДГ
о Чем больше размер опухоли, тем больше вероятность интенсивного поглощения ей ФДГ
о При выявлении методом КТ типичных лучевых признаков необходимость применения ПЭТ/КТ отсутствует
6. Рекомендации к проведению лучевых исследований:
• Оптимальный метод лучевой диагностики:
о КТ представляет собой метод выбора, необходимость введения контрастного вещества обычно отсутствует
• Рекомендации по выбору протокола:
о Выполнение нативной КТ с тонкими срезами для оптимальной визуализации жировой ткани в структуре опухоли
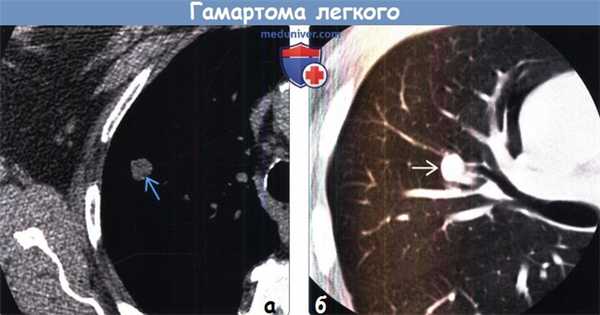
(а) У некурящей женщины 85 лет при нативной КТ определяется узелок размером 12 мм, являющийся стабильным на протяжении пяти лет. Четкий контур и наличие в структуре узелка макроскопических очагов жировой ткани свидетельствуют в пользу гамартомы.
(б) У мужчины 56 лет с рецидивирующей пневмонией при нативной КТ визуализируется узелок, который частично оккпюзирует ветвь переднего сегментарного правого верхнедолевого бронха. При патоморфологическом исследовании резектата был подтвержден диагноз гамартомы легкого.
в) Дифференциальная диагностика гамартомы легкого:
1. Рак легких:
• Единичный узелок в легких, может характеризоваться спикулообразным контуром
• Не содержит одновременно участки жировой плотности и кальцификаты
• Кальцификаты выявляются в 2% опухолей размером < 3 см
• При ПЭТ/КТ интенсивно поглощают ФДГ
• Наличие эмфиземы и сведений о курении в анамнезе
2. Карциноид:
• Гиперваскулярное объемное образование с четким дольчатым контуром
• Часто выявляется эндобронхиальный компонент, который может вызывать постобструктивные изменения
• 30% опухолей содержат кальцификаты
• Высокодифференцированное злокачественное новообразование, способное метастазировать
о При лечении методом выбора является резекция
• При ПЭТ/КТ обычно поглощает ФДГ неинтенсивно
3. Солитарный метастаз:
• Метастазы обычно проявляются множественными узелками или объемными образованиями у пациентов с выявленными ранее злокачественными новообразованиями
• Кальцифицированные узелки метастатической остеосаркомы могут имитировать множественные гамартомы:
о Пациенты в таком случае могут поступать с пневмотораксом
• Единичные метастазы в легких: первичные злокачественные новообразования толстой кишки, молочных желез, почек и яичек, остеосаркома, меланома
4. Липоидная пневмония:
• Участки консолидации легочной ткани или объемное образование, содержащие жир; наблюдаются у пациентов, использующих минеральное масло (обычно для лечения констипации)
• Кальцификаты нетипичны
• При ПЭТ/КТ могут интенсивно поглощать ФДГ
5. Липосаркома:
• Чрезвычайно редкое новообразование с агрессивным характером роста, которое содержит жировой и мягкотканный компоненты
• Обычно встречается в грудной стенке или средостении
г) Патоморфология гамартомы легкого:
1. Основные особенности:
• Этиология:
о Неустановлена
• Генетические особенности:
о Рекомбинация хромосомных полос 6p21 и 14q24 свидетельствует в пользу того, что гамартома легкого является доброкачественным мезенхимальным новообразованием, а не эмбриологической опухолью
• Сопутствующие патологические изменения:
о Триада Карнея:
- Множественные хондромы легких (гистологически отличаются от гамартом)
- Эпителиоидная лейомиосаркома желудка
- Функционирующая вненадпочечниковая параганглиома
о Синдром Коудена:
- Аутосомно-доминантное заболевание
- Характеризуется множественными гамартомами эктодермального, эндодермального и мезодермального происхождения
о В 80-х годах XX века предполагалось наличие связи с развитием рака легких, однако в современных исследованиях выявить связь так и не удалось
2. Стадирование, определение степени дифференцировки и классификация опухолей:
• Доброкачественное новообразование, для которого система стадирования не разработана
3. Макроскопические патоморфологические и хирургические особенности:
• Плотное объемное образование с четким контуром; при резекции обычно легко отделяется от окружающей паренхимы легкого
• Может быть выражение кальцифицирована
4. Микроскопические особенности:
• Объемное образование с капсулой, состоящее из:
о Миксоматозной соединительной ткани, содержащей хрящевую ткань
о Различных тканей в различном соотношении:
- Жировой
- Костной
- Гладкомышечных клеток
- Лимфососудистых структур
• Щели, выстланные двухслойным эпителием, обычно обнаруживают в периферических отделах опухоли
д) Клинические аспекты гамартомы легкого:
1. Проявления:
• Наиболее частые признаки:
о Случайная находка при исследовании методами лучевой диагностики и пациентов без жалоб
о Часто обнаруживают при КТ скрининге
• Другие симптомы:
о Редко кашель, гемофтиз
о Рецидивирующая пневмония
2. Демографические данные:
• Возраст:
о Шестое десятилетие
о Редко наблюдается у детей
• Пол:
о У мужчин встречается в 2-3 раза чаще, чем у женщин
• Эпидемиология:
о Наиболее частая доброкачественная опухоль легких (75%)
о Составляет 6% от всех единичных узелков в легких
о Встречается у 0,025-0,32% лиц в популяции
3. Естественное течение заболевания и прогноз:
• Злокачественная трансформация наблюдается чрезвычайно редко
• Типичен медленный рост
4. Постановка диагноза:
• Диагноз может основываться на патогномоничной лучевой картине при КТ
• При отсутствии типичных лучевых признаков выполняется биопсия под контролем КТ
5. Лечение:
• В большинстве случаев динамическое наблюдение
• Резекция выполняется при наличии симптомов или при быстром росте опухоли:
о Излечима, лишь в редких случаях наблюдается местное реци-дивирование
• Эндобронхиальная гамартома может быть резецирована бронхоскопически
е) Диагностические пункты:
1. Следует учитывать:
• На долю гамартом приходится лишь 6% от всех единичных узелков в легких, поэтому следует подозревать и другие заболевания
2. Ключевые моменты при интерпретации изображений:
• При КТ вновь выявленные узелки или объемные образования в легких всегда следует изучать на изображениях тонких срезов, поскольку обнаружение кальцификатов и жировых включений считается патогномоничным для гамартомы
3. Ключевые моменты диагностического заключения:
• Часто гамартомы медленно растут; небольшое увеличение размеров опухоли при отсутствии симптомов не является обязательным показанием к резекции
ж) Список литературы:
1. Gleeson T et al: Pulmonary hamartomas: СТ pixel analysis for fat attenuation using radiologic-pathologic correlation. J Med Imaging Radiat Oncol. 57(5):534-43, 2013
2. Khan AN et al: The calcified lung nodule: What does it mean? Ann Thorac Med. 5(2):67 79, 2010
3. Kim SA et al: Bronchoscopic features and bronchoscopic intervention for endobronchial hamartoma. Respirology. 15(1):150-4, 2010
4. Park CM et al: Images in clinical medicine. "Popcorn" calcifications in a pulmonary chondroid hamartoma. N Engl J Med. 360(12):e17, 2009
5. De Cicco C et al: Imaging of lung hamartomas by multidetector computed tomography and positron emission tomography. Ann Thorac Surg. 86(6): 1769 72, 2008
6. Guo W et al: Surgical treatment and outcome of pulmonary hamartoma: a retrospective study of 20-year experience. J Exp Clin Cancer Res. 27:8, 2008
7. Park KY et al: Diagnostic efficacy and characteristic feature of MRI in pulmonary hamartoma: comparison with CT, specimen MRI, and pathology. J Comput Assist Tomogr. 32(6):919-25, 2008
8. Wood В et al: Diagnosis of pulmonary hamartoma by fine needle biopsy. Acta Cytol. 52(4):412-7, 2008
9. Siegelman SS et al: Pulmonary hamartoma: CT findings. Radiology. 160(2 ):31 3-7, 1986
КТ при гамартоме бруннеровых желез
Рентгенограмма, КТ, УЗИ при гиперплазии бруннеровых желез
а) Терминология:
1. Синонимы:
• Гамартома бруннеровой железы, аденома бруннеровой железы (ошибочное название)
2. Определение:
• Гиперплазия подслизистых желез двенадцатиперстной кишки, не носящая неопластический характер:
о Диффузный тип (гиперплазия бруннеровых желез):
- Множественные мелкие подслизистые узлы (меньше 5 мм)
о Солитарный тип (гамартома бруннеровых желез):
- Солитарное образование на широком основании или на ножке, больше 5 мм
б) Визуализация:
1. Общая характеристика:
• Лучший диагностический критерий:
о Изменения проксимальных отделов двенадцатиперстной кишки в виде «булыжной мостовой» или «клубники», обнаруживаемые при исследовании с бариевой взвесью
• Локализация:
о Диффузный тип: чаще всего в первой части двенадцатиперстной кишки (в луковице) проксимальнее ампулы о Гамартома: преимущественно в первой и второй части двенадцатиперстной кишки
• Морфология:
о Диффузный тип: множественные мелкие округлые подслизистые узелки (либо единичный узелок)
о Гамартома: солитарное полиповидное образование, которое может иметь ножку
2. Рекомендации по визуализации:
• Лучший метод диагностики:
о Рентгеноскопия верхних отделов ЖКТ с бариевой взвесью
о Эндоскопическая ультрасонография
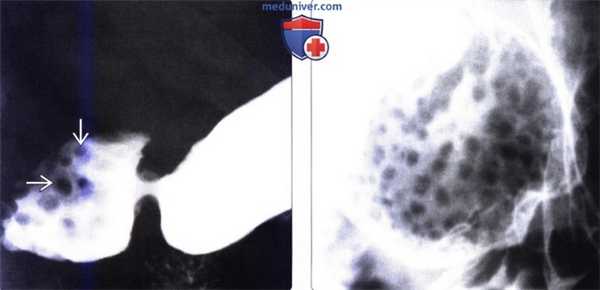
(Слева) На рентгенограмме, полученной при рентгеноскопии верхних отделов ЖКТ, визуализируются множественные мелкие подслизистые дефекты наполнения в луковице двенадцатиперстной кишки - изменения, характерные для гиперплазии бруннеровых желез.
(Справа) На рентгенограмме (кадр из рентгеноскопического исследования верхних отделов ЖКТ) визуализируется луковица двенадцатиперстной кишки, имеющая вид «клубники» вследствие наличия множественных мелких узелков в подслизистой оболочке, представляющих собой гиперпластические бруннеровы железы.
3. Рентгеноскопия при гиперплазии бруннеровых желез:
• Диффузный тип:
о Множественные мелкие округлые узелки в проксимальных отделах двенадцатиперстной кишки
о Внешний вид «булыжной мостовой» или «клубники»
• Гамартома бруннеровой железы:
о Полиповидное образование размером один сантиметр и больше
о Может располагаться на широком основании или на ножке
4. УЗИ:
• Подслизистое гипоэхогенное образование неоднородной структуры, обнаруживаемое при эндоскопической ультрасонографии
5. КТ при гиперплазии бруннеровых желез:
• Полиповидное образование неоднородной структуры, слабо накапливающее контраст
в) Дифференциальная диагностика:
1. Дуоденит:
• Диффузные воспалительные изменения
• Эрозии и утолщение складок
2. Псевдоопухоль изгиба двенадцатиперстной кишки:
• Изгиб под острым углом в области верхушки луковицы двенадцатиперстной кишки
• Избыточное количество слизистой оболочки может имитировать объемное образование в просвете кишки
3. Гамартомный полипоз:
• Синдром Пейтца-Егерса
• Группа мелких полипов в подвздошной и тощей кишке (реже в двенадцатиперстной кишке, толстой кишке и желудке)
• Наличие сочетанных изменений (например, пигментации кожи и слизистых оболочек)
4. Семейный полипоз:
• Множественные аденоматозные полипы в ободочной кишке (реже в желудке, тонкой кишке, двенадцатиперстной кишке)
• Сопутствующие внекишечные проявления (эпидермоидная киста, липома, фиброма, десмоидные опухоли и т. д.)
5. Метастазы в стенке двенадцатиперстной кишки и лимфома:
• Метастазы: округлые подслизистые образования с наличием симптома «мишени» или «бычьего глаза», часто с изъязвлениями
• Лимфома: большое гиповаскулярное мягкотканное образование, инфильтрирующее подслизистую оболочку желудка и двенадцатиперстной кишки на КТ с контрастным усилением
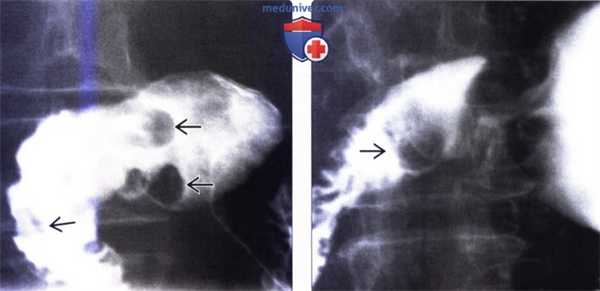
(Слева) На рентгенограмме визуализируются множественные маленькие полиповидные образования в проксимальных отделах двенадцатиперстной кишки. При исследовании биоптата, полученного при эндоскопическом исследовании, были обнаружены признаки гиперплазии, а также выявлены элементы гамартомы, возникшей из Бруннеровых желез.
(Справа) На рентгенограмме (кадр из рентгеноскопического исследования) определяется полиповидное объемное образование в луковице двенадцатиперстной кишки. После эндоскопической биопсии и резекции подтвердилась гамартома Бруннеровой железы. Большие, изолированные поражения, как в этом случае, неотличимы от множества других объемных образований дуоденальной луковицы; при их обнаружении требуется биопсия.
г) Патология:
1. Общая характеристика:
• Этиология:
о Повышение секреции кислоты (нет доказанной причинно-следственной связи)
о Бруннеровы железы вырабатывают щелочную жидкость, содержащую большое количество бикарбонатов, что приводит к нейтрализации кислоты желудка
2. Микроскопия:
• Диффузный тип: выбухающие бруннеровы железы, разделенные фиброзными перегородками
• Гамартома: сочетание ацинусов, протоков, гладких мышц, жировой и лимфоидной ткани:
о Большинство гистологических данных характерны для того и другого типа
о Морфологические признаки и размер являются более пригодными критериями дифференциальной диагностики
д) Клинические особенности:
1. Проявления гиперплазии бруннеровых желез:
• Наиболее частые признаки/симптомы:
о Боль в эпигастрии
• Другие признаки/симптомы:
о Кровотечение из верхних отделов ЖКТ, высокая обструкция, инвагинация (все возникают редко)
2. Демография:
• Возраст:
о Любой, преимущественно 40-60 лет
• Эпидемиология:
о 5-10% образований двенадцатиперстной кишки обусловлены гиперплазией бруннеровых желез
3. Лечение гиперплазии бруннеровых желез:
• При диффузном типе лечение не требуется
• При гамартоме большого размера выполняется резекция-эндоскопическая или открытым способом - с целью гистологической верификации
Гамартомы лёгких. Причины, симптомы и лечение
Медицинские термины, заканчивающиеся на «-ома» (липома, меланома, фибромиома и мн.др.), означают опухоль или, говоря точнее, неоплазию – не предусмотренное природой новообразование в каком-либо органе или ткани. Как известно, такие структуры могут быть злокачественными или доброкачественными; отличительные характеристики последних заключаются в том, что они сохраняют определенное клеточное сходство с тканью, из которой развиваются (при этом растут они значительно медленнее раковых опухолей), не обнаруживают тенденции к прорастанию в смежные структуры и не метастазируют, т.е. не создают новых очагов из своих клеток, распространяемых с током крови или лимфы.
Гамартома, или хрящевая опухоль, представляет собой доброкачественное образование, формирующееся в легком на этапе внутриутробного развития. Первые подробные клинические описания этой врожденной аномалии датированы началом ХIХ века, однако все они были сделаны по результатам посмертных исследований. Прижизненная диагностика гамартомы стала возможной лишь столетие спустя, с появлением первого из методов визуализирующей диагностики, т.е. рентгеноскопии и рентгенографии.
Помимо паренхиматозных легочных клеток, гамартома может содержать хрящевые, соединительные, жировые компоненты. Соответственно, классифицируют различные ее типы (липоматозная, фиброматозная и пр.) Форма обычно округлая, размеры варьируют от пяти до пятидесяти и более миллиметров. Тенденция к росту считается редкостью; согласно другим источникам, для гамартом очень медленный рост, напротив, типичен. Случаи малигнизации (озлокачествления) относятся к спорадическим, единичным феноменам.
Гамартомы составляют около 10% в общем объеме всех регистрируемых легочных новообразований и являются самой распространенной доброкачественной опухолью легких.
2. Причины
Этиопатогенез гамартомы легкого обычно описывается как сбой алгоритма эмбрионального развития, т.е. чего-либо более конкретного на данный момент наука сказать пока не может. Исследования, однако, продолжаются, и в обозримом будущем необходимые ответы будут, несомненно, получены, – а с ними откроются возможности для разработки методов профилактики таких внутриутробных аномалий.
3. Симптомы и диагностика
Подавляющее большинство случаев гамартомы легкого являются бессимптомными, и носитель может длительное время даже не догадываться о наличии опухоли. В единичных случаях, – при значительном размере и определенной локализации гамартомы, – встречаются болевой дискомфорт, мокрый кашель, а также доступные аускультации изменения дыхательной акустики.
Как правило, гамартома обнаруживается случайно, например, при профилактическом или плановом (по другому поводу) рентген-исследовании, и обязательно становится объектом дифференциальной диагностики – прежде всего, со злокачественной неоплазией. В зависимости от ситуации, назначают компьютерную томографию, фибробронхоскопию, пункцию с целью отбора биоптата – гистологический анализ позволяет окончательно установить характер опухоли.
4. Лечение
Консервативного лечения гамартомы легкого не существует. Однако и хирургическое ее удаление далеко не всегда является необходимым и целесообразным. Этот вопрос решается в индивидуальном порядке, по результатам наблюдения в динамике и с учетом ряда факторов: размер, месторасположение, тенденция к росту и, если она есть, темпы увеличения. В тех случаях, когда даже биопсия не дает однозначного ответа, когда гамартома достигает гигантских размеров, или же по настоянию пациента, который испытывает выраженный психологический дискомфорт по данному поводу, целесообразно хирургическое удаление опухоли. Как правило, применяется техника малотравматичного вылущивания; сегодня все чаще используются также высокотехнологичные методы торакальной хирургии (лазерные, криотерапевтические и т.д.).
Прогноз во всех случаях благоприятный.
Заболевания Первичное обследование- Анализы крови на онкомаркеры
- МРТ головы, позвоночника, органов малого таза, органов брюшной полости
- МСКТ органов грудной клетки
- МСКТ органов брюшной полости (виртуальная колоноскопия)
- Гастроскопия (возможность проведения под наркозом, биопсия)
- Колоноскопия (возможность проведения под наркозом, биопсия)
- Бронхоскопия (с биопсией)
- Сцинтиграфия (костей скелета, легких)
Если вы обнаружили у себя подобные симптомы, возможно, это сигнал заболевания, поэтому рекомендуем проконсультироваться с нашим специалистом.
Диагностика Наши цены- Консультация врача онколога, профессор - 10000 р.
- Онкомаркеры:
- ПСА (простатический специфический антиген) общий - 575 р.
- ПСА общий/ПСА своб.(отношение) - 1040 р.
- РЭА (раковый эмбриональный антиген) - 730 р.
- СА 15-3 - 780 р.
- СА 19-9 - 770 р.
- СА 125 - 740 р.
- UBC (антиген рака мочевого пузыря) - 1775 р.
- СА 72-4 - 1170 р.
- Cyfra 21-1 - 1220 р.
- NSE (нейрон-специфическая енолаза) - 1550 р.
- SCC (антиген плоскоклеточной карциномы) - 1550 р.
- НЕ 4 (секреторный белок эпидидимиса 4) - 1150 р.
- СА 242 - 900 р.
- Белок S 100 - 2475 р.
- CgA (хромогранин А) - 2490 р.
- МРТ (головы, позвоночника, органов малого таза. органов брюшной полости) один отдел на базе ЛПУ-партнера - от 6000 р.
- МСКТ органов грудной клетки на базе ЛПУ-партнера - от 6000 р.
- Гастроскопия (ЭГДС, эзофаго-гастро-дуоденоскопия) на базе ЛПУ-партнера без наркоза/с наркозом (во сне) - от 6000/10000 р.
- Колоноскопия на базе ЛПУ-партнера без наркоза/с наркозом (во сне) - от 12000/20000 р.
- ПЭТ-КТ на базе ЛПУ-партнера - от 35000 р.
- Сцинтиграфия костей скелета на базе ЛПУ-партнера - от 8000 р.
Мы стараемся оперативно обновлять данные по ценам, но, во избежание недоразумений, просьба уточнять цены в клинике.
Данный прайс-лист не является офертой. Медицинские услуги предоставляются на основании договора.
Гамартома легкого ( Гамартохондрома легкого , Липохондроаденома легкого , Хондроаденома легкого )
Гамартома легкого – врожденное доброкачественное новообразование легких, развивающееся из различных элементов эмбриональной ткани с преобладанием хрящевых, жировых, мышечных или фиброзных компонентов. Клиническая картина гамартомы легкого варьирует от полного отсутствия симптомов до выраженных проявлений, включающих затруднение дыхания, боль в груди, кашель, иногда кровохарканье и развитие обтурационной пневмонии. Диагноз гамартомы легкого основан на данных рентгенографии, КТ и МРТ грудной клетки, трансторакальной пункционной биопсии. Лечение гамартомы легкого заключается в хирургическом удалении опухоли.
МКБ-10
Общие сведения
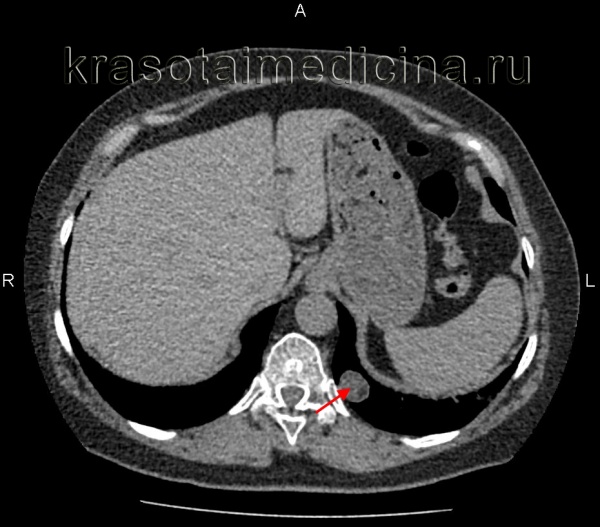
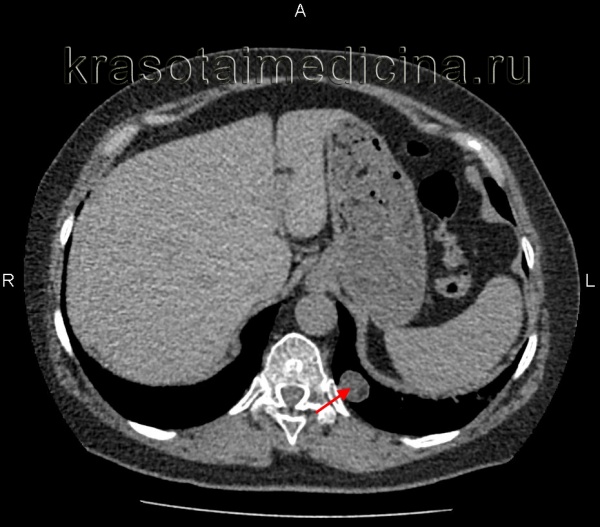
Гамартома легкого (гамартохондрома, хондроаденома, липохондроаденома) - дизэмбриогенетическая опухоль легких, в которой сочетаются тканевые компоненты легочной паренхимы, дистальных бронхов и других структур. Гамартома является одним из наиболее распространенных доброкачественных образований легкого и самой частой формой легочной опухоли периферической локализации (60-64% случаев).
Гамартома обычно располагается в переднем сегменте нижних долей (чаще правого легкого), в толще паренхимы (внутрилегочно) или поверхностно (субплеврально). В единичных случаях она может локализоваться на внутренней стенке крупного бронха (эндобронхиально), выдаваясь в его просвет. Для гамартомы легкого характерны: медленный рост на протяжении многих лет, отсутствие инфильтрации легочной ткани и метастазирования, крайне низкий риск злокачественной трансформации. Гамартома легкого в 2-4 раза чаще выявляется у лиц мужского пола, обычно в возрасте 30-50 лет.
Причины
До настоящего времени в пульмонологи предметом дискуссии остается вопрос: является ли гамартома опухолью de novo либо следствием дизэмбриогенеза и последующей опухолевой трансформации. Большинство ученых склонно считать гамартому пороком развития легких, возникающим вследствие нарушения закладки и формирования бронхолегочных структур в эмбриогенезе. Соединительнотканные, хрящевые и гладкомышечные компоненты гамартомы легкого развиваются из зародышевой ткани (мезенхимы). Эпителиальные структуры могут вовлекаться вторично из окружающей легочной ткани в процессе роста опухоли или из мезодермальных и энтодермальных зачатков бронха.
Факторами риска возникновения гамартомы легкого могут выступать генетическая предрасположенность, генные нарушения, длительное воздействие на организм будущих родителей мутагенов (опасных химических веществ, ионизирующего излучения).
Патанатомия
Большинство гамартом имеет вид округлого инкапсулированного узла плотной или эластичной консистенции с гладкой или мелкобугристой поверхностью, четко отграниченного от паренхимы легкого. Диаметр опухоли может варьировать от 0,5 мм до 10-12 см, в среднем составляет 2-3 см. В состав гамартомы легкого могут входить хаотично расположенные островки хрящевой ткани, прослойки жира, соединительнотканные и гладкомышечные волокна, сосудистые элементы, скопления лимфоидных клеток, полости с выстилкой из железистого эпителия и костные включения.
Классификация
В клинической практике преимущественно встречается локальная форма гамартомы, редко - диффузная с поражением целой легочной доли. Гамартомы легкого чаще являются одиночными образованиями, множественные опухоли менее распространены.
Наиболее часто гистологически верифицируются хонроматозные гамартомы легкого (гамартохондромы), содержащие большое количество гиалинового хряща различной степени зрелости. На срезе узла видна зернистая или гладкая полупрозрачная поверхность серовато-белого или беловато-желтого оттенка. Нередко возможно ослизнение и петрификация участков хрящевой ткани.
В структуре лейомиоматозной гамартомы легкого преобладают гладкомышечная ткань и бронхоальвеолярные структуры. По своим морфологическим и клиническим признакам она схожа с гамартохондромой. Также имеют место гамартомы легкого, содержащие в избытке компоненты других тканей: жировой (гамартолипома, липогамартохондрома), фиброзной (гамартофиброма, фиброгамартохондрома) и т. д. Описаны массивные гамартомы легкого, образованные клетками неороговевающего плоского эпителия в окружении кровеносных сосудов и волокон гладкомышечной ткани.
По выраженности клинической картины выделяют 3 степени гамартомы легкого:
- I - характеризующуюся бессимптомным течением
- II - имеющую скудные проявления
- III - с выраженной симптоматикой из-за роста опухоли и компрессии окружающих тканей
Симптомы гамартомы легкого
Симптомы гамартомы легкого определяются величиной опухоли, ее расположением относительно крупных бронхов, диафрагмы и грудной стенки. Большинство гамартом легкого протекают длительно и бессимптомно, опухоль выявляется случайно при проведении рентгенографии грудной клетки или на вскрытии. Периферическая локализация и небольшая величина гамартомы обусловливают отсутствие клинических проявлений.
При достижении большого размера гамартома начинает сдавливать ткань легкого, бронхи, диафрагму и грудную стенку. Больного начинают беспокоить одышка, болевые ощущения в грудной клетке на стороне поражения, возникающие обычно на высоте глубокого вдоха и сопровождающиеся кашлем, а при серьезной физической нагрузке - кровохарканьем. Сдавление гамартомой крупного бронха дает клиническую картину центральной опухоли легкого.
При эндобронхиальной локализации гамартомы развивается локальное нарушение проходимости бронха, приводящее к гиповентиляции и сегментарному (реже долевому) ателектазу соответствующего отдела легкого и обтурационной пневмонии. В этом случае течение гамартомы сопровождается клиническими проявлениями хронического инфекционного процесса легкого.
Множественная гамартома легкого может быть проявлением триады Карнея, сочетаясь с лейомиобластомой желудка и экстраадренальной параганглиомой, или Кауден-синдрома, характеризующегося множественными доброкачественными образованиями внутренних органов и высоким потенциалом развития рака молочной и щитовидной желез, ЖКТ, мочеполовых органов.
Диагностика
Диагноз гамартомы легкого устанавливают по данным рентгенографии, КТ или МРТ легких и трансторакальной пункционной биопсии с гистологическим исследованием биоптата.
- Рентгенодиагностика. На рентгенограмме и томограмме гамартома легкого визуализируется обычно как одиночная небольшая (редко >2-4 см) округлая тень периферической локализации с резкими и четкими контурами на фоне неизмененной легочной ткани. Поверхность опухоли может быть гладкой или бугристой. Интенсивность тени гамартомы легкого зависит от размера узла и содержания известковых включений.

Выделяют несколько рентгенологических вариантов гамартомы легкого - тени средней интенсивности и гомогенной структуры; неоднородные тени средней интенсивности с обызвествлением; неоднородные тени средней интенсивности со слоистым обызвествлением/уплотнением в центре и неоднородные тени высокой интенсивности с массивной инкрустацией. При больших размерах гамартомы легкого (4 - 5 см) может появиться усиление легочного рисунка за счет сближения между собой сосудистых и бронхиальных ветвей.
- Эндоскопическая диагностика.Бронхоскопия целесообразна только при эндобронхиальном расположении гамартомы.
- Биопсия с гистологией. Для подтверждения доброкачественной природы гамартомы легкого выполняется гистологическое исследование материала опухоли, взятого путем трансторакальной пункционной биопсии, диагностической торакоскопии или торакотомии. В пунктате гамартохондромы легкого могут выявляться элементы незрелой хрящевой ткани, более зрелые хондроциты, гроздевидные комплексы из клеток кубического или призматического эпителия, небольшие участки соединительной ткани, скопления лимфоидных клеток, гистиоциты и капли жира.
Динамическое наблюдение за гамартомой легкого показывает отсутствие или чрезвычайно низкий темп роста опухоли в течение длительного периода. Гамартому необходимо дифференцировать от злокачественных легочных новообразований (рака легкого, карциноида, хондросаркомы), солитарных метастазов рака иной локализации (молочных желез и яичников у женщин, предстательной железы у мужчин, почек и др.), туберкуломы, истинных доброкачественных опухолей и кист легких, эхинококкоза. При гамартоме легкого показаны консультации пульмонолога, фтизиатра, онколога, торакального хирурга.
Лечение гамартомы легкого
При небольшой (менее 2,5 см), гистологически подтвержденной гамартоме легкого и отсутствии компрессии окружающих тканей больной может находиться под динамическим наблюдением пульмонолога на протяжении нескольких месяцев. Вопрос о дальнейшей тактике лечения решается в зависимости от наличия или отсутствия увеличения размера тени на рентгенограмме.
Лечение гамартомы легкого только оперативное, заключается в удалении опухоли через торакоскопический или торакотомический доступ. При периферической локализации гамартомы применяется вылущивание (энуклеация) опухоли, при необходимости - сегментарная и краевая резекция легкого. Удаление легочной доли (лобэктомию) выполняют в случае длительного сдавления сосудов, бронхов, паренхимы легкого и осложненного течения гамартомы.
Эндобронхиальную гамартому удаляют путем бронхотомии с иссечением узла, а также резекции бронха вместе с патологическим образованием и последующим ушиванием или пластикой дефекта. Для исключения периферического или эндобронхиального рака легкого показано срочное интраоперационное гистологическое исследование удаленной опухоли.
Прогноз
При своевременном хирургическом лечении гамартомы легкого прогноз благоприятный, риск рецидивов – низок. При небольшом объеме торакальной операции трудоспособность полностью восстанавливается. Случаи малигнизации гамартохондромы чрезвычайно редки, однако описаны случаи трансформации опухоли в хондросаркому, липосаркому, фибросаркому, аденокарциному, эпидермоидный рак.
1. Гамартома легких: предмет исследования и опыт наблюдения/ Васильев Н.В., Самцов Е.Н., Байдала П.Г.// Сибирский онкологический журнал. – 2008 - №3 (27).
2. Периферические образования легких. Дифференцированная диагностика и хирургическое лечение: Автореферат диссертации/ Аблицов Ю. А. – 2004.
3. Доброкачественные опухоли лёгких: клинико-рентгенологическое исследовние/ Розенштраух Л.С., Рождественская А. И. —1968.
Гамартома гипоталамуса
Гамартома гипоталамуса — это редко встречающаяся доброкачественная гипоталамическая опухоль, которая по гистологическим характеристикам напоминает ганглиоцитому. Этиологические факторы точно не установлены. Новообразование проявляется эпилептическими приступами, снижением когнитивных возможностей, опережением темпов полового созревания. Для диагностики гипоталамической неоплазии требуется проведение электроэнцефалографии, церебрального МР-сканирования. Лечение включает противосудорожные препараты, транскраниальные физические методы воздействия (магнитную стимуляцию, микрополяризацию), нейрохирургические операции.
Врожденные гамартомы гипоталамуса встречаются в клинической неврологии крайне редко: около 1 случая на 200 тыс. живорожденных детей. Половые и расовые различия в заболеваемости не выявлены. Согласно классификации новообразований ЦНС (ВОЗ, 1993 г.), патология принадлежит к категории «кисты и опухолевидные поражения». Высокая актуальность проблемы связана с неспецифичностью симптоматики, трудностью своевременной диагностики, что создает препятствия для адекватного лечения опухоли.
Гамартомы входят в категорию эмбриональных доброкачественных образований, формирующихся у детей в период раннего внутриутробного развития (первый триместр беременности). До сих пор в детской неврологии отсутствует общепринятая концепция появления неоплазий. Считается, что они возникают спонтанно под влиянием факторов риска, которые объединяются в следующие группы:
- Генетические нарушения. Точечные генные мутации остаются одной из основных причин аномалий развития ЦНС, однако их детальное изучение представляет трудности из-за большого разнообразия патологий, полиморфности клинической картины.
- Тератогенные факторы. Поражение гипоталамуса часто обусловлено нейроинфекциями (токсоплазмозом, краснухой, вирусами простого герпеса), физическими вредностями (ионизирующим излучением), химическими токсинами (некоторыми медикаментами, средствами бытовой химии, сельскохозяйственными ядами).
- Патологии беременности. Гамартомы чаще встречаются у детей, рожденных от матерей с экстрагенитальными заболеваниями (сердечно-сосудистая недостаточность, эндокринные нарушения, болезни печени и почек), а также при осложненном течении беременности (токсикоз, резус-конфликт).
Патогенез
Гипоталамус является структурой промежуточного мозга, в нем выделяют 50 пар ядер, каждое из которых выполняет специфическую функцию. Орган имеет нейронные связи с корой больших полушарий, мозжечком, стволом мозга и спинным мозгом, регулирует витальные функции (голод, жажда, сон и бодрствование), влияет на высшую психическую деятельность, выделяет гормоны, управляющие работой желез внутренней секреции.
При образовании эмбриональной опухоли нарушаются все функции гипоталамуса, что проявляется разнообразием патологических симптомов. Степень расстройств зависит от размеров гамартомы: новообразования медленно увеличиваются в размерах, сдавливают окружающую нервную ткань, вызывая усугубление симптоматики. Гамартома имеет ту же гистологическую структуру, что и здоровые отделы гипоталамуса, однако клетки отличаются аномальным строением и незрелостью.
Гипоталамические эмбриональные неоплазии по морфологической классификации являются ганглиоцитомами. Они содержат элементы симпатических нервных узлов, клетки имеют низкий пролиферативный потенциал, минимальную ядерную атипию и высокую степень дифференцировки — признаки, указывающие на доброкачественный характер неоплазии.
Благодаря усовершенствованию МРТ-диагностики новообразований гипоталамуса у детей гамартомы удалось разделить на 3 типа по анатомической локализации, что важно для определения ведущей симптоматики и выбора тактики лечения. Существуют следующие варианты расположения эмбрионального образования:
- Инфрагипоталамический (педункулярный). Диагностируется у 67% больных, характеризуется расположением гамартомы вблизи вентральной гипоталамической поверхности.
- Супрагипоталамический. Наблюдается в 18,5% случаев, представлено опухолевым разрастанием в области хиазмального рецессуса третьего желудочка.
- Интрагипоталамический (сессильный). Определяется у 14,5% страдающих гамартомами гипоталамуса. Неоплазия занимает место серого бугра и прилежит на широком основании к его вентральной части.
Симптомы гамартомы гипоталамуса
Манифестация заболевания в основном происходит у детей раннего возраста, однако не исключены случаи клинического проявления неоплазии у подростков или у взрослых. Чем раньше возникают первые признаки гамартомы, тем больше размер новообразования, и тем сильнее оно нарушает функционирование гипоталамуса. В клинической картине выделяют 3 основных симптома: эпилептические приступы (87,5% пациентов), интеллектуальные нарушения, признаки преждевременного полового созревания (62,5%).
Отличительной чертой гипоталамической гамартомы являются геластические приступы — самая редкая форма судорожных пароксизмов, которая встречается у 0,1% больных эпилепсией. Судороги у детей преимущественно представлены приступами насильственного смеха. Пароксизмы дополняются вегетативными нарушениями: расширением зрачков, покраснением лица, дискомфортом в животе, недержанием мочи.
Преждевременное половое созревание диагностируется при появлении вторичных половых признаков у мальчиков до 9 лет и у девочек до 8 лет. У мальчиков голос становится более грубым, начинает вырисовываться кадык, увеличиваются линейные размеры яичек и полового члена. У девочек набухают молочные железы, появляются волосы в подмышечных впадинах и на лобке, начинаются менструации. Также типичны угревая сыпь, повышенная жирность кожи, резкий запах пота.
Когнитивные нарушения разной степени тяжести отмечаются у 100% пациентов. В раннем возрасте они проявляются в виде задержки речевой функции, позднего развития навыков сидения, стояния, ходьбы, отсутствии у детей познавательной активности. По мере взросления ребенка симптомы дополняются нарушениями психоэмоциональной сферы: неустойчивостью настроения, приступами агрессии, излишней замкнутостью.
Осложнения
Умственная отсталость, возникающая при гипоталамической гамартоме, вызывает серьезные нарушения социализации у детей, создает проблемы во время школьного обучения. Степень интеллектуальных нарушений варьирует от легкой, при которой сохранена способность к обучению, до тяжелой, когда у ребенка присутствуют только элементарные навыки самообслуживания, а речевые способности ограничиваются отдельными словами.
При прогрессировании опухоли гипоталамуса наблюдается тотальное поражение промежуточного мозга, проявляющееся генерализованной эпилепсией. При отсутствии лечения у детей может начаться эпилептический статус — угрожающее жизни состояние, при котором происходит серия судорожных приступов без возвращения сознания. Преждевременное половое развитие чревато ранним закрытием ростовых зон костей, у девочек есть риск возникновения синдрома поликистозных яичников.
Заподозрить гамартому гипоталамуса удается при клиническом обследовании у детского невролога по наличию жалоб на неконтролируемые приступы смеха. При физикальном осмотре оценивается степень моторного и психического развития ребенка, сохранность рефлекторной деятельности, функционирование органов чувств. Для верификации диагноза назначаются инструментальные методы:
- МРТ головного мозга. На снимках МРТ визуализируется объемное образование однородной структуры с четкими контурами, которое не накапливает контрастное вещество, не имеет признаков инвазивного роста. При исследовании в режиме Т1 очаг является гипоинтенсивным, а в Т2-режиме — переменным гиперинтенсивным.
- ЭЭГ. По результатам исследования определяются различные варианты эпилептической активности: спайки, острые волны, патологические комплексы «пик-медленная волна», «острая-медленная волна». Для уточнения диагноза необходима электроэнцефалография с фотостимуляцией, гипервентиляцией.
Лечение гамартомы гипоталамуса
Консервативная терапия
Медикаментозное лечение новообразования у детей носит симптоматический характер. Для коррекции геластических пароксизмов назначаются антиконвульсанты (вальпроаты, бензодиазепины). Для улучшения функциональных возможностей мозга применяются нейрометаболические вещества, витаминно-минеральные комплексы. Высокую эффективность в лечении эпилепсии показывают нелекарственные методы:
- Транскраниальная магнитная стимуляция. При ТМС на область гипоталамуса и другие зоны мозга воздействуют низкоинтенсивным магнитным полем для достижения эффекта торможения, усиления выработки ГАМК.
- Транскраниальная микрополяризация. Суть метода заключается в воздействии постоянного слабого тока на кожу головы в определенных точках — так называемая нейромодуляционная методика, которая корректирует психопатологические проявления, уменьшает нейрональное взаимодействие в эпилептическом очаге.
Хирургическое лечение
Нейрохирургическое операции на гипоталамусе показаны при размерах гамартомы более 1,5 см, фармакорезистентной эпилепсии с генерализованными приступами либо тяжелых эндокринных расстройствах у детей. С учетом особенности локализации опухолевого процесса применяется микрохирургическая резекция, эндоскопический доступ, современный метод радиохирургии. Эффективность хирургического лечения составляет 54-90%.
Реабилитация
Учитывая выраженные интеллектуальные расстройства, детям с гипоталамическими эмбриональными неоплазиями требуется помощь коррекционных педагогов. При легкой или умеренной степени умственной отсталости возможно обучение в специальных классах, для развития речи необходима длительная программа занятий с детским логопедом. По показаниям к реабилитации привлекают клинических психологов.
Прогноз и профилактика
Поскольку гамартомы относятся к доброкачественным опухолям без риска малигнизации, прогноз благоприятный при условии ранней диагностики болезни, своевременного устранения органического дефекта гипоталамуса. При крупных новообразованиях, расположенных в труднодоступных для нейрохирургов участках мозга, прогноз ухудшается. Учитывая неясность этиопатогенеза гамартомы, меры первичной профилактики не разработаны.
1. Эпилепсия с геластическими приступами и гамартома гипоталамуса (описание редкого клинического наблюдения)/ В.А. Михайлов, А.К. Дружинин, Н.И. Шова, Е.А. Корсакова// Эпилепсия и пароксизмальные состояния. — 2017. — №3.
3. Геластические приступы/ М.Б. Миронов, И.В. Иванова, К.Ю. Мухин// Эпилепсия и пароксизмальные состояния. — 2014. — №3.
4. Гамартомы гипоталамуса у детей/ Т.В. Семичева, С.К. Горелышев// Проблемы эндокринологии. — 2006. — №4.
Читайте также:
- Радиобиология лучевой терапии: структурные изменения клеток
- Сыпь при тромбоцитопениях. Варианты сыпи при коагулопатиях
- Классификация изменений селезенки. Диффузные изменения селезенки.
- Пальпация тазобедренного сустава спереди лежа на спине
- Солитарная отграниченная астроцитарная пролиферация сетчатки: признаки, гистология, лечение, прогноз
