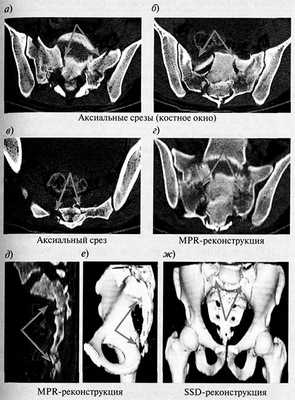
КТ при травматическом переломе крестца
Добавил пользователь Дмитрий К. Обновлено: 28.01.2026
Определение: нарушение целостности тазового кольца (переломы костей таза или разрыв связок), приводящие к разобщению тазовых полуколец. Переломы заднего полукольца локализуются кзади от седалищной ости. Как правило, это повреждения крестца или крестцово-подвздошного сустава. Переломы переднего полукольца локализуются кпереди от седалищной ости. Наиболее часто это переломы ветви лобковой кости.
Лучевая диагностика
Основные характеристики
Наиболее типичный симптом: нарушение целостности дугообразных линий крестца, ограничивающих крестцовые отверстия.
Локализация.
В 95% случаев линия перелома проходит вертикально или косо.
Переломы крестца в горизонтальной плоскости встречаются только в 5% случаев.
Морфология.
Разрыв тазового кольца наиболее часто является следствием вертикально или косоориентированных переломов.
При изолированных переломах крестца линия перелома чаще проходит горизонтально.
Рентгено-семиотика
Рентгенография.
На рентгенограммах выявить повреждения крестца достаточно сложно. До 60% случаев переломы данной локализации выявляются только при выполнении КТ.
Нарушение целостности дугообразных линий:
- в норме они ограничивают передние и задние крестцовые отверстия;
- угловая деформация дугообразной линии свидетельствует о наличии перелома.
При латеральной компрессии отмечается одностороннее уменьшение поперечного размера крестца.
При поперечных переломах на рентгенограммах в боковой проекции определяется ангуляция крестца.
На рентгенограммах в прямой проекции:
- рентгенография плоскости входа в таз выполняется с каудальным наклоном трубки на 25°;
- рентгенография плоскости выхода из таза выполняется с краниальным наклоном трубки на 25°;
- для получения рентгенограмм в проекции Фергусона трубку наклоняют на 15° краниально.
Оптимально линия перелома визуализируется на рентгенограммах плоскости выхода и рентгенограммах в плоскости Фергусона.
Перелом поперечного отростка Lv позвонка в подавляющем большинстве случаев сочетается с переломом крестца.
У детей переломы крестца могут формироваться по типу зеленой веточки.
Переломы крестцово-копчикового перехода:
- угловая деформация (в данной области может быть вариантом нормы);
- поперечная линия перелома на рентгенограмме в проекции Фергусона.
КТ-семиотика
КТ с костным алгоритмом реконструкции.
Позволяет выявить смещение, которое не определяется при рентгенографии.
Четко определяет локализацию линии перелома относительно крестцовых отверстий.
Даже на срезах с костным алгоритмом реконструкции линия перелома нередко трудно различима.
МРТ-семиотика
Ввиду косой ориентации крестца и его относительно небольшой толщины зона перелома нередко не визуализируется или область отека костного мозга вокруг линии перелома ошибочно трактуется как неоплазия.
- При исследовании выполняются Т1-ВИ в косо-фронтальной плоскости и изображения в последовательности STIR в истинной плоскости крестца.
- Толщина среза не должна превышать 3 мм.
МРТ не входит в комплекс методов исследования пациентов с травмой.
Данный метод применяется при подозрении на повреждение спинномозговых корешков.
- В остром периоде отрыв спинномозгового корешка нередко маскируется за гематомой.
- В последовательности STIR можно определить повреждение крестцового сплетения.
Рекомендации по лучевой диагностике
- Оптимальный метод диагностики: КТ.
- Рекомендации к методике исследования: срезы толщиной 1-3 мм с взаимным перекрытием и реконструкции в сагиттальной и фронтальной плоскости.
Дифференциальный диагноз
Вывих в крестцово-подвздошном суставе
Для дифференциальной диагностики данного состояния и перелома крестца требуется выполнение КТ.
Стресс-переломы
Сопровождаются внезапным возникновением интенсивных болей.
Травматический анамнез отсутствует.
Как правило, такие переломы формируются на фоне недостаточности костной ткани при остеопорозе.
К стресс-переломам относятся и переломы на фоне истощения костной ткани у спортсменов.
Линия перелома проходит вертикально через крыло крестца.
- Переломы этого типа могут быть как одно-, так и двусторонними.
- Менее чем в половине случаев две вертикальные линии перелома соединяются горизонтальным компонентом.
В переднем отделе плоскости перелома часто формируется вакуум-феномен.
Прямоугольные полосы измененного МР-сигнала при повреждениях данного типа нередко ошибочно интерпретируют как опухолевую инфильтрацию.
Опухоль
- При рентгенографии дугообразные линии в структуре крестца утрачиваются.
- При КТ выявляется участок деструкции костной ткани округлой или овальной формы.
- При МРТ в структуре костного мозга выявляется гиперинтенсивный на Т2-ВИ участок округлой или овальной формы.
Травматический вывих крестца
- Формируется при скоростной автотравме, при падении.
- Встречается крайне редко.
- Диагноз устанавливается по данным рентгенографии в боковой проекции или КТ.
Добавочные центры окостенения
- Выявляются в детском возрасте в латеральных отделах крестца.
- Локализуются симметрично с обеих сторон, имеют волнистые контуры.
Патоморфология
Этиология.
Переломы крестца без нарушения целостности тазового кольца:
- часто формируются вследствие падения с высоты при попытке суицида;
- при приземлении на спину или на ягодицы линия перелома проходит в поперечной плоскости;
- при падении с небольшой высоты часто формируются переломы в области крестцово-копчикового перехода.
Выделяют три основных механизма разрыва тазового кольца.
Переднезаднее сдавление (перелом по типу открытой книги): вертикально ориентированный перелом крестца, часто с небольшим диастазом.
- линия перелома ориентирована вертикально;
- за счет вдавления костных трабекул друг в друга линия перелома выглядит не рентгенпрозрачной, а, напротив, рентгенплотной;
- переломы данного типа сопровождаются уменьшением поперечного размера крыльев крестца.
Вертикальный срезающий механизм (падение с высоты):
- линия перелома ориентирована вертикально;
- может наблюдаться вертикальное смещение костных отломков;
- травмы данного типа нередко сочетаются с переломами поперечных отростков L5 позвонка.
Эпидемиология: травматические переломы крестца встречаются часто.
Сочетанная патология.
Травма пояснично-крестцового перехода:
- наблюдается примерно в 1/3 случаев травм крестца с сопутствующим нарушением целостности тазового кольца;
- повреждение дугоотростчатых суставов или межпозвонкового диска L5—S1.
Перелом поперечного отростка L5 позвонка отражает наличие механической нестабильности, так как сопровождается отрывом пояснично-крестцовой связки.
Переломы переднего тазового полукольца.
Переломы поясничных позвонков, которые проявляются клиникой неврологического дефицита, часто отвлекают внимание от сопутствующих травм крестца.
Неврологический дефицит развивается при 40% переломов со смещением. При этом наиболее часто происходит повреждение (растяжение или разрыв) спинномозговых корешков или нервов крестцового сплетения.
- сопутствующие разрывы сосудов могут потребовать выполнения эмболизации;
- активное кровотечение после травмы, как правило, выявляется при КТ с внутривенным контрастным усилением.
Повреждение мочевого пузыря или мочеиспускательного канала.
Переломы костей нижних конечностей.
Срезающее повреждение мягких тканей спины и ягодичной области.
Классификация и стадирование
Классификация по Denis.
Выделяет в структуре крестца три зоны, где могут локализоваться переломы.
1-я зона: часть крестца латеральнее крестцовых отверстий.
- Здесь располагает 50% переломов крестца.
- Линия перелома ориентирована косо или вертикально.
- Неврологический дефицит формируется в 5—25% случаев.
- Травма может сопровождаться компрессией L5 спинномозгового корешка.
2-я зона: переломы, проходящие через крестцовые отверстия.
- 35% всех переломов крестца.
- Линия перелома ориентирована косо или вертикально.
- Неврологический дефицит формируется в 30% случаев.
- Травма может сопровождаться сдавлением L5, спинномозгового корешка между фрагментом крыла крестца и поперечным отростком.
3-я зона: переломы, проходящие через крестцовый канал.
- К данной группе относится 15% всех переломов крестца.
- Поперечные переломы 3-й зоны:
- в 35% случаев сочетаются с отрывом спинномозговых корешков;
- взрывные переломы крестца: переломы в горизонтальной плоскости со смещением костных отломков в крестцовый канал;
- к данной группе травм относится и переломо-вывих, плоскость которого проходит через рудиментарный межпозвонковый диск S1-2;
- неврологический дефицит формируется в 50-60% случаев;
- переломы этого типа нередко сопровождаются дополнительными повреждениями костных структур ниже уровня пояснично-крестцового перехода.
Вертикальные переломы 3-й зоны:
- в большей части случаев сопровождаются неврологическим дефицитом;
- нарушение функции мочевого пузыря, кишки, эректильная дисфункция.
Клиника
Симптоматика
Наиболее типичные проявления: боли или гиперчувствительность в области крестца после высокоскоростной травмы.
- Неврологический дефицит.
- Дисфункция мочевого пузыря, кишки.
Течение заболевания
Нестабильные переломы требуют выполнения открытой внутренней фиксации.
Повреждение нервных стволов.
- Функция S1, S2 корешков восстанавливается в течение первого года после травмы вне зависимости от типа лечения.
- Сопутствующее повреждение твердой мозговой оболочки может являться причиной утечки цереброспинальной жидкости.
Лечение
При стабильных переломах крестца показан постельный режим с постепенным восстановлением аксиальной нагрузки.
При нестабильных переломах выполняется стабилизация поврежденного сегмента трансалярными винтами.
Значение хирургической декомпрессии в лечении переломов крестца остается неоднозначным.
- При выполнении ранней декомпрессии неврологический статус восстанавливается в большем объеме, чем при отсроченном оперативном вмешательстве.
При декомпрессии удаляются костные отломки, которые сужают или деформируют крестцовый канат или крестцовые отверстия.
Инфекционные осложнения в послеоперационном периоде развиваются редко.
Переломы крестца представлены на рис. 1.
![стресс-перелом крестца и копчика]()
Рис. 1. Многооскольчатый перелом (стресс-перелом) крестца и копчика. КТ
При спиральной компьютерной томографии нижнепоясничного, крестцового отделов позвоночника и копчика определяются перелом копчика, многооскольчатый перелом боковых масс крестца с нарушением целостности крестцовых отверстий со смещением кпереди и книзу тел S1 и S2 позвонков (стрелки).
Труфанов Г.Е. Лучевая диагностика травм позвоночника и спинного мозга. 2012. С. 186-195.
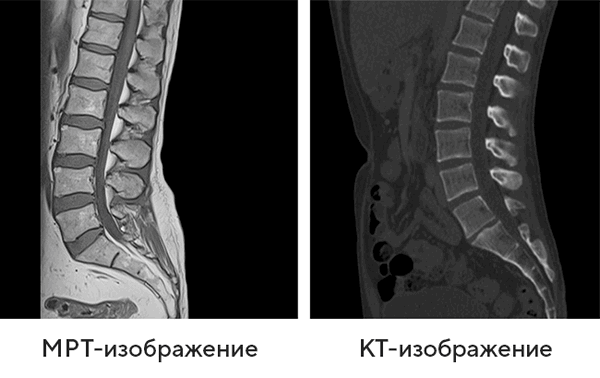
КТ при травматическом переломе крестца
Рентгенограмма, КТ, МРТ при травматическом переломе крестца
а) Определения:
• Дугообразная линия: кривая линия, ограничивающая верхний край отверстия нерва:
о Переломы во второй зоне разрывают дугообразную линию
• Пояснично-крестцовое разобщение (позвоночно-тазовое разобщение): U-образный перелом, в сочетании с разрывом связки:
о Утрата структурной целостности между позвоночником и тазомб) Визуализация:
1. Общая характеристика:
• Основные диагностические критерии:
о Поперечный перелом: угловая деформация крестца на рентгенографии в боковой проекции
о Вертикальный перелом: разрыв дугообразных линий отверстий нервов
• Локализация:
о Поперечные переломы возникают преимущественно на уровне S3
о Поперечный перелом также может возникать в копчике
о Вертикальные переломы возникают наиболее часто во второй зоне
• Морфология:
о Поперечно-ориентированные переломы крестца иногда изолированные:
- Или могут сопутствовать другим осевым травмам (позвоночника или головы)
о Вертикально-ориентированные переломы крестца обычно ассоциированы с разрывом тазового кольца(Слева) Рентгенография таза в передне-задней проекции: определяется изолированный косой перелом сегментов S4 и S5 вследствие падения. Дугообразные линии разорваны. Сравните нормальную дугообразную линию на уровне S4 справа.
(Справа) КТ, косой коронарный срез: у этого же пациента определяется поражение отверстий нерва на уровне S3 и S4. (Слева) Рентгенография в боковой проекции: определяется изолированный поперечный перелом крестца на уровне S5. Обратите внимание на нормальное небольшое разделение крестцово-копчикового сочленения. Визуализационная картина нормального крестцово-копчикового сочленения весьмав вариабельна.
(Справа) КТ, сагиттальный срез: определяется поперечный перелом крестца с минимальным смещением на уровне 54. Такие переломы иногда визуализируются только при рентгенографии в боковой проекции или на сагиттальном срезе КТ. (Слева) Обзорная рентгенография таза: определяется вертикально-ориентированный склероз крыла крестца в виде ленты справа с небольшим склерозом и неровностью латерального края отверстия нерва на уровне S2, отражающий вколоченный перелом. Правое крыло крестца также немного уже, чем слева, вследствие вколачивания.
(Справа) КТ, коронарный срез: у этого же пациента лучше визуализируется линия вколоченнго перелома. Этот перелом является раздавленным, возникшим вследствие механизма боковой компрессии. При подобном переломе ипсилатеральная ветвь лобковой кости также должна быть сломана.2. Рентгенография:
• Перелом иногда лучше визуализируется на обзорной рентгенограмме таза
• Вертикальный перелом:
о Вколачивание крыла крестца: пораженная сторона уже в медиолатеральном направлении по сравнению с неповрежденной стороной:
- Может визуализироваться линия склероза вколоченной кости
о Расширенное крыло крестца: определяется отделение фрагментов на пораженной стороне:
- Линия перелома зачастую трудно визуализируется вследствие остеопении или скопления газа в кишечнике
о Разрыв дугообразных линий (перелом второй зоны):
- Может визуализироваться смещение дугообразной линии
- Может определяться только слабовыраженная угловая деформация нормально искривленного контура
• Поперечный перелом:
о Линия перелома обычно не визуализируется на рентгенографии в передне-задней проекции
о Острое формирование патологического угла крестца при переломе иногда визуализируется на рентгенографии в боковой проекции или на сагиттальном срезе КТ
• Перелом копчика:
о Угловая деформация копчика
о Всего поперечно-ориентированный, обычно изолированный3. КТ при травматическом переломе крестца:
• Переломы зачастую слабовыраженные
• Необходимо искать небольшой разрыв дугообразных линий, отступ кортикального слоя4. МРТ при травматическом переломе крестца:
• Гипоинтенсивная зигзагообразная линия, окруженная лентовидным отеком костного мозга (↓ интенсивности сигнала на Т1 ВИ, ↑ интенсивности сигнала на последовательностях чувствительных к жидкости)5. Рекомендации по визуализации:
• Лучший метод визуализации:
о КТ(Слева) КТ, аксиальный срез: определяется поясничо-крестцовое разобщение. Поперечный перелом на уровне S2 и двусторонний вертикальный перелом крыльев крестца отделяют пояснично-крестцовый отдел позвоночника от тела крестца и от таза.
(Справа) КТ, 3D реконструкция: у этого же пациента линия перелома и смещение левого крестцово-подвздошного сустава Я разобщают позвоночник и S1 от остатка таза. Линии перелома также распространяются ниже во 2 зону. (Слева) КТ при пояснично-крестцовом разобщении, сагиттальный срез: определяется поперечный компонент перелома. Также определяется перелом остистого отростка на уровне L5 S3, отражающий разобщение задних стабилизирующих структур.
(Справа) КТ, аксиальный срез: определяется раздавленный перелом 1 зоны слева. Обратите внимание на нормальные дополнительные центры окостенения Я у этого подростка. Также в этом боковом компрессионном переломе III зоны представлены смещенный и угловой полулунный переломы правой подвздошной кости и расширение правого крестцово-подвздошного сустава. (Слева) Рентгенография копчика в боковой проекции: определяется небольшой патологический угол контура кости Я, ранее упущенный. Небольшой подвывих крестцово-копчикового сочленения обычно случайная находка.
(Справа) МРТ Т2ВИ, режим подавления сигнала от жира, сагиттальный срез: у этого же пациента определяется лентовидная гиперинтенсивная структура на каждой стороне от линии перелома. При рефрактерной боли может быть выполнено удаление подвижного фрагмента.в) Дифференциальная диагностика травматического перелома крестца:
1. Перелом при остеопорозе:
• При дифференциальной диагностике полезны анамнестические и демографические данные
• Вертикально-ориентированный перелом, проходящий через 1 или 2 зоны, иногда двусторонний
• Иногда двусторонний
• Также может определяться поперечный перелом, приводящий к формированию Н признака2. Патологический перелом:
• Обычно определяется округлая конфигурация нижележащей опухоли3. Дополнительный центр окостенения:
• Небольшие дополнительные центры, обнаруживаемые на латеральном крае крестца
• Гладкие края, округлый контург) Патология. Стадирование, степени и классификация:
• Классификация Даниса: переломы классифицируются на зоны или на зоны, которые они проходят
о Зона 1: латерально от отверстия нерва
о Зона 2: через отверстие нерва
о Зона 3: через спинномозговой канал
• Горизонтально-ориентированные переломы проходят через все три зоныд) Клинические особенности:
1. Проявления:
• Другие признаки/симптомы:
о Неврологическая травма в 50% случаев
• Клинический профиль:
о Изолированный поперечный перелом, возникший обычно вследствие падения, приземления в положении сидя
о Вертикально-ориентированные переломы, возникающие обычно вследствие травмы высокой интенсивности, ассоциированной с разрывом тазового кольца2. Течение и прогноз:
• Поперечные переломы обычно лечатся консервативно
• При вертикально-ориентированных переломах иногда необходима стабилизация:
о Поперечно-ориентированный винт на уровне S1 и S2 (или на обоих)е) Диагностическая памятка:
1. Следует учесть:
• Крестец обычно состоит из пяти сегментов, но может иметь 4 или 6 сегментов:
о Не следует принимать нормальное крестцово-копчиковое сочленение за линию перелома2. Совета по интерпретации изображений:
• Лучший метод визуализации поперечного перелома крестца -реконструкция сагиттального среза КТж) Список использованной литературы:
1. Bydon М et al: Sacral fractures. Neurosurg Focus. 37(1):E12, 2014
2. Denis F et al: Sacral fractures: an important problem. Retrospective analysis of 236 cases. Clin Orthop. 227:67-81, 1988Лучевая диагностика травматического перелома крестца
а) Определения:
• Тазовое кольцо: кости таза вместе образуют кольцевидную структуру, имеющую косо-горизонтальное расположение и окружающую собой органы таза
• Разрыв тазового кольца: переломы и/или связочные повреждения, приводящие к нарушению целостности передней и задней половин таза:
о Перелом заднего полукольца: кзади от седалищной ости, обычно на уровне крестца или крестцово-подвздошного сустава
о Перелом переднего полукольца: кпереди от седалищной ости, чаще это перелом ветвей лонной кости1. Общие характеристики:
• Наиболее значимый диагностический признак:
о Нарушение непрерывности контура крестцовых отверстий (дугообразные линии)
• Морфология:
о 95% переломов — это вертикальные или косые переломы
о 5% — горизонтальные переломы
о U-образные или Н-образные переломы: горизонтальный + поперечный компоненты2. Рентгенография при травматическом переломе крестца:
• Переломы крестца нередко сложно бывает обнаружить при рутинном рентгенологическом исследовании:
о До 60% их, согласно данным литературы, были пропущены до назначения КТ
• Нарушение непрерывности дугообразной линии крестцового отверстия служит признаком перелома во II зоне:
о Дугообразная линия в норме имеет плавный изгиб и располагается над крестцовым отверстием
о Угловая деформация дугообразной линии свидетельствует о переломе
• Латеральная компрессия крестца приводит к уменьшению ширины соответствующей его половины
• Смещение фрагментов на рентгенограммах увидеть удается нечасто
• Поперечные переломы лучше всего видны на рентгенограмме в боковой проекции:
о Угловая деформация крестца
• Дополнительные проекции позволяют более эффективно визуализировать переломы крестца:
о Inlet-проекция (вход в таз): под углом 25° в каудальном направлении
о Outlet-проекция (выход из таза): под углом 25° в краниальном направлении
о Проекция Ferguson: 15° в краниальном направлении
• У детей могут встречаться переломы крестца типа «зеленой веточки»3. КТ при травматическом переломе крестца:
• КТ позволяет оценить положение линии перелома относительно крестцовых отверстий и крестцового канала
• Оценить смещение фрагментов, которое не видно на рентгенограммах
• Наиболее точный метод оценки смещения фрагментов
о Аксиальные изображения: переднезаднее смещение, горизонтальное смещение, окклюзия крестцового канала
о Фронтальные реконструкции: вертикальное смещение
о Сагиттальные реконструкции: переднезаднее смещение, угловая деформация4. МРТ при травматическом переломе крестца:
• Поскольку крестец-это довольно тонкая кость, которая к тому же расположена косо, линии перелома на МР-сканах могут быть не видны или ошибочно быть приняты за опухоль:
о Более информативны в этом отношении косые фронтальные Т1 и STIR изображения
• Состояние корешков спинного мозга:
о Травматический отрыв корешка в остром периоде может маскироваться окружающей гематомой
о Признаки повреждения крестцового сплетения в STIR-режиме5. Рекомендации по визуализации:
• Наиболее оптимальный метод диагностики:
о КТ
• Протокол исследования:
о Нередко более информативны косые реконструкции, плоскость которых соответствует плоскости крестца(Слева) Рентгенограмма в прямой проекции: левосторонний перелом крестца во II зоне, вызванный боковой компрессией. Обратите внимание на угловую деформацию дугообразных линий слева и сравните их с нормальными плавными дугообразными линиями справа.
(Справа) КТ, аксиальный-срез: тяжелый оскольчатый перелом крестца, полученный в результате аварии при занятии парасейлингом. Перелом включает поперечный компонент и двусторонние вертикальные переломы, проходящие через крестцовые отверстия, а также вертикальный перелом, проникающий в крестцовый канал. (Слева) Рентгенограмма в прямой проекции: перелом крестца во II зоне. Переломы в этой области легко не заметить из-за экранирования их мягкими тканями. Наиболее значимый признак в данном случае-это нарушение непрерывности латерального контура крестца. Сравните его с нормальным противоположным контуром крестца.
(Справа) Накосом фронтальном КТ-срезе (соответствующем плоскости крестца) этого же пациента перелом определяется более четкой. (Слева) На аксиальном КТ-срезе у ребенка определяется перелом правой боковой массы крестца типа «зеленой веточки». Слева виден нормальный апофиз, отличающийся округлыми склерозированными краями.
(Справа) КТ, сагиттальная проекция: изолированный поперечный перелом крестца возникший в результате падения. Поскольку плоскость этого перелома аксиальная, в аксиальной проекции его можно не увидеть. Он визуализируется только на сагиттальных реконструкциях или рентгенограмме в боковой проекции.в) Дифференциальная диагностика:
1. Разрыв/дислокация крестцово-подвздошного сочленения:
• Для дифференциальной диагностики с переломом может быть показана КТ2. Стрессовый перелом:
• Внезапно развивающийся выраженный болевой синдром
• Отсутствие травмы в анамнезе
• Усталостный перелом на фоне остеопороза
• Усталостный перелом у спортсменов
• Вертикальный перелом боковой массы крестца
о Односторонний или двусторонний
о Менее, чем в 50% случаев два вертикальных перелома соединены горизонтальным переломом:
- Рентгенологический признак «Хонда» или «Н»
• Феномен вакуума, нередко наблюдаемый в вентральной части перелома3. Опухоль:
• Исчезновение дугообразных линий на рентгенограмме
• Округлая или овальная зона деструкции на КТ
• Округлая или овальная зона усиления Т2-сигнала на МРТ
• Гематома на фоне травматического перелома крестца может напоминать собой новообразование мягких тканей4. Добавочные центры оссификации:
• Видны в латеральных отделах крестца у детей и подростков
• Округлые контуры, кортикальные края
• Обычно располагаются симметрично с обеих сторон5. Нормальный вариант строения копчика:
• Крестцово-копчиковое сочленение в норме может быть «деформировано» под углом6. Травматическая пояснично-крестцовая дислокация:
• Высокоэнергетическая травма (ДТП или падение с высоты)
• Полный разрыв связок пояснично-крестцового сочленения
• Встречается исключительно редко
• Боковое, переднее или заднее смещение L5 относительно крестца
• Диагноз ставится по рентгенограмме в боковой проекции или КТг) Патология:
1. Общие характеристики:
• Этиология:
о Переломы крестца без сопутствующего повреждения тазового кольца обычно возникают при падении с высоты:
- Поперечные переломы крестца могут развиваться при падении на ягодицы или спину
- Переломы в области крестцово-копчикового сочленения могут возникать при падении с незначительной высоты
о 3 основных механизма повреждения тазового кольца:
- Передне-задняя компрессия (повреждение типа «открытая книга»):
Вертикальный перелом крестца, нередко с небольшим расхождением фрагментов
- Боковая компрессия («повреждение в результате бокового удара»):
Вертикальный перелом крестца
Импакция костной ткани может приводить к появлению на рентгенограммах и КТ зоны уплотнения кости или уменьшению ширины боковой массы крестца
- Вертикальный сдвиг (при падении с высоты):
Может иметь место вертикальное смещение, которое может самопроизвольно устраниться
± переломы поперечных отростков L5
• Сочетанные повреждения:
о 95% переломов крестца сочетаются с повреждениями тазового кольца
о Повреждение пояснично-крестцового сочленения:
- Наблюдается в 1/3 переломов крестца с повреждением тазового кольца
- Повреждение дугоотростчатых суставов или диска L5-S1
о Переломы поперечных отростков L5:
- Являются следствием отрыв пояснично-крестцовых связок
- Служат основанием подозревать нестабильное повреждение
о Переломы поясничных позвонков:
- Переломы позвоночника, сопровождающиеся неврологическим дефицитом, могут становиться причиной того, что переломы крестца остаются недиагностированными клинически
о Неврологические осложнения:
- Наблюдаются в 40% переломов со смещением
- Крестцовые корешки спинного мозга или стволы крестцового сплетения
- Разрыв или повреждение вследствие перерастяжения
- Чаще наблюдаются при вертикальном смещении крестца
о Сосудистые осложнения:
Может быть показана терапевтическая эмболизация сосудов
- При КТ с КУ, выполняемой вскоре после травмы, нередко можно отметить признаки продолжающегося кровотечения
о Переломы костей нижних конечностей
о Травматическая отслойка мягких тканей пояснично-крестцовой области
• Неврологический дефицит на уровне крестца может маскироваться сопутствующими повреждениями позвоночника и спинного мозга на вышележащих уровнях2. Стадирование, степени и классификация травматического перелома крестца:
• Классификация Denis (подразделение на зоны):
о Зона I: латеральнее крестцовых отверстий:
- 50% переломов крестца
- Вертикальный или косой перелом
- Неврологический дефицит в 6-24% случаев
- В зоне перелома может ущемляться корешок L5
о Зона II: через крестцовые отверстия:
- 34% переломов крестца
- Вертикальный или косой перелом
Неврологический дефицит в 28% случаев
- Травматический «far-out» синдром:
Сдавление L5 корешка между фрагментом боковой массы крестца и поперечным отростком
о Зона III: проникает в крестцовый канал:
- 16% переломов крестца
- Поперечный или вертикальный перелом
- Поперечный перелом III зоны:
Распространяется также и на I и II зоны
35% сопровождаются отрывами корешков
«Взрывной перелом крестца»: поперечный перелом со смещением фрагментов в крестцовый канал
На уровне рудиментарного диска S1-S2 может возникать переломовывих
Неврологический дефицит в 57-60% случаев
- Вертикальный перелом в III зоне:
Большинство таких переломов сопровождаются неврологическим дефицитом
Нарушение функции мочевого пузыря, кишечника, половой функции• Классификация тяжести неврологического дефицита Gibbons:
1 степень: отсутствие неврологического дефицита
2 степень: только чувствительные нарушения
3 степень: моторные нарушения
4 степень: нарушение функции мочевого пузыря/кишечника1. Течение заболевания и прогноз:
• Нестабильные повреждения требуют открытой репозиции и внутренней фиксации
• Неврологические осложнения:
о Поражение S1, S2 корешков обычно разрешается в течение одного года после травмы вне зависимости от характера проводимого лечения:
- Если, конечно, это не отрыв корешков
о Повреждение твердой мозговой оболочки может привести к потере спинномозговой жидкости2. Лечение:
• Варианты, риски, осложнения:
о Стабильные повреждения: постельный режим, постепенная активизация и нагрузка весом
о Нестабильные повреждения: стабилизация с использованием крестцово-подвздошных винтове) Диагностическая памятка. Советы по интерпретации изображений:
• При высокоскоростных травмах прицельно ищите признаки нарушения целостности тазового кольца
• При переломе поперечного отростка L5 следует подозревать наличие и перелома крестцаКТ при переломах
![]()
Компьютерная томография (КТ, или МСКТ) является наиболее информативным методом визуальной оценки посттравматических изменений костей, суставов и окружающих тканей. В отличие от других видов лучевой диагностики, при КТ тело человека сканируется поперечно тонкими срезами, на сканах визуализируются ткани различной морфологической структуры (кости, внутренние органы, системы кровообращения и лимфотока), а на основании полученных изображений создается трехмерная модель-реконструкция исследуемой части тела и сканы в трех плоскостях.
Таким образом, будучи пространственным, а не плоскостным (как рентген) методом визуализации любых костных анатомических структур, КТ позволяет достоверно определить тип травмы, увидеть возможные осложнения и повреждения соседних тканей. Поэтому среди врачей это исследование считается предпочтительным для диагностики переломов, особенно осложненных, в том числе внутрисуставных, не рутинных. Плюсом КТ также является оперативность и простота обследования для пациента.
В этой статье мы ответим на вопрос, когда при переломах костей и суставов достаточно обычного рентгена, а когда следует делать КТ, и расскажем об особенностях посттравматических изменений.
Признаки перелома
По ощущениям легкие переломы мало чем отличаются от ушибов — пострадавший так же испытывает довольно сильную боль, ограничение подвижности, а в месте травмы наблюдается припухлость, отек, гематома. При наличии этих признаков диагностика проводится с целью исключения перелома.
В свою очередь переломы различаются по степени тяжести, к общим симптомам относятся:
- Боль (ноющая, усиливается при нагрузке, острая и резкая при разрыве кости);
- Отек и припухлость в месте травмы;
- Гематома;
- Неестественная подвижность травмированной конечности, аномальный сгиб, деформация;
- Похрустывание, нетипичные звуки костей и суставов при аускультации;
- Нарушение подвижности конечности / сустава.
Виды переломов
Для описания перелома и важных особенностей клинической картины врачи, не только травматологи, но и рентгенологи, обращаются к общепринятым классификациям научно-доказательной медицины. В этой связи, на приеме специалиста или читая заключение, пациент может столкнуться с новыми терминами.
![]()
Открытые и закрытые переломы
Открытые переломы достаточно легко определяются при визуальном осмотре травмы — в месте повреждения имеется нарушение целостности кожи, формируется открытая кровоточащая рана, в которой виден обломок кости. Закрытые переломы неочевидны, внешним признаком является гематома и сильная боль. Кость может быть сломана, однако о переломе говорят и в том случае, если имеет место только трещина, идущая, как правило, поперек кости.
По линии перелома:
- Поперечные — линия перелома перпендикулярна трубчатой кости.
- Косые — кость сломана не перпендикулярно, а под углом, который не равен 90 градусам.
- Винтообразные (спиральные) — линия перелома не прямая, а изогнутая, неровная, поскольку произошло осевое скручивание костных отломков.
- Оскольчатые — нет единой линии перелома, произошло дробление кости.
По механике перелома, движению костных отломков:
- Компрессионные переломы — диагностируют, если произошло сжатие: отломки костей в месте разрыва сближаются и надавливают друг на друга. Такое часто наблюдается при травме позвоночника и бедренной кости.
- Отрывные переломы — диагностируют, если, напротив, костные отломки отдалились друг от друга в результате перелома.
- Винтообразные (спиральные, торзионные) переломы — диагностируют, если костные отломки смещаются по отношению друг к другу по кругу, спирали.
По степени тяжести:
- Осложненные переломы — о них говорят, если происходит повреждение соседних органов и тканей, расположенных в месте травматического перелома кости или сустава.
- Простые переломы — сопутствующие значимые повреждения не наблюдаются. Следует отметить, что при переломах поражение соседних тканей имеет место всегда, однако не всегда требуется предпринимать какие-либо дополнительные меры, со временем ткани восстанавливаются самостоятельно.
По локализации
- Диафизарные переломы — рутинные переломы трубчатых костей. Самые распространенные в клинической практике.
- Внутрисуставные (эпифизарные) переломы — абсолютные переломы суставов, при которых происходит разрыв суставной капсулы с повреждением прилегающих хрящевых структур и суставной поверхности кости. Считаются наиболее тяжелыми, поскольку такие травмы лечатся долго, а последствия могут быть необратимыми — в таком случае форма и подвижность сустава меняются навсегда. Симптоматика сходна с разрывом суставной капсулы, однако в этом случае сроки восстановления быстрее и ход реабилитации более благоприятный для пациента.
- Околосуставные (метафизарные, вколоченные) переломы — перелом трубчатой кости рядом с суставом, надкостница при этом чаще всего не повреждается, однако костный отломок может сместиться относительно своего нормального положения.
Другие виды переломов
Интерпозиционные переломы — в пространство между костными отломками вклиниваются мягкие ткани, мышцы, нервные окончания, что усугубляет тяжесть травмы и усложняет лечение.
![]()
Зачем делать КТ при переломе?
Компьютерная томография позволяет детально визуализировать кости, суставы и окружающие ткани в режиме 3D, что делает этот метод идеальным для диагностики переломов разной степени сложности. Врач-рентгенолог увидит даже небольшое смещение костей, сколы и трещины, а также сможет точно рассчитать любые отклонения с помощью программного обеспечения. На трехмерной реконструкции отсутствуют артефакты (искажения), так что врач сможет точно и достоверно описать результат в заключении.
На КТ в высоком разрешении будут видны деструктивные и воспалительные процессы в костях, суставах и, что не менее важно, в прилегающих тканях. Квалифицированный врач-травматолог, хирург или другой специалист сможет не только ознакомиться с письменным заключением, но и изучить КТ-сканы.
Неправильное сращение костей / восстановление суставов может привести к нарушению биомеханики травмированной конечности, поэтому в особенных случаях лечащий врач может рекомендовать повторное КТ-сканирование после реабилитационного курса. Это особенно важно для профессиональных спортсменов (спортивные переломы требуют особого внимания) и людей, занятых физическим трудом.
Когда делать КТ, а когда рентген при переломе?
Алгоритм диагностики переломов обычно таков, что сначала пациента осматривает врач-травматолог, после отправляет пострадавшего на рентген. Исключением являются заведомо диагностически сложные случаи, когда предпочтение сразу отдается КТ — переломы черепа (смотрим головной мозг), позвонков (смотрим спинной мозг), тазобедренного (самый подвижный) и коленного сустава (самый сложный), особенно при подозрении на внутрисуставной перелом.
Если по результатам рентгена становится ясно, что травма легкая, например, заурядный диафизарный перелом без осколков, компрессии и разрыва, то необходимости в КТ, как правило, нет. Решение в пользу того или иного метода, сроках и способе контрольного обследования принимается квалифицированным врачом.Рентген является наиболее доступным методом диагностики переломов, но если травма непростая и у пострадавшего есть возможность сделать КТ, то он может пройти обследование самостоятельно, после чего с результатами обратиться к доктору. Целесообразность компьютерной томографии можно уточнить на консультации специалиста.
Как долго срастается перелом: реабилитация и осложнения
Сроки реабилитации, сращения костей и суставов, зависят от многих факторов: вид перелома, кровообращение в области травмы, питание пациента, анамнез, индивидуальные особенности организма пациента. Даже врач на первом приеме может не обозначить сроки. Сращение лучевой кости при легком переломе длится около одного месяца, в то время как перелом основания черепа лечат около года. Реабилитация после компрессионного перелома позвоночника занимает, как минимум, три месяца.
Врачу необходимо сопоставить костные отломки, оценить их ротацию, а также состояние окружающих кость или сустав тканей. Чем больше масса тела пациента (особенно мышечная), тем тяжелее восстановление. Особую группу составляют пациенты с остеопорозом и артритом, то есть отягчающими заболеваниями в анамнезе.
Текст подготовил
Котов Максим Анатольевич, главный врач центра КТ «Ами», кандидат медицинских наук, доцент. Стаж 20 лет
- Котов М.А. Опыт применения компьютерной томографии в диагностике заболеваний органов дыхания у детей / Материалы X Невского радиологического Форума (НРФ-2018). – СПб., 2018, Лучевая диагностика и терапия. 2018. № 1 (9). — С. 149.
- Панов А.А. Пневмония: классификация, этиология, клиника, диагностика, лечение, 2020.
- Бова А.А. Пневмонии: этиология, патогенез, клиника, диагностика, 2016.
- Chl Hong, M.M Aung , K. Kanagasabai , C.A. Lim , S. Liang , K.S Tan. The association between oral health status and respiratory pathogen colonization with pneumonia risk in institutionalized adults, 2018.
- Yang-Pei Chang, Chih-Jen Yang, Kai-Fang Hu, A-Ching Chao, Yu-Han Chang, Kun-Pin Hsieh, Jui-Hsiu Tsai, Pei-Shan Ho, Shen-Yang Lim. Risk factors for pneumonia among patients with Parkinson's disease: a Taiwan nationwide population-based study, 2016.
- Клинические рекомендации по диагностике, лечению и профилактике тяжелой внебольничной пневмонии у взрослых. Министерство здравоохранения РФ, 2019.
Мы перезвоним, подберём удобное для записи время и ответим на вопросы.
Оператор обрабатывает входящие заявки с 8:00 до 22:00Нажимая на кнопку, вы даете согласие на обработку персональных данных в соответствии с Федеральным законом от 27.07.2006 г. № 152-ФЗ «О персональных данных».
Если вы оставили ее с 8:00 до 22:00, мы перезвоним вам для уточнения деталей в течение 15 минут.
Что показывает КТ позвоночника?
![]()
Компьютерная томография позвоночника — это современный метод послойного сканирования сегментов позвоночного столба с последующей реконструкцией изображения в трех проекциях. Техника проведения процедуры основана на рентгеновском излучении, а именно, на принципе, что различные по плотности и морфологии ткани на сканах визуализируются по-разному.
На томограммах в трех проекциях можно рассмотреть позвонки, увидеть, не повреждены ли отростки, нет ли компрессии (сдавления позвоночного канала).
Рентгеновские лучи обладают высокой разрешающей способностью, а данные КТ записываются и обрабатываются на компьютере в высоком качестве. Это делает компьютерную томографию прецизионным и наиболее предпочтительным методом оценки костей и суставов после травм или перед операциями позвоночнике. Стандартная рентгенография — это плоскостное двухмерное изображение, уступающее данным сканирования на современном мультиспиральном томографе. КТ будет наиболее информативна в случае с диагностикой инфекционно-воспалительных процессов (остеомиелита), опухолей и костно-деструктивных процессов.
Компьютерная томография шейного, грудного, пояснично-крестцового отдела позвоночника позволяет в высоком качестве визуализировать не только кости и суставы. Методика отлично зарекомендовала себя в диагностике неврологических нарушений, связанных с посттравматическими изменениями. Обычно это происходит после травмы позвоночника, а иногда даже после неловкого движения. Если боль становится хронической и снижает качество жизни пациента, лечащий невролог может рекомендовать сделать КТ позвоночника для уточнения причины. По локализации болевых ощущений лечащий врач определит, томография какого отдела позвоночника необходима в данном случае.
При онемении рук и головных болях рекомендуют делать КТ шейного отдела позвоночника. При проблемах с ногами и дисфункции органов малого таза — КТ пояснично-крестцового отдела позвоночника. КТ грудного отдела позвоночника позволяет оценить не только состояние позвонков в этом сегменте. На томограммах грудного отдела позвоночника врач-рентгенолог также увидит переломы ребер, инородные предметы в легких, новообразования плевры, средостения, дыхательных органов.
КТ позвоночника показывает:
- Текстуру, строение, плотность костной ткани. Любые повреждения, опухоли и патологические изменения (в том числе остеохондроз позвоночника, метастазы);
- Позвоночный канал и межпозвонковые отверстия;
- Отростки позвонков;
- Спинной мозг.
Какие заболевания покажет КТ позвоночника, а в каких случаях лучше сделать МРТ? Разберем в этой статье.
Переломы позвоночника на КТ
В вопросах диагностики и оценки костной травмы позвонков «золотая ветвь» первенства принадлежит именно компьютерной томографии. По данным PubMed, выявляемость переломов позвоночника с помощью КТ (или МСКТ) достигает 97-100%. На сегодняшний день это лучший показатель.
Переломы позвоночника бывают:
- открытые;
- закрытые;
- компрессионные;
- компрессионно-оскольчатые;
- изолированные (сломан только 1 позвонок);
- множественные и др.
Компрессионный перелом позвоночника — это последствие травмы, которая произошла при одновременном сжатии и сгибании, при этом место перелома имеет клиновидную форму с вершиной, направленной вперед. Такие переломы вызывают острую боль.
Компрессионные переломы возникают из-за воздействия на позвоночник большой силы — в результате ДТП, падения с большой высоты и других чрезвычайных ситуаций. Важно проверить, не поврежден ли спинной мозг, и действительно ли позвоночник сломан только в одном месте.
Согласно статистике ВОЗ, большинство переломов позвоночника обусловлены остеопорозом. Около 50% всех переломов приходится на пояснично-крестцовый отдел позвоночника, 40% — на грудной, 10% — на шейный. При падении с большой высоты на пяточную кость с ее травмированием, в 10% случаев из-за осевой нагрузки возникает перелом грудного отдела позвоночника.
При оценке посттравматических изменений позвоночника на КТ врач-рентгенолог смотрит, нет ли вывихов, кифоза, костных отломков в позвоночном канале.
Дегенеративные заболевания позвоночника
К распространенным причинам хронической боли в спине относится обширная группа дегенеративно-дистрофических заболеваний опорно-двигательного аппарата. К выявляемым на КТ относятся:
- Остеохондроз;
- Остеофиты;
- Остеомилеит;
- Спондилоартроз;
- Остеопороз;
- Дегенеративный спондилолистез.
Остеохондроз
Остеохондроз — собирательное название дегенеративно-дистрофических заболеваний, которые приводят к разрушению межпозвонковых дисков и хронической боли в спине. Предположительно, остеохондроз возникает из-за инфекций, воспалений, наследственности, гормональных нарушений, сидячего образа жизни, неправильных физических нагрузок. Остеохондроз может привести к грыже межпозвонкового диска, секвестру и даже к инвалидизации пациента. На сканах КТ позвоночника врач увидит, какие межпозвонковые диски повреждены. Они могут быть расположены на любом уровне: от C1 до L5, где:
C — это шейный отдел позвоночника;
Th — грудной отдел позвоночника;
L — пояснично-крестцовый отдел позвоночника.
Важно точно понять, какой сегмент поврежден или вызывает боль. Для восстановления поврежденных позвонков применяются инъекционные методики, например, лечебные блокады и плазмолифтинг. Лечащему врачу необходимо определить точное место введения препарата.
Остеопороз
Остеопороз — заболевание, связанное с декальцификацией костей. В результате позвонки становятся очень хрупкими, а по сканам КТ можно определить, что их структура стала пористой. За диагнозом «остеопороз» следует неблагоприятный прогноз — повышенный риск переломов и травм. Остеопороз чаще всего диагностируют у пожилых людей и женщин после наступления менопаузы в связи с гормональными изменениями.
Остеофиты и спондилез
Остеофиты — это патологическое разрастание костной ткани, которое вызывает болезненную компрессию нервных волокон, сосудов, мягких тканей. Остеофиты причиняют дискомфорт и сковывают движение, а возникают они из-за нарушения кальциевого обмена на краевом участке кости, тем самым деформируя скелет.
Остеофиты могут не причинять сильный дискомфорт, однако медицинская практика показывает, что процент выявляемости этой патологии у мужчин и женщин в возрасте старше 50 лет с сопутствующими заболеваниями позвоночника (межпозвонковая грыжа, остеомиелит, спондилез) составляет примерно 80% и 60% соответственно. Перед операцией на позвоночнике нейрохирурги часто направляют пациентов на КТ, чтобы проверить тела позвонков на предмет остеофитов и их локализацию, поскольку от этого будет зависеть хирургическая тактика.
Фасеточный синдром
Спондилоартроз (фасеточный синдром) — это воспаление межпозвонковых суставов позвоночника, которому предшествует дегенерация диска. Выявляемость патологии у пациентов с болью в пояснице, шее и грудном отделе позвоночника — до 40%. Болевой синдром распространяется и на другие части тела: лицо, ребра, бедра — в зависимости от локализации воспаления.
Спондилолистез (нестабильность позвоночного сегмента)
Дегенеративный спондилолистез — это патологическое смещение или соскальзывание верхнего позвонка на нижележащий. На компьютерной томографии определяют угол смещения и оценивают степень травматизации (развернуто описывается в заключении). Фасеточный синдром возникает из-за травм, дефектов костной ткани, неудачных операций, врожденных особенностей строения скелета. Смещение позвонков на КТ визуализируется лучше всего, однако лечащий врач может рекомендовать пациенту сделать МРТ позвоночника.
Остеомиелит позвоночника
Остеомиелит — сравнительно редкое и сложное в диагностическом плане воспалительное заболевание костной ткани позвонков. Начинается с поражения костного мозга, а затем распространяется и на другие компоненты костной ткани. Приводит к разрушению позвонка с последующей деформацией всего позвоночного столба.
Остеомиелиты развиваются на фоне других заболеваний. В связи с этим выделяют следующие разновидности:
- Туберкулезный остеомиелит;
- Люэтический спондилит (осложнение сифилиса);
- Брюшнотифозный остеомиелит;
- Ревматический остеомиелит и др.
Для этого заболевания характерна локальная боль в спине — по такому симптому заподозрить воспалительный процесс и отличить его от других дегенеративно-дистрофических заболеваний позвоночника невозможно. На томограммах врачи видят комплекс симптомов, указывающих на специфическую клиническую картину остеомиелитов: очаги и абсцессы инфекции, которая распространяется именно через межпозвонковый диск, эрозия (истончение) межпозвонкового диска, разрушение костного тела позвонка с изменением его высоты.
С помощью КТ диагностируют и другие воспалительные заболевания позвоночника, такие как спондилит и дисцит.
Искривление позвоночника (кифоз) на КТ
Внешне кифоз проявляется в нарушении осанки и изменении изгиба позвоночного столба. Но это не только эстетический дефект. Сутулость (усиление изгиба к задней части) свидетельствует о неправильном положении позвонков по отношению друг к другу.
Чаще всего кифоз затрагивает грудной отдел позвоночника. Со временем это приводит к смещению других органов (например, диафрагмы), возникают клиновидные деформации позвонков, истончаются межпозвонковые диски.
Выделяют 3 стадии кифоза. И если на первой стадии искривление позвоночника проявляется в сутулости, повышенной утомляемости позвоночника со слабостью мышц, то на третьей стадии наблюдаются сбои в работе внутренних органов (атрофия межреберных мышц, нарушения в работе легких).
Искривление позвоночника выявляют при визуальном осмотре, однако аппаратная лучевая диагностика необходима для определения степени смещения и сопутствующих деформаций. Если пациенту с кифозом показано хирургическое лечение, то перед операцией рекомендуется сделать КТ позвоночника, поскольку это самый прецизионный метод обследования. На томограммах нейрохирург увидит не только костно-хрящевые компоненты, но и сосуды, поскольку, чтобы не повредить их во время хирургического вмешательства, важно знать их расположение.
![]()
Когда лучше сделать МРТ позвоночника, а не КТ
По результатам компьютерной томографии трудно оценить межпозвонковые грыжи. Поэтому при подозрении на грыжи, а также для их динамического мониторинга более всего подойдет МРТ позвоночника. Также компьютерная томография не решает проблему диагностики рассеянного склероза.
- Al-Riyami K., Gnanasegaran G., WyngaertT.V., Bomanji J. Bone SPECT/CT in the postoperative spine: a focus on spinal fusion / Eur J Nucl Med Mol Imaging, 2017.
- Bernstein M.P., Young M.G., Baxter A.B. Imaging of Spine Trauma / Radiol Clin North Am, 2019.
- Boyd D.P, Computed tomography: physics and instrumentation / Acad Radiol – 1995.
- Bushong S. Computed Tomography / McGraw Hill Professional – 2000. – 162 p.
- Crim J.R., Tripp D. Multidetector CT of the spine / Semin Ultrasound CT MR, 2004.
- Wood K.B., Li W., Lebl D.R., Ploumis A. Management of thoracolumbar spine fractures / Spine J, 2014.
- Матиас Х. Компьютерная томография — М.: «Медицинская литература» — 232 с.
- Прокоп М., Галански М. Спиральная и многослойная компьютерная томография / Т.1,2 под ред. А.В.Зубарева, Ш.Ш.Шотемора — М., 2011 — 712 с.
Читайте также:
- Перевязка легочной артерии как альтернатива операции. Перевязка легочной артерии при кровохарканьи
- Калликреин-кининовая система при бронхиальной астме.
- Рентгенограмма, КТ, МРТ при паростальной остеосаркоме
- Психика и пищеварительный тракт. Нарушения пищеварения при стрессе
- Причины развития артериальной гипертензии. Патогенез артериальной гипертензии