Лабиринтопатии и специфические вестибулярные реакции при шейном остеохондрозе
Добавил пользователь Валентин П. Обновлено: 28.01.2026
Патогенез лабиринтопатии при шейном остеохондрозе. Ангиовертебронгенная патология лабиринта
Патогенез лабиринтопатии при шейном остеохондрозе и других ангиовертеброгенных состояниях мало изучен. Известно, что лабиринтные кризы и вяло протекающие лабиринтопатии сосудистого генеза обусловлены в конечном счете недостаточностью кровоснабжения как собственно лабиринта, так и лабиринтозависнмых структур головного мозга, интегрированных анатомо-физиологическим комплексом вестибулярной проприоцептивной и слуховой систем.
Однако еще не ясна зависимость проявлений лабиринтопатии от анатомотопографических особенностей и вида поражения позвоночных артерий, уровня этого поражения, патогенетического механизма нарушения гемодинамики в вертебробазилярном бассейне. Нет сомнения в том, что патогенез кохлеовестибулярных нарушений всецело определяется этими условиями, однако сегодня лабиринтология еще не располагает абсолютно надежными критериями идентификации лабиринтных синдромов по патологоанатомическим и патологофизиологическим признакам и механизмам, лежащим в основе ВБСН.
В этом направлении предстоит кропотливая работа, результаты которой и составят основу общей и частной лабиринтологии.
Что касается патогенеза ангиовертеброгенной лабиринтопатии, то в основе его, вероятно, лежат различные сочетания лабиринтных (периферических) и центральных ангиодистонических явлений, приводящих к нарушению кровообращения в указанных структурах. Причинами этих нарушений могут быть механические сдавления экстракраниальных отделов позвоночной артерии остеофитами или суставными отростками, сужение просвета артерий атеросклеротическими бляшками, патологическими изгибами и т. д.
Кроме того, могут наблюдаться явления раздражения (например, остеофитами) нервных сплетений, окружающих позвоночную артерию, которое приводит к ангиоспазму концевых артерий лабиринта или центральных структур.
По данным Н. В. Верещагина, при поражении экстракраниальных отделов позвоночной артерии (атеросклеротические стенозы, тромбозы) очаги некроза наблюдались в различных участках мозжечка, медиобазальных областей височных долей, среднего мозга, в ретикулярной формации. Указанным органическим изменениям, как правило, предшествуют транзиторные ишемические явления, обусловленные сосудистым спазмом, влекущие за собой различные функциональные расстройства.
Не исключено, что в сферу этих расстройств вовлекаются проводящие пути слухового и вестибулярного анализаторов (непосредственно или реперкуссиоино), что и обусловливает возникновение центральных кохлеовес-тибулярных нарушений с известной диссоциацией признаков. При экстракраниальных ирритативных воздействиях на нервное сплетение позвоночной артерии возникают так называемые симптомы на отдалении, для которых характерны перемежающиеся функциональные нарушения, связанные с такими структурами, как ствол, зрительный бугор, межуточный мозг, кора затылочных и височных долей, т. е. именно те образования, которые имеют прямое отношение к функции слухового и вестибулярного анализаторов.
Возможно, что помимо первичных реакций, проявляющихся сенсорными, двигательными (например, шейным нистагмом или внезапным падением больного) и вегетативными нарушениями вестибулярного генеза и слуховыми расстройствами, указанные зоны поражения могут быть источниками патологических влияний на рецепторно-сосудистые структуры внутреннего уха, например, через эфферентные пути, идущие в центрифугальном направлении в составе VIII пары черепных нервов к макулам и кристам (Gacek), а также через оливокохлеарный пучок Расмуссена.
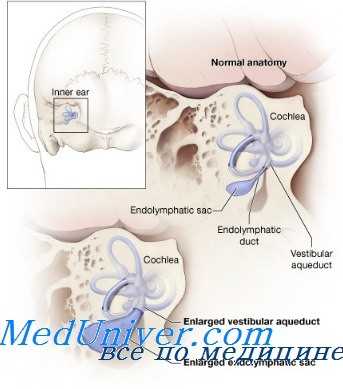
Вероятно, сущность этих патологических влияний заключается в том, что системы внутреннего уха (рецепторная, трофическая и др.) утрачивают функциональную взаимосвязь со структурами головного мозга вследствие поступления искаженных импульсов из патологически функционирующих центров. В этом случае помимо патологических изменений в рецепторных клетках возникают и ангиотрофические дисфункции, нарушения обменных процессов между эндо- и перилимфой, искажается механизм образования и резорбции эндолимфы, что в конечном счете ведет к гидропсу и вторичным лабиринтным нарушениям.
Лабиринтопатии и специфические вестибулярные реакции при шейном остеохондрозе
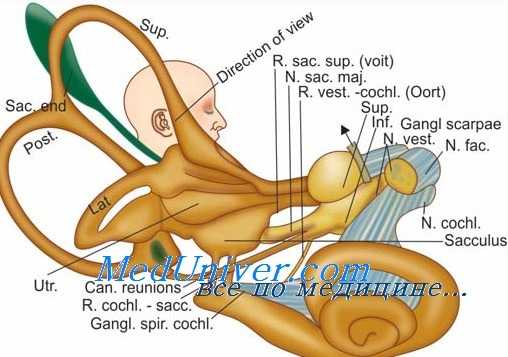
Нервное сплетение позвоночной артерии. Рефлекторная и компрессионная лабиринтопатия при шейном остеохондрозе
В своей монографии «Лабиринтопатии» В. С. Олисов приводит данные литературы, свидетельствующие о том, что расположенное в стенке позвоночной артерии периартериальное нервное сплетение, иннервирующее конечные сосуды базилярной артерии, оказывает разнообразное влияние на гемо-, гидродинамику и функциональное состояние рецепторных образований лабиринта. Так, были выявлены вазомоторные эффекты артериол эллиптического мешочка после перерезки или раздражения шейного симпатического нерва, уменьшение микрофонного потенциала улитки при электростимуляции этого нерва и его увеличение после разрушения звездчатого узла.
Установлено, что при раздражении звездчатого узла уменьшается количество эндолимфы и как следствие происходит втягивание рейснеровой мембраны в сторону улиткового хода. Эти явления авторы объясняют сосудистыми реакциями. В других работах было показано, что те или иные экспериментальные воздействия на шейный симпатический нерв или звездчатый узел приводят к закономерным изменениям различных вестибулярных реакций.
Анализ данных литературы и собственного клинико-экспериментального материала позволил В. С. Олисову сделать важное заключение о том, что шейное симпатическое сплетение оказывает определенное влияние на сосудистую систему и метаболизм внутреннего уха, что в конечном счете приводит к нарушениям слуховой и вестибулярной функции. Автор не без основания высказывает предположение, что длительное патологическое воздействие на шейное симпатическое сплетение, расположенное вокруг позвоночной артерии, может вызывать сосудистые расстройства в области лабиринта и дисфункцию рецепторного аппарата внутреннего уха.
Таким образом, рефлекторный и компрессионный механизмы генеза лабиринтопатии, других черепно-мозговых и висцеральных синдромов в настоящее время можно считать доказанными. Поражения симпатического сплетения позвоночной артерии в ее экстракраниальном отделе возникают весьма часто в связи с унковертебральным артрозом или гиперэкстензионным подвывихом позвонка. Крайне ограниченная подвижность стенки артерии в позвонках является основной причиной ее травматизации при унковертебральных разрастаниях или смещении суставных отростков.
Как отмечает Я. Ю. Попелянский, позвоночная артерия с ее симпатическим сплетением фиксирована в своем канале рубцовым футляром, что делает ее малоподатливой и легко травмируемой. Немаловажное значение в травматизации артерии и сужении ее просвета имеют атеросклеротические изменения ее стенки. II. В. Верещагин, основываясь на большом фактическом материале, выделяет следующие группы больных с явлениями ВБСН: больше с тромбозами и атеросклеротическими окклюзиями (9,3%), больные с атеросклеротическими стенозами (30 %), больные с атеросклеротическими стенозами в сочетании с вертеброгенными смещениями и сдавлениями (57,3%), больные с аномалиями отхождения позвоночных артерий и их миогенными компрессиями (3,4 %).
Таким образом, почти у всех больных с симптомами ВБСН одним из этиопатогенетических факторов являются атеросклеротические изменения в позвоночных артериях, что подтверждается ангиографически или на вскрытии, при этом более чем у половины больных наблюдались изменения вертеброгенного характера.
Сказанное выше характеризует возможные причины возникновения лабиринтопатий, сопутствующих шейному остеохондрозу, и других изменений в вертебробазилярном бассейне, однако отнюдь не раскрывают сущность патофизиологических процессов во внутреннем ухе и вышележащих лабиринтозависимых структурах мозга. Отчасти эти процессы могут быть объяснены при изучении патологических спонтанных и экспериментально вызванных вестибулярных реакций и целенаправленном исследовании функции слухового анализатора.
Клинически ремиттирующие формы лабиринтопатии при шейном остеохондрозе и других заболеваниях могут проявляться первично, внезапно, однако это не означает, что данной форме не предшествовал скрытый патологический процесс, проявляющийся лишь отдельными, малозначимыми для больного феноменами. Пароксизм возникает либо в результате «случайного» провоцирующего фактора (интоксикации, трамвы, соматического заболевания, эндокринных сдвигов и др.). либо вследствие суммации подпороговых эффектов (патологической подпороговой импульсации) с последующим «лавинообразным» разрешением меньероподобным синдромом.
При расстройствах некоторых функций оральных отделов мозгового ствола и межуточного мозга наряду с такими симптомами, как адинамия, патологическая утомляемость, изменение ритма сна и бодрствования, и психосенсорными нарушениями типа педункулярных зрительных и слуховых галлюцинаций (П. В. Верещагин), могут развиваться пароксизмальные состояния, связанные с гипоталамо-стволовыми расстройствами рефлекторного характера: вегетативно-сосудистые кризы, внезапное падение больного вследствие не только нарушения постурального мышечного тонуса, но и молниеносной потери способности к ориентировке в пространстве (вестибулосенсорный компонент), обусловленной внезапной ишемией в области вестибулярных ядер.
Стойкие, длительные вестибулярные кризы, вероятно, обусловлены не только преходящими нарушениями в вертебробазилярном бассейне, но и вторичными патологическими изменениями в лабиринте, которые начинают играть самостоятельную роль в патогенезе приступов лабиринтопатии. В этом случае возникает своеобразный порочный круг, в котором действуют два генератора патологических реакций — ангиовертеброгенный и лабиринтный, взаимно потенцирующих и провоцирующих друг друга.
В острый период данной стадии заболевания помимо выраженных секреторных, вазомоторных и вегетативновисцеральных расстройств, резкой боли в затылке, иррадиирующей в теменную область, лоб, глазницу, расстройств функций некоторых черепных нервов (дизартрия, дисфагия, нарушение фонации, миоз, снижение роговичного рефлекса и др.) отмечаются выраженные лабиринтные расстройства: головокружение, спонтанный нистагм, вынужденное положение больного, кохлсарные нарушения.
Такое многообразие симптомов свидетельствует об ангиовертеброгенном генезе лабиринтопатии и отличает последнюю от так называемой чистой болезни Меньера. Однако если критически отнестись к бытующему мнению о «специфической значимости» природы болезни Меньера и осуществить новый глубокий поиск истинных причин лабиринтного синдрома, особенно ангионеврогенных, то, очевидно, данное внешнее отличие перестанет расцениваться исследователями как принципиальное и болезнь Меньера будет трактоваться как частный синдром общего лабиринтного полиэтиологического симптомокомплекса.
Спонтанные специфические вестибулярные реакции всегда несут на себе «печать» патофизиологической детерминированности, характернейшей чертой которой является качественное и количественное отличие этих реакций от нормальных, обусловленных уровнем физиологического реагирования и характером специфического раздражителя. Поэтому и экспериментально вызванные (на фоне спонтанных патологических) вестибулярные реакции будут существенно отличаться от таковых в норме.
Так, в норме при действии на неподвижно стоящего человека определенной механической силы (например, толчка) ответная защитная реакция будет строго соразмерна по направлению и силе мышечного противодействия этому толчку, что позволит сохранить устойчивое равновесие тела в пространстве. Механизм мышечной компенсации нарушенного равновесия обеспечивается трехнейронной вестибуломоторной рефлекторной дугой (отолитовый аппарат — ядерный вестибулярный комплекс — передние рога спинного мозга). Однако в этой реакции задействованы также мозжечок, проприоцептивная чувствительность, ретикулярная формация, двигательная и сенсорная кора большого мозга.
Нарушение в любом участке этой сложной функционально-анатомической сети искажает ответную двигательную реакцию, которая может быть запаздывающей и недостаточной силы, либо чрезмерной, либо вовсе отсутствовать.
Невоспалительные поражения лабиринта. Симптомы вестибулярных расстройств при шейном остеохондрозе
Немаловажное значение имеет вопрос о соотношении ангиовертеброгенной лабиринтопатий с другими лабиринтопатиями не установленной этиологии, включенными В. С. Олисовым и В. Г. Базаровым в так называемые невоспалительные заболевания лабиринта. По мнению В. С. Олисова, шейный остеохондроз и другие ангиовертебральные факторы могут служить причиной возникновения болезни Меньера.
Если к этому присовокупить еще около десятка других возможных причин (климактерий, гипертензия, токсикозы и т. д.), то возникает следующий вопрос: может ли самостоятельная нозологическая форма (на которую «претендует» болезнь Меньера) иметь такое множество разнообразных причин?
А если проанализировать основные гипотезы патогенеза болезни Меньера (гипотезы гидропса, недостаточной резорбции, «токсическая», тромбогенетическая, эмбриогенетическая и др.), то и вовсе утрачивается представление об этой болезни как о самостоятельной нозологической единице. Вероятно, болезнь Меньера как таковая не существует, а есть симптомокомплекс, отличающийся относительным постоянством своей феноменологии и наличием тесной анатомо-функциональной взаимосвязи между вестибулярными и кохлеарными структурами.
Пусковыми механизмами нарушения сложившихся взаимосвязей могут быть самые разнообразные причины (сосудистые, гидродинамические и метаболические процессы в этих структурах). Классическую триаду симптомов при болезни Меньера можно рассматривать не более как статическое сочетание условий, формирующих именно данную клиническую картину, которые определяются анатомо-топографическими и функциональными особенностями и константами лабиринта. Проще говоря, непосредственно в самом лабиринте иной картины (разумеется, с различными вариациями) возникнуть не может, даже при самом большом разнообразии этиологических факторов.
Частичное подтверждение этому мы находим в разделе монографии И. Б. Солдатова и соавторов «Вестибулярная дисфункция», относящемся к болезни Меньера. Авторы помимо своего желания развенчивают тезис о существовании «болезни» и утверждают тезис о существовании синдрома.
Симптомы вестибулярных расстройств при шейном остеохондрозе
Симптомы вестибулярных расстройств при шейном остеохондрозе определяются формой и стадией патологического процесса в шейном отделе позвоночника или в самих позвоночных артериях. Среди различных видов патологии, которые локализуются в области шеи, А. В. Жукович, используя данные различных авторов, выделяет следующие: травматические повреждения позвоночника и спинного мозга; шейный остеохондроз; аномалии развития шиловидных отростков; туберкулезный спондилит; ревматический полиартрит с вовлечением в патологический процесс шейного отдела позвоночника; симпатический ганглионеврит; краниоспинальные аномалии и др.
При всех указанных состояниях лабиринтный патологический ответ, если он имеет место, носит как бы универсальный характер, проявляясь типичными кохлеарными и вестибулярными симптомами. Регистрируемые специальными методами различия признаков нарушения функций внутреннего уха чаще всего обусловлены фазовым состоянием патофизического процесса (Н. С. Благовещенская). В вестибулярной системе фазовые состояния проявляются наиболее ярко благодаря тому, что, в отличие от других анализаторов, этой системе присущи иолифункциональные зависимости, обусловленные процессами взаимодействия с сенсорной, моторной, вегетативно-эндокринной и другими сферами.
Разная степень выраженности одного и того же заболевания, оказывая различное по силе воздействие на лабиринтозависимые структуры, может вызывать различные фазовые состояния — от легкой сенсорной ауры до сильного головокружения и тяжелейшего вегетативного синдрома. Стойкость или временный характер первичного патогенетического фактора (например, окклюзия позвоночной артерии в результате тромбоза ее или преходящее раздражение ее симпатического сплетения костными разрастаниями) обусловливают разные по форме (но не по содержанию!) клинические синдромы, имеющие свое течение и свои последствия.
Однако во всех случаях вестибулярный синдром характеризуется спонтанными сенсорными, моторными и вегетативными реакциями. Если какие-то реакции выпадают, то это не означает, что их вообще нет, они либо недоступны регистрации (порог метода выше их проявления), либо в данном фазовом состоянии они еще не проявились, либо уже прошли.
Головокружение при шейном остеохондрозе: причины, симптомы, лечение
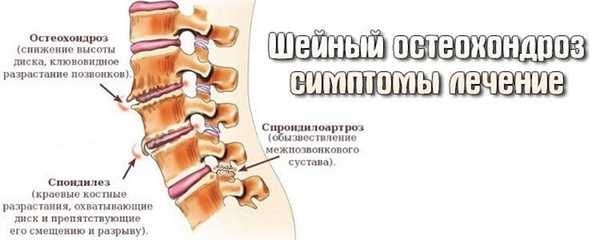
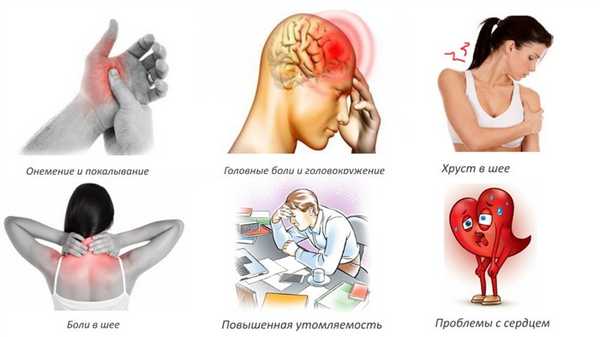
При тяжелом течении шейного остеохондроза нередко возникают головокружения. Они обычно сопровождаются шумом в ушах, потемнением в глазах, нарушениями координации движений. Это может стать причиной падений, опасных для здоровья и жизни человека. Избавиться от головокружений возможно только проведением комплексного лечения шейного остеохондроза.
Особенности головокружения при остеохондрозе
Первые головокружения появляются при шейном остеохондрозе 2 степени тяжести. Чаще всего они возникают утром, при подъеме с постели. Спровоцировать головокружения может сон на высокой подушке или в неудобном положении тела. В утренние часы они кратковременны, быстро исчезают после недолгой разминки.
Днем головокружения возникают при резком наклоне или повороте головы, сопровождаются хрустом в шее и болезненными ощущениями. Чтобы избавиться от мелькающих перед глазами мушек и полуобморочного состояния, приходится присесть или прилечь на 10-15 минут.
Чем опасно головокружение при шейном остеохондрозе
Оно опасно не только высокой вероятностью падения. Частые головокружения свидетельствуют об ухудшении кровоснабжения головного мозга. Из-за дефицита кислорода снижается работоспособность, возникает синдром хронической усталости, становятся привычными апатия, сонливость. Подобное состояние является предпосылкой к развитию болезни Альцгеймера (старческого слабоумия) в пожилом возрасте.
Типы головокружений
Возникающие ощущения затруднения ориентации в пространстве разнятся длительностью, частотой, выраженностью и характером симптомов. В неврологии выделяют такие типы головокружений:
- вестибулярно-стволовой синдром проявляется звоном в ушах, чувством вращения, колебания предметов, неустойчивостью при движении, подергиванием глазных яблок, приступами тошноты и (или) рвоты. Причиной развития синдрома становятся недостаточность кровоснабжения, нарушение передачи нервных импульсов в мозжечке и вестибулярном аппарате;
- кохлеарно-стволовой синдром. Его ведущие симптомы — свист, звон в ушах, ощущение заложенности уха, односторонние или двусторонние слуховые расстройства. Кохлеарно-стволовой синдром возникает из-за сбоя в работе органов, отвечающих за сохранение равновесия.
Несмотря на различные причины головокружений, выраженность сопутствующих симптомов повышается при любом резком, неловком движении головой или при длительном нахождении в одном положении тела.
Причины появления симптома
Головокружение возникает из-за гипоксии — недостаточного обеспечения всех отделов головного мозга кислородом и питательными веществами. Провоцируют такое состояния изменения в позвонках и межпозвонковых дисках на фоне прогрессирования шейного остеохондроза:
- сформировавшиеся остеофиты (острые костные наросты) сдавливают позвоночную артерию, что приводит к снижению объема крови, поступающей в головной мозг;
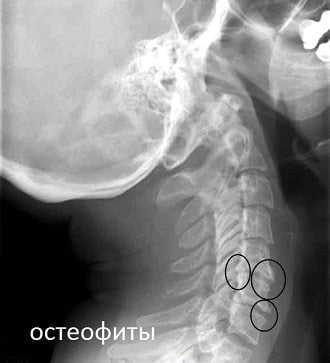
- позвонки и диски утрачивают стабильность, поэтому происходят подвывихи верхних суставных отростков, а просвет кровеносных сосудов уменьшается;
- остеофиты, протрузии, грыжевые выпячивания раздражают нервное сплетение (нерв Франка), иннервирующее позвоночную артерию.
Кровеносные сосуды, по которым в головной мозг поступает кислород, могут ущемляться и воспалительными отеками, а также мышцами, напрягающимися в ответ на сдавление спинномозговых корешков.
Сопутствующая симптоматика
Течение шейного остеохондроза может сопровождаться развитием синдромов, которые проявляются вместе с головокружениями. Они возникают на фоне ощущений покачивания на волнах, подъема или проваливания тела, неустойчивости поверхности под ногами, ее движения, колебания.
| Синдром, часто сопровождающий головокружение | Характерные симптомы |
| Гипоталамический | Быстрая утомляемость, психоэмоциональная нестабильность, снижение или повышение температуры, избыточное потоотделение, учащение мочеиспусканий, скачки артериального давления, нарушения сердечного ритма |
| Синкопальный | Падение, полуобморочное состояние, потеря сознания, шум в ушах, обратимые нарушения речи, мелькание перед глазами пятен, мушек |
| Глоточно-ларингеальный | Проблемы с проглатыванием пищи, воды, першение и «ком» в горле, ослабление голоса |
| Зрительный | Туман перед глазами, снижение остроты зрения, появление светящихся движущихся точек, пятен, фигур, молний |
В каком случае к врачу
Так как постоянные головокружения могут стать причиной развития инсульта ишемического происхождения, то к врачу нужно обратиться при первых признаках остеохондроза. Это боль любой выраженности в задней поверхности шеи. Она обычно усиливается при поворотах или наклонах головы. Записаться на прием к вертебрологу или неврологу следует при появлении головокружений чаще 2-3 раз в месяц, особенно если их сопровождают зрительные или слуховые расстройства.
Диагностика
Диагноз выставляется на основании внешнего и неврологического осмотра, данных анамнеза. Во время проведения беседы на первом приеме врач просит больного описать характер головокружений. Для подтверждения диагноза проводится ряд инструментальных исследований:
- рентгенография шейного отдела в прямой и боковой поверхности для выявления признаков остеохондроза;
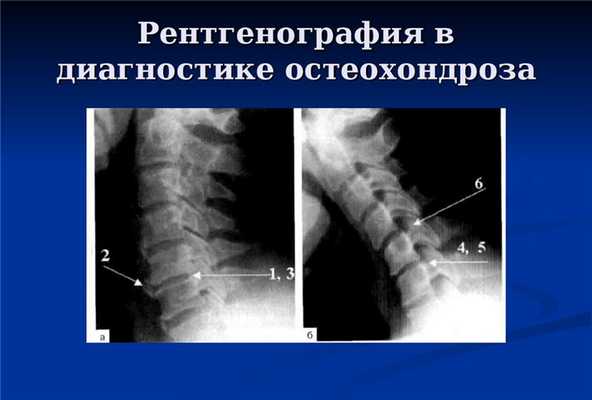
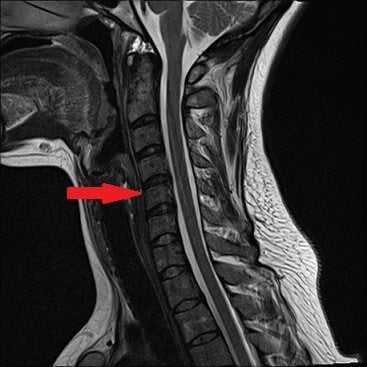
- МРТ или КТ для оценки состояния дисков, кровеносных сосудов, нервных стволов, мягких тканей;
- электроэнцефалография для исключения эпилептической и пароксизмальной активности в височных отведениях;
- миелография при невозможности проведения МРТ;
- вестибулометрия, стабилография, вращательные тесты для исследования вестибулярного анализатора.
Прицельно оценить состояние пораженного диска позволяет дискография. Определить локализацию и степень повреждения нервных путей помогают электрофизиологические исследования — вызванные потенциалы, электронейрография, электромиография.
Методы лечения головокружения
Шейный остеохондроз — дегенеративно-дистрофическое заболевание, которое пока полностью вылечить невозможно. Поэтому в его терапии используются методы, помогающие достичь устойчивой ремиссии. На этом этапе не возникает каких-либо выраженных симптомов, в том числе головокружений.
В начале лечения пациентам показано ношение в дневное время в течение 3-4 часов воротников Шанца. При использовании этих приспособлений не происходит сдавления позвоночной артерии остеофитами или сместившимися дисками. Также врачи рекомендуют приобрести для сна ортопедические матрас и подушку для профилактики расстройства кровообращения в головном мозге в ночные часы.
Медикаментозная терапия
При выборе препаратов для устранений головокружений вертебролог учитывает причину их возникновения — мышечный спазм, воспалительный отек, грыжевое выпячивание, раздражение нервных окончаний. Значение имеют также характер сопутствующих симптомов, возраст больного, наличие у него хронических патологий внутренних органов.
Миорелаксанты
Миорелаксанты используются при мышечных спазмах для снижения тонуса скелетной мускулатуры. В лечебные схемы включаются Сирдалуд, Толперизон, Баклосан (Баклофен). При сильных болях особенно востребован инъекционный раствор Мидокалма, в состав которого входит анестетик Лидокаин.
Обезболивающие
Сосудорасширяющие средства нейтропной или миотропной группы
Для улучшения кровообращения в шейном отделе позвоночника, устранения дефицита кислорода и питательных веществ применяются Ксантинола никотинат, Пентоксифиллин, Эуфиллин. В терапевтические схемы включаются также Винпоцетин, Циннаризин (Стугерон). Препараты оказывают сосудорасширяющее действие, проявляют умеренную антигистаминную активность, уменьшают возбудимость вестибулярного аппарата.
Непосредственно для устранения головокружений применяется Бетагистин. Препарат воздействует на кровоток, стимулируя микроциркуляцию и проницаемость капилляров внутреннего уха.
Противовоспалительные
Нестероидные противовоспалительные средства — препараты первого выбора в лечении шейного остеохондроза. Они устраняют боли и отеки, купируют воспаление, снижают температуру. Пациентам со слабыми дискомфортными ощущениями назначаются мази и гели Вольтарен, Фастум, Артрозилен. От острых болей помогает избавиться внутримышечное введение Ортофена, Кеторолака, Мовалиса. А при их умеренной выраженности используются таблетки Найз, Кеторол, Диклофенак, Целекоксиб, Нурофен.
Блокады
Медикаментозные блокады показаны пациентам при острых, пронизывающих болях, которые не удается устранить инъекциями НПВС. Для их проведения используются глюкокортикостероиды (Триамцинолон, Дипроспан) и анестетики (Лидокаин, Новокаин). С помощью блокад можно избавиться от болей на несколько недель.
Витамины и витаминные комплексы
В терапии остеохондроза, клинически проявляющегося головокружениями, обязательно применяются препараты с витаминами группы B. Мильгамма, Комбилипен, Нейромультивит улучшают состояние нервных путей, восстанавливают иннервацию. Для укрепления иммунитета, восполнения в позвоночных структурах питательных веществ назначаются сбалансированные комплексы витаминов и микроэлементов — Супрадин, Компливит, Витрум, Селмевит.
Физиотерапия и мануальные процедуры
Для физиотерапевтического лечения осложненного головокружениями остеохондроза проводятся 5-10 сеансов магнитотерапии, лазеротерапии, УВЧ-терапии, ударно-волновой терапии, электрофореза с анестетиками, анальгетиками. Применяются аппликации с парафином и озокеритом, гирудотерапия, иглоукалывание.
Избежать хирургической операции нередко позволяет обращение к мануальному терапевту. Он воздействует руками на позвонки, увеличивая расстояние между ними.
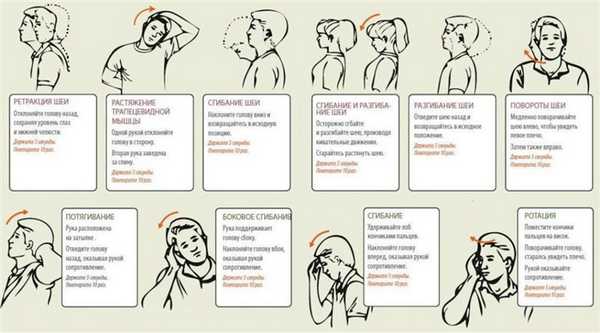
Лечебная физкультура
Самым эффективным методом терапии остеохондроза являются ежедневные занятия лечебной физкультурой. Регулярные тренировки способствуют укреплению мышц шеи и плечевого пояса, улучшению кровоснабжения кислородом головного мозга. Врачи ЛФК рекомендуют пациентам наклоны и повороты головы с сопротивлением, ее круговые вращения. Все упражнения выполняются плавно, без резких движений.
Народные рецепты
Компрессы
Смесь для компрессов готовят из свежих листьев лопуха, капусты, хрена, подорожника или одуванчика. Их растирают до образования однородной массы, добавляют столовую ложку густого меда, по капле эфирных масел можжевельника, розмарина, эвкалипта. Тщательно размешивают и накладывают на заднюю поверхность шеи. Фиксируют пленкой, шерстяной тканью, марлевым или эластичным бинтом. Держат 2 часа, остатки смывают теплой водой, втирают в кожу любой увлажняющий крем.
Отвары и настои трав
Для приготовления успокаивающего, тонизирующего чая в чайную ложку сухого растительного сырья зверобоя, ромашки, лимонной мяты, ушицы или чабреца заливают стаканом кипятка. Настаивают под крышкой 30-40 минут, остужают, процеживают. Принимают настой перед сном, предварительно добавив в него немного цветочного меда.
Отвар готовят из сухой смеси равных частей календулы, эвкалипта, девясила и перечной мяты. 3 столовые ложки растительного сырья заливают стаканом горячей воды, доводят до кипения и томят 20 минут. Остужают, процеживают. Смачивают в отваре сложенный в несколько слоев бинт, прикладывают на час к задней поверхности шеи.
Особенности лечения при беременности
От головокружений, спровоцированных шейным остеохондрозом, во время беременности избавляются преимущественно с помощью физиопроцедур, массажа, ежедневных занятий лечебной физкультурой. Используются в терапии и фармакологические препараты. Вертебрологи отдают предпочтение мазям, гелям, бальзамам. Ингредиенты наружных средств почти не проникают в кровеносное русло, не оказывают тератогенного действия.
Профилактика состояния при помощи медикаментов
Помимо курсового приема сбалансированных комплексов витаминов и микроэлементов, врачи назначают пациентам системные хондропротекторы. Это Терафлекс, Дона, Артра, Структум, Хондроксид, Алфлутоп, Хондрогард. Применение хондропротекторов на начальном этапе развития остеохондроза позволяет частично восстановить поврежденные диски. А при заболевании 2 или 3 степени тяжести препараты используются для профилактики его распространения на здоровые ткани.
Читайте также:
