Лабораторная диагностика метгемоглобинемии - анализы
Добавил пользователь Евгений Кузнецов Обновлено: 24.01.2026
Карбоксигемоглобин (HbCO) – это стабильный комплекс монооксида углерода, который образуется в эритроцитах при вдыхании монооксида углерода в результате метаболизма метиленхлорида в печени или в качестве побочного продукта в процессе деградации гемоглобина. Это форма гемоглобина, которая образуется из нормального гемоглобина в результате реакции с окисью углерода. Так может происходить при воздействии на организм угарного газа, а также при отравлении карбонилами металлов: никеля и железа (Ni(CO)4), (Fe(CO)5). Постоянно находится в крови в небольшом количестве, но его концентрация может колебаться в зависимости от внешних условий и факторов.
Метгемоглобин (MetHb) – продукт окисления железа в молекуле гемоглобина. Если железо гема не переходит обратно в ферроформу, то образуется MetHb, что в свою очередь приводит к нарушению транспорта кислорода. При высоком содержании MetHb присутствуют как полностью окисленные молекулы Hb, так и частично окисленные с измененными функциональными параметрами. Они вызывают нарушение процессов оксигенации органов и тканей с развитием гипоксии и цианоза. Появление неврологической симптоматики связано с нарушением десатурации и элонгации жирных кислот в нейронах. По сути это патологическая форма гемоглобина, которая не способна связывать кислород, из-за чего может возникать гипоксия тканей.
Синонимы русские
Побочные соединения гемоглобина.
Синонимы английские
MetHb, Methemoglobin; HbCO.
Метод исследования
Единицы измерения
Какой биоматериал можно использовать для исследования?
Общая информация об исследовании
Карбоксигемоглобин (HbCO) – это стабильный комплекс монооксида углерода, который образуется в эритроцитах при вдыхании монооксида углерода в результате метаболизма метиленхлорида в печени или в качестве побочного продукта в процессе деградации гемоглобина.
В нормальных физиологических состояниях гемоглобин метаболизируется оксигеназой гема в монооксид углерода, двухвалентное железо и биливердин (зелёный жёлчный пигмент). Оксигеназа гема, обнаруженная в печени и селезенке, – основной эндогенный источник монооксида углерода, который отвечает за небольшое количество ( Монооксид углерода связывается с гемоглобином со сродством в 200-250 раз большим, чем кислород, что приводит к гипоксии тканей. Монооксид углерода также вызывает сдвиг кривой диссоциации оксигемоглобина влево, тем самым уменьшая выделение кислорода из гемоглобина в ткани-мишени, что еще больше усугубляет гипоксию тканей. Приблизительно 85 % поглощенного монооксида углерода связывается с гемоглобином и остается во внутрисосудистом отсеке в виде HbCO. Остальная часть угарного газа поглощается тканями и в первую очередь связывается с миоглобином. В меньшей степени монооксид углерода может также связываться с другими молекулами, такими как цитохромы и НАДФН-редуктаза. Связывание монооксида углерода с этими молекулами может нарушить нормальные физиологические процессы, включая митохондриальную дисфункцию. Мозг и сердце – наиболее часто поражаемые органы при отравлении угарным газом.
Метгемоглобин (MetHb) – продукт окисления железа в молекуле гемоглобина. Обладает пероксидазными свойствами, т.е. способен расщеплять перекись водорода и прочно связывать синильную кислоту и другие токсичные вещества, тем самым снижая степень отравления организма. Нормальная оксигенация гемоглобина предполагает высвобождение электрона из атома железа для связи с кислородом. Железо при этом приобретает ферроформу (Fe3+), а кислород преобразуется в супероксид (О2). При деоксигенации электрон возвращается к атому железа (железо переходит в ферроформу – Fe2+) и высвобождается молекула кислорода (О2). Основная ферментная система, участвующая в этом процессе, – Cb5R (или NADH феррицианидредуктаза, NADH-дегидрогеназа, диафораза I, NADH-метгемоглобинредуктаза, NADH-дегидрогеназа) / эритроцитарный цитохром b5. При блокаде этой системы вследствие генетических дефектов стимулируются минорные пути прямого восстановления MetHb-эндогенными восстановителями (аскорбиновая кислота, восстановленный глютатион, флавин, цистеин, метаболиты триптофана) или другими системами. Если железо гема не переходит обратно в ферроформу, то образуется MetHb, что в свою очередь приводит к нарушению транспорта кислорода. При высоком содержании MetHb присутствуют как полностью окисленные молекулы Hb, так и частично окисленные – так называемые валентные гибриды с измененными функциональными параметрами. Они вызывают нарушение процессов оксигенации органов и тканей с развитием гипоксии и цианоза. Появление неврологической симптоматики связано с нарушением десатурации и элонгации жирных кислот в нейронах, что подтверждено снижением содержания ненасыщенных жирных кислот в аутоптате мозга больных.
Для чего используется исследование?
- Диагностика врожденных (дефицит цитохром-b5-редуктазы) или приобретенных метгемоглобинемий (вследствие радиоактивных облучений, воздействия токсичных веществ или лекарственных препаратов, являющихся метгемоглобинобразователями (способствующих окислению Fe2+ в Fe3+). Признаки таких состояний: слабость, головокружение, трудности с дыханием, синюшность или характерно грязно-серый цвет кожи, судороги, потери сознания.
- Подозрения на отравление угарным газом (головная боль, головокружение, боли в груди, шум в ушах, удушье, кашель, тошнота, рвота, повышение АД, галлюцинации, двигательный паралич, потеря сознания).
При этом получение небольших доз токсичных воздействий может не сопровождаться симптомами, что затрудняет выявление хронической интоксикации.
- Мониторинг лечения отравления угарным газом.
- Оценка влияния хронической экспозиции СО на здоровье (на рабочих местах или дома при наличии источников СО (печи, уголь).
- Симптоматика центрального цианоза на фоне отсутствия респираторных нарушений и насосной функции сердца.
Что означают результаты?
Концентрация карбоксигемоглобина: 0,5 - 1,5 %.
Концентрация метгемоглобина: 0 - 1,5 %.
Метгемоглобин
Отравление – при уровне > 15 % от общего объема Hb.
Летальный исход – > 70% от общего объема Hb.
Состояния, при которых возможно повышение уровня:
- воздействие токсичных веществ или лекарственных препаратов, способствующих окислению Fe2+ в Fe3+;
- отравление органическими и неорганическими нитритами и нитратами (могут попадать в питьевую воду при применении органических удобрений), бертолетовой солью;
- передозировка сульфата меди;
- передозировка органических соединений (хлорит натрия, карбонат аммония, 2,4-динитрофенол);
- передозировка гербицидов и инсектицидов;
- передозировка промышленных/бытовых агентов (аниловые красители, нитробензол, нафталин, аминофенол и нитроэтан – средство для удаления лака);
- передозировка диагностических средств – метиленовым синим (высокая дозы или применение пациентами с дефицитом глюкозо-б-фосфатдегидрогеназы), индигокармином;
- передозировка местных анестетиков (бензокаин, лидокаин, прилокаин), предрасполагающими факторами служат повреждения слизистой оболочки, что ведет к повышенной абсорбции, противорвотных (метоклопрамид), антибиотиков (сульфаниламиды, нитрофураны, парааминосалициловая кислота), противомалярийных препаратов (хлорохин и др.), противоопухолевых (циклофосфамид, ифосфамид, флутамид), анальгетиков и антипиретиков (ацетаминофен, ацетанилид, фенацетин, целекоксиб); снотворных (зопиклон); антисептиков (резорцин).
Карбоксигемоглобин
Отравление – при уровне > 20 %.
Летальный исход – 70 % от общего объема Hb.
- курение – уровень HbCO у курильщиков может достигать 10 %;
- острое или хроническое отравление СО, основные источники СО – домашние отопительные системы, печи, применение угля в брикетах, подземные гаражи, туннели, городские автодороги;
- пассивное курение (места для курящих в офисах, ресторанах и т.д.);
- вдыхание паров дихлорметана (растворитель, широко использующийся в агентах, аэрозольных пропеллентах и др.).
При концентрации 0,05 % СО во вдыхаемом воздухе 50 % гемоглобина переходит в HbCO, а при образовании 70 % HbCO наступает летальный исход.
Метгемоглобинемия
Метгемоглобинемия – состояние, характеризующееся повышенным содержанием метгемоглобина (окисленного гемоглобина) в крови и тканевой гипоксией. Развитие метгемоглобинемии сопровождается акроцианозом, слабостью, головными болями, головокружением, сердцебиением, одышкой при нагрузке. Характерным признаком метгемоглобинемии служит коричнево-шоколадный цвет крови. Для подтверждения диагноза проводится оценка симптоматики, лабораторные исследования и тесты. При тяжелой степени метгемоглобинемии показана кислородотерапия, введение аскорбиновой кислоты, раствора метиленового синего, в ряде случаев - обменная гемотрансфузия.
МКБ-10
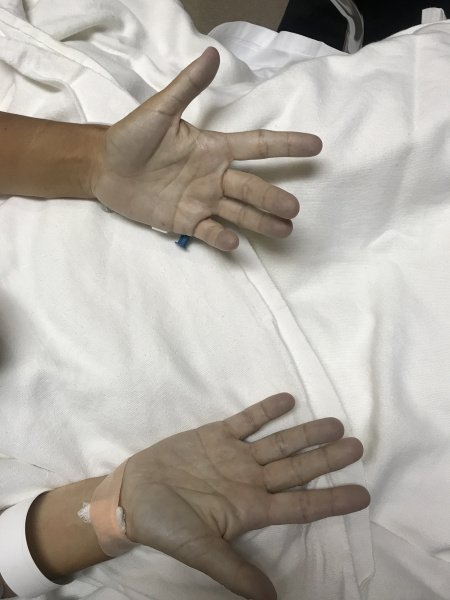
Общие сведения
Метгемоглобинемия – увеличение уровня гемоглобина, содержащего окисленное железо (метгемоглобин – MtHb), в эритроцитах крови. Метгемоглобин относится к так называемым дисгемоглобинам - дериватам гемоглобина, не способным транспортировать кислород. В обычных условиях в крови присутствует небольшое количество метгемоглобина - не более 1% от общего содержания Hb. При метгемоглобинемии эндогенные механизмы оказываются не способными регулировать концентрацию дисгемоглобина, в результате чего страдает кислородно-транспортная функция эритроцитов. В гематологии метгемоглобинемии подразделяются на наследственные и приобретенные. Первые из них распространены среди коренного населения Аляски, Гренландии, Якутии; частота развития приобретенных метгемоглобинемий неизвестна.
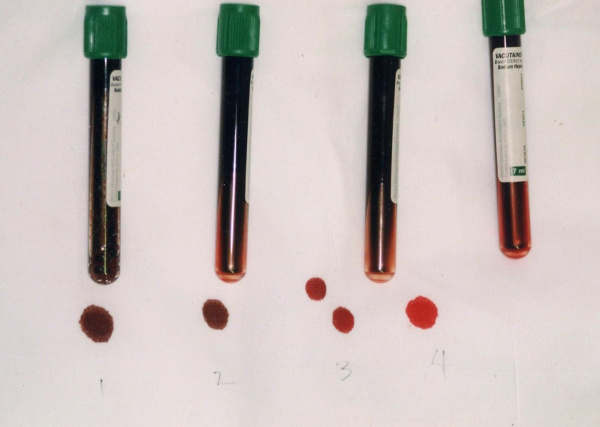
Причины метгемоглобинемии
В процессе метаболических превращений в крови здоровых людей в очень небольших количествах образуются дисгемоглобины: карбоксигемоглобин, сульфгемоглобин, метгемоглобин (0,1-1 %). Вместе с тем, в эритроцитах содержится ряд факторов, которые поддерживают долю фракции метгемоглобина на уровне, не превышающем 1,0-1,5% от общего Hb. В частности, в реакции восстановления метгемоглобина в гемоглобин участвует фермент метгемоглобин-редуктаза. В отличие от оксигемоглобина (НbО2), содержащего восстановленное железо (Fe++), в метгемоглобине содержится окисленное железо (Fe+++), не способное переносить кислород. Поэтому при метгемоглобинемии, прежде всего, страдает кислородно-транспортная функция крови, следствием которой служит тканевая гипоксия.
Наследственные формы метгемоглобинемии представлены либо ферментопатиями (врожденной низкой активностью или отсутствием фермента метгемоглобин-редуктазы), либо М-гемоглобинопатиями (синтезом аномальных белков, содержащих окисленное железо).
В структуре приобретенных (вторичных) метгемоглобинемий выделяют токсические экзогенные и токсические эндогенные формы. Метгемоглобинемии экзогенного происхождения могут быть связаны с передозировкой лекарственных средств (сульфаниламидов, нитритов, викасола, противомалярийных препаратов, лидокаина, новокаина и др.) или отравлением химическими агентами (анилиновыми красителями, нитратом серебра, тринитротолуолом, хлорбензолом, питьевой водой и пищевыми продуктами с высоким содержанием нитратов и др.).
Повышенный уровень MtHb в крови наблюдается у недоношенных и доношенных новорожденных, что связано с низкой активностью фермента метгемоглобин-редуктазы и окислительным стрессом в родах. Однако даже при тяжелой гипоксии и желтухе новорожденных подъем MtHb не столь выражен и клинически значим, чтобы послужить причиной метгемоглобинемии. Однако при диарее, бактериальных и вирусных энтероколитах, в условиях метаболического ацидоза у детей первого года жизни может легко развиться приобретенная эндогенная метгемоглобинемия.
О смешанной форме патологии говорят в том случае, если метгемоглобинемия развивается под воздействием экзогенных факторов у здоровых лиц, являющихся гетерозиготными носителями генов наследственной формы заболевания.
Симптомы метгемоглобинемии
Признаки наследственной метгемоглобинемии становятся заметны в период новорожденности. На коже и видимых слизистых ребенка (в области губ, носогубного треугольника, мочек ушей, ногтевого ложа) заметен цианоз. Кроме наследственной метгемоглобинемии, у детей часто выявляются другие врожденные аномалии - изменения конфигурации черепа, недоразвитие верхних конечностей, атрезия влагалища, талассемия и пр. Нередко дети отстают в психомоторном развитии.
В зависимости от уровня фракции MtHb, выраженность проявлений врожденной и приобретенной метгемоглобинемии может значительно варьировать.
При концентрации MtHb в крови:
Для любых форм метгемоглобинемии характерна грифельно-серая окраска кожных покровов, однако отсутствуют характерные для сердечно-легочных заболеваний изменения ногтевых фаланг по типу «барабанных палочек». Акроцианоз усиливается при охлаждении, употреблении в пищу нитратосодержащих продуктов, при токсикозах беременности у женщин, а также приеме метгемоглобинобразующих медикаментов.

Диагностика метгемоглобинемии
Важным диагностическим признаком метгемоглобинемии служит темно-коричный цвет крови, которая, будучи помещенной в пробирку или на фильтровальную бумагу, не изменяет свой цвет на красный. При положительной пробе проводится спектроскопия, определение концентрации MtHb, активности НАД-зависимой метгемоглобинредуктазы, электрофорез гемоглобина.
В общем анализе крови может присутствовать компенсаторный эритроцитоз, увеличение Hb, ретикулоцитоз, уменьшение СОЭ. При исследовании биохимических показателей крови определяется незначительная билирубинемия, обусловленная увеличением непрямой фракции пигмента. Для хронической метгемоглобинемии типично появление в эритроцитах телец Гейнца-Эрлиха.
У больных с энзимопенической или токсической метгемоглобинемией показательна терапевтическая проба с внутривенным введением метиленового синего – после инъекции цианоз быстро исчезает, а кожа и видимые слизистые приобретают розовую окраску.
При анализе причин метгемоглобинемии важно выяснить, имел ли больной контакт с токсическими веществами, принимал ли метгемоглобинобразующие лекарственные препараты. При подозрении на врожденную метгемоглобинемию изучается родословная, проводится консультация генетика, определяется тип наследования патологии крови. Наследственные метгемоглобинемии требуют дифференциации с врожденными пороками сердца синего типа, аномалиями развития легких и другими состояниями, сопровождающимися гипоксией.

Лечение и профилактика метгемоглобинемии
Больные с отсутствием клинических проявлений не нуждаются в специальной терапии. При значительной концентрации MtHb в крови и развернутой симптоматике метгемоглобинемии назначается медикаментозная терапия, способствующая превращению метгемоглобина в гемоглобин. Такими восстанавливающими свойствами обладают аскорбиновая кислота и метиленовый синий. Аскорбиновая кислота назначается внутрь сначала в больших, а по мере нормализации состояния - в поддерживающих дозах. Раствор метиленовой сини вводится внутривенно. При выраженном цианозе проводится кислородная терапия. Тяжелая форма метгемоглобинемии является показанием к обменному переливанию крови.
Течение наследственной и лекарственной метгемоглобинемии, как правило, доброкачественное. Неблагоприятный исход возможен при тяжелых формах токсической метгемоглобинемии с высоким содержанием MtHb в эритроцитах. Пациентам с подобной патологией следует избегать контакта с метгемоглобинобразующими веществами, переохлаждений и других провоцирующих факторов. Профилактика врожденной метгемоглобинемии заключается в проведении медико-генетической консультации для выявления гетерозиготных носителей среди будущих родителей.
Лабораторная диагностика метгемоглобинемии - анализы
Метгемоглобинемии - история изучения, причины
Метгемоглобинемии составляют разнородную группу наследственных или приобретенных заболеваний, которые характеризуются наличием в крови увеличенного количества метгемоглобина. Метгемоглобин (МетГб) это окисленная форма (Fe3+) гемоглобина, непригодного для выполнения ведущей функции переноса кислорода. С клинической точки зрения метгемоглобинемия проявляется цианозом, признаками недостатка кислорода, а иногда гемолитической анемией с тельцами Гейнца, или без таковых.
К этой группе заболеваний относятся как приобретенная метгемоглобинемия, при которой образование МетГб происходит под воздействием случайно вводимых в организм метгемоглобинизирующих веществ или медикаментов, так и наследственная метгемоглобинемия, в основу которой заложена генетическая аномалия структуры гемоглобина или набора ферментов эритроцита.
Первый случай наследственной метгемоглобинемии, за счет аномалии гемоглобина, описан Horlein и Weber в 1948 г. в одной немецкой семье. К тому времени молекулярные болезни еще не были известны и аномальный гемоглобин не вскрыт. Лишь в 1961 г. Gerald и Efron описали первые случаи гемоглобина М и механизм образования метгемоглобина в связи с структурной аномалией молекулы гемоглобина.
Этот факт сделал возможным не только дифференциацию приобретенной (токсической природы) и наследственной метгемоглобинемии, но и выделение в отдельные единицы метгемоглобинемии ферментативной природы и метгемоглобинемии за счет наличия гемоглобина М.
Причины (этиология) метгемоглобинемии
Наиболее часто встречается приобретенная метгемоглобинемия. Причины — многочисленны и разнообразны, они включают совокупность тех положений, когда в организм поступают химические метгемоглобинизирующие вещества в достаточно большом количестве и тем самым преодолевают восстановительную способность эритроцита.
Ниже приведены токсические агенты, наиболее часто встречающиеся на практике. При этом некоторые из них — средства текущей терапевтической практики, в то время как другие — вводятся в организм случайно. Наиболее активные — производные анилина, сульфонамиды, нитриты.
Потребление колодезной воды,зараженной нитритами (преобразуемыми кишечной флорой в нитраты) или случайное заглатывание карандаша или мела, содержащих анилиновые красители — относительно часто встречаются, особенно в педиатрии. Описан случай энтеро-генного цианоза с метгемоглобином и сульфгемоглобином после повышенного поглощения кишечником нитритов и соединений серы, видимо в связи с нарушением функции кишок.
Причины, вызывающие метгемоглобинемию:
I. Наследственные причины метгемоглобинемии:
А. Структурные недостатки гемоглобина - наличие гемоглобина М
Б. Неполноценность систем, восстанавливающих метгемоглобин - недостаток метгемоглобинредуктазы, зависящей от восст. НАД (диафораза I)
II Приобретенные причины метгемоглобинемии:
А. Химические причины метгемоглобинемии:
— Нитриты (натрия, амила, этила)
— Нитраты (субнитрат висмута, нитрат аммония)
— Нитробензол
— Нитроглицерин, анилин, фенацетин, ацетиланилид, сульфамиды, сульфаниламид, сульфапиридин, сульфатиазол
Б. Разные причины метгемоглобинемии:
— Кишечная дисфункция (энторегенный цианоз)
— Заражение крови бациллой Clostridium welchii.
В основе наследственных метгемоглобинемий находится генетический механизм. В мировом плане показатель их частоты невелик, при этом не наблюдается расовый характер, хотя отмечается большая частота ферментативной метгемоглобинемий среди эскимосов Аляски, и наличие HbMIwate — среди нескольких семей в Японии. У нас в стране до настоящего времени диагностированы, в одной семье, недостаточность фермента, и в других трех — наличие ГбМ, причем в двух из них определен гемоглобин М вида HbMIwate.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
В принципе при лаборатоных исследованиях метгемоглобинемии показатели эритроцитов и гематокрита в пределах нормы. В отдельных случаях наследственной метгемоглобинемии эти показатели немного повышены, отражая вторичную легкую полицитемию.
Немного заниженные показатели гемоглобина и гематокрита, равно как и численность ретикулоцитов на верхнем уровне нормы или за ее пределами отмечаются в редких случаях, которым сопутствует хронический гемолиз. На мазке периферической крови эритроциты не изменены по величине, форме и цвету.
Загрузка гемоглобином в норме. При дозировке обнаруживаются высокие значения метгемоглобина (более 2%). При метгемоглобинемиях токсической или медикаментозной природы количество метгемоглобина колеблется в широких пределах (5—40%), при этом значения от 5 до 10% — наиболее частые.
Спектроскопическое исследование крови представляет особое значение для дифференциации метгемоглобина от иных пигментов, производных гемоглобина (карбоксигемоглобин, сульфгемоглобин и пр), равно как и при уточнении его вида. Метгемоглобин, образующийся путем окисления нормального гемоглобина характеризуется максимальным поглощением при 632 нм — например, при токсической и медикаментозной или наследственной, за счет дефицита ферментов, метгемоглобинемиях.
Спектрофотометрия крови при метгемоглобинемии
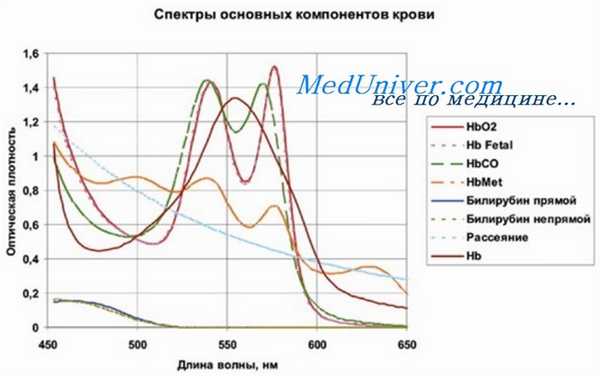
При наследственном заболевании за счет гемоглобина М спектроскопическое исследование изменяется, поскольку максимум поглощения колеблется от 600 до 622 нм., в соответствии с видом гемоглобина М. Примерно одинаковый максимум — от 605 до 620 нм. отмечается и при сульфгемоглобине. Однако у последнего максимум исчезает под воздействием цианистого калия, в связи с чем возможна дифференциация сульфгемоглобина и метгемоглобина посредством гемоглобина М, спектр которого не изменяется в одинаковых условиях.
Электрофорез гемоглобина на крохмальном или агарном геле при рН 7,1 укладывается в норму в случае токсической или ферментодефицитной метгемоглобинемии. В случае гемоглобина М применение этого способа приводит к выделению аномальной фракции медленной миграции, соответствующей этому гемоглобину.
Определение структурной аномалии и вида гемоглобина М проводится посредством "fingerprint" и анализа аминокислот.
Виды гемоглобина М при метгемоглобинемии

Тельца Гейнца не всегда обнаруживаются при токсической и медикаментозной метгемоглобинемии, но в принципе отсутствуют при наследственном заболевании.
Помимо гемоглобина М существуют отдельные аномальные гемоглобины, проявляющие тенденцию к метгемоглобинизации, однако, в принципе, они не находятся в виде, метгемоглобина и не обусловливают развитие наследственной метгемоглобинемии. Например гемоглобин Цюрих (а2b2 63His-> Arg) под воздействием отдельных медикаментозных препаратов преобразуется в метгемоглобин и утрачивает устойчивость, с клиническим отражением в виде гемолитической анемии с тельцами Гейнца.
Дифференциальная диагностика наследственной метгемоглобинемии
| Критерии диагностирования | Метгемоглобинемия за счет недостатка ферментов | Метгемоглобинемия, обусловленная гемоглобином М |
| Дозировка метгемоглобина | 15—30% | 15—30% |
| Спектральное исследование максимального диапазона поглощения | 632 нм | 600—622 нм |
| Введение метиленблау | Сокращает метгемоглобин до 2—5%; исчезает синюха | Не сокращает метгемоглобин. Не исчезает синюха |
| Передача по наследству | Рецессивная. На вид родители в норме | Кодоминантная. Один из родителей синюшный |
| Электрофорез гемоглобина | В норме | Аномальная фракция гемоглобина М |
| Фингерпринт и анализ аминокислот | В норме | Ненормальные. Уточнаяется аномалия и тип гемоглобина М |
Диагноз метгемоглобинемии. Анамнез, клиническое исследование, дозировка метгемоглобина, спектроскопия и электрофорез гемоглобина, равно как и реакция на лечение метиленблау способствуют диагностированию метгемоглобинемии и выявлению обусловивших ее причин.
Дифференциальная диагностика метгемоглобинемии проводится по сравнению с другими цианозирующими болезнями, в том числе, сердечными, легочными, истинной полицитемией (при которой синюха объясняется повышением восстановленного гемоглобина), наличием иных производных пигментов гемоглобина (карбоксигемоглобин, сульфгемоглобин).
Некоторые медикаментозные препараты, содержащие серу, способствуют одновременному развитию метгемоглобина и сульфгемоглобина. В литературе описан лишь один случай врожденной сульфгемоглобинемии.
Метгемоглобинемия. Клинико-лабораторные параллели
В нормальных условиях в крови содержатся незначительные количества дериватов гемоглобина, не способных переносить кислород, так называемые дисгемоглобины: карбоксигемоглобин, метгемоглобин и сульфгемоглобин. При увеличении содержания дисгемоглобинов существенно страдает кислородотранспортная функция крови. Клинически наиболее значимы такие дисгемоглобины, как карбоксигемоглобин (СОНb) и метгемоглобин (MetHb).
Эндогенные и экзогенные источники метгемоглобина
Метгемоглобин постоянно образуется в результате нормального метаболизма клеток организма. Существует эндогенный механизм регуляции уровня метгемоглобина в крови, позволяющий поддерживать долю этой фракции не выше 1,0—1,5% от общего Hb. В отличие от карбоксигемоглобина, образованного в результате включения моноксида углерода в состав молекулы гемоглобина, метгемоглобин отличается от гемоглобина только наличием в геме окисленного трехвалентного железа Fe+++ вместо железа двухвалентного Fe++. В природе присутствует множество соединений, способных окислить Fe++ в Fe+++ в молекуле гемоглобина. Помимо внешних, известны и эндогенные воздействия, а также врожденные нарушения механизмов регуляции уровня метгемоглобина.
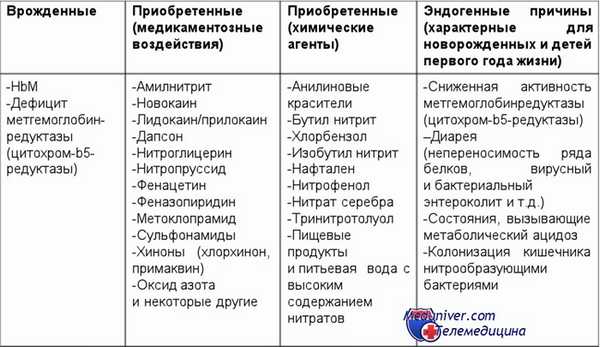
Виды воздействия и причины метгемоглобинемии
Врожденные
- HbM
- Дефицит метгемоглобинредуктазы (цитохром-b5-редуктазы)
Приобретенные (медикаментозные воздействия)
- Амилнитрит
- Новокаин
- Лидокаин/прилокаин
- Дапсон
- Нитроглицерин
- Нитропруссид
- Фенацетин
- Феназопиридин
- Метоклопрамид
- Сульфонамиды
- Хиноны (хлорхинон, примаквин)
- Оксид азота
- Др.
Приобретенные (химические агенты)
- Анилиновые красители
- Бутил нитрит
- Хлорбензол
- Изобутил нитрит
- Нафтален
- Нитрофенол
- Нитрат серебра
- Тринитротолуол
- Пищевые продукты и питьевая вода с высоким содержанием нитратов
Эндогенные причины (характерные для новорожденных и детей первого года жизни)
- Сниженная активность метгемоглобинредуктазы (цитохром-b5-редуктазы) по сравнению со взрослыми (норма для взрослых 10—20 U/g, у детей в возрасте до 4 месяцев составляет не более 60%);
- Диарея (непереносимость ряда белков, вирусный и бактериальный энтероколит и т. д. );
- Состояния, вызывающие метаболический ацидоз;
- Колонизация кишечника нитрообразующими бактериями.
Окисляющие вещества способны вызвать метгемоглобинемию либо прямым окислением железа гемоглобина, либо вследствие образования свободных радикалов. В дополнение к воздействию метгемоглобинобразующих лекарственных препаратов дети первого года жизни предрасположены к развитию метгемоглобинемии при приеме продуктов и питьевой воды с высоким содержанием нитратов. Кишечная флора, преобразующая нитраты в нитриты, также способствует увеличению образования метгемоглобина в детском возрасте. Кроме того, только к 4 месяцам жизни ребенка цитохром-b5-редуктаза достигает уровня активности взрослого индивидуума. Следует также отметить, что фетальный гемоглобин, характерный для новорожденных, легче подвергается окислению по сравнению с гемоглобином взрослых.
Новорожденные чаще подвержены диарее, которая может привести к развитию метаболического ацидоза. Известно, что в условиях метаболического ацидоза ферментная система восстановления гемоглобина способна терять до 50% своей активности. Метгемоглобинемия, связанная с диареей, вызывается комбинацией факторов даже при отсутствии системного ацидоза. В этом случае играет роль превращение нитратов в нитриты под действием грам-отрицательных бактерий, а также идиопатическая гиперчувствительная реакция на определенные протеины, содержащиеся в питательных смесях.
Механизмы регуляции уровня метгемоглобина
Основная система защиты от окисляющих агентов, позволяющая поддерживать фракцию метгемоглобина у здоровых субъектов на уровне 1,0—1,5%, включает в себя три компонента: восстановленный никотинамид динуклеотид (НАД-Н), гемсодержащий гемопротеин цитохром b5 и фермент цитохром- b5-редуктаза. Донором электронов является продукт гликолиза НАД-Н. Электрон передается от НАД-Н на цитохром b5 и в конечном счете на метгемоглобин. Транспорт электрона катализируется ферментом цитохром- b5-редуктазой. Этот механизм отвечает за восстановление 99% гемоглобина из метгемоглобина. Другой путь восстановления гемоглобина, связанный с активностью НАДФ-метгемоглобинредуктазы, в нормальных условиях оказывает незначительное влияние. Его роль повышается в случае дефицита цитохром- b5-редуктазы. Также этот альтернативный путь имеет значение для терапевтического воздействия основного антидота, применяемого при приобретенной метгемоглобинемии — метиленового синего. Наконец, восстанавливающим гемоглобин эффектом обладают такие антиоксиданты, как восстановленный глютатион и аскорбиновая кислота.
Врожденные метгемоглобинемии
Наследственная метгемоглобинемия является редкой генетической патологией, связанной с мутацией 22q13 хромосомы, на которой обнаружена цитохром-b5-редуктаза. Заболевание наследуется по аутосомно-рецессивному типу и проявляется цианозом и высоким уровнем метгемоглобина в крови вскоре после рождения. Так как фермент цитохром-b5-редуктаза представлен как в свободной, так и связанной форме с митохондриальной мембраной, существуют два типа гомозиготных метгемоглобинемий. При 1-ом типе, связанном с дефицитом фермента только в свободной форме, заболевание проявляется только цианозом. При 2-ом типе, связанном с дефицитом фермента во всех клетках, течение болезни более тяжелое (отставание в умственном развитии, неврологические нарушения).
Клинические симптомы при гетерозиготной метгемоглобинемии могут появиться только в условиях так называемого «окислительного стресса».
Гемоглобин-М (HbM) представляет группу аномальных гемоглобинов с мутациями в глобиновой цепи, которые фиксируют железо гема в окисленной форме. Замена гистидина тирозином в альфа и бета цепях определяет основные характеристики HbM. Врожденная патология, связанная с образованием гемоглобина-М, наследуется по аутосомно-доминантному типу.
Важно отметить то, что структурные изменения гема в HbM приводят к тому, что спектр поглощения HbM при проведении абсорбционной спектрофотометрии отличается от спектра обычного метгемоглобина. Это создает проблемы при проведении ко-оксиметрии, когда отмечаются ложно-нормальные значения FМetHb, а анализатор выдает ложно-повышенные значения FCOHb или FSHb. В такой ситуации необходимо проведение исследования с цианидом калия, либо использованием метода газовой хроматографии.
Клинические проявления метгмоглобинемии
Клинические проявления метгемоглобинемии достаточно отчетливо коррелируют с фракцией метгемоглобина в крови, измеряемой с помощью много-волнового ко-оксиметра. Современные ко-оксиметры, входящие в состав анализаторов газов крови и кислотно-основного баланса, позволяют провести анализ методом абсорбционной спектрофотометрии по 128 длина волн с шагом в 1,5 нм. Взаимосвязь клинических симптомов с долей фракции метгемоглобина в крови представлена в таблице 2.
| FMetHb% | Симптоматика |
|---|---|
| Отсутствие клинических проявлений | |
| 3—15 | Сероватый оттенок кожных покровов |
| 15—30 | Цианоз, шоколадно-коричневое окрашивание крови |
| 30—50 | Диспноэ, головная боль, слабость, головокружение, обмороки, показатель пульсоксиметра SpO2 около 85% |
| 50—70 | Тахипноэ, метаболический ацидоз, аритмии, судороги, угнетение ЦНС вплоть до комы |
| >70 | Выраженная клиника гипоксии, смерть |
При оценке клинической симптоматики метгемоглобинемии следует учитывать значительную ранимость детей раннего возраста. Дети до 6 месяцев достаточно часто переносят диарею различной этиологии. Также следует учитывать возможное воздействие таких окисляющих агентов, как поверхностные анестетики или зубные гели, сульфаниламиды, нафталин-содержащие шарики и т. д. Рядом авторов отмечено отсутствие цианоза у детей с выраженной метгемоглобинемией на фоне диареи. Другие авторы отмечают специфическую непереносимость протеинов питательных смесей, как основную причину клинически значимой метгемоглобинемии.
Диагностика метгемоглобинемии
В диагностике метгемоглобинемии, несомненно, основным тестом является измерение фракции MetHb на современном ко-оксиметре. Интерпретация данных пульсоксиметрии и анализа газов крови может быть обманчивой при наличии MetHb. Пульсоксиметрия определяет фракции деокси- и оксигемоглобина измерением отношения абсорбции в красном и инфракрасном спектре методом эмиссионной спектрометрии. При отсутствии дисгемоглобинов пик абсорбции деокси- и оксигемоглобина отмечается на волнах 660 и 940 нм с соотношением 0,43, соответствующим 100% сатурации. Пик абсорбции метгемоглобина может быть на обеих волнах в равной степени, то есть метгемоглобинемия создает соотношение 1,0, соответствующее сатурации 85%. Таким образом, при метгемоглобинемии свыше 30% данные пульсоксиметрии будут составлять плато 82—85%, независимо от роста уровня метгемоглобинемии, и соответственно, степени выраженности гипоксии. Результаты стандартного анализа газов крови также не позволят диагностировать метгемоглобинемию, так как анализаторы вычисляют сатурацию SaO2%, учитывая paO2, pH, ctHb и предполагая нормальное положение кривой диссоциации оксигемоглобина. Достаточно редко встречается так называемая «псевдогемоглобинемия», когда сульфгемоглобин ко-оксиметром идентифицируется как MetHb. «Золотым стандартом» диагностики в подобных случаях является газовая хроматография.
Цианоз является наиболее частым симптомом метгемоглобинемии и служит причиной проведения дифференциальной диагностики с заболеваниями сердечно-сосудистой и дыхательной систем. Для метгемоглобинемии характерно несоответствие выраженности цианоза и степени гипоксемии. Заболевания, сопровождающиеся выраженным цианозом, например, тромбоэмболия легочной артерии, проявляются отчетливым снижением paO2, которое не наблюдается при метгемоглобинеии и paO2 может быть выше 150 мм Hg. Другим диагностическим тестом является ингаляция кислорода, которая не приводит к уменьшению степени цианоза при метгемоглобинемии.
Артериальная кровь при метгемоглобинемии, бывает настолько темной, что при пункции артерии специалист может заподозрить попадание в венозный сосуд. В этом случае могут быть полезны самозаполняющиеся шприцы для забора артериальной крови. Пульсирующее поступление крови в самозаполняющийся шприц подтверждает попадание в артериальный сосуд, так как давление около 10 мм Hg в венах недостаточно для поступления крови «самотеком».
Лечение метгемоглобинемии
Лечение метгмоглобинемии базируется на восстановлении окисленного трехвалентного железа до двухвалентного. Методом выбора является внутривенное введение метиленового синего в дозе 1—2 мг/кг в течение 3-5 минут. Метиленовый синий рекомендован для введения пациентам с FmetHb 20% при наличии клинической симптоматики, при отсутствии симптомов — при уровне FmetHb 30%. Улучшение обычно наступает в течение 1 часа. При отсутствии улучшения допустимо повторное введение метиленового синего в дозе 1 мг/кг. Необходимо помнить, что метиленовый синий сам по себе является окисляющим агентом и может вызвать развитие гемолитической анемии, особенно при превышении его дозы свыше 4 мг/кг или у пациентов с дефицитом глюкозо-6-фосфатдегидрогеназы. При сопутствующем наличии метгемоглобинемии и дефицита глюкозо-6-фосфатдегидрогеназы терапия метиленовым синим может быть неэффективна, так как у этих пациентов имеется недостаточность НАДФ-кофактора. Альтернативным методом лечения этих больных является обменная гемотрансфузия. Также применяется введение N-ацетилцистеина, как предшественника глютатиона или глюкозы, как кофактора синтеза НАДФ. Полезным также оказывается внутривенное введение такого антиоксиданта, как аскорбиновая кислота в дозе 1—2 г.
В заключение следует отметить, что активное внедрение в практику работы отделений интенсивной терапии современных ко-оксиметров позволяет выяснить причину развития гипоксических состояний и определить степень дисгемоглобинемии, в частности метгемоглобинемии, во многих ургентных ситуациях, ранее остававшихся в области «terra incognita».
Читайте также:
- Примеры аутофлюоресценции при невусе хориоидеи
- Дифференциальная диагностика делирия. Окончательная диагностика делирия.
- Рентгенограмма, КТ, МРТ при нетравматическом остеите лобковой кости
- Возрастная гиперплазия беспигментного эпителия цилиарного тела (корональная аденома, аденома Фукса)
- Симптомы лимфомы шеи и ее лечение
