Лечение болезни Ходжкина у беременных
Добавил пользователь Валентин П. Обновлено: 30.01.2026
Лимфома Ходжкина — это онкологическое заболевание, характеризующееся диссеминированным или локализированным стремительным размножением клеток лимфоретикулярной системы. В медицинской практике эта патология получила название лимфогранулематоза (ЛГМ).
В международной классификации болезней эта патология имеет коды по МКБ-10 С81-С81.9. В группу риска его развития входят люди от 15 до 35 лет. Следующий пик приходится на тех, кто перешагнул 50-летний возрастной рубеж. ЛГМ — это заболевание, которое ранее считалось неизлечимым, но сейчас при своевременном выявлении и начале терапии может быть устранено полностью.
Что это такое лимфома Ходжкина
В организме человека в результате деления клеток ежеминутно из-за неправильного взаимодействия нуклеозидов в молекулах ДНК формируются потенциально раковые клетки. В норме имеющиеся мутации делают их нежизнеспособными, что запускает процесс их отмирания, поэтому дальнейшее деление пораженной клетки не происходит и злокачественное образование не формируется.

Болезнь Ходжкина, или лимфогранулематоз, подтверждается, когда выявляются особые переродившиеся клетки Рид-Березовского-Штернберга. Изначально лишь в 1 лимфатическом узле начинает формироваться рак, онкология в этом случае носит локальный характер. Этот вариант патологии, в отличие от неходжкинской лимфомы, встречается реже. Происходит активация защитных механизмов организма и в пораженную область перемещается большое количество лейкоцитов. Это приводит к формированию плотного покрова вокруг опухолей и зарастанию их фиброзными тяжами.
Такие образования в пораженном лимфоузле формируют крупные гранулемы. Воспалительный процесс, который сопровождается появлением опухолей, приводит к тому, что лимфоузел стремительно увеличивается в размерах.
По мере прогрессирования заболевания метастазы опухоли приобретают способность распространяться.
Учитывая, что все лимфатические узлы располагаются возле жизненно важных органов, метастазы быстро распространяются на них. Это приводит к появлению множества вторичных гранулем не только в лимфатической системе, но и других тканях. Анализ крови при лимфоме Ходжкина позволяет выявить лимфоцитоз уже на ранних этапах развития патологии.
Причины и симптомы
Этиология появления этого патологического состояния еще не уточнена в полной мере. Исследователи выделяют несколько возможных причин возникновения такого типа онкологии, как болезнь Ходжкина. Особо выделяются вирусная, наследственная и иммунные теории появления этой патологии. Наиболее часто болезнь Ходжкина возникает у людей, перенесших в острой форме заражение вирусом Эпштейна-Барр и инфекционным мононуклеозом, ретровирусом и ВИЧ.
Согласно иммунологической теории возникновения этого патологического состояния, отмечается вероятность трансплацентарного переноса материнских лимфоцитов, которые в организме плода в дальнейшем запускают иммунопатологическую реакцию. Это наиболее вероятная причина развития лимфомы Ходжкина у детей и подростков.
Учитывая высокую частоту выявления случаев болезни Ходжкина у кровных родственников, выделяется его семейная форма. Уже выявлены гены, которые запускают процесс злокачественного перерождения тканей лимфатической системы.
Кроме того, велика вероятность развития этого патологического состояния при спонтанной мутации. К факторам, которые могли бы спровоцировать появление болезни Ходжкина, не обусловленного наследственной предрасположенностью, особенностями иммунной системы и вирусной нагрузкой, относятся:
- влияние ионизирующего излучения;
- отравление токсическими веществами;
- прием некоторых лекарственных препаратов;
- употребление пищи, богатой консервантами и канцерогенами.
У мужчин, которые работают на вредном производстве, в экологически неблагоприятных зонах и живут в крупных индустриальных городах, наиболее часто диагностируется болезнь Ходжкина неуточненная. Для того чтобы определить патологию, нередко достаточно оценки показателей, полученных при выполнении анализа крови на лимфогранулематоз. Вне зависимости от формы и вида течения патологического процесса у пациентов, страдающих болезнью Ходжкина, наблюдается появление следующих характерных симптомов:
- периодическая лихорадка до 39°C;
- общая слабость;
- снижение аппетита;
- кожный зуд;
- ночная потливость;
- потеря массы тела.
Степень выраженности этих симптомов во многом зависит от стадии развития злокачественной опухоли такого типа. По мере усугубления патологического процесса могут появляться интенсивные боли в лимфоузлах, ломота в костях и суставах, признаки дисфункции пораженных вторичными опухолями органов.
Существует несколько подходов классификации онкологии этого типа. В первую очередь болезнь Ходжкина подразделяют на локальный вид, сопровождающийся поражением одного или нескольких лимфатических узлов, а кроме того, генерализованный, при котором наблюдается гиперплазия, т. е. разрастание тканей в отдаленных органах, в том числе печени, селезенке, желудке, коже и легких.
В зависимости от скорости нарастания патологического процесса лимфогранулематоз может быть:
- острым, т. е. развивающимся в течение нескольких месяцев от начальной до терминальной степени;
- хроническим, для которого свойственно затяжное многолетнее течение, с чередованием периодов обострений и ремиссий.
Классическая лимфома Ходжкина подразделяется на 4 гистологических вида.
Самой редко встречающейся является гистологическая форма, сопровождающаяся лимфоидным истощением. В зависимости от морфологических особенностей данный вид болезни приводит к появлению многочисленных переродившихся клеток и интенсивному замещению здоровых тканей фиброзом.
Немного чаще встречается вариант патологии, характеризующийся лимфоидным преобладанием. В этом случае выявляется относительно небольшое количество клеток Рид-Березовского-Штейнберга и повышенное содержание B-лимфоцитов. Кроме того, могут присутствовать признаки сетчатого склероза.
Примерно в 25% случаев выявляется смешанно-клеточный вариант лимфомы. Этот гистологический вид патологии характеризуется появлением умеренного количества клеток Рид-Березовского-Штейнбега, но при этом инфильтрат является смешанным. Самый распространенный гистологический вид лимфомы Ходжкина — нодулярный склероз. На его долю приходится более 67% диагностированных случаев этой патологии.
Эта опухоль сопровождается появлением плотной оболочки из фиброзной ткани вокруг сформированных узелков из тканей Ходжкина
Для определения степени прогрессирования патологического процесса нередко используется классификация лимфомы Ходжкина по системе TNM, где буквы:
- Т — степень распространения имеющейся первичной опухоли;
- N — присутствие метастазов в расположенных рядом лимфоузлах и степень их выраженности;
- M — наличие отдаленных метастазов.
Эта классификация позволяет максимально уточнить распространенность онкологии.
Стадии
Согласно классификации TNM, выделяются 4 стадии лимфомы Ходжкина. Каждая имеет свои особенности. Первую стадию патологического процесса принято подразделять на подстадии I и IE. В этот период первичная опухоль прощупывается в 1 лимфатическом узле, вилочковой железе или селезенке. Несмотря на то, что при исследованиях уже могут быть выявлены признаки онкологии, болевых ощущений и проявлений общей интоксикации еще не наблюдаются
Течение 2 стадии патологического процесса подразделяется на подстадии II и IIE. При подстадии II перерожденные клетки обнаруживаются в 2 лимфоузлах и более, но с одной стороны диафрагмы. При подстадии IIЕ атипичные клетки выявляются в 1 или более лимфатических узлах, а также близлежащих органах или тканях. При 2 стадии высоки шансы на полное излечение при отсутствии факторов риска, к которым относятся:
- появление опухоли в груди до 10 см;
- сформированное образование в лимфатическом узле;
- критическое увеличение скорости оседания эритроцитов;
- более 3 пораженных лимфоузлов;
- развитие выраженных признаков общей интоксикации.
Болезнь Ходжкина 3 стадии подразделяется на 3 подстадии. Для этого периода развития патологического процесса характерно поражение лимфатической системы и располагающихся рядом с узлами тканей и органов с обеих сторон диафрагмы. Имеются яркие признаки поражения селезенки и общей интоксикации организма.
Лимфома Ходжкина 4 стадии характеризуется началом метастазирования не только в близлежащие к лимфоузлам органы, но и отдаленные. На стадии патологического процесса атипичные клетки обнаруживаются в цереброспинальной жидкости, печени, костном мозге, легких и т.д.
Диагностика заболевания
Особую роль в постановке диагноза играют инструментальные методы диагностики. Для определения распространения патологии при лимфоме Ходжкина нередко выполняется снимок — рентген грудной клетки. Это позволяет выявить увеличенные лимфоузлы. При диагностике этой патологии у беременных данный метод диагностики не используется, так как это может нанести вред развивающемуся плоду.
Для уточнения морфологического строения опухолей назначается биопсия, лапароскопия или торакоскопия для забора тканей для дальнейшего гистологического исследования. Может быть показана спленэктомия, т. е. операция по удалению селезенки. Чтобы диагностировать лимфому Ходжкина и степень распространения патологического процесса, назначается проведение таких исследований, как:
- УЗИ;
- компьютерная томография;
- пункция костного мозга;
- сцинтиграфия скелета;
- радионуклидное сканирование;
- контрастная ангиография;
- лимфосцинтиграфия;
- МРТ.
Необходимо дифференцировать лимфогранулематоз от лимфаденитов, развивающихся при токсоплазмозе, туберкулезе, бруцеллезе, ангине, краснухе, гриппе, сепсисе и СПИДе. Кроме того, необходимо исключить метастазы других видов рака, неходжкинские лимфомы и саркоидоз.
Лечение
После того как будет подтвержден диагноз лимфомы Ходжкина, назначается комплексная терапия. Для устранения патологии применяется медикаментозная, хирургическая и радиотерапия. Сочетание средств лечения позволяет добиться полной ремиссии. В редких случаях при поражении тканей костного мозга назначается его трансплантация. Это метод нередко используется при лечении детей, страдающих болезнью Ходжкина.
Лучевая терапия
Радиотерапия является ведущим методом лечения болезни Ходжкина, так как клетки Рид-Березовского-Штернберга чрезвычайно чувствительны к воздействию гамма-лучей, поэтому быстро отмирают при таком воздействии. Существует несколько видов лучевой терапии. Наиболее часто при лечении болезни Ходжкина используется радикальное мантиевидное облучение.
Курс начинают вне зависимости от того, на какой стадии была выявлена патология. При 1 и 2 стадиях заболевания этого достаточно для достижения выраженной ремиссии. При 4 стадии болезни Ходжкина целесообразно дополнять лучевую терапию медикаментозной. Операции используются в качестве полиативного метода терапии и служат для улучшения общего состояния.
Химиотерапия
Главной целью этого метода болезни Ходжкина является остановка деления опухолевых клеток. Химиотерапия может эффективно применяться на всех стадиях патологического процесса, но используется в сочетании с радиотерапией. Продолжительность курса химиотерапии при лимфоме составляет от 14 до 30 дней. Для устранения этого патологического состояния нередко применяются:
- Адриамицин.
- Блеомицин.
- Винбластин.
- Дакарбазин.
- Этопозид.
- Циклофосфан.
- Винкристин.
- Прокарбазин.
- Преднизолон.
- Цисплатин.
- Цитарабин
- Дексаметазон.
В большинстве случаев для купирования проявлений болезни Ходжкина используется комбинация этих препаратов.
Народные методы
Различные травы и составы из природных компонентов могут быть использованы только в качестве дополнения к традиционным методам терапии. Улучшить состояние при болезни Ходжкина может настойка из аконита.
Для ее приготовления нужно 50 г порошка корня этого растения залить ½ л водки. Настаивать средство нужно на протяжении 2 недель. Готовую настойку следует принимать по нарастающему методу, начиная с 1 капли 3 раза в день. Постепенно нужно довести дозировку до 10 капель 3 раза в день. После этого дозу следует постепенно снижать.
Настойку нужно запивать большим количеством воды.
Кроме того, для лечения болезни Ходжкина рекомендуется принимать спиртовую настойку конского каштана. Для приготовления этого средства нужно примерно 40 г растительного сырья залить ½ л водки и настаивать 2 недели. Принимать средство необходимо по 25 капель в сутки. Настойку нужно запивать большим количеством воды.
Питание
Специальная диета при лимфоме Ходжкина позволяет улучшить общее состояние, особенно после проведенной химиотерапии. В рацион при болезни Ходжкина обязательно нужно вводить молочные продукты. Кроме того, улучшить работу кишечника и ускорить вывод токсинов может употребление свежих и термически обработанных овощей и фруктов. При лечении лимфомы предпочтение следует отдавать нежирным сортам рыбы и мяса. Из рациона необходимо исключить фастфуд и полуфабрикаты, газированные напитки и алкоголь, жареное, жирное, соленое и сладкое.
Прогноз
Сколько живут пациенты с лимфомой Ходжкина, зависит от того, на какой стадии патологического процесса было начато лечение. При направленной терапии 1 стадии лимфомы прогноз благоприятный. В 95% случае удается достигнуть полной ремиссии. Лечение можно проводить и щадящими методами для достижения выраженного результата.
Прогноз 2 стадии лимфомы Ходжкина относительно благоприятен. В этом случае 5-летняя выживаемость наблюдается у 90% больных, прошедших комплексную терапию. При 3 степени патологического процесса в ремиссию лимфому удается ввести более чем на 5 лет лишь у 65% пациентов. Менее благоприятным прогнозом отличается лимфогранулематоз 4 стадии. Лишь у 45% пациентов наблюдается 5-летняя выживаемость.
Осложнения
Лимфома Ходжкина и неходжкинская форма опасны своими осложнениями. Увеличение пораженных лимфатических узлов может стать причиной сдавливания окружающих тканей. При поражении узлов в области шеи возникает нарушение работы связок. Кроме того, нередко пациенты испытывают трудности с глотанием. Из-за распространения метастаз может развиваться:
- отек легких;
- сердечная недостаточность;
- дисфункция печени;
- отказ почек.
Поражение тканей кишечника нередко приводит к перфорации и развитию перитонита. При разрастании опухоли в спинном мозге может развиться поперечный паралич. Поражение метастазами органов половой системы нередко становится причиной бесплодия. При остром течении заболевания возможен летальный исход из-за полиорганной недостаточности.
Рецидив
Хроническая или рецидивирующая форма проявляется выраженным обострением при нарушении режима поддерживающей терапии. Кроме того, спровоцировать рецидив могут повышенные физические нагрузки и беременность.
Обострение лимфомы Ходжкина нередко возникает на фоне сильнейших эмоциональных переживаний. Для снижения риска развития рецидивов пациентам необходимо наблюдаться у онколога или гематолога. Раннее выявление обострения позволяет более легкими методами подавить развивающийся онкологический процесс.
Реабилитация
Лучевая и химиотерапия, применяющиеся при лечении болезни Ходжкина, негативным образом отражаются на общем состоянии здоровья человека. Период реабилитации крайне важен, так как если восстановление пройдет эффективно, снизится риск рецидива болезни. На протяжении не менее 6 месяцев после завершения терапии необходимо придерживаться щадящей диеты.
Обязательно нужно нормализовать режим работы и отдыха, уделяя ночному сну не менее 9 часов. Кроме того, для восстановления здоровья пациентам рекомендуется выполнять специальную гимнастику. Большую пользу может принести курс массажа и посещение бассейна. В восстановительный период рекомендуется санаторно-курортное лечение.
Лимфома Ходжкина у беременных
Лимфома Ходжкина у беременных — это злокачественное лимфопролиферативное заболевание с поражением B-лимфоцитов лимфатических узлов, лимфоидных структур и экстранодулярных тканей, перенесенное до гестации, возникшее или рецидивировавшее во время беременности. Проявляется увеличением лимфоузлов, беспричинной лихорадкой, ночной потливостью, снижением веса, слабостью, кожным зудом, признаками сдавления различных органов. Диагностируется с помощью МРТ, УЗИ, рентгенографии грудной клетки, биопсии лимфоидной ткани. Для лечения используют моно- или полихимиотерапию, дополненную облучением пораженных областей.
МКБ-10
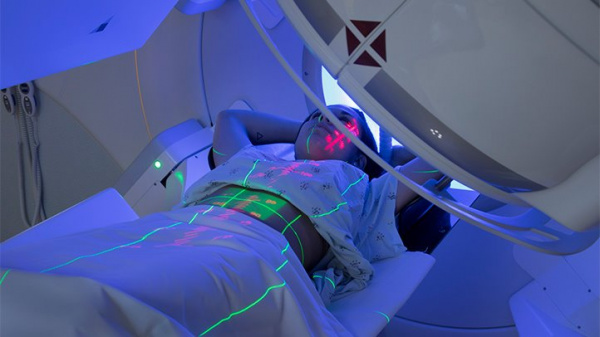
Общие сведения
В структуре злокачественных неоплазий, выявляемых у беременных, лимфома Ходжкина (лимфогранулематоз, злокачественная гранулема, болезнь Ходжкина) занимает четвертое место. Заболевание выявляется с частотой 1:1 000 — 1:6 000 беременностей и поражает преимущественно молодых женщин европеоидной расы в возрасте 20-29 лет. Применение современных методов лечения гемобластозов с достижением стойкой ремиссии или полного выздоровления привело к увеличению числа ситуаций, когда под наблюдение акушеров-гинекологов попадают пациентки, ранее перенесшие лимфогранулематоз. При этом риск рецидива лимфомы у беременных с полной ремиссией, длящейся более 3 лет, составляет 9%, а у больных, забеременевших менее чем через 3 года после окончания терапии, достигает 44%.
Причины
Этиология лимфогранулематоза окончательно не установлена. Большинство специалистов в сфере онкогематологии, акушерства и гинекологии не считают гестацию причиной или провоцирующим фактором возникновения либо рецидива болезни Ходжкина. Локальная трансформация B-клеток, характерная для злокачественной гранулемы, вероятно, может быть спровоцирована действием таких факторов, как:
- Инфицирование вирусами Эпштейна-Барр. В 40-70% случаев В-клеточная лимфома EBV-позитивна. Возбудитель является герпесвирусом 4-го типа (HHV4), тропен к B-лимфоцитам, в результате длительного латентного персистирования способен оказывать на иммунные клетки трансформирующий эффект с экспрессией мембранных белков и запуском механизмов апоптоза. Некоторые авторы в числе возбудителей, вызывающих онкотрансформацию B-клеток, также называют микобактерии туберкулеза, герпесвирусы 6-го типа, ВИЧ.
- Воздействие мутагенов. При EBV-негативных формах лимфомы не исключено влияние других неблагоприятных факторов внешней среды. Генные аберрации, способствующие малигнизации лимфоидной ткани, могут происходить под влиянием профессиональных вредностей (работа с производственными ядами), химио- и лучевой терапии, некоторых лекарственных средств (фенитоина и аналогов). Предположительно у ряда пациенток возможен генетически наследуемый дефект систем сдерживания опухолевой трансформации и роста.
Вероятность возникновения В-клеточной лимфомы повышается при приеме иммунодепрессантов после трансплантации органов. В группу риска также входят беременные с врожденными нарушениями иммунитета (болезнью Вискотта-Олдрича) и аутоиммунными расстройствами (ревматоидным артритом, синдромом Шегрена, системной красной волчанкой, целиакией).
Патогенез
Механизм развития лимфомы Ходжкина у беременных аналогичен онкогенезу, происходящему вне гестационного периода. Под влиянием вирусов Эпштейна-Барр и других мутагенных факторов происходит ряд иммуногистохимических процессов, позволяющих перерожденным B-клеткам избегать апоптоза и цитолитического действия Т-киллеров, подавлять иммунную реакцию тканевого микроокружения на неоплазию. По мнению большинства онкогематологов, перерождению подвергаются герминативные лимфоидные B-клетки, которые происходят из зародышевого центра фолликула лимфатического узла.
Патогенез болезни Ходжкина представлен сложными изменениями на уровне транскрипционных факторов, TNF-белков, хемокинов, цитокинов. Утрата регуляторных механизмов апоптоза приводит к неконтролируемому размножению перерожденных B-лимфоцитов — одноклеточных клеток-предшественников Ходжкина и гигантских многоядерных клеток Рид-Березовского-Штернберга. Раковая пролиферация сопровождается ухудшением гуморального иммунитета и реактивным ответом в виде разрастания соединительной ткани. У большинства беременных с лимфогранулематозом прогрессирует недостаточность T-клеточного иммунитета, что впоследствии приводит к развитию интеркуррентных бактериальных, вирусных, грибковых, протозойных инфекций, осложняющихся септическими состояниями.
Классификация
При систематизации вариантов лимфомы Ходжкина учитывают гистологические особенности неоплазии, стадию заболевания, выраженность интоксикационных явлений. Такой подход позволяет наиболее точно прогнозировать течение злокачественной гранулемы и предложить женщине оптимальное решение с учетом возможной пролонгации беременности. Исход заболевания и гестации во многом зависит от типа опухоли. Онкологи различают:
- Лимфогранулематоз с нодулярным склерозом. Определяется у 60,3% беременных со злокачественной гранулемой. Поражаются преимущественно лимфоузлы средостения, лимфоидная ткань делится на отдельные участки («узлы») фиброзными тяжами. Заболевание обычно имеет благоприятный прогноз. В препарате определяются классические многоядерные и лакунарные клетки.
- Смешанноклеточный вариант болезни Ходжкина. При беременности диагностируется у 32,8% заболевших пациенток, протекает менее благоприятно. Как правило, в процесс вовлечены несколько групп лимфоузлов в разных областях, выражена общеклиническая симптоматика. Гистологически проявляется полиморфизмом клеточных элементов.
- Лимфоидное истощение. Редкий неблагоприятный вариант лимфогранулематоза у беременных. Выявляется в 1,4% случаев. Характерна диссеминация онкоклеток с экстралимфатическими повреждениями и значительным угнетением иммунитета. В биоптате присутствуют пласты малигнизированных клеток и фиброзные тяжи, отсутствует нормальная лимфоидная ткань.
Низкопрогредиентная и прогностически наиболее благоприятная лимфома с лимфоидным преобладанием (лимфогистиоцитарный вариант заболевания) и недифференцированные типы неоплазии при гестации возникают крайне редко. При разработке тактики сопровождения беременности акушеры-гинекологи обязательно учитывают стадию онкологического процесса. С учётом количества и локализации поражённых областей, структур (селезенки, вилочковой железы, лимфатического окологлоточного кольца, пейеровых бляшек, аппендикса), экстранодулярных тканей, выраженности клинических симптомов, размеров неоплазии различают 4 стадии болезни Ходжкина. В целом прогноз беременности ухудшается по мере прогрессирования заболевания.
Симптомы ЛХ у беременных
В большинстве случаев первым признаком лимфогранулематоза являются увеличенные безболезненные плотноэластичные лимфатические узлы, которые не спаяны с окружающими тканями и могут образовывать конгломераты. У 70-75% пациенток поражаются шейная и надключичная области, у 15-20% — подмышечная и средостение, у 10% — пах. Позднее всего выявляется поражение медиастинальных лимфоузлов, которые при значительном увеличении сдавливают бронхолегочную ткань, вызывая кашель и затруднение дыхания. Возможно возникновение генерализованного кожного зуда и транзиторной болезненности пораженных лимфоузлов после приема алкоголя.
У 20-30% беременных с ходжкинской лимфомой III-IV стадии выявляются системные общеинтоксикационные симптомы — беспричинное повышение температуры более 38° С, профузные ночные поты, снижение веса на 10% и более, ухудшение аппетита, слабость, что служит прогностически неблагоприятным признаком. У части пациенток отмечаются тяжесть и распирание в левом подреберье, свидетельствующие об увеличении селезенки. При вовлечении в процесс печени часто возникает желтуха, при сдавливании сосудов пораженными паховыми и тазовыми лимфоузлами отекают нижние конечности. У женщин с компрессией верхних дыхательных путей определяются хрипы и одышка. В редких случаях возникают невралгии, паралич верхних или нижних конечностей с утратой двигательной функции, нарушение глотания и речи.
Осложненное течение беременности определяется у 64,7% женщин с лимфомой Ходжкина. Наиболее часто гестация осложняется вирусно-бактериальными инфекциями. У 19,6% беременных обостряется герпетическая инфекция, из них у 10,8% определяется генитальный герпес, у 9,8% часто возникают ОРВИ, у 8,8% наблюдается гестационный пиелонефрит или рецидивирует хронический пиелонефрит. У 18,6% пациенток выявляется анемия. Угроза прерывания беременности в одном или всех трех триместрах диагностируется у 30,4% заболевших, гестозы — почти у 20%. Частота развития фетоплацентарной недостаточности составляет 8,8%, задержки развития плода — 2,9%, у новорожденного возможны нейтропения и тромбоцитопения.
Медикаментозное и лучевое лечение лимфогранулематоза на протяжении первых 2 недель после зачатия провоцирует спонтанный выкидыш. В период органогенеза (на 2-8 неделях гестации) препараты с низкой молекулярной массой индуцируют врожденные аномалии развития, начиная с 3-го месяца гестационного срока – вызывают задержку роста плода. Частота тяжелых полиорганных пороков при проведении полихимиотерапии в 1 триместре беременности достигает 10-25%. Вероятность радиационно-индуцированных генетических дефектов увеличивается на 1% с каждым 1 Гр поглощенной дозы ионизирующего излучения. Экранирование брюшной полости позволяет уменьшить риск мутагенеза вдвое. У женщин после химиолучевой терапии частота последующих многоплодных беременностей достигает 12%, что в 10-20 раз выше по сравнению с общей популяцией.
Диагностика
При рецидиве лимфомы Ходжкина постановка диагноза не представляет особых трудностей. Однако даже в случае первичного заболевания, несмотря на ограниченное применение исследований с использованием ионизирующего излучения (компьютерной томографии, лимфангиографии), современные методы диагностики позволяют вовремя выявить лимфогранулематоз и корректно установить его стадию. Наиболее информативными методами являются:
- Магнитно-резонансная томография. При обнаружении лимфаденопатии МРТ по информативности сопоставима с КТ, однако несколько хуже определяет пораженные узлы в средостении. Трехмерная визуализация органов грудной и брюшной полости, забрюшинного пространства, таза, мягких тканей, сосудов дает возможность точно установить распространенность патологического процесса. При необходимости выполняется МРТ всего тела.
- Ультразвуковое исследование. Эхография — наиболее безопасный метод обследования для беременной и плода. УЗИ брюшной полости и забрюшинного пространства назначают при подозрении на злокачественное перерождение забрюшинных лимфоузлов. Для корректного определения стадии болезни производят УЗИ селезенки, которая может вовлекаться в онкопроцесс. При поверхностном расположении проводят УЗИ лимфатических узлов.
- Рентгенологическое исследование. Рентгенография ОГК в двух проекциях применяется ограниченно при возможном поражении внутригрудных (медиастинальных) лимфоузлов. Для исключения негативного влияния на плод обязательно экранируется брюшная полость. При наличии показаний выполняется КТ грудной полости без использования контраста.
- Гистологическое исследование биоптата. Достоверными маркерами лимфогранулематоза являются опухолевые клетки — одноядерные Ходжкина и многоядерные Рид-Штернберга. В зависимости от гистологического варианта заболевания они могут быть единичными, располагаться очагами между фиброзными тяжами или полностью замещать нормальную лимфоидную ткань. В препарате также могут присутствовать лакунарные клетки.
В общем анализе крови обычно отсутствуют какие-либо специфические изменения, повышение СОЭ свидетельствует о неблагоприятном течении процесса. При наличии экстранодулярных симптомов лимфомы показано определение уровней щелочной фосфатазы, АлТ, АсТ, креатинина, общего белка, других лабораторных маркеров поражения печени и почек, биопсия костного мозга. Болезнь Ходжкина у беременных дифференцируют с вирусными лимфаденитами при краснухе, кори, инфекционном мононуклеозе, цитомегаловирусной инфекции, паразитарными поражениями лимфоузлов (токсоплазмозом, гистоплазмозом, эхинококкозом, дирофиляриозом, лейшманиозом), лейкозами, неходжкинскими лимфомами, туберкулезом, саркоидозом, раком легких. По показаниям пациентку кроме акушера-гинеколога и онкогематолога консультируют инфекционист, фтизиатр, пульмонолог, онколог, гастроэнтеролог, невропатолог, неонатолог.
Лечение ЛХ у беременных
При выборе терапевтической тактики учитывают агрессивность неоплазии, гестационный срок, желания пациентки. Вне зависимости от формы и стадии опухоли может быть принято одно из трех возможных решений: прерывание беременности, выжидательно-наблюдательный подход, активное противоопухолевое медикаментозно-лучевое лечение по общим принципам. В соответствии с рекомендациями Министерства здравоохранения и социального развития России, медицинский аборт до 12-недельного срока рекомендован больным с лимфомой 3-4-й стадии. На более поздних сроках при агрессивном течении онкопроцесса вопрос прерывания гестации решается консилиумом с учетом мнения беременной и ее родственников.
При индолентном (медленно прогрессирующем) нодулярном склерозе IA-IIA стадий возможно успешное ведение большинства пациенток без назначения лечения на протяжении некоторого времени. В таких случаях беременность пролонгируется до достижения плодом жизнеспособности, обеспечивается регулярный УЗИ- или МРТ-контроль, а терапия болезни Ходжкина откладывается до II-III триместров и даже на послеродовый период. Женщинам с массивным поражением, наличием общеклинической B-симптоматики, экстранодулярным поражением, поддиафрагмальным распространением процесса, быстрым прогрессированием лимфогранулематоза назначаются:
- Химиотерапия. До II триместра предпочтительна монохимиотерапия алкалоидными цитостатиками. Далее применяется протокол ABVD без алкилирующих препаратов либо CHOP-подобные режимы. При рефрактерных формах болезни Ходжкина и рецидиве заболевания после I триместра возможно назначении более активных MOPP и MOPP-подобных схем. Миелосупрессивное лечение должно быть завершено не позднее, чем за 3 недели до предполагаемых родов.
- Радиотерапия. Обычно лучевую терапию откладывают до конца гестации, но не дольше 9 недель после последней химиотерапии. При клинически диагностированном химиорезистентном лимфогранулематозе или невозможности проведения химиотерапии выполняется облучение мантиевидными либо мини-мантиевидными полями, обеспечивается защита плода с помощью свинцового фартука. Суммарная полученная доза не должна превышать 10 Гр.
B-клеточная лимфома не является показанием для оперативного родоразрешения. При отсутствии акушерских противопоказаний беременность завершают естественными родами. Больным с выраженной постхимиотерапевтической тромбоцитопенией (менее 100∙10 9 /л) из-за повышенного риска образования пункционных гематом противопоказаны спинальная и эпидуральная анальгезия. Кесарево сечение может производиться при наличии осложнений противоопухолевой терапии — постлучевого кардиофиброза, сердечно-легочной недостаточности II-III степени, патологических переломов поясничных позвонков, асептического некроза тазобедренного сустава. Пациенткам в состоянии ремиссии не противопоказано грудное вскармливание, при активной лимфоме лактацию рекомендуется подавить.
Прогноз и профилактика
По данным исследований, гестация и ее сохранение не влияют на течение лимфогранулематоза. Применение полихимиотерапии самостоятельно или в комбинации с лучевой терапией позволяет достичь излечения у 70-80% беременных с впервые выяв ленной лимфомой Ходжкина. Прогностически неблагоприятными признаками являются массивное поражение лимфоузлов средостения, вовлечение в процесс 3 и более областей (лимфоидных структур), наличие экстралимфатических поражений, значительное ускорение СОЭ (при отсутствии общеклинических симптомов — свыше 50 мм/ч, а при их наличии — свыше 30 мм/ч).
Пациенткам, получавшим противолимфогранулематозное лечение, рекомендуется воздержаться от зачатия в течение 3 лет после завершения терапии. Менструальная функция, которая часто нарушается после применения химиопрепаратов, обычно восстанавливается за 2-3 года. Если больной назначались протоколы с использованием больших доз глюкокортикоидов, перед планируемой беременностью желательно провести денситометрию для исключения остеопении или остеопороза. Беременных, пролеченных по поводу злокачественной гранулемы, относят в группу высокого акушерского риска. После постановки на учет в женской консультации их должен не менее 12 раз осмотреть онкогематолог (онколог). В связи с недостаточной изученностью этиологии специальных мер профилактики болезни Ходжкина не предложено.
1. Лимфома Ходжкина и беременность/ Скрябина Л.С., Россоха Е.И., Лазарева Д.Г., Задонцева Н.С., Нечунаева Т.Г.// Российский онкологический журнал. – 2015 - №4.
2. Беременность и лимфомы: тактика ведения беременности, принципы диагностики и лечения// Акушерство и гинекология, 2011 - №3.
3. Особенности течения беременности у женщин с лимфомой Ходжкина/ Комова Т.Д., Шмаков Р.Г., Демина Е.А.// Вестник РОНЦ им. Н. Н. Блохина РАМН. – 2008.
4. Тактика ведения беременности у женщин с онкогематологическими заболеваниями (часть i лимфопролиферативные заболевания)/ Шмаков Р.Г., Демина Е.А., Комова Т.Д., Пилова И.В.// Клиническая онкогематология. Фундаментальные исследования и клиническая практика. – 2009.
Неходжкинские лимфомы ( Лимфосаркома )
Неходжкинские лимфомы – опухолевые заболевания лимфатической системы, представленные злокачественными B- и T-клеточными лимфомами. Первичный очаг может возникать в лимфатических узлах либо других органах и в дальнейшем метастазировать лимфогенным или гематогенным путем. Клиника лимфом характеризуется лимфаденопатией, симптомами поражения того или иного органа, лихорадочно-интоксикационным синдромом. Диагностика основывается на клинико-рентгенологических данных, результатах исследования гемограммы, биоптата лимфоузлов и костного мозга. Противоопухолевое лечение включает курсы полихимиотерапии и лучевой терапии.
Неходжкинские лимфомы (НХЛ, лимфосаркомы) – различные по морфологии, клиническим признакам и течению злокачественные лимфопролиферативные опухоли, отличные по своим характеристикам от лимфомы Ходжкина (лимфогранулематоза). В зависимости от места возникновения первичного очага гемобластозы делятся на лейкозы (опухолевые поражения костного мозга) и лимфомы (опухоли лимфоидной ткани с первичной внекостномозговой локализацией). На основании отличительных морфологических признаков лимфомы, в свою очередь, подразделяются на ходжкинские и неходжкинские; к числу последних в гематологии относят В- и Т-клеточные лимфомы. Неходжкинские лимфомы встречаются во всех возрастных группах, однако более половины случаев лимфосарком диагностируется у лиц старше 60 лет. Средний показатель заболеваемости среди мужчин составляет 2-7 случая, среди женщин – 1-5 случаев на 100 000 населения. В течение последних лет прослеживается тенденция к прогрессирующему увеличению заболеваемости.
Этиология лимфосарком достоверно неизвестна. Более того, причины лимфом различных гистологических типов и локализаций существенно варьируются. В настоящее время правильнее говорить о факторах риска, повышающих вероятность развития лимфомы, которые на данный момент хорошо изучены. Влияние одних этиофакторов выражено значительно, вклад других в этиологию лимфом весьма несущественен. К такого рода неблагоприятным предпосылкам относятся:
- Инфекции. Наибольшим цитопатогенным эффектом на лимфоидные клетки обладает вирус иммунодефицита человека (ВИЧ), гепатита С, Т-лимфотропный вирус 1 типа. Доказана связь инфицирования вирусом Эпштейна-Барр с развитием лимфомы Беркитта. Известно, что инфекция Helicobacter pylori, ассоциированная с язвенной болезнью желудка, может вызывать развитие лимфомы той же локализации.
- Дефекты иммунитета. Риск возникновения лимфом повышается при врожденных и приобретенных иммунодефицитах (СПИДе, синдроме Вискотта-Олдрича, Луи-Бар, Х-сцепленном лимфопролиферативном синдроме и др.). У пациентов, получающих иммуносупрессивную терапию по поводу трансплантации костного мозга или органов, вероятность развития НХЛ увеличивается в 30-50 раз.
- Сопутствующие заболевания. Повышенный риск заболеваемости НХЛ отмечается среди пациентов с ревматоидным артритом, красной волчанкой, что может быть объяснено как иммунными нарушениями, так и использованием иммуносупрессивных препаратов для лечения данных состояний. Лимфома щитовидной железы обычно развивается на фоне аутоиммунного тиреоидита.
- Токсическое воздействие. Прослеживается причинно-следственная связь между лимфосаркомами и предшествующим контактом с химическими канцерогенами (бензолом, инсектицидами, гербицидами), УФ-излучением, проведением лучевой терапии по поводу онкологического заболевания. Прямое цитопатическое действие оказывают цитостатические препараты, применяемые для химиотерапии.
Патологический лимфогенез инициируется тем или иным онкогенным событием, вызывающим нарушение нормального клеточного цикла. В этом могут быть задействованы два механизма - активация онкогенов либо подавление опухолевых супрессоров (антионкогенов). Опухолевый клон при НХЛ в 90% случаев формируется из В-лимфоцитов, крайне редко – из Т-лимфоцитов, NK- клеток или недифференцированных клеток.
Для различных типов лимфом характерны определенные хромосомные транслокации, которые приводят к подавлению апоптоза, утрате контроля над пролиферацией и дифференцировкой лимфоцитов на любом этапе. Это сопровождается появлением клона бластных клеток в лимфатических органах. Лимфоузлы (периферические, медиастинальные, мезентериальные и др.) увеличиваются в размерах и могут нарушать функцию близлежащих органов. При инфильтрации костного мозга развивается цитопения. Разрастание и метастазирование опухолевой массы сопровождается кахексией.
Лимфосаркомы, первично развивающиеся в лимфоузлах называются нодальными, в других органах (небной и глоточных миндалинах, слюнных железах, желудке, селезенке, кишечнике, головном мозге, легких, коже, щитовидной железе и др.) - экстранодальными. По структуре опухолевой ткани НХЛ делятся на фолликулярные (нодулярные) и диффузные. По темпам прогрессирования лимфомы классифицируются на индолентные (с медленным, относительно благоприятным течением), агрессивные и высоко агрессивные (с бурным развитием и генерализацией). При отсутствии лечения больные с индолентными лимфомами живут в среднем 7 – 10 лет, с агрессивными – от нескольких месяцев до 1,5-2 лет.
Современная классификация насчитывает свыше 30 различных видов лимфосарком. Большая часть опухолей (85%) происходит из В-лимфоцитов (В-клеточные лимфомы), остальные из Т-лимфоцитов (Т-клеточные лимфомы). Внутри этих групп существуют различные подтипы неходжкинских лимфом. Группа В-клеточных опухолей включает:
- диффузную В-крупноклеточную лимфому – самый распространенный гистологический тип лимфосарком (31%). Характеризуется агрессивным ростом, несмотря на это почти в половине случаев поддается полному излечению.
- фолликулярную лимфому – ее частота составляет 22% от числа НХЛ. Течение индолентное, однако возможна трансформация в агрессивную диффузную лимфому. Прогноз 5-летней выживаемости – 60-70%.
- мелкоклеточную лимфоцитарную лимфомуи хронический лимфоцитарный лейкоз – близкие типы НХЛ, на долю которых приходится 7% от их числа. Течение медленное, но плохо поддающееся терапии. Прогноз вариабелен: в одних случаях лимфосаркома развивается в течение 10 лет, в других – на определенном этапе превращается в быстрорастущую лимфому.
- лимфому из мантийных клеток– в структуре НХЛ составляет 6%. Пятилетний рубеж выживаемости преодолевает лишь 20% больных.
- В-клеточные лимфомы из клеток маргинальной зоны – делятся на экстранодальные (могут развиваться в желудке, щитовидной, слюнных, молочных железах), нодальные (развиваются в лимфоузлах), селезеночную (с локализацией в селезенке). Отличаются медленным локальным ростом; на ранних стадиях хорошо поддаются излечению.
- В-клеточную медиастинальную лимфому – встречается редко (в 2% случаев), однако в отличие от других типов поражает преимущественно молодых женщин 30-40 лет. В связи с быстрым ростом вызывает компрессию органов средостения; излечивается в 50% случаев.
- макроглобулинемию Вальденстрема (лимфоплазмоцитарную лимфому) – диагностируется у 1% больных с НХЛ. Характеризуется гиперпродукцией IgM опухолевыми клетками, что приводит к повышению вязкости крови, сосудистым тромбозам, разрывам капилляров. Может иметь как относительно доброкачественное (с выживаемостью до 20 лет), так и скоротечное развитие (с гибелью пациента в течение 1-2 лет).
- волосатоклеточный лейкоз– очень редкий тип лимфомы, встречающийся у лиц пожилого возраста. Течение опухоли медленное, не всегда требующее лечения.
- лимфому Беркитта – на ее долю приходится около 2% НХЛ. В 90% случаев опухоль поражает молодых мужчин до 30 лет. Рост лимфомы Беркитта агрессивный; интенсивная химиотерапия позволяет добиться излечение половины больных.
- лимфому центральной нервной системы – первичное поражение ЦНС может затрагивать головной или спинной мозг. Чаще ассоциируется с ВИЧ-инфекцией. Пятилетняя выживаемость составляет 30%.
Неходжкинские лимфомы Т-клеточного происхождения представлены:
- Т-лимфобластной лимфомой или лейкозом из клеток-предшественников – встречается с частотой 2%. Различаются между собой количеством бластных клеток в костном мозге: при 25% - как лейкоз. Диагностируется преимущественно у молодых людей, средний возраст заболевших – 25 лет. Худший прогноз имеет Т-лимфобластный лейкоз, показатель излечения при котором не превышает 20%.
- периферическими Т-клеточными лимфомами, включающими кожную лимфому (синдром Сезари, грибовидный микоз), ангиоиммунобластную лимфому, экстранодальную лимфому из естественных киллеров, лимфому с энтеропатией, панникулитоподобную лимфому подкожной клетчатки, крупноклеточную анапластическую лимфому. Течение большей части Т-клеточных лимфом быстрое, а исход неблагоприятный.

Симптомы
Варианты клинических проявлений НХЛ сильно варьируются в зависимости от локализации первичного очага, распространенности опухолевого процесса, гистологического типа опухоли и пр. Все проявления лимфосарком укладываются в три синдрома: лимфаденопатии, лихорадки и интоксикации, экстранодального поражения. В большинстве случаев первым признаком НХЛ служит увеличение периферических лимфоузлов. Вначале они остаются эластичными и подвижными, позднее сливаются в обширные конгломераты. Одновременно могут поражаться лимфоузлы одной или многих областей. При образовании свищевых ходов необходимо исключить актиномикоз и туберкулез.
Такие неспецифические симптомы лимфосарком, как лихорадка без очевидных причин, ночная потливость, потеря веса, астения в большинстве случаев указывают на генерализованный характер заболевания. Среди экстранодальных поражений доминируют неходжкинские лимфомы кольца Пирогова-Вальдейера, ЖКТ, головного мозга, реже поражаются молочная железа, кости, паренхима легких и др. органы. Лимфома носоглотки при эндоскопическом исследовании имеет вид опухоли бледно-розового цвета с бугристыми контурами. Часто прорастает верхнечелюстную и решетчатую пазуху, орбиту, вызывая затруднение носового дыхания, ринофонию, снижение слуха, экзофтальм.
Первичная лимфосаркома яичка может иметь гладкую или бугристую поверхность, эластическую или каменистую плотность. В некоторых случаях развивается отек мошонки, изъязвление кожи над опухолью, увеличение пахово-подвздошных лимфоузлов. Лимфомы яичка предрасположены к ранней диссеминации с поражением второго яичка, ЦНС и др.
Лимфома молочной железы при пальпации определяется как четкий опухолевый узел или диффузное уплотнение груди; втяжение соска нехарактерно. При поражении желудка клиническая картина напоминает рак желудка, сопровождаясь болями, тошнотой, потерей аппетита, снижением веса. Абдоминальные лимфосаркомы могут проявлять себя частичной или полной кишечной непроходимостью, перитонитом, синдромом мальабсорбции, болями в животе, асцитом. Лимфома кожи проявляется зудом, узелками и уплотнением красновато-багрового цвета. Первичное поражение ЦНС более характерно для больных СПИДом – течение лимфомы данной локализации сопровождаются очаговой или менингеальной симптоматикой.
Наличие значительной опухолевой массы может вызывать сдавление органов с развитием жизнеугрожащих состояний. При поражении медиастинальных лимфоузлов развивается компрессия пищевода и трахеи, синдром сдавления ВПВ. Увеличенные внутрибрюшные и забрюшинные лимфатические узлы могут вызвать явления кишечной непроходимости, лимфостаза в нижней половине туловища, механической желтухи, компрессии мочеточника. Прорастание стенок желудка или кишечника опасно возникновением кровотечения (в случае аррозии сосудов) или перитонита (при выходе содержимого в брюшную полость). Иммуносупрессия обусловливает подверженность пациентов инфекционным заболеваниям, представляющим угрозу для жизни. Для лимфом высокой степени злокачественности характерно раннее лимфогенное и гематогенное метастазирование в головной и спинной мозг, печень, кости.
Вопросы диагностики неходжкинских лимфом находятся в компетенции онкогематологов. Клиническими критериями лимфосаркомы служат увеличение одной или нескольких групп лимфоузлов, явления интоксикации, экстранодальные поражения. Для подтверждения предполагаемого диагноза необходимо проведение морфологической верификации опухоли и инструментальной диагностики:
- Исследование клеточного субстрата опухоли. Выполняются диагностические операции: пункционная или эксцизионная биопсия лимфоузлов, лапароскопия, торакоскопия, аспирационная пункция костного мозга с последующими иммуногистохимическими, цитологическими, цитогенетическими и другими исследованиями диагностического материала. Кроме диагностики, установление структуры НХЛ важно для выбора тактики лечения и определения прогноза.
- Методы визуализации. Увеличение медиастинальных и внутрибрюшных лимфоузлов обнаруживается с помощью УЗИ средостения, рентгенографии и КТ грудной клетки, брюшной полости. В алгоритм обследования по показаниям входят УЗИ лимфатических узлов, печени, селезенки, молочных желез, щитовидной железы, органов мошонки, гастроскопия. С целью стадирования опухоли проводится МРТ внутренних органов; в выявлении метастазов информативны лимфосцинтиграфия, сцинтиграфия костей.
- Лабораторная диагностика. Направлена на оценку факторов риска и функции внутренних органов при лимфомах различных локализаций. В группе риска производится определение ВИЧ-антигена, анти-HCV. Изменение периферической крови (лимфоцитоз) характерно для лейкемизации. Во всех случаях исследуется биохимический комплекс, включающий печеночные ферменты, ЛДГ, мочевую кислоту, креатинин и др. показатели. Своеобразным онкомаркером НХЛ может служить b2-микроглобулин.
Дифференцировать неходжкинские лимфомы приходится с лимфогранулематозом, метастатическим раком, лимфаденитами, возникающими при туляремии, бруцеллезе, сифилисе, туберкулезе, токсоплазмозе, инфекционном мононуклеозе, гриппе, СКВ и др. При лимфомах конкретных локализаций проводятся консультации профильных специалистов: оториноларинголога, гастроэнтеролога, маммолога и т.д.

Варианты лечения неходжкинских лимфом включают оперативный метод, лучевую терапию и химиотерапию. Выбор методики определяется морфологическим типом, распространенностью, локализацией опухоли, сохранностью и возрастом больного. В современной онкогематологии приняты протоколы лечения лимфосарком, базирующиеся на использовании:
- Химиотерапии. Наиболее часто лечение лимфом начинают с курса полихимиотерапии. Этот метод может являться самостоятельным или сочетаться с лучевой терапией. Комбинированная химиолучевая терапия позволяет достичь более длительных ремиссий. Лечение продолжается до достижения полной ремиссии, после чего необходимо проведение еще 2-3 консолидирующих курсов. Возможно включение в циклы лечения гормонотерапии.
- Хирургических вмешательств. Обычно применяется при изолированном поражении какого-либо органа, чаще - ЖКТ. По возможности операции носят радикальный характер – выполняются расширенные и комбинированные резекции. В запущенных случаях, при угрозе перфорации полых органов, кровотечения, непроходимости кишечника могут выполняться циторедуктивные вмешательства. Хирургическое лечение обязательно дополняется химиотерапией.
- Лучевой терапии. В качестве монотерапии лимфом применяется только при локализованных формах и низкой степени злокачественности опухоли. Кроме этого, облучение может быть использовано и в качестве паллиативного метода при невозможности проведения других вариантов лечения.
- Дополнительных схем лечения. Из альтернативных методов хорошо себя зарекомендовала иммунохимиотерапия с применением интерферона, моноклональных антител. С целью консолидации ремиссии применяется трансплантация аутологичного или аллогенного костного мозга и введение периферических стволовых клеток.
Прогноз при неходжкинских лимфомах различен, зависит, главным образом, от гистологического типа опухоли и стадии выявления. При местнораспространенных формах долгосрочная выживаемость в среднем составляет 50-60%, при генерализованных - всего 10-15%. Неблагоприятными прогностическими факторами служат возраст старше 60 лет, III-IV стадии онкопроцесса, вовлечение костного мозга, наличие нескольких экстранодальных очагов. Вместе с тем, современные протоколы ПХТ во многих случаях позволяют добиться долгосрочной ремиссии. Профилактика лимфом коррелирует с известными причинами: рекомендуется избегать инфицирования цитопатогенными вирусами, токсических воздействий, чрезмерной инсоляции. При наличии факторов риска необходимо проходить регулярное обследование.
2. Эпидемиология и биология неходжкинских лимфом/ Хансон К.П., Имянитов Е.Н.// Практическая онкология. – 2004 - Т.5, №3.
4. Современные подходы к терапии неходжкинских лимфом/ Поддубная И. В.// Русский медицинский журнал. – 2011. - №22.
Лимфогранулематоз
Лимфогранулематоз - злокачественная гиперплазия лимфоидной ткани, характерным признаком которой является образование гранулем с клетками Березовского-Штернберга. Для лимфогранулематоза специфично увеличение различных групп лимфатических узлов (чаще нижнечелюстных, надключичных, медиастинальных), увеличение селезенки, субфебрилитет, общая слабость, похудание. С целью верификации диагноза осуществляется биопсия лимфоузлов, диагностические операции (торакоскопия, лапароскопия), рентгенография грудной клетки, УЗИ, КТ, биопсия костного мозга. В лечебных целях при лимфогранулематозе проводится полихимиотерапия, облучение пораженных лимфоузлов, спленэктомия.
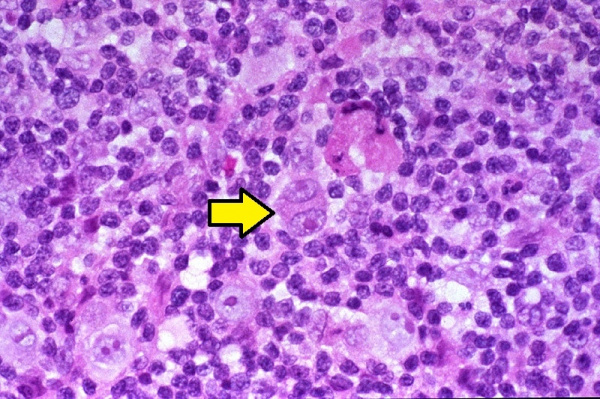
Лимфогранулематоз (ЛГМ) – лимфопролиферативное заболевание, протекающее с образованием специфических полиморфно-клеточных гранулем в пораженных органах (лимфоузлах, селезенке и др.). По имени автора, впервые описавшего признаки заболевания и предложившего выделить его в самостоятельную форму, лимфогранулематоз также называют болезнью Ходжкина, или ходжкинской лимфомой. Средний показатель заболеваемости лимфогранулематозом составляет 2,2 случая на 100 тыс. населения. Среди заболевших преобладают молодые люди в возрасте 20-30 лет; второй пик заболеваемости приходится на возраст старше 60 лет. У мужчин болезнь Ходжкина развивается в 1,5-2 раза чаще, чем у женщин. В структуре гемобластозов лимфогранулематозу отводится втрое место по частоте возникновения после лейкемии.
Причины лимфогранулематоза
Этиология лимфогранулематоза до настоящего времени не выяснена. На сегодняшний день в числе основных рассматриваются вирусная, наследственная и иммунная теории генеза болезни Ходжкина, однако ни одна из них не может считаться исчерпывающей и общепризнанной. В пользу возможного вирусного происхождения лимфогранулематоза свидетельствует его частая корреляция с перенесенным инфекционным мононуклеозом и наличием антител к вирусу Эпштейна-Барр. По меньшей мере, в 20% исследуемых клеток Березовского-Штернберга обнаруживается генетический материал вируса Эпштейна-Барр, обладающего иммуносупрессивными свойствами. Также не исключается этиологическое влияние ретровирусов, в т. ч. ВИЧ.
На роль наследственных факторов указывает встречаемость семейной формы лимфогранулематоза и идентификация определенных генетических маркеров данной патологии. Согласно иммунологической теории, имеется вероятность трансплацентарного переноса материнских лимфоцитов в организм плода с последующим развитием иммунопатологической реакции. Не исключается этиологическое значение мутагенных факторов - токсических веществ, ионизирующего излучения, лекарственных препаратов и других в провоцировании лимфогранулематоза.
Предполагается, что развитие лимфогранулематоза становится возможным в условиях Т-клеточного иммунодефицита, о чем свидетельствует снижение всех звеньев клеточного иммунитета, нарушение соотношения Т-хелперов и Т-супрессоров. Главным морфологическим признаком злокачественной пролиферации при лимфогранулематозе (в отличие от неходжкинских лимфом и лимфолейкоза) служит присутствие в лимфатической ткани гигантских многоядерных клеток, получивших название клеток Березовского-Рид-Штернберга и их предстадий – одноядерных клеток Ходжкина. Кроме них опухолевый субстрат содержит поликлональные Т-лимфоциты, тканевые гистиоциты, плазматические клетки и эозинофилы. При лимфогранулематозе опухоль развивается уницентрически - из одного очага, чаще в шейных, надключичных, медиастинальных лимфатических узлах. Однако возможность последующего метастазирования обусловливает возникновение характерных изменений в легких, ЖКТ, почках, костном мозге.
Классификация лимфогранулематоза
В гематологии различают изолированную (локальную) форму лимфогранулематоза, при которой поражается одна группа лимфоузлов, и генерализованную – со злокачественной пролиферацией в селезенке, печени, желудке, легких, коже. По локализационному признаку выделяется периферическая, медиастинальная, легочная, абдоминальная, желудочно-кишечная, кожная, костная, нервная формы болезни Ходжкина.
В зависимости от скорости развития патологического процесса лимфогранулематоз может иметь острое течение (несколько месяцев от начальной до терминальной стадии) и хроническое течение (затяжное, многолетнее с чередованием циклов обострений и ремиссий).
На основании морфологического исследования опухоли и количественного соотношения различных клеточных элементов выделяют 4 гистологические формы лимфогранулематоза:
- лимфогистиоцитарную, или лимфоидное преобладание
- нодулярно-склеротическую, или нодулярный склероз
- смешанно-клеточную
- лимфоидное истощение
В основу клинической классификации лимфогранулематоза положен критерий распространенности опухолевого процесса; в соответствии с ним развитие болезни Ходжкина проходит 4 стадии:
I стадия (локальная) – поражена одна группа лимфоузлов (I) либо один экстралимфатический орган (IE).
II стадия (регионарная) - поражены две или более группы лимфатических узлов, расположенных с одной стороны диафрагмы (II) либо один экстралимфатический орган и его регионарные лимфоузлы (IIE).
III стадия (генерализованная) – пораженные лимфоузлы расположены с обеих сторон диафрагмы (III). Дополнительно может поражаться один экстралимфатический орган (IIIE), селезенка (IIIS) либо они вместе (IIIE + IIIS).
IV стадия (диссеминированная) – поражение затрагивает один или несколько экстралимфатических органов (легкие, плевру, костный мозг, печень, почки, ЖКТ и др.) с одновременным поражением лимфоузлов или без него.
Для обозначения наличия или отсутствия общих симптомов лимфогранулематоза на протяжении последних 6 месяцев (лихорадки, ночной потливости, похудания) к цифре, обозначающей стадию болезни, добавляются буквы А или В соответственно.
Симптомы лимфогранулематоза
К числу характерных для лимфогранулематоза симптомокомплексов относятся интоксикация, увеличение лимфатических узлов и возникновение экстранодальных очагов. Часто заболевание начинается с неспецифических симптомов – периодической лихорадки с температурными пиками до 39°С, ночной потливости, слабости, похудания, кожного зуда.
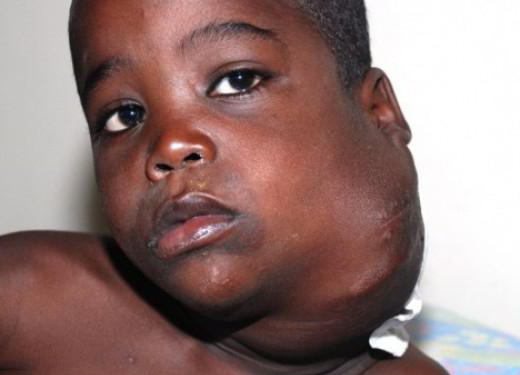
Нередко первым «вестником» лимфогранулематоза служит увеличение доступных для пальпации лимфоузлов, которые больные обнаруживают у себя самостоятельно. Чаще это шейные, надключичные лимфатические узлы; реже - подмышечные, бедренные, паховые. Периферические лимфоузлы плотные, безболезненные, подвижные, не спаяны между собой, с кожей и окружающими тканями; обычно тянутся в виде цепочки.
У 15-20% пациентов лимфогранулематоз дебютирует с увеличения лимфоузлов средостения. При поражении медиастинальных лимфоузлов первыми клиническими признаками болезни Ходжкина могут служить дисфагия, сухой кашель, одышка, синдром ВПВ. Если опухолевый процесс затрагивает забрюшинные и мезентериальные лимфоузлы, возникают абдоминальные боли, отеки нижних конечностей.
Читайте также:
