Лечение и профилактика врожденного сифилиса у новорожденного
Добавил пользователь Alex Обновлено: 24.01.2026
А50 Врожденный сифилис - является результатом трансплацентарной передачи возбудителя больной матерью плоду, характеризующееся разнообразными специфическими и неспецифическими проявлениями и возрастной периодичностью 5.
ВВОДНАЯ ЧАСТЬ
Название протокола: Врожденный сифилис
Код(ы) МКБ-10 [1]
| Код | Название |
| А50.0 | Ранний врожденный сифилис с симптомами |
| А50.1 | Ранний врожденный сифилис скрытый |
| А50.2 | Ранний врожденный сифилис неуточненный |
| А50.3 | Позднее врожденное сифилитическое поражение глаз |
| А50.4 | Поздний врожденный нейросифилис (ювенильный нейросифилис |
| А50.5 | Другие формы позднего врожденного сифилиса с симптомами |
| А50.6 | Поздний врожденный сифилис скрытый |
| А50.7 | Поздний врожденный сифилис неуточненный |
| А50.9 | Врожденный сифилис неуточненный |
Дата разработки/пересмотра протокола: 2018 год.
Сокращения, используемые в протоколе:
| RPR (РПР) | – | реакция быстрых реагинов |
| VDRL | – | Venereal Disease Research Laboratory test - тест «Исследовательской лаборатории венерических заболеваний» |
| в/в | – | внутривенно |
| в/м | – | внутримышечно |
| ВОЗ | – | Всемирная организация здравоохранения |
| ВОП | – | врач общей практики |
| ЕД | – | единицы |
| ИФА | – | иммуноферментный анализ |
| ИХЛА | – | иммунохемолюменисценция |
| кг | – | килограмм |
| КТ | – | компьютерная томография |
| мг | – | миллиграмм |
| МРТ | – | магнитно-резонансная томография |
| НТТ | – | нетрепонемные тесты |
| ПЦР | – | полимеразная цепная реакция |
Пользователи протокола: дерматовенерологи, гинекологи, врачи общей практики, педиатры, неврологи, неонатологи, стоматологи, психиатры, оториноларингологи, офтальмологи.
Категория пациентов: дети.
Шкала уровня доказательности:
доказательной базой для рекомендаций являются публикации, международные протоколы ВОЗ, СДС, Европейской и американской ассоциации дерматовенерологов, вошедшие в Кокрановскую библиотеку, базы данных EMBASE, PUBMED и MEDLINE
| Уровни доказательств | Описание |
| 1++ | Мета-анализы высокого качества, систематические обзоры рандомизированных контролируемых исследований (РКИ) или РКИ с очень низким риском систематических ошибок |
| 1+ | Качественно проведенные мета-анализы, систематические, или РКИ с низким риском систематических ошибок |
| 1- | Мета-анализы, систематические, или РКИ с высоким риском систематических ошибок |
| 2++ | Высококачественные систематические обзоры исследований случай-контроль или когортных исследований. Высококачественные обзоры исследований случай-контроль или когортных исследований с очень низким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 2+ | Хорошо проведенные исследования случай-контроль или когортные исследования со средним риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 2- | Исследования случай-контроль или когортные исследования с высоким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 3 | Неаналитические исследования (например: описания случаев, серий случаев) |
| 4 | Мнение экспертов |
| Сила | Описание |
| А | По меньшей мере, один мета-анализ, систематический обзор или РКИ, оцененные как 1++ , напрямую применимые к целевой популяции и демонстрирующие устойчивость результатов или группа доказательств, включающая результаты исследований, оцененные как 1+, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов |
| В | Группа доказательств, включающая результаты исследований, оцененные как 2++, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов или экстраполированные доказательства из исследований, оцененных как 1++ или 1+ |
| С | Группа доказательств, включающая результаты исследований, оцененные как 2+, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов; или экстраполированные доказательства из исследований, оцененных как 2++ |
| D | Доказательства уровня 3 или 4; или экстраполированные доказательства из исследований, оцененных как 2+ |

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
13-15 октября, Алматы, "Атакент"
600 брендов, более 150 компаний-участников из 20 стран.
Новинки рынка стоматологии. Цены от производителей
Классификация
Классификация 2:
А50.0 Ранний врожденный сифилис с симптомами
Любое врожденное сифилитическое состояние, уточненное как раннее или проявившееся в возрасте до двух лет.
- кожи
- кожи и слизистых оболочек
- висцеральный
- ларингит
- окулопатия
- остеохондропатия
- фарингит
- пневмония
- ринит
А50.1 Ранний врожденный сифилис скрытый
Врожденный сифилис без клинических проявлений, с положительной серологической реакцией и отрицательным результатом при исследовании цереброспинальной жидкости, проявившийся в возрасте до двух лет.
А50.2 Ранний врожденный сифилис неуточненный
Врожденный сифилис БДУ (без дополнительных уточнений), проявившийся в возрасте до двух лет.
А50.3 Позднее врожденное сифилитическое поражение глаз
Поздний врожденный сифилитический интерстициальный кератит (Н19.2). Поздняя врожденная сифилитическая окулопатия (Н58.8).
Исключена триада Гетчинсона (А50.5).
А50.4 Поздний врожденный нейросифилис (ювенильный нейросифилис)
- прогрессивный паралич
- спинная сухотка
- табопаралич
- энцефалит (G05.0)
- менингит (G01)
- полиневропатия (G63.0)
А50.5 Другие формы позднего врожденного сифилиса с симптомами
Любое врожденное сифилитическое состояние, уточненное как позднее или проявившееся через два года или более с момента рождения.
- кардиоваскулярный сифилис (198.)
- сифилитическая:
А50.6 Поздний врожденный сифилис скрытый
Врожденный сифилис без клинических проявлений, с положительной серологической реакцией и отрицательным тестом цереброспинальной жидкости, проявившийся в возрасте двух и более лет.
А50.7 Поздний врожденный сифилис неуточненный
Врожденный сифилис БДУ, проявившийся в возрасте двух и более лет.
А50.9 Врожденный сифилис неуточненный
Ранний врожденный сифилис с симптомами (А50.0). Характеризуется 3 группами симптомов:
- патогномоничные для врожденного сифилиса, и не встречающиеся при приобретенном сифилисе (сифилитическая пузырчатка, диффузная инфильтрация кожи Гохзингера, специфический ринит (сухая, катаральная и язвенная стадии) и остеохондрит длинных трубчатых костей Вегнера (I, II и III степени, выявляющиеся при рентгенологическом исследовании);
- типичные проявления сифилиса, встречающиеся не только при раннем врожденном, но и при приобретенном сифилисе (папулезная сыпь на конечностях, ягодицах, лице, иногда по всему телу; в местах мацерации - эрозивные папулы и широкие кондиломы; розеолезная сыпь (встречается редко), алопеция, поражения костей в виде периостита, остеопороза и остеосклероза, костных гумм; поражения внутренних органов.
- общие и локальные симптомы, встречающиеся и при других внутриутробных инфекциях.
По клинической картине больных принято подразделять на 3 группы
- Дети с манифестными проявлениями врожденного сифилиса:
- Дети с моносимптомной клиникой заболевания:
- Дети со скрытым врожденным сифилисом. Клинических проявлений эта форма не имеет.
Ранний врожденный сифилис детей грудного возраста:
менингоэнцефалит,
гепатомегалия,
спленомегалия,
специфический гепатит,
сифилитическая пузырчатка,
диффузная папулезная инфильтрация Гохзингера,
папулезная, розеолезная сыпь,
паронихия,
специфический ринит,
остеохондрит,
«псевдопаралич Парро»,
хориоретинит, п
аренхиматозный кератит,
атрофия зрительного нерва,
гломерулонефрит.
В анализах мочи выявляется протеинурия, гематурия и цилиндрурия. Скрытый врожденный сифилис характеризуется только положительными серологическими реакциями крови при отсутствии каких-либо клинических проявлений. У матерей таких больных к моменту родов выявляется нелеченный или недостаточно леченный сифилис.
Ранний врожденный сифилис детей раннего детского возраста (от 1 до 2 лет):
папулезная сыпь,
специфическая лейкодерма,
очаговая или диффузная алопеция,
специфический орхит,
периостит длинных трубчатых костей,
поражение печени, селезенки,
специфический эндартериит,
центральный гемипарез,
атрофия зрительного нерва.
Вышеперечисленные признаки раннего врожденного сифилиса детского возраста могут проявляться как манифестной картиной заболевания, так и моносимптомной. В каждом подозрительном случае необходимо уточнение семейного анамнеза и тщательное обследование больного ребенка.
Поздний врожденный сифилис. Эта форма врожденного сифилиса в настоящее время встречается крайне редко. Обычно первые проявления заболевания возникают в возрасте 4-17 лет, но могут появиться и на 3-м году жизни:
бугорковые и гуммозные сифилиды,
сухотка спинного мозга,
ювенильная форма прогрессивного паралича,
триада Гетчинсона (паренхиматозный кератит, гетчинсоновские зубы и лабиринтная глухота),
симптом Робинсона-Фурнье,
саблевидные голени, гонит,
деформация носа («седловидный», «козлиный», «лорнетовидный» нос),
ягодицеобразный череп,
симптом Авситидийского,
хориоретинит.
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ
Диагностические критерии
Жалобы: нет.
Физикальное обследование: высыпания на коже и слизистых, отставание в умственном и физическом развитии, насморк, изменение зубов, плаксивость, раздражительность, псевдопаралич, деформация костей.
Диагноз устанавливается на основании анамнеза матери, клинических проявлений, данных рентгенологического исследования и результатов серологических реакций (НТТ, ИФА, РПГА, РИФ).
Согласно критериям ВОЗ, случай врожденного сифилиса считается подтвержденным при обнаружении Treponema pallidum методом темнопольной микроскопии или ПЦР в материале, полученном из отделяемого высыпаний, амниотической жидкости, ткани плаценты, пуповины или в аутопсийных образцах 3.
Мертворождением по причине врожденного сифилиса считается смерть плода, наступившая после 20-й недели беременности или при массе тела более 500 граммов, при наличии нелеченного или неадекватно леченного сифилиса у матери.
- мать новорожденного не получала лечения либо получила неадекватное лечение (после 32 недели беременности или антибактериальными препаратами резерва) во время беременности (независимо от наличия признаков заболевания у ребенка);
- при положительном результате трепонемного теста у ребенка и наличии, по крайней мере, одного из следующих критериев:
При диагностике раннего врожденного сифилиса с симптомами следует иметь в виду, что остеохондрит I степени без других симптомов врожденного сифилиса не может служить признаком врожденного сифилиса, так как подобные изменения могут наблюдаться при других заболеваниях и даже у здоровых детей.
- обнаружения у ребенка клинических проявлений заболевания;
- обнаружения бледной трепонемы с помощью прямых лабораторных методов;
- положительных результатов серологических реакций у ребенка (кровь берут параллельно с кровью матери, исследуют в одних и тех же НТТ и ТТ – в количественном варианте);
- наличия патологических изменений ЦСЖ;
- наличия рентгенологически установленных изменений длинных трубчатых костей;
- выявления макроскопических и патоморфологических признаков изменения плаценты, пуповины, внутренних органов;
- выявления у матери манифестного или скрытого сифилиса, подтвержденного результатами прямых и/или серологических методов диагностики.
- клинических проявлений заболевания:
- положительных результатов серологических реакций: НТТ позитивны у 70- 80% больных, ТТ – у 92-100%;
- наличия у матери поздней формы сифилиса;
- анамнеза матери, в том числе акушерского, а также результатов обследования отца, других детей в данной семье.
Критерии диагностики раннего висцерального сифилиса:
- наличие у пациента серологически доказанного сифилиса;
- наличие клинической симптоматики поражения соответствующего органа;
- положительная динамика процесса на фоне специфической терапии.
Критерии диагностики позднего висцерального сифилиса:
- наличие у пациента серологически доказанного сифилиса;
- наличие клинической симптоматики поражения соответствующего органа;
- обнаружение при патоморфологическом исследовании биоптата гранулематозного воспаления – доказательство специфической природы поражения;
- положительная динамика процесса на фоне специфической терапии.
Лабораторные исследования
Для диагностики врожденного сифилиса используются следующие трепонемные тесты:
Прямая детекция Treponema pallidum - темнопольная микроскопия или ПЦР материал, полученного из отделяемого высыпаний, амниотической жидкости, ткани плаценты, пуповины или в аутопсийных образцах
РМП - реакция микропреципитации РПР – реакция плазменных реагинов ИФА – иммуноферментный анализ
РПГА – реакция пассивной гемагглютинации
IgM-РИФ-абс – реакция иммунофлуоресценции с иммуноглобулином М
Дополнительные:
При наличии клинических проявлений и отрицательных результатах первого этапа диагностики трепонемные тесты могут быть дополнены ИХЛА – иммуннохемолюминисцентный анализ. По показаниям – рентген, УЗИ, МРТ, КТ
Нетрепонемные (количественные, полуколичественные) тесты используются для контроля излеченности:
РМП с плазмой и инактивированной сывороткой или ее аналоги: РПР – тест быстрых плазменных реагинов
VDRL –тест «Исследовательской лаборатории венерических заболеваний»
Показания для консультаций специалистов: Неонатолог – гидроцефалия, общая дистрофия Невролог - раздражительность, плаксивость Офтальмолог - снижение остроты зрение, светобоязнь
Оториноларинголог – ринит, лабиринтит, снижение слуха Стоматолог – деформация и дистрофия зубов
Педиатр – гепатит, артрит, нефрит Рентгенолог – деформация костей
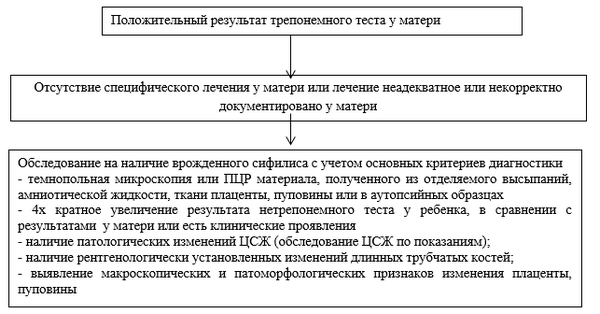
Диагностический алгоритм: (схема)
Сифилис во время беременности – не приговор

21 февраля 1866 года родился известный микробиолог и иммунолог Август Пауль фон Вассерман. Его имя в нашей стране стало нарицательным для широко распространенного скринингового теста на сифилис — реакция Вассермана (RW). В клинической практике данная методика в ее оригинальном варианте уже давно не используется, но существующие в современной России тесты все равно называют реакцией Вассермана в угоду традиции.
Сифилис — заболевание коварное и опасное. Именно поэтому анализ на наличие активной инфекции в организме проводят массово при госпитализации в стационар, во время ежегодных медицинских комиссий, а также обязательно обследуют беременных женщин, причем неоднократно. Почему будущим мамам важно сдавать кровь на RW, насколько распространена инфекция в России сегодня, и может ли заразиться еще не рожденный малыш, выяснил MedAboutMe.
Заболеваемость сифилисом в России сегодня
Сифилис или, как зачастую между собой называют его медицинские работники, lues — венерическое заболевание с давней и богатой историей. Различные способы прервать основной путь передачи возбудителя (половой), методы выявления болезни, схемы лечения инфицированных людей — все это исторические этапы противостояния человека и бактерии, которое носит волнообразный характер. Подъемы и спады заболеваемости, как правило, совпадают с потрясениями в обществе. В нашей стране в ХХ веке это революция, гражданская и Великая Отечественная война, а также распад СССР.
Последний подъем заболеваемости сифилисом в России начался в 1991 году, с пиком в 1997 году, когда показатель заболеваемости взлетел до 277,3 случая на 100 тысяч населения. В последние 11 лет отмечается снижение этого показателя на 67,4%. Цифры за 2017 и 2018 годы — 18,74 и 15,94 на 100 тысяч населения соответственно уже не так устрашают, хотя по-прежнему выше исходных 1991 года (7,2 на 100 тысяч населения).
Важно отметить, что доля врожденного сифилиса у детей также уменьшилась - в 1,5 раза, что объясняется четким выполнением протокола обследования беременных женщин, своевременным лечением инфицированных и соблюдением профилактических мер. Снижение заболеваемости врожденным сифилисом - результат совместной работы врачей различных специальностей: дерматовенерологов, акушеров-гинекологов, педиатров, а также ответственного отношения родителей к беременности и рождению малыша.
Чем опасен сифилис во время беременности?
Среди всех инфекций, передающихся половым путем, сифилис характеризуется способностью необратимо поражать различные органы, приводя к инвалидности и даже смертельному исходу. Он также способен проникать через плаценту и инфицировать ребенка в утробе матери. Вот почему сифилис у беременных вызывает такую тревогу у врачей.
Известно, что беременность никак не влияет на течение сифилиса. А вот инфекция в свою очередь ухудшает течение беременности. Она приводит к таким неблагоприятным исходам, как выкидыши на ранних и поздних сроках, рождение мертвого ребенка, рождение ребенка с проявлениями врожденного сифилиса или возможным дебютом болезни в течение первого года жизни и старше. Передача инфекции плоду осуществима уже на 9-й неделе беременности, но чаще происходит в период с 16 по 28 неделю. Инфицирование бледной трепонемой приводит к поражению внутренних органов, в тяжелых случаях плод становится нежизнеспособным. Это является причиной поздних выкидышей и мертворождения. Исход беременности зависит от стадии болезни у матери, срока заражения, а также от времени начала и качества проведенного лечения.
Не бывает врожденного сифилиса у ребенка без сифилиса матери. Таким образом, каждый случай врожденного сифилиса — это инфекция, проникшая в организм малыша через плаценту во время беременности. В настоящее время пристальное внимание уделяется профилактическим мероприятиям, направленным на выявление инфицированных женщин в положении на ранних сроках гестации: своевременная постановка на учет и обследование. Однако цифры статистики в разных регионах страны говорят, что около 40% беременных, инфицированных сифилисом, не обращаются в женскую консультацию, что приводит к поздней диагностике заболевания и увеличению риска врожденного сифилиса. Этот факт можно объяснить определенным социальным статусом и поведением женщин: раннее начало половой жизни, беспорядочные сомнительные половые связи, отсутствие семьи, собственного жилья, низкий материальный доход. Однако это не означает, что сифилис «выбирает жертву» только по этим критериям. Заразиться может абсолютно любая. Другое дело, что не каждая женщина достаточно ответственно относится к беременности и регулярно посещает женскую консультацию.
Обследование на сифилис беременных женщин
Исследование крови на RW — обязательная процедура для каждой беременной женщины. Причем оно проводится трехкратно: при постановке на учет, при оформлении декретного больничного листа и накануне родов или непосредственно в роддоме. В отличие от других категорий граждан, проходящих обследование на сифилис, будущим мамам выполняют комбинацию из двух тестов: нетрепонемный и трепонемный. В крови определяют наличие антител к возбудителю сифилиса — бледной трепонеме.
Самый распространенный скрининговый тест, который изобрел Август Пауль фон Вассерман, сейчас заменен в России на реакцию микропреципитации (РМП). В его составе содержится белок не бледной трепонемы, а кардиолипин. Тест становится положительным через 1-2 недели после первичных проявлений сифилиса, высоко чувствителен при ранних формах инфекции, но мало информативен при поздних, может давать ложноположительный результат у беременных.
Среди тестов, в составе которых присутствует белок бледной трепонемы, используют метод ИФА (иммуноферментный анализ), иммуноблоттинг (модификация ИФА) и другие. В отличие от нетрепонемных тестов они высокочувствительны и специфичны вне зависимости от стадии инфицирования.
Такая комбинация анализов позволяет исключить ложноположительные результаты и получить максимально достоверный ответ на любой стадии инфицирования.
Эффективность лечения сифилиса у будущей мамы

Сифилис у взрослых хорошо поддается лечению. В зависимости от стадии болезни, можно даже ограничиться однократным введением антибиотика пенициллинового ряда. Учитывая этот факт, можно утверждать: лечение, проведенное на ранних сроках беременности, эффективно предупреждает инфицирование ребенка бледной трепонемой. Даже в случае длительной истории болезни сифилисом, когда женщине для излечения необходимо более одной инъекции антибиотика, профилактика врожденного сифилиса будет успешной.
В случае если будущая мама не прошла курс терапии, начала его позже 32 недели беременности, нарушала схему введения препаратов, то грудничку показано профилактическое лечение.

В современном мире от венерических заболеваний никто не застрахован. Любая женщина независимо от уровня образования, материальных благ, профессии и социального статуса может столкнуться с таким заболеванием, как сифилис. И если инфицирование совпало с беременностью, то действовать нужно строго в соответствии с рекомендациями специалистов. Попытки отказаться от лечения или скрыть от родных наличие сифилиса отнимают драгоценное время. Время, когда можно успешно предупредить заражение малыша. Ведь лечение сифилиса именно на ранних сроках беременности позволяет эффективно предупредить развитие врожденного сифилиса у ребенка. В случае если по каким-либо причинам время было упущено, и терапию начали после 32 недели гестации, то новорожденный карапуз будет получать антибиотики в виде внутримышечных уколов в течение 10 дней. Часто для этого требуется госпитализация.
Что представляет собой врожденный сифилис и почему его так стараются предупредить врачи? Это внутриутробное инфицирование ребенка с поражением различных органов и систем. Его проявления многообразны от «сифилитической пузырчатки» до поражения костной ткани, от «белой пневмонии» до менингита. Перечислять симптомы этого заболевания можно долго. Причем развитие их не обязательно сразу после рождения. Например, поздний врожденный сифилис проявляет себя у детей в возрасте старше 2 лет. Изменения органов и тканей при этом необратимое.
Существующий в настоящее время, четко отработанный протокол ведения беременности позволяет на ранних сроках выявлять и лечить такое опасное для будущего ребенка заболевание, как сифилис. Благодаря работе специалистов, а также внимательному отношению женщины к своей беременности, заболеваемость врожденным сифилисом в России уменьшается.
Врожденный сифилис
Врожденный сифилис — клиническая форма сифилиса, возникающая при внутриутробном заражении ребенка бледными трепонемами. Врожденный сифилис может проявляться в различные периоды жизни ребенка от внутриутробного до подросткового. Он характеризуется специфическим сифилитическим поражением кожи, слизистых, костной ткани, соматических органов и нервной системы. Диагностика врожденного сифилиса основана на выделении возбудителя из крови, отделяемого кожных элементов и спинномозговой жидкости; положительных результатах серологических реакций и ПЦР-диагностики, обследовании состояния внутренних органов. Лечение врожденного сифилиса проводится антибиотиками, препаратами висмута и неспецифическими средствами, направленными на повышение иммунитета.
МКБ-10
Общие сведения
Сифилис относится к одним из самых распространенных венерических заболеваний. Наряду с гонореей, хламидиозом, цитомегалией и трихомониазом он является инфекцией, передаваемой половым путем. Кроме полового способа передачи, заражение может произойти внутриутробно и привести к развитию врожденного сифилиса. Больной врожденным сифилисом ребенок представляет инфекционную опасность для окружающих, особенно, если заболевание протекает с кожными проявлениями.
Причины возникновения врожденного сифилиса
Заболевание ребенка врожденным сифилисом обусловлено передачей инфекции от больной матери в период внутриутробного развития. Бледная трепонема (возбудитель сифилиса) не способна проходить сквозь здоровый трансплацентарный барьер. Однако сифилис у женщин в период беременности приводит к поражению плаценты и вызывает нарушение ее защитной барьерной функции. В результате трепонемы проникают в организм плода.
Передача трепонем от матери плоду наиболее вероятна в первые годы заболевания матери, со временем эта способность угасает. Риск рождения ребенка с врожденным сифилисом особенно велик у женщин с вторичной формой этого заболевания, сопровождающейся диссеминацией возбудителя с током крови. У зараженного трепонемами плода поражения внутренних органов развиваются только на 5-6-ом месяце беременности. Поэтому проведенное на ранних сроках противосифилитическое лечение может привести к рождению здорового ребенка.
Симптомы врожденного сифилиса
В зависимости от особенностей протекания врожденного сифилиса и сроков появления его клинических признаков венерология выделяет 4 основные формы заболевания.
Сифилис плода развивается во время внутриутробного периода, но не ранее 5-ого месяца беременности. Характеризуется уплотнением и увеличением внутренних органов (особенно печени и селезенки), происходящим вследствие их воспалительной инфильтрации. Образование инфильтратов в легких приводит к развитию «белой» пневмонии плода. Самым достоверным критерием, подтверждающим врожденный сифилис плода, является рентгенологическое обнаружение у плода признаков специфического остеохондроза. Возникновение врожденного сифилиса в период внутриутробного развития может стать причиной преждевременных родов, позднего выкидыша, мертворождения или рождения больного ребенка.
Ранний врожденный сифилис проявляется у ребенка в возрасте до 2-х лет и подразделяется на врожденный сифилис грудничкового возраста и сифилис раннего детского возраста. У грудных детей симптомы врожденного сифилиса могут появляться на протяжении первых 1-2 месяцев жизни. Наиболее часто это поражение кожи и слизистых оболочек с развитием сифилитической пузырчатки.
При врожденном сифилисе грудного возраста может происходить язвенное поражение гортани с возникновением осиплости голоса. Поражения костной ткани проявляются остеохондритами и периоститами преимущественно длинных трубчатых костей. Как при вторичном сифилисе могут наблюдаться обусловленные врожденным сифилисом специфические поражения соматических органов: гепатит, миокардит, перикардит, эндокардит, гломерулонефрит, гидроцефалия, менингит, менингоэнцефалит. У мальчиков часто наблюдается специфический орхит, иногда — водянка яичка. Поражение легких при врожденном сифилисе протекает с развитием интерстициальной диффузной пневмонии, что часто приводит к гибели ребенка на первых днях жизни.
В раннем детском возрасте врожденный сифилис может проявляться заболеваниями глаз, поражением нервной системы и ограниченными кожными проявлениями в виде немногочисленных крупных папул и широких кондилом. При врожденном сифилисе у детей раннего возраста поражения внутренних органов выражены слабее. Изменения костной ткани выявляются лишь на рентгенограммах.
Поздний врожденный сифилис начинает проявляться клинически после 2-х летнего возраста, чаще всего — в подростковом периоде (14-15 лет). Его симптомы схожи с картиной третичного сифилиса. Это гуммозные или бугорковые сифилиды, локализующиеся на туловище, лице, конечностях, слизистой носа и твердого неба. Они быстро распадаются с образованием язв. К часто встречающимся симптомам позднего врожденного сифилиса относится специфический гонит, саблевидные голени, а также дистрофические изменения (стигмы), обусловленные влиянием возбудителя на формирующиеся ткани и органы. Стигмы носят неспецифический характер и могут наблюдаться при других инфекционных заболеваниях (например, при туберкулезе). Специфической для позднего врожденного сифилиса является триада Гетчинсона: сифилитический лабиринтит, диффузный кератит и зубы Гетчинсона — дистрофические изменения центральных верхних резцов.
Скрытый врожденный сифилис может наблюдаться у ребенка в любом возрасте. Он протекает при полном отсутствии клинических симптомов и выявляется только по результатам серологических исследований.
Диагностика врожденного сифилиса
Диагноз врожденного сифилиса подтверждается обнаружением бледных трепонем в содержимом пузырей сифилитической пузырчатки или отделяемом язв. Однако в случае отсутствия кожных проявлений применить этот метод диагностики не представляется возможным. Выявление возбудителя при врожденном сифилисе может быть проведено путем микроскопического исследования спинномозговой жидкости, полученной в результате люмбальной пункции. Но отрицательный результат этого исследования не исключает наличие скрытой формы врожденного сифилиса.
Решающую роль в диагностике врожденного сифилиса имеют серологические реакции. Неспецифические исследования (реакция Вассермана, RPR-тест) могут давать ложноположительные результаты. Поэтому при подозрении на врожденный сифилис широко применяются также специфические серологические исследования: РИФ, РИБТ, РПГА. ПЦР-выявление бледной трепонемы проводят с кровью, соскобом, отделяемым кожных элементов пациентов с врожденным сифилисом. Точность результата — 97%.
Диагностика сифилитического поражения различных внутренних органов может включать консультацию пульмонолога, невролога, гепатолога, нефролога, окулиста, отоларинголога, проведение рентгенографии легких, рентгенографического исследования костей, ультрасонографии, ЭХО-ЭГ, люмбальной пункции, УЗИ органов брюшной полости и печени, УЗИ почек и пр.
Лечение врожденного сифилиса
Бледная трепонема, в отличие от большинства других микроорганизмов, до сих пор остается высоко чувствительной к воздействию антибиотиков пенициллинового ряда. Поэтому основная терапия врожденного сифилиса заключается в длительном системном назначении пенициллинов (бензилпенициллины в комбинациях и в сочетании с экмолином). При возникновении у ребенка аллергической реакции на пенициллин или выявлении устойчивости трепонемы по результатам бакпосева с антибиотикограммой, лечение проводится эритромицином, цефалоспоринами или производными тетрациклина.
При поражении врожденным сифилисом нервной системы с развитием нейросифилиса показано эндолюмбальное введение антибиотиков и проведение пиротерапии (продигиозан, пирогенал), улучшающей их проникновение через гемато-энцефалический барьер. В лечении позднего врожденного сифилиса наряду с антибиотикотерапией назначают препараты висмута (бисмоверол, бийохинол). Применяются также витамины, биогенные стимуляторы, иммуномодуляторы.
Профилактика врожденного сифилиса
Основным профилактическим мероприятием в предупреждении врожденного сифилиса является обязательное двухкратное серологическое обследование всех беременных женщин на сифилис. При выявлении положительной серологической реакции на сифилис проводится дообследование женщины. Установление на ранних сроках беременности диагноза «сифилис» является медицинским показанием к проведению аборта. При сохранении беременности, но раннем начале лечения у зараженной сифилисом женщины возможно рождение здорового ребенка.
Врожденный листериоз
Врожденный листериоз – инфекционное заболевание, возникающее при внутриутробном инфицировании ребенка листериями. Клинически патология характеризуется гипертермией, увеличением лимфатических узлов, папулезной или розеолезной сыпью на коже, специфическими гранулемами на слизистых оболочках, картиной менингита, пневмонии. Диагностика заключается в идентификации листерий в биологических жидкостях ребенка при помощи бактериоскопического исследования, посева материалов на специальные питательные среды, проведения РСК, РПГА, ИФА, ПЦР. Основное лечение проводится при помощи комбинации антибактериальных средств. Препараты выбора – ампициллин и гентамицин.
Врожденный листериоз – тяжелое инфекционное заболевание новорожденных, вызванное коринебактериями L.monocytogenes, при котором в органах и тканях ребенка формируются специфические гранулемы. Впервые возбудитель был идентифицирован в 1911 году, однако детальное описание представлено Мюрреем только в 1926 году. В 1940 г. было принято название «листериоз» в честь английского хирурга Дж. Листера. Это редкая патология в педиатрии и неонатологии, которая возникает примерно у 0,1% новорожденных. Источником заражения матери могут выступать практически любые млекопитающие, чаще всего – сельскохозяйственный скот. Летальность детей с врожденным листериозом зависит триместра беременности, в котором произошло инфицирование, однако суммарный показатель составляет порядка 30%. Опасной особенностью листериоза является то, что довольно часто у матери он протекает бессимптомно, а без целенаправленной диагностики данную патологию выявить сложно.
Причины врожденного листериоза
Возбудитель листериоза – коринебактерия Listeria monocytogenes. Данный микроорганизм представляет собой грамположительную, короткую палочку правильной формы. Является факультативным анаэробом, споры не образует. Листерии способны расти и размножаться в температурном интервале от +1 до +45°С, устойчивы к изменениям во внешней среде. Чаще всего они находятся в продуктах питания животного происхождения (сырое мясо, фарш, колбасы, молоко, творог, сыр), редко – в овощах и фруктах. Часто фактором передачи является «фаст-фуд». Возможны также контактный и аэрогенный механизмы заражения при работе со шкурами и т. п.
Инфицирование врожденным листериозом может проходить трансплацентарно или интранатально. При любой из форм одним из ключевых факторов является латентное бациллоносительство листерий матерью. Полное отсутствие симптомов или наличие нечетких клинических проявлений снижает вероятность своевременной диагностики и лечения беременной, соответственно повышая риск врожденного листериоза у ребенка. Вероятность внутриутробного инфицирования путем преодоления возбудителями плацентарного барьера или проникновения через амниотическую оболочку существует во всех триместрах беременности. При попадании в организм плода листерии распространяются по всем органам и системам, в первую очередь, инфицируя ЦНС. В пораженных тканях возникает специфический вид гранулем – листеромы. Их формирование провоцирует гиперпродукцию цитокинов и насыщение патологических новообразований макрофагами. Постоянная стимуляция работы макрофагов и повышенное содержание цитокинов приводят к нарушению кровоснабжения и дистрофии пораженных органов и тканей.
Листерии могут проникать в организм ребенка и во время родов, при контакте с зараженными слизистыми оболочками родовых путей или при аспирации околоплодных вод, содержащих бактерии. В редких случаях источником заражения могут быть инфицированные руки медицинского персонала.
Классификация врожденного листериоза
Согласно периоду, в котором произошло инфицирование, выделяют следующие формы врожденного листериоза:
- Ранний. Клинические симптомы возникают в первые 24-36 часов жизни ребенка. Заражение проходит внутриутробно. Как правило, такая форма протекает в виде генерализованной инфекции. Летальность – свыше 50%.
- Поздний. Первые признаки листериоза возникают на 10-14 сутки. Инфицирование – интра- или постанатальное. Заболевание протекает в виде локального поражения. Клиническая картина часто имитирует менингит или пневмонию. Летальный исход наблюдается примерно у 25% детей.
Симптомы врожденного листериоза
Инфицирование листериями в первую половину гестации часто вызывает самопроизвольное прерывание беременности. Заражение в промежуток от 20-22 недель и позже провоцирует клиническую картину раннего врожденного листериоза. Манифестация происходит сразу после родов или в первые несколько часов, иногда – 1,5 суток. Первичные симптомы включают в себя тяжелое общее состояние ребенка, гипертермию свыше 38,5-39°С, кожные высыпания в виде папул с геморрагическим содержанием, иногда – розеол. Формируются характерные листериозные гранулемы на слизистых оболочках рта, глотки, редко – конъюнктивы. Могут пальпироваться увеличенные шейные лимфоузлы. Спустя несколько часов после появления ранних симптомов состояние ребенка начинает прогрессивно ухудшаться, возникают резкая одышка и генерализованный цианоз, клиника дыхательной недостаточности. Возможно развитие ринита, конъюнктивита, желтухи. Параллельно наблюдаются судороги и другие проявления менингоэнцефалита.
Первые клинические проявления поздней формы врожденного листероза возникают в возрасте ребенка 10-12 дней. Первичные симптомы чаще всего указывают на поражение ЦНС. Это мышечный тремор, гиперестезии, судорожный синдром. Часто наблюдается увеличение печени и селезенки, желтуха, повышение температуры тела до 38,5°С. Реже клиническая картина напоминает пневмонию, гастро- или энтероколит.
Диагностика врожденного листериоза
Диагноз «врожденный листериоз» в основном базируется на лабораторных методах исследования, направленных на выявление листерий в организме ребенка. Анамнестические данные могут указать педиатру или неонатологу на вероятное заражение матери. Клинические симптомы малоспецифичны, могут напоминать другие заболевания: менингит, пневмонию и т. д. «Золотым стандартом» является бактериологическое исследование биологических жидкостей ребенка: крови, ликвора, околоплодных вод, аспирационных масс из трахеи и бронхиального дерева и выявление в них листерий. Экспресс-диагностика – бактериоскопия биоматериала с окрашиванием по Грамму и идентификация окрашенных палочек. Окончательный диагноз выставляется при проведении посевов материала больного на специальных питательных мясопептонных средах с глюкозой или кровью. Серологические методы исследования (РСК, РПГА) в динамике определяют нарастание титра специфических антител к листериям в 4 и больше раз. Иногда проводится ИФА с целью определения IgM и IgG. При необходимости срочной диагностики назначают ПЦР, которая позволяет выявить молекулы ДНК листерий с высокой точностью в течение 2-3 часов.
Дифференциальная диагностика врожденного листериоза проводится с такими заболеваниями, как врожденный токсоплазмоз, сифилис, гемолитическая болезнь, родовая травма новорожденных, цитомегаловирусная инфекция, стафилококковый сепсис.
Лечение врожденного листериоза
Лечение врожденного листериоза осуществляется в условиях отделения реанимации и интенсивной терапии новорожденных. Методом выбора при подтвержденном диагнозе является комбинация антибактериальных средств из групп аминогликозидов и пенициллинов – гентамицин и ампициллин. Оба антибиотика применяются одновременно, но с разной длительностью, а дозировка определяется возрастом, массой тела ребенка и формой заболевания. Длительность приема ампициллина зависит от поражения мозговых оболочек – при возникновении менингита лечение проводится 21 день, без него – 14 суток. Гентамицин назначают на срок не более 1 недели. После получения антибиотикограммы препараты подбираются в соответствии с чувствительностью возбудителя. При необходимости проводится симптоматическая терапия, направленная на купирование судорог, гипертермии и т. п.
Прогноз и профилактика врожденного листериоза
Прогноз врожденного листериоза сомнительный. Даже на фоне адекватной антибиотикотерапии летальность составляет порядка 25-50%. Часто возникают осложнения в виде гидроцефалии, энцефалопатии, пневмонии. На ранних сроках беременности листериоз приводит к выкидышу.
Специфической профилактики врожденного листериоза не разработано. Основные превентивные меры должны быть направлены на предотвращение инфицирования матери во время беременности. Для этого полностью исключается употребление термически необработанных продуктов, в первую очередь, мяса и молока. При наличии в анамнезе факторов риска заражения листериями проводится целенаправленная диагностика. При подтверждении диагноза показана немедленная антибактериальная терапия.
Коварство сифилиса для новорожденных детей

Одним из очень коварных венерических заболеваний является сифилис: протекает болезнь циклически — периоды клинической симптоматики сменяются периодами «затихания» инфекции, когда нет никаких признаков того, что человек болен. В то же время, больной человек остается очень заразным для других людей. Главный путь передачи сифилиса — половой.
Очень страшно, что не только взрослые страдают этой тяжелой болезнью. Больная мать может заразить своего ребенка внутриутробно. Что интересно, у новорожденных детей может не быть никаких проявлений сифилиса, они могут «всплыть» спустя несколько месяцев или даже лет, когда последствия болезни будут уже необратимыми. В этой статье мы поговорим о том, насколько серьезно заболевание «сифилис», почему важно вовремя обследоваться и лечиться, а также обследовать новорожденных детей.
Немного о возбудителе болезни и периодах сифилиса
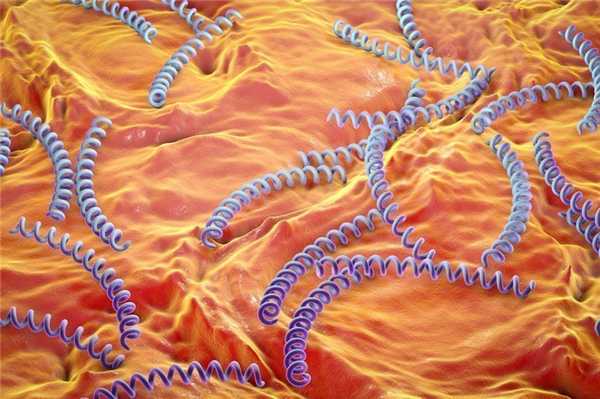
Возбудителем болезни является бактерия — бледная трепонема. Еще ее называют бледной спирохетой (Treponema pallidum). Она живет в организме человека и передается несколькими путями, главным из которых является половой путь заражения при незащищенных половых контактах.
Первым симптомом проявления заболевания является твердый шанкр (своеобразная язва). Он возникает в месте проникновения спирохет в организм человека. У мужчин он возникает на наружных половых органах, а вот у женщин может остаться незамеченным, часто локализуясь во влагалище или на шейке матки. Они их никак не ощущают, поэтому на стадии твердого шанкра болезнь у женщин редко распознается. Появление шанкра сопровождается увеличением регионарных лимфоузлов (чаще паховых). Шанкр заживает в течение одного-двух месяцев. Так проходит первичный сифилис.
Спустя 4-10 недель после появления шанкра начинается следующий период болезни — вторичный сифилис. Трепонемы из шанкра разносятся с током крови. На коже заболевшего появляется сыпь, которая чаще бывает пятнистой или папулезной. Но бывают и другие варианты сыпи. Сыпь локализуется на туловище, ладонях и подошвах, она не чешется и не причиняет дискомфорта. На этой стадии болезнь тоже можно пропустить, приняв сыпь за аллергическую реакцию.
Помимо кожной сыпи при вторичном сифилисе бывают эрозии на слизистых оболочках ротовой полости и половых органов. Также нередко в теплых и влажных участках тела появляются высыпания, напоминающие бородавки, которые могут инфицироваться.
На стадии вторичного сифилиса у больного может отмечается повышение температуры, отсутствие аппетита, слабость, головные боли, суставные боли. Часто встречаются осложнения болезни в виде воспалительных процессов во внутренних органах (гепатит, менингит, воспалительные заболевания глаз, гломерулонефрит и др.).
По окончании вторичного сифилиса болезнь принимает латентное течение, при котором больного ничего не беспокоит, но он продолжает быть заразным. Выявить болезнь можно, сдав соответствующие анализы. Длится латентный сифилис около двух лет. В это время могут встречаться обострения болезни.
Если заболевание не было выявлено и пролечено, то болезнь прогрессирует дальше: наступает третичный сифилис. В этом периоде происходит постепенное поражение всех внутренних органов и тканей, формирование тяжелейших осложнений со стороны костной системы, нервной системы и внутренних органов.
Есть еще более подробная классификация периодов сифилиса. Ею пользуются в своей работе врачи-дерматовенерологи. Классификация учитывает не только наличие симптомов, но и лабораторные критерии.
Сифилис очень коварен, но он прекрасно лечится антибактериальными препаратами, которые назначает дерматовенеролог. Есть мнение, что от сифилиса нельзя полностью выздороветь навсегда, но можно перевести болезнь в стойкое латентное течение, при котором спирохеты будут «дремать» в организме человека, не передаваясь другим лицам и не вызывая осложнения у самого больного.
Каков риск заражения ребенка сифилисом внутриутробно?

Бледные трепонемы могут проникнуть к плоду на любом сроке беременности, поражая его. На ранних сроках беременности эмбрион может погибнуть или иметь тяжелые пороки развития. Поражение на более поздних сроках также может вызвать внутриутробную гибель ребенка, рождение его раньше срока или гибель в первый месяц жизни. Такое случается у 50% детей от матерей, которые не лечились по поводу первичного или вторичного сифилиса.
В том случае, если сифилис во время гестации был в ранней латентной стадии, есть шанс рождения здорового ребенка, а у 40% детей будут иметься признаки врожденного сифилиса. Риск заражения ребенка тем выше, чем меньше времени прошло от момента заражения женщины. Так при рождении малыша от матери с поздним латентным сифилисом 90% вероятность, что он будет здоров.
Все будущие матери, которые болеют или болели сифилисом ранее, во время вынашивания малыша должны показаться дерматовенерологу, сдать необходимые анализы. Это очень важно, чтобы решить вопрос о необходимости антибактериальной терапии при беременности, даже если сифилисом женщина переболела несколько лет назад.
Как проявляется ранний врожденный сифилис?
Если женщина наблюдалась во время беременности в женской консультации, то при поступлении в родильный дом у нее есть на руках различные результаты анализов, в том числе на сифилис. В том случае, если будущая мама не ходила к гинекологу при беременности, не сдавала анализы, или «потеряла» обменную карту, то при поступлении в родильный дом ей будут взяты экспресс-анализы на сифилис, ВИЧ-инфекцию и вирусные гепатиты. То есть, скрыть от врачей факт заболевания не удастся. Поэтому врачи уже готовятся к тому, что может родиться нездоровый ребенок.
Какие основные проявления раннего врожденного сифилиса бывают у новорожденных (один или несколько)?
- Поражение кожи, которое носит название «сифилитическая пузырчатка», а также сыпь на теле в виде папул или резеол. Часто бывает шелушение ладоней и подошв.
- Поражение слизистой оболочки носа — сифилитический ринит. Встречается у 10% больных детей.
- Поражение глаз с развитием хориоретинита, глаукомы и др.
- Увеличение печени и селезенки, развитие гепатита. В клинической картине будет желтуха и соответствующие лабораторные изменения.
- Поражение костной ткани — остеохондриты, остеопороз и периоститы. Их клиническим проявлением может быть отек суставов и ограничение подвижности конечностей (псевдопарез).
- Увеличение всех групп лимфатических узлов. Встречается у половины детей.
- Признаки кишечной непроходимости, которая обусловлена нарушением моторики кишки и поражением пищеварительных желез. Так, из-за повреждения поджелудочной железы меконий у таких детей очень густой и не может отойти самостоятельно.
- Поражение почек воспалительного характера.
- Воспалительный процесс в легких — «белая пневмония».
- Поражение центральной нервной системы с развитием менингита. Он может приводить к осложнениям, таким как гидроцефалия, паралич черепно-мозговых нервов, повреждение кровеносных сосудов мозга.
- Патологические изменения со стороны крови (снижение количества эритроцитов, гемоглобина, тромбоцитов, возрастание количества лейкоцитов).
- Рентгенологические изменения, которые отражают поражение сифилисом костной ткани.
Исходя из вышеизложенного, становится понятно, насколько тяжелые повреждения наносит сифилитическая инфекция плоду при его внутриутробном инфицировании. Лечение врожденного сифилиса довольно-таки длительное и зависит от степени тяжести болезни, характера возникших повреждений. Ключевым в лечении сифилиса является назначение ребенку курса антибиотиков пенициллинового ряда.
Если ребенок родился без признаков инфекции, то он здоров?

Может ли быть так, что ребенок родился от больной матери без признаков инфекции? Да, такое случается часто. Есть два варианта того, почему так произошло.
- Он абсолютно здоров.
- Он имеет скрытый ранний врожденный сифилис, который выявляется только лабораторно. Коварность того, что нет симптомов при рождении у зараженного ребенка в том, что инфекция может дать о себе знать спустя месяцы и годы.
Так проявлениями позднего врожденного сифилиса являются следующие симптомы (триада Гетчинсона):
- Поражение роговицы глаз — кератит;
- Нейросенсорная глухота;
- Поражение зубов.
Помимо этих симптомов встречаются признаки поражения костей, кожи, слизистых оболочек, нервной системы и внутренних органов.
Иногда такие симптомы выявляются в возрасте 5-10 лет, хотя раньше родителей в отношении здоровья ребенка ничего не беспокоило.
Проблема сложности диагностики сифилиса у детей

Однозначно очень сложно сказать, заражен ли ребенок сифилитической инфекцией, если у него нет никаких симптомов. В крови ребенка присутствуют материнские антитела, которые уйдут из его организма лишь со временем. Поэтому нужно проводить множество анализов при рождении и в динамике, регулярно осматривать ребенка с привлечением узких специалистов, проводить рентгенологическое исследование костей.
В основным специалистам, наблюдающим ребенка от матери с сифилисом, относятся педиатр, дерматовенеролог, окулист, невролог, оториноларинголог.
Для чего проводится профилактическое лечение детей по схеме врожденного сифилиса?
Почему же нужно лечить профилактически по схеме врожденного сифилиса внешне здоровых детей? Это обусловлено тем, что болезнь может дать о себе знать спустя месяцы или годы после рождения, приводя к тяжелым осложнениям.
Кому из новорожденных детей (внешне здоровых, но от больных матерей) показано профилактическое лечение по схеме врожденного сифилиса?
- Детям, чьи матери прошли неполное лечение по сифилису или не прошли его совсем.
- Детям, чьи матери начали лечиться от сифилиса слишком поздно (после 32 недель гестации).
- Детям от матерей, у которых нет никаких сведений о проводимом лечении (например, лечились анонимно).
О сложности общения с матерями, больными сифилисом или перенесшими его

Несмотря на то, что существуют четкие и отлаженные схемы наблюдения и лечения как женщин, так и детей в отношении сифилиса, ежедневно доктора сталкиваются с массой трудностей, чтобы уговорить своих пациентов обследоваться и лечиться. Почему так происходит, ведь сифилис — это не банальная простуда, которая «сама пройдет, даже если не лечить»?
Дело в том, что многие очень стесняются самого факта заболевания сифилисом, считая это постыдным. Женщины тщательно скрывают это от своей семьи, участковых врачей. Если женщина состоит в постоянных отношениях с мужчиной, а сифилис был перенесен ею ранее, то, как правило, она скрывает факт своей болезни, которая уже в прошлом.
Действительно, она не обязана отчитываться ни перед кем за свое прошлое. Но, если во время беременности ей придется получить курс профилактического лечения (даже если болела она давно), то у партнера или супруга начнутся вопросы, куда она ходит и от чего лечится. Если в этой ситуации женщина еще может слукавить, то в отношении ребенка все оказывается сложнее.
Обследование и профилактическое лечение ребенка затягивается на несколько недель. Происходит это не в родильном доме, а в отделении патологии новорожденных детской больницы или перинатального центра. Поэтому встает необходимость того, что родственникам как-то придется объяснить эту ситуацию, от чего лечат ребенка, и почему его не выписывают домой. Открывшаяся правда (пусть даже это касается ее прошлого) может разрушить семью и отношения с родственниками.
Именно это нередко побуждает женщину отказаться от обследования ребенка и его профилактического лечения, тем более, внешне малыш абсолютно здоров. Не все матери верят докторам, считая все эти процедуры лишними и даже вредными. Некоторые женщины обещают, что обследуют ребенка сами, обращаясь в частные клиники, и даже самостоятельно готовы делать ему уколы несколько раз в день (именно так дается антибиотик малышу). Но, как правило, все обещания так и остаются обещаниями, и малыш оказывается не защищенным от страшной инфекции.
Заключение неонатолога
- Хотелось бы сказать, что от венерических болезней никто не застрахован. Человек любого социального статуса, любой профессии, с любым образованием может заразиться какой-либо опасной инфекцией, передаваемой половым путем.
- Нет таких венерических болезней, которые бы не были опасны для репродуктивного здоровья, не влияли на плод и новорожденного.
- Только своевременное лечение у грамотных специалистов и полноценное обследование себя и партнера помогут поскорее «забыть» о проблеме.
- Очень важно иметь доверительные отношения с родственниками и любимым человеком. Вполне возможно, что реакция близких не будет негативной, а они, наоборот, поддержат и помогут в сложной ситуации.
- Если на одной чаще весов лежит здоровье малыша, а на другой мнение близких друзей обо всей этой ситуации, то важно, чтобы перевесила первая чаша.

ли ваш ребенок к аллергическим заболеваниям и что является аллергеном? Пройдите тест и узнайте чего стоит ребенку избегать и какие меры предпринять.
Читайте также:
