Лечение надпочечниковой недостаточности. Лекарства
Добавил пользователь Владимир З. Обновлено: 29.01.2026
Категории МКБ: Аддисонов криз (E27.2), Другая и неуточненная недостаточность коры надпочечников (E27.4), Медикаментозная недостаточность коры надпочечников (E27.3), Первичная недостаточность коры надпочечников (E27.1), Синдром уотерхауса-фридериксена (A39.1+) (E35.1*)
Общая информация
Краткое описание
Одобрен
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «18» августа 2017 года
Протокол № 26
Надпочечниковая недостаточность – тяжелое эндокринное заболевание, обусловленное недостаточной секрецией гормонов коры надпочечников, являющееся результатом нарушения функционирования одного или нескольких звеньев гипоталамо-гипофизарно-надпочечниковой системы. [1].
ВВОДНАЯ ЧАСТЬ
Код(ы) МКБ-10:
| МКБ-10 | |
| Код | Название |
| Е27.1. | Первичная недостаточность коры надпочечников |
| E27.2 | Аддисонов криз |
| Е27.3 | Медикаментозная недостаточность коры надпочечников |
| Е27.4 | Другая и неуточнённая недостаточность коры надпочечников. |
| A39.1 | синдром Уотерхауса-Фридериксена |
Дата разработки/пересмотра протокола: 2013 год (пересмотрен 2017 г.).
Сокращения, используемые в протоколе:
| 17 ОКС | – | 17 оксикортикостероиды |
| 2-НН | – | вторичная надпочечниковая недостаточность |
| АГПС | – | аутоиммунный полигландулярный синдром |
| АД- | – | артериальное давление |
| АКТГ | – | адренокортикотропный гормон |
| АРП | – | активность ренина плазмы |
| БК | – | бацилла Коха |
| ВОП | – | врачи общей практики |
| ГКС | – | глюкокортистероиды |
| ДОКСА | – | дезоксикортикостерона ацетат |
| ЖКТ | – | желудочно - кишечный тракт |
| КРГ | – | кортикотропин-рилизинг-гормон |
| КТ | – | компьютерная томография |
| КТ | – | компьютерная томография |
| ЛГ | – | лютеинизирующий гормон |
| ЛС | – | лекарственное средство |
| МЗ РК | – | министерство здравоохранения Республики Казахстан |
| МРТ | – | магнитно-резонансная томография |
| МРТ | – | магнитно-резонансная томография |
| НН | – | надпочечниковая недостаточность |
| ОНН | – | острая надпочечниковая недостаточность |
| ССС | – | сердечно-сосудистая система |
| СТГ | – | соматотропный гормон |
| Т3 | – | трийодтиронин |
| Т4 | – | тетрайодтиронин |
| ТТГ | – | тиреотропный гормон |
| ФПН | – | фетоплацентраная недостаточность |
| ФСГ | – | фолликулостимулирующий гормон |
| ХНКН | – | хроническая недостаточность коры надпочечников |
| ХНН | – | хроническая надпочечниковая недостаточность |
| ЭДТА | – | этилендиаминтетрауксусная кислота |
| ЭКГ | – | электрокардиограмма |
| СТГ | – | Соматотропный гормон |
| ЛГ | – | Лютеинизирующий гормон |
| ФСГ | – | Фоликулостимулирующий гормон |
Пользователи протокола: эндокринологи, терапевты, ВОП, акушер - гинекологи.
Категория пациентов: взрослые, беременные женщины.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+), результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов |
| GPP | Наилучшая клиническая практика |

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
13-15 октября, Алматы, "Атакент"
600 брендов, более 150 компаний-участников из 20 стран.
Новинки рынка стоматологии. Цены от производителей
Классификация
Первичный гипокортицизм/аддисонова болезнь:
· врожденная форма;
· приобретенная форма.
Врожденная форма:
· гипоальдостеронизм;
· адренолейкодистрофия;
· синдром Аллгрова;
· врожденная гипоплазия коры надпочечников;
· семейный изолированный дефицит глюкокортикоидов.
Приобретенная форма:
· аутоиммунный и инфекционный адреналит;
· амилоидоз и опухолевые метастазы.
Вторичный гипокортицизм:
· врожденная форма;
· приобретенная форма.
Третичная недостаточность коры надпочечников:
· врожденная форма;
· приобретенная форма.
Врожденная форма:
· недостаточность выработки кортиколиберина
· множественную недостаточность гипоталамуса,
Приобретенная форма:
· деструкции тканей гипоталамуса.
По тяжести как первичную, так и вторичную надпочечниковую недостаточность делят:
· легкая степень тяжести;
· средняя степень тяжести;
· тяжелая степень тяжести.
По выраженности клинических проявлений ХНН:
· явная форма;
· латентная форма.
На фоне лечения ХНН возможно выделение следующих фаз:
· декомпенсация;
· субкомпенсация;
· компенсация.
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ
При хронической надпочечниковой недостаточности
Диагностические критерии
Жалобы
:
· судорожный синдром;
· гиперпигментация кожи;
· приступы гипогликемии (потеря сознания, дрожь,потоотделение);
· постоянная слабость;
· повышенная утомляемость;
· снижение аппетита, потеря массы тела;
· повторная рвота, тошнота, диарея на фоне заболеваний, высокая температура, стресс;
· тяга к соленой пище.
Анамнез:
· наличие у пациента заболевания, одним из компонентов которого может быть ХНН;
· наличие близких родственников, страдающих наследственными формами ХНН.
· туберкулез/амилоидоз в анамнезе;
Физикальное обследование:
· гиперпигментация кожных покровов и слизистых оболочек (локальная или диффузная);
· бледность/сероватый оттенок кожи;
· низкое АД;
· дефицит массы тела/резкая потеря массы тела.
NB! Ни одно из клинических проявлений не является строго специфическим критерием диагностики ХНН и требует лабораторного подтверждения (УД-B) [3]
Для острой надпочечниковой недостаточности характерны стадии развития:
1 стадия - усиление слабости и гиперпигментации кожных покровов и слизистых оболочек (при первичной ХНН); головная боль, нарушение аппетита, тошнота и снижение АД. Особенностью гипотензии при ОНН является отсутствие компенсации от гипертензивных лекарственных препаратов – АД повышается только в ответ на введение глюко- и мине-ралокортикоидов.
2 стадия - резкая слабость, озноб, выраженные боли в животе, гипертермия, тошнота и многократная рвота с резкими признаками дегидратации, олигурия, сердцебиение, прогрессирующее падение АД.
3 стадия - коматозное состояние, сосудистый коллапс, анурия и гипотермия.
При хронической надпочечниковой недостаточности (I этап).
Лабораторные исследования (УД–B):
· уровень кортизола в сыворотке (время забора крови с 8.00);
· уровень АКТГ в плазме крови (время забора крови 8.00);
· ОАК;
· ОАМ;
· глюкоза в сыворотке крови;
· уровень калия в сыворотке крови;
· уровень натрия в сыворотке крови;
· ренин в плазме крови (активность ренина плазмы – АРП).
Уровень кортизола в сыворотке:
Таблица – 1. Оценка уровня базального кортизола (УД–B) [2].
| Кортизол, нмоль/л | Вероятность диагноза НН |
| менее 150 | Вероятна НН |
| 150—500 | Сомнительна НН |
| более 500 | Исключается НН |
Уровень АКТГ в плазме крови:
· при значительно повышенном уровне АКТГ (более 150 пг/мл) и уровне кортизола менее 500 нмоль/л диагноз первичной НН может быть установлен.
NB! При уровне АКТГ менее 150 пг/мл и уровнекортизола менее 500 нмоль/л, требуется дополнительный стимуляционный тест с синактеном (УД–B) [2].
NB! Если пациент получает терапию глюкокортикоидами, то исследование уровня базального кортизола и АКТГ не достоверно, рекомендуется переход ко II этапудиагностики с помощью стимуляционных проб.
Анализ суточной мочи, слюны на уровень свободного кортизола:
· повышение уровня свободного кортизола.
NB! Определение метаболитов стероидогенеза в суточной моче (17-ОКС) не является информативным и нe рекомендуется для диагностики НН (УД – E) [2].
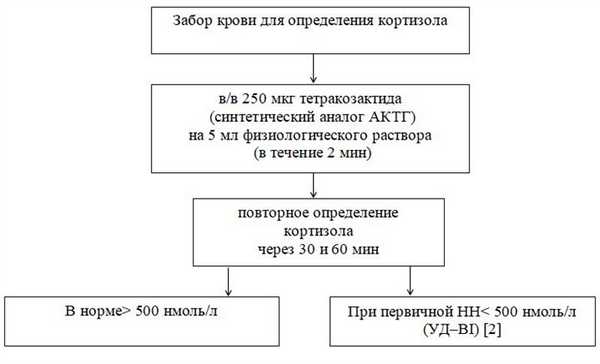
Схема 1. Алгоритм проведения пробы с АКТГ короткого действия (УД – B) [2]:
NB! При отсутствии препаратов АКТГ короткого действия возможно проведение аналогичной пробы с препаратом АКТГ пролонгированного действия (тетракозактид).
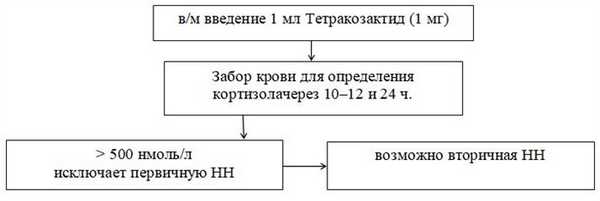
Схема 2. Алгоритм проведения пробы с АКТГ пролонгированного действия
NB! Нормальные показатели калия, натрия, ренина, альдостерона окончательно не исключают наличие минералокортикоидной недостаточности. [2].
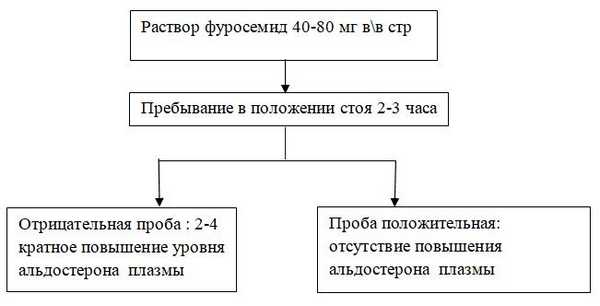
Схема 3. Диагностика минералокортикоидной недостаточности. Проба с фуросемидом
При острой надпочечниковой недостаточности:
Определение электролитов в сыворотке крови:
· резкое снижение содержания натрия (гипонатриемия) и хлоридов. Уровень натрия может быть 130 мэкв и ниже.
· гиперкалиемия до 5-6 мэкв, иногда этот показатель достигает 8 мэкв;
· изменение соотношение Na/K (снижение до 20 и ниже).
Определение глюкозы в сыворотке крови:
· гипогликемия;
Биохимический анализ крови:
· повышение уровня мочевины, остаточного азота.
КЩС крови:
· повышение гематокрита, уменьшение щелочности крови.
ОАМ:
· характерным является снижение выделения натрия с мочой, которое составляет менее 10 г за сутки;
Для диагностики центрального гипокортицизма используются тест с инсулином, тест с метирапоном и стимуляционная проба с КРГ.
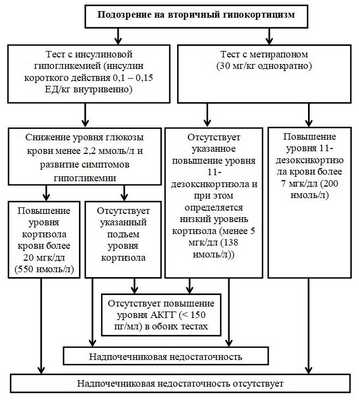
Схема 4. Алгоритм диагностики вторичного гипокортицизма.
Инструментальные исследования:
· ЭКГ (вследствие электролитного дисбаланса) – при острой надпочечниковой недостаточности характерные изменения: высокий заостренный зубец Q; удлинение интервала ST и комплекса; QRT низковольтная ЭКГ ;
· рентгенография органов грудной клетки – для исключения туберкулеза легких, как этиологического фактора первичной ХНН;
· КТ надпочечников – исключение патологии надпочечников, как причины первичной ХНН: уменьшение размеров, инфаркт надпочечников, опухолевые метастазы в надпочечники (чаще из легкого или молочной железы),амилоидоз надпочечников и т.д.;
· МРТ головного мозга с контрастным усилением – исключение патологии гипоталамо-гипофизарной области, как причины вторичной или третичной ХНН:деструктивные или опухолевые процессы, гранулематозные процессы в области гипоталамуса или гипофиза, сосудистых заболеваний: кровоизлияния в гипоталамус или гипофиз.
Показания для консультации специалистов:
· консультация гинеколога – при нарушении репродуктивной функции у женщин;
· консультация уролога – при нарушении репродуктивной функции у мужчин;
· консультация акушер–гинеколога–при планировании беременности и наблюдение беременной, роженицы, родильницы;
· консультация фтизиатра – дляисключение специфического процесса (туберкулезной этиологии);
· консультация генетика – медико – генетические консультации врожденной патологии;
· консультация онколога – исключение онкологической патологии;
· консультация кардиолога – при нарушениях ритма сердца, патологии ССС.
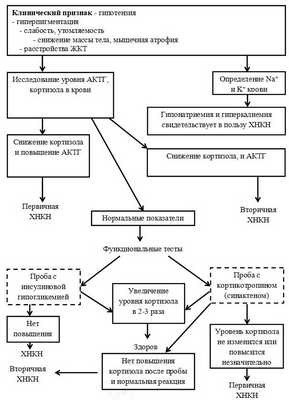
Диагностический алгоритм:
Схема 5
Дифференциальный диагноз
Дифференциальный диагноз и обоснование дополнительных исследований
Таблица – 1. Дифференциальный диагноз первичной и вторичной ХНН
Синдром Уотерхауса — Фридериксена (аддисонический криз) - симптомы и лечение
Что такое синдром Уотерхауса — Фридериксена (аддисонический криз)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Троицкой Ирины Николаевны, эндокринолога со стажем в 8 лет.
Над статьей доктора Троицкой Ирины Николаевны работали литературный редактор Вера Васина , научный редактор Екатерина Шрёдер и шеф-редактор Маргарита Тихонова
Определение болезни. Причины заболевания
Синдром Уотерхауса — Фридериксена (Waterhouse — Friderichsen syndrome) — это острая надпочечниковая недостаточность, которая развивается при двустороннем кровоизлиянии в надпочечники. Может возникать на фоне сепсиса. Проявляется слабостью, головокружением, рвотой, диареей, низким давлением, обмороками и судорогами [1] .
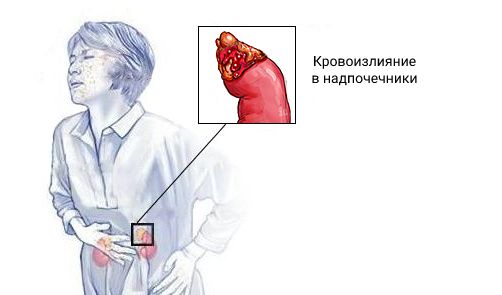
Заболевание ещё называют гипоадреналовым кризом, острым гипокортицизмом, кризом надпочечниковой недостаточности и аддисоническим кризом [1] .
Синдром Уотерхауса — Фридериксена — это редкое состояние, которое чаще развивается у детей. Среди всех заболевших 90 % — дети до 9 лет, 70 % — до 2 лет [24] .
Причины синдрома Уотерхауса — Фридериксена
- Бактериальная инфекция. Менингококковая инфекция — это самая распространённая причина кровоизлияния в надпочечники, но к этому состоянию могут привести и другие бактерии: стрептококки, которые вызывают пневмонию, гемофильная и кишечная палочки, золотистый стафилококк, гемолитический стрептококк группы А, гонококк, бледная трепонема и другие микробы [6][8][13] .
- Вирусы: цитомегаловирус, парвовирус, вирус ветряной оспы и Эпштейна — Барр [15][16] .
- Приём антикоагулянтов — препаратов, которые препятствуют свёртыванию крови [17] .
- Генетические заболевания: антифосфолипидный синдром, гемофилия, болезнь Шенлейн — Геноха, системная красная волчанка, узелковый периартериит[1][12] .
- Травма надпочечников [3] .
- Ожоги [1] .
- Адреналэктомия — удаление надпочечников [1] .
- Операция — осложнение после хирургического лечения, например эндопротезирования [3][18] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы синдрома Уотерхауса — Фридериксена
К первым проявлениям синдрома Уотерхауса — Фридериксена относятся:
- слабость и упадок сил;
- головокружение;
- ухудшение аппетита;
- снижение артериального давления;
- чаще увеличение и реже замедление частоты сердечных сокращений;
- угнетение рефлексов;
- уменьшение объёма мочи [23] .
При заболевании резко снижается давление, кожа становится бледной и синюшной. Уменьшение уровня кортизола и глюкозы проявляется потерей сознания и судорогами [1] . Присоединяются рвота и диарея, приводящие к обезвоживанию и коме [23] .
Если синдром Уотерхауса — Фридериксена развился на фоне менингококковой инфекции, на туловище, ногах и слизистых оболочках может появиться петехиальная сыпь. Петехии — это красные пятна размером меньше 2 мм. Они могут объединяться в кровоизлияния покрупнее: пурпуру и экхимозы (больше 2 и 3 мм). Чем ниже уровень тромбоцитов, тем чаще возникают крупные кровоизлияния [14] .
![Петехиальная сыпь [25]](/pimg3/lechenie-nadpochechnikovoy-nedostatochno-703056.jpeg)
Патогенез синдрома Уотерхауса — Фридериксена
К развитию синдрома Уотерхауса — Фридериксена приводят:
- нарушение работы надпочечников;
- интоксикация из-за острой инфекции.
Эти процессы отягощают друг друга. Из-за прекращения работы надпочечников нарушается выработка глюко- и минералокортикоидных гормонов, которые участвуют в белковом, углеводном, жировом и водно-электролитном обмене. При нехватке этих гормонов нарушается обмен веществ, что приводит к сбою в работе всех клеток . Ионы натрия и хлориды при этом выводятся с мочой, хуже всасываются в кишечнике, что приводит к обезвоживанию — так возникает порочный круг заболевания.
Нарушения электролитного баланса проявляются сильной рвотой и частым жидким стулом, у новорождённых — срыгиваниями [1] . Уменьшение объёма крови из-за резкой потери жидкости приводит к шоку.
Также в организме нарушается обмена калия: он плохо выводится с мочой, повышается его уровень в крови, клетках и жидкости между ними. Из-за избытка калия в миокарде сердце начинает хуже сокращаться и не может адекватно реагировать на повышенную нагрузку.
При синдроме Уотерхауса — Фридериксена также нарушается углеводный обмен, в частности снижается уровень глюкозы в крови. Если это происходит резко, то развивается гипогликемическая кома [19] .
Классификация и стадии развития синдрома Уотерхауса — Фридериксена
Общепринятой классификации синдрома Уотерхауса — Фридериксена не существует.
В Международной классификации болезней (МКБ-10) он кодируется как:
- E35.1 — синдром Уотерхауса — Фридериксена;
- А39.1 — менингококковая инфекция [10] .
Осложнения синдрома Уотерхауса — Фридериксена
Синдром Уотерхауса — Фридериксена сам по себе является осложнением инфекций и ожогов, следствием удаления надпочечников, побочным эффектом приёма антикоагулянтов и осложнением операций.
При заболевании резко ухудшается работа надпочечников и развивается сосудистый коллапс. Без своевременной медицинской помощи наступает кома и смерть [1] .
Диагностика синдрома Уотерхауса — Фридериксена
При подозрении на синдром Уотерхауса — Фридериксена собирают анамнез, проводят осмотр, применяют лабораторные и инструментальные методы диагностики.
Сбор анамнеза
По возможности врач постарается выяснить историю болезни: наличие заболеваний надпочечников, ДВС-синдрома (нарушения свёртываемости крови), острой инфекции, ожогов и перенесённой операции.
При синдроме Уотерхауса — Фридериксена пациенты часто жалуются на головные боли, тошноту, боли в животе, диарею и сильную рвоту, возможно с кровью.
Осмотр
Состояние обычно тяжёлое, возникает заторможенность, ступор и бред.
При осмотре врач обратит внимание на положительные менингеальные симптомы, характерные для синдрома:
- поза «легавой собаки» — больной лежит на боку, ноги согнуты в коленях и подтянуты к животу, голова запрокинута назад;
- ригидность затылочных мышц — при попытке пригнуть голову к груди мышцы сопротивляются и не дают этого сделать;
- симптом Кернига — ногу, согнутую под прямым углом в коленном и тазобедренном суставе, невозможно разогнуть в колене [22] .
Тоны сердца глухие, пульс едва прощупывается. Развиваются судороги и очаговые неврологические симптомы. Кожа бледная, может появиться сыпь, руки и ноги холодные, давление сильно снижено, вплоть до коллапса, сердцебиение учащается, может прекратиться выделение мочи [1] .
Лабораторная диагностика
Проводится анализ на базальные уровни гормонов коры надпочечников. Кровь нужно сдавать с 6 до 9 утра, так как именно в это время вырабатывается больше всего гормонов. Анализ назначают строго до начала лечения глюкокортикоидами: Гидрокортизоном, Дексаметазоном, Преднизолоном [23] .
Также проводятся другие анализы:
- Общий анализ крови — при синдроме Уотерхауса — Фридериксена сильно увеличены лейкоциты со сдвигом лейкоцитарной формулы влево, повышены эозинофилы.
- Коагулограмма (исследование системы свёртывания крови) — снижен протромбиновый индекс, повышено активированное частичное тромбопластиновое время и международное нормализованное отношение (АЧТВ и МНО).
- Анализ крови на электролиты — калий повышен, натрий снижен.
- Анализ на глюкозу — уровень глюкозы в крови понижен [23] .
Инструментальная диагностика
- Электрокардиография (ЭКГ) — на кардиограмме видны изменения, характерные для высокого уровня калия в крови.
- Рентген органов грудной клетки — видны очагово-инфильтративные изменения в лёгких.
- Ультразвуковое исследование почек и надпочечников (УЗИ) — наличие кровоизлияний в надпочечники.
- Компьютерная томография или магнитно-резонансная томография (КТ или МРТ) — может проводиться при стабильном состоянии, чтобы выявить причину кровоизлияния в надпочечники, например очаг инфекции в головном мозге, грудной клетке или брюшной полости, туберкулёз, опухоли и метастазы. КТ надпочечников при инфильтративном процессе не всегда информативна [1][21] .
Дифференциальная диагностика
Синдром Уотерхауса — Фридериксена следует отличать от септического шока. Эту форму сепсиса можно предположить, если давление остаётся низким, несмотря на введение вазопрессоров [19] .
Также симптомы острой надпочечниковой недостаточности бывают схожи с гиповолемическим шоком. Эти два состояния легко спутать, особенно если нет бактериальной инфекции.
Лечение синдрома Уотерхауса — Фридериксена
При подозрении на синдром Уотерхауса — Фридериксена больного нужно немедленно госпитализировать в реанимационное отделение.
Лечение начинают сразу, не дожидаясь результатов анализов. Если пациент находится в бессознательном состоянии, устанавливают катетер для введения лекарств, мочевой катетер для выведения мочи и желудочный зонд для промывания желудка.
При острой надпочечниковой недостаточности внутривенно вводят 0,9 % -й раствор натрия хлорида или 5 % -й раствор глюкозы. В первые сутки потребуется не меньше четырёх литров жидкости. Восполнение потерянной при рвоте и диарее жидкости поможет предотвратить развитие гиповолемического шока [1] .
Лечение проводят под контролем артериального и центрального венозного давления, объёма мочи и хрипов в лёгких. Также каждые два часа проверяют уровень калия, натрия и глюкозы.
При неукротимой рвоте в начале лечения и повторно при очень низком артериальном давлении внутривенно вводят 10 % -й раствор хлорида натрия. При необходимости используют плазму крови и её заменители.
Из-за нарушенной работы надпочечников в крови повышен калий и снижен натрий. Поэтому нельзя применять диуретики, калийсодержащие и гипотонические растворы.
Чтобы заместить выработку гормонов надпочечников, вводят Гидрокортизон. Препарат применяют немедленно, а затем через каждые шесть часов. При острой надпочечниковой недостаточности используют Гидрокортизон натрия гемисукцинат, его можно вводить внутривенно и внутримышечно. Другой препарат — Гидрокортизон ацетат — действует медленнее, поэтому не подходит для неотложной помощи [1] .
Если нет Гидрокортизона, например при транспортировке пациента в специализированный стационар, можно использовать Дексаметазон или Преднизолон. Но это временное лечение, затем нужно перейти на Гидрокортизон [1] .
Гидрокортизон применяют до тех пор, пока пациент не будет выведен из коллапса и систолическое артериальное давление не повысится до 100 мм рт. ст. На 2–3-и сутки лечения при стабилизации состояния дозировку постепенно снижают.
При уменьшении дозы Гидрокортизона добавляют Флудрокортизон (Кортинефф): при низких дозах Гидрокортизон перестаёт оказывать минералокортикоидный эффект, т. е. замедлять выделение натрия и воды из организма, а также усиленно выводить калий с мочой.
При лихорадке применяют антибиотики. Исключение — лихорадка на фоне обезвоживания [1] .
Прогноз. Профилактика
Прогноз зависит от тяжести заболевания. При двухстороннем поражении надпочечников около 15 % пациентов погибает, но при своевременной диагностике и адекватном лечении даже с таким диагнозом можно выздороветь. Около половины смертей связаны с поздним обращением за медицинской помощью [9] .
Профилактика синдрому Уотерхауса — Фридериксена
Всем пациентам с заболеваниями надпочечников рекомендуется носить идентификационный браслет или кулон, где будет указан диагноз и препараты, которые нужно ввести. Также желательно иметь под рукой инъекции глюкокортикостероидов для неотложных ситуаций.
Пациентам с болезнями надпочечников нужно не реже раза в год посещать эндокринолога. Это важно для оценки адекватности дозировки заместительной гормональной терапии [20] .
Надпочечниковая недостаточность у детей ( Гипокортицизм у детей )
Надпочечниковая недостаточность у детей (гипокортицизм) возникает при поражении паренхимы надпочечников либо при нарушениях в гипофизарно-гипоталамическом звене, которое регулирует производство гормонов периферическими эндокринными железами. Основные симптомы: гиперпигментация кожи, снижение веса, повышенная утомляемость. При гипокортицизме также отмечаются сердечно-сосудистые и неврологические нарушения. Диагностика основана на определении гормонального уровня, рентгенологической визуализации надпочечников и центральных эндокринных органов. Лечение предполагает длительную (пожизненную) заместительную терапию гормонами.
МКБ-10
Общие сведения
Заболевание встречается с частотой около 1 случая на 10 тыс. населения, в 2 раза чаще у мальчиков. У 74-86% недоношенных новорожденных и младенцев с врожденными пороками развития наблюдается относительный гипокортицизм, который обычно протекает в субклинической форме. Надпочечниковая недостаточность характеризуется длительным бессимптомным течением и появлением клинических симптомов только при тотальном поражении эндокринных желез. Поэтому ее максимально ранняя диагностика и лечение составляют актуальную проблему в педиатрической практике.
Причины
До 60% случаев надпочечниковой недостаточности в детской эндокринологии связывают с первичной атрофией коркового вещества на фоне аутоиммунного адреналита. Болезнь появляется у детей при сочетании наследственной предрасположенности и экзогенных триггеров (стрессы, вирусные инфекции). Зачастую заболевание сопровождается аутоиммунным тиреоидитом или полигландулярным синдромом типа 2. Кроме аутоиммунного поражения, выделяют следующие причины надпочечниковой недостаточности:
- Кровоизлияния. Геморрагии в паренхиму надпочечников — типичный фактор гипофункции органа у новорожденных. Патология возникает как проявление геморрагического диатеза, наблюдается в первые дни после рождения ребенка. В раннем детстве надпочечниковая недостаточность часто связана с синдромом Уотерхауса-Фридериксена.
- Адренолейкодистрофия. Врожденное заболевание с Х-сцепленным типом наследования вызывает до 1-2% всех случаев гипокортицизма у детей. В паренхиме органа накапливаются жировые отложения и нарастают дистрофические изменения, поэтому синтез гормонов снижается.
- Гипоталамо-гипофизарные патологии. Эта группа включает большой перечень этиологических факторов, наиболее значимые из которых — опухоли, кровоизлияния, гранулематозные процессы (саркоидоз, аутоиммунный гипофизит). Изредка причиной становится лучевое повреждение гипофизарно-гипоталамической системы.
- Ятрогенные факторы. Нарушения синтеза гормонов встречаются при резкой отмене кортикостероидов, длительной терапии антикоагулянтами и противогрибковыми препаратами. Надпочечниковая недостаточность может наблюдаться после интубационного наркоза, электронаркоза. Заболевание является закономерным осложнением адреналэктомии.
Патогенез
При гипокортицизме в организме ребенка определяется абсолютный недостаток как глюкокортикоидов, так и минералокортикоидов, что сопровождается характерными симптомами. О нехватке кортизола свидетельствуют нарушение всех видов обмена веществ, задержка роста и развития. Дефицит альдостерона вызывает электролитный дисбаланс и вторичные сердечно-сосудистые расстройства.
При первичной форме болезни у детей компенсаторно активируется гипоталамо-гипофизарное звено регуляции, что проявляется повышенным синтезом АКТГ. Гормон не может повлиять на надпочечниковую кору, поскольку в ней происходят дистрофические процессы, но вместе с ним начинает вырабатываться меланоцитстимулирующее вещество, которое обуславливает специфическую пигментацию кожи пациентов.
В зависимости от клинической картины надпочечниковая недостаточность бывает острой, возникающей при травмах и кровоизлияниях в эндокринные железы, и хронической (болезнь Аддисона), которая встречается в практике эндокринологов намного чаще. По степени тяжести выделяют стадии компенсации, субкомпенсации и декомпенсации. По локализации патологического процесса гипокортицизм классифицируют на:
- Первичный. Отмечается при повреждении коркового вещества и нормальной работе гипоталамо-гипофизарного звена эндокринной регуляции.
- Вторичный. Наблюдается при болезнях гипофиза и снижении выработки тропного гормона АКТГ.
- Третичный. Развивается при заболеваниях гипоталамуса и уменьшении синтеза кортиколиберина.
Симптомы
Хроническая надпочечниковая недостаточность
ХНН у детей длительное время протекает малосимптомно, а выраженные клинические проявления возникают, когда поражено более 95% паренхимы органа. При врожденных формах болезни признаки появляются в первые месяцы жизни младенца, но они не всегда корректно диагностируются. У малышей основными симптомами ХНН называют плохую прибавку в весе, частую рвоту и срыгивание, нарушения стула.
У детей старшего возраста первым проявлением болезни служит слабость и сильная усталость в конце дня, которая не соответствует степени умственной и физической нагрузки. Симптомы уменьшаются после ночного отдыха, а затем возникают снова. Характерна потеря веса и изменение вкусовых пристрастий, при этом патогномоничным признаком считается тяга к соленой пище. При выраженной недостаточности минералокортикоидов ребенок может есть чистую соль.
Постепенно присоединяются другие признаки: диспепсические расстройства, снижение артериального давления, которое проявляется головными болями и головокружениями. Из-за нарушений работы сердца заметна одышка при физической нагрузке. Патогномоничный симптом: золотисто-коричневая окраска кожи и слизистых оболочек с максимальной интенсивностью пигментации в области грудных желез, половых органов, кожных складок и типичных мест трения одеждой.
Острая надпочечниковая недостаточность
ОНН (аддисонический криз) имеет 3 стадии. Сначала ребенка беспокоят тошнота и головная боль, пропадает аппетит, снижается давление. Затем появляется резкая слабость, боли в животе, многократная рвота, вследствие чего наступает дегидратация. О третьей стадии свидетельствуют развитие сосудистого коллапса, почечной недостаточности и коматозного состояния.
Осложнения
Основное негативное последствие гипокортицизма — надпочечниковый криз. Наиболее опасна ОНН для детей до 2 лет, у которых риск смертельного исхода при этой болезни в 10 раз выше, чем в других возрастных группах. Иногда надпочечниковая недостаточность развивается молниеносно в течение нескольких часов, поэтому врачи не во всех случаях успевают оказать младенцу комплексную медицинскую помощь, если ситуация произошла за пределами стационара.
Осложнение может протекать в 3 формах. Для сердечно-сосудистой формы характерно коллаптоидное состояние, резкое усиление пигментации, снижение температуры тела. При желудочно-кишечном варианте ОНН на первый план выходит неукротимая рвота и диарея, поэтому смерть ребенка может наступить от эксикоза. При нервно-психической форме наблюдается судорожный синдром и нарушения сознания, которые без лечения заканчиваются комой и отеком мозга.
Дефицит надпочечниковых гормонов у детей имеет специфические внешние признаки, поэтому опытный детский эндокринолог может поставить предварительный диагноз уже при физикальном осмотре ребенка. Врач обращает внимание на цвет кожных покровов, симптомы истощения, изменение пульса и артериального давления. Специалист тщательно собирает анамнез, чтобы установить возможные причины гипокортицизма. Для уточнения диагноза назначаются следующие методы:
- КТ надпочечников. Рентгенологическая визуализация рекомендована для обнаружения кровоизлияний, очагов дистрофии и других патологических признаков, которыми проявляется первичная надпочечниковая недостаточность. Для оценки структуры гипофиза показана рентгенография турецкого седла, КТ головного мозга.
- ЭКГ. Исследование применяется для подтверждения признаков гиперкалиемии у детей: высокого и заостренного зубца Т, замедления внутрисердечной проводимости, расширения комплекса QRS. При длительном существовании патологии снижается систолический выброс и уменьшаются размеры сердца, что подтверждается с помощью эхокардиографии.
- Гормональные исследования. При первичном варианте болезни кортизол и альдостерон в утренней пробе крови будут снижены, а АКТГ в пределах нормы или повышен. При вторичном и третичном гипокортицизме уменьшены концентрации всех гормонов. Для дифференциальной диагностики проводятся нагрузочные пробы с синактеном. Гормоны также определяют в слюне и моче.
- Анализы крови. В гемограмме эндокринолог видит относительный лимфоцитоз, умеренную эозинофилию, повышение гематокрита. При ХНН показатели могут быть в норме. При биохимическом исследовании выявляется гипонатриемия, гипохлоремия и гиперкалиемия. Реже диагностируется гипогликемия, гипопротеинемия и гиперкетонемия.
Лечение надпочечниковой недостаточности у детей
При остром надпочечниковом кризе ребенку требуется неотложная медицинская помощь. Лечение начинается с введения инфузионных растворов, терапии препаратами глюко- и минералокортикоидов, которые вводятся внутривенно болюсно до стабилизации состояния. Медикаменты назначаются под контролем электролитного состава крови. После нормализации лабораторных показателей переходят на поддерживающий прием препаратов.
Основной принцип терапии при хронической форме гипокортицизма — подбор адекватных доз надпочечниковых гормонов для постоянной заместительной терапии. Детские эндокринологи отдают предпочтение гидрокортизону, поскольку он обладает и глюкокортикоидной, и минералокортикоидной активностью. Дозировки и кратность приема подбираются с учетом физиологического ритма работы надпочечников.
Гормонотерапию проводят под постоянным наблюдением врача, дозировки препаратов увеличивают в периоды нарушений функционального состояния организма. При стрессах, травмах, операциях суточную норму повышают в 2-3 раза, иногда показан переход с пероральной на парентеральную форму введения. Перед небольшими медицинскими манипуляциями рекомендовано разовое введение дополнительной дозы.
Прогноз и профилактика
При правильном подборе гормональной терапии удается устранить неприятные симптомы и стабилизировать состояние ребенка. Критериями адекватности лечения являются: нормализация АД, физиологические прибавки веса, отсутствие гиперпигментации кожи. При хронических формах недостаточности прогноз в основном благоприятный, а острый гипокортицизм без экстренной терапии чреват летальным исходом.
Учитывая многообразие причин и частый аутоиммунный характер патологии, специфические профилактические меры не разработаны. Врачи рекомендуют ограничить стрессовые воздействия, соблюдать противоэпидемические меры для предупреждения вирусных инфекций. Вторичная профилактика осложнений гипокортицизма включает постановку ребенка на диспансерный учет и динамическое наблюдение у эндокринолога (1 раз в квартал).
1. Детская эндокринология: учебник/ И.И. Дедов, В.А. Петеркова, О.А. Малиевский, Т.Ю. Ширяева. — 2016.
3. Клинические рекомендации по ведению и терапии новорожденных с заболеваниями надпочечников/ Д.О. Иванов, Т.К. Мавропуло. — 2016.
Гиперальдостеронизм - симптомы и лечение
Что такое гиперальдостеронизм? Причины возникновения, диагностику и методы лечения разберем в статье доктора Матвеева М. А., эндокринолога со стажем в 11 лет.
Над статьей доктора Матвеева М. А. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина
Гиперальдостеронизм — это синдром, при котором кора надпочечников вырабатывает повышенное количество гормона альдостерона. Он сопровождается развитием артериальной гипертензии и поражением сердечно-сосудистой системы [1] . Нередко артериальная гипертензия, развившаяся на фоне повышенного уровня альдостерона, носит злокачественный характер: крайне плохо поддаётся медикаментозной коррекции и приводит к ранним и серьёзным осложнениям, таким как ранний инсульт, инфаркт миокарда, фибрилляция предсердий, внезапная сердечная смерть и др.
Гиперальдостеронизм является одной из самых частых причин артериальной гипертензии. По некоторым данным, он выявляется в 15-20 % всех случаев [5] .
В силу стёртой клинической картины данный синдром диагностируется редко. Однако его выявление имеет огромное значение как из-за своей распространённости, так и в связи с возможным своевременным лечением причины артериальной гипертензии и предотвращением тяжёлых сердечно-сосудистых осложнений, улучшая прогноз и качество жизни пациентов.
Кора надпочечников выделяет большое количество альдостерона либо автономно, либо в ответ на стимулы вне надпочечников.
Причинами автономной секреции альдостерона являются заболевания надпочечников:
- аденома (доброкачественная опухоль) надпочечника, продуцирующая альдостерон (синдром Крона);
- двусторонний идиопатический гиперальдостеронизм (точна причина неизвестна);
- односторонняя гиперплазия надпочечника (развивается в результате микро- или макронодулярного разрастания клубочковой зоны коры одного надпочечника);
- семейный гиперальдостеронизм (наследственное заболевание, встречается крайне редко);
- карцинома (злокачественная опухоль) надпочечника, вырабатывающая альдостерон.
Самой частой причиной гиперальдостеронизма является аденома (обычно односторонняя), состоящая из клеток клубочковой зоны. У детей аденомы встречаются редко. Как правило, это состояние у них вызвано раком или гиперплазией (разрастанием) одного надпочечника. У пожилых пациентов аденома встречается реже. Она связана с двусторонней гиперплазией надпочечников [4] [10] .
Вненадпочечниковыми причинами синдрома являются:
- стеноз (сужение) почечной артерии, приводящий к снижению почечного кровотока и, как следствие, гиперсекреции альдостерона;
- почечная вазоконстрикция (сужение любых сосудов почки), в том числе из-за опухолевого процесса;
- застойная сердечная недостаточность, цирроз печени с асцитом (скоплением жидкости в брюшной полости) и др., т. е. состояния, которые приводят к повышению альдостерона за счёт снижения печеночного кровотока и скорости метаболизма альдостерона [10] .
Крайне редко возможно развитие псевдогиперальдостеронизма — артериальной гипертензии и низкого уровня калия в крови, имитирующих симптомы гиперальдостеронизма. Причиной тому является существенная передозировка солодки или жевательного табака, которые влияют на метаболизм гормонов в надпочечниках.
Симптомы гиперальдостеронизма
Клинические проявления гиперальдостеронизма чаще встречаются в возрасте 30-50 лет, однако описаны случаи выявления синдрома и в детском возрасте [1] .
Основным и постоянным симптомом гиперальдостеронизма является артериальная гипертензия. В 10-15 % она носит злокачественный характер [3] . Клинически гипертония проявляется головокружением, головными болями, мельканием "мушек" перед глазами, перебоями в работе сердца, в особо тяжёлых случаях — даже временной потерей зрения. Систолическое артериальное давление достигает 200-240 мм рт. ст.
Обычно гипертония при данном синдроме устойчива к препаратам, нормализующим давление. Однако этот признак гиперальдостеронизма далеко не всегда становится определяющим, поэтому его отсутствие не исключает диагноз и может привести к диагностической ошибке. Течение артериальной гипертензии при наличии синдрома может быть умеренным и даже мягким, поддающимся коррекции небольшими дозами препаратов. В редких случаях артериальная гипертензия носит кризовый характер, что требует дифференциальной диагностики и тщательного клинического разбора.
Второй признак гиперальдостеронизма — нейромышечный синдром. Он встречается довольно часто. Его основные проявления включают мышечную слабость, судороги, ползанье "мурашек" по ногам, особенно в ночные часы. В тяжёлых случаях могут быть временные параличи, которые внезапно начинаются и исчезают. Они могут длиться от нескольких минут до суток [3] [4] .
Третий признак гиперальдостеронизма, встречающийся не менее чем в 50-70 % случаев, — почечный синдром. Он представлен, как правило, невыраженной жаждой и учащённым мочеиспусканием (часто в ночное время).
Выраженность всех вышеперечисленных проявлений напрямую связана с концентрацией альдостерона: чем выше уровень этого гормона, тем выраженнее и тяжелее проявления гиперальдостеронизма.
Патогенез гиперальдостеронизма
Надпочечники — это парные эндокринные железы, расположенные над верхними полюсами почек. Они являются жизненно необходимой структурой. Так, удаление надпочечников у экспериментальных животных приводило к смерти через несколько суток [2] .
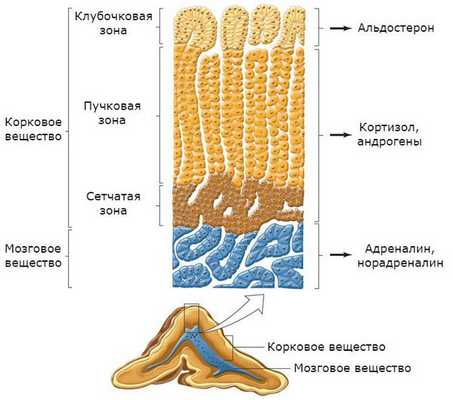
Надпочечники состоят из коркового и мозгового вещества. В корковом веществе, которое составляет до 90 % всей ткани надпочечника, выделяют три зоны:
- клубочковая;
- пучковая;
- сетчатая.
В клубочковой зоне синтезируются минералокортикоиды — подкласс кортикостероидных гормонов коры надпочечников, к коим относится альдостерон. К ней прилежит пучковая зона, вырабатывающая глюкокортикоиды (кортизол). Самая внутренняя зона — сетчатая — секретирует половые гормоны (андрогены) [2] .
Главным органом-мишенью для альдостерона являются почки. Именно там данный гормон усиливает всасывание натрия, стимулируя выделение фермента Na + /K + АТФазы, таким образом повышая его уровень в плазме крови. Второй эффект воздействия альдостерона — выделение почками калия, снижая его концентрацию в плазме крови.
При гиперальдостеронизме, т.е. при повышенной альдостерона, натрия в плазме крови становится чрезмерно много. Это приводит к повышению осмотического давления плазмы, задержке жидкости, гиперволемию (увеличение объёма жидкости или крови в сосудистом русле), в связи с чем развивается артериальная гипертензия.
Дополнительно высокий уровень натрия повышает чувствительность стенок сосудов к их утолщению, воздействию веществ, повышающих артериальное давление (адреналин, серотонин, кальций и др.) и развитию фиброза (разрастанию и рубцеванию) вокруг сосудов. Низкий уровень калия в крови в свою очередь вызывает поражение почечных канальцев, что приводит к снижению концентрационной функции почек. В результате этого довольно быстро развивается полиурия (увеличение объёма выделяемой мочи), жажда и никтурия (ночное мочеиспускание). Также при низком уровне калия нарушается нейромышечная проводимость и pH крови [1] [3] . Сходным образом альдостерон влияет на потовые, слюнные и кишечные железы [2] .
Из всего выше сказанного можно сделать вывод о том, что основная жизненно важная функция альдостерона — это поддержание физиологической осмолярности внутренней среды, т. е. баланса суммарной концентрации растворённых частиц (натрия, калия, глюкозы, мочевины, белка).
Классификация и стадии развития гиперальдостеронизма
В зависимости от причин гиперсекреции альдостерона выделяют первичный и вторичный гиперальдостеронизм. Подавляющее большинство случаев данного синдрома являются именно первичными.
Первичный гиперальдостеронизм — это повышенная секреция альдостерона, независящая от гормональной системы, которая контролирует объём крови и кровяное давление. Он возникает из-за заболеваний надпочечников.
Вторичный гиперальдостеронизм — это повышенная секреция альдостерона, вызванная вненадпочечниковыми стимулами (заболеваниями почек, застойной сердечной недостаточностью).
Отличительные клинические признаки этих двух типов гиперальдостеронизма указаны в таблице ниже [10] .
Осложнения гиперальдостеронизма
У пациентов с гиперальдостеронизмом крайне часто наступают сердечно-сосудистые поражения и смерть в сравнении с людьми с аналогичной степенью артериальной гипертензии, но вызванной другими причинами [11] [12] . Такие пациенты имеют очень высокий риск развития инфаркта и нарушение ритма сердца, в частности фибрилляции предсердий, что потенциально является фатальным состоянием. Риск внезапной сердечной смерти у пациентов с гиперальдостеронизмом увеличивается в 10-12 раз [13] .
Нередко у пациентов выявляются вызванные гиперальдостеронизмом кардиосклероз, гипертрофия левого желудочка и дисфункция эндотелия (внутреннего слоя сосудов) [3] . Это объясняется прямым повреждающим влиянием альдостерона на миокард и сосудистую стенку. Доказано, что увеличение массы миокарда при гиперальдостеронизме развивается раньше и достигает больших размеров [1] .
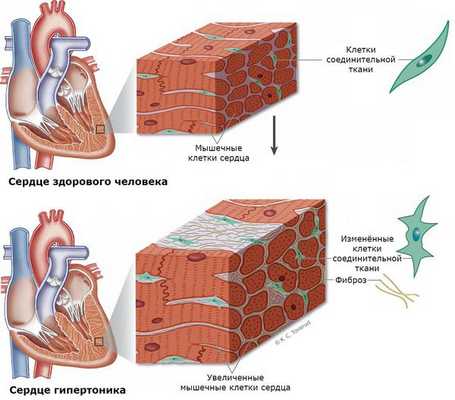
При развитии почечного синдрома (из-за интенсивного выведения почками калия) нарушается выведение ионов водорода. Это приводит к защелачиванию мочи и предрасполагает к развитию пиелита и пиелонефрита (воспаления почек), микроальбуминурии и протеинурии (выделения повышенного уровня альбумина и белка с мочой). У 15-20 % больных развивается почечная недостаточность с необратимыми изменениями работы почек. В 60 % случаев выявляется поликистоз почек [12] [13] .
Неотложным состоянием, связанным с гиперальдостеронизмом, является гипертонический криз. Его клинические проявления могут ничем не отличаться от обычных гипертонических кризов, проявляющихся головными болями, тошнотой, болями в области сердца, одышкой и т. д. Заподозрить нетипичный гипертонический криз в такой ситуации поможет наличие брадикардии (редкого пульса) и отсутствие периферических отёков. Эти данные в корне изменят тактику лечения и направят диагностический поиск в правильном направлении.
Диагностика гиперальдостеронизма
Для того чтобы не пропустить гиперальдостеронизм, вначале крайне важно выделить основные факторы риска, которые помогут заподозрить это заболевание. К ним относятся:
- артериальная гипертония II степени, т. е. стабильное повышение систолического (верхнего) артериального давления более 160/179 мм рт. ст., диастолического (нижнего) — более 100/109 мм рт. ст.;
- артериальная гипертония, устойчивая и/или плохо контролируемая препаратами (хотя этот признак далеко не всегда указывает на патологию);
- сочетание артериальной гипертонии с низким уровнем калия в крови (независимо от приёма мочегонных средств);
- артериальная гипертония и случайно выявленное (при УЗИ и/или КТ) образование надпочечника;
- отягощённый семейный анамнез: развитие артериальной гипертонии и/или острых сердечно-сосудистых катастроф до 40 лет, а также родственники, у которых уже был диагностирован гиперальдостеронизм [1][5] .
Следующий этап диагностики — лабораторное подтверждение. Для этого исследуется альдостерон-рениновое соотношение (АРС). Данное исследование является наиболее надёжным, информативным и доступным. Оно должно проводиться в ранние утренние часы: в идеале не позднее чем через два часа после пробуждения. Перед забором крови необходимо спокойно посидеть 5-10 минут.
ВАЖНО: некоторые препараты могут повлиять на концентрацию альдостерона и активность ренина плазмы, что, в свою очередь, изменит АРС. Поэтому за две недели до сдачи данного анализа важно отменить такие препараты, как спиронолактон, эплеренон, триамтерен, тиазидные диуретики, препараты из группы ингибиторов АПФ, БРА (блокаторов рецепторов ангиотензина) и другие. Врач должен проинформировать об этом пациента и временно назначить другую схему лечения гипертонии.
При положительном АРС необходимо провести подтверждающий тест с физиологическим раствором. Он проводится в условиях стационара, т. к. имеет ряд ограничений и требует исследование уровня альдостерона, калия и кортизола исходно и после 4-часового вливания двух литров физиологического раствора. В норме в ответ на большое количество вводимой жидкости выработка альдостерона подавляется, однако при гиперальдостеронизме подавить гормон таким способом не удаётся.
Низкий уровень калия в крови отмечается лишь в 40 % случаев синдрома, поэтому он не может быть надёжным критерием диагностики. А вот щелочная реакция мочи (вследствие повышенного выведения калия почками) является довольно характерным признаком патологии.
При подозрении на семейные формы гиперальдостеронизма проводится генетическое типирование (исследование на предрасположенность) с консультацией генетика [3] [6] .
Третий этап диагностики — топическая диагностика. Она направлена на поиски очага заболевания. Для этого используются различные способы визуализации внутренних органов.
УЗИ надпочечников — низкочувствительный метод диагностики. Предпочтительнее проводить КТ: она помогает выявить как макро- и микроаденомы надпочечников, так и утолщения ножек надпочечников, гиперплазии и другие изменения [14] .
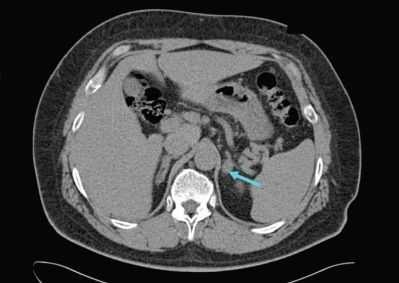
Для уточнения формы гиперальдостеронизма (одностороннего и двустороннего поражения) проводится селективный забор крови из вен надпочечников в специализированных центрах [9] . Это исследование эффективно снижает риск необоснованного удаления надпочечника только по данным КТ [4] .
Лечение гиперальдостеронизма
Оперативное лечение
Методом выбора при аденоме надпочечника, синтезирующей альдостерон, и односторонней гиперплазии надпочечника является эндоскопическая адреналэктомия — удаление одного или двух надпочечников через небольшие разрезы.
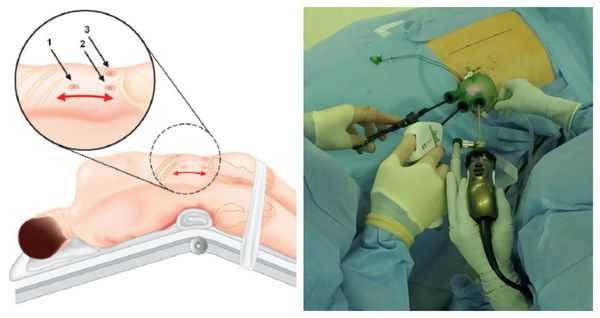
Данная операция выравнивает концентрацию калия в крови и улучшает течение артериальной гипертонии почти у 100 % больных. Полное излечение без использования антигипертензивной терапии достигается примерно у 50 %, шанс контроля артериального давления на фоне адекватной терапии увеличивается до 77 % [1] . В ряде исследований продемонстрировано уменьшение массы миокарда левого желудочка и устранение альбуминурии, что значительно повышает качество жизни таких пациентов.
Однако если гиперальдостеронизм не был диагностирован долгое время, то и после операции артериальная гипертония может сохраняться, а развившиеся сосудистые осложнения могут стать необратимыми, как и поражение почек. Поэтому крайне важно выявлять и лечить гиперальдостеронизм как можно раньше [7] .
Противопоказания к удалению надпочечника:
- возраст пациента;
- небольшая ожидаемая продолжительность жизни;
- тяжёлая сопутствующая патология;
- двусторонняя гиперплазия надпочечников (когда нет возможности провести селективный забор крови из вен надпочечников);
- гормонально-неактивная опухоль надпочечника, ошибочно принятая за источник выработки альдостерона.
Консервативное лечение
При наличии этих противопоказаний, высоком риске операции или отказе от хирургического вмешательства показано консервативное лечение специальными препаратами — антагонистами минералокортикоидных рецепторов (АМКР). Они эффективно снижают артериальное давление и защищают органы от избытка минералокортикоидов [7] [12] .
К этой группе препаратов относится калийсберегающий диуретик спиронолактон, который блокирует минералокортикоидные рецепторы и препятствует развитию фиброза миокарда, связанного с альдостероном. Однако он обладает рядом побочных эффектов, воздействуя ещё и на рецепторы андрогенов и прогестерона: может привести к гинекомастии у мужчин, снижению либидо, вагинальным кровотечениям у женщин. Все эти эффекты зависят от дозы препарата: чем больше доза препарата и длительность его применения, тем побочные эффекты более выражены.
Также существует относительно новый селективный препарат из группы АМКР — эплеренон. Он не воздействует на стероидные рецепторы в отличие от его предшественника, поэтому число неблагоприятных побочных эффектов будет меньше [9] .
При двусторонней гиперпродукции альдостерона показано длительное консервативное лечение. При вторичном гиперальдостеронизме следует лечить основное заболевание и корректировать артериальную гипертонию также с помощью препаратов группы АМКР [12] .
Выявление и адекватное лечение гиперальдостеронизма в большинстве случаев позволяет устранить артериальную гипертонию и связанные с ней осложнения или значительно смягчить её течение. Причём чем раньше синдром будет диагностирован и пролечен, тем благоприятнее прогноз: улучшается качество жизни, снижается вероятность инвалидизации и фатальных исходов [4] . Рецидивы после своевременной односторонней адреналэктомии, выполненной по показаниям, не возникают.
При запоздалой диагностике гипертония и осложнения могут сохраняться даже после терапии.
Гиперальдостеронизм может довольно долго протекать только с симптомами гипертонии.
Постоянно высокие цифры артериального давления (более 200/120 мм рт. ст.), нечувствительность к антигипертензивным препаратам, низкий уровень калия в крови — далеко не обязательные признаки синдрома. А ведь именно на это, зачастую, ориентируются врачи, чтобы заподозрить заболевание, "пропуская" гиперальдостеронизм с относительно "мягким" течением на ранних этапах.
Чтобы решить эту проблему, врачам, которые работают с пациентами с артериальной гипертензией, необходимо выявлять группы высокого риска и прицельно обследовать их на предмет наличия гиперальдостеронизма.
Читайте также:
