Лечение портальной гипертензии. Показания и противопоказания к операции при портальной гипертензии
Добавил пользователь Алексей Ф. Обновлено: 30.01.2026
Термин «спленоренальный шунт» обозначает анастомоз (соединение двух полых органов) между селезеночной и почечной венами, применяемый в основном для лечения портальной гипертензии.
Пока ещё мало используются возможности селезеночной артерии как источника артериального кровоснабжения других внутрибрюшных внутренних органов. Эта большая артерия продемонстрировала адекватную замену для печеночной, верхней брыжеечной или левой почечных артерий.
Сплено-ренальный аностомоз (спленоренальное шунтирование) — сосудистая реконструктивная операция. Показания к ней ограничены. Обычно в качестве «донора» для кровоснабжения почки через почечную артерию используют аорту. Однако в некоторых случаях сделать это не возможно. И тогда применяется сплено-ренальный анстомоз.
Данная процедура выполняется только с левой почечной артерией. В качестве доступа используется лапаротомия или левостроннюю торакофренолюмботомию (разновидность хирургического доступа).
Показания и противопоказания к методу лечения
Потенциальные показания к сплено-ренальному артериальному анастомозу:
1) портальная гипертензия;
2) тромбоз аорты;
3) обструкция почечной артерии;
4) повреждение почек;
5) аневризма почечной артерии;
6) аномальная почечная артерия.
Противопоказанием к процедуре является патология в системе чревного ствола, асцит и тромбоз селезеночной вены.
Подготовка к лечению
Перед проведением процедуры проводиться лечение для нормализации функционального состояния печени.
Как проходит метод лечения
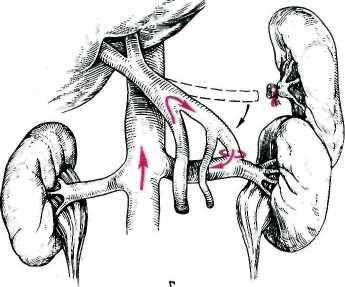
Пациент лежит на правом боку.
Операция проходит в несколько этапов:
1/ Создается доступ к селезенке и левой почке, это достигается с помощью специальных (торакоабдоминального или абдоминодиафрагмального) разрезов.
2/ Мобилизация селезенки (селезенка отделяется от желудка и ободочной кишки). Это нужно для того, чтобы обнажить её сосудистую ножку.
3/ Удаление селезенки.
4/ Выделение селезеночной вены и перевязывание её притоков. Процедура требует осторожности, чтобы не травмировать стенку сосуда. Для сплено-ренального аностомоза необходимо выделить не менее 5 сантиметров вены.
5/ Выделение почечной вены.
6/ Наложение аностомоза. Конец селезеночной вены сшивают с почечной.
Операция длится около 3-х часов.
Возможные осложнения при лечении
Наиболее опасным осложнением анастомоза является тромбоз портальной системы. Очень редко развивается энцефалопатия и послеоперационный панкреатит.
Прогноз после метода лечения
Несомненным плюсом операции является то, что не требуется выделение аорты и использование пластического материала.
После операции снижается риск кровотечения и асцита. Это наиболее эффективный метод лечения варикоза вен пищевода.
Лечение портальной гипертензии. Показания и противопоказания к операции при портальной гипертензии
Предоперационная подготовка при портальной гипертензии. Виды операций при портальной гипертензии
В предоперационном периоде лечение больных с циррозом печени должно быть направлено на нормализацию или улучшение функционального состояния печени путем применения препаратов, улучшающих обменные процессы (витамины группы В, сирепар, глюкоза и др.). При анемии и гипопротеинемии назначают переливание крови, белковых препаратов. В случае активности воспалительного процесса в печени целесообразно назначать гормональные препараты (преднизалон, гидрокортизон). При внепеченочной портальной гнпертензин плановые операции, если нет анемий, не требуют специальной подготовки.
Методы и техника операций. Операции, производимые при портальной гнпертензин, делят на три группы. Они могут быть направлены на: 1) создание новых путей оттока крови из портальной системы (оментопексия, органопексия, портокавальные анастомозы); 2) уменьшение притока крови в портальную систему (спленэктомия, перевязка ветвей чревной артерии); 3) прекращение связи вен пищевода и желудка с венами портальной системы (гастротомия и эзофагогастротомия с прошиванием вен пищевода и желудка, операция Таннера, проксимальная резекция кардии и пищевода).
Из операций, выполняемых с целью создания новых путей оттока крови из портальной системы, наиболее радикальными являются различные варианты портокавальвых анастомозов. Из них наибольшее распространение получили спленоренальные и мезентерикокавальные анастомозы. При создании центрального спленоренального анастомоза селезенку удаляют. Центральный конец селезеночной вены анастомозируют в бок почечной вены. При хорошей проходимости анастомоза давление в портальной системе может снизиться до цифр, близких к норме. Если нет достаточных показаний к удалению селезенки, может быть наложен спленоренальный анастомоз бок в бок или дистальный спленоренальный анастомоз. В последнем случае селезеночную вену пересекают проксимальнее ворот селезенки, центральный ее конец перевязывают, а дистальный анастомозируют в бок почечной вены. Таким образом, кровь из селезенки и вен пищевода и желудка по коротким его венам сбрасывается через созданный анастомоз в нижнюю полую вену. Мезентерикокавальный анастомоз имеет несколько вариантов и применяется чаше у больных с внепеченочной портальной гипертензией, страдающих рецидивами кровотечений из вен пищевода после ранее произведенного удаления селезенки. Принцип его заключается в том, что верхнюю мезентериальную вену анастомозируют с нижней полой веной, устраняя тем самым гипертензию в портальной системе.
При циррозе печени и синдроме Бадда — Киари, протекающих с асцитом и высоким давлением в грудном лимфатическом протоке, может быть применен лимфовенозный анастомоз. Операция осуществляется на шее чаше слева, где грудной лимфатический проток впадает в яремную вену. Анастомоз между грудным лимфатическим протоком и яремной веной может быть наложен по типу бок в бок или конец лимфатического протока в бок яремной вены.
Для создания органоанастомозов применяют перемещение декапсулированной селезенки в забрюшинное пространство в сочетании с пересечением и перевязкой селезеночной артерии и подшиванием большого сальника к диафрагме. Цель операции — образование коллатералей между селезенкой и сосудами систем и полых вен, расположенными забрюшинно. Перевязка при этом селезеночной артерии рассчитана на уменьшение притока крови к селезенке и тем самым в портальную систему.
Осложнения в послеоперационном периоде. Наиболее опасными и часто встречающимися осложнениями являются тромбоз портальной системы и печеночная недостаточность. Частота и характер осложнений во многом зависят от формы портальной гипертензии, исходного состояния больного и вида оперативного вмешательства. Специфическими осложнениями у больных с циррозом печени являются печеночная недостаточность, асцит и активация процесса в печени. У больных с виспеченочной портальной гипертензиеи послеоперационные тромбозы портальной системы чаще наблюдаются после спленэктомии, реже, если спленэктомия сочетается с наложением сосудистого анастомоза, и совсем редко после операций, не связанных с удалением селезенки. Большой процент послеоперационных тромбозов портальной системы у больных с портальной гипертензией обусловлен прежде всего предшествующими изменениями в сосудах этой системы (флебосклероз, тромбоз, варикозное расширение) и замедленным током крови в них, а также обширностью операционной травмы и повышением активности свертывающей системы крови после спленэктомни.
Клиника тромбоза портальной системы разнообразна. В одних случаях картина тромбоза развивается бурно: появляются схваткообразные боли в животе, быстро нарастают явления динамической кишечной непроходимости, в других—на фоне, казалось бы, благополучного течения послеоперационного периода возникает асцит или внезапное кровотечение из вен пищевода, которое должно расцениваться как следствие тромбоза портальной системы. Иногда клиническая картина тромбоза портальной системы затушевывается нарастающей печеночной недостаточностью. Для профилактики и лечения тромбоза оправдано применение аитикоагулянтов прямого действия (гепарин) со 2-х суток после операции пол контролем свертывающей системы крови.
Причинами печеночной недостаточности в основном являются исходная неполноценность функционального состояния печени, операционная травма, кровопотеря, особенно если она не восполнена, и другие осложнения послеоперационного периода. Клинически острая печеночная недостаточность характеризуется прежде всего черепно-мозговыми расстройствами. Начальные проявления ее сводятся к нарушениям в психической сфере (замедленная реакция, апатия, сонливость, отказ от пищи). Позже наступают потеря сознания, двигательное беспокойство, непроизвольные мочеиспускание и дефекация. Эти явления сменяются полной адинамией. Профилактика и лечение острой печеночной недостаточности — один из труднейших вопросов в хирургии циррозов печени. В предупреждении этого осложнения большое значение имеют качество предоперационной подготовки, ведения операционного и послеоперационного периодов, полнота и своевременность замещения кровопотери свежеза готовленной кровью, перманентный контроль и коррекция электролитов и кислотно-щелочного состояния. Оправдано применение гормональных препаратов.
Лечение. При развившейся печеночной недостаточности дозу гормонов увеличивают. Положительное действие оказывают переливание оксигенированной крови, гипербарическая оксигенация, гипотермия мозга. Показано промывание кишечника, назначение антибиотиков широкого спектра действия и внутривенное введение глутаминовой кислоты. Весьма эффективно применение наружного дренирования грудного лимфатического протока с порциальным выведением лимфы и адекватным ее замещением, что способствует значительному снижению интоксикации.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Портальная гипертензия
Портальная гипертензия – синдром, развивающийся вследствие нарушения кровотока и повышения кровяного давления в бассейне воротной вены. Портальная гипертензия характеризуется явлениями диспепсии, варикозным расширением вен пищевода и желудка, спленомегалией, асцитом, желудочно-кишечными кровотечениями. В диагностике портальной гипертензии ведущее место занимают рентгеновские методы (рентгенография пищевода и желудка, кавография, портография, мезентерикография, спленопортография, целиакография), чрескожная спленоманометрия, ЭГДС, УЗИ и др. Радикальное лечение портальной гипертензии – оперативное (наложение портокавального анастомоза, селективного спленоренального анастомоза, мезентерико-кавального анастомоза).
МКБ-10
Общие сведения
Под портальной гипертензией (портальной гипертонией) понимается патологический симптомокомплекс, обусловленный повышением гидростатического давления в русле воротной вены и связанный с нарушением венозного кровотока различной этиологии и локализации (на уровне капилляров или крупных вен портального бассейна, печеночных вен, нижней полой вены). Портальная гипертензия может осложнять течение многих заболеваний в гастроэнтерологии, сосудистой хирургии, кардиологии, гематологии.
Причины
Этиологические факторы, приводящие к развитию портальной гипертензии, многообразны. Ведущей причиной выступает массивное повреждение печеночной паренхимы вследствие заболеваний печени:
- острых и хронических гепатитов
- опухолей печени, холедоха
- паразитарных инфекций (шистосоматоза),
- интраоперационном повреждении или перевязке желчных протоков.
Определенную роль играет токсическое поражение печени при отравлениях гепатотропными ядами (лекарствами, грибами и др.). К развитию портальной гипертензии может приводить заболевания сосудистого генеза:
- тромбоз, врожденная атрезия, опухолевое сдавление или стеноз портальной вены
- тромбоз печеночных вен при синдроме Бадда-Киари
- повышение давления в правых отделах сердца при рестриктивной кардиомиопатии, констриктивном перикардите.
В некоторых случаях развитие портальной гипертензии может быть связано с критическими состояниями при операциях, травмах, обширных ожогах, ДВС-синдроме, сепсисе. Непосредственными разрешающими факторами, дающими толчок к развитию клинической картины портальной гипертензии, нередко выступают инфекции, желудочно-кишечные кровотечения, массивная терапия транквилизаторами, диуретиками, злоупотребление алкоголем, избыток животных белков в пище, операции.

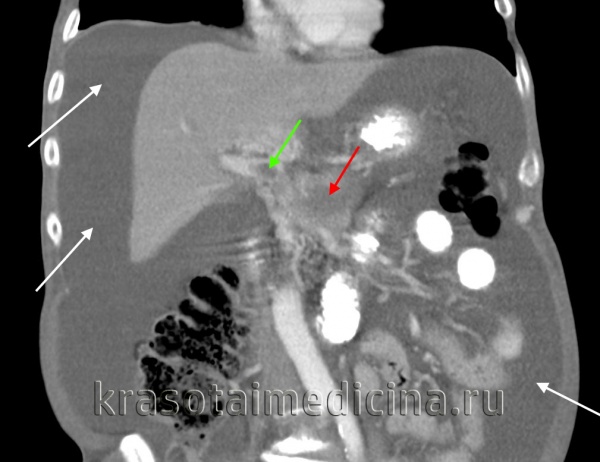
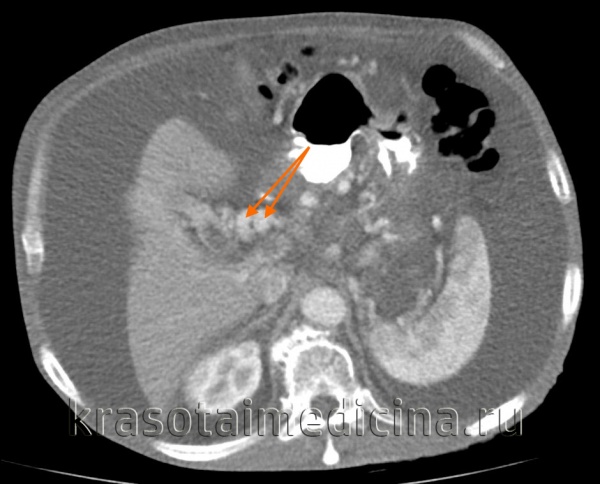
КТ ОБП. Портальная гипертензия на фоне обструкции воротной вены опухолью поджелудочной железы (красная стрелка). Опухолевый тромб (зеленая стрелка) в воротной вене. Асцит (белая стрелка).
Патогенез
Основными патогенетическими механизмами портальной гипертензии выступают наличие препятствия для оттока портальной крови, увеличение объема портального кровотока, повышенное сопротивление ветвей воротной и печеночных вен, отток портальной крови через систему коллатералей (потртокавальных анастомозов) в центральные вены.
В клиническом течении портальной гипертензии может быть выделено 4 стадии:
- начальная (функциональная)
- умеренная (компенсированная) – умеренная спленомегалия, незначительное расширение вен пищевода, асцит отсутствует
- выраженная (декомпенсированная) – выраженные геморрагический, отечно-асцитический синдромы, спленомегалия
- портальная гипертензия, осложненная кровотечением из варикозно-расширенных вен пищевода, желудка, прямой кишки, спонтанным перитонитом, печеночной недостаточностью.
Классификация
В зависимости от распространенности зоны повышенного кровяного давления в портальном русле различают тотальную (охватывающую всю сосудистую сеть портальной системы) и сегментарную портальную гипертензию (ограниченную с нарушением кровотока по селезеночной вене с сохранением нормального кровотока и давления в воротной и брыжеечных венах).
По локализации венозного блока выделяют предпеченочную, внутрипеченочную, постпеченочную и смешанную портальную гипертензию. Различные формы портальной гипертензии имеют свои причины возникновения.
- Развитие предпеченочной портальной гипертензии (3-4 %) связано с нарушением кровотока в портальной и селезеночных венах вследствие их тромбоза, стеноза, сдавления и т. д.
- В структуре внутрипеченочной портальной гипертензии (85-90 %) различают пресинусоидальный, синусоидальный и постсинусоидальный блок. В первом случае препятствие на пути внутрипеченочного кровотока возникает перед капиллярами-синусоидами (встречается при саркоидозе, шистосомозе, альвеококкозе, циррозе, поликистозе, опухолях, узелковой трансформации печени); во втором – в самих печеночных синусоидах (причины - опухоли, гепатиты, цирроз печени); в третьем – за пределами печеночных синусоидов (развивается при алкогольной болезни печени, фиброзе, циррозе, веноокклюзионной болезни печени).
- Постпеченочная портальная гипертензия (10-12%) бывает обусловлена синдромом Бадда-Киари, констриктивным перикардитом, тромбозом и сдавлением нижней полой вены и др. причинами. При смешанной форме портальной гипертензии имеет место нарушение кровотока, как во внепеченочных венах, так и в самой печени, например, при циррозе печени и тромбозе воротной вены.

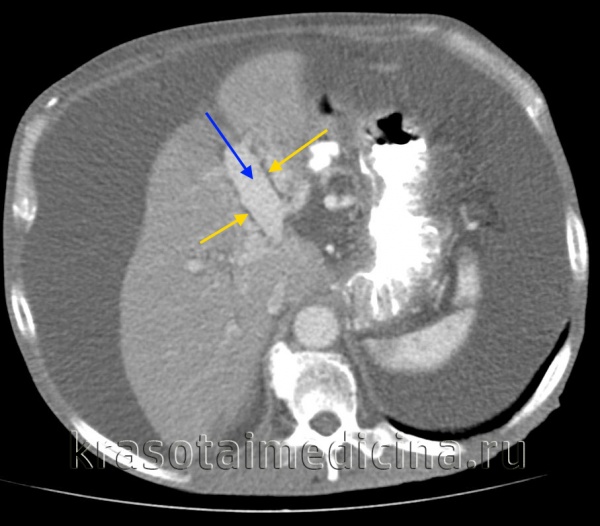
КТ ОБП. Этот же пациент, расширенный левый долевой ствол воротной вены (синяя стрелка) с периваскулярным отеком (желтая стрелка).
Симптомы портальной гипертензии
Наиболее ранними клиническими проявлениями портальной гипертензии служат диспепсические симптомы: метеоризм, неустойчивый стул, чувство переполнения желудка, тошнота, ухудшение аппетита, боли в эпигастрии, правом подреберье, подвздошных областях. Отмечается появление слабости и быстрой утомляемости, похудание, развитие желтухи.
Иногда первым признаком портальной гипертензии становится спленомегалия, выраженность которой зависит от уровня обструкции и величины давления в портальной системе. При этом размеры селезенки становятся меньше после желудочно-кишечных кровотечений и снижения давления в бассейне портальной вены. Спленомегалия может сочетаться с гиперспленизмом – синдромом, характеризующимся анемией, тромбоцитопенией, лейкопенией и развивающимся в результате повышенного разрушения и частичного депонирования в селезенке форменных элементов крови.
Асцит при портальной гипертензии отличается упорным течением и резистентностью к проводимой терапии. При этом отмечается увеличение объемов живота, отеки лодыжек, при осмотре живота видна сеть расширенных вен передней брюшной стенке в виде «головы медузы».
Осложнения
Характерными и опасными проявлениями портальной гипертензии являются кровотечения из варикозно измененных вен пищевода, желудка, прямой кишки. Желудочно-кишечные кровотечения развиваются внезапно, имеют обильный характер, склонны к рецидивам, быстро приводят к развитию постгеморрагической анемии. При кровотечении из пищевода и желудка появляется кровавая рвота, мелена; при геморроидальном кровотечении – выделение алой крови из прямой кишки. Кровотечения при портальной гипертензии могут провоцироваться ранениями слизистой, увеличением внутрибрюшного давления, снижением свертываемости крови и т. д.
Диагностика
Выявить портальную гипертензию позволяет тщательное изучение анамнеза и клинической картины, а также проведение совокупности инструментальных исследований. При осмотре больного обращают внимание на наличие признаков коллатерального кровообращения: расширения вен брюшной стенки, наличия извитых сосудов около пупка, асцита, геморроя, околопупочной грыжи и др.
- Лабораторный комплекс. Объем лабораторной диагностики при портальной гипертензии включает исследование клинического анализа крови и мочи, коагулограммы, биохимических показателей, АТ к вирусам гепатита, сывороточных иммуноглобулинов (IgA , IgM , IgG).
- Рентгенография. В комплексе рентгеновской диагностики используется кавография, портография, ангиография мезентериальных сосудов, спленопортография, целиакография. Данные исследования позволяют выявить уровень блокировки портального кровотока, оценить возможности наложения сосудистых анастомозов. Состояние печеночного кровотока может быть оценено в ходе статической сцинтиграфии печени.
- Сонография. УЗИ брюшной полости необходимо для выявления спленомегалии, гепатомегалии, асцита. С помощью допплерометрии сосудов печени производится оценка размеров воротной, селезеночной и верхней брыжеечной вен, расширение которых позволяет судить о наличии портальной гипертензии.
- Функциональные исследования. С целью регистрации давления в портальной системе прибегают к проведению чрескожной спленоманометрии. При портальной гипертензии давление в селезеночной вене может достигать 500 мм вод. ст., тогда как в норме оно составляет не более 120 мм вод. ст.
Обследование пациентов с портальной гипертензией предусматривает обязательное проведение эзофагоскопии, ФГДС, ректороманоскопии, позволяющих обнаружить варикозное расширение вен ЖКТ. Иногда вместо эндоскопии проводится рентгенография пищевода и желудка. К биопсии печени и диагностической лапароскопии прибегают в случае необходимости получения морфологических результатов, подтверждающих заболевание, приведшее к портальной гипертензии.

КТ ОБП. Этот же пациент, варикозно расширенные вены как проявление синдрома портальной гипертензии (коричневая стрелка).
Лечение портальной гипертензии
Терапевтические методы лечения портальной гипертензии могут быть применимы только на стадии функциональных изменений внутрипеченочной гемодинамики. В терапии портальной гипертензии используется:
- Фармакотерапия: нитраты (нитроглицерин, изосорбид), β-адреноблокаторы (атенолол, пропранолол), ингибиторы АПФ (эналаприл, фозиноприл), гликозаминогликаны (сулодексид) и др.
- Эндоскопические манипуляции. При остро развившихся кровотечениях из варикозно-расширенных вен пищевода или желудка прибегают к их эндоскопическому лигированию или склерозированию. При неэффективности консервативных вмешательств показано прошивание варикозно-измененных вен через слизистую оболочку.
- Оперативное лечение. Основными показаниями к хирургическому лечению портальной гипертензии служат желудочно-кишечные кровотечения, асцит, гиперспленизм. Операция заключается в наложении сосудистого портокавального анастомоза, позволяющего создать обходное соустье между воротной веной или ее притоками (верхней брыжеечной, селезеночной венами) и нижней полой веной или почечной веной. В зависимости от формы портальной гипертензии могут быть выполнены операции прямого портокавального шунтирования, мезентерикокавального шунтирования, селективного спленоренального шунтирования, трансъюгулярного внутрипечёночного портосистемного шунтирования, редукции селезеночного артериального кровотока, спленэктомия.
- Паллиативные вмешательства. Паллиативными мерами при декомпенсированной или осложненной портальной гипертензии, могут являться дренирование брюшной полости, лапароцентез.
Прогноз
Прогноз при портальной гипертензии, обусловлен характером и течением основного заболевания. При внутрипеченочной форме портальной гипертензии исход, в большинстве случаев, неблагоприятный: гибель пациентов наступает от массивного желудочно-кишечного кровотечения и печеночной недостаточности. Внепеченочная портальная гипертензия имеет более доброкачественное течение. Наложение сосудистых портокавальных анастомозов может продлить жизнь иногда на 10—15 лет.
На ранних стадиях заболевания возможно патогенетическое терапевтическое лечение, подробно описанное в курсе внутренних болезней. При хроническом течении заболевания, принявшем необратимый характер, с клиническими симптомами портальной гипертензни лечение приобретает характер лишь симптоматического. У больных с варикозно-расширенными венами пишевола и желудка, гиперспленизмом или асцитом наиболее эффективным, а иногда и единственным методом лечения является оперативное.
Показания и выбор метода операции. При внутрипеченочной портальной гипертензни оперативное лечение показано при наличии варикозно-расширенных вен пищевода и рецидивов кровотечения из них. Цирроз печени, протекающий без расширения вен пищевода, но с выраженными явлениями гнперсплснизма или стойким асцитом, также является показанием к оперативному лечению при отсутствии активного процесса в печени. Выбор метода операции зависит от общего состояния больного, состояния печени и ее функций, высоты портального давления, степени расширения вен пищевода, изменений крови н операционной находки (состояние вен, предназначенных для анастомоза, степень васкуляризации опсрацконного поля).
При удовлетворительном состоянии больного с относительно хорошими показателями функционального состояния печени, портальным давлением свыше 350 мм вод. ст., выраженным расширением вен пищевода и гиперспленизмом показано наложение спленоренального анастомоза. У больных с нерезко выраженным расширением вен пищевода и сравнительно невысоким портальным давлением (до 300 мм вод. ст.) можно ограничиться удалением селезенки в сочетании с оментопексней и перевязкой вен кардиального отдела желудка либо перевязкой селезеночной артерии и перемещением селезенки в за-брюшинное пространство. При циррозе печени в асцитической стадии, если давление в грудном лимфатическом протоке значительно выше, чем о вене, в которую он впадает, может быть наложен лимфовенозный анастомоз.
Противопоказанием к оперативному лечению служит наличие прогрессирующей желтухи и явлений гепатита. Если при циррозе печени с варикозным расширением вен пищевода решение вопроса о выборе метода операции представляет известные трудности, то сше сложнее оно становится при кровотечении из вен пищевода: с одной стороны, массивная кровопотсря вследствие гипоксемии может привести к развитию печеночной комы, опасность которой увеличивается в зависимости от продолжительности кровотечения, с другой — тяжесть хирургического вмешательства на фоне кровопотери также может усугубить печеночную декомпенсацию. Существенное значение в решении вопроса об операции имеет время, прошедшее от начала кровотечения. Не менее сложен выбор метода операции при кровотечении из вен пищевода.

Наиболее целесообразной по своей направленности операцией, по-видимому, является наложение мезентерико-кавального или спленоренального анастомоза, однако у больных с циррозом печени в период кровотечения это связано с большим риском из-за тяжести самой операции и исходного состояния больного. В этом отношении предпочтительнее гастротомия с непосредственным прошиванием вен пищевода и кардии желудка через покрывающую их слизистую оболочку в сочетании либо со сплснэктомией, либо с перевязкой селезеночной артерии. Хотя эти операции не являются радикальными в отношении предупреждения рецидивов кровотечения, в острый период кровотечения они могут сласти жизнь больного.
Отсутствие выраженных изменений печени облегчает решение вопроса о хирургическом лечении больных с синдромом внепеченочной портальной гнпертензни. Единодушное мнение большинства авторов о целесообразности раннего оперативного лечения больных портальной гипертензией полностью применимо именно к этой ее форме.
При синдроме внепеченочной портальной гнпертензии со спленомегалией и гилерспленизмом методом выбора является спленэктомия в сочетании с оментопексней. Показания к операции складываются из наличия спленомегалии, высокого портального давления, изменений кровн (лейкопения, тромбоцитопения). кровоточивости слизистой оболочки носа, матки. Сплеиэктомия при этом варианте наиболее оправдана, ибо при удалении селезенки снижается портальное давление и устраняется отрицательное влияние увеличенной селезенки на костномозговое кроветворение и эндокринную систему, а также, возможно, предотвращается развитие варикозного расширения вен пищевода.
Абсолютным показанием к оперативному лечению больных с синдромом внепеченочной портальной гипертензии служит наличие варикозно-расширенных вен пищевода и рецидивов кровотечения из них. Операция показана как в холодный период, так и при остро возникшем кровотечении. D период кровотечения нет оснований опасаться развития печеночной комы, что наблюдается у больных с циррозом печени и ограничивает активные действия хирурга. Операция на высоте кровотечения может сочетаться с одновременным переливанием крови и гемостатических средств. Методом выбора у больных с рецидивами кровотечения является спленоренальный или мезентерико-кавальный анастомоз. В случае невыполнимости сосудистого анастомоза производят спленэктомию в сочетании с гастротомией и прошиванием вен кардии и абдоминального отдела пищевода.
Показанием к оперативному лечению при синдроме Бадда — Киари служат наличие симптомов портальной гнпертензин и нарушения кровообращения в системе нижнем полой вены, стойкий асцит с нарастающей кахексией. Оперативное лечение противопоказано при активном тромбофлебитическом процессе в нижней полой вене или печеночных венах, а также в стадии декомпенсации, когда имеются уже необратимые изменения центральной гемодинамики. Выбор метола операции зависит от локализации препятствия току крови из печени и нижней полой вены. При синдроме Бадда — Киари, обусловленном мембранозиым заращением нижней полой вены на уровне диафрагмы, показана чреспредсердиая мембранотомия нижней полой вены. В случаях продолженного стеноза нижней полой вены на уровне печеночных вен применяют обходное шунтирование. Один конец сосудистого протеза или аутовены анастомозируют с нижней полой веной ниже печени, другой — с правым предсердием. У больных с тотальным тромбозом нижней полой вены правую долю печени перемещают в плевральную полость. Операция рассчитана на образование сосудистых анастомозов между печенью и легким.
Портальная гипертензия - аномально высокое кровяное давление в воротной вене (большая вена, которая приносит кровь из кишечника в печень) и ее ответвлениях.
Самой распространенной причиной гипертензии является цирроз (заболевание, которое вызывает искажение структуры печени и ухудшает её функции).
Портальная гипертензия может привести к опухоли и дискомфорту в животе, спутанности сознания, и кровотечению в желудочно-кишечном тракте.
Врачи диагностируют заболевание на основе симптоматики и результатов физического обследования, с использованием УЗИ, компьютерной томографии (КТ), магнитно-резонансной томографии (МРТ), или биопсии печени. Лечение включает в себя либо трансплантацию печени, либо создание путей, через которые кровь может обойти печень (портосистемное шунтирование).
Портальная вена получает кровь из кишечника и формируется из вен селезенки, поджелудочной железы, желчного пузыря. Венозная кровь по портальной вене поступает в печень, а затем обратно в общей циркуляции через печеночную вену.
Два фактора могут повысить кровяное давление в портальной вене:
- Увеличение объема крови в сосудах,
- Повышенное сопротивление кровотоку, проходящему через печень.
Портальная гипертензия приводит к развитию новых вен (называемых коллатеральные сосуды), которые обходят печень. Эти вены непосредственно подключаются к кровеносным сосудам вены, которые принимают кровь от печени. Из-за этого обхода, вещества (такие как токсины), которые, как правило, удалены от крови в печени, могут перейти в общий круг кровообращения. Коллатеральные сосуды развиваются в определенных местах. Наиболее важные расположены в нижней части пищевода и в верхней части живота. При гипертензии эти вены расширяются и приводят к такому осложнению как варикозное расширение вен пищевода или желудка (желудочная варикоз). Эти увеличенные сосуды хрупки и подвержены кровотечению, иногда со смертельным исходом.
Портальная гипертензия часто вызывает увеличение живота, потому что давление препятствует потоку крови из селезенки в портальные кровеносные сосуды. Когда селезенка увеличивается, число (количество) белых кровяных клеток может уменьшаться (повышение риска инфекций), также уменьшается число (количество) тромбоцитов (увеличение риска кровотечения).
Повышенное давление в воротной вене часто приводит к скоплению белка, содержащего асцитическую жидкость с поверхности печени и кишечника, накапливающуюся в брюшной полости. Это состояние называется асцитом.
Симптомы
Сама портальная гипертензия не вызывает симптомов. Однако её осложнения имеют ряд характерных симптомов. Если большое количество жидкости скапливается в брюшной полости, живот раздувается (растягивается). Это вздутие может быть болезненно. Увеличение селезенки может привести к чувству дискомфорта в верхней левой части живота.
Варикозное расширение вен в пищеводе и желудке кровоточит, иногда очень сильно. Тогда больной может рвать кровью или темными сгустками, которые напоминают кофейную гущу. Гораздо меньше кровоточит варикозное расширение вен в прямой кишке. Однако при нем стул может содержать кровь. Кровотечение из этих вен может привести к смерти.
Побочные кровеносные сосуды могут быть видны на коже живота или вокруг прямой кишки. Токсины попавшие из печени в общий кровоток достигают мозга, они могут привести к путанице или сонливости (печеночной энцефалопатии). Так как большинство людей с портальной гипертензией также имеют серьезные проблемы печени, они могут иметь симптомы печеночной недостаточности, такие как склонность к кровотечениям.
Диагностика
- Оценка врача;
- Анализы крови;
- УЗИ
Как правило, врачи могут определить портальную гипертензию на основе симптомов и результатов во время физического обследования. Врач может чувствовать увеличение селезенки, когда рассматривает живот. Он может обнаружить жидкость в брюшной полости, отметив вздутие живота и прислушиваясь к глухим звукам при прощупывании (перкутировании) живота.
Врачи могут заподозрить печеночную энцефалопатию, основываясь на симптомах (таких как путаница), но могут также понадобится анализы крови.
УЗИ используют для изучения кровотока в воротной вене и близлежащих кровеносных сосудах, а также для обнаружения жидкости в брюшной полости. УЗИ, магнитно-резонансная томография (МРТ) или компьютерная томография (КТ) могут быть использованы для поиска и изучения коллатеральных сосудов. В редких случаях вставляют катетер через разрез на шее для измерения давления в воротной вене.
Лечение
Для остановки кровотечения применяют медикаментозное лечение, чтобы замедлить кровотечение используют переливание крови и/или эндоскопию.
Иногда проводится операция перенаправления потока крови (портосистемное шунтирования).
Кровотечение из варикозно расширенных вен пищевода требует неотложной медицинской помощи. Чтобы уменьшить риск кровотечения, врачи могут попытаться уменьшить давление в системе воротной вены с помощью специальных препаратов.
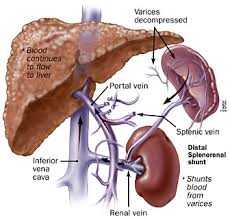
Если кровотечение продолжается или повторяется многократно, проводиться процедура портосистемного шунтирования. Эта процедура перенаправляет большую часть крови, идущую в печень так, что она обходит её. Шунтирование сосудов портальной системы понижает давление в воротной вене.
Есть различные типы портосистемных шунтирующих процедур. При трансяремном внутрипеченочном портосистемном шунтировании, врачи, используя рентгеновские лучи, вставить катетер с иглой в вену на шее и пропускают его через вены в печени. Катетер используется для создания проход (шунта), который соединяет портальную вену (или одну из её ветвей) непосредственно с одной из печеночных вен. Реже, портосистемные шунты создаются хирургическим путем.
Шунтирующие процедуры, как правило, успешно останавливают кровотечения, но создают определенные риски, в частности, развитие печеночной энцефалопатии. Эта процедура может быть повторена, так как шунт может быть заблокирован.
Хотя портосистемное шунтирование является приоритетным, большинство современных сосудистых клиник используют дистальный спленоренальный анастомоз (ДСРА). Наиболее эффективный вид портосистемного шунтирования с достаточной декомпрессией воротного бассейна. Операция снижает риск кровотечения и не влияет на функции печени. Осложнения при данном методе редки. Узнать больше о спленоренальном анастазмозе можно на сайте Инновационного сосудистого центра gangrena.info. Там же вы можете получить консультацию специалиста и записаться на прием.
Врачи регулярно контролируют пациентов, которые имели кровотечение из варикозно расширенных вен, потому что кровотечение может повториться. Некоторые пациенты требуют трансплантации печени.
Читайте также:
