Лучевая анатомия лимфоузлов головы и шеи
Добавил пользователь Валентин П. Обновлено: 28.01.2026
Шейные лимфатические узлы являются частым местом метастазирования злокачественных опухолей, первичный очаг которых располагается в области головы и шеи. К ним, например, относятся плоскоклеточный рак верхних отделов дыхательных путей, а также метастазы рака слюнных желез и щитовидной железы.
Наиболее распространенным клиническим признаком является увеличивающееся образование шеи, которое обычно обнаруживается пациентом или его врачом. При подозрении на метастатическое поражения лимфатических узлов шеи для диагностики и определения наилучшей тактики лечения потребуется осмотр врачом-онкологом, инструментальные методы и биопсия.
Иногда новообразования вне области головы и шеи могут неожиданно метастазировать в шейные лимфатические узлы, что требует особенно тщательной диагностики для выявления первичного очага.
Лечение будет зависеть от типа и локализации первичной опухоли, которая распространилась в лимфатические узлы шеи, и, скорее всего, будет включать в себя комбинацию хирургического вмешательства, лучевой терапии и/или химиотерапии.
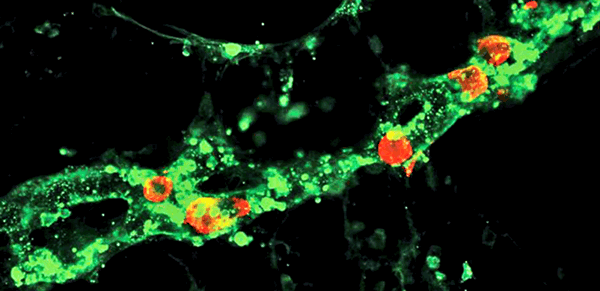
Иммунофлюоресцентная визуализация метастатических клеток меланомы (красные) внутри лимфатических сосудов (зеленые). Масштабная линейка: 100 мкм
(Science Advances/Michael Detmar Group ©)
Из чего состоит лимфатическая система шеи
Лимфатическая система шеи включает в себя сосуды и узлы.
Лимфатические капилляры — это тонкостенные структуры, состоящие из одного слоя эндотелиальных клеток. Они находятся во всех тканях организма и, объединяясь друг с другом, способствуют оттоку лимфатической жидкости в более крупные лимфатические сосуды.
Стенка лимфатических сосудов состоит из трех слоев: внутреннего слоя эндотелиальных клеток, среднего мышечного слоя и внешнего слоя соединительной ткани. В лимфатических сосудах гораздо больше клапанов, чем в венозных, при этом циркуляция лимфы полностью зависит от сжатия сосудов окружающими мышцами. Лимфатические сосуды дренируют лимфу в лимфатические узлы.
В среднем на каждой стороне шеи расположено до 75 лимфатических узлов. Снаружи узел покрывает капсула, под которой располагается субкапсулярные синусы – место куда попадает лимфатическая жидкость из приносящих лимфатических сосудов. Жидкость проходит сквозь ткань лимфатического узла, которая состоит из коркового и мозгового вещества, а затем выходит через ворота лимфатического узла и попадает в отводящие лимфатические сосуды. В итоге лимфа попадает в венозную систему в месте соустья внутренней яремной и подключичной вены.
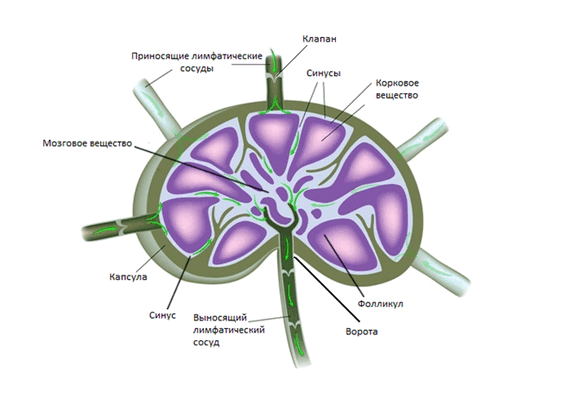
Анатомическая структура лимфатического узла (Alila Medical Media/ Shutterstock ©)
Классификация лимфатических узлов шеи
На данный момент во всем мире рекомендована к использованию классификация Американского объединенного комитета по раку (American Joint Committee on Cancer (AJCC)) 8 издания от 2018 года:
- Уровень I (IA и IB): подбородочные и поднижнечелюстные лимфатические узлы;
- Уровень II (IIA и IIB): верхняя яремная группа (делится на 2 подуровня, границей между которыми является добавочный нерв);
- Уровень III: средняя яремная группа;
- Уровень IV: нижняя яремная группа;
- Уровень V (VА и VB): лимфатические узлы заднего треугольника шеи;
- Уровень VI: передние шейные лимфатические узлы;
- Уровень VII: верхние медиастинальные лимфатические узлы.
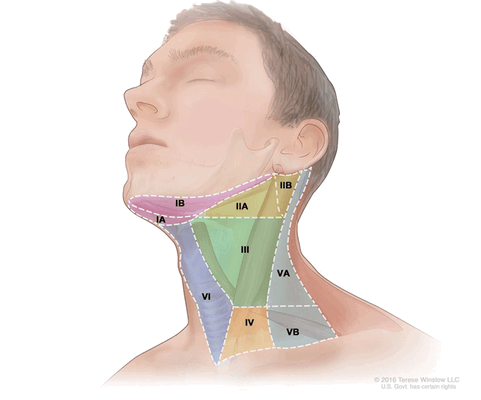
Уровни лимфатических узлов шеи (Tenese Winslow LLC ©)
Диагностика
Осмотр
При пальпации шеи врач обращает внимание на расположение, размер, плотность и подвижность каждого узла. Особое внимание уделяется узлам, которые кажутся фиксированными к подлежащим сосудисто-нервным структурам и внутренним органам. Описание каждого узла становится важной частью медицинской документации, которая в дальнейшем может использоваться для оценки эффекта лечения.
Лучевые методы
Преимуществами УЗИ перед другими методами визуализации являются цена, скорость исследования и низкая лучевая нагрузка на пациента.
Ультразвуковыми признаками метастатического поражения лимфатических узлов может быть образование сферической формы, нарушение структуры, нечеткие границы, наличие центрального некроза и др.
Поскольку не всегда по УЗИ можно с уверенностью сказать является лимфатический узел пораженным или нет, иногда одновременно выполняют тонкоигольную аспирационную биопсию под ультразвуковым контролем с последующим цитологическим исследованием материала из этого узла. Результат цитологического исследования зависит от навыков врача УЗИ и качества образца (т.е. наличия достаточного количества репрезентативных клеток).
С появлением систем высокого разрешения и специальных контрастных веществ КТ позволяет обнаруживать лимфатические узлы, которые могли быть пропущены при иных методах диагностики.
Ценность МРТ – превосходная детализация мягких тканей. МРТ превосходит КТ в качестве предпочтительного исследования при оценке ряда новообразований головы и шеи, таких как основание языка и слюнные железы. Размер, наличие нескольких увеличенных узлов и центральный некроз – критерии, общие для протоколов исследования КТ и МРТ.
Этот новый метод визуализации все чаще используется для определения стадии опухолей головы и шеи. Метод основан на поглощении 2-фтор-2-дезокси-D-глюкозы (ФДГ) метаболически активными тканями. Исследование также может быть объединено с КТ, чтобы улучшить разрешение получаемого изображения и более точно определить расположение образования.
Биопсия
Биопсия — это удаление небольшого кусочка ткани для исследования под микроскопом или для тестирования в лаборатории на предмет наличия признаков злокачественности. В подавляющем большинстве случаев проводится тонкоигольная аспирационная биопсия. Врач, выполняющий биопсию, может использовать УЗИ или КТ для выполнения процедуры. Иногда тонкоигольная аспирационная биопсия не позволяет поставить окончательный диагноз, и требуются другие виды биопсии, такие как трепан-биопсия или эксцизионная биопсия.
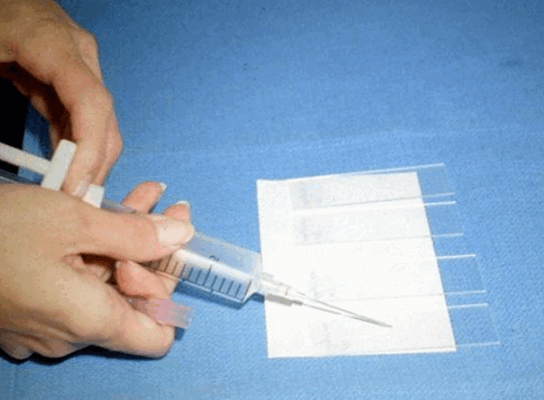 | 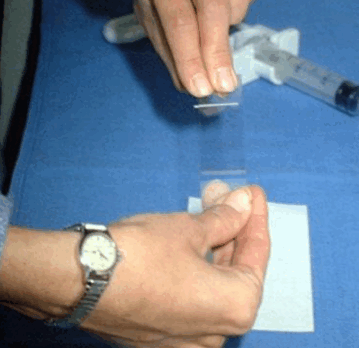 |
| Процесс приготовления предметных стекол для цитологического исследования. Материалом служит содержимое шприца после выполнения тонкоигольной аспирационной биопсии | |
План лечения
После определения диагноза и проведения всех диагностических исследований врач порекомендует оптимальный для пациента курс лечения. В конечном итоге лечение метастатического поражения лимфатических узлов зависит от типа и локализации первичной опухоли.
Существует три различных варианта лечения, которые могут быть использованы отдельно или в комбинации:
- хирургическое вмешательство,
- лучевая терапия,
- химиотерапия.
Хирургическое лечение
Хирургическое лечение обычно включает удаление лимфатических узлов шеи (лимфодиссекция) и последующее гистологическое исследование для точного определения стадии, так как это может существенно повлиять на дальнейшую тактику лечения. Хоть и не всегда, но чаще всего лимфодиссекция выполняется одновременно с удалением первичной опухоли.
Существуют различные виды лимфодиссекций:
- радикальная лимфодиссекция: удаление всех лимфоузлов, удаление внутренней яремной вены, удаление мышц и нервов;
- модифицированная радикальная лимфодиссекция: удаление всех лимфоузлов с сохранением мышц. Нервы и/или внутренняя яремная вена могут быть удалены;
- селективная лимфодиссекция: удаление только определенных групп лимфоузлов.
Лучевая терапия
Лучевая терапия может быть назначена в качестве самостоятельного метода лечения в послеоперационном периоде, чтобы снизить вероятность рецидива либо в комбинации с химиотерапией в качестве самостоятельного или адъювантного лечения. Обычно адъювантная лучевая терапия необходима, если по результатам гистологического исследования обнаруживается несколько пораженных лимфатических узлов.
Химиотерапия
Химиотерапия обычно добавляется к лучевой терапии в качестве самостоятельного или адъювантного (послеоперационного) лечения. В некоторых случаях может использоваться индукционная химиотерапия с целью уменьшения объема образования и последующего хирургического вмешательства.
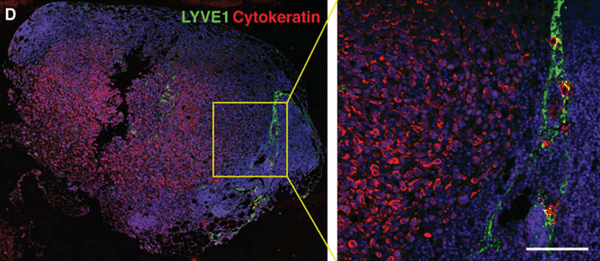
Иммунофлюоресцентная визуализация метастатически пораженного лимфатического узла с окраской на Цитокератин (красный) – маркер характерный для опухолевых клеток эпителиального происхождения. Масштабная линейка: 50 мкм
(Science Advances/Michael Detmar Group ©)
Прогноз
Метастазы в лимфатические узлы шеи могут возникать при онкологических заболеваниях различных локализаций, поэтому давать прогностические оценки для этой группы пациентов следует только после выявления первичной опухоли.
Факторы, влияющие на прогноз:
- стадия заболевания,
- локализация первичной опухоли,
- гистологический подтип и степень дифференцировки,
- количество и размер пораженных лимфатических узлов,
- характеристика края резекции опухоли.
Наблюдение после лечения
Пациенты должны регулярно посещать своего специалиста по опухолям головы и шеи для оценки состояния на предмет любых признаков рецидива заболевания.
Стандартный график наблюдения
В первые 1–2 года осмотр и сбор жалоб рекомендуется проводить каждые 3–6 месяца, на сроке 3–5 лет – один раз в 6–12 месяцев. После 5 лет с момента операции посещать врача необходимо один раз в год или при появлении жалоб. У пациентов с высоким риском рецидива перерыв между обследованиями может быть сокращен.
Список литературы:
- RUSSCO Практические рекомендации по лечению злокачественных опухолей головы и шеи. 2020г
- NCCN Clinical Practice Guidelines in Oncology Head and Neck Cancers Version 1.2021 — November 9, 2020
- DeVita, Hellman, and Rosenberg’s Cancer: Principles & Practice of Oncology (Cancer Principles and Practice of Oncology) 11th Edition 2019
- AJCC (American Joint Committee on Cancer). Cancer Staging Manual – 8th Edition. New York, NY: Springer; 2018
- Pisani, Paolo et al. “Metastatic disease in head & neck oncology.” Acta otorhinolaryngologica Italica 2020
- Van den Brekel MW. Lymph node metastases: CT and MRI. Eur J Radiol. 2000
- Chen ZW, Zhu LJ, Hou QY, Wang QP, Jiang S, Feng H. Clinical application of positron-emission tomography for the identification of cervical nodal metastases of head and neck cancer compared with CT or MRI and clinical palpation. Chinese journal of stomatology. 2008
- Qiaoli Ma et al. Unexpected contribution of lymphatic vessels to promotion of distant metastatic tumor spread. ScienceAdvances 08 Aug 2018
- Sun, J et al. Computed tomography versus magnetic resonance imaging for diagnosing cervical lymph node metastasis of head and neck cancer: a systematic review and meta-analysis. OncoTargets and therapy. 2015
- Robbins KT, Shaha AR, Medina JE, et al. Consensus statement on the classification and terminology of neck dissection. Arch Otolaryngol Head Neck Surg. 2008
- López, Fernando et al. Cervical lymph node metastases from remote primary tumor sites. Head&neck 2016

Авторская публикация:
Амиров Николай Сергеевич
Клинический ординатор НМИЦ онкологии им. Н.Н. Петрова

Под научной редакцией:
Раджабова З.А.
Заведующий отделением опухолей головы и шеи
НМИЦ онкологии им. Н.Н. Петрова,
врач-онколог, научный сотрудник, кандидат медицинских наук, доцент
Что вам необходимо сделать
Если вы хотите узнать побольше о бесплатных возможностях ФБГУ НМИЦ онкологии им. Н.Н. Петрова Минздрава России, получить очную или заочную консультацию по диагностике и лечению, записаться на приём, ознакомьтесь с информацией на официальном сайте.
Если вы хотите общаться с нами через социальные сети, обратите внимание на аккаунты в ВКонтакте и Одноклассники.
Лучевая анатомия лимфоузлов головы и шеи
а) Терминология:
1. Аббревиатуры:
• Внутренняя яремная цепочка (ВЯЦ)
• Добавочная спинальная цепочка (ДСЦ)
2. Синонимы:
• Внутренняя яремная цепочка: глубокая шейная цепочка
• Добавочная спинальная цепочка: цепочка заднего треугольника
3. Определения:
• Яремно-двубрюшный лимфоузел: «сторожевой» (самый верхний) на вершине ВЯЦ в области угла нижней челюсти
• «Сигнальный» лимфоузел (Вирхова): в нижней части ВЯЦ в надключичной ямке
б) Лучевая анатомия:
1. Обзор:
• Доброкачественные «реактивные» лимфоузлы нужно дифференцировать с патологически измененными:
о Морфология: овальные лимфоузлы с «жировыми» воротами в центре
о Критерии размера:
- < 1,5 см для лимфоузлов ВЯЦ возле угла нижней челюсти
- < 0,8 см для заглоточных лимфоузлов
- < 1 см для лимфоузлов других групп
о Критерии ПЭТ/КТ:
- Интенсивная метаболическая активность в любом лимфоузле шеи у пациента с плоскоклеточным раком рассматривается как признак злокачественности, пока не доказано обратное
На рисунке шеи (вид сбоку под углом) показано положение важных групп лимфоузлов шеи. Лимфоузлы во внутренней яремной цепочке делятся на верхние, средние и нижние плоскостью подъязычной кости и перстневидного хряща. Лимфоузлы добавочной спинальной цепочки плоскостью перстневидного хряща аналогично делятся на нижние и верхние. На рисунке (вид сбоку) изображены лимфоузлы лица и околоушной железы. Эти лимфоузлы не нумеруются по уровням, а описываются согласно расположению. На рисунке (вид сбоку под углом) шеи показан аксиальный срез в надподъязычной области. Учитывайте, что заглоточные лимфоузлы позади глотки часто являются клинически «немыми». Выделены плоскости подъязычной кости (синяя дуга) и перстневидного хряща (оранжевый круг), разделяющие внутреннюю яремную и добавочную спинальную группы лимфатических узлов.
2. Внутреннее содержимое лимфоузлов головы и шеи:
• Классификация лимфоузлов, основанная на методах визуализации:
о Уровень I: подбородочные и поднижнечелюстные лимфоузлы:
- Уровень IA: подбородочные лимфоузлы: между передним брюшком правой и левой двубрюшной мышцы
- Уровень IB: поднижнечелюстные лимфоузлы: находятся вокруг поднижнечелюстных желез в поднижнечелюстном пространстве
о Уровень II: верхние лимфоузлы ВЯЦ от заднего брюшка двубрюшной мышцы до подъязычной кости:
- Уровень IIA: лимфоузлы II уровня спереди, изнутри, снаружи, сзади от внутренней яремной вены (ВЯВ); лимфоузлы позади ВЯВ неотделимы от нее; на этом же уровне находятся яремно-двубрюшные лимфоузлы
- Уровень IIB: лимфоузлы II уровня позади ВЯВ, отделенные от нее жировой пластинкой
о Уровень III: средние лимфоузлы ВЯВ от подъязычной кости до нижнего края перстневидного хряща
о Уровень IV: нижние лимфоузлы ВЯВ от нижнего края перстневидного хряща до ключицы
о Уровень V: лимфоузлы заднего шейного пространства (ДСЦ):
- Лимфоузлы ДСЦ лежат позади заднего края грудино-ключично-сосцевидной мышцы
- Уровень VA: верхние лимфоузлы ДСЦ от основания черепа до нижнего края перстневидного хряща
- Уровень VB: нижние лимфоузлы ДСЦ от перстневидного хряща до ключицы
о Уровень VI: лимфоузлы висцерального пространства от подъязычной кости (вверху) до верхушки рукоятки грудины (внизу):
- Подразделяются на предгортанные, претрахеальные, паратрахеальные
о Уровень VII: верхние лимфоузлы средостения между сонными артериями от верхушки рукоятки грудины (вверху) до безымянной вены (внизу)
• Другие группы лимфоузлов, не включенные в стандартную классификацию, основанную на методах визуализации:
о Паротидные лимфоузлы: внутри околоушной железы или вне ее:
- В обоих случаях лимфоузлы лежат внутри фасции, окружающей паротидное пространство
- Отток лимфы осуществляется в верхние лимфоузлы ВЯЦ (II уровня)
- Наиболее типичные опухоли, поражающие лимфоузлы этой группы: ПКР кожи, меланома, злокачественные опухоли околоушной железы
о Заглоточные (ЗГП) лимфоузлы: две подгруппы:
- Медиальные лимфоузлы ЗГП: лежат парамедианно в ЗГП надподъязычной области шеи (НПОШ)
- Латеральные лимфоузлы ЗГП: в боковом ЗГП НПОШ, снаружи от предпозвоночных мышц, изнутри от ВСА
- Пути лимфодренажа: принимают лимфу от задней части глотки; отток осуществляется в верхние лимфоузлы ВЯЦ
о Лимфоузлы лица:
- Нижнечелюстные: вдоль наружной поверхности нижней челюсти
- Щечные: в щечном пространстве
- Подглазничные: в носогубной складке
- Скуловые: на скуловом возвышении
- Заскуловые: глубже скуловой дуги
На первой из трех аксиальных КТ с КУ надподъязычной области шеи, представленных сверху вниз, визуализируются внутренняя яремная (уровень II) и добавочная спинальная (уровень V) цепочки лимфоузлов. Яремно-двубрюшный («сторожевой») лимфоузел-самый высокий во внутренней яремной (глубокой шейной) цепочке. Визуализируются внутренние яремные и добавочные спинальные лимфоузлы наряду с поднижнечелюстными лимфоузлами (уровень IA) спереди и снаружи от поднижнечелюстной железы в заднем шейном пространстве с обеих сторон. Сразу же над подъязычной костью между передним брюшком правой и левой двубрюшной мышцы визуализируется подбородочный лимфоузел (уровень IA). Обратите также внимание на поднижнечелюстные (уровень IB), верхние внутренние яремные (уровни IIА, IIВ), добавочные спинальные (уровень VA) лимфоузлы. На аксиальной Т1 МРТ на уровне нижней части ротоглотки визуализируются лимфоузлы с характерным Т1 сигналом низкой интенсивности. Слева хорошо заметен поднижнечелюстной лимфоузел с жировыми воротами. С обеих сторон видны внутренние яремные лимфоузлы уровня IIA. На аксиальной Т2 МРТ на уровне нижней части ротоглотки с обеих сторон визуализируются верхние внутренние яремные лимфоузлы с промежуточной интенсивностью сигнала. На аксиальной Т2 МРТ с жироподавлением лимфоузлы становятся более заметными. STIR также позволяет добиться улучшения визуализации лимфоузлов. На Т2 с жироподавлением отчетливее выделяется ткань язычной миндалины.
в) Особенности лучевой анатомии. Подходы к визуализации:
• Стадирование поражения лимфоузлов при ПКР: КТ с КУ или МРТ (Т1 С+):
о Зона исследования: от основания черепа до ключиц
• ПЭТ/КТ для контроля лимфоузлов при ПКР головы и шеи:
о Для выявления маленьких злокачественных лимфоузлов и планирования лечения
• Дифференцированный рак щитовидной железы: МРТ предпочтительный метод:
о Зона исследования: от основания черепа до бифуркации трахеи
г) Клинические особенности. Проявления:
• Злокачественное поражение лимфоузлов при стадировании ПКР означает ↓ долговременной выживаемости на 50%:
о При экстранодальном распространении ↓ более 50%
• Лимфоузлы ВЯЦ являются конечными коллекторами лимфы от верхних отделов пищеварительного тракта, дыхательных путей, шеи:
о Поскольку отток лимфы от лимфоузлов ВЯЦ осуществляется в подключичную вену, ВЯВ, грудной проток, ПКР обычно не метастазирует в средостение лимфогенным путем
о Зона исследования (шея) при стадировании ПКР: от основания черепа до ключиц
• Лимфоузлы в заглоточном пространстве:
о На МРТ головы у юных пациентов часто обнаруживаются лимфоузлы в ЗГП, выглядящие реактивно измененными
о Эта находка важна при наличии ПКР т.к. опухоль часто является клинически «немой»
• При обнаружении «сигнального» лимфоузла (самого нижнего лимфоузла ВЯЦ) на изображениях при отсутствии изменений со стороны верхних шейных лимфоузлов, первичная опухоль находится за пределами шеи
• Паротидные лимфоузлы:
о Собирают лимфу от наружного слухового канала, евстахиевой трубы, кожи боковой стороны лба и височной области, задней части щеки, слизистой оболочки десны и щечки (особенно часто в паротидные лимфоузлы метастазируют ПКР кожи и меланома)
Введение в лучевую диагностику лимфатических узлов шеи: лучевая анатомия, методы исследования
а) Общие сведения о лимфатических узлах. Шейные лимфатические узлы можно классифицировать либо по их анатомическому расположению, либо по хирургическим уровням, которые используются при шейной лимфодиссекции.
При оценке состояния лимфатического узла следует в первую очередь решить, является ли он патологическим. Традиционно основным критерием здесь выступал размер лимфоузла, но полезнее будет учитывать сразу несколько факторов (размер, однородность, морфология, накопление контраста, границы).
Если лимфатический узел выглядит патологическим, следует определить, является ли он воспаленным (реактивный процесс), инфицированным (гнойный процесс) или малигнизированным (чаще всего поражается плоскоклеточным раком). Очень часто четко дифференцировать эти состояния невозможно, особенно в случае редких воспалительных заболеваний.
Важно хорошо понимать наиболее характерные пути лимфогенного распространения патологических процессов. Особое внимание нужно уделять лимфоузлам, которые сложно или невозможно пропальпировать (например, заглоточные).
Шея, латеральный косой вид. Аксиальный срез через надподъязычную область шеи. Обратите внимание, что в латеральной части шеи основные цепи лимфатических узлов формируют треугольник (цепь внутренней яремной вены, цепь добавочного нерва, поперечной шейной артерии). Плоскости подъязычной кости (синяя дуга) и перстневидного хряща (оранжевая дуга) подразделяют внутреннюю яремную и добавочную цепи на хирургические уровни. Шея, латеральный вид, хирургические уровни лимфатических узлов. Цепи и группы лимфоузлов подразделены не по их анатомическому расположению, как на предыдущем рисунке, а по хирургическим ориентирам. Подъязычная кость отделяет уровень Iа от уровня VI и уровень II от уровня III. По нижнему краю перстневидного хряща проходит граница уровней III и IV, а также Va и Vb. Задний край грудино-ключично-сосцевидной мышцы отделяет уровни II, III и IV от уровня V. Сонная артерия отделяет уровень VI от уровней III и IV. Нижний край нижней челюсти отделяет уровень lb от лицевых лимфоузлов.
б) Лучевая анатомия. Шейные лимфоузлы подразделяются на группы (подподбородочные, поднижнечелюстные, околоушные, лицевые, затылочные и заглоточные) и цепи (внутренней яремной вены, спинномозговой ветви добавочного нерва, поперечной шейной артерии, паратрахеальные, наружной яремной вены).
• Подподбородочная группа: по средней линии, между передними брюшками двубрюшной мышцы
• Поднижнечелюстная группа: кпереди от заднего края поднижнечелюстной железы, латеральнее переднего брюшка двубрюшной мышцы
• Околоушная группа: к толще околоушной железы
• Лицевая группа: по всей поверхности лица (в том числе нижнечелюстные, щечные, подглазничные, малярные, позадискуловые)
• Затылочная группа: сзади и снизу от черепа
• Заглоточная группа: в заглоточном пространстве
• Цепь внутренней яремной вены: окружают внутреннюю яремную вену от основания черепа до верхней апертуры грудной клетки
• Цепь спинномозговой ветви добавочного нерва: расположены вдоль ЧН XI в пределах заднего шейного пространства
• Паратрахеальная (юкстависцеральная) цепь: спереди (вдоль средней линии, над мышцами, крепящимися к подъязычной кости) и латеральнее трахеи (трахеопищеводная борозда)
• Цепь наружной яремной вены: кнаружи от грудинно-кпючично-сосцевидной мышцы
• Основные цепи (внутренняя яремная, добавочная, поперечная шейная) образуют треугольники лимфатических узлов в латеральной части шеи
С хирургической точки зрения лимфатические узлы шеи подразделяются на шесть уровней (или зон). Границами для уровней выступают хирургические ориентиры. Для того, чтобы определить уровни лимфоузлов на изображениях, используются радиологические ориентиры, которые приблизительно соответствуют хирургическим.
• Уровень I: подподбородочные (уровень Iа) и поднижнечелюстные (уровень lb), расположенные книзу от нижней челюсти; получают лимфу от губ, дна полости рта, ротовой части языка; лимфа опекает в лимфоузлы уровня II.
• Уровень II: верхние лимфоузлы внутренней яремной цепи (уровень IIа) и добавочного нерва (уровень IIb); кпереди или глубже грудино-ключично-сосцевидной мышцы, кверху от подъязычной кости; получают лимфу от всех вышележащих узлов и от глотки; опок в лимфоузлы уровня III.
• Уровень III: средняя треть узлов внутренней яремной цепи; кпереди или глубже грудино-ключично-сосцевидной мышцы; ниже подъязычной мышцы, но выше нижнего края перстневидного хряща; получают лимфу от гортани и узлов уровня II; отток в лимфоузлы уровня IV.
• Уровень IV: нижняя треть узлов внутренней яремной цепи и медиальной части цепи поперечной артерии шеи; кпереди или глубже грудино-ключично-сосцевидной мышцы, книзу от перстневидного хряща; получают лимфу от узлов уровня III, грудной клетки и брюшной полости.
• Уровень V: нижняя часть узлов добавочного нерва (уровень Va) и задней части узлов поперечной артерии шеи (уровень Vb); расположены в заднем шейном пространстве, четко сзади от заднего края грудино-ключично-сосцевидной мышцы; получают лимфу от затылочных, заглоточных, околоушных и парааурикулярных лимфоузлов; опок в узлы уровня IV и средостения.
• Уровень VI: паратрахеальная цепь; кнаружи от мышцы, крепящихся к подъязычной кости, между сонными артериями, латеральнее трахеи в трахеопищеводной борозде; получают лимфу от висцерального пространства (особенно от щитовидной железы), опок в лимфоузлы уровня IV и средостения.
• В лучевой онкологии «надключичные лимфоузлы» трактуются как самостоятельная группа лимфоузлов, но в лучевой диагностике их относят к уровням IV и V.
• Предложены различные УЗ-кпассификации.
Многие лимфатические узлы, которые классифицированы в анатомической номенклатуре, в хирургической классификации отсутствуют, поскольку в ходе рутинной шейной лимфодиссекции они не затрагиваются. Поскольку клинический осмотр этих лимфоузлов может быть затруднен, они представляют особое значение именно для врачей лучевой диагностики.
• Заглоточные лимфоузлы не могут быть пропальпированы или осмотрены клинически, поэтому для диагностики их поражения особенно важны лучевые методы. Эти лимфоузлы могут вовлекаться в процесс при заболеваниях полости носа, околоносовых пазух и носоглотки, также здесь могут локализоваться метастазы рака щитовидной железы.
• Околоушные лимфоузлы получают лимфу от волосистой части головы и околоушной области. Чаще всего в них метастазирует плоскоклеточный рак кожи и меланома.
• Метастазы в затылочных и лицевых лимфоузлах встречаются редко, но при наличии они могут иметь большое клиническое значение.
Некоторые лимфатические узлы были выделены и названы отдельно, поскольку они имеют важное клиническое значение или характерный вид при визуализации.
• Сигнальный (вирховский) узел: самый нижний узел внутренней яремной цепи, если на шее отсутствует явный первичный очаг, его следует искать в грудной клетке или брюшной полости, метастазы распространяются через грудной проток; слева > справа.
• Яремно-двубрюшный (сигнальный) узел: узел внутренней яремной цепи, расположенный сразу выше подъязычной кости; крупнее окружающих лимфоузлов.
(Слева) КТ с КУ, аксиальная проекция. Патологическое образование поднижнечелюстного пространства, расположенное кпереди от лицевой вены. Такая локализация характерна для лимфоузлов уровня lb. Поднижнечелюстная слюнная железа лежит кзади от лицевой вены. Узлы, расположенные кзади от железы, относятся к уровню II.
(Справа) КТ с КУ, аксиальная проекция. Новообразование латеральной поверхности шеи слева, расположенное глубже от грудино-ключично-сосцевидной мышцы. Нечеткие контуры и разрушение границ между жировой клетчаткой и мышцей говорят о наличии экстракапсулярного распространения, четкого признака злокачественного процесса. (Слева) КТ с КУ, аксиальная проекция. Выраженное увеличение лимфоузла II уровня. Если судить только по размеру, лимфоузел является злокачественным; но его почкообразная форма говорит в пользу доброкачественности процесса (реактивный узел).
(Справа) КТ с КУ, аксиальная проекция. Множественные лимфоузлы 2-4 мм уровня II, которые неравномерно накапливают контрастное вещество. Тем не менее, наличие центрального некроза является однозначным признаком злокачественности (при отсутствии в прошлом лучевой терапии). (Слева) Схема, вид сбоку. Показаны лимфатические узлы лица. Спереди отмечены нижнечелюстные и подглазничные лимфоузлы. Щечный лимфоузел расположен вдоль переднего края щечной мышцы. Малярный и позадискуловой узлы расположены сверху.
(Справа) Схема, вид спереди. Лимфоотток от передней поверхности шеи. От щитовидной железы лимфа оттекает в лимфоузлы висцерального пространства (уровень VI), которые известны как претрахеальные и паратрахеальные лимфоузлы.
в) Показания и методы лучевой диагностики. КТ с контрастированием является основным методом обследования пациента с новообразованием шеи неизвестной этиологии. У детей для снижения риска воздействия ионизирующего облучения в первую очередь нужно рассматривать УЗИ или МРТ. Если новообразование оказалось метастазом, КТ с контрастированием часто позволяет визуализировать и первичный очаг. В случае известного первичного очага КТ с контрастированием или МРТ могут использоваться для определения стадии поражения лимфоузлов или для выявления рецидива. Тем не менее, оптимальным методом визуализации в онкологии является ФДГ ПЭТ/КТ всего тела, особенно для обнаружения регионарных и отдаленных метастазов.
Передовые методы диагностики, такие как диффузионно-взвешенная MPT (DWI), динамическая контрастная МРТ с перфузией (DCE), а также КТ с двумя источниками излучения, возможно, позволяет повысить чувствительность и специфичность при обнаружении метастазов в лимфоузлах. И хотя подобные методики в диагностике поражения лимфоузлов используются все чаще, для разработки воспроизводимых протоколов и показаний, необходимо проведение крупных многоцентровых исследований. В настоящее время продвинутые методы диагностики представляют в основном научный интерес и не входят в стандарты рутинной клинической практики.
г) Лучевая диагностика заболеваний лимфатических узлов шеи. Определить, происходит ли образование из лимфатического узла, может быть сложно, особенно при определенных локализациях. В поднижнечелюстном пространстве опухоли лимфоузлов расположены кпереди от лицевой вены, а опухоли поднижнечелюстной железы -кзади от нее. В нижних отделах шеи слева сигнальный лимфатический узел и дистальный отдел грудного протока расположены в одной области, поэтому расширение грудного протока может выглядеть как увеличенный лимфатический узел, особенно при MPT Т2 ВИ. Но проток имеет кистозное строение, также его можно проследить до верхнего средостения. На уровне II схожую локализацию имеютлимфатические узлы и аномалии второй жаберной дуги. Любые метастазы из полости рта обычно имеют полностью кистозный вид. У взрослых всегда в первую очередь следует думать о метастазах плоскоклеточного рака (пока не доказано обратное). У детей в этой области чаще всего встречается базальноклеточный рак.
Определить, является ли лимфоузел злокачественным - одна из самых сложных (и важных) задач влучевой диагностике заболеваний головы и шеи. Традиционно основным критерием здесь выступал размер лимфоузла. Но сам по себе этот признак имеет низкую точность. Тем более, до сих пор существуют противоречия о том, по какой оси измерять размер лимфоузла и какой размер считать нормальным. Поэтому, для повышения точности диагностики необходимо использовать и другие критерии. Ни один из данных признаков не имеет ценности сам по себе, все их необходимо рассматривать в совокупности.
• Однородность: центральный некроз лимфоузла, не подвергавшемся облучению, должен сразу насторожить врача в отношении рака. Внимание: при наличии артефакта частичного объема нужно быть особенно внимательным и не принять нормальные жировые ворота лимфоузла за зону некроза.
• Морфология: не измененные лимфоузлы имеют форму почки с воротами в центре, в которых находятся жир и сосуды. Озлокачествленные лимфоузлы имеют округлую или овальную форму, возможны локальные участки расширения кортикального слоя.
• Накопление контраста: необходимо обращать внимание на лимфоузлы, накапливающие больше контраста, чем соседние.
• Границы: неправильные контуры и инфильтрация окружающих тканей говорят о злокачественности лимфоузла и наличии экстракапсулярного распространения.

Понимание механизмов лимфогенного распространения опухолевых клеток из первичного очага важно сразу по нескольким причинам:
(1) Особое внимание следует обращать на области, в которые чаще всего метастазирует та или иная опухоль (например, заглоточные лимфоузлы в случае рака носоглотки или нижние шейные лимфоузлы при раке легкого);
(2) подозрительные лимфоузлы, которые, тем не менее, расположены вне типичной зоны метастазирования, имеют меньшую вероятность оказаться злокачественными;
(3) у пациентов, с метастазами в определенные лимфоузлы, можно предположить локализацию первичного очага;
(4) метастазы в нетипично расположенных лимфоузлах могут насторожить врача в отношении второго первичного очага.
Характер накопления контраста в лимфатическом узле может помочь предсказать локализацию первичного очага. Некротизированный лимфоузел с толстой, накапливающей контраст стенкой, вероятнее всего, поражен метастазами плоскоклеточного рака небной миндалины или корня языка. Кистозные узлы с нечеткими контурами характерны для папиллярного рака щитовидной железы. Крупные, равномерно накапливающие контраст лимфатические узлы чаще встречаются при лимфоме. Также, микрокальцификаты в лимфоузлах или яркий сигнал на Т1ВИ должны насторожить врача в отношении дифференцированного рака щитовидной железы; часто их внешний вид соответствует внешнему виду первичного очага.
д) Клинические особенности. Одна из наиболее сложных клинических проблем в онкологии головы и шеи - неизвестный первичный очаг. Она возникает в том случае, когда у пациента обнаруживается увеличенный лимфоузел, который в дальнейшем оказывается метастазом плоскоклеточного рака. Поскольку плоскоклеточный рак не возникает в толще лимфатического узла, первичный очаг следует искать где-то на слизистых оболочках. Существуют различные мнения о том, насколько детально нужно обследовать пациента до того, как объявить первичный очаг неизвестным. Обычно, для этого требуется осмотр, панэндоскопия, лучевая диагностика (КТс контрастированием или МРТ) и биопсия подозрительных участков.
Неизвестный первичный очаг представляет особую важность из-за того, что таким пациентам потребуется облучение всех слизистых оболочек, чтобы убедиться в том, что в область облучения попали все возможные первичные очаги. Такая тактика лечения сильно ухудшает качество жизни из-за развития ксеростомии и сухости рта. Тем не менее, прогноз у пациентов с неизвестным первичным очагом относительно благоприятный. ФДГ ПЭТ/КТ позволяет выявить первичный очагу 25% больных, которые попадали под критерии «неизвестного первичного очага». У таких пациентов ПЭТ/КТ должна рассматриваться в качестве рутинного метода диагностики.
У пациентов с увеличением верхних шейных лимфоузлов и увеличением миндалин лимфоидного кольца Пирогова-Вальдейера в большинстве случаев имеется лишь инфекция верхних дыхательных путей. К сожалению, похожая клиническая картина может отмечаться при лимфоме и ВИЧ-ассоциированнойлимфаденопатии, поэтому для того, чтобы исключить эти опасные заболевания, за такими больными требуется дальнейшее наблюдение (клиническое или лучевое).
Сигнальный лимфоузел, расположенный в медиальном треугольнике нижней части шеи, имеет особо клиническое значение. И хотя сюда иногда могут метастазировать новообразования верхней части шеи или верхнего средостения, также в этот лимфоузел могут проникать метастазы опухолей брюшной полости. При этом промежуточные метастазы в лимфоузлах грудной клетки будут отсутствовать. Вероятнее всего, это объясняется их распространением по грудному протоку. Поэтому пациентам с увеличением сигнального лимфоузла для поиска первичного очага необходима визуализация всего тела.
е) Список использованной литературы:
1. Eisenmenger LB et al.: Imaging of head and neck lymph nodes. Radiol Clin North Am. 53(1):1 15-32, 2015
Лимфатические узлы шеи
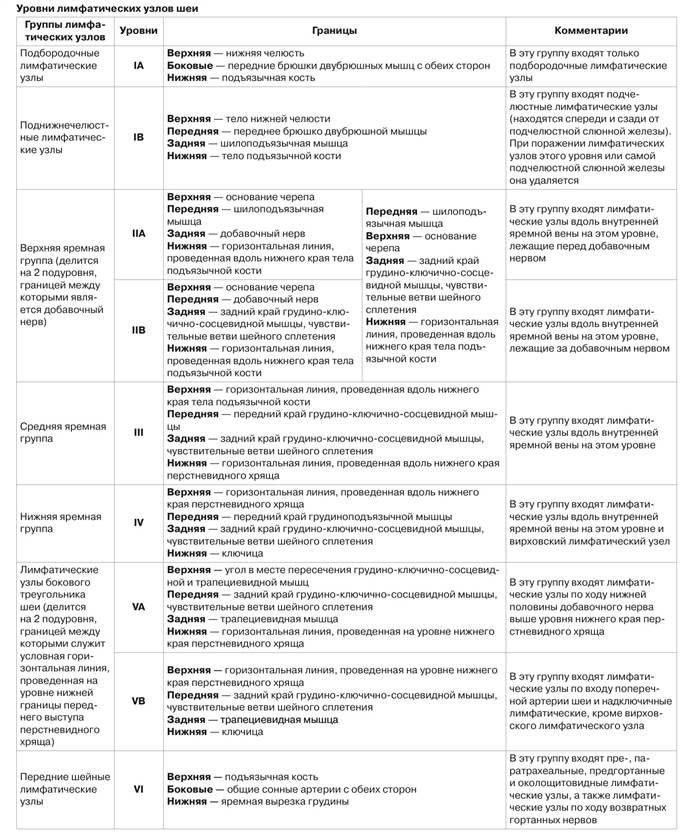
Современная классификация Американского объединенного комитета по изучению злокачественных опухолей и Американской академии оториноларингологии и хирургии головы и шеи изменена K. Robbins с соавт. в 2000 г. и утверждена AJCC-AAOHNS в 2001 г. В ней предложено разделить 3 уровня на подуровни. Классификация лимфатических узлов по уровням известна во всем мире, удобна в использовании, легка для запоминания и, что самое главное, позволяет специалистам говорить на одном языке. Она уже стала основой для классификации шейных диссекций.
Использование классификации лимфатических узлов шеи по уровням позволит решить целый ряд проблем, возникающих, в частности: 1) при определении объема хирургического вмешательства и планировании лучевой терапии; 2) при обращении больного, лечившегося в одном лечебном учреждении, в другое с выпиской, в которой указано, что больному проведено фасциально-футлярное иссечение клетчатки шеи и не указан точный объем вмешательства. В первой ситуации, где по заключению УЗИ имеется поражение шейно-надключичной зоны без указания уровней, нам трудно оценить объем поражения. Во второй ситуации без протокола хирургического вмешательства невозможно узнать точный объем ранее выполненной операции.
Классификация
I (IA и IB) – ниже тела нижней челюсти (позади ветви нижней челюсти – это уже IIA);
IA — группа подбородочных узлов
IB — группа подчелюстных лимфатических узлов (находятся спереди и сзади от подчелюстной слюнной железы). При поражении лимфатических узлов этого уровня или самой железы, то она удаляется.
II, III, IV – яремные – вдоль сосудисто-нервного пучка (внутренней яремной вены) прикрыты m.sternoclaidomastoideus
II – верхние яремные – от уровня основания черепа до уровня нижнего края подъязычной кости
IIA — верхние яремные передние — кпереди от заднего края внутренней яремной вены;
IIB — верхние яремные задние — кзади от заднего края внутренней яремной вены.
III — средние яремные – от уровня нижнего края подъязычной кости до уровня нижнего края перстневидного хряща гортани;
IV – нижние яремные — от уровня нижнего края перстневидного хряща гортани до ключиц (в т.ч. Вирховские);
V – заднего (латерального) треугольника шеи соответствует анатомическим границам
VA – акцессорные – выше уровня нижнего края перстневидного хряща, по передней поверхности трапецевидной мышцы,
VB – надключичные — ниже уровня нижнего края перстневидного хряща (исключая Вирховские);
VI – переднего пространства шеи — пре- и паратрахеальные ЛУ, предгортанные (Delphian (Дельфийские) и околощитовидные ЛУ, включающие ЛУ вдоль возвратного гортанного нерва)
Группы лимфатических узлов не входящих в классификацию.
При описании всех перечисленных ниже групп лимфатических узлов необходимо использовать традиционные названия.
1. Лимфатические узлы заушной области.
2. Подзатылочные лимфатические узлы.
3. Околоушные лимфатические узлы (внутри и внеоколоушной слюнной железы).
4. Латеральные и медиальные ретрофарингеальные лимфатические узлы (их поражение имеет значение при раке носоглотки и ротоглотки).
5. Лицевые лимфатические узлы.
6. Верхние медиастинальные лимфатические узлы (не относятся к лимфатическим узлам шеи).
Примеры лимфаденопатии разных групп лимфатических узлов шеи.
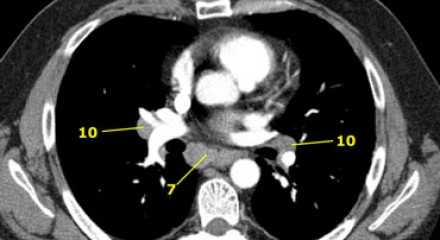
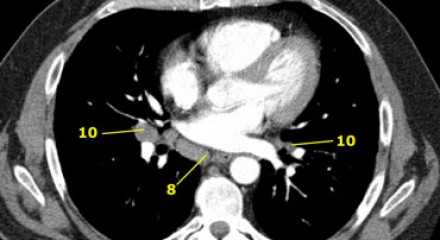
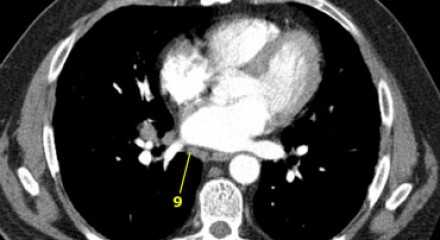
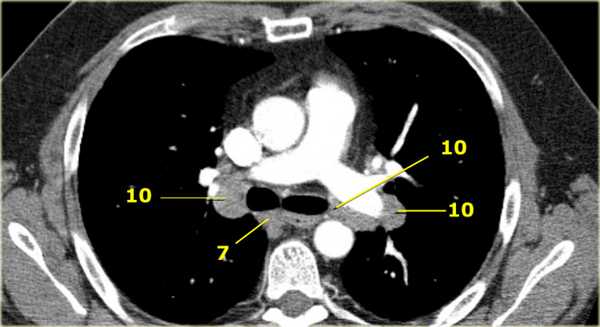
На ниже представленном КТ снимке визуализируется некроз лимфатических узлов группы IA.
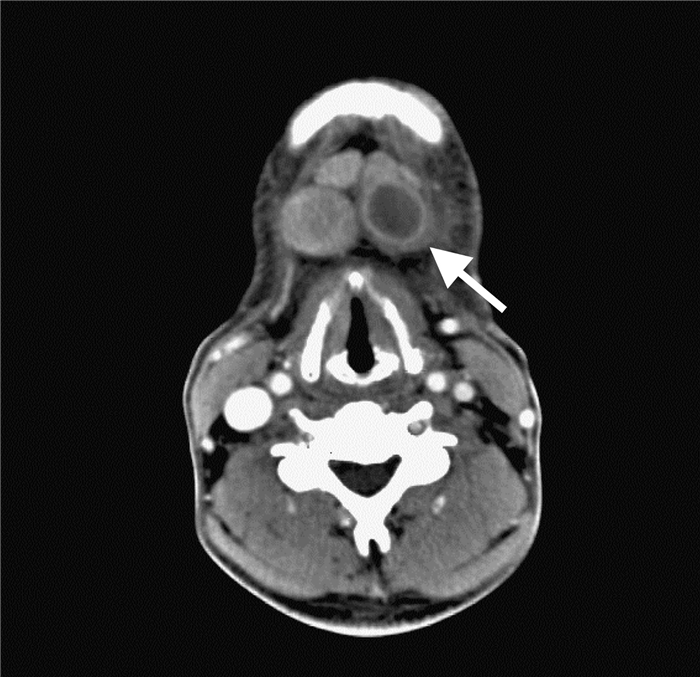
На ниже представленном КТ снимке визуализируется лимфаденопатия группы IB справа.
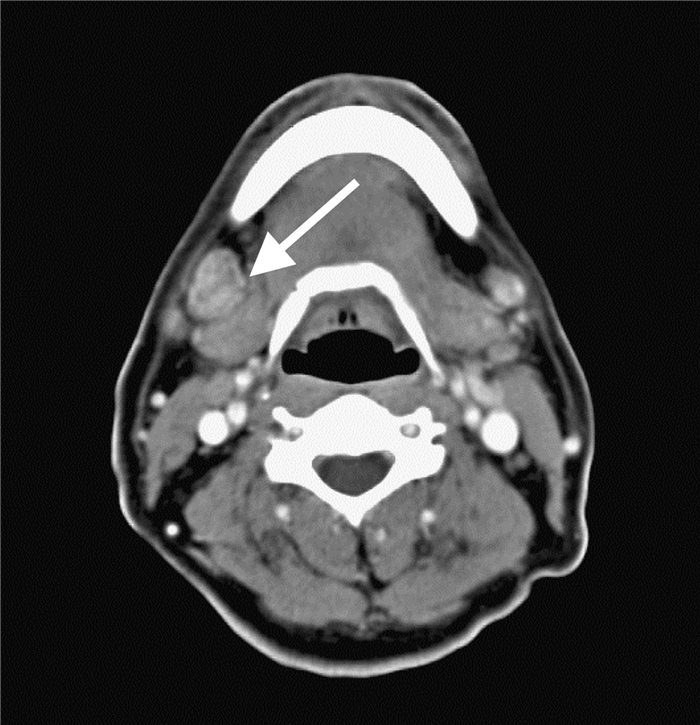
На ниже представленном постконтрастном КТ снимке представлен пациент с карциномой языка и лимфаденопатией II группы лимфатических узлов.
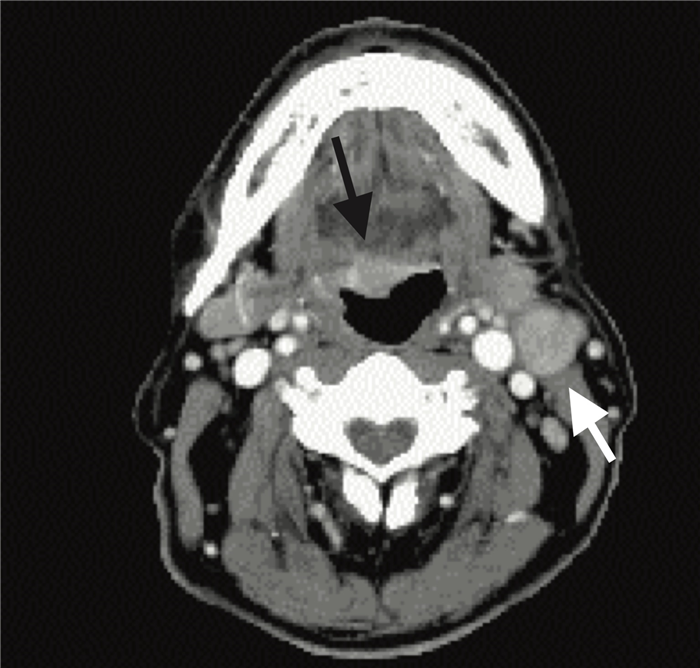
На ниже представленном постконтрастном КТ изображении визуализируется увеличение и контрастное усиление лимфатических узлов III группы.
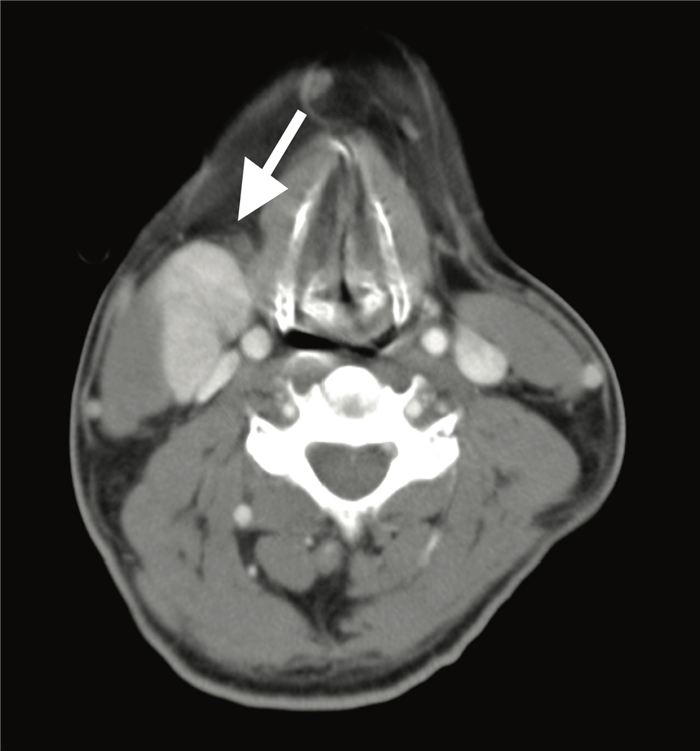
На постконтрастном изображении белой стрелкой указан увеличенный лимфатический узел IV группы. У пациента удалена правая доля щитовидной железы и правая яремная вена, что указано чёрной стрелкой, всвязи с папиллярной карциномой.
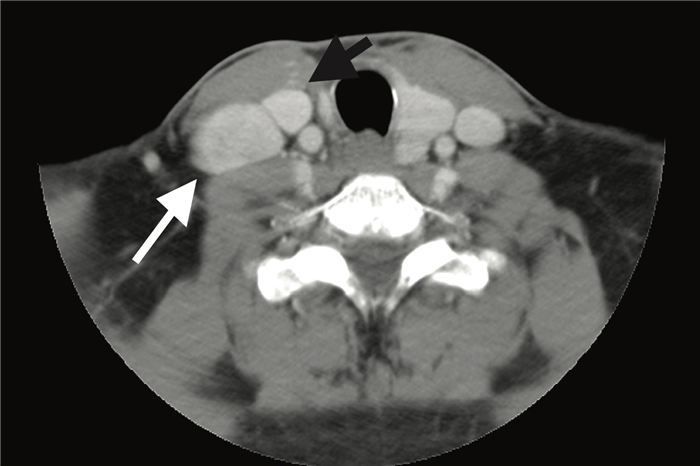
На постконтрастном изображении белой стрелкой указан увеличенный лимфатический узел V группы.
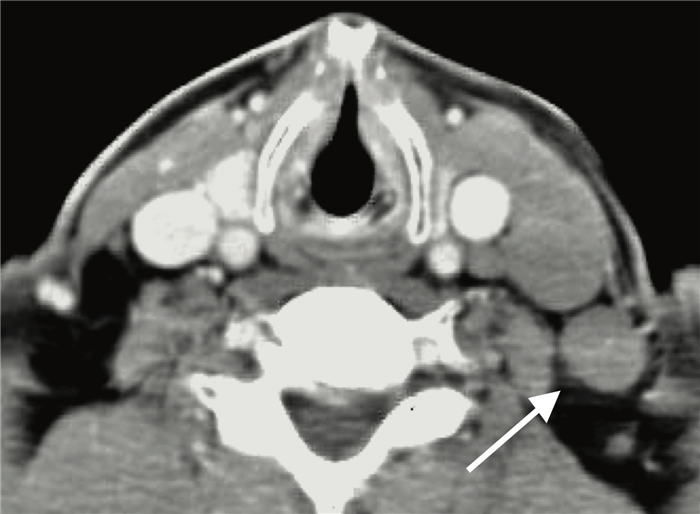
На постконтрастном изображении белой стрелкой указан увеличенный лимфатический узел VI группы.
Лимфатические узлы средостения
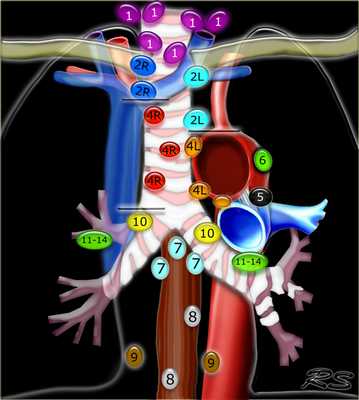
Лимфатические узлы 3 группы не примыкают к трахее в отличии от лимфатических узлов 2 группы. Они подразделюятся на: 3А кпереди от сосудов 3Р позади пищевода/превертебрально Они не доступны при медиастиноскопии. 3Р группа может быть доступна при чреспищеводной эхокардиографии.
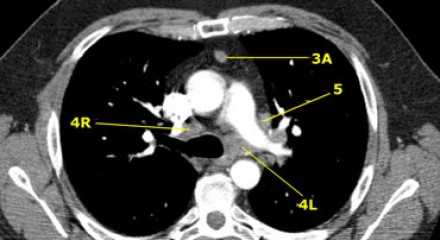
На изображении слева 3А узел в преваскулярном пространстве. Обратите внимание так же на ниже расположенные паратрахеальные узлы справа относящиеся к 4R группе.
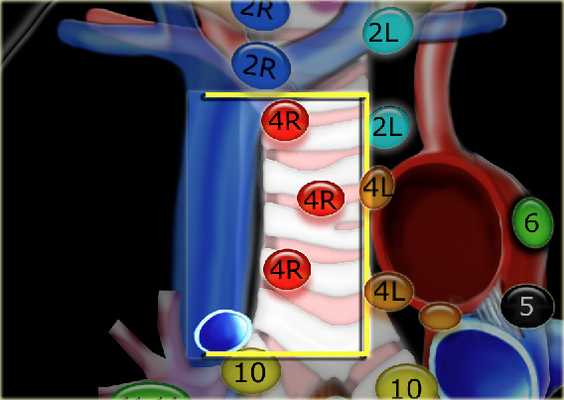
4R. Правые нижние паратрахеальные лимфатические узлы
- Верхняя граница: пересечение нижнего края левой плечеголовной вены с трахеей.
- Нижняя граница: нижний края непарной вены. 4R узлы распространяются до левого края трахеи.
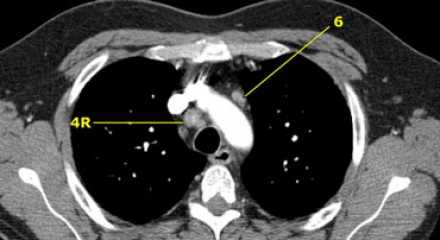
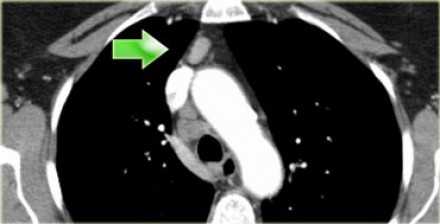
На изображении слева мы видим 4R паратрахеальные узлы. Кроме того здесь представлен узел кнаружи от дуги аорты, то есть 6 группы.
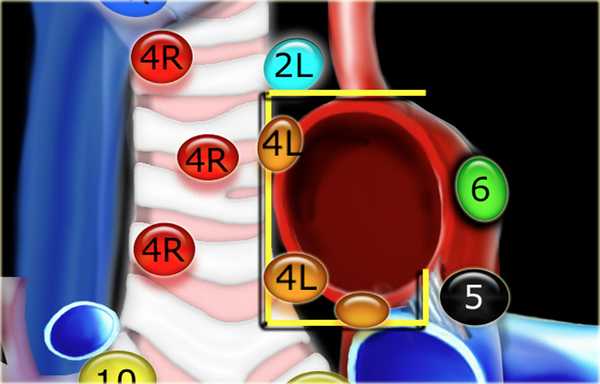
4L. Левые нижние паратрахеальные лимфатические узлы
4L узлы расположенные слева от левой стенки трахеи, между горизонтальными линиями проведенными касательно верхней стенке дуги аорты и линией проходящей через левый главный бронх на уровне верхнего края верхнедолевого бронха. Они включают паратрахеальные узлы расположенные кнутри от артериальной связки.
Узлы 5 группы (аортопульмонального окна) расположены кнаружи от артериальной связки.
На левом изображении над уровнем легочного ствола представлены нижние паратрахеальные узлы слева и справа, так же здесь представлены узлы 3 и 5 групп.
Изображение слева выше уровня карины. Слева от трахеи 4L узлы. Обратите внимание что они расположены между легочным стволом и аортой, но не в аортопульмональном окне, потому что они лежат медиальнее артериальной связки. Лимфатические узлы латеральнее легочного ствола относятся к 5 группе.
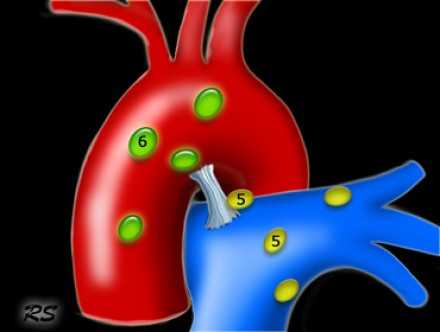
- 5. Субаортальные лимфатические узлы
- Субаортальное или аортопульмональное окно расположено кнаружи от артериальной связки и проксимальнее первой ветви левой легочной артерии и лежит в пределах медиастинальной плевры.
- Парааортальные лимфатические узлы лежат кпереди и кнаружи от восходящего отдела аорты и между верхним и нижним краями дуги аорты.
![11]()
7. Подкаринальные лимфатические узлы
Эти лимфатические узлы расположены ниже уровня бифуркации трахеи (карины), но не относятся к нижнедолевым бронху и артерии. Справа они располагаются каудальнее нижней стенки промежуточного бронха. Слева они располагаются каудальнее верхней стенки нижнедолевого бронха. Слева лимфатический узел 7 группы справа от пищевода.
![12]()
8. Параэзофагеальные лимфатические узлы
Эти лимфатические узлы ниже подкаринальных лимфатических узлов и распространяются каудальнее до диафрагмы. На изображении слева ниже уровня карины справа от пищевода обозначен лимфатический узел 8 группы.
![13]()
На ПЭТ изображении слева показано накопление 18Р-дезоксиглюкозы в узле 8 группы. На соответствующем КТ изображении видно что данный лимфатический узел (голубая стрелка) не увеличен. Вероятность того что в имеется метастатическое поражение данного узла чрезвычайно высока, поскольку специфичность ПЭТ выше чем измерение размеров лимфатических узлов.
![14]()
9. лимфатические узлы легочной связки
Данные лимфатические узлы лежат в пределах легочной связки, в том числе и по ходу нижней легочной вены. Легочная связка представлена дупликатурой медиастинальной плевры охватывающей корень легкого.
![15]()
10. лимфатические узлы корня легкого
Лимфатические узлы корня расположены проксимальнее долевых узлов, но дистальнее медиастинальной дупликатуры и узлов промежуточного бронха справа.
Все лимфатические узлы 10-14 групп являются N1 узлами, так как они находятся вне средостения.
1. лимфатические узлы вырезки грудины видны только на этом уровне и выше него
2. верхние паратрахеальные лимфатические узлы: ниже ключиц , справа над пересечением нижнего края левого плечеголовного ствола и трахеи, а слева над дугой аорты
3. Преваскулярные и ретротрахеальные: кпереди от сосудов (3А) и превертебральные (3Р)
4. Нижние паратрахеальные: ниже верхнего края дуги аорты до уровня главного бронха
5. Субаортальные (аортопульмональное окно): лимфатические узлы кнаружи от артериальной связки или кнаружи от аорты или левой легочной артерии.
6. Парааортальные: узлы лежащие кпереди и кнаружи от восходящего отдела аорты и дуги аорты под верхним краем дуги аорты.
7. Субкаринальные лимфатические узлы.
8. Параэзофагеальные лимфатические узлы (ниже карины).
9. Лимфатические узлы легочной связки: лежат в пределах легочной связки.
10-14 лимфатические узлы N1![медианоскопия]()
Медиастиноскопия и чреспищеводное УЗИ
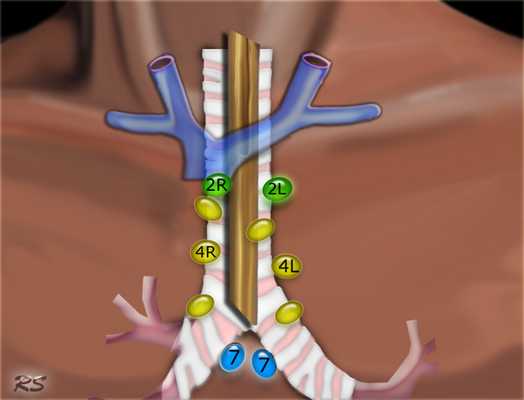
Лимфатические узлы доступные для биопсии при медиастиноскопиии: верхнием паратрахеальные узлы 2L И 2R групп, правые и левые нижние паратрахеальные лимфатические узлы 4R и 4L групп, подкаринальные лимфатические узлы 7 группы. 1 группа расположена выше надгрудинной вырезки и не доступна при рутинной медиастиноскопии.
![2]()
Расширенная медиастиноскопия
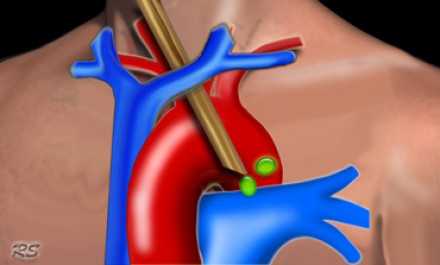
Опухоли левой верхней доли могут метастазировать в субаортальные (5 группа) и парааортальные лимфатические узлы (6 группа). Эти узлы недоступны для биопсии при рутинной медиастиноскопии. Расширенная медиастиноскопия является альтернативой для парастернально медиастинотомии. Эта процедура используется реже в связи с более высоким риском осложнений.
![1]()
Тонкоигольная аспирационная биопсия под контролем УЗИ
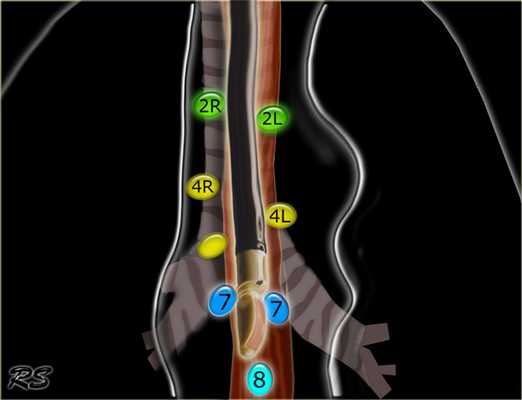
Может применятся для всех лимфатических узлов доступных УЗИ визуализации из пищевода. В частности обеспечивается доступ к лимфатическим узлам нижнего средостения (7-9 группы). Кроме того при данной виде исследования для визуализации доступны левая доля печени и левый надпочечник.
Источники:
by Paul De Leyn and Toni Lerut.
in the Multimedia Manual of Cardiothoracic Surgeryby Christian Lloyd, MD, and Gerard A.Silvestri, MD, FCCP Christian Lloyd, MD, and Gerard A.Silvestri, MD, FCCP
Cancer Control, July/August 2001,Vol.8, No.4 Cancer Control 311by Reginald F. Munden, MD, DMD, Stephen S. Swisher, MD, Craig W. Stevens, MD, PhD and David J. Stewart, MD
Radiology 2005; 237:803-818Читайте также: