Лучевая диагностика гиперплазии надпочечников
Добавил пользователь Валентин П. Обновлено: 27.01.2026
Надпочечники — тонкие структуры, расположенные в толще забрюшинной клетчатки, в дубликаторе почечной фасции, в поперечном срезе имеющие форму перевернутой буквы "Y” или "V”. Вопрос об эхографических размерах и структуре нормальных надпочечников является весьма сложным, поскольку в настоящее время ставится под сомнение сама возможность эхографической визуализации нормальных надпочечников во взрослой популяции, хотя литературные сведения по этому вопросу довольно противоречивы. На результатах обследований сказываются, вне всякого сомнения, такие определяющие факторы, как опыт врача и качество используемой ультразвуковой аппаратуры. При этом сразу же следует отметить, что в процессе осмотра правый надпочечник визуализируется лучше левого.
Наиболее распространенными доступами для визуализации зоны локализации надпочечников являются: справа — субкостальный (при этом, акустическим 'окном’ является правая доля печени и нижняя полая вена), слева — интеркостальный по левой аксиллярной линии. Газовый пузырь желудка мешает визуализации левого надпочечника, с этой стороны нет хорошего "акустического окна”, в связи, с чем часто надпочечниковая патология не диагностируется именно слева.
Нормальные надпочечники могут быть обнаружены лишь при длительном исследовании с использованием оборудования с высоким разрешением. Надпочечники легче визуализировать при их увеличении
Правый надпочечник: сканирование в высокой латеральной поперечной или косой плоскости позволяет определить верхний полюс почки и нижнюю полую вену (надпочечник должен располагаться между ними), снимок в верхней продольной плоскости брюшной полости по среднеключичной линии или передней подмышечной линии позволяет визуализировать полую вену.
Рис. 1. Визуализация правого надпочечника на продольном сечении: плоскость среза проходит через печень и полую вену (Vс), за ней идет надпочечник (^^). Ard — правая почечная артерия.
Ориентирами для определения зоны нахождения правого надпочечника являются верхний полюс правой почки, правая доля печени латерально. правая ножка диафрагмы медиально, нижнеполая вена медиально;
Рис. 2. Визуализация правого надпочечника на поперечном сечении: видно место отхождения почечной вены (Vrd), а также небольшой срез верхнего полюса почки (N). Хорошо визуализируется надпочечник (^);
Визуализация левого надпочечника проходит гораздо сложнее. Спереди верхний полюс левой почки прикрыт желудком и кишечником.
Рис. 3. Визуализация левого надпочечника на боковом продольном сечении: виден гипоэхогенный срез надпочечника (^).
Левый надпочечник: определяется при сканировании в высокой боковой плоскости, проходящей через нижний полюс селезенки и верхний полюс почки; датчик наклоняется медиально, по направлению к аорте. Как и справа, железа может быть обнаружена в высокой верхней поперечной плоскости брюшной полости, между верхним полюсом почки и аортой.
Рис. 4. Левый надпочечник (^) на боковом поперечном сечении. Mi — селезенка (дополнительная находка: неходжкинская лимфома), N — ночка, А - аорта.
У взрослых надпочечники не видны или иногда слабо различимы в околопочечной клетчатке. Ультразвуковое исследование надпочечников не поддается однозначной оценке.
Врач, выполняющий ультразвуковое исследование надпочечников, должен обратить внимание на следующие моменты:
- общая картина неизмененных надпочечников не поддается однозначной оценке;
- довольно плохо различимы гиперплазии и небольшие аденомы надпочечников;
- выявленные гормонально-активные изменения надпочечников должны подтверждаться КТ, МРТ и другими методами специфической диагностики;
- основной задачей ультразвукового обследования является поиск и обнаружение гормонально-неактивных бессимптомных опухолей.
Ультразвуковое исследование не относится к совершенным методам визуализации надпочечников.
Основной задачей обследования является обнаружение гормонально-неактивных бессимптомных опухолей.
Признаки опухолей надпочечников
По признаку органоспецифичности различают опухоли: органоспецифичные и неорганоспецифичные. Органоспецифичные — адренокортикальные опухоли (опухоли из различных клеток коры надпочечников), адреномедуллярные опухоли (в основном феохромоцитомы и феохромобластомы — опухоли, исходящие из хромаффинных клеток мозгового вещества). Гормонопро-дуцирующие опухоли надпочечников, такие как аденома при синдроме Кона или гиперплазия при синдроме Кушинга, обычно слишком малы, чтобы быть обнаруженными при сонографии. Только клинически выраженная феохромоцитома, обычно уже достигшая нескольких сантиметров в диаметре, может быть обнаружена сонографически в 90% случаев.
Рис.5. Рак надпочечника. Большая неоднородная опухоль (>^v) выше правой почки. На основании только ультразвуковых данных нельзя провести дифференциальный диагноз с метастазом в надпочечник.
Неорганоспецифичные опухоли: опухоли-метастазы из других органов, лимфомы. редко встречающиеся опухоли (сосудистые опухоли, опухоли из жировой ткани, нервных волокон и т.д.). Гематогенное распространение метастазов обусловлено сильной васкуляризацией надпочечников и может происходить при бронхогенном раке, а также при раке молочных желез и почек. Метастазы обычно видны как гипоэхогенные очаги между верхним полюсом почки и селезенкой или нижней поверхностью печени, соответственно, и их следует дифференцировать с атипичными кистами почки.
По степени злокачественности различают доброкачественные опухоли (аденомы) и злокачественные (карциномы).
По наличию гормональной активности различают гормонально активные опухоли (как доброкачественные, так и злокачественные) и гормонально неактивные надпочечниковые опухоли.
В целом клиническими проявлениями опухолей надпочечников являются: сонливость, электролитные расстройства, гормональные нарушения; боль в верхней части живота вследствие «масс-эффекта» (эффекта сдавливания окружающих тканей); отек в результате синдрома компрессии полой вены.
Определить наличие и специфику гормональной активности по эхографической картине опухоли не представляется возможным. Скорее наоборот, наличие клинических проявлений гормонально активной опухоли надпочечника является показанием к проведению эхографического исследования. К гормонально активным опухолям коры надпочечника относятся андростеромы, альдостеромы, кортикостеромы.
При диагностике опухолей надпочечников используются:
· Анамнез, клиническая картина.
· Лабораторные анализы (до 20% опухолей надпочечников являются несекретирующими): электролитный состав крови; при необходимости определяется суточный уровень кортизола; уровень андрогенов, альдостерона, проба с подавлением секреции.
· Ультразвуковое исследование и чрескожная аспирация под контролем ультразвука.
· При необходимости КТ-исследование.
Андростеромы и стромы — опухоли сетчатой зоны коры надпочечников, продуцирующие большое количество андрогенов и эстрогенов, а также кортизол и минералокортикоиды. Эти опухоли проявляются в клинике симптомами вирилизации, артериальной гипертензией, признаками синдрома Кушинга. Аналогичная клиническая симптоматика имеет место при опухолях половых желез, при врожденной вирилизирующей гиперплазии надпочечников. Эстроген-секретирующие опухоли характеризуются высоким уровнем эстрогенов, а также снижением концентрации гонадотропина. Ведущими в клинике являются признаки феминизации.
Альдостеромы — опухоли клубочковой зоны коры надпочечников, сопровождающиеся гиперпродукцией альдостерона. Клинические симптомы альдостеронизма (синдрома Кона) связаны с электролитными нарушениями в виде избыточного выведения ионов калия и задержки в организме ионов натрия и хлоридов и проявляются, прежде всего, поражением сердечно - сосудистой системы и почек. Аналогичная клиника имеет место при гиперплазии клубочковой зоны коры надпочечников.
Кортикостеромы — опухоли пучковой зоны коры надпочечников, продуцирующие избыточное количество глюкокортикоидов, в связи, с чем развивается кушингоидный синдром. Аналогичная клиническая симптоматика наблюдается при поражении гипоталамуса или гипофиза (болезнь Иценко-Кушинга) с гиперпродукцией АКТГ и билатеральной гиперплазией надпочечников, а также при аденокарциномах легких, поджелудочной железы, яичников и матки, продуцирующих АКТГ-подобную субстанцию, повышающую функцию надпочечников.
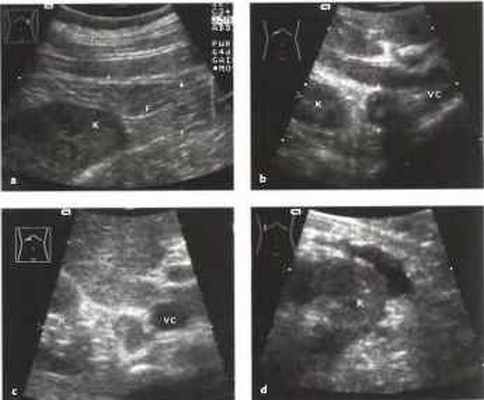
Рис.6. a-d Околопочечное образование, а Околопочечный жир (F). Стрелки: фасция Герота, окружающая околопочечную жировую капсулу, К - почка, b Аденома правого надпочечника (стрелка), выявленная случайно как образование со сложной структурой. Дифференциальный диагноз: феохромоцитома, метастазы, первичная карцинома. Гормональные тесты были отрицательными, с Метастаз бронхиальной карциномы в надпочечник (курсоры), располагающийся между верхним полюсом почки (К) и полой веной (VC). d Околопочечное скопление жидкости, сообщающееся с почкой на перикапсулярном уровне. Дифференциальный диагноз: абсцесс, гематома, уринома.
Для опухолей надпочечников характерны следующие ультразвуковые данные: Гипоэхогенное образование, определяющееся справа между полой веной и верхним полюсом почки (где оно может легко вызвать синдром компрессии полой вены) или слева, между аортой и верхним полюсом почки
Гормонально активной опухолью медуллярного вещества (хромаффинных клеток) надпочечников является феохромоцитома или феохромобластома. Ведущим клиническим симптомом является гипертония (постоянная форма с кризами либо пароксизмальная форма). Аналогичные кризы наблюдаются при различных формах гипертонической болезни, заболеваниях почек, диэнцефальном синдроме. Однако добиться купирования криза при наличии феохромоцитомы возможно только введением средств, блокирующих действие катехоламинов. Характерно также повышение уровня катехоламинов и продуктов обмена катехоламинов в анализах мочи, сделанных после криза.
Рис.7. а-с Опухоль надпочечника, а Неоднородное гипоэхогенное образование (Р), предположительно в печени (L), подозрительное в плане опухоли печени, b Гипоэхогенное образование (курсоры) возле верхнего полюса правой почки у того же пациента, с На снимке в боковой плоскости определяется крупная гипоэхогенная опухоль надпочечника (AT), расположенная медиальнее передней части верхнего полюса левой почки (К). Диагноз: феохромоцитома. S - селезенка.
Эхографически феохромоцитома представлена образованием повышенной эхогенности, иногда с анэхогенными участками, соответствующими зонам распада или кровоизлияний Необходимо также помнить, что феохромоцитома может иметь и вненадпочечниковую локализацию (паракавальные симпатические ганглии, симпатические ганглии средостения, ганглии в стенке мочевого пузыря).
Рис. 8. Феохромоцитома справа (^). Опухоль с кистозными структурами (^^) прилежит к правой почке.
Точность ультразвуковой диагностики: карциномы надпочечника редко имеют размеры менее 3 см, обычный размер аденом менее 6 см. Опухоль надпочечника, размер которой не превышает 2-3 см, легко может быть выявлена при целенаправленном ультразвуковом исследовании Дифференциальный диагноз доброкачественных и злокачественных новообразований проводится путем чрескожной биопсии, выполняемой под контролем ультразвука. Перед проведением тонкоигольной биопсии следует исключить феохромоцитому, чтобы избежать гипертонического криза
Рис.9. ТИАБ. а В области правого надпочечника определяется гипоэхогенное образование (TU) эллиптической формы. L - печень, b Образование визуализировано, отмечен ход иглы, определена глубина ее введения (усеченная стрелка), с Подтверждено расположение эхо-сигнала кончика иглы в патологическом очаге (стрелка
Жидкий аспират подвергается цитологическому и бактериологическому анализу.
· Материал (смешанный с цитратом) извлекается на предметное стекло
· Более крупные частицы помещаются в пробирку Эппендорфа, заполненную формалином.
· Материал для цитологического исследования распределяют по предметному стеклу и высушивают на воздухе.
Более существенное значение сонография имеет для выявления метастазов в надпочечники.
Метастатические опухоли надпочечников. Источником метастазирования наиболее часто являются: легкие, молочная и щитовидная железы, толстая кишка, поджелудочная железа, пищевод. Часто наблюдается поражение надпочечников при меланоме, лимфоме. Поражение обычно двустороннее. Чаще встречаются метастазы с четкими, ровными контурами, округлой формы.
Рис.10. Метастаз в надпочечник.
Несмотря на злокачественность процесса, контур опухоли ровный и четкий, внутренняя эхоструктура относительно однородна. Корреляций между эхогенностью и эхоструктурой первичного очага и надпочечникового метастаза обычно нет. Единственной опухолью, дающей метастазы, имеющие аналогичные первичному очагу эхо-структурные изменения, является лимфома — в пораженных надпочечниках определяются псевдо-кистозные анэхогенные структуры с капсулой и дистальным псевдо-усилением. Дифференциальному диагнозу может способствовать выявление поражения забрюшинных лимфоузлов, которое почти всегда присутствует в этой стадии заболевания.
Является ли объемное образование в надпочечнике злокачественным или нет, решить на основании его эхогенности нельзя. Опухоли надпочечников необходимо дифференцировать с: надпочечниковыми гиперплазиями; воспалительными изменениями надпочечников (туберкулезного, сифилитического генеза, при токсоплазмозе, диссеминированном гистоплазмозе, гранулематозе); гематомами надпочечников (часто развиваются в перинатальный период в результате перинатальной гипоксии, а во взрослом состоянии — в результате сепсиса, антикоагулянтной терапии, при беременности, при тяжелых травматических проявлениях);
Рис. 11. Киста левого надпочечника (^). Сдавление верхнего полюса почки кистой.
кистами надпочечников с наличием внутренней структуры (нагноившаяся киста, киста с элементами кровоизлияния, киста с жидкостью, содержащей большое количество белка); некрозом надпочечника, развившимся в результате тромбоза надпочечниковой вены при менингококковой, стрептококковой, гонококковой инфекции у детей, или в результате ятрогенного тромбоза надпочечниковой вены при проведении надпочечниковой венографии.
Таким образом, несмотря на доступность и простоту исполнения, ультразвуковой метод не является самым информативным методом диагностики надпочечниковой патологии. При наличии клинико-лабораторных проявлений заболевания надпочечников (прежде всего — опухоли) после получения отрицательных результатов эхографии необходимо обязательное проведение КТ или МРТ, при которых возможна более точная диагностика, в частности, определение характера процесса (доброкачественного и злокачественного). В настоящее время меньшее значение приобретают селективная ангиография и венография. Для топической диагностики экстра органных опухолей с успехом используется радиоизотопное сканирование с изотопами иода. Аспирационная тонкоигольная биопсия, несмотря на высокую чувствительность и специфичность метода, при наличии гормонально-активных образований не проводится — в связи с опасностью развития криза.
Лучевая диагностика гиперплазии надпочечников
Лучевая диагностика гиперплазии надпочечников
а) Определение:
• Двусторонняя гиперфункция надпочечников, возможно увеличение их размеров
б) Визуализация:
1. Общие характеристики:
• Лучший диагностический критерий:
о КТ-увеличенные в ширину более 10 мм тело и ножки одного обоих надпочечников
• Основные представления:
о Ширина тела и ножек более 10 мм соответствует (но не служит диагностическим признаком) гиперплазии
о Надпочечники могут иметь нормальные размеры или иметь многоузловое строение
о Форма надпочечника сохранена
2. Двусторонняя адренокортикальная гиперплазия: подтипы:
о Врожденная гиперплазия надпочечников о АКТГ-зависимый синдром Кушинга
о Первичная пигментная узелковая адренокортикальная гиперплазия или дисплазия
о АКТГ-независимая макронодулярная адренокортикальная гиперплазия
3. Врожденная гиперплазия надпочечников:
о Аутосомно-рецессивный тип; вследствие ферментной недостаточности:
- Как правило, дефицит 21-гидроксилазы
о Снижение секреции кортизола и/или альдостерона с компенсаторным увеличением секреции АКТГ
о Наиболее частая причина адреногенитального синдрома (повышение секреции андрогенных стероидов):
- Как правило, выявляют у детей, реже - у взрослых
- Вирилизация новорожденных девочек; преждевременное половое созревание мальчиков
- Необходимо выявлять в неонатальном периоде; лучевую диагностику не применяют
о Ассоциирована с тестикулярными и овариальными «опухолями», которые возникают из дистопии коркового слоя надпочечников
4. Выраженное повышение уровня 17-гидроксипрогестерона:
1) Синдром Кушинга (гиперкортицизм):
о АКТГ-зависимый (80-85%):
- Как правило, возникает вследствие аденомы гипофиза (не надпочечников):
Называют также болезнью Кушинга
- Эктопированные АКТГ-секретирующие опухоли (15%)
- Опухоль гипоталамуса → повышение уровня кортикотропин-рилизинг фактора → повышение секреции гипофизом АКТГ (редко)
о АКТГ-независимый синдром Кушинга (15-20%):
- Аденома надпочечника или (реже) рак
- Редко возникает вследствие первичной пигментной узелковой адренокортикальной гиперплазии или дисплазии либо АКТГ-независимой макронодулярной адренокортикальной гиперплазии
2) Синдром Конна (первичный гиперальдостеронизм):
о 20% случаев обусловлены гиперплазией надпочечников
о 80% случаев обусловлены аденомой надпочечника
• Двусторонняя гиперплазия мозгового вещества надпочечников:
о Редко: узловая или диффузная
о Может вызывать симптомы артериальной гипертензии, схожие с таковыми при феохромоцитоме
о Ассоциирована с множественной эндокринной неоплазией (MEN2B и MEN3), карциноидом двенадцатиперстной кишки
5. КТ при гиперплазии надпочечников:
• АКТГ-зависимый синдром Кушинга (80-85% случаев):
о Часто: симметрично увеличенные надпочечники
о Тело и ножки надпочечника более 10 мм подтверждают данный диагноз
о Обычно вовлечены оба надпочечника
о Как правило, отдельные образования или узлы не визуализируются:
- Синдром Кушинга может проявляться в виде узловой гиперплазии
о В 30% случаев встречают неизмененные надпочечники
• Синдром Конна (первичный гиперальдостеронизм):
о Обычно возникает вследствие аденомы надпочечника, а не гиперплазии
о Надпочечники могут иметь узловую гиперплазию
• Первичная пигментная узелковая адренокортикальная гиперплазия или дисплазия:
о Надпочечники имеют нормальные размеры
о Отдельные небольшие узелки размерами около 2-5 мм
о Умеренное контрастирование надпочечников
• АКТГ-независимая макронодулярная адренокортикальная гиперплазия:
о Значительное узловое увеличение надпочечников
о Сохранена нормальная форма надпочечников
о Ширина тела и ножек надпочечников, а также размер узелков составляют 30 мм
о Значительное увеличение гиперплазированных надпочечников, преимущественно по периферии
6. МРТ при гиперплазии надпочечников:
• Гиперплазия коры надпочечников вследствие синдромов Кушинга, Конна:
о МРТ не предоставляет новых данных по сравнению с КТ надпочечников
• Демонстрирует аденомы гипофиза (при их наличии)
7. Радионуклидная диагностика:
• NP-59 традиционно рекомендуют для визуализации при гиперплазии надпочечников
• Ga-88 DOTATATE и In-111 Octreotide используют для визуализации эктопированных АКТГ-секретирующих опухолей
• Заметное поглощение при ФДГ-ПЭТ/КТ AIMAH
8. Советы по визуализации:
• Лучший метод визуализации надпочечников-КТ брюшной полости:
о Непрерывные аксиальные срезы менее 3 мм с мультипланарной реконструкцией
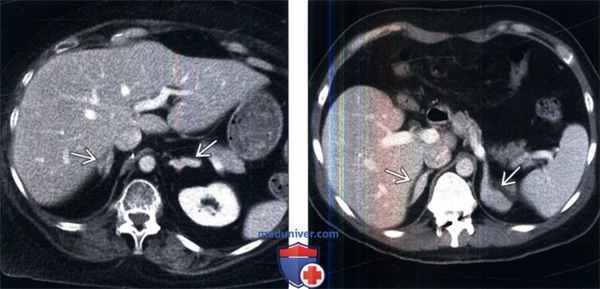
(Слева) На КТ с контрастированием у молодого мужчины с синдромом Кушинга визуализированы гиперстимулированные надпочечники вследствие эктопической (негипофизарной) секреции АКТГ. Наиболее распространенный источник эктопической секреции АКТГ— рак легкого, однако существуют и другие источники — тимус, кишечник и нейроэндокринные опухоли поджелудочной железы.
(Справа) На контрастной КТ мужчины 44 лет с врожденной гиперплазией надпочечников визуализированы увеличенные надпочечники. Коррекция заместительной терапии глюко-/минералокортикоидами увеличивает продолжительность жизни данных пациентов.
в) Дифференциальная диагностика гиперплазии надпочечников:
1. Аденома надпочечника:
• Внутриклеточный жир определяет КТ-плотность от -20 до + 10 HU
• Очаговое образование, а не диффузное увеличение
• Редко двусторонняя
2. Метастазы в надпочечниках и лимфома:
• Метастазы в надпочечниках:
о Гетерогенное контрастирование образования
о Потеря формы надпочечника; одно- или двустороннее поражение
• Лимфома надпочечника:
о Как правило, распространяется в надпочечники из забрюшинной опухоли
о Двусторонняя первичная лимфома (неходжкинская) может имитировать гиперплазию; как правило, в виде опухоли
3. Кровоизлияние в надпочечники:
• Взрослые:
о Сепсис, ожоги, травмы, сильный стресс или артериальная гипотензия
о Повышенная антикоагулянтная активность, тромбоцитопения
о Синдром диссеминированного внутрисосудистого свертывания, антифосфолипидный синдром
• Новорожденные: менингококки, пневмококки и гонококки
• Гематомы надпочечника обычно имеют круглую форму
• Иногда плохо отграничены тяжистым уплотнением околонадпочечниковой жировой клетчатки
• КТ:
о Острая фаза: скопление жидкости высокой плотности (40-60 HU)
о Хроническая фаза: низкая плотность (сгусток 20-30 HU)
4. Феохромоцитома:
• Опухоль мозгового вещества надпочечников и обычно более 3 см
• Выраженная васкуляризация; склонность к кровоизлияниям и некротизированию
• Опухоли надпочечников с обеих сторон сферической формы при синдроме множественных эндокринных неоплазией (МЭН2А и МЭН2Б)
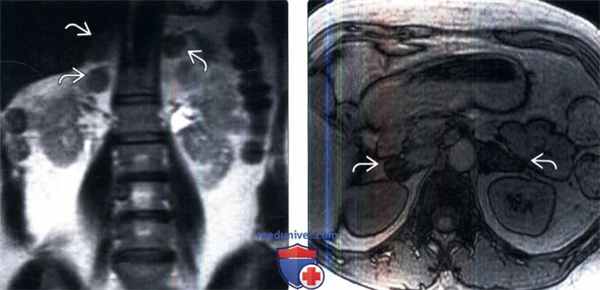
(Слева) У пациента с синдромом Кушинга на коронарном Т2-ВИ в последовательности TSE выявлены утолщенные узловатые надпочечники.
(Справа) МРТ, противофазное Т1-ВИ: у того же пациента установлено подавление сигнала от увеличенных узловатых надпочечников. При поиске причин повышения уровня кортизола (экзогенные глюкокортикоиды, АКТГ -зависимый и АКТГ-независимый синдром Кушинга) план обследования включает сбор анамнеза, лабораторные исследования и визуализацию. В этом случае повышенный уровень кортизола стал следствием аденомы гипофиза.
г) Патология:
1. Общая характеристика:
• Этиология:
о Врожденная патология (вследствие ферментной недостаточности)
о Болезнь Кушинга: обычно аденома гипофиза — повышение секреции АКТГ — гиперплазия надпочечников
о Синдром Кушинга: редко аденома/карцинома надпочечников, эктопическая секреция АКТГ:
- Синдром Кушинга вследствие терапии экзогенными глюкортикоидами не требует визуализации
о Синдром Конна (первичный гиперальдостеронизм):
- Повышение уровня альдостерона вызывает усиление задержки натрия и потери калия на уровне почечных канальцев
- Повышение уровня натрия — задержка воды — увеличение объема внеклеточной жидкости — артериальная гипертензия — снижение синтеза ренина
- Гипокалиемия вызывает гипокалиемический алкалоз
• Сопутствующая патология:
о Аденома гипофиза при АКТГ-зависимой гиперплазии
о Первичная пигментная узелковая адренокортикальная гиперплазия, связанная с синдромом Карнея:
- Болезнь Кушинга, пигментация кожи в виде пятен
- Миксомы кожи или сердца
- Опухоли из клеток Сертоли яичка у мужчин
- Множественные миксоидные фиброаденомы молочной железы у женщин
о Гиперплазия мозгового вещества надпочечников: МЭН2Б или МЭНЗ, карциноид двенадцатиперстной кишки
2. Макроскопические и хирургические признаки:
• Двустороннее диффузное увеличение надпочечников
• Узелковые, крупноузловые или пигментные узелковые надпочечники
3. Микроскопия:
• Утолщение клубочковой, пучковой, сетчатой зон:
о В пучковой зоне возможно выявление избытка липидов, дефицита липидов или атипичных клеток с гиперхромными ядрами, расположенными в узелках
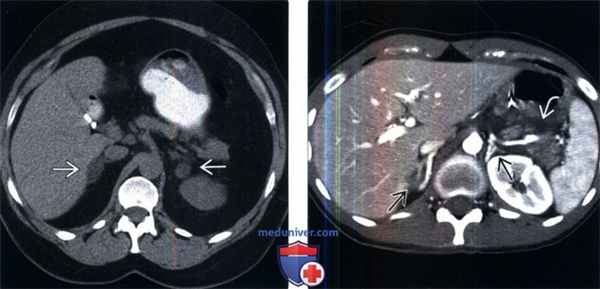
(Слева) У пожилой женщины с синдромом Кушинга, низким уровнем АКТГ и аномально низким уровнем дексаметазона на бесконтрастной КТ выявлены увеличенные узловатые надпочечники Лапароскопическая адреналэктомия подтвердила диагноз АКТГ -независимой макронодулярной гиперплазии.
(Справа) У молодого мужчины в состоянии шока после тупой травмы на контрастной КТ визуализированы «выступающие» гиперконтрастированные надпочечники и перипанкреатический отекй. Гиперденсность надпочечников признак гипоперфузионного комплекса. Умеренное увеличение надпочечников также можно рассматривать как системную стрессовую реакцию.
д) Клинические особенности:
1. Клиническая картина гиперплазии надпочечников:
• Наиболее распространенные признаки/симптомы:
о Бессимптомное течение, случайная находка на КТ
о Врожденная гиперплазия надпочечников:
- Признаки вирилизации в периоде новорожденности или детском возрасте, также возможны электролитные нарушения
о Синдром Кушинга (гиперкортицизм):
- Лунообразное лицо, ожирение верхней части туловища, буйволиный горб
о Синдром Конна (гиперальдостеронизм):
- Артериальная гипертензия и гипокалиемия
• Данные лабораторных исследований: повышение уровня АКТГ, кортизола, альдостерона или других стероидов (при врожденном синдроме)
• Диагностика: клиническая, биохимическая, лучевая, гистологическая
2. Демография:
• Возраст:
о Зависит от клинического синдрома:
- Врожденная гиперплазия надпочечников: неонатальный период, однако пациенты, получающие современную терапию, могут дожить до зрелого возраста
- Синдром Кушинга: 25-40 лет
- Синдром Конна: 30-50 лет
• Пол:
о Синдром Кушинга -М:Ж= 1:5
о Синдром Конна-М:Ж= 1:2
3. Течение и прогноз:
• Осложнения: некупированный адреналовый криз — смерть
• Прогноз: при лечении, как правило, благоприятный
4. Лечение гиперплазии надпочечников:
• Врожденная гиперплазия надпочечников: глюкокортикоиды в сочетании с минералокортикоидами
• Бессимптомная гиперплазия надпочечников: наблюдение
• Гиперплазия надпочечников с клиническими проявлениями: хирургическая резекция аденомы гипофиза или источника гормональной секреции
е) Диагностическая памятка:
1. Следует учесть:
• Корреляция клинических, биохимических и визуализационных данных:
о «Выступающие» надпочечники могут быть нормальной или временной реакцией на стресс
2. Советы по интерпретации изображений:
• Увеличение тела и ножек надпочечников (более 10 мм) на КТ
• На КТ сложно отличить многоузловую гиперплазию от аденомы
• Существует множество других причин двустороннего поражения, приводящего к формированию сферического образования в надпочечниках
Лучевая диагностика и малоинвазивная хирургия при болезнях надпочечников
Болезни надпочечников являются одной из наиболее тяжелых и сложных форм эндокринной патологии и представляют собой одну из актуальных проблем современной клинической медицины. Клиническое проявление заболевания сопровождается резко выраженными расстройствами жизнедеятельности организма, обусловленными эффектами действия секретирующих гормонов и специфическими факторами патологии. Своевременно не диагностированные заболевания нередко приводят к гибели больных, причиной которой является тяжелые кардио-васкулярные, инфекционные осложнения, нарушение функций паренхиматозных органов /1, 2, 3/.
Эффективность лечения заболеваний надпочечников во многом зависит от ранней и правильной диагностики, которая устанавливается с помощью лучевых методов исследования. Применение неинвазивных методов исследования, таких как ультразвуковое исследование (УЗИ), компьютерная томография (КТГ), магнитно-резонансная томография (МРТ) и усовершенствование известных (селективная ангиография) открыли новые перспективы ранней диагностики патологии надпочечниковых желез /4, 5, 6/.
В настоящее время необходимы углубленные исследования качественных и количественных характеристик секреторной активности патологически изменен-ных надпочечников с оценкой их диагностической, дифференциаль-но-диагностической значимости и роли в патогенезе гиперкортицизма. Особую ценность для выяснения этих вопросов имеет венография с исследованием гормонов в крови, оттекающей непосредственно от патологического очага и здоровых непораженных желез. Имеющиеся на этот счет сведения в литературе недостаточны и носят противоречивый характер /7, 8/.
Несмотря на значительные достижения фармакологии и усовершенствование хирургических вмешательств, проблема лечения заболеваний надпочечников на современном этапе развития клинической эндокринологии еще далеко не решена. Консервативная терапия часто бывает безрезультатной. Широко распространенные хирургические и лучевые методы лечения связаны с определенным риском развития тяжелых осложнений и не всегда обеспечивают стойкий положительный эффект /9, 10/.
Новым достижением в хирургии надпочечников явились разработка и применение в клинике малоинвазивных методов лечения, которые привлекли внимание специалистов малой травматичностью и высокой избирательностью лечебного воздействия /11, 12, 13, 14/. Однако небольшой опыт ведущих специалистов не позволяет в полной мере оценить эффективность этих методов при лечении заболеваний надпочечников. Остаются дискуссионными вопросы выбора рациональной тактики и способа оперативного лечения, определения адекватного объема и последовательности выполнения малоинвазивных вмешательств. Недостаточно исследованы отдаленные результаты лечения.
Цель и задачи исследования: Улучшение диагностики и результатовхирургического лечения заболеваний надпочечников.
Материал и методы исследования. В Национальном научном центре хирургии им. А.Н. Сызганова выполнены диагностические исследования и малоинвазивные вмешательства у 341 пациента при заболеваниях надпочечников.
Проведены диагностические исследования: ультразвуковое исследование - 502, ренография - 336, сцинтиграфия почек - 286, компьютерная томография турецкого седла - 118, компьютерная томография надпочечников - 362, магнитно-резонансная томография - 131, венография надпочечников - 354, определение гормонов в крови - 112.
На основании опыта проведенных диагностических исследований у больных с подозрением на заболевание надпочечников разработан диагностический алгоритм, состоящий из следующих этапов:
I этап клинического обследования больных, заключался в опросе и осмотре больного; при выявлении симптомов заболевания надпочечников выставлялся предварительный диагноз и намечался план дальнейшего обследования.
II этап неинвазивных методов исследования надпочечников, на котором выполнялись КТГ, МРТ и УЗИ. Предпочтение отдавалось КТГ, так как с помощью этого метода удавалось достаточно точно распознать небольшие образования в надпочечниках, определить их плотность и размеры, отношения к окружающим органам и тканям, дифференцировать опухоль от гиперплазии. МРТ является методом выбора. Преимуществом МРТ перед другими методами исследования являлась возможность многократного использования в динамике, так как она исключала лучевую нагрузку. УЗИ не связано с ионизирующим облучением, не вызывает осложнений, не требует специальной подготовки. В большинстве случаев удается получить ценные данные о характере изменений в надпочечниках, однако этот метод дает малую информацию при выявлении небольших образований надпочечника у больных с избыточной массой тела.
Таким образом, уже на втором этапе можно установить достаточно точно диагноз заболевания и решить вопрос о дальнейшей тактике лечения. Однако ни один из этих методов не дает возможности дифференцировать различные по функциональным проявлениям опухоли надпочечников. Новообразования надпочечников у больных с глюкокортикостеромой, альдостеромой, кистой не отличаются друг от друга ни по структуре, ни по плотности получаемого изображения. Поэтому истинный характер патологических изменений надпочечников можно установить, проведя третий этап исследования.
III этап функционального и морфологического исследования надпочечников включал радиоиммунологический метод определения гормонов крови из надпочечниковых вен в сочетании с венографией надпочечников и прицельную биопсию под контролем КТГ. При подозрении на злокачественный характер опухоли было показано проведение прицельной биопсии под контролем КТГ. При выявлении в биопсийном материале клеток злокачественного новообразования рекомендовалось оперативное лечение.
Таким образом, накопленный опыт свидетельствует о том, что тщательно собранный анамнез, изучение клинической картины, использование высокоэффективных диагностических методов с соблюдением предложенного диагностического алгоритма дает возможность поставить правильный топический диагноз и определить тактику дальнейшего лечения.
Новым этапом в развитии КТГ явился переход от диагностического исследования к лечебному вмешательству. Нами разработан принципиально новый «Способ деструкции надпочечника при артериальной гипертензии» (предварительный патент № 4150 РК). Сущность способа заключается в том, что под контролем КТГ проводили прицельную чрескожную пункцию надпочечника или его образования атравматической иглой, с помощью шприца, создавая разряжение, производили забор клеточного материала. Мазки окрашивали экспресс-методом и при исключении злокачественного процесса приступали к выполнению деструкции железы или доброкачественного образования путем введения контрастного вещества 1,0 мл и 70 о спирта 3,0 мл.
Для выполнения рентгеноэндоваскулярной деструкции гиперплазированного надпочечника или его образования разработан новый «Способ хирургического лечения артериальной гипертензии» (предварительный патент № 3012 РК), заключающийся во введении в центральную надпочечниковую вену двухпросветного баллонного катетера, через один просвет которого баллон заполняли контрастным веществом до полной окклюзии устья центральной надпочечниковой вены, через другой просвет вводили склерозирующий раствор и ждали 20 минут, то есть время, за которое происходит окклюзия сосуда, затем опорожняли баллон и удаляли катетер.
Некоторые особенности имела методика рентгеноэндоваскулярной деструкции глюкокортикостеромы и альдостером надпочечника, которая заключалась в глубоком «заклинивании» катетера в вене, исходящей от опухолей, с последующим разрушением еекапсулы жестким концом проводника. Затем, вручную или с помощью шприца-автомата, достигали полноценной деструкции доброкачественного образования контрастным или склерозирующим раствором.
Результаты и их обсуждение. При выполнении КТГ у 93 больных с болезнью Иценко-Кушинга установлена двусторонняя гиперплазия надпочечников. Основными симптомами диффузной гиперплазии в 40 наблюдениях было равномерное увеличение размеров надпочечников, узелковая гиперплазия установлена у 48 больных. Метод КТГ оказался информативным у 110 больных с доброкачественными образованиями надпочечников. У 138 больных альдостеронизмом на КТГ была выявлена гиперплазия одного из надпочечников.
Следовательно, результаты проведенных исследований свидетельствуют о высокой эффективности КТГ в диагностике заболеваний надпочечников. Полученные с ее помощью данные должны оцениваться в комплексе с результатами клинических и лабораторных исследований.
При обследовании 131 пациенту выполнена МРТ при заболеваниях надпочечников. При болезни Иценко-Кушинга у 42 пациентов выявлено равномерное увеличение обеих адреналовых желез. С помощью МРТ у 39 больных обнаружены различные доброкачественные образования надпочечников размерами от 0,7 до 3,5 см. Гиперплазия надпочечников при альдостеронизме выявлена у 50 больных.
Таким образом, высокая информативность метода, неинвазивность, возможность многократного использования отвечают большинству требований сегодняшнего времени.
УЗИ является лучевым методом диагностики, не связанным с ионизирующим облучением, не вызывает осложнений, не требует специальной подготовки. Для диффузной гиперплазии надпочечников при болезни Иценко-Кушинга у 78 больных было характерно наличие эхогенных структур у верхних полюсов почек. Доброкачественные опухолевидные образования надпочечников у 77 больных представляли собой гипоэхогенные округло-овальные образования размерами от 1 до 3,5 см. Односторонняя гиперплазия надпочечников при альдостеронизме с помощью ультрасонографии выявлена у 79 из 123 больных. В 65% случаев при УЗИ удалось получить ценные данные о характере изменений в надпочечниках, однако этот метод дает малую информацию при выявлении небольших образований надпочечника у больных с избыточной массой тела.
Селективная венография с радиоиммунологическим определением гормонов крови из надпочечниковых вен позволил не только дополнить предыдущие методы исследования, но и объективно оценить функциональную активность надпочечников и уже на ранних стадиях заболевания установить вид гормонопродуцирующей опухоли.
При болезни Иценко-Кушинга у 32 больных при измерении концентрации кортизола в крови надпочечниковых вен наблюдалась повышенная секреторная активность обеих эндокринных желез. Разница в показателях концентрации кортизола с обеих сторон не превышала 50-150 нг/мл. Содержание АКТГ в крови правой внутренней яремной вены у 28 больных с болезнью Иценко-Кушинга было повышено от 200 до 250 пг/мл. Таким образом, диагноз болезни Иценко-Кушинга установлен с помощью взятия крови и определения гормонов по возрастанию секреторной активности кортизола в надпочечниковых венах и росту содержания АКТГ в крови внутренней яремной вены.
При глюкокортикостероме у 22 больных при сопоставлении содержания кортизола в крови имела место высокая разница проб из левой и правой надпочечниковых вен. Соотношение искомых величин колебалось от 3:2 до 8:3. При этом установлено повышение концентрации кортизола на стороне глюкокортикостеромы.
Рентгеноэндоваскулярное хирургическое лечение болезни Иценко-Кушинга выполнено 81 больному, причем 52 больным проведены рентгеноэндоваскулярные вмешательства на обоих надпочечниках. Рентгеноэндоваскулярные вмешательства при глюкокортикостероме надпочечника выполнены 39 больным, залогом успеха являлось суперселективное «заклинивание» катетером вены, отходящей от опухоли. При первичном альдостеронизме рентгеноэндоваскулярные вмешательства выполнены 97 больным: 31 - с альдостеромой и 66 - с гиперплазией надпочечника. При вторичном альдостеронизме рентгеноэндоваскулярная деструкция гиперплазированного надпочечника выполнена 58 больным.
В результате рентгеноэндоваскулярной деструкции железы образуется большое количество шлаков и токсинов, которые затем разносятся током крови по всему организму и могут вызывать обострение хронического воспалительного процесса в паренхиматозных органах. В связи с этим разработан способ терапии больных после рентгеноэндоваскулярной деструкции надпочечников, который заключается в установлении у устья центральной вены надпочечника катетера, забора через него крови, пропускание ее через сорбент и возвращение венозной крови через периферическую вену. Таким образом, у большинства больных удалось предотвратить обострение хронических заболеваний после вмешательства.
Пункционная деструкция гиперплазированного надпочечника при лечении болезни Иценко-Кушинга выполнена 12 больным. Пункционная деструкция глюкокортикостеромы надпочечника выполнена 25 больным. Основным моментом для эффективного проведения вмешательства являлось точное попадание иглы в глюкокортикостерому, размеры которой составили от 0,5 до 2 см в диаметре. После пробного введения контрастного раствора 0,5 мл, убедившись, что наступает «депонирование» контраста в опухоли, вводили 70 о спирт 3,0 - 6,0 мл в зависимости от размеров образования и при этом стремились не разрушать ее капсулы. Пункционная деструкция кисты надпочечника, которая относительно редко встречается в клинической практике, выполнена 2 больным. Пункционное вмешательство при первичном альдостеронизме выполнено 21 больному: 13 - с альдостеромой и 8 - с гиперплазией надпочечника. При вторичном альдостеронизме выполнена деструкция гиперплазированного надпочечника у 6 больных.
В сроки от 8 до 10 лет после малоинвазивных вмешательств на надпочечниках хорошие и удовлетворительные результаты достигнуты у больных с болезнью Иценко-Кушинга у 78%, с глюкокортикостеромой – у 76%, с первичным альдостеронизмом - у 81% и вторичным альдостеронизмом - у 77% больных.
Выводы
Накопленный опыт свидетельствует о том, что тщательно собранный анамнез, внимательное изучение клинической картины, использование высокоэффективных диагностических методов с соблюдением предложенного диагностического алгоритма дает возможность поставить правильный топический диагноз и определить тактику дальнейшего лечения.
Разработанные и усовершенствованные способы рентгеноэндоваскулярной и пункционной деструкции при гиперплазии и образованиях надпочечника являются высокоэффективными способами лечения, позволяющими добиться стойкой ремиссии заболевания без хирургического вмешательства.
Исследование и лечение аденомы надпочечников
Доброкачественные опухоли надпочечников, которые не имеют признаков злокачественности, называют аденомами.
Часто опухоли надпочечников выявляют случайно. Тогда она называется «инсиденталомой» (от слова incidental – случайный). Согласно мировой статистике, инсиденталомы встречаются у каждого десятого человека на Земле. Существует много разновидностей инсиденталом в зависимости от их строения. Однако, уточнить какая это опухоль - собственно аденома, феохромоцитома, липома, киста, гемангиома, тератома, нейрофиброма, саркома, рак надпочечника или другое возможно только при детальном полноценном обследовании. Производить такое обследование целесообразно в эндокринологическом центре, где имеется соответствующее оборудование и опытные врачи.
Если при обследовании признаков злокачественности опухоли не обнаружено, тогда правомерно называть такую опухоль аденомой надпочечников. Гормонально аденомы могут быть активные (они встречаются реже) и неактивные (их 98%). Одни из них вырабатывают кортизол - их называют кортикостеромами, другие производят альдостерон - это альдостеромы; а некоторые продуцируют мужские половые гормоны андрогены - это андростеромы.
Симптоматика аденомы
Наблюдается довольно большое распространение опухолей надпочечников в человеческой популяции. И зачастую, случайное их обнаружение, свидетельствует о том, что определённой симптоматикой это заболевание проявляется редко. Как правило, размеры опухолей надпочечников не велики, а для того, чтобы влиять на окружающие ткани, сдавливая их, размер опухоли должен превышать 10 см, что встречается крайне редко. Кроме того, разнообразную симптоматику имеют только гормонально активные аденомы, а их всего 2 %. В то время, как гормонально неактивные - клинически себя не проявляют и обнаруживаются на УЗИ или КТ - исследованиях неожиданно.
Разберем симптоматику гормонально-активных опухолей. В зависимости от того, какой гормон вырабатывает опухоль, появляется соответствующая симптоматика.
Клиника кортикостером
Такой вариант аденомы чаще встречается у женщин 20-40 лет. Значительная выработка кортизола опухолью (гиперкортицизм) приводит к развитию у пациента «синдрома Иценко-Кушинга». Гиперкортицизм у большинства пациентов проявляется ожирением, которое имеет специфические черты: жир откладывается на лице, шее, груди. Характерно округлое лицо, кожа истончается, а на тыле кисти наблюдается исчезновение подкожного жира. Мышцы ягодиц, плечи, ноги становятся слабыми, так как атрофируются мышцы. Человеку трудно двигаться, вставать. Возможно появление грыж, так как происходит и атрофия мышц брюшной стенки; отмечается «лягушачий живот». На коже живота, молочных желез, бедрах и плечах появляются характерные растяжения багрово-красного цвета, которые называются "стрии". Формируется остеопороз из-за того, что кости теряют из своей структуры минеральные соли, наблюдаются переломы и снижение высоты тел позвонков. Бывают переломы шейки бедра. Стероидный сахарный диабет встречается у одного из 10 пациентов. Такой диабет обычно компенсируется диетой и противодиабетическими средствами в таблетках. У женщин появляется избыточный рост волос, нарушается менструальный цикл. Страдает психика пациентов - возникают депрессивные реакции.
Симптомы альдостеромы
Так как эта опухоль вырабатывает альдостерон, то развивается состояние, имеющее название "первичный гиперальдостеронизм", другое название - "синдром Конна".
Альдостерома - доброкачественная опухоль, размером не более 3 см. Наиболее типичным симптомом для этого заболевания является повышение артериального давления. Патогенетический механизм связан с тем, что избыток альдостерона, влияя на клетки дистальных канальцев почек, усиливает реабсорбцию ионов натрия, таким образом увеличивая его количество в организме больного. Избыточное количество натрия приводит к задержке жидкости, а следствием этого является увеличение объема циркулирующей крови и соответственно - артериального давления. Натриево-калиевый обмен тонко регулируется на уровне почечных канальцев: альдостерон, активируя реабсорбцию натрия в почках, в обмен на это усиливает выведение калия с мочой. Таким образом, другим важным симптомом этой гормонально-активной опухоли является гипокалиемия (снижение калия в крови). Это приводит к слабости, ухудшению работоспособности, к судорогам и болям в мышцах.
Если опухоль вырабатывает андростерон - мужской половой гормон, она называется андростерома. У мужчин эта опухоль обнаруживается поздно, так как симптомы её не заметны. У женщин наблюдаются симптомы вирилизации – грубеет голос, начинают расти волосы на лице и подбородке, нарастает мышечная масса; молочные железы, наоборот, уменьшаются, но увеличивается клитор. Цикл менструаций нарушается.
Алгоритм для диагностики аденомы надпочечника
Если обнаружена опухоль надпочечника, то первый вопрос, на который следует получить ответ, - «это доброкачественная аденома или адренокортикальный рак?»
Второй вопрос: «имеется или нет гормональная активность?»
Здесь на помощь приходит компьютерный томограф. Важно использовать мультиспиральный томограф, который делает не менее 64 срезов. Исследование надпочечников выполняется с проведением внутривенного контрастирования. В результате исследования необходимо получить размеры опухоли, определить её плотность. Незлокачественная аденома имеет небольшую плотность, контуры четко прослеживаются, размер не велик - чаще около 3 см, иногда крупнее. На втором этапе после введения контрастного вещества производится исследование опухоли в венозную или артериальную фазу для определения скорости накопления и вымывания контраста, что в доброкачественной опухоли происходит быстро и полностью.
Иногда, для уточнения диагностических вопросов может применяться МРТ, но реже, чем КТ.
Если стоит задача выяснить, не поражен ли надпочечник метастазом опухоли, которая развилась из другого органа, делают биопсию надпочечника. Однако, метод травматичный, и прибегают к нему редко.
Важное диагностическое значение для гормонально активных опухолей имеют лабораторные исследования. Уровень кортизола, а также адрено-кортикотропного гормона (АКТГ) в крови в течение дня колеблется, по нему нельзя однозначно определить, как работают надпочечники. Но определение в суточной моче кортизола дает представление об их базовой функции.
Малая дексаметазоновая проба выявляет даже неотчетливые проявления гормональных нарушений при синдроме Иценко-Кушинга. Проба проводится в течение одних суток. Вначале определяется уровень кортизола в крови пациента. В 24 часа в этот же день проводится прием 1 мг дексаметазона. На следующее утро вновь определяется кортизол в крови. Нормальный показатель (положительная проба) - это снижение кортизола в 2 и более раз. Если этого не происходит (отрицательная проба), значит опухоль вырабатывает кортизол самостоятельно, и этот процесс не контролируется организмом.
Важное значение в дифференциальной диагностике между синдромом и болезнью Иценко-Кушинга имеет большая дексаметазоновая проба. Она проводится по такой же схеме, что и малая, однако доза дексаметазона не 1 мг, а 8 мг. При наличии продуцирующей кортизол опухоли надпочечников проба будет отрицательной, а при болезни Иценко-Кушинга (аденома гипофиза) положительной - кортизол снизится в 2 и более раза.
Пациентам с аденомой надпочечников необходимо также исследовать в крови хромогранин А, кальцитонин, паратгормон, ионы крови, адрено-кортикотропный гормон, альдостерон и ренин.
Как лечить аденому надпочечников ?
Негормональную и доброкачественную аденому небольшого размера надо наблюдать не реже 1 раза в год. Врач контролирует размер опухоли по данным КТ без контрастного усиления, кортизол и некоторые другие показатели крови. Если динамики нет, то лечение не нужно. Этот вариант аденомы встречается наиболее часто.
Показания к удалению аденомы
1. Размер опухоли более 4 см.
2. Установленная гормональная активность опухоли.
Удаление опухоли надпочечников в настоящее время возможно щадящими и малотравматичными методами. Такой подход возможен только в специализированном учреждении, где подобные операции проводятся на потоке. Современное представление о хирургии свидетельствует о том, что хирург мастерски овладевает технологией проведения определенного вида операции в том случае, когда проводит не менее 100 операций в год данного профиля. Именно опыт обеспечивает высокое качество работы хирурга.
Еще несколько лет назад открытый способ операции на надпочечниках был единственным методом оперативного лечения и является и сейчас привычным для многих хирургов. При этом проводится большой разрез 20-30 см, пересекаются мышцы брюшной стенки, грудной стенки и диафрагмы. Высокая травматичность, длительный период реабилитации, ряд осложнений характерны для такого доступа к надпочечнику.
Позже появился лапароскопический метод операции на надпочечниках, являющийся малотравматичным. Доступ осуществляется через брюшную стенку через 2-3 прокола. При этом методе травмируется брюшина, что может приводить к развитию спаек в ней. Кроме того, нагнетается углекислый газ, необходимый для создания пространства с целью формирования доступа к надпочечнику через брюшную полость. Вследствие этого объем грудной полости может уменьшаться за счет поднятия диафрагмы и снижать жизненную емкость легких, что тяжело переносится пациентами с сердечно-сосудистой и легочной патологией. Лапароскопический метод противопоказан тем, у кого были оперативные вмешательства в брюшной полости, и существует риск наличия спаек.
В нашей Клинике применяется третий из существующих доступов - поясничный. Следует отметить, что почки с надпочечниками расположены за брюшиной, поэтому подход к ним со стороны спины - более удобен и менее травматичен. Такой доступ называется ретроперитонеоскопический - забрюшинный. При этой операции не задействована брюшина, практически отсутствует риск повреждения органов в брюшной полости, человек удобно лежит на животе, что исключает проблемы с позвоночным столбом после операции. Зачастую достаточно одного разреза около 2 см, оперируемая зона визуализируется на видеомониторе. Пациенты хорошо переносят такую операцию и могут быть выписаны на 2 день после операции.
Функциональное подразделение нашей клиники - Северо-Западный эндокринологический центр по количеству операций на надпочечниках уже несколько лет занимает первое место в России. В год выполняется более 200 вмешательств, как правило, поясничным доступом. Пребывание в стационаре не превышает 3-4 суток.
Большинство оперативных вмешательств на надпочечниках жителям России проводятся по федеральным квотам (бесплатно для пациента). Желающим и жителям других стран операции могут выполняться платно .
Для того, чтобы лечиться в Клинике, необходимо получить консультацию нашего хирурга - эндокринного отделения. При наличии направления из поликлиники по месту жительства консультация осуществляется бесплатно (по ОМС). Явиться на консультацию пациенту нужно со всеми имеющимися медицинскими обследованиями.
Важно
Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.
Читайте также:
