Лучевая диагностика паравертебрального абсцесса
Добавил пользователь Алексей Ф. Обновлено: 29.01.2026
Наиболее распространенное заболевание позвоночника - остеохондроз – разрушает межпозвоночные (МП) диски, начиная с краев, с внешней стороны. Но существует болезнь, наносящая удар по центральной части «прокладки» из хрящевых тканей. Спондилодисцит – воспалительное заболевание инфекционного характера. Одно из проявлений неспецифического спондилита приводит к деструкции коллоидной структуры и нарушению опорной функции позвоночника.
Инфекционные заболевания позвоночника возникают по двум причинам:
- проникновение бактерий через кровеносную систему (гематогенное инфицирование);
- посттравматическое инфицирование (к этому способу можно причислить осложнения после операций на позвоночнике).
- Межпозвоночные диски нечасто страдают от воспаления, вызванного инфекцией, так как хрящевая ткань не содержит кровеносных сосудов. Рост фиброзного кольца осуществляется делением неспециализированных клеток «хондробластов» на поверхности гиалинового слоя замыкательных пластинок (тонких прослоек между костными тканями позвонков и хрящевыми тканями МП диска). Затем хондробласты «вызревают» и дифференцируются в хондроциты. Через эти же пластинки в фиброзное кольцо поступает жидкость, гликопротеиды, протеогликаны и минеральные вещества. Плотные клетки тканей кольца (хондроциты) уложены в межклеточное вещество «матрикс», богатое волокнистыми коллагеновыми молекулами и аморфным коллоидным веществом. Но пульпозное ядро состоит из коллоидного раствора с большим содержанием воды, что представляет для болезнетворных бактерий питательную среду, изолированную от кровеносной системы, через которую к месту инфильтрации поступают иммунные клетки.
- Во многих случаях причиной проникновения болезнетворных бактерий в центральную часть МП диска служит травма фиброзного кольца. Остеохондроз второй и более высокой стадии (возникновение протрузий и межпозвоночных грыж) предоставляет бактериям путь для проникновения по радиальным микротрещинам – разрывам истонченного диска.
- Последствия хирургического удаления межпозвоночной грыжи могут быть настолько же опасными для здоровья, как неудачно произведенная операция: в 34% случаев возникновения спондилодисцита инфицирование происходит с током крови по тканям, окружающим место иссечения выступающего участка пульпозного ядра.
Возбудителями заражения МП диска в большинстве случаев выступают те же гноеродные бактерии, что вызывают наиболее опасные поражения костных тканей (остеомиелит, туберкулез):
- золотистый стафилококк;
- синегнойная палочка;
- кишечная палочка;
- эпидермальный стафилококк;
- протеи;
- микобактерия туберкулезная и др.
Гематогенное инфицирование тканей позвоночника вторично по характеру, т.к. сначала бактериальной атаке подвергаются внутренние органы грудной и брюшной полостей и таза.
Для информации: согласно статистике воспалительный процесс в центре МП диска возникает по необъяснимой причине в каждом третьем случае.
Механизм развития и симптоматика
Болезнетворные микроорганизмы проникают в центральную часть межпозвоночного диска через малейшие повреждения фиброзного кольца или кровеносные капилляры в гиалиновом слое замыкательной пластинки, вплотную касающейся жидкой «сердцевины». Любое нарушение целостности матрикса может стать «открытыми воротами» для гноеродных бактерий, атакующих хондробласты и хондроциты. Протеолитические ферменты, выделяемые бактериями, разрушают белковую оболочку клеток, что позволяет микроорганизмам — «агрессорам» питаться продуктами разложения или проникать в цитоплазму.
Воспалительно-деструктивный процесс начинается с замыкательных пластинок. Затем гнойный расплав, содержащий живые бактерии, лимфоциты, бактериофаги, антигены, антитела и смесь ферментов, выделенных погибшими бактериями и иммунными клетками, распространяется в более плотных тканях фиброзного кольца и в самом тонком месте (в центре диска) прорывается в пульпозное ядро.
Абсцесс в межпозвоночном пространстве создает эмбол (пузырек) с истонченными стенками, внутри которого повышенное давление жидкого содержимого вызывает болезненные ощущения в позвоночнике: корешки спинномозговых нервов сигнализируют о раздражении, создаваемом выпирающими краями фиброзного кольца (как при остеохондрозной протрузии).
Гнойная масса может стать причиной инфицирования внешних мягких тканей надкостницы и связок, расположенных в паравертебральном (околопозвоночном) пространстве.
Прорыв экссудатов в спинномозговой канал вызывает образование эпидурального абсцесса, инфицирование спинномозговых оболочек и компрессию спинного мозга. Возможные последствия: парезы мускулатуры, дисфункции внутренних органов, нарушение двигательной функции.
Расплавление хрящевых тканей МП диска не остается только в пределах межпозвоночного пространства: активная бактерицидная атака иммунной системы может повредить костные ткани тел позвонков. Остеолитические ферменты, выделяемые некоторыми видами гноеродных бактерий и бактериофагами, разрушают поверхностные слои остеоцитов. Начинаются эрозия и деминерализация костных тканей, соседствующих с замыкательными пластинками. Это может стать предпосылкой для более глубокого инфицирования тел позвонков.
Рассасывание абсцесса после прекращения иммунной реакции становится первой фазой восстановительного процесса. Клетки соединительной ткани замещают пострадавшую хрящевую прослойку, что не восстанавливает межпозвоночный диск. Наоборот, менее прочная соединительная ткань истирается, костные тела позвонков соприкасаются.
Поверхностно расположенные остеобласты (несозревшие клетки костной ткани) начинают активно делиться по краям тела позвонка, дифференцироваться в полноценные остеоциты, наполняться соединениями кальция. Выросты («остеофиты») растут до тех пор, пока не сцепятся с выростами соседнего позвонка и не образуют прочное соединение. Процесс сращения позвонков сопровождается блокированием спинномозговых нервов, что приводит к параличам и сильным болям в спине и конечностях.
Симптоматика инфекционных заболеваний вторичного характера, к которым можно отнести спондилодисцит, схожа в рамках иммунной реакции:
- повышение температуры (по большей части до уровня субфебрильной, 37,5-38,2о);
- отсутствие аппетита, снижение массы тела;
- физическая слабость, заторможенность;
- головные боли.
Болевой синдром в спине и частях тела зависит от локализации в позвоночнике. В результате ущемления верхних корешков блокируются нервные импульсы от сенсорных рецепторов (ослабляется острота ощущений вплоть до онемения). Блокирование нижних корешков, передающих командные импульсы от спинного и головного мозга, влечет за собой ослабление двигательных функций конечностей и нарушение деятельности дыхательной, сердечнососудистой, пищеварительной, выделительной и половой систем.
Чаще всего от инфекционных поражений страдают позвонки поясничного и грудного отделов. Гематогенное заражение от инфицированных органов мочеполовой системы и легких (туберкулезная инфекция) является причиной до 50% всех известных случаев спондилодисцита.
Воспаление мягких тканей в паравертебральной области определяется по отечности и повышенной кровенаполненности пораженного участка. Болевой синдром выражается в тупых тянущих болях с приступами при поворотах и наклонах. Спазмы глубоких мышц, соединяющих поперечные отростки, искажают осанку и стесняют движения пораженного отдела позвоночника. Длительное спазмирование и дорсомиалгия (болезненные ощущения в мышцах спины) приводят к нарушению кровообращения, с чего и начинается дистрофия мышечных волокон.
Спондилодисцит может протекать скрытно, «маскируясь» под приступы болей, характерные для остеохондроза, неспецифического спондилита, спондилоартрита. Для них всех характерны корешковый синдром, сильные приступы ишиалгии, торакоалгии. Кроме того, инфекционное воспаление не всегда вызывает активную иммунную реакцию организма: повышение температуры на 0,5 градуса не будет считаться полноценным симптомом. Врач сделает заключение о наличии инфекции в позвоночнике на основе анализов и визиоскопических исследований.
Исследование мягких тканей позвоночника с помощью рентгенографии дает неоднозначные результаты: явственно различить нарушения целостности МП дисков не удается. Гнойное расплавление и формирование абсцессов можно определить только по размыванию контуров замыкательных пластинок и искажению очертаний тел позвонков.
Компьютерная томография делает изображение более наглядным, представляя на экране монитора в виде трехмерной фигуры, и позволяет точнее оценить размеры абсцесса.
Обзорные спондилограммы пораженного участка, выполненные с помощью рентгеновской установки, дают визуальную информацию об эрозии поверхностных слоев и склеротизации костной ткани по краям позвонков.
В диагностике заболеваний позвоночника большей популярностью пользуется магнитно-резонансная томография (или точнее «ядерно-магнитно-резонансная»), более безопасная и чувствительная, чем жесткое рентгеновское излучение. На снимках костные структуры получаются черными, но мягкие ткани, наполненные водой, передают все оттенки серого и белого цветов. Это позволяет обнаруживать мельчайшие объекты (узелковые образования, инфильтрации) и отслеживать динамику развития абсцесса.
Первостепенная задача при инфекционном воспалении – правильно определить вид микроорганизма-возбудителя болезни. Наличие инфекции определяется по общим и клиническим анализам крови:
- повышение количества лейкоцитов, увеличение времени осаждения эритроцитов – стандартные тесты на наличие иммунной реакции;
- увеличение концентрации С-реактивного белка указывает на активный воспалительный процесс;
- «реакция Пирке»: анализ проводится для исключения из списка возможных болезней вторичного туберкулеза (реакция в 15% дает искаженные результаты);
Биопсия или пункция с забором экссудата из очага воспаления — наиболее эффективный способ получить достоверные результаты. Микробиологические исследования выявляют ненормально размножившуюся бактерию, уточнят концентрацию. Высеянные культуры также испытываются на чувствительность к антибиотикам.
Тактика лечения инфекционных заболеваний позвоночника опирается на консервативные методы: медикаментозную терапию, щадящий двигательный режим (в крайнем случае – иммобилизация, т.е. постельный режим). Спондилодисцит лечится по такой же схеме.
Первоначально для уничтожения агрессивной микрофауны используются антибиотики (целевые, если возбудитель известен; широкого спектра действия, если в анализах обнаружено несколько видов болезнетворных микроорганизмов и заключение спорно). В течение первых 2-4 недель лекарства вводятся внутривенно. Затем, если анализы крови (СОЭ) оказывают положительную динамику, больной получает менее активные формы лекарств.
Когда врачи считают, что инфекционная атака подавлена, больному назначаются регенеративные препараты (хондропротекторы), противовоспалительные нестероидные средства. Дополнительно прописываются витамины и иммуностимуляторы.
Иммобилизация рекомендуется пациентам, перенесшим операцию на позвоночнике или тем, у кого воспаление достигло значительной стадии разрушения дисков. Жесткий ложемент помогает сохранить неподвижность.
Хирургические операции по удалению абсцесса и реконструкции МП диска назначаются 25% пациентов. Откачивание экссудата (дренирование) из центральной области межпозвоночного пространства – самая простая из операций при спондилодисците. Дренирование внутренних многокамерных абсцессов (внутри спинномозгового канала) занимает больше времени, т.к. требуется создавать доступ через мягкие или костные ткани.
Также проводятся ламинэктомии (удаления костных пластинок) для высвобождения корешков из-под осевших суставных отростков. Декомпрессия спинномозговых нервов – наиболее важная из причин для проведения операций.
Дискэктомия (удаление разрушенного диска) и корпэктомия (удаление фрагмента тела позвонка) позволяют полностью очистить пораженные ткани. Внедрение распорочных трансплантатов (вырезанных из костных структур, взятых в ребрах или гребне подвздошной кости) позволяет хрящевым тканям начать восстанавливаться, а фиксирующие позвоночный столб титановые конструкции временно снимут нагрузку на пострадавшие позвонки. Реабилитация занимает от 3 месяцев до полугода. Прогноз на излечение спондилодисцита всегда положителен.
Лучевая диагностика паравертебрального абсцесса
Лучевая диагностика паравертебрального абсцесса
а) Терминология:
1. Сокращения:
• Паравертебральный абсцесс (ПА)
2. Определения:
• Инфекционное поражение паравертебральных мягких тканей
б) Лучевая диагностика:
1. Общие характеристики паравертебрального абсцесса:
• Наиболее значимый диагностический признак:
о Диффузно контрастирующаяся паравертебральная флегмона или контрастирующееся по периферии жидкостное образование
• Локализация:
о Превертебральное пространство
о Паравертебральные мягкие ткани:
- Поясничная мышца
- Подвздошная мышца
- Задние паравертебральные мышцы (выпрямляющие позвоночник)
• Размеры:
о Вариабельны:
- Множественные или дольчатого строения
о Краниокаудальное распространение абсцесса:
- По подсвязочному пространству
- Вдоль мышечных футляров
• Морфология:
о Нечетко дифференцируемые инфильтративные изменения мягких тканей
о Фокальное или диффузное увеличение объема мышц:
- Внутримышечное жидкостное скопление
- Стенка образования может быть толстой или тонкой, ровной или неровной
о Облитерация мягкотканных фасциальных футляров
2. Рентгенография при паравертебральном абсцессе:
• Рентгенография:
о Паравертебральное объемное образование мягкотканной плотности
о Расширение тени поясничной мышцы
о Костные изменения через 3-4 недели после начала заболевания:
- Изменения контуров замыкательных пластинок и остеолиз
- Снижение высоты межпозвонкового диска
- Коллапс позвонков
3. КТ при паравертебральном абсцессе:
• Бесконтрастная КТ:
о Аморфное объемное образование мягкотканной плотности
о Низкой плотности жидкостное скопление в толще мышц:
- ± наличие газа в полости абсцесса
о Кальцификация - характерна для туберкулезных паравертебральных абсцессов
• КТ с КУ:
о Диффузное или периферическое контрастирование
о Контрастирование межтелового пространства
• Костная КТ:
о Деструкция замыкательных пластинок
о Костные секвестры
о Деформация позвоночника
5. Ультразвуковое исследование:
• Монохромное УЗИ:
о Анэхогенное ил и ги поэхогенное жидкостное образование в толще мышц
• Допплеровское исследование:
о Гиперемия или высокая васкуляризация окружающих абсцесс мягких тканей
6. Радиоизотопные исследования:
• Сцинтиграфия с галлием:
о Усиление захвата изотопа
• Сцинтиграфия с мечеными лейкоцитами:
о Усиленное накопление меченых 111 In лейкоцитов
7. Рекомендации по визуализации:
• Наиболее оптимальный метод диагностики:
о Сагиттальные и аксиальные Т1-ВИ с КУ и Т2-ВИ
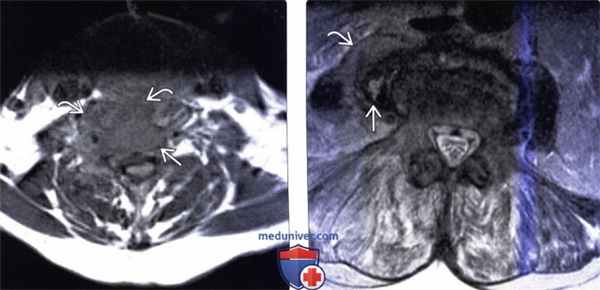
(Слева) Аксиальный срез, Т1-ВИ: аморфное низкоинтенсивное образование в области тела шейного позвонка и вентральной поверхности длинных мышц шеи. Паравертебральная флегмона стала следствием спондилодисцита.
(Справа) Аксиальный срез, Т2-ВИ: гетерогенное жидкостное образование в толще правой поясничной мышцы. Оно окружено толстой неправильной формы гипоинтенсивной стенкой, центральная часть отличается гиперинтенсивностью сигнала. Правая поясничная мышца с признаками диффузного усиления сигнала вследствие отека.
в) Дифференциальная диагностика:
1. Новообразования, первичные и метастатические:
• Четко ограниченное или инфильтративное мягкотканное образование:
о Изоинтенсивное мышцам в Т1-режиме
о Гиперинтенсивное в Т2-режиме
о Усиление сигнала при контрастировании гадолинием:
- Зона некроза опухоли может напоминать абсцесс
• Различной выраженности поражение позвонков:
о Межпозвонковые диски обычно сохраняются
2. Забрюшинная гематома:
• Инфильтративные изменения мягких тканей:
о Гиперденсные на КТ-срезах
о Изо- или гипоинтенсивные в Т1- и Т2-режимах в острую фазу
о Гиперинтенсивные в Т1- и Т2-режимах в последующие фазы
о ± минимально выраженное контрастное усиление
• Диффузное увеличение объема мышц:
о После дефибринирования крови возможно образование уровней жидкости
3. Экстраоссальный гемопоэз:
• Паравертебральное объемное образование, расположенное вдоль грудного и поясничного отдела позвоночника:
о Гомогенной структуры и четко ограниченное
о Изо- или гипоинтенсивное в Т1 -режиме
о ± минимально выраженное контрастное усиление
• Диффузная гипоинтенсивность сигнала костного мозга позвонков:
о Относительная гиперинтенсивность на этом фоне сигнала межпозвонковых дисков, которые сохраняют свою нормальную структуру
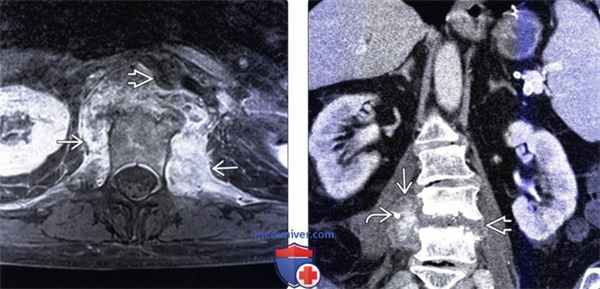
(Слева) Аксиальный срез, Т1-ВИ FS с КУ: ярко контрастирующееся гетерогенное паравертебральное жидкостное образование, окружающее переднюю и боковые поверхности тела поясничного позвонка. Накапливающие контраст ткани располагаются в непосредственной близости к аорте.
(Справа) Фронтальный КТ-срез: справа определяется паравертебральный абсцесс, сформировавшийся на фоне спондилодисцита. В полости абсцесса виден катетер. Гиперденсное внутреннее содержимое абсцесса может представлять собой продукты распада крови и гной.
г) Патология:
1. Общие характеристики:
• Этиология:
о Наиболее распространенные возбудители:
- Staphylococcus aureus
- Mycobacterium tuberculosis
- Escherichia coli
о Грибковая флора встречается редко:
- Инфекционные заболевания позвоночника, вызванные грибковой флорой, чаще встречаются у пациентов с иммунодефицитами
о Предрасполагающие факторы:
- Внутривенное употребление наркотиков
- Иммунодефицитные состояния
- Сахарный диабет, алкоголизм, цирроз печени, хроническая почечная недостаточность и другие хронические заболевания
о Прямое распространение инфекции из соседнего очага:
- Спондилодисцит
- Септический артрит дугоотростчатого сустава
- Аппендицит
- Дивертикулит
- Воспалительные заболевания кишечника
- Паранефральный абсцесс
о Чрескожный путь инфицирования глубжележащих мягких тканей:
- Травма
- Эпидуральное введение лекарственных средств или катетеризация эпидурального пространства
- Локальное введение лекарственных средств в дугоотростчатый сустав
- Операции на позвоночника или желудочно-кишечном тракте
о Гематогенный путь инфицирования из отдаленного очага:
- Пиомиозит:
Нередко вызывается грамположительно флорой
о Первичные ПА встречаются нечасто
• Сочетанная патология:
о Эпидуральный абсцесс
2. Макроскопические и хирургические особенности:
• Очаг некроза тканей с густым зеленовато-желтым жидкостным компонентом
3. Микроскопия:
• Лейкоциты, бактерии, клеточный дебрис
• Грануляционная ткань, богатая сосудами
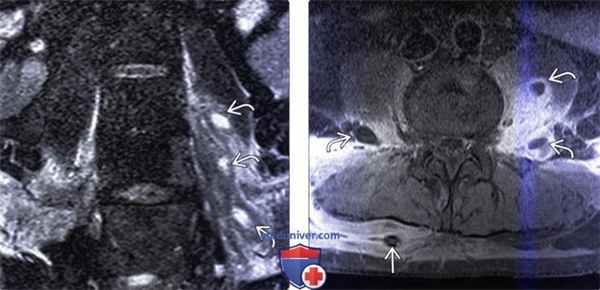
(Слева) Фронтальный срез, STIR МР-И: в толще отечной левой поясничной мышцы видны множественные гиперинтенсивные жид костные скопления. Эти паравертебральные абсцессы скорее всего гематогенного происхождения (пациент являлся внутривенным наркоманом). STIR-режим наиболее информативен в отношении раннего выявления паравертебральных очагов воспаления.
(Справа) Аксиальный срез, Т1-ВИ, FS с КУ: множественные небольшие контрастирующиеся по периферии и гипоинтенсивные в центре жидкостные образования в толще обеих поясничных мышц. Поверхностные абсцессы были дренированы чрескожно со стороны спины.
д) Клинические вопросы:
1. Клиническая картина паравертебрального абсцесса:
• Наиболее распространенные симптомы/признаки:
о Лихорадка на момент обращения (50% случаев)
о Боль в спине и локальная болезненность
о Повышение СОЭ, лейкоцитоз
о Другие симптомы/признаки:
- Боль в нижней конечности
- Спазм паравертебральных мышц
о При наличии эпидурального компонента:
- Слабость мышц, парестезии, нарушения функции сфинктеров
• Особенности течения заболевания:
о Ввиду постепенного развития и хронического течения заболевания диагноз зачастую ставится не сразу
2. Демография:
• Возраст:
о Бимодальный характер заболеваемости:
- Взрослые (6-7 десятилетие жизни)
- Дети, особенно в возрасте 10-19 лет
• Пол:
о М:Ж = 3:1
• Эпидемиология:
о >90% случаев туберкулезного спондилита сопровождаются формированием интра- и паравертебральных абсцессов
3. Течение заболевания и прогноз:
• Зависит от исходного иммунного статуса пациента:
о При раннем начале лечения может быстро ограничиваться
о У сильно ослабленных пациентов может быстро развиваться сепсис, заканчивающийся фатально
• При спондилитах с формированием эпидуральных абсцессов возможно развитие прогрессирующего неврологического дефицита
• Прогноз заболевания зависит от:
о Сопутствующих заболеваний
о Распространенности поражения позвоночника
о Тяжести неврологического дефицита
4. Лечение паравертебрального абсцесса:
• Длительная внутривенная антибактериальная терапия
• Анальгетики
• Чрескожное дренирование абсцесса
• Хирургическая санация:
о При наличии нестабильности может быть показана стабилизация позвоночника
е) Диагностический поиск:
1. Помните:
• Прицельная оценка состояния тел смежных позвонков и межпозвонковых дисков на предмет спондилодисцита
• Оценка состояния эпидуральных мягких тканей, особенно при наличии неврологического дефицита
2. Нюансы интерпретации изображений:
• Характерными признаками ПА является контрастирующееся по периферии жидкостное скопление в паравертебральных мягких тканях в сочетании с признаками спондилита
ж) Список использованной литературы:
1. Siddiq DM et al: Spinal and paraspinal pneumococcal infections-а review. Eur J Clin Microbiol Infect Dis. 33(4):51 7-27, 2014
2. Low SY et al: Neisseria gonorrhoeae paravertebral abscess. J Neurosurg Spine. 17(1):93-7, 2012
3. Acharya U: A case of atypical presentation of thoracic osteomyelitis & paraspinal abscess. Mcgill J Med. 11(2):164-7, 2008
4. Hassan FO et al: Primary pyomyositis of the paraspinal muscles: a case report and literature review. Eur Spine J. 17 Suppl 2:S239-42, 2008
5. Gaul C et al: Iatrogenic (para-) spinal abscesses and meningitis following injection therapy for low back pain. Pain. 116(3):407-10, 2005
Лучевая диагностика паравертебрального абсцесса
Из 200 больных с гематогенным остеомиелитом позвоночника неврологический дефицит отмечен у 37 (18,5%). Средний возраст больных, не имевших осложнений, — 48,5±15,4 года, пациентов с неврологическими нарушениями — 51,3±12,5 года. Мужчин было в 3 раза больше, чем женщин 148 (73,9%) и 52 (26,1%) соответственно. Пациенты старше 50 лет составили 59,5% при осложненном течении и 43,8% при неосложненном (р=0,086). Наибольшая частота неврологических осложнений наблюдалась среди больных в возрастной группе 51 год — 60 лет (рисунок).
Общая госпитальная летальность составила 3,5% (n=7), а среди пациентов с неврологическим дефицитом — 7,3% (n=3). Общие признаки воспалительного процесса у больных с неврологическим дефицитом в виде лихорадки и лейкоцитоза на день поступления отмечались у 51,2% больных.
В группе пациентов с неврологическими осложнениями КТ выполнена в 35 (94,6%) случаях, МРТ — в 21 (56,7%). Среди больных с патологическим процессом, осложненным неврологическим дефицитом, ВСЭА диагностирован у 24 (64,9%) пациентов. Наличие эпидурита у них было установлено с помощью визуализационных методов диагностики и интраоперационно. Среди всех пациентов с неспецифическими воспалительными заболеваниями позвоночника ВСЭА диагностирован у 12% больных.
Выраженность неврологического дефицита по шкале H. Frankel на день поступления составила: A — 6, B — 7, C — 17, D — 5, E — 2; на день выписки: A — 3, B — 2, C — 13, D — 11, E — 8 (табл. 1, 2). Таблица 2. Динамика неврологической симптоматики после лечения в зависимости от наличия или отсутствия эпидурита Примечание. ** — точный критерий Фишера; p>0,05. Таблица 1. Распределение больных по тяжести неврологического дефицита (по шкале H. Frankel и соавт.) в зависимости от наличия эпидурита до и после лечения Примечание. * — критерий МакНемара — сравнение значений до и после лечения внутри групп; ** — точный критерий Фишера; р>0,05 — сравнение значений до лечения между группами и значений после лечения между группами.
У 14 из 24 больных в группе с ВСЭА суммарно отмечено улучшение на 22 балла по шкале H. Frankel (без динамики — 8), у 2 пациентов наблюдалось нарастание дефицита с уровня В до уровня А. В группе больных без эпидурального абсцесса, но с неврологической симптоматикой (n=13) имелось суммарное улучшение на 13 баллов у 8 пациентов, отсутствовала динамика — у 5 (p>0,05).

Распределение по уровню поражения было следующим: шейный отдел — 20 (10,0%) больных, грудной — 67 (33,5%), поясничный — 113 (56,5%). При наличии неврологических нарушений соотношение по локализации существенно отличалось (табл. 3). Таблица 3. Распределение больных с неврологическими осложнениями по отделам позвоночника в зависимости от наличия или отсутствия эпидурита Примечание. *** — χ 2 -тест; р>0,05.

У пациентов с неврологической симптоматикой и гематогенным остеомиелитом позвоночника поражение шейного и грудного отделов встречалось наиболее часто (табл. 4). Таблица 4. Распределение пациентов по уровню поражения позвоночника и наличию неврологических нарушений Примечание. *** — χ 2 -тест.

Анализ динамики неврологической симптоматики в зависимости от уровня поражения не выявил достоверных отличий (табл. 5). Таблица 5. Динамика неврологического статуса в зависимости от локализации поражения Примечание. ** — точный критерий Фишера; р>0,05.
В 2 случаях летального исхода наблюдалась отрицательная динамика неврологической симптоматики — переход из группы В в группу, А по шкале H. Frankel. У обоих больных отмечалось поражение шейного отдела позвоночника. Третий случай госпитальной смерти наблюдался у пожилой пациентки с поражением грудного отдела позвоночника без динамики неврологического дефицита, смерть наступила на фоне развившегося в послеоперационном периоде синдрома полиорганной недостаточности.
Методы лечения
Выполненные вмешательства можно в целом разделить на санирующие (дренирование межпозвонкового диска и/или паравертебральных абсцессов, секвестрэктомия пораженных позвонков) и реконструктивные, при которых выполнялось восстановление передней опорной колонны позвоночника тем или иным видом межтеловых имплантатов. Оба вида вмешательств могли сочетаться со стабилизацией позвоночника. Отдельно выделена ламинэктомия как самый неблагоприятный в прогностическом отношении вид вмешательства, приводящий к тотальной нестабильности позвоночного столба и требующий в конечном итоге реконструкции, но выполняемой уже в более сложных условиях (стойкий неврологический дефицит, микробная контаминация или рубцовые деформации в области предполагаемой инструментальной фиксации позвоночника).
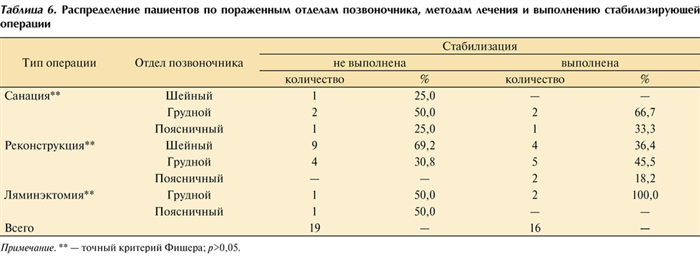
Хирургические методы лечения применены у 35 (94,6%) пациентов, консервативные — у 2 (5,4%). Выполнялись следующие виды оперативных вмешательств: санирующие, стабилизирующие и реконструктивные (табл. 6). Таблица 6. Распределение пациентов по пораженным отделам позвоночника, методам лечения и выполнению стабилизирующей операции Примечание. ** — точный критерий Фишера; р>0,05.
Стабилизация выполнена у 16 (45,7%) оперированных больных: при санирующих операциях — у 3 (8,6%), при реконструктивных — у 11 (31,4%), при ламинэктомии — у 2 (5,7%). Статистически значимых различий не отмечено.

Мы не выявили статистически значимых преимуществ в отношении регресса неврологического дефицита у пациентов со стабилизацией позвоночника или без нее (табл. 7). Таблица 7. Динамика неврологического дефицита у больных в зависимости от выполнения стабилизирующего этапа операции Примечание. ** — точный критерий Фишера; р>0,05.
Однако следует обратить внимание на то, что выполненная фиксация при хирургическом лечении воспалительных поражений позвоночника значительно облегчает уход за больным на всех этапах лечения.
Количество экстренных операций составило 16 (43,2%), бóльшая часть из них — вмешательства на шейном отделе позвоночника, выполненные дежурным нейрохирургом. В поясничном отделе у 1 пациента выполнена экстренная ламинэктомия. Локализация поражения в грудном и поясничном отделах при необходимости переднего доступа требовала более длительной подготовки больного и формирования междисциплинарной хирургической бригады.
Микробиологические данные
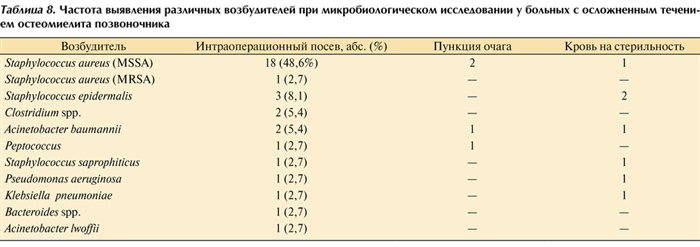
Положительные результаты посевов получены у 30 (73,2%) из 37 пациентов с неврологически осложненным течением остеомиелита позвоночника, а при пункции очага поражения — у 4 (9,8%). Такой низкий процент связан с тем, что в группе осложненных больных чаще имелись показания к экстренному оперативному лечению и посевы брались интраоперационно. Перечень возбудителей и методов их выделения представлен в табл. 8. Таблица 8. Частота выявления различных возбудителей при микробиологическом исследовании у больных с осложненным течением остеомиелита позвоночника
Наибольшее количество эпидуритов, сопровождающихся неврологическим дефицитом, было вызвано S. aureus — 13 (54,2%). Среди пациентов с неврологическим дефицитом без эпидурита этот показатель составил 38,5% (χ 2 -тест; р >0,05). В половине наблюдений выделить возбудитель из очага поражения не удалось.
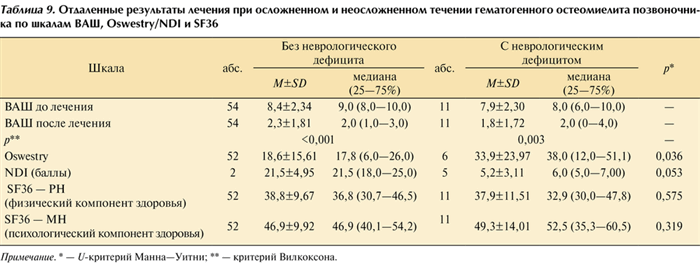
В отдаленном периоде (более 1 года) 11 (29,7%) пациентов с неврологическим дефицитом заполнили опросные листы, отправленные по почте. В опросник были включены шкалы ВАШ, Oswestry/NDI, SF36 (табл. 9). Таблица 9. Отдаленные результаты лечения при осложненном и неосложненном течении гематогенного остеомиелита позвоночника по шкалам ВАШ, Oswestry/NDI и SF36 Примечание. * — U-критерий Манна—Уитни; ** — критерий Вилкоксона.
По результатам анкетирования пациентов в сроки от 12 мес до 9 лет после окончания лечения выраженность болевого синдрома достоверно снижается в отдаленном периоде в группах с неврологическим дефицитом (p=0,003) и без него (p<0,001). Данные опросника Oswestry в отдаленном периоде после лечения при сравнении между группами показывают значимо худшие результаты у пациентов с осложненным течением заболевания (p=0,036). При оценке по шкале NDI отмечается аналогичная тенденция (p=0,053).
Наличие неврологического дефицита на фоне остеомиелита позвоночника, осложненного эпидуральным абсцессом, без сомнения, требует экстренного хирургического вмешательства. Эффективность лечения напрямую зависит от длительности двигательных и чувствительных нарушений. Длительное существование неврологических нарушений либо симптоматика, развившаяся на фоне деформации, нестабильности или компрессии грануляционной тканью, отличается большей резистентностью к лечению. В подобных наблюдениях срочность и объем вмешательства существенно различаются. Обоснована резекция очага поражения с декомпрессией дурального мешка с обязательным реконструктивно-стабилизирующим этапом операции. Мы не выявили статистически значимых преимуществ в отношении регресса неврологического дефицита у пациентов со стабилизацией позвоночника или без нее, однако выполненная фиксация позвоночника значительно облегчает уход за больным на всех этапах лечения. Передняя реконструкция позволяет добиться формирования надежного костного блока и сохранить интраоперационную коррекцию деформации [21].
Основная группа пациентов с неврологическими нарушениями подверглась хирургическому лечению. На фоне активной хирургической тактики положительная динамика в неврологическом статусе на момент выписки отмечалась у 62,2% пациентов, и только у 2 (5,4%) пациентов отмечено нарастание неврологического дефицита. В обоих случаях имело место поражение шейного отдела позвоночника, и оба пациента умерли в стационаре на фоне усугубления неврологического дефицита.
Встает вопрос о срочности хирургического вмешательства, его объеме и составе хирургической бригады. A. Tschugg и соавт. [22] отмечают, что открытая хирургическая техника более эффективна при лечении спондилодисцита, осложненного эпидуральным асбцессом. Малоинвазивная техника должна применяться очень обдуманно в отдельных случаях, но она возможна даже при наличии эпидурита.
В статье A. Boström и соавт. [23] сообщается о ключевой роли санирующих малоинвазивных вмешательств, основными целями которых является выделение возбудителя из операционного материала и декомпрессия со стороны максимальной деформации дурального мешка, однако при наличии патологического перелома пораженных инфекционным процессом позвонков необходимо индивидуальное обсуждение вопроса о стабилизации позвоночника. Мы считаем, что наличие ВСЭА требует декомпрессии спинного мозга со стороны сдавления (чаще переднего), которая выполняется путем резекции передних структур позвонков, а стабилизирующий этап является важной частью проводимой операции, хотя в ряде случаев может проводиться отсроченно.
При поражении ниже шейного отдела мы считаем предпочтительной тактику применения двух раздельных хирургических вмешательств: на передних структурах и заднюю внеочаговую стабилизацию смежных с пораженными позвонков. При поражении одного позвоночно-двигательного сегмента фиксация ригидной четырехвинтовой системой, учитывая интактную заднюю колонну, позволяет добиться необходимой для формирования сращения жесткости конструкции.
E. Pola и соавт. [7] сообщили о 250 больных со спондилодисцитом. В группу с эпидуральным абсцессом и/или неврологическим дефицитом были включены 120 больных, из которых только 56 (22,4%) имели неврологические нарушения. Консервативно были пролечены 64 пациента с подтвержденным эпидуральным абсцессом на фоне сегментарной нестабильности или без нее. В работе значительно расширены показания к консервативной терапии. Общее число оперированных больных — 115 (46%), из которых у 19 (7,6%) выполнена малоинвазивная чрескожная стабилизация как опция, повышающая мобильность больного. Указано, что сроки формирования спонтанного костного блока могут достигать 6—24 мес.
Заключение
Гематогенный остеомиелит позвоночника остается редким заболеванием и характеризуется поздней диагностикой. Наличие вторичного спондилогенного эпидурального абсцесса значительно ухудшает прогноз по данному заболеванию. При поражении шейного отдела позвоночника повышается риск развития неврологических нарушений.
Активная хирургическая тактика при осложненных формах остеомиелита позвоночника позволила добиться частичного или полного регресса неврологических нарушений в 62,2% наблюдений.
Редкость неспецифических поражений позвоночника и осложненных неврологическим дефицитом форм позволяет рекомендовать объединение клинического материала клиник, имеющих опыт лечения вторичных спондилогенных эпидуральных абсцессов, для проведения многоцентрового исследования.
Авторы заявляют об отсутствии конфликта интересов.
Комментарий
Работа посвящена проблеме осложненного течения гнойных поражений позвоночного столба. В частности, рассматривается вопрос формирования гнойного эпидурита (эпидуральный абсцесс) на фоне неспецифического вторичного остеомиелита позвоночника.
Авторы объединили опыт нескольких медицинских учреждений Тюменского региона. Имея возможность оценивать неврологический статус пациентов и выполнять декомпрессивные и стабилизирующие вмешательства в экстренном порядке, авторы обосновали и подтвердили необходимость ранних операций при развитии неврологического дефицита.
Проблема с остеомиелитом/спондилодисцитом позвонков и вовлечением оболочек спинного мозга приобретает все более отчетливый характер эпидемии для крупных мегаполисов. Увеличивающаяся продолжительность жизни в городах, увеличение числа больных с иммунодефицитом и активная хирургическая тактика в отношении пожилых пациентов с остеопорозом и грубым дегенеративным процессом позвоночника привели к увеличению количества острых эпидуральных гнойных осложнений, требующих экстренных хирургических вмешательств. При этом тенденция к предпочтению плановой хирургии и недостаточное внимание к развитию неврологического дефицита на фоне гнойного процесса приводят к тому, что эти пациенты не находят адресной помощи ни у нейрохирургов, ни у специалистов, занимающихся гнойной хирургией костной системы.
Статья содержит алгоритм выбора тактики лечения в зависимости от уровня поражения. Так, при поражении ниже шейного уровня авторы справедливо предлагают тактику двусторонних доступов, при наличии нестабильности — проведение транспедикулярной стабилизации вне очага гнойного воспаления, если очаг расположен в теле позвонка и вызывает вентральную компрессию (90% случаев). Кроме того, обсуждается дифференцированная тактика, консервативное лечение, в зависимости от характера возбудителя (чаще это S. аureus, в том числе MRSA).
Безусловно, лечение инфекционных поражений позвоночника, осложненных неврологическими симптомами, представляет сложную проблему. В отношении консервативных методов лечения разногласий нет, и в настоящее время антибактериальные, специфические, иммунокорригирующие и общеукрепляющие средства признаны эффективными и широко применяются в клинике. Слепое несвоевременное консервативное лечение антибиотиками неэффективно, поэтому перед началом лечения целесообразны неоднократные посевы крови, биопсия, подтвержденная гистологическими исследованиями. Консервативное лечение, по данным большинства исследователей, показано при отсутствии на рентгенограммах очагов деструкции и сдавления спинного мозга.
На ранних этапах остеомиелит позвоночника с эпидуральным распространением легко поддается антибиотикотерапии. Однако при поздно начатом лечении, при развитии сепсиса, при прогрессировании заболевания, несмотря на адекватную антибиотикотерапию, при неврологических нарушениях, нестабильности, эпидуральном абсцессе неизбежно хирургическое лечение. Операция обычно складывается из санации гнойного очага и реконструкции (стабилизация) опорных структур в случае развития нестабильности. Операция не проводится пациентам с тяжелой сосудистой патологией, обусловливающей общие противопоказания к оперативному лечению. Противопоказаниями к оперативному лечению являются также септическое состояние, тяжелые сопутствующие заболевания, при которых исход операции сопряжен с высоким риском летального исхода. В этих случаях проводится комплексное консервативное лечение.
Данная работа полезна для хирургов, занимающихся операциями на позвоночнике и практикующих в гнойной хирургии.
Абсцесс у взрослых: симптомы, причины и лечение

Абсцесс представляет собой скопление гнойного содержимого в различных тканях. Гнойное воспаление, как правило, вызвано бактериальной инфекцией. При этом в процессе расплавления тканей образуется полость. Возникновение абсцесса обусловлено попаданием в ткани бактерий извне – через ссадины и повреждения или из других зараженных тканей и органов. Это заболевание отличается от других схожих заболеваний образованием капсулы, препятствующей распространению воспаления.
По месту расположения гноя выделяют поверхностные скопления в подкожно-жировой области и глубокие внутри органов и глубоких тканей. В зависимости от способа проникновения патогенных микроорганизмов бывают экзогенные скопления (из внешней среды) и эндогенные (миграция внутри организма одного человека).
Симптомы и признаки
Вне зависимости от расположения гнойного скопления симптомы абсцесса едины:
- интоксикация – повышенная температура, озноб, слабость, недомогание, тошнота, рвота, плохой аппетит, боли в мышцах и суставах, головные боли;
- поверхностное расположение – покраснение и отек кожного покрова непосредственно над местом скопления, боли при пальпации или во время движения;
- нарушение функционирования поврежденного органа или соответствующих тканей.
Хронический абсцесс не имеет симптомов острого воспалительного процесса. Глубоко расположенные скопления имеют только общие признаки интоксикации и выявляются инструментальной диагностикой. Наиболее часто встречающиеся расположения абсцесса:
- внутри костей – основным признаком является боль от физических нагрузок или при смене погоды;
- абсцесс легкого проявляется одышкой и слабым дыханием. Абсцесс легкого часто путают с пневмонией;
- в брюшной полости и печени сопровождается признаками любого заболевания данного органа;
- в головном мозге вызывает судороги и нарушение координации;
- абсцесс железы предстательной вызывает боль при мочеиспусканиях;
- абсцесс горла вызывает кашлевые спазмы и боль;
- абсцесс бартолиновой железы и другие.
Холодный протекает без признаков интоксикации и появляется при иммунодефицитах. Натечный исключает наличие воспалительного процесса в тканях. Острый абсцесс имеет более ярко выраженную симптоматику в сравнении с иными формами.
Причины возникновения и развития
Основная причина абсцесса – это попавшая в ткани из окружающего мира бактериальная инфекция. Бактерии проникают в организм по причине микротравм, нарушающих целостность кожи. К таким травмам можно отнести порезы и мелкие ссадины/царапины/повреждения, полученные в процессе бритья или стрижки волос, маникюре или педикюре и прочие. В то же время в случае попадания грязи или мелких частиц в виде занозы увеличивают вероятность образования гнойного скопления.
Возникновение скопления гноя может происходить по прочим причинам абсцесса:
- миграция инфекции от первичного очага заражения;
- нагноившиеся гематомы и кисты;
- хирургические манипуляции – нарушение санитарных правил в виде нестерильных приборов;
- нарушения при введении лекарственных средств и препаратов, например, нарушение концентрации при прививках.
Дальнейшее развитие абсцесс получает под воздействием сниженного иммунитета или нарушения кровообращения в области абсцесса.
Формы заболевания и пути заражения
Абсцесс может быть самостоятельной болезнью, но в подавляющем большинстве случаев выступает в форме осложнения какого-либо основного заболевания, например, гнойная ангина вызывает паратонзиллярный абсцесс. Патогенные микроорганизмы имеют массу способов проникнуть внутрь – через повреждения кожных покров в результате травм и порезов, из других органов и тканей, зараженных ранее, через нестерильную аппаратуру при хирургических процедурах и другие.
Формы заболевания классифицируются по локализации гнойного накопления:
- заглоточный абсцесс;
- окологлоточный;
- паратонзиллярный абсцесс;
- поддиафрагмальный;
- мягких тканей;
- пародонтальный;
- аппендикулярный и другие.
Осложнения
В случае отсутствия своевременного и адекватного лечения осложнения абсцессов очень опасны для жизни и здоровья больного:
- флегмона;
- неврит;
- остеомелит;
- внутреннее кровотечение стенок сосудов;
- перитонит,
- сепсис как результат гнойного абсцесса аппендикулярной области;
- гнойный менингит и другие.
Обращение в клинику
Гнойное скопление чревато опасными последствиями, поэтому при появлении малейших признаков наличия скопления гноя в тканях или органах необходимо срочно обращаться к врачу. Идеальным выходом станет вызвать карету скорой помощи.
В центре Москвы в АО «Медицина» (клиника академика Ройтберга) вам окажут необходимую помощь в лечении. Кроме того, АО «Медицина» (клиника академика Ройтберга) имеет возможность размещения пациентов в круглосуточном стационаре и обладает функцией вызова врача на дом в круглосуточном режиме.
Диагностика
Гнойные скопления, располагающиеся у поверхности кожных покровов, легко диагностируются при внешнем осмотре по характерным признакам. Абсцесс горла выявляется при осмотре отоларингологом.
Диагностика абсцесса, расположенного глубоко внутри, требует проведения специальных лабораторных и инструментальных исследований:
- биохимический анализ крови покажет воспалительный процесс в организме повышенным содержанием лейкоцитов и СОЭ, а также сдвигами белковых фракций;
- рентгенография используется для обнаружения поддиафрагмальных, внутрикостных и легочных скоплений;
- УЗИ направлено на выявление скоплений в брюшной полости и печени;
- компьютерная томография, как вспомогательный метод, обнаруживает гнойные накопления в головном мозге, легких и печени, поддиафрагмальной области и внутри костей и суставов;
- энцефалография различных форм (эхо-, электро-, пневмо-) направлена на исследование головного мозга;
- лапароскопия и ангигепатография применяются как вспомогательный метод для исследования печени;
- пункция абсцесса и посев ее содержимого производится для определения конкретного типа возбудителя и его чувствительности к определенным антибактериальным препаратам.
Чаще всего гнойные скопления бывают вызваны стрептококками, стафилококками в сочетании с разного рода палочками, но сейчас получают распространение и прочие аэробные и анаэробные бактерии.
Лечение
Залог успеха лечения абсцесса заключается в его своевременном обнаружении. Именно поэтому так важно при наличии любых симптомов незамедлительно обращаться к врачу.
- только поверхностно расположенные гнойные накопления можно лечить в домашних условиях под наблюдением врача. Все остальные случаи требуют госпитализации в стационар;
- вскрытие и дренирование области гнойного скопления проводится врачом хирургом, оно необходимо для удаления абсцесса;
- лекарственная терапия основывается на приеме следующих препаратов: антибактериальные средства, жаропонижающие, обезболивающие, препараты на снижение интоксикации, витаминные комплексы, иммуномодуляторы и прочие;
- сбалансированное питание, щадящий постельный или полупостельный режим, а также покой;
- лечебная физкультура, физиотерапия и санаторно-курортное лечение возможны в качестве мер реабилитации на этапе выздоровления.
В качестве вспомогательных средств при лечении подкожно-жирового нагноения применяются специальные мази.
Гнойные скопления в легких первоначально лечатся антибиотиками широкого спектра воздействия, а после получения результатов исследований посева питательной среды проводится коррекция принимаемых медикаментов. В тяжелых случаях возможно проведение бронхоальвеолярного лаважа. В случае отсутствия положительного эффекта классической терапии вынуждено проводится операция абсцесса для удаления пораженной части органа.
Лечение гнойных накоплений в головном мозге проводится хирургическими методами. Противопоказания для удаления скоплений, а именно расположение в глубинных отделах мозга, вынуждает проводить промывание гнойного содержания путем пункции. Лечение гнойных скоплений в домашних условиях средствами народной медицины недопустимо.
Профилактика
Профилактика абсцесса основана на следующих рекомендациях:
- своевременность первичной обработки ран и травм;
- санация очагов инфекции;
- укрепление иммунитета;
- тщательное соблюдение антисептических и асептических мер при хирургических манипуляциях, повреждающих кожные покровы.
Как записаться
Оптимальный выбор методов лучевой диагностики

1. Лечащим врачам, при направлении больных на данные диагностические методы исследования, необходимо учитывать диагностическую эффективность каждой методики при обследовании различных органов и систем и показания к их проведению.
(При затруднении с выбором наиболее информативного метода диагностики рекомендована консультация со специалистами кабинетов КТ/МРТ.)
2. Все исследования проводятся строго при наличии клинических показаний, либо при сомнительных данных других методик (УЗИ, КТ, МРТ, сцинтиграфия и др.), подготовке к оперативным вмешательствам, контроле проводимого лечения (в том числе ответ на проводимую химиотерапию).
3. Окончательное решение о проведении исследования принимает врач–рентгенолог кабинета КТ/МРТ, он же определяет необходимые методики и объём проводимого исследования (в том числе, выполнение исследования с использованием контрастных веществ).
4. При проведении внутрисосудистых контрастных исследований с применением рентгеноконтрастных веществ обязательным является заполнение направления информированного согласия пациента на исследование установленной формы.
В настоящее время в лечебных учреждениях используются следующие методы лучевой диагностики:
1. Рентгенодиагностика традиционная (рентгенография, рентгеноскопия). Метод основан на регистрации рентгеновского излучения, прошедшего через тело пациента в одной проекции.
2. Рентгеновская компьютерная томография (МСКТ/КТ). Метод основан на получения послойных изображений в аксиальной проекции с дальнейшими трёхмерными и мультипланарными реконструкциями.
3. Магнитно-резонансная томография (МРТ). Метод получения послойных и объёмных изображений основан на явлении ядерного магнитного резонанса.
4. Ультразвуковая диагностика (УЗД). Метод получения послойных изображений основан на изучении отражения ультразвуковых волн от тканей.
По способности вызывать ионизацию тканей методы лучевой диагностики делятся на ионизирующие (КТ, рентгеновские и радионуклидные исследования) и неионизирующие (УЗИ, МРТ).
Выбирая для решения конкретной клинической задачи тот или иной метод диагностики, врач должен опираться на следующие критерии:
1. Информативность метода. Диагностика не должна идти от простого к сложному, необходимо сразу выбирать наиболее информативные методы.
2. Вредность для пациента. Во всех случаях применения рентгеновского (ионизирующего) или инвазивного исследования должно быть серьёзное обоснование. Рентгеновское исследование должно быть заменено на радиационно безопасное УЗИ в случаях сопоставимости методов.
3. Экономические затраты. Ценность метода прямо пропорциональна его информативности и обратно пропорциональна вреду и стоимости. Применение дорогостоящих технологий МРТ и МСКТ оправдано только при строгом клиническом обосновании.
4. Доступность метода.
Заболевания центральной нервной системы
Лучевая диагностика патологии позвоночника и спинного мозга
Позвоночник первично исследуют методом рентгенографии (стандартная спондилография в двух проекциях). При необходимости уточнения естественной подвижности в позвоночных сегментах выполняют функциональные снимки.
Противопоказаниями для функциональных проб являются:
· Неврологический дефицит (двигательные и чувствительные нарушения).
· Костные повреждения:
В диагностике патологии шейного отдела позвоночника с наличием мозговой симптоматики или пирамидных нарушений необходимо исследование кровотока артерий головы в области шеи - дуплексное УЗИ и МР-ангиография.
Для определения типа и величины деформации позвоночника проводится спондилография.
МРТ рекомендуется при подозрении на миелопатию.
В диагностике дегенеративно-дистрофических заболеваний (остеохондроз, спондилёз, спондилартроз ) основной метод визуализации – рентгенография. КТ и МРТ не должны применяться для диагностики указанной патологии.
МРТ - «золотой стандарт» для исследования межпозвонковых дисков -применяется в диагностике грыж межпозвонкового диска.
В поясничном отделе допустимо (при невозможности МРТ) применение КТ для выявления грыж.
В шейном и грудном отделах применение КТ для выявления грыжи межпозвонкового диска не показано из-за низкой информативности. МРТ-метод выбора в дифференциальной диагностике послеоперационных фиброзных изменений от рецидива грыжи, причем применение контрастирования повышает точность.
КТ/МРТ – методы диагностики стенозов позвоночного канала.
Методом выбора для исследования связок, нервных корешков, структур позвоночного канала является МРТ. МРТ –«золотой стандарт» диагностики поражений спинного мозга любого генеза.
КТ не применяют для обзорного исследования отделов позвоночника. КТ назначается строго учитывая локализацию изменений в ограниченном числе сегментов позвоночника и изменений паравертебральных мягких тканей исследуемой зоны.
В диагностике опухолей позвоночника при выявлении на спондилограммах изменений, подозрительных на опухоль, применяют КТ и МРТ для уточнения выявленного поражения и стадирования опухоли.
В диагностике воспалительных заболеваний (специфические и неспецифические спондилиты) позвоночника необходимо комплексное лучевое исследование: рентгенография, КТ, МРТ с учётом информативности и показаний для каждого метода в зависимости от стадии и локализации заболевания.
В диагностике туберкулёзного спондилита (спондилитов другой этиологии) необходимо комплексное применение лучевых методов. Первично должны быть выполнены рентгенография и МРТ.
Традиционные рентгенотомографические методы эффективны в развёрнутой стадии заболевания. МРТ информативна уже на ранних фазах спондилита и метод выбора для выявления причин неврологических нарушений. КТ применяется дополнительно после выполнения рентгенографии и МРТ в качестве метода, уточняющего характер патологических изменений.
КТ и МРТ эти методы не конкурирующие, а дополняющие друг друга.
В качестве первичного метода диагностики поражений головного мозга возможно применение КТ.
Внутривенное контрастирование повышает точность диагностики.
МРТ первично рекомендуется в выявлении изменений в задней черепной ямке, стволовых и срединных структурах при наличии соответствующей неврологической симптоматики.
КТ более информативна для диагностики костных поражений черепа, внутричерепных обызвествлений, свежего внутричерепного кровоизлияния.
Черепно-мозговая травма (ЧМТ)
Пациентам с черепно-мозговой травмой в первую очередь проводится КТ как наиболее эффективный метод диагностики повреждений костных структур основания черепа, головного мозга, его оболочек и сосудов. При тяжелой ЧМТ выполняют КТ по срочным показаниям.
1. Наличие очаговой неврологической симптоматики.
2. Нарушения сознания.
3. Проникающие повреждения.
4. Вдавленные переломы черепа.
5. Выявление крови при люмбальной пункции.
6. Нарастающая симптоматика в первые дни после травмы.
7. Механизм травмы, характерный для повреждения головного мозга.
МРТ применяют в диагностике ушибов головного мозга, подострых и хронических кровоизлияний (с 3-х суток и позднее после травмы), диффузно-аксональных повреждений (ДАП).
МРТ наиболее информативный метод визуализации отёка головного мозга, ДАП у больных, находящихся в коме.
Традиционная краниография информативна в диагностировании переломов костей свода черепа. Рентгенография может не выполняться после проведения КТ, при которой выявлены костные повреждения или показания для экстренной операции.
Опухоли головного мозга
Ни один из методов лучевой диагностики не является всеобъемлющим для диагностики опухоли. Требуется, как правило, комплексное исследование – КТ и МРТ. Для повышения информативности исследования и дифференциальной диагностики требуется контрастное усиление йодсодержащим или парамагнитным контрастным средством.
Установление томографическими методами вероятного гистологического строения опухоли не всегда возможно.
В диагностике опухолей задней черепной ямки, гипофиза первично рекомендуется МРТ.
В качестве послеоперационного контроля радикальности удаления опухоли рекомендовано МРТ с контрастированием.
Метастазы в головном мозге
В диагностике метастазов информативны МРТ и КТ с контрастированием. При выявлении одиночного объёмного образования, подозрительного на метастаз, при отсутствии данных за первичную злокачественную опухоль, требуется комплексное обследование, направленное на поиск первичной опухоли.
Опухоли черепно-мозговых нервов
Метод выбора при подозрении на невриному – МРТ. При МРТ визуализируются слуховые (VII-VIII раздельно не дифференцируются) и, не всегда, тройничные нервы (V пара).
Для выявления деструкции пирамиды височной кости дополнительно – КТ.
Сосудистые заболевания
При острых нарушениях мозгового кровообращения (ОНМК) любого типа первично показана КТ (дифференциальная диагностика геморрагического и ишемического инсульта). Это принципиально, т.к. при ОНМК по ишемическому и геморрагическому типу лечение различное.
КТ выявляет минимальные кровоизлияния немедленно после образования, поэтому при клинической картине ОНМК и отсутствии на томограммах изменений, характерных для геморрагического инсульта, предполагается ишемический инсульт (ИИ).
МРТ более чувствительна в диагностике ишемических поражений мозга независимо от стадии заболевания. МРТ -метод выбора для выявления стволовых, мелких лакунарных инфарктов и ишемических очагов, локализующихся в задней черепной ямке (хуже определяемых при КТ).
Использование КТ или МРТ зависит от момента начала инсульта, т.е. сроки выявления ишемического поражения мозга имеют первостепенное значение для выбора метода визуализации.
В острой стадии развития ишемического инсульта (до 6 часов) повреждение мозговой ткани на нативной КТ определить невозможно. В этот период с целью уточняющей диагностики ишемического инсульта и дифференциации зон необратимого/обратимого повреждения мозговой ткани необходимо проведение перфузионной КТ (при отсутствии КТ-признаков геморрагического инсульта). Кроме того, перфузионная КТ позволяет определить степень снижения мозгового кровотока при ишемическом инсульте. При невозможности перфузионной КТ показана МРТ с оценкой диффузии (МРТ-ДВИ) и состояния интракраниальных артерий (МРА).
В первые сутки заболевания МРТ-ДВИ более информативна, чем нативная КТ. В период с начала вторых суток до 8 суток от начала заболевания информативны как КТ, так и МРТ.
Повторные КТ/МРТ не применяют для наблюдения за течением заболевания в процессе лечения. Однако КТ рекомендуется для диагностики осложнений инсульта (объёмное воздействие, вторичное кровоизлияние, развитие гидроцефалии).
При подозрении на острое внутричерепное кровоизлияние первично показана КТ
Выявляемость субарахноидальных кровоизлияний (САК) при КТ наиболее максимальна в первые сутки, затем она постоянно снижается и через 1-2 недели признаки кровоизлияния практически не определяются. КТ-ангиография значительно повышает эффективность выявления локализации и причины нетравматического кровоизлияния, однако наличие кровоизлияния затрудняет обнаружение малых артериальных аневризм.
МРТ-диагностика внутримозговых и субарахноидальных кровоизлияний в первые сутки затруднительна. В подострой (3-14 день) и хронической стадиях (больше 14 дней) МРТ высоко информативна.
В диагностике вариантов и пороков развития сосудов головного мозга, в т.ч. артериальных аневризм и сосудистых мальформаций – первично рекомендуется МРТ в сочетании с МР-ангиографией.
КТ-ангиография – метод уточняющей диагностики, особенно при неубедительных данных МРТ.
В сомнительных случаях и при планировании оперативного лечения выполняется церебральная ангиография.
Для исследования экстракраниальных сосудов (ветви дуги аорты) первично применяют дуплексное УЗ-исследование. Уточняющими методами выявленных патологических изменений являются МРА и КТА.
Воспалительные заболевания (абсцесс, менингит) - МРТ или КТ с контрастированием
Вирусные инфекции (энцефалиты) МРТ –метод выбора.
Паразитарные инфекции мозга – КТ. При подозрении на паразитарное поражение мозга необходимо дополнительно КТ-исследование грудной клетки и брюшной полости (диагностика легких и печени).
Демиелинизирующие заболевания (рассеянный склероз и др.) МРТ – метод выбора + контрастирование
Эпилепсия - МРТ и/или КТ.
Гидроцефалия - МРТ или КТ
Дегенеративные и метаболические заболевания - МРТ и КТ.
Заболевания головы и шеи
Заболевания околоносовых пазух. Для визуализации околоносовых пазух первичный метод – рентгенография. При хронических атипично протекающих синуситах, а также при невозможности эндоскопического осмотра, с целью уточнения характера выявленных изменений и дифференциальной диагностики применяют КТ. МРТ для уточняющей диагностики.
Показания для КТ
· Хронический атипично протекающий риносинусит.
· Диагностика вариантов развития пазух.
· Определение распространенности патологического процесса.
· Оценка состояния глубоких мягкотканных структур.
· Осложнения риносинусита (субпериостальный абсцесс, остеомиелит костей черепа и др.).
· Полипы и полипоз полости носа и околоносовых пазух.
· Гранулёматоз Вегенера.
· Опухоли околоносовых пазух.
· Планирование хирургического и/или лучевого лечения.
Показания для МРТ
· Для выявления интракраниального и интраорбитального осложнения и распространения синусита.
· В дифференциальной диагностике грибкового процесса от воспаления другой этиологии.
· Дополняет КТ в комплексной диагностике и оценке распространённости опухолей.
Заболевания глаза
Основные показания для КТ и МРТ
· Сосудистые опухоли орбиты – КТ с контрастированием. МРТ для уточнения.
· Дермоид и эпидермоид орбиты – КТ. МРТ для уточнения.
· Идиопатическая псевдоопухоль орбиты – МРТ.
· Опухоли зрительного нерва – МРТ. КТ для уточнения.
· Неврит зрительного нерва – МРТ метод выбора.
· Меланома глазного яблока – первично УЗИ. МРТ для уточнения.
· Ретинобластома –комплексное МРТ/КТ -исследование.
· Опухоли слёзной железы – КТ. МРТ для стадирования злокачественной опухоли.
· Лимфопролиферативные заболевания глазницы -МРТ.
· Абсцесс орбиты – МРТ, особенно при подозрении на внутримозговые осложнения (МРТ), КТ для оценки костных изменений стенок глазницы.
· Травма глаза – КТ метод выбора: определение повреждений стенок глазницы, выявление инородных тел, острых внутриглазничных кровоизлияний.
Заболевания мягких тканей шеи
УЗИ –первичный метод визуализации кист, воспалительных изменений и лимфатических узлов (в т.ч. непальпируемых). При неубедительных УЗ-данных показана КТ.
МРТ с контрастом –метод выбора для выявления и оценки распространённости опухолевого процесса.
КТ с контрастом при невозможности выполнения МРТ.
Заболевания уха
При аномалиях развития и болезнях среднего и внутреннего уха метод выбора –КТ.
Специальные рентгенографические укладки по Шулеру, Майеру, Стенверсу при возможности выполнения КТ второстепенны по информативности.
При подозрении на перелом височной кости метод выбора -КТ.
Для диагностики внутричерепных осложнений заболеваний среднего уха показана и МРТ.
МРТ рекомендуется для выявления поражения вестибуло-кохлеарных нервов у больных с нейросенсорной тугоухостью.
Заболевания глотки и гортани
Для уточнения распространенности опухолевого или воспалительного процесса, оценки регионарных лимфатических узлов и получения дополнительной информации -МРТ или КТ с контрастом.
В лучевой диагностике заболеваний гортани первоначально рекомендуется выполнить боковую рентгенограмму шеи и линейную томографию гортани. Эта методика достаточно информативна, особенно для диагностики подсвязочных стенозов гортани и стенозов трахеи.
Воспалительные заболевания челюстей
Лучевая диагностика остеомиелита зависит от стадии. В острую стадию рентгеновская картина негативна. При УЗИ в этот период возможно выявление скопления гноя под надкостницей и в мягких тканях. Первые рентгенологические признаки появляются через 10-14 дней от начала заболевания.
В подострой и хронической стадиях проводят рентгенографические исследования, при необходимости КТ.
Новообразования челюстей
В диагностике одонтогенных и неодонтогенных кист и доброкачественных опухолей первично показаны рентгенограммы; при необходимости дополнительно используют КТ.
Гемангиома
(в мягких тканях или внутри кости) выявляется рентгенографически, КТ и КТА применяют для определения её распространённости.
Рентгенография –основной метод диагностики фиброзной дисплазии.
Злокачественные опухоли (рак, саркома, метастазы) –основные методы рентгенография и КТ. МРТ позволяет выявить рак слизистой оболочки верхнечелюстной пазухи на ранней стадии (до появления костной деструкции) и на поздней стадии дополняет КТ в оценке распространённости процесса.
В диагностике рецидивов применяют комплексное рентгенологическое исследование: рентгенография, КТ и МРТ.
Заболевания слюнных желез
Лучевая диагностика заболеваний слюнных желез основывается на применении УЗИ (в первую очередь) и сиалографии.
При осложнениях и подозрении на злокачественное поражение применяют МРТ.
Заболевания височно-нижнечелюстного сустава (ВНЧС)
В лучевой диагностике заболеваний ВНЧС (деформирующий артроз, артрит) применяют рентгенографию, КТ и МРТ.
МРТ–метод выбора в диагностике функциональных нарушений ВНЧС.
Травмы челюстно-лицевой области (ЧЛО)
1. Больным с изолированными повреждениями лицевого скелета показана рентгенография в стандартных и/или специальных укладках.
2. Для поиска рентгеноконтрастных (металлосодержащих) инородных тел ЧЛО первично показана рентгенография.
3. КТ – метод выбора для уточнения локализации инородного тела по отношению к структурам орбиты.
4. КТ показана в случаях внутричерепных инородных тел.
5. КТ - метод выбора при множественной и комбинированной травме, сложных случаях.
6. КТ показана при огнестрельных и взрывных повреждениях лицевого скелета.
7. КТ показана при выборе тактики лечения и планировании пластических операций.
Смирнов В.В. - к.м.н, врач высшей квалификацинной категории.
Саввова М.В. - врач высшей квалификацинной категории.
Читайте также:
