Лучевая диагностика рака мочевого пузыря
Добавил пользователь Валентин П. Обновлено: 28.01.2026
В данной статье проведен анализ отечественных и зарубежных источников о возможностях методов диагностики при раке мочевого пузыря (РМП). Проблема ранней диагностики первичной и рецидивной опухоли, определение стадийности РМП, прогнозирования и исходов лечения больных уротелиальной карциномой остается актуальной.
Ключевые слова
рак мочевого пузыря, ультразвуковое исследование, рентгеновская компьютерная томография, магнитно-резонансная томография
Обзор
Рак мочевого пузыря занимает второе место среди онкоурологических заболеваний в России и третье по смертности от них. Заболеваемость РМП постоянно растет. В течение последних 10 лет прирост больных раком мочевого пузыря в России составил 58,6% [1]. В США рак мочевого пузыря занимает пятое место среди всех видов рака (1,6 %) [2, 3]. Вместе с тем своевременная диагностика опухолей мочевого пузыря и лечение больных с данной патологией остаются сложными и актуальными проблемами современной онкологии.
Клиническая классификация рака мочевого пузыря строится с учетом важнейших биологических особенностей опухолей из уротелия. Исходя из характерной для переходноклеточной карциномы мультицентричности очагов поражения, в классификации предусмотрено введение индекса (m), добавление которого к символу Т свидетельствует о множественности опухолей. Классификация содержит рубрики, характеризующие неинвазивную папиллярную карциному (Та) и интраэпителиальный рак или «плоскую опухоль» – карциному in situ – (Tis) [4].
Разделение новообразований мочевого пузыря на две группы – мышечнонеинвазивные и мышечноинвазивные – имеет принципиальное значение [5]. Уточнение глубины инвазии является важным аспектом диагностического процесса и часто представляет трудную задачу, как для клинициста, так и для патоморфолога. Символы Т2 - Т4 указывают на поражение мышечных слоев стенки (поверхностного и глубокого), а также на вовлечение в процесс околопузырных тканей и прилежащих органов. Помимо характеристики первичной опухоли (Т), клиническая классификация предусматривает информацию о регионарных (N) и отдаленных (М) метастазах [4].
Установление стадии инвазии рака мочевого пузыря является важнейшим аспектом диагностики, поскольку именно этот показатель определяет выбор тактики хирургического лечения и прогноз заболевания для пациента. При правильно установленной стадии инвазии, в Та – Т1 стадиях РМП трансуретральная резекция опухоли мочевого пузыря дает хорошие результаты и позволяет достичь пятилетней выживаемости у 85-94% пациентов. Послеоперационная летальность при данном виде хирургического лечения рака мочевого пузыря равна нулю, общее количество осложнений составляет около 18%, среди которых кровотечение (6,3%), внутрибрюшинная перфорация (0,5%), стриктура уретры (7,8%). У большинства больных полностью восстанавливается трудоспособность [6].
В связи с этим правильность установления стадии инвазии рака мочевого пузыря на дооперационном этапе является исключительно важной задачей. Несоответствие выбранного вида оперативного лечения степени инвазии опухоли приводит, с одной стороны, к несоблюдению радикальности, с другой стороны, к использованию необоснованной по объёму и тяжести хирургической операции.
Ведущую роль в установлении диагноза рака мочевого пузыря, как и много десятилетий тому назад, продолжает играть цистоскопия [7]. Важным аспектом использования цистоскопии является обеспечение визуального контроля за выполнением биопсии мочевого пузыря. Однако, по данным цистоскопии нельзя определить стадию заболевания, особенно затруднительно при дифференциальной диагностике между Т1 и Т2 стадиями. В последние десятилетия ведётся интенсивный поиск опухолевых маркеров рака мочевого пузыря, обнаружение которых в моче можно было бы рассматривать как показание для проведения цистоскопии [7].
В настоящее время в комплекс методов лучевой диагностики при РМП входят: ультразвуковое исследование, рентгенологические методики, рентгеновская компьютерная томография, магнитно-резонансная томография.
Одним из общепринятых неинвазивных и информативных методов является ультразвуковая диагностика. Ультразвуковое исследование мочевого пузыря проводится через переднюю брюшную стенку (трасабдоминально) или с применением внутриполостных высокочастотных датчиков (трансректально, трансвагинально и трансуретрально). Трансуретральное ультразвуковое сканирование мочевого пузыря является наиболее достоверным методом, особенно для определения глубины инвазии стенки пузыря, рака in situ и степени истончения стенки пузыря после трансуретральной резекции мочевого пузыря [8]. По данным В.Н. Шолохова (2000) данная методика имеет точность 82% при опухолях мочевого пузыря >0,5 см и 38% при опухолях
При выполнении экскреторной урографии с нисходящей цистографией можно получить представление о локализации и размерах образования при экзофитном росте, емкости мочевого пузыря и состоянии верхних мочевыводящих путей. Уменьшение емкости мочевого пузыря, появление уретеропиелоэктазии свидетельствует в пользу инвазивного РМП. При опухоли лоханки почки на экскреторной урограмме виден дефект наполнения лоханки и мочеточника, гидронефроз, могут не контрастироваться верхние мочевые пути на стороне поражения [10]. Нарушение пассажа мочи (локализация в области шейки мочевого пузыря и уретральных устьев) выявляется при экскреторной урографии в 95% [11].
Рентгеновская компьютерная томография (РКТ) как одна из разновидностей рентгенологического метода исследования занимает одно из ведущих мест в диагностике РМП. Некоторые авторы [12] отмечают высокий уровень чувствительности метода – до 80%. Другие авторы указывают на низкую эффективность применения компьютерной томографии при появлении инвазивного компонента опухоли – до 35%. По мнению многих исследователей, использование КТ эффективно: 1) при поражении регионарных лимфатических узлов – точность до 97% [13]; 2) при распространении процесса на соседние органы – точность до 87% [14]; 3) при выявлении опухолей Т3а–Т3б, когда есть возможность оценить толщину и плотность стенки мочевого пузыря, так как отсутствие четкости между наружным контуром стенки пузыря и паравезикальной клетчаткой является признаком внепузырной инфильтрации [15]. Болюсная РКТ – урография в комплексе с нативной РКТ позволяет получить наиболее полную лучевую информацию о состоянии всего мочевого тракта [16].
Применение магнитно-резонансной томографии (МРТ) существенно упростило проблему диагностики рака мочевого пузыря [17]. МРТ может помочь в разграничении инвазивной и неинвазивной форм рака мочевого пузыря, позволяет уточнить распространенность опухоли и вовлеченность в процесс окружающих органов. При необходимости оценки инвазивного компонента опухоли используется внутривенное динамическое контрастное усиление препаратами гадолиния. При динамическом контрастном усилении повышается интенсивность магнитно-резонансного сигнала от опухолевой ткани. Мышечный слой стенки мочевого пузыря дольше чем ткань опухоли остается гипоинтенсивным, темным (на Т1- и Т2-ВИ).
При использовании контрастного усиления возрастает точность диагностического исследования при определении минимального роста опухоли в послеоперационном периоде.
Было отмечено, что применение МРТ при инвазивных формах рака мочевого пузыря позволяет более точно, чем РКТ, УЗИ и цистоскопия, определить прорастание глубокого мышечного слоя мочевого пузыря и вовлечение околопузырной клетчатки [18].
Заключение. Таким образом, констатация наличия опухоли в мочевом пузыре – это необходимое, но совершенно недостаточное условие для планирования адекватного лечения. Комплекс диагностических мер должен обеспечивать максимально полную информацию о гистологической структуре, уровне дифференцировки, анатомической форме роста опухоли, о глубине инвазии стенки мочевого пузыря, наличии регионарных и/или отдалённых метастазов. Кроме того, важно знать, является опухоль одиночной или имеется несколько новообразований в мочевом пузыре. Необходимо отчетливо представлять внутрипузырную локализацию опухолей, особенно их отношение к шейке мочевого пузыря, устьям мочеточников и треугольнику Льето. Обязательно следует исключить наличие синхронных новообразований из уротелия в других отделах мочевыводящих путей – лоханках, мочеточниках, уретре.
Несмотря на развитие новых методик лучевой диагностики, по мнению подавляющего большинства авторов, в настоящее время, и в России и в мире проблема ранней диагностики первичной и рецидивной опухоли, определение стадийности РМП, а значит и прогнозирования исходов лечения больных уротелиальной карциномой остается актуальной.
Лучевая диагностика рака мочевого пузыря
Лучевая диагностика плоскоклеточного рака мочевого пузыря
а) Терминология:
1. Сокращения:
• ПКР: плоскоклеточный рак
2. Определение:
• Злокачественное эпителиальное новообразование с чистым плоскоклеточным фенотипом
б) Визуализация:
1. Общая характеристика:
• Лучший диагностический критерий:
о Образование мочевого пузыря или эксцентричное утолщение его стенки
• Локализация:
о Склонность роста опухоли в треугольнике и боковых стенках мочевого пузыря
о Может возникать в дивертикуле мочевого пузыря
• Морфология:
о Бляшкообразное, полипоидное или инфильтративное
2. КТ при плоскоклеточном раке мочевого пузыря:
• Контрастируемое бляшкоподобное или полипоидное образование на широкой ножке
• ± кальцификации
• Прорастание серозной оболочки (Т3b) проявляется в виде наличия мягкой ткани или уплотнения околопузырной клетчатки
3. МРТ при плоскоклеточном раке мочевого пузыря:
• Опухоль обладает умеренной интенсивностью сигнала на Т1 и Т2
• Отмечается ее раннее контрастирование
• Постконтрастные последовательности в режиме подавления сигнала от жира являются исключительно полезным методом обнаружения околопузырного роста (ТЗЬ)
4. УЗИ при плоскоклеточном раке мочевого пузыря:
• Гипоэхогенное бляшкообразное или полипоидное образование
• При допплерографии может определяться внутренний поток
5. Рекомендации по визуализации:
• Лучший метод диагностики:
о КТ в отсроченную фазу (КТ-урография)
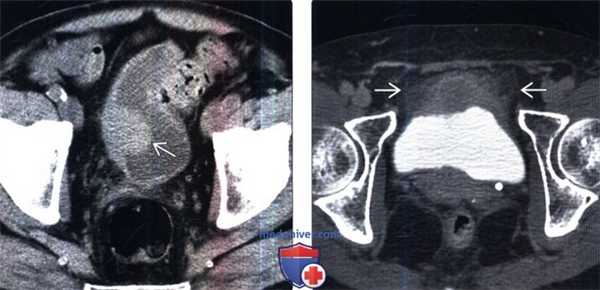
(Слева) КТ без контрастирования, аксиальный срез: у пациента с гематурией в анамнезе определяется полипоидное образование мягкотканной плотности вдоль боковой стенки мочевого пузыря. Была выполнена трансуретральная резекция опухоли мочевого пузыря (ТУР). При патоморфологическом исследовании был выявлен плоскоклеточный рак.
(Справа) КТ с контрастированием: заметное неравномнерное утолщение передней стенки мочевого пузыря. Обратите внимание на уплотнение околопузырной клетчатки, что предполагает прорастание опухоли через серозную оболочку (стадия Т3). Была выполнена радикальная цистэктомия: при патоморфологическом исследовании была выявлена стадия T3N1.
в) Дифференциальная диагностика плоскоклеточного рака мочевого пузыря:
1. Инвазивный уротелиальный рак:
• Дифференциальный диагноз между уротелиальным раком и плоскоклеточным, основанный только на данных визуализации, почти не представляется возможным
• ПКР (нешистосомный тип) на момент обнаружения обычно находится на более поздней стадии местной распространенности
2. Редкие новообразования мочевого пузыря:
• Аденокарцинома, мелкоклеточная опухоль
• Цистоскопия с биопсией является необходимым для постановки диагноза
3. Хронический грануломатозный цистит:
• Дифференциальный диагноз между изменениями при хроническом грануломатозном цистите и при ПКР у пациентов с шистозоматозом представляет трудность
• Цитологическое исследование мочи играет ключевую роль
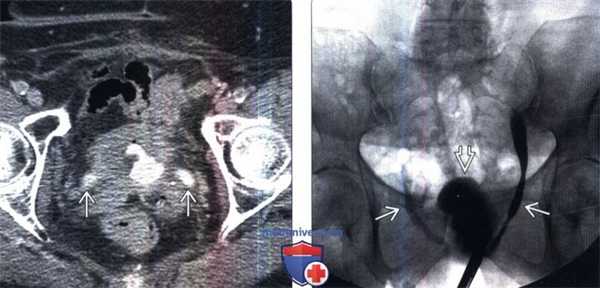
(Слева) КТ с контрастированием в отсроченную фазу, аксиальный срез: у пациента с анамнезом дистанционной лучевой терапии по поводу рака анального канала определяется заметное кольцевидное утолщение стенки мочевого пузыря с нарушением ее формы. Определяется прорастание инфильтрирующей опухоли в пузырно-мочеточниковое соустье, что вызвало двусторонний гидроуретеронефроз.
(Справа) Ретроградная цистография в передней проекции: у этого же пациента определяется нарушение контура и снижение растяжимости мочевого пузыря. Обратите внимание на двусторонний гидроуретер.
г) Патология:
1. Общая характеристика:
• Этиология:
о Хроническое раздражение слизистой и воспалению играют ключевую роль:
- Хроническое/повторяющееся повреждение → плоскоклеточная метаплазия → дисплазия → рак
о Наиболее частые причины хронического повреждения: хроническая инфекция мочевыводящих путей, внутрипузырные конкременты, постоянный катетер, установленный на длительное время, заражение Schistosoma, лечение циклофосфамидом
о Описан повышенный риск, ассоциированный с курением
2. Определение стадии, степени дифференцировки и классификация плоскоклеточного рака мочевого пузыря:
• Определение стадии плоскоклеточного рака следует той же схеме TNM, которая используется для уротелиального рака мочевого пузыря
3. Микроскопия:
• Островки кератинизации («плоские жемчужины»), состоящие из концентричных клеточных агрегаций с различной степенью дифференцировки
• Дифференциальный диагноз между низкодифференцированным уротелиальным раком и плоскоклеточным может представлять сложность:
о Следуя определению, чистым ПКР считается тот, у которого отсутствует компонент уротелиального рака
д) Клинические особенности:
1. Клиническая картина:
• Наиболее частые признаки/симптомы:
о Безболезненная микрогематурия
о Симптомы раздражения (частое мочеиспускание, дизурия)
2. Демография
• Возраст:
о Пожилые (обычно на седьмой декаде жизни)
о Случаи, связанные с шистозоматозом проявляются в молодом возрасте
• Эпидемиология:
о Насчитывает 3-7% всех случаев рака мочевого пузыря в США:
- Отмечается более высокая заболеваемость в эндемичных районах по шистозоматозу, таких как Египет и Судан
3. Течение и прогноз:
• Нешистосомные формы обычно проявляются на поздних стадиях (в 80% случаев наблюдается мышечная инвазия в детрузор и до 10% опухолей являются метастатическими):
о С другой стороны, нешистосомные формы имеют относительно низкую предрасположенность к метастазированию в регионарные лимфоузлы и отделенному метастазированию:
- Более вероятно вследствие фиброза в лимфатических сосудах и капиллярах при шистозоматозе и низкой гистологической степени злокачественности опухоли в этой популяции
4. Лечение плоскоклеточного рака мочевого пузыря:
• Радикальная цистэктомия является методом выбора
• Трансуретральная резекция опухоли мочевого пузыря (ТУР) выполняется при небольших полипоидных образованиях
е) Список использованной литературы:
1. Willis D et al: Nonurothelial Bladder Cancer and Rare Variant Histologies. Hematol Oncol Clin North Am. 29(2):237-252, 2015
2. Mouli S et al: Imaging features of common and uncommon bladder neoplasms. Radiol Clin North Am. 50(2)301-16, vi, 2012
3. Wong-You-Cheong J et al: Neoplasms of the urinary bladder: Radiologicpathologiccorrelation. RadioGraphics 26: 553-580, 2006
4. Wong JT et al: Bladder squamous cell carcinoma. Radiographics. 24(3):855-60, 2004
На рисунке показаны стадии Т рака мочевого пузыря с гистологической характеристикой.
Tis или рак in situ относится к непапиллярной (плоской) слизистой, в которой нормальный уротелий заменятся раковыми клетками, которые не прорастают через базальную мембрану.
Рак in situ относится к злокачественным новообразованиям с высокой степенью злокачественности и в основном распознается благодаря цитологическим аномалиям, схожим с таковыми при папиллярных опухолях высокой степени злокачественности. Клетки новообразования плеоморфные, гиперсхромные и занимают часть толщины уротелия. У них отсутствует полярность по отношению в базальной мембране. (Исходное увеличение 400х). Т1 описывает инвазию опухоли уротелия через базальную мембрану в соединительную ткань подслизистого слоя.
На этой микрофотографии используется иммуногистохимическое окрашивание цитокератином для выделения опухоли, которая прорастает в соединительную ткань подслизистого слоя, но не в собственную мышечную пластинку (Исходное увеличение 200х). Т2 описывает опухоль, которая прорастает в собственную мышечную пластинку.
Т2а: при окрашивании гематоксилином и эозином определяется опухолевая клетка, прорастающая поверхностную/внутреннюю 1/2 собственной мышечной пластинки. Обратите внимание на то, что внешняя 1/2 собственной пластинки мышечной не поражается. (Исходное увеличение 100х). Т2b: при окрашивании гематоксилином и эозином определяются опухолевые клетки, прорастающие внешнюю 1/2 собственной пластинки слизистой. (Исходное увеличение 100х). Т3 применимо к опухолевой инвазии в околопузырную клетчатку. При окрашивании гематоксилином и эозином определяются опухолевые клетки, прорастающие в околопузырную жировую клетчатку. (Исходное увеличение 200х).
Стадия опухоли Т3а предполагается в том случае, когда имеются микроскопические признаки поражения околопузырной жировой клетчатки (не определяется при визуализации), а стадия Т3b - в случае, когда имеются макроскопические признаки (потенциально обнаруженные на визуализации). Т4 описывает опухоль, прорастающую в любой из следующих органов: предстательная железа, матка, влагалище, стенка таза или живота. Опухоль стадии Т4 прорастает в предстательную железу, матку или влагалище; в стадии Т4b прорастает в стенку таза или живота. При окрашивании гематоксилином и эозином определяется клетки неопластического переходноклеточного рака, прорастающие в простату. (Исходное увеличение 100х). (Слева) На рисунке показана опухоль шейки мочевого пузыря у пациента мужского пола; опухоль прорастает в предстательную железу, что является составляющей стадии Т4а. Для постановки стадии Т4а, необходимо чтобы опухоль проросла в строму предстательной железы непосредственно из первичной опухоли. Инвазия в подслизистый слой простатического отдела уретры не является составляющей стадии Т4а.
(Справа) На рисунке показаны опухоли задней стенки мочевого пузыря, прорастающие в матку и влагалище. Прорастание опухоли в матку и/или влагалище определяют стадию Т4а. (Слева) На рисунке показана опухоль передней стенки мочевого пузыря, которая прорастает в внебрюшинную предпузырную клетчатку (пространство Ретциуса) и впоследствии в мышцы передней стенки живота, что вместе определяет стадию Т4b.
(Справа) На рисунке показана опухоль боковой стенки мочевого пузыря, прорастающая в мышцы боковой стенки таза, что определяет стадию Т4b. (Слева) На рисунке показан рак мочевого пузыря в стадии N1 и N2. Обе классификации описывают метастазы в регионарных лимфоузлах истинного таза. Стадия N1 (слева) представлена одиночным метастазированием в тазовые лимфоузлы, в то время как N2 (справа) представлена множественным метастазированием в тазовые лимфатические узлы.
(Справа) На рисунке слева показана стадия N3, которая описывает поражение общих подвздошных лимфоузлов. На рисунке справа представлено поражение парааортальных лимфоузлов, что говорит о наличии отдаленных метастазов и стадии М1 согласно 7-ому изданию классификации рака AJCC.
Рак мочевого пузыря
Рак мочевого пузыря – это злокачественная опухоль слизистой оболочки или стенки мочевого пузыря. Проявлениями патологии служат гематурия, дизурия, боли над лобком. Диагностика требует проведения цитологического исследования мочи, ТУР-биопсии, цистографии, УЗИ мочевого пузыря, томографии. Программа лечения заболевания может включать хирургический подход (ТУР мочевого пузыря, цистэктомию, лазерную en-bloc резекцию) или консервативную тактику (системную химиотерапию, лучевую терапию). С целью профилактики рецидивов используется внутрипузырная химиотерапия и БЦЖ-терапия.
МКБ-10
Общие сведения
Рак мочевого пузыря встречается в 70% случаев всех новообразований мочевыводящих органов, с которыми сталкиваются специалисты в сфере клинической онкоурологии. В структуре общей онкопатологии доля неоплазий данного органа составляет 2-4%. Среди злокачественных опухолей различных локализаций по частоте развития рак мочевого пузыря занимает 11-е место у женщин и 5-е у мужчин. Патология чаще встречается у жителей индустриально развитых стран; возраст заболевших преимущественно старше 65-70 лет.
Причины
Общепризнанной гипотезы в отношении этиологии рака мочевого пузыря не существует. Однако известны отдельные факторы риска, которые в значительной степени способствуют развитию злокачественной опухоли:
- Редкое мочеиспускание. Ряд исследований указывает на повышенную вероятность возникновения неоплазии при длительном стазе мочи в мочевом пузыре. Различные метаболиты, содержащиеся в моче в высоких концентрациях, обладают опухолегенным действием и вызывают злокачественную трансформацию уротелия.
- Заболевания мочеполовой сферы. Длительной задержке мочи в мочевом пузыре может способствовать различная урогенитальная патология: простатит, аденома и рак простаты, дивертикулы мочевого пузыря, уролитиаз, хронический цистит, стриктуры уретры и др.
- Инфекции. Вопрос о роли папилломавирусной инфекции в этиологии новообразования остается дискуссионным. Паразитарная инфекция - мочеполовой шистосомоз в значительной мере способствует канцерогенезу.
- Профвредности. Доказана корреляция между частотой случаев рака мочевого пузыря и профессиональными вредностями, в частности, длительным контактом с ароматическими аминами, фенолами, фталатами, противоопухолевыми препаратами. В группе находятся риска водители, маляры, дизайнеры, художники, работники кожевенной, текстильной, химической, лакокрасочной, нефтеперерабатывающей промышленности, медработники.
- Прочие канцерогены. Высоким канцерогенным потенциалом обладает курение табака: курильщики страдают от оухолей мочевого пузыря в 2-3 раза чаще, чем некурящие. Неблагоприятное воздействие на уротелий оказывает употребление хлорированной питьевой воды, увеличивающее вероятность возникновения новообразований в 1,6-1,8 раз.
- Наследственность. В некоторых случаях неоплазия может быть детерминирована генетически и связана с семейной предрасположенностью.
Классификация
Рак мочевого пузыря различается по гистологическому типу, степени дифференцировки клеток, характеру роста, склонности к метастазированию. Учет этих характеристик чрезвычайно важен при планировании лечебной тактики. По морфологическим признакам наиболее часто встречаются переходно-клеточные (80-90%) и плоскоклеточные опухоли (3%), аденокарцинома (3%), папиллома (1%), саркома (3%). По степени анаплазии клеточных элементов различают низко-, умеренно- и высокодифференцированные неоплазии.
Практическое значение имеет степень вовлеченности в опухолевый процесс различных слоев стенки органа, в связи с чем говорят о поверхностном раке низкой стадии или высокостадийном инвазивном раке. Новообразование может иметь папиллярный, инфильтративный, плоский, узелковый, внутриэпителиальный, смешанный характер роста. Согласно международной системе ТNМ различают следующие стадии неоплазии:
- Та - неинвазивная папиллярная карцинома
- Tis – плоская карцинома in situ
- Т1 – опухолевая инвазия затрагивает субэпителиальную ткань
- Т2 – рак распространяется на мышечный слой (Т2а - поверхностный, Т2b - глубокий)
- Т3 – в процесс вовлекается паравезикальная клетчатка
- Т4 – инвазия затрагивает прилежащие органы (влагалище, матку, предстательную железу, брюшную стенку)
- N1-3 – выявляется метастазирование в одном (N1) или многих (N2) регионарных лимфоузлах либо в общих подвздошных лимфатических узлах (N3).
- М1 - обнаруживается метастазирование в отдаленные органы
Симптомы
Ранним проявлением рака мочевого пузыря служит выделение крови с мочой – микрогематурия или макрогематурия. Незначительная гематурия приводит к окрашиванию мочи в розоватый цвет, может быть эпизодической и не повторяться длительное время. В других случаях сразу же развивается тотальная гематурия: при этом моча становится кровавого цвета, могут выделяться сгустки крови. Длительная или массивная гематурия иногда вызывает развитие тампонады мочевого пузыря и острой задержки мочи, происходит прогрессирующее снижение гемоглобина и анемизация пациента.
По мере разрастания опухоли больных начинают беспокоить дизурические симптомы и боли. Мочеиспускание, как правило, становится болезненным и учащенным, с императивными позывами, иногда – затрудненным. Отмечаются боли в области лона, в паху, в крестце. Вначале болевые ощущения возникают только на фоне наполненного мочевого пузыря, затем, при прорастании мышечной стенки и прилежащих органов, становятся постоянными.
Многие симптомы рака мочевого пузыря не являются специфичными и могут встречаться при других урологических заболеваниях: цистите, простатите, мочекаменной болезни, туберкулезе, аденоме простаты, склерозе шейки мочевого пузыря и т. д. Поэтому зачастую пациенты на ранних стадиях длительно и неэффективно лечатся консервативно. В свою очередь, это затягивает своевременную диагностику и начало лечения, ухудшая прогноз.
Осложнения
Сдавление устья мочеточника вызывает нарушение оттока мочи из соответствующей почки. Развивается гидронефроз, острый болевой приступ по типу почечной колики. При сдавливании обоих устьев нарастает почечная недостаточность, которая может закончиться уремией. Некоторые виды рака с инфильтрирующим ростом склонны к распаду и изъязвлению пузырной стенки. На этом фоне легко возникают мочевые инфекции (цистит, пиелонефрит), моча приобретает гнойный характер и зловонный запах. Прорастание неоплазии в прямую кишку или во влагалище приводит к образованию пузырно-прямокишечных и пузырно-влагалищных свищей, сопровождающихся соответствующей симптоматикой.
Диагностика
Для выявления рака и определения стадии онкопроцесса требуется проведение комплексного клинико-лабораторного и инструментального обследования. Стандарт лабораторной диагностики включает проведение общего анализа мочи для определения гематурии, цитологического исследования осадка для обнаружения атипичных клеток, бактериологического посева мочи для исключения инфекции, теста на специфический антиген ВТА. Исследование крови обычно подтверждает анемию различной степени, указывающую на кровотечение.
- УЗИ мочевого пузыря. Выявляет опухолевые образования диаметром более 0,5 см, расположенные преимущественно в области боковых пузырных стенок. Для обнаружения неоплазии в зоне шейки наиболее информативно трансректальное сканирование. Иногда используется трансуретральная эндолюминальная эхография, проводимая с помощью датчика, введенного в полость мочевого пузыря.
- Томографическая диагностика. Наиболее ценные и информативные методы - КТ и МРТ мочевого пузыря. Позволяют оценить глубину распространения опухолевого процесса, выявить опухоли незначительных размеров, которые не доступны эхографической визуализации.
- Эндоскопия мочевого пузыря. Обязательным визуализирующим методом диагностики служит цистоскопия, при которой производится уточнение локализации, размеров, внешнего вида опухоли, состояния устьев мочеточников. Эндоскопическое исследование может дополняться биопсией, позволяющей провести морфологическую верификацию новообразования.
- Рентгенодиагностика. Из методов лучевой диагностики при раке мочевого пузыря проводится цистография, выявляющие дефект наполнения и деформацию контуров пузырной стенки и позволяющие судить о характере роста опухоли. Тазовую венографию и лимфангиоаденографию проводят для выявления вовлеченности тазовых вен и лимфатического аппарата.
Для выявления местных и отдаленных метастазов рака мочевого пузыря прибегают к проведению УЗИ органов брюшной полости, рентгенографии грудной клетки, УЗИ малого таза, сцинтиграфии костей скелета.

Лечение рака мочевого пузыря
Радикальное лечение может быть выполнено только хирургическими способами. При этом способ и вид операции коррелирует со стадией онкопроцесса. Виды оперативных вмешательств при раке мочевого пузыря:
- ТУР мочевого пузыря. При мышечно неинвазивном раке выполняется эндоскопическая операция - трансуретральная резекция стенки мочевого пузыря с опухолью. В ходе ТУР опухоль удаляется с помощью резектоскопа через мочеиспускательный канал.
- Лазерная en-bloc резекция. Наиболее современный метод - лазерная тулиевая en-bloc резекция. Данный метод позволяет убрать опухоль единым блоком вместе с мышечным слоем, что очень важно при гистологическом исследовании для оценки степени инвазии.
- Цистэктомия. К резекции мочевого пузыря (открытой, лапароскопической, робот-ассистированной) в последние годы прибегают все реже ввиду высокого процента рецидивов, осложнений и низкой выживаемости. В большинстве случаев при инвазивном раке мочевого пузыря показана радикальная цистэктомия. При проведении данной операции мочевой пузырь удаляют единым блоком с предстательной железой и семенными пузырьками у мужчин; придатками и маткой у женщин. Одновременно производится удаление части или всей уретры, тазовых лимфоузлов.
Для замещения удаленного органа используются следующие способы:
- имплантация мочеточников в кожу - уретерокутанеостомия
- отведение мочи в сигмовидную кишку - способ деривации мочи по Брикеру
- формирование кишечного резервуара по Штудеру (ортотопического мочевого пузыря) из тканей тонкой кишки, желудка, толстой кишки. Радикальная цистэктомия с кишечной пластикой является оптимальной, поскольку позволяет сохранить возможность удержания мочи и мочеиспускания.
Хирургическое лечение может дополняться дистанционной или контактной лучевой терапией, системной или внутрипузырной иммунотерапией.
Прогноз и профилактика
При неинвазивном раке показатель 5-летней выживаемости составляет около 85%. Гораздо менее благоприятен прогноз для инвазивно растущих и рецидивирующих опухолей, а также рака мочевого пузыря, дающего отдаленные метастазы. Снизить вероятность развития опухоли поможет отказ от курения, исключение профессиональных вредностей, употребление очищенной питьевой воды, ликвидация уростаза. Необходимо проведение профилактического УЗИ, исследования мочи, своевременного обследования и лечения у врача-уролога при симптомах дисфункции мочевых путей.
Рак уретры - симптомы и лечение
Что такое рак уретры? Причины возникновения, диагностику и методы лечения разберем в статье доктора Елкина Антона Вадимовича, онколога со стажем в 9 лет.
Над статьей доктора Елкина Антона Вадимовича работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина
Определение болезни. Причины заболевания
Рак уретры — это злокачественная опухоль, которая локализуется в мочеиспускательном канале. Это довольно редкая патология, которая составляет менее 1 % от всех злокачественных новообразований [1] . Частота встречаемости — четыре случая на 1 млн человек в год [2] . У женщин встречается в пять раз чаще, чем у мужчин [3] . Выживаемость составляет 83 % при поверхностной локализации и 36 % — при прорастании в мышечный слой и окружающие ткани [4] .
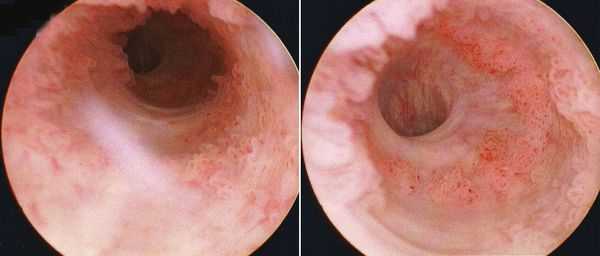
В абсолютном большинстве случаев встречается переходный тип и плоскоклеточный рак, и лишь менее, чем в 5 % случаев — аденокарцинома (непереходноклеточный рак) [5] . Гистологический тип опухоли определяет тактику медикаментозной противоопухолевой терапии. Непереходноклеточный рак является предвестником неблагоприятного прогноза, так как плохо отвечает на химио- и лучевую терапию.
Чаще всего (около 60 % случаев) первичный очаг локализуется в бульбо-мембранозном отделе (в том месте, где уретра проходит через мочеполовую диафрагму таза — от простаты к луковице полового члена), у 30 % пациентов — в пенильном отделе (отдел уретры, проходящий внутри полового члена), у 10 % в простатическом отделе уретры [6] .
Причины развития рака уретры досконально неизвестны. Однако имеются факторы риска, при наличии которых увеличивается вероятность возникновения опухоли. К ним относятся:
- хронические уретриты, которые могут быть вызваны инфекциями, передающимися половым путем (ВПЧ, хламидиоз, микоплазмоз, венерические заболевания), кишечной палочкой, грибковыми и вирусными инфекциями [4] ;
- хроническая травматизация уретры — такие состояния возникают при частой катетеризации мочевого пузыря или при мочекаменной болезни, когда происходит постоянное выделение с мочой кристаллов солей, которые травмируют слизистую мочеиспускательного канала;
- наличие в анамнезе рака мочевого пузыря или простаты;
- наличие дивертикулов (выпячивания стенки) мочевого пузыря;
- курение табака;
- наличие предраковых заболеваний, например, лейкоплакии (локального патологического изменения слизистой, или плоскоклеточная метаплазия уротелия), полипы уретры;
- профессиональная деятельность, связанная с воздействием на организм химических веществ, обладающих канцерогенным эффектом (например, ароматических аминов) [7] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы рака уретры
Симптомы рака уретры неспецифичны и могут присутствовать при других заболеваниях мочевыделительной системы. Также имеются особенности в зависимости от пола больного.
У мужчин могут быть следующие признаки [7] :
- затруднение мочеиспускания, вплоть до полной задержки мочи. Этот симптом обусловлен тем, что опухоль перекрывает просвет уретры. В результате сначала пациенты отмечают ослабление струи мочи и необходимость прикладывания усилий для полного опорожнения мочевого пузыря. При увеличении размера новообразования моча может выделяться капельно, а при полном перекрытие просвета самостоятельно произвести мочеиспускание невозможно.
- выделение гноя из уретры и/или кровотечение;
- гематурия — примеси крови в моче;
- пальпируемые новообразования в области уретры;
- боли в мочеиспускательном канале, которые могут иррадиировать в промежность и пах;
- увеличение паховых узлов, размеров мошонки и полового члена. Это связано с нарушением лимфооттока и развитием отёка;
- образование периуретральных абсцессов и свищей;
- приапизм — возникновение длительный болезненных эрекций, которые не связаны с сексуальным возбуждением;
- при меланоме уретры на головке полового члена могут обнаруживаться пигментные пятна.
У женщин могут наблюдаться следующие симптомы:
- рези, жжение и боли в уретре, которые усиливаются при мочеиспускании;
- гематурия;
- боли при половом акте;
- контактные и спонтанные кровотечения из уретры;
- недержание мочи;
- если опухоль переходит на стенки влагалища, могут развиваться вагинальные кровотечения и свищи;
- при переходе рака на вульву могут появится язвы;
- при распространении рака на стенку мочевого пузыря характерно развитие макрогематурии (выраженной степени гематурии), при которой моча приобретает красный цвет;
- если опухоль локализуется в области наружного отверстия уретры, ее легко обнаружить визуально и пальпаторно, в том числе при проведении гинекологического осмотра;
- при поражении паховых и тазовых лимфатических узлов может развиться нарушение лимфооттока с образованием лимфостаза, отёка и лимфедемы нижней половины тела.
Патогенез рака уретры
Развитие рака уретры — это многоступенчатый процесс, который может занимать несколько лет. Как правило, ему предшествуют другие патологические образования. Чаще всего это наличие хронической инфекции, под влиянием которой возникает дисплазия эпителия мочеиспускательного канала — клетки приобретают признаки атипизма. По мере прогрессирования процесса клетки становятся злокачественными и получают возможность бесконтрольно делиться. Опухоль начинает увеличиваться в размерах, инфильтрируя ближайшие органы и ткани.
Ещё одним свойством злокачественных клеток является способность к миграции — клетка отщепляется от первичного очага и с током лимфы доставляется в регионарные лимфоузлы. В них на некоторое время процесс сдерживается, но опухоль прорывает иммунный барьер и распространяется дальше. Гематогенный путь метастазирования (распространение по кровеносным сосудам) при раке уретры встречается редко [8] .
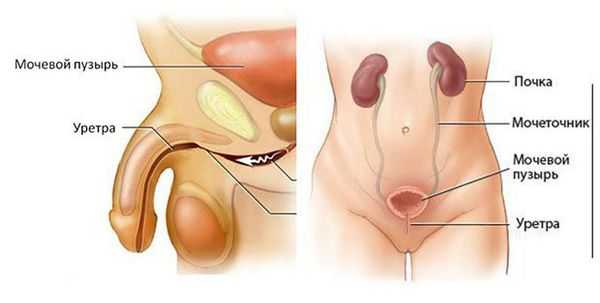
Классификация и стадии развития рака уретры
По происхождению выделяют первичный и вторичный рак уретры. Первичные опухоли возникают из эпителия мочеиспускательного канала. Вторичный рак является результатом распространения опухолей мочевого пузыря, предстательной железы или рака вульвы.
Гистологический вариант рака уретры обусловлен тем, в каком отделе органа развилась опухоль. Дистальный отдел уретры покрыт плоским эпителием, поэтому здесь развивается плоскоклеточный рак. Проксимальный отдел выстлан переходно-клеточным эпителием, соответственно в этой части образуется переходно-клеточный рак. Крайне редко в уретре образуются аденокарциномы, которые произрастают у мужчин из ткани предстательной железы, а у женщин из парауретральных желез. Ещё реже отмечается образование сарком и меланом. У мужчин меланома уретры чаще всего возникает в ладьевидной ямке.
Что касается макроскопической характеристики, выделяют следующие формы рака уретры [9] :
- экзофитная форма (основная масса опухоли растет внутрь просвета полого органа);
- полиповидная;
- язвенная;
- инфильтративная.
По степени дифференцировки (злокачественности) выделяют:
- высокодифференцированные опухоли;
- умеренно дифференцированные;
- низкодифференцированные;
- недифференцированные.
Чем менее дифференцировано новообразование, тем более неблагоприятен прогноз его течения. Иными словами, недифференцированные опухоли самые агрессивные. Они быстро распространяются в окружающие ткани и рано дают метастазы.
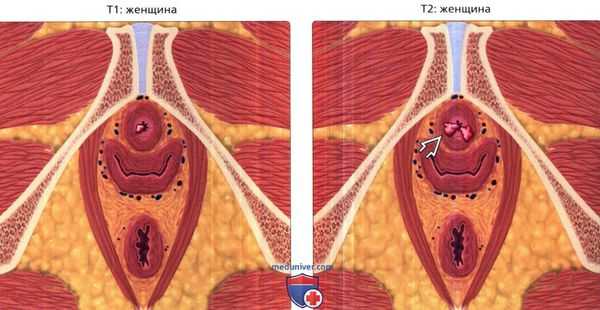
Стадия рака уретры определяется согласно классификации TNM, которая учитывает распространение первичного очага и наличие регионарных и отдаленных метастазов, где Т — это особенности распространения опухоли, N — поражение лимфатических узлов, а М — наличие отдаленных метастазов [7] :
- Т1 — рак не выходит за пределы эпителиального слоя уретры;
- Т2 — опухоль выходит за пределы стенки мочеиспускательного канала и затрагивает периуретральные мышцы и губчатое тело;
- Т3 — рак прорастает в пещеристое тело полового члена или клитора, в процесс вовлекается предстательная железа и шейка мочевого пузыря;
- Т4 — опухоль прорастает в смежные органы;
- N0 — нет поражения лимфатических узлов;
- N2 — имеется поражение 1 лимфатического узла;
- N3 — поражены 2 и более регионарных лимфатических узла;
- М0 — нет отдаленных метастазов;
- М1 — есть отдаленные метастазы.
Осложнения рака уретры
Осложнения рака уретры, как правило, развиваются на распространённых стадиях (опухоль даёт метастазы), когда в процесс вовлекаются смежные и отдалённые органы.
Наиболее частое осложнение — это кровотечение из опухоли, которое приводит к развитию анемии. Микрогематурия (обнаруживается лабораторно) характерна для язвенной формы рака уретры. Макрогематурия, когда примеси крови в моче видны невооруженным глазом, отмечается при распаде опухоли или её прорастании в кровеносные сосуды.
Помимо этого, возможно развитие следующих осложнений:
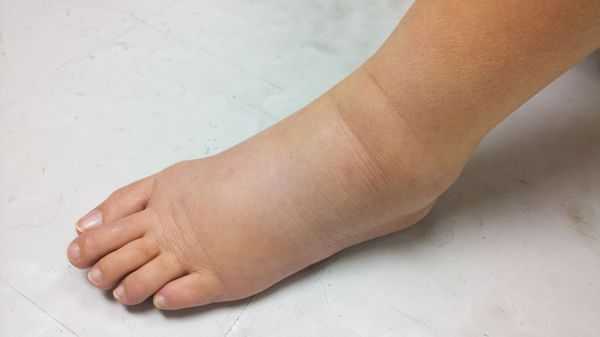
Диагностика рака уретры
Для диагностики рака уретры проводят следующие процедуры [7] :
- Изучение анамнеза и жалоб пациента. Доктор обращает внимание на наличие патологических симптомов (кровь в моче, патологические выделения из уретры), а также на перенесенные ранее заболевания (ИППП, инфекции мочевыделительной системы).
- Медицинский осмотр. Проводится осмотр наружной части уретры и пальпация мочеиспускательного канала на всем его протяжении. У женщин эта процедура сопутствует вагинальному исследованию, у мужчин уретру пальпируют по нижнему краю пениса, а скрытую часть через прямую кишку. В норме мочеиспускательный канал мягкий, без каких-либо утолщений или уплотнений.
- Уретроскопия — осмотр мочеиспускательного канала на всем его протяжении с помощью эндоскопического оборудования. При этом можно визуализировать опухоль, определить ее локализацию, размеры, тип роста и другие морфологические особенности. Дифференцировать злокачественную опухоль от доброкачественной можно по следующим признакам: рак имеет более высокую плотность, склонен к кровоточивости при контакте, инфильтрирует подлежащие ткани.
- Уретрография — рентгенологическое исследование мочеиспускательного канала после его заполнения контрастным веществом. Помогает определить стриктуры (сужения) мочевого пузыря, опухоли и наличие инородных тел в уретре. Применяется при невозможности уретроскопии или её недостаточной информативности.
- Магнитно-резонансная томография. Выполняется с контрастным усилением, или без него. Позволяет визуализировать мельчайшие новообразования вплоть до нескольких миллиметров.
- Вспомогательным методом обнаружения рака уретры является цитологическое исследование мазков-отпечатков, взятых из мочеиспускательного канала. Их исследуют на предмет обнаружения атипичных клеток.
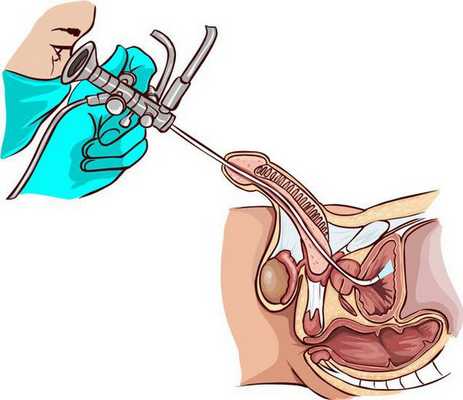
Главным методом диагностики является морфологическое исследование, которое позволяет подтвердить диагноз и определить вариант опухоли. Для этого проводят пункционную биопсию через уретроскоп. В некоторых случаях материал получают при трансуретральной резекции опухоли.
После постановки диагноза выполняют исследования, направленные на определение стадии развития заболевания. В частности определяют, распространилась ли опухоль на соседние ткани и структуры. С этой целью проводят цистоскопию (эндоскопическое исследование мочевого пузыря) и кавернозографию (рентгеноконтрастное исследование сосудов полового члена в состоянии эрекции). Если есть свищи, обязательно проводится фистулография.
Для выявления метастазов проводят лимфангиоаденографию, УЗИ лимфатических узлов и внутренних органов, КТ и/или МРТ. При подозрении на вовлечение в процесс костной системы назначается сцинтиграфия.
Лечение рака уретры
Так как рак мочеиспускательного канала встречается очень редко, для болезни не разработана стандартная тактика лечения. Большинство исследователей этой проблемы располагают лишь единичными случаями наблюдения.
Тем не менее можно с уверенностью утверждать, что большей эффективностью обладает комбинированное лечение, при котором применяется неоадъювантная химио- или лучевая терапия с хирургическим удалением опухоли.
Операции
Оптимальные объемы хирургического вмешательства остаются дискутабельными. Одни авторы считают, что при инвазивных опухолях необходимо проведение цистуретерэктомии (удаления мочевого пузыря, уретры и части окружающих тканей, например, влагалища или мошонки). Другие считают, что к этому вопросу следует подходить дифференцированно, и в некоторых случаях возможно проведение органосохраняющих вмешательств.
Открытым остается вопрос о необходимости удаления регионарных лимфатических узлов. Считается, что если регионарные лимфоузлы не увеличены в размерах, вероятность наличия в них микрометастазов низка, поэтому их превентивное удаление не требуется. Но бывает, что в при такой картине только консервативных методов лечения недостаточно, поэтому ряд исследователей считают, что лимфодиссекция обязательна во всех случаях.
Объём операции и техника её проведения зависят от стадии заболевания и пола пациента.
При неинвазивных формах рака мочеиспускательного канала могут применяться следующие техники [10] :
- Трансуретральная резекция — опухоль удаляется с помощью эндоскопа. Применяется при неинвазивном раке без обширного распространения.
- Трансуретральная фульгурация — опухоль прижигается переменным током высокой частоты. Используется для устранения новообразований, локализованных в верхних слоях слизистой оболочки.
- Лазерная хирургия — деструкция опухоли с помощью лазерного излучения.
- Если рак располагается в области наружного отверстия мочеиспускательного канала, может быть проведена циркулярная резекция уретры в пределах здоровых тканей.
При распространенных вариантах опухоли, когда имеется её прорастание в подлежащие ткани, требуется проведение расширенных вмешательств. Техника операции и объём удаляемых тканей зависит от пола пациента.
У женщин, если опухоль поразила большую часть уретры, удаляют весь мочеиспускательный канал, шейку мочевого пузыря, переднюю стенку влагалища и вульву. Для отведения мочи накладывают эпицистостому — выводят искусственное отверстие от мочевого пузыря на кожу передней брюшной стенки. Если требуется удаление всего мочевого пузыря, то производят выведение мочеточников на кожу или в прямую кишку.
У мужчин возможны следующие варианты проведения операции [11] :
- Открытая резекция уретры в пределах здоровых тканей. Производится при прорастании опухоли в губчатую часть мочеиспускательного канала.
- Частичная ампутация полового члена — показана при прорастании опухоли в кавернозные тела пениса.
- Полная ампутация полового члена выполняется при локализации рака в задней части уретры. В этом случае операция может быть расширена удалением мочевого пузыря. Для обеспечения оттока мочи производят наложение мочеточниковых свищей.
Лучевая терапия
При раке уретры может использоваться 2 вида лучевой терапии — дистанционная и внутритканевая (брахитерапия) [11] .
При дистанционной лучевой терапии ионизирующее излучение генерируется в специальных аппаратах — линейных ускорителях и направляется на облучаемую зону.
При брахитерапии в пораженную ткань вводится катетер, с помощью которого радиоизотопы доставляются непосредственно к опухоли. Это позволяет прицельно облучать злокачественную опухоль, минимально воздействуя на окружающие структуры. Этот способ даёт меньше осложнений и легче переносится пациентами, но его применение во многом зависит от особенностей опухоли.
Как правило, лучевая терапия применяется в комбинации с хирургическим вмешательством, но может использоваться и как самостоятельный метод лечения при обширных опухолях или категорическим отказом пациента от калечащей операции.
Химиотерапия
В настоящее время имеются различные стандартные схемы проведения химиотерапии. В большинстве случаев придерживаются следующей тактики:
- при переходноклеточном раке назначают схемы, содержащие метотрексат, винбластин, доксорубицин или цисплатин;
- при плоскоклеточном раке используется фторурацил, лейковорин, цисплатин;
- при аденокарциноме используется цисплатин и 5-фторурацил;
- при меланомах химиотерапия малоэффективна, поэтому ведутся исследования в применении таргетных препаратов.
Прогноз. Профилактика
Несмотря на агрессивные методы лечения, пятилетняя выживаемость при раке уретры колеблется в пределах 35-47 %. Это связано с поздним выявлением заболевания, его редкостью и невозможностью проведения полномасштабных клинических исследований эффективности методов лечения. Улучшают прогноз неинвазивность опухоли, радикальное лечение, молодой возраст, малый размер первичного очага и отсутствие регионарных метастазов [10] .
В рамках профилактики рака уретры предлагаются следующие мероприятия:
- Своевременное лечение заболеваний мочеполовой системы — воспалительные процессы, инфекции, передающиеся половым путем, мочекаменная болезнь.
- Незамедлительное обращение к урологам при возникновении патологических признаков.
- Регулярное прохождение профосмотров лицами, чья работа связана с профессиональными вредностями (контакт с химическими веществами на красильных, резиновых, каучуковых, нефтяных, алюминиевых и текстильных производствах) .
Кроме того, в рамках профилактики рака уретры актуальны рекомендации по ведению здорового образа жизни и отказа от вредных привычек.
Читайте также:
- МРТ при травме круглой связки
- Санитарная микробиология. Принципы санитарно-микробиологических исследований.
- Дисфагии при остро развивающейся неврологической патологии. Дисфагия при инсульте и черепно-мозговой травме.
- Раздражение ампулярного аппарата. Ядро Бехтерева
- Нарушение секреции желудка. Органическая патология вне желудка
