Лучевая диагностика солидной псевдопапиллярной опухоли поджелудочной железы
Добавил пользователь Евгений Кузнецов Обновлено: 28.01.2026
Лучевая диагностика солидной псевдопапиллярной опухоли поджелудочной железы
а) Терминология:
1. Сокращения:
• Солидная псевдопапиллярная опухоль (solid pseudopapillary neoplasm — SPN)
2. Синонимы:
• Солидная и папиллярная эпителиальная опухоль (solid and papillary epithelial neoplasm-SPEN); папиллярная кистозная эпителиальная опухоль; папиллярная кистозная опухоль; солидная и кистозная опухоль поджелудочной железы, опухоль Франца или опухоль Хамоди
3. Определения:
• Эпителиальная опухоль экзокринной части поджелудочной железы, сочетающая признаки солидного и кистозного новообразований и характеризуемая низким злокачественным потенциалом
б) Визуализация:
1. Общая характеристика:
• Основные диагностические признаки:
о Крупное округлое инкапсулированное сложное кистозное образование поджелудочной железы, не вызывающее расширения протоков
• Локализация:
о Обычно в хвосте поджелудочной железы
• Размеры:
о Обычно крупные (в среднем: 10 см; от 2,5 до 20 см)
• Морфология:
о Как правило, четко отграниченное крупное солидное и кистозное объемное образование
о Новообразования о Может содержать дистрофические кальцинаты
о Признаки агрессивного поведения опухоли встречаются нечасто, они включают в себя
- Периваскулярную инвазию, расширение протоков; метастазы обычно в печени, но также в лимфоузлах и по брюшине
2. УЗИ при солидной псевдопапиллярной опухоли:
• Хорошо отграниченное гетерогенное объемное образование, содержащее солидный и кистозный компоненты:
о Гипоэхогенный центр формируется вследствие некроза опухоли/кровоизлияния
о В кистозной части опухоли может определяться уровень жидкость-детрит
• Цветовая допплерография: слабая васкуляризация из-за участков некроза
• Эндоскопическое УЗИ: более чувствительный метод, позволяет выявлять мелкие опухоли:
о Может применяться как метод контроля при тонкоигольной биопсии
(Левый) При Т2 МРТ на аксиальной томограмме в теле поджелудочной железы определяется мелкое четко отграниченное Т2-яркое новообразование. Обратите внимание, что сигнал от опухоли менее интенсивный по сравнению с сигналом жидкого содержимого желчного пузыря и спинного мозга.
(Правый) При Т1 МРТ с контрастным усилением и подавлением жира на соответствующей томограмме в теле поджелудочной железы определяется мелкое слабо контраструемое объемное образование, симулирующее аденокарциному поджелудочной железы; но, в отличие от аденокарциномы, расширения панкреатического протока и инфильтрации окружающих тканей не наблюдается. (Левый) У девушки 19 лет при КТ с контрастным усилением на аксиальной томограмме в теле поджелудочной железы визуализируется гетерогенное объемное образование, состоящее из солидного и кистозного компонентов.
(Правый) При КТ с контрастным усилением на соответствующей корональной томограмме визуализируется крупное, преимущественно кистозное объемное образование с контрастным пояском и мягкотканным компонентом на периферии. (Левый) У этой же пациентки при эндоскопическом УЗИ на соответствующих УЗ срезах определяется гетерогенное образование, состоящее из солидных зон, мелкокистозных анэхогенных участков и более крупного сложного кистозного компонента.
(Правый) При биопсии под контролем эндоскопического УЗИ видно, что игла введена в периферический мягкотканный нодулярый компонент крупного солидного и кистозного образования поджелудочной железы, которое оказалось солидной псевдопапиллярной опухолью.
3. КТ при солидной псевдопапиллярной опухоли:
• Гетерогенная плотность, смешанные солидные/кистозные зоны
• Контрастные капсула и мягкотканные выросты
• При КТ без контрастного усиления-участки кровоизлияний повышенной плотности; неконтрастируемые зоны некроза с низким коэффициентом ослабления
4. МРТ при солидной псевдопапиллярной опухоли:
• Четко отграниченное образование с центральной зоной гетерогенного яркого Т1 и Т2 сигнала:
о Низкая интенсивность сигнала при Т1 МРТ: капсула и солидные компоненты контрастируются в постконтрастную фазу приТ1 ВИ
о Высокая интенсивность сигнала при Т1 МРТ: внутриопухолевое кровоизлияние
о Высокая интенсивность сигнала при Т2 МРТ: некроз и кровоизлияние
о Низкая интенсивность сигнала при Т2 МРТ: толстая фиброзная капсула
5. Рекомендации по визуализации:
• Оптимальный метод визуализации:
о Мультипланарная КТ с контрастным усилением или МРТ
• Рекомендации по методике проведения исследования:
о Внутриопухолевые кровоизлияния лучше всего видны при КТ без контрастного усиления и МРТ
о Постконтрастные изображения должны также включать в себя томограммы артериальной фазы
в) Дифференциальная диагностика солидной псевдопапиллярной опухоли поджелудочной железы:
1. Муцинозная кистозная опухоль поджелудочной железы:
• Кровоизлияния отсутствуют; часто диагностируются у женщин средних лет
2. Неактивные нейроэндокринные опухоли:
• Кистозные компоненты обычно при Т1 МРТ не гиперинтенсивны; отмечается более выраженная гиперваскуляризация периферических отделов опухоли
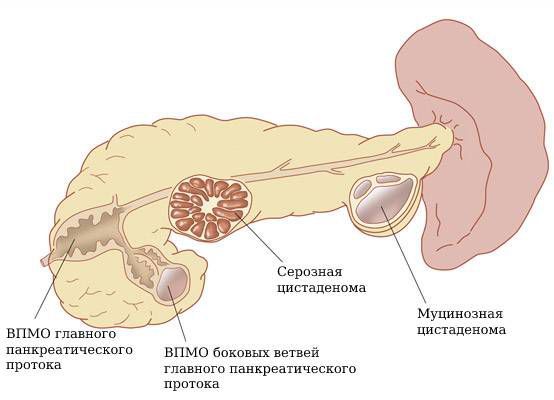
3. Серозная цистаденома поджелудочной железы:
• Отсутствует крупный солидный компонент; обычно локализуется в головке поджелудочной железы; чаще встречается у пожилых женщин
4. Карцинома протока поджелудочной железы:
• Редко содержит некротический или геморрагический компоненты; как правило, наблюдается обструкция панкреатического или общего желчного протоков; пожилые пациенты
(Левый) При цветовой допплерографии на поперечном УЗ срезе определяется дольчатое кистозное образование, с центральной гиперэхогенной зоной. Обратите внимание на хорошо заметную прилегающую селезеночную вену.
(Правый) При КТ с контрастным усилением на соответствующей аксиальной томограмме определяется крупное дольчатое объемное образование пониженной плотности, содержащую кальцинаты в центральной части. (Левый) При УЗИ брюшной полости в хвосте поджелудочной железы определяется четко отграниченное сложное кистозное образование, содержащее слоистый эхогенный материал.
(Правый) На увеличенном УЗИ-изображении той же области визуализируется четко отграниченное сложное кистозное образование поджелудочной железы, содержащее в центре эхогенный субстрат. (Левый) На поперечном УЗ срезе брюшной полости в хвосте поджелудочной железы визуализируется сложное солидное и кистозное образование.
(Правый) При Т2 МРТ с подавлением жира на соответствующей аксиальной томограмме визуализируется крупное сложное кистозное образование, дающее гетерогенный гиперинтенсивный Т2-сигнал и Т2-темная толстая фиброзная капсула.
г) Патология:
1. Общая характеристика:
• Крупные солитарные опухоли, представляющие собой вариабельные комбинации солидного, геморрагического и некротического компонентов
• Низкий злокачественный потенциал
2. Макроскопические и хирургические особенности:
• Толстая фиброзная богато васкуляризованная капсула, окружающая мягкотканную опухоль; обычно не вызывает обструкции про-токов/эффекта объемного образования
3. Микроскопия:
• Солидные скопления гомогенных эпителиоидных клеток с участками дегенерации и зонами формирования псевдопапиллярных структур
д) Клинические особенности:
1. Проявления:
• Обычно протекает бессимптомно или вызывает неспецифические боли в животе
• Может определяться пальпируемое объемное образование брюшной полости
2. Демография:
• Около 90% женщины; возраст • Чернокожие американцы или пациенты не европеоидной расы
3. Течение и прогноз:
• Обычно доброкачественное, но имеется невысокий потенциал малигнизации
• Прогноз: после хирургической резекции - благоприятный; оперативное лечение обычно приводит к выздоровлению (пятилетняя выживаемость 95%)
•
4. Лечение солидной псевдопапиллярной опухоли поджелудочной железы:
• Полное хирургическое иссечение
е) Диагностическая памятка. Советы по интерпретации изображений:
• Инкапсулированное объемное образование хвоста поджелудочной железы с солидным, кистозным и геморрагическим компонентом у молодых женщин не европеоидной расы
Солидно-псевдопапиллярная опухоль поджелудочной железы: проблемы диагностики и лечения
Cолидно-псевдопапиллярная опухоль поджелудочной железы является редким высокодифференцированным злокачественным новообразованием, характеризующимся относительно благоприятным клиническим течением. Наиболее часто она встречается у женщин 20–30 лет. Cолидно-псевдопапиллярная опухоль поджелудочной железы не имеет специфических клинических проявлений. Лучевая диагностика (УЗИ, КТ, МРТ)
определяет характерные для этой опухоли изменения, такие как как гетерогенность и гиповаскуляризованность, отражает солидные и кистозные компоненты новообразования. Отдельные доклады описывают экстраорганное расположение солидно-псевдопапиллярной опухоли поджелудочной железы. Основным методом лечения является операция. Протяженность резекции поджелудочной железы зависит от расположения и размера опухоли. В случае злокачественного течения заболевания химиотерапия и лучевая терапия должны
быть обсуждены
Ключевые слова
Об авторах
доктор мед. наук, профессор, заведующий отделением научно-исследовательского отдела хирургии и хирургических технологий в онкологии ФГБУ “Российский научный центр рентгенорадиологии” МЗ РФ
врач-онколог ФГБУ “Российский научный центр рентгенорадиологии” МЗ РФ
доктор мед. наук, профессор, главный научный сотрудник научно-исследова-
тельского отдела хирургии и хирургических технологий в онкологии ФГБУ “Российский научный центр рентгенорадиологии” МЗ РФ
Список литературы
1. Frantz V.K. Tumors of the pancreas. Atlas of Tumor Pathology, VII. In: Fascicles 27 and 28. Washington: Armed Forces Institute of Pathology. 1959. Р. 32–33.
2. Соко.лов Ю., Стоногин С.В., Поварнин О.Я., Алей никова В.А., Тимохович Е.В., Леонидов А.Л., Катасанова Л.П., Лаврова Т.Р. Лапароскопическая резекция подже лу дочной железы у детей с солидно-псевдопапиллярной опухолью. Педиатрическая фармакология. 2009; 4: 128–130. Sokolov Y.Y., Stonogin S.V., Povarnin O.Ja., Aleinikova V.A., Timokhovich E.V., Leonidov A.L., Katasanova L.P., Lavrova T.R. Laparoscopic resection of the pancreas in children with solid pseudopapillary tumor. Pediatricheskaja farmakologija. 2009; 4: 128–130. (In Russian)
3. Kloppel G., Solcia E., Longnecker D., Capella C., Sobin L.H. Histological Typing of tumors of the exocrine pancreas. World Health Organization International Classification of Tumors, 2nd ed. Berlin: Springer. 1996. P. 11–20.
4. Bosman F.T., Carneiro F., Hruban R.H., Treise N.D. WHO Classification of Tumours of the Digestive System. NY, USA: Lyon, France. 2010. 417 p.
5. Ng K.H., Tan P.H., Thng C.H., Ooi L.L. Solid pseudopapillary tumor of the pancreas. ANZ J. Surgery. 2003; 73 (6): 410–415. doi: 10.1046/j.1445-2197.2003.t01-1-02634.x
6. Martin R.C.G., Klimstra D.S., Brennan M.F., Conlon K.C. Solid pseudopapillary tumor of the pancreas: a surgical enigma. Ann. Surg. Oncol. 2002; 9 (1): 35–40. doi: 10,1245 / aso.2002.9.1.35
7. Yu P.-F., Hu Z.-H., Wang X.-B., Guo J.-M., Cheng X.-D., Zhang Y.-L., Xu Q. Solid pseudopapillary tumor of the pancreas: A review of 553 cases in Chinese literature. World J. Gastroenterol. 2010; 16 (10): 1209–1214. doi: 10.3748/wjg.v16.i10.1209. Hu S., Lin X., Song Q., Chen K. Solid pseudopapillary tumour of the pancreas in children: clinical and computed tomography manifestation. Radiol. Med. 2012; 117 (7): 1242–1249. doi: 10.1007/s11547-012-0854-2. PMID: 22744358.
8. Matos J., Grutzman R., Agaram N.P., Saeger H.D., Kumar H.R., Lillemoe K.D., Schmidt C.M. Solid pseudopapillary neoplasm of the pancreas: a multi-institutional study of 21 patients. J. Surg. Res. 2009; 157 (1): е137–142. doi: 10.1016/j.jss.2009.03.091.
11. Srilatha P., Mann V., Kanthilatha P. Solid pseudopapillary tumor of the pancreas: report of five cases. The Internet J. of Pathol. 2009; 8 (2).
12. Hibi T., Ojima H., Sakamoto Y., Kosuge T., Shimada K., Sano T., Sakamoto M., Kitajima M., Yamasaki S. Solid pseudopapillary tumor arising from the greater omentum followed be multiple metastases with increasing malignant potential. J. Gastroenterol. 2006; 41 (3): 276–281. doi: 10.1007/s00535-005-1753-2. PMID: 16699862
13. Siegelman E.S. Body MRI. Elsevier Saunders, Philadelphia. 2005. 527 p.
16. Baek J.H., Lee J.M., Kim S.H., Kim S.J., Kim S.H., Lee J.Y., Han J.K., Choi B.I. Small (?3 cm) solid pseudopapillary tumors of the pancreas in multiphasicmultidetector CT. Radiology. 2010; 257 (1): 97–106. doi: 10.1148/radiol.10092089.
17. Washington K. Solid pseudopapillary tumor of the pancreas: challenges presented by an unusual pancreatic neoplasm. Ann. Surg. Oncol. 2002; 9 (1): 3–4. PMID: 11829428
18. Choi J.Y., Kim M.J., Kim J.H., Kim S.H., Lim J.S., Oh Y.T., Chung J.J., Yoo H.S., Lee J.T., Kim K.W. Solid pseudopapillary tumor of the pancreas: typical and atypical manifestations. Am. J. Roentgenol. 2006; 187 (2): w178–186. doi: 10.2214/AJR.05.0569. PMID: 16861508.
20. Wang D.B., Wang Q.B., Chai W.M., Chen K.M., Deng X.X. Imaging features of solid pseudopapillary tumor of the pancreas on multi-detector row computed tomography. World J. Gastroenterol. 2009; 15 (7): 829–835. doi: 10.3748/wjg.15.829. PMID: 19230043.
21. Bouassida M., Mighri M.M., Bacha D., Fadhel M.C., Touinsi H., Azzouz M.M., Sassi S. Solid pseudopapillary neoplasm of the pancreas in an old man: age does not matter. Pan Afr. Med. J. 2012. 13: 8.
22. Ansari D., Elebro J., Tingstedt B., Ygland E., Fabricius M., Andersson B., Andersson R. Single-institution experience with solid pseudopapillary neoplasm of the pancreas. Scand. J. Gastro enterol. 2011; 46 (12): 1492–1497. doi: 10.3109/00365521.2011.627448.
23. Lee J.H., Yu J.S., Kim H., Kim J.K., Kim T.H., Kim K.W., Park M.S., Kim J.H., Kim Y.B., Park C. Solid pseudopapillary carcinoma of the pancreas: differentiation from benign solid pseudopapillary tumour using CT and MRI. Clin. Radiol. 2008; 63 (9): 1006–1014. doi: 10.1016/j.crad.2008.04.007.
25. Deest G., Causse X., Kerdraon R., Piquard A., Lagasse J.P. Impact of endoscopic 15 ultrasonography for the diagnosis of solid pseudopapillary tumor of the pancreas. Gastroenterol. Clin. Biol. 2008; 32 (10): 813–815. doi: 10.1016/j.gcb.2008.03.016.
27. Sidden C.R., Mortele K.J. Cystic tumors of the pancreas: ultrasound, computed tomography, and magnetic resonance imaging features. Semin. Ultrasound. CT. MR. 2007; 28 (5): 339–356. PMID: 17970551.
28. Cao D., Antonescu C., Wong G., Winter J., Maitra A., Adsay N.V., Klimstra D.S., Hruban R.H. Positive immunohistochemical staining of KIT in solid-pseudopapillary neoplasms of the pancreas is not associated with KIT / PDGFRA mutations. Modern Pathol. 2006; 19 (9): 1157–1163. doi: 10.1038/modpathol.3800647
29. Salvia R., Bassi C., Festa L., Falconi M., Crippa S., Butturini G. Clinical and biological behavior of pancreatic solid pseudopapillary tumors: report on 31 consecutive patients. J. Surg. Oncol. 2007; 95 (4): 304–310. doi: 10.1002/jso.20685.
32. Cantisani V., Mortele K., Levy A., Glickman J.N., Ricci P., Passariello R., Ros P.R., Silverman S.G. MRI characteristics of the solid pseudopapillary tumor of the pancreas in adult and pediatric use. AJR. 2003; 181 (2): 395–401. PMID: 12876017.
33. Kalb B., Sarmiento J.M., Kooby D.A., Adsay N.V., Martin D.R. MRI of cystic lesions of the pancreas. Radiographics. 2009; 29 (6): 1749–1765. doi: 10.1148/rg.296095506.
34. Yu C.-C., Tseng J.-H., Yeh C.-N., Hwang T.L., Jan Y.Y. Clinicopathological study of solid and pseudopapillary tumor of pancreas: Emphasis on magnetic resonance imaging findings. World J. Gastroenterol. 2007; 13 (12): 1811–1815. doi: 10.3748/wjg.v13.i12.1811. PMID: 17465471.
38. Ishikawa O., Ishiguro S., Ohhigashi H., Sasaki Y., Yasuda T., Imaoka S., Iwanaga T., Nakaizumi A., Fujita M., Wada A. Solid and papillary neoplasm arising from an ectopic pancreas in the mesocolon. Am. J. Gastroenterol. 1990; 85 (5): 597–601. PMID: 2337064.
39. Kim Y.I., Kim S.T., Lee G.K., Choi B.I. Papillary cystic tumor of the liver. A case report with ultrastructural observation. Cancer. 1990; 65 (12): 2740–2746. doi: 10.1002/1097-0142(19900615)65:123.0.CO;2-0
40. Elorza Orue J.L., Ruiz Diaz I., Tubia Landaberea J., San Vicente Leza M. Solid and papillary tumor on ectopic pancreas in transversal mesocolon. Rev. Esp. Enferm. Dig. 1991; 79 (6): 429–431. PMID: 191092.
41. Kloppel G., Maurer R., Hofmann E., Luthold K., Oscarson J., Forsby N., Ihse I., Ljungberg O., Heitz P.U. Solid-cystic (papillary-cystic) tumour swithin and outside the pancreas in men: report of two patients. Virchows Arch. A Pathol. Anat. Histopathol. 1991; 418 (2): 179–183. doi: 10.1007/BF01600295.
42. Fukunaga M. Pseudopapillary solid cystic tumor arising from an extrapancreatic site. Arch. Pathol. Lab. Med. 2001; 125 (10): 1368–1371. PMID: 11570919.
43. Tornoczky T., Kalman E., Jakso P., Mehes G., Pajor1 L., Kajtar G.G., Battyany I., Davidovics S., Sohail M., Krausz T. Solid and papillary epithelial neoplasm arising in heterotopic pancreatic tissue of the mesocolon. J. Clin. Pathol. 2001; 54 (3): 241–245. doi: 10.1136/jcp.54.3.241.
45. Tez M., Ozalp N., Zulfikaroglu B., Koc M. A solid pseudopapillary tumour arising from mesocolon without ectopic pancreas. HPB Surgery. 2010; 2010: 206186. doi: 10.1155/2010/206186.
46. Zhu H., Xia D., Wang B., Koc M. Extrapancreatic solid pseudopapillary neoplasm: Report of a case of primary retroperitoneal origin and review of the literature. Oncol. Lett. 2013; 5 (5): 1501–1504. doi: 10.3892/ol.2013.1242.
47. Чхиквадзе В.Д., Близнюков О.П., Моногарова И.А. Наблюдение эктопированной солидно-псевдопапиллярной опухоли поджелудочной железы. Онкология. Журнал им. П.А. Герцена. 2014; 2: 52–53. Chkhikvadze V.D., Bliznakov O.P., Monogarova I.A. Observation actophilornis solid-pseudopapillary tumor of the pancreas. Onkologija. Zhurnal im. P.A. Gercena. 2014; 2: 52–53. (In Russian)
48. Tanaka Y., Kato K., Notohara K., Hojo H., Ijiri R., Miyake T., Nagahara N., Sasaki F., Kitagawa N., Nakatani Y., Kobayashi Y. Frequent beta-catenin mutation and cytoplasmic / nuclear accumulation in pancreatic solid pseudopapillary neoplasms. Cancer Res. 2001; 61 (23): 8401–8404. PMID: 11731417
49. Darius T., Brouwers J., van Dijck H., Bernard P. Solid and cystic papillary neoplasm of the pancreas: a rare tumor in young women. Acta Chir. Belg. 2006; 106 (6): 726–729. PMID: 17290708.
50. Chetty R., Serra S. Membrane loss and aberrant nuclear localization of E-cadherin are consistent features of solid pseudo papillary tumour of the pancreas. An immunohistochemical study using two antibodies recognizing different domains of the E-cadherin molecule. Histopathology. 2008; 52 (3): 325–330. doi: 10.1111/j.1365-2559.2007.02949.x.
53. Miao F., Zhang Y., Wang X.Y., Wang D.B., Chen K.M., Tang A.R., Jiang H. CT manifestations and features of solid cystic tumor of the pancreas. Нepatobiliary pancreatic Dis. Int. 2002; 1 (3): 465–468. PMID: 14607729.
54. Горин Д.С., Кригер А.Г., Берелавичус С.В., Паклина О.В., Казаков И.В., Гордиенко Е.Н. Диагностика и хирургическое лечение солидно-псевдопапиллярных опухолей поджелудочной железы. Вопросы онкологии. 2013; 59 (приложение 3): 932. Gorin D.S., Krieger A.G., Berelavichus S.V., Paklina O.V., Kazakov I.V., Gordienko E.N. Diagnosis and surgical treatment of solid-pseudopapillary tumors of the pancreas. Voprosy oncologii. 2013; 50 (suppl. 3): 932. (In Russian)
55. Lee S.E., Jang J.Y., Lee K.U., Kim S.W. Clinical comparison of distal pancreatectomy with or without splenectomy. Korean J. Med. Sci. 2008; 23 (6): 1011–1014. doi: 10.3346/jkms.2008.23.6.1011.
56. Salla C., Chatzipantelis P., Konstantinou P., Karoumpalis I., Pantazopoulou A., Dappola V. Endoscopic ultrasound-guided fine-needle aspiration cytology diagnosis of solid pseudopapillary tumor of the pancreas: A case report and literature review. World J. Gastroenterol. 2007; 13 (38): 5158–5163. doi: 10.3748/wjg.v13.i38.5158.
57. Lam K.Y., Lo C.Y., Fan S.T. Pancreatic solid-cystic papillary tumor: clinicopathologic features in eight patients from Hong Kong and review of the literature. World J. Surg. 1999; 23 (10): 1045–1050. PMID: 10512945.
58. Pasquiou C., Scazec J.Y., Gentil-Perret A., Taniere P., Ranchere-Vince D., Partensky C., Barth X., Valette P.J., Bailly C., Mosnier J.F., Berger F. Solid pseudopapillary tumor of the pancreas. The pathology reports of 13 cases. Gastroenterol. Clin. Biol. 1999; 23 (2): 207–214. doi: GCB-04-1999-23-2-0399-8320-101019-ART90.
59. Zhang H., Liang T.B., Wang W.L., Shen Y., Ren G.P., Zheng S.S. Diagnosis and treatment of solid pseudopapillary tumor of pancreas. Hepatobiliary Pancreat. Dis. Int. 2006; 5 (3): 454–458. PMID: 16911949.
60. Uchidaa H., Gotoa C., Kishimotob H., Karoumpalis I., Pantazo poulou A., Dappola V. Laparoscopic spleen-preserving distal pancreatectomy for solid pseudopapillary tumor with conservation of splenic vessels in a child. J. Pediatr. Surg. 2010; 45 (7): 1525–1529. doi: 10.3748/wjg.v13.i38.5158.
61. Rebhandl W., Felberbauer F.X., Puig S., Paya K., Hochschorner S., Barlan M., Horcher E. Solid pseudopapillary tumor of the pancreas (Frantz tumor) in children. Report of four cases and review of the literature. J. Surg. Oncol. 2001; 76 (4): 289–296. doi: 10.1002/jso.1048
63. Kanter J., Wilson D.B., Strasberg S. Downsizing to resectabilty of a large solid and cystic papillary tumor of the pancreas by single-agent chemotherapy. J. Pediatr. Surg. 2009; 44 (10): e23-e25. doi: 10.1016/j.jpedsurg.2009.07.026.
64. Das G., Bhuyan C., Das B.K., Sharma J.D., Saikia B.J., Purkys tha J. Spleen-preserving distal pancreatectomy following neoadjuvant chemotherapy for papillary solid and cystic neoplasm of pancreas. Indian J. Gastroenterol. 2004; 23 (5): 188–189. PMID: 1559900.
66. Tang L.H., Aydin H., Brennan M.F., Klimstra D.S. Clinically aggressive solid pseudopapillary tumors of the pancreas: report of two cases with components of undifferentiated carcinoma and a comparative clinicopathologic analysis of 34 conventional cases. Am. J. Surg. Pathol. 2005; 29 (4): 512–519. PMID: 15767807.
67. Fried P., Cooper J., Balthazar E., Fazzini E., Newall J. A role for radiotherapy in the treatment of solid and papillary neoplasms of the pancreas. Cancer. 1985; 56 (12): 2783–2785. PMID: 4052952.
68. Maffuz A., Bustamante F.T., Silva J.A., Torres-Vargas S. Preopera tive gemcitabine for unresectable, solid pseudopapillary tumour of the pancreas. Lancet Oncol. 2005; 6 (3): 185–186. doi: 10.1016/S1470-2045(05)01770-5.
69. Wang L.J., Bai L., Su D., Zhang T.T., Mao Z.Y., Guo X.C., Jiao S.C. Retrospective analysis of 102 cases of solid pseudopapillary neoplasm of the pancreas in China. J. Int. Med. Res. 2013; 41 (4): 1266–1271. doi: 10.1177/0300060513488516.
70. Estrella J.S., Li L., Rashid A., Wang H., Katz M.H., Fleming J.B., Abbruzzese J.L., Wang H. Solid pseudopapillary neoplasm of the pancreas: Clinicopathologic and survival analyses of 64 cases from a single institution. Am. J. Surg. Path. 2014; 38 (2): 147–157. doi: 10.1097/PAS.0000000000000141.
72. Cai H., Zhou M., Hu Y., He H., Chen J., Tian W., Deng Y. Solid-рseudopapillary neoplasm softhe pancreas: clinical and pathological features of 33 cases. Surg. Today. 2013; 43 (2): 148–154. doi: 10.1007/s00595-012-0260-3.
73. Yang F., Jin C., Long J., Yu X.J., Xu J., Di Y., Li J., Fu de L., Ni Q.X. Solid pseudopapillary tumor of the pancreas: a case series of 26 consecutive patients. Am. J. Surg. 2009; 198 (2): 210–215. doi: 10.1016/j.amjsurg.2008.07.062.
74. Guo N., Zhou Q.B., Chen R.F., Zou S.Q., Li Z.H., Lin Q., Wang J., Chen J.S. Diagnosis and surgical treatment of solid pseudopapillary neoplasm of the pancreas: analysis of 24 cases. Can. J. Surg. 2011; 54 (6): 368–374. doi: 10.1503/cjs.011810.
75. Han H.J., Choi S.B., Jung C.W., Jung C.W., Song T.J., Choi S.Y. Surgical outcomes of solid pseudopapillary neoplasm of the pancreas: a single institution's experience for the last ten years. Am. Surg. 2012; 78 (2): 216–219. PMID: 22369832.
76. Chang H., Gong Y., Jian X., Su Z., Qin C., Zhang Z. Clinical strategy for the management of solid pseudopapillary tumor of the pancreas: aggressive or less. Int. J. Med. Sci. 2010; 7 (5): 309–313. doi: 10.7150/ijms.7.309.
77. Patil T.B., Shrikhande S.V., Kanhere H.A., Saoji R.R., Ramadwar M.R., Shukla P.J. Solid pseudopapillary neoplasm of the pancreas: a single institution experience of 14 cases. HPB (Oxford). 2006; 8 (2): 148–150. doi: 10.1080/13651820510035721.
78. Yagci A., Yakan S., Coskun A., Erkan N., Yildirim M., Yalcin E., Postaci H. Diagnosis and treatment of solid pseudopapillary tumor of the pancreas: experience of one single institution from Turkey. World J. Surg. Oncol. 2013; 1 (11): 308. doi: 10.1186/1477-7819-11-308.
КТ, МРТ признаки солидной и псевдопапиллярной опухоли поджелудочной железы (СППО)
а) Терминология:
1. Аббревиатура:
• Солидная и псевдопапиллярная опухоль (СППО)
2. Синонимы:
• Опухоль Хамоди (Hamoudi), опухоль Франца (Franz)
1. Общая характеристика:
• Лучший диагностический критерий:
о Инкапсулированное солидное объемное образование с кистозным компонентом и внутренними кровоизлияниями, определяемое у молодых женщин
• Локализация:
о Опухоль может располагаться в любых отделах ПЖ и не имеет склонности к поражению конкретной ее части
• Размер: от 2,5 до 20 см, в среднем 5 см
(Слева) На аксиальной КТ без контрастного усиления в теле и хвосте поджелудочной железы визуализируется объемное образование кистозно-солидного характера. Обратите внимание на плотные включения кальция в виде «ободка» в одном из отделов образования.
(Справа) На сонограмме (эндоскопическая ультрасонография) у этого же пациента отчетливо дифференцируется солидный и кистозный компоненты образования, представляющего собой подтвержденную (путем исследования образца после оперативного вмешательства) солидную псевдопапиллярную опухоль. (Слева) На корональной КТ с контрастным усилением у мужчины 37 лет в левом верхнем квадранте определяется солидная псевдопапиллярная опухоль геморрагического характера, а также кровь, распространяющаяся в забрюшинное пространство. СППО часто сочетаются с внутриопухолевыми кровоизлияниями.
(Справа) На аксиальной КТ с контрастным усилением у девушки 79 лет со случайно обнаруженной опухолью в поджелудочной железе визуализируется объемное образование в головке поджелудочной железы с дистрофическим кальцинатом в центре. Была выполнена операция, подтвердилась СППО. (Слева) На корональной КТ с контрастным усилением (объемный рендеринг) у женщины 23 лет визуализируются два объемных образования в поджелудочной железе, оба преимущественно кистозные с наличием солидного компонента, кальцинатов, а также капсулы по периферии. Оба образования были верифицированы как солидные псевдопапиллярные опухоли.
(Справа) На аксиальной КТ с контрастным усилением у юноши 27 года, предъявляющего жалобы на боль вверху живота справа, в хвосте поджелудочной железы визуализируется преимущественно солидное объемное образование с капсулой по периферии. Обратите внимание, что в опухоли имеются периферические и центральные обызвествления. Была выполнена операция, подтвердилась солидная псевдопапиллярная опухоль.
2. КТ признаки солидной и псевдопапиллярной опухоли поджелудочной железы:
• Инкапсулированное объемное образование неоднородной структуры, хорошо отграниченное от окружающих тканей, с толстой стенкой, накапливающей контраст:
о Чаще всего имеет большой размер на момент обнаружения (в среднем >5 см)
• Во многих случаях (45-50%) в периферических отделах или в центре опухоли определяются обызвествления
• Опухоль чаще всего является солидной, но может содержать кистозный компонент:
о Чаще всего накапливает контраст в очень незначительной степени, а «солидный» компонент во многих случаях представляет собой геморрагическое содержимое внутри опухоли
• Очень редко метастазирует, преимущественно в печень и регионарные лимфатические узлы
• Обычно не приводит к обструкции желчного протока или протока поджелудочной железы (ППЖ)
• Инвазия в крупные кровеносные сосуды или их окклюзия также наблюдается редко
3. МРТ признаки солидной и псевдопапиллярной опухоли поджелудочной железы:
• Большое объемное образование, хорошо отграниченное от окружающих тканей, с участками с гипо- и гиперинтенсивным сигналом на Т1 ВИ (кровоизлияния) в центре:
о При кровоизлиянии в опухоль, наличие которого является высокоспецифичным признаком, могут определяться уровни «жидкость-жидкость» (между жидким и клеточным компонентами крови)
• Опухоль может выглядеть солидной или кистозной, минимально накапливая контраст на Т1 ВИ
• Капсула выглядит как «ободок» с гипоинтенсивным на Т2 ВИ сигналом, усиливающимся после введения гадолиний-содержаще-го контраста
4. Радионуклидная диагностика:
• ПЭТ/КТ:
о Изменения вариабельны; в опухоли может наблюдаться повышенное накопление ФДГ
5. Рекомендации по визуализации:
• Выбор протокола:
о КТ с контрастным усилением или МРТ
(Слева) На аксиальной КТ с контрастным усилением у девочки 15 лет с пальпируемым объемным образованием вверху живота справа визуализируется большое, преимущественно кистозное объемное образование с солидными включениями в периферических отделах, с четкими контурами и капсулой, накапливающей контраст. Образование было расценено как солидная псевдопапиллярная опухоль.
(Справа) На аксиальной КТ с контрастным усилением у женщины 29 лет, у которой случайно была выявлена СППО, в теле поджелудочной железы визуализируется преимущественно кистозное объемное образование с уровнем, образованным жидкой и клеточной частью крови. (Слева) На аксиальной Т1 взвешенной томограмме с жироподавлением, выполненной двенадцатилетней девочке, в головке поджелудочной железы визуализируется объемное образование. Обратите внимание на интратуморальное кровоизлияние с гиперинтенсивным сигналом на Т1 ВИ, — весьма распространенный признак солидной псевдопапиллярной опухоли.
(Справа) На аксиальной КТ с контрастным усилением у женщины 30 лет в хвосте поджелудочной железы визуализируется солидная псевдопапиллярная опухоль большого размера, содержащая компоненты различной плотности, в т. ч. высокой, которые представляют собой мягкие ткани или геморрагическое содержимое. Видны также обширные обызвествления вдоль края опухоли. (Слева) На аксиальной КТ с контрастным усилением у женщины 24 лет визуализируется преимущественно кистозное объемное образование поджелудочной железы. Вдоль края образования видны кальцинаты изогнутой формы. Была выполнена резекция, подтвердилась солидная псевдопапиллярная опухоль.
(Справа) На корональной КТ с контрастным усилением у девочки 76 лет в головке поджелудочной железы визуализируется солидное объемное образование однородной структуры. При исследовании резектата подтвердилась СППО. При обнаружении объемного образования в поджелудочной железе у молодой женщины в первую очередь должно возникать подозрение на солидную псевдопапиллярную опухоль.
в) Дифференциальная диагностика солидной и псевдопапиллярной опухоли поджелудочной железы:
1. Муцинозная кистозная опухоль поджелудочной железы:
• Чаще всего встречается у женщин среднего и пожилого возраста
• Представляет собой кистозное образование в теле или хвосте ПЖ, состоящее из небольшого количества (<6) крупных (>2 см) кистозных долек; может также иметь толстую стенку
2. Протоковый рак поджелудочной железы:
• Гиподенсное объемное образование, плохо отграниченное от окружающих тканей, не имеющее капсулу, приводящее к расширению протока поджелудочной железы (ППЖ) и атрофии паренхимы поджелудочной железы
• В большинстве случаев приводит к обструкции ОЖП и/или протока поджелудочной железы (ППЖ)
• Чаще всего возникает у пожилых
3. Серозная цистаденома поджелудочной железы:
• Объемное образование, в классическом «микрокистозном» варианте имеющее вид «губки» за счет множественных мелких кист
• Обычно не приводит к обструкции ОЖП и/или протока поджелудочной железы (ППЖ)
• В большинстве случаев определяется у пожилых женщин («бабушкина опухоль»)
2. Стадирование, градации и классификация:
• Ранее солидную псевдопапиллярную опухоль подразделяли на доброкачественный и злокачественный вариант
• В последней классификации ВОЗ солидная псевдопапиллярная опухоль - новообразование низкой степени злокачественности
3. Макроскопические и хирургические особенности:
• Толстая гиперваскулярная фиброзная капсула, окружающая солидный компонент, в котором определяются кистозные участки, кровоизлияния и некроз
1. Проявления:
• Типичные признаки/симптомы:
о У большинства пациентов симптоматика отсутствует; наиболее частым симптомом является боль в животе
о Тошнота, рвота, снижение веса, желтуха
о Наличие пальпируемого объемного образования в животе
• Лабораторные данные обычно не изменены, уровень опухолевых маркеров (таких как СА 19-9) не повышен
3. Течение и прогноз:
• Осложнения: кровоизлияние, билиарная обструкция
• Прогноз: благоприятный после резекции опухоли:
о Метастазирование или рецидив наблюдаются меньше чем в 10% случаев, уровень смертности составляет менее 2%
о Отдаленные метастазы - в 8% случаев, вторичное поражение лимфоузлов-приблизительно в 2% случаев
4. Лечение:
• Полная резекция позволяет добиться излечения у большинства пациентов
е) Диагностическая памятка. Следует учесть:
• СППО необходимо заподозрить при выявлении инкапсулированного солидного образования поджелудочной железы (ПЖ) у молодой женщины
ж) Список использованной литературы:
1. Raman SP et al: Institutional experience with solid pseudopapillary neoplasms: focus on computed tomography, magnetic resonance imaging, conventional ultrasound, endoscopic ultrasound, and predictors of aggressive histology. J Comput Assist Tomogr. 37(5):824-33, 2013
Киста поджелудочной железы - симптомы и лечение
Что такое киста поджелудочной железы? Причины возникновения, диагностику и методы лечения разберем в статье доктора Лядова Владимира Константиновича, хирурга со стажем в 15 лет.
Над статьей доктора Лядова Владимира Константиновича работали литературный редактор Юлия Липовская , научный редактор Елена Максимова и шеф-редактор Маргарита Тихонова
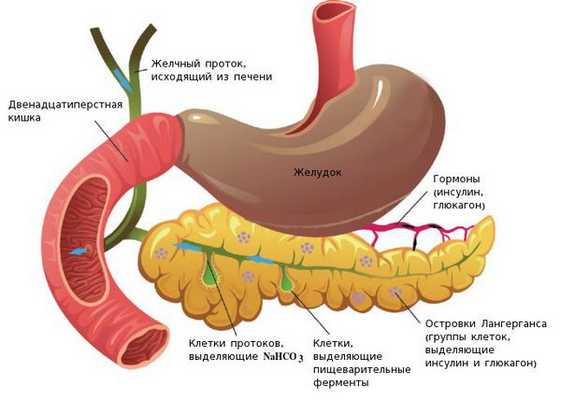
Определение болезни. Причины заболевания
Киста поджелудочной железы (pancreatic cyst) — это ограниченное скопление жидкости или содержащее жидкость образование в поджелудочной железе.
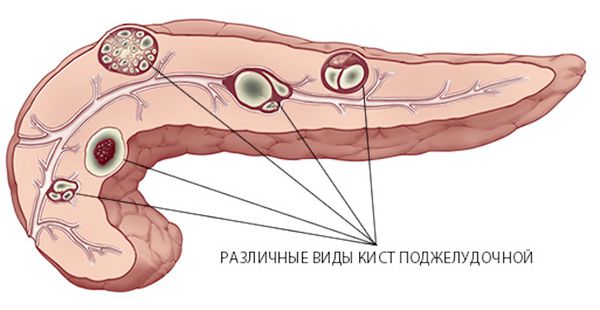
Часто они развиваются бессимптомно, поэтому выявляются обычно случайно, когда человек обследуется по поводу других патологий. Это стало возможным благодаря бурному развитию диагностических методик (УЗИ, КТ и МРТ) и повышению их доступности. По статистике, при выполнении КТ или МРТ органов брюшной полости кисты в поджелудочной железе могут обнаружиться у 3–14 % обследованных [1] .
Киста поджелудочной железы — это собирательное понятие, которое объединяет совершенно разные заболевания:
- кистозные образования поджелудочной железы воспалительной природы;
- кисты поджелудочной железы неопухолевой природы;
- кистозные опухоли (или неоплазии) поджелудочной железы.
Иногда кисты поджелудочной железы являются просто особенностью развития человека и не требуют лечения или специального интенсивного наблюдения, но, чтобы это подтвердить или опровергнуть, обычно требуется квалифицированное обследование.
Также нужно знать, что некоторые кисты поджелудочной железы могут стать злокачественными, поэтому при их обнаружении важно обратиться к грамотным специалистам, которые смогут понять, нужна ли операция или достаточно индивидуальной программы наблюдения. Чаще операция не требуется.
Причины развития кист поджелудочной железы
Основные причины — острый панкреатит (воспаление поджелудочной железы), опухолевые изменения в протоковой системе или самой ткани железы, а также врождённые факторы, например передающаяся по наследству болезнь Гиппеля — Линдау. При этом заболевании в достаточно молодом возрасте образуются опухоли почек, головного мозга и надпочечников. В 35–70 % случаев развиваются кисты поджелудочной железы. Болезнь встречается у одного из 36 тысяч человек [3] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы кисты поджелудочной железы
Часто киста поджелудочной железы не вызывает никаких симптомов. Жалобы, связанные с кистозным образованием в этом органе, встречаются примерно у каждого пятого пациента или даже реже [2] . Например, при крупной кисте в поджелудочной железе может возникать тяжесть или боль в верхних отделах живота.
В редких случаях пациенты сами могут заметить плотное, обычно почти безболезненное выпячивание в левом подреберье или по средней линии живота выше пупка. Иногда в этой области может возникать боль. Если появились такие симптомы, стоит обратиться к врачу.
Патогенез кисты поджелудочной железы
Поджелудочная железа — крупный орган, расположенный позади желудка. Справа от неё находится двенадцатиперстная кишка, слева — селезёнка.
Механизм развития кист различается в зависимости от вида:
- Кистозные образования поджелудочной железы воспалительной природы развиваются п ри остром панкреатите, когда в ткани или рядом с поджелудочной железой скапливается жидкость.
- Кисты поджелудочной железы неопухолевой природы могут быть связаны с генетическими заболеваниями, которые передаются по наследству или возникают из-за случайных мутаций генов. Например, киста может образоваться, если есть мутация в гене VHL, который подавляет бесконтрольное деление клеток [3] .
- Кистозные опухоли появляются, когда протоки поджелудочной железы закупориваются и расширяются из-за появления в стенке протоков клеток, производящих слизь (муцин).
У поджелудочной железы две основные функции: выработка богатого ферментами сока, который необходим для пищеварения, и производство ряда гормонов. Сок поджелудочной железы по системе протоков попадает в двенадцатиперстную кишку, где помогает переварить пищу. Если киста блокирует отток сока, её главный проток расширяется и может развиться острый панкреатит.
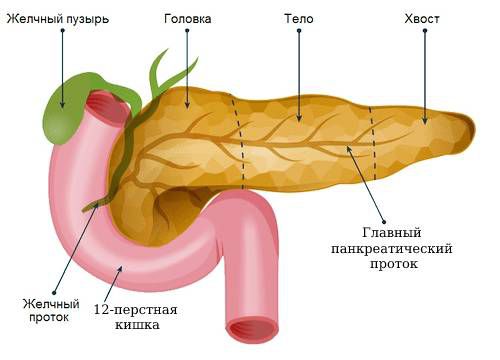
Основными гормонами поджелудочной железы являются инсулин и глюкагон. Они поддерживают уровень глюкозы (сахара) в крови. Поэтому ранним симптомом некоторых опухолевых заболеваний поджелудочной железы является сахарный диабет (повышение уровня сахара в крови), однако при кистах железы такое случается очень редко.
Классификация и стадии развития кисты поджелудочной железы
I. Кистозные образования поджелудочной железы воспалительной природы. Они возникают после перенесённого острого панкреатита. Чаще всего в мировой практике используется модифицированная в 2012 году Атлантская классификация острого панкреатита [4] . В этой классификации выделено 4 типа кистозных образований:
- Скопление жидкости без некроза (омертвения) тканей поджелудочной железы:
- Острое перипанкреатическое жидкостное скопление — появляется в ткани поджелудочной железы и жировой клетчатке вокруг неё в первые 4 недели от начала заболевания. Оно не ограниченно капсулой и часто самостоятельно рассасывается.
- «Ложная», или псевдокиста, — появляется позднее 4 недель, когда у жидкостного скопления образуется видимая на момент диагностики капсула.
- Скопление жидкости, связанное с некрозом тканей поджелудочной железы:
- Острое некротическое скопление — появляется в первые 4 недели от начала заболевания. Такое образование не ограничено капсулой и содержит омертвевшие участки ткани поджелудочной железы и жировой клетчатки вокруг неё.
- Отграниченный некроз — появляется позднее 4 недель. Скопление жидкости ограничено капсулой.
II. Кисты поджелудочной железы неопухолевой природы. Включают так называемые «истинные» кисты»: лимфоэпителиальные и ретенционные. «Истинная» киста представляют собой пузырёк с жидкостью, который окружён клетками эпителия. В норме эпителий выстилает слизистые оболочки, в том числе оболочку протоков поджелудочной железы. У «ложных» кист и кистозных опухолей нет такой эпителиальной выстилки.
III. Кистозные опухоли поджелудочной железы (или неоплазии). Это наиболее важная с точки зрения онкологии группа, так как некоторые такие опухоли могут стать злокачественными. В этой группе выделяют серозные цистаденомы, муцинозные кистозные неоплазии, внутрипротоковые папиллярно-муцинозные опухоли (ВПМО), солидные псевдопапиллярные опухоли и кистозные нейроэндокринные опухоли [5] .
Классификация внутрипротоковых папиллярно-муцинозных опухолей:
- ВПМО главного панкреатического протока. Такие образования обычно удаляются, так как у них высокий риск стать злокачественными.
- ВПМО боковых ветвей главного панкреатического протока. Это самая распространённая форма кист поджелудочной железы, нередко является множественной и у большинства пациентов не приводит к развитию рака.
- Смешанный тип [6] .
Осложнения кисты поджелудочной железы
Острый панкреатит. Может развиться, если киста блокирует отток поджелудочного сока в двенадцатиперстную кишку. Состояние сопровождается интенсивной, опоясывающей болью в верхних отделах живота, появлением тошноты и рвоты и повышением в крови уровня пищеварительных ферментов (амилазы, липазы и др.).
Механическая желтуха. Возникает, если образование в правых отделах (головке) поджелудочной железы сдавливает желчный проток. В этом случае желчь всасывается в кровь и начинает выделяться с мочой. Поэтому у пациента с механической желтухой моча тёмно-коричневого цвета, обесцвеченный кал (вплоть до белой окраски), желтушные белки глаз и кожа.
![Желтуха [13]](/pimg3/luchevaya-diagnostika-solidnoy-24723.jpeg)
Рак поджелудочной железы. Это наиболее тяжёлое осложнение кистозных опухолей поджелудочной железы. Процесс связан с накоплением мутаций в эпителии кист. Чаще всего это наблюдается в муцинозных (продуцирующих слизь) опухолях: ВПМО и муцинозных кистозных опухолях.
Клетки с признаками выраженных предраковых изменений выявляются в 38–68 % удалённых ВПМО главного панкреатического протока. При муцинозных кистозных опухолях частота озлокачествления ниже и составляет, по последним данным, около 10 %. Этот показатель возрастает по мере увеличения размеров таких образований [7] [8] .
Диагностика кисты поджелудочной железы
У большинства пациентов кисты поджелудочной железы выявляются случайно, поэтому осмотр и сбор жалоб не имеют большого значения.
Сбор анамнеза
При изучении истории болезни врач может уточнить:
- Болел ли пациент недавно острым панкреатитом. Если да, то, скорее всего, киста связана с воспалением. Однако иногда сама по себе киста поджелудочной железы может привести к развитию панкреатита. Особенно важно помнить об этом в тех ситуациях, когда панкреатит развился не на фоне употребления алкоголя или желчнокаменной болезни.
- Есть ли у кого-либо из родственников опухоли и кисты почек, головного мозга или надпочечников. Если да, врач заподозрит болезнь Гиппеля — Линдау и порекомендует проконсультироваться с медицинским генетиком.
Инструментальная диагностика
Основой диагностики кист поджелудочной железы являются инструментальные методы обследования.
УЗИ или КТ с внутривенным контрастированием. Позволяют обнаружить образования в поджелудочной железе. Однако точность этих методов обычно недостаточна, чтобы установить природу кисты и, соответственно, определить тактику лечения.
МРТ. Наиболее важный метод при кистах поджелудочной железы, так как с его помощью можно установить, связана ли киста с протоковой системой железы. Также МРТ с внутривенным контрастированием помогает выявить утолщения стенки кист, а это важнейший признак развития предраковых изменений. Использование так называемого режима DWI (диффузионно-взвешенные изображения) позволяют врачу судить о вероятности развития злокачественной опухоли на фоне кисты. Кроме этого, МРТ не сопровождается лучевой нагрузкой, не требует специальной подготовки и является нетравматичным, безопасным методом. Это особенно важно, поскольку большинству пациентов после выявления кисты нужно наблюдаться не менее нескольких лет [9] .
Эндосонография, или эндоУЗИ. В последние годы приобретает всё большее значение. Суть методики в том, что врач исследует поджелудочную железу через стенку желудка с помощью эндоскопа с закреплённым на конце ультразвуковым датчиком. Это позволяет изучить все детали новообразования или кисты с максимально возможным разрешением (около 1 мм). Исследование проводится строго натощак.
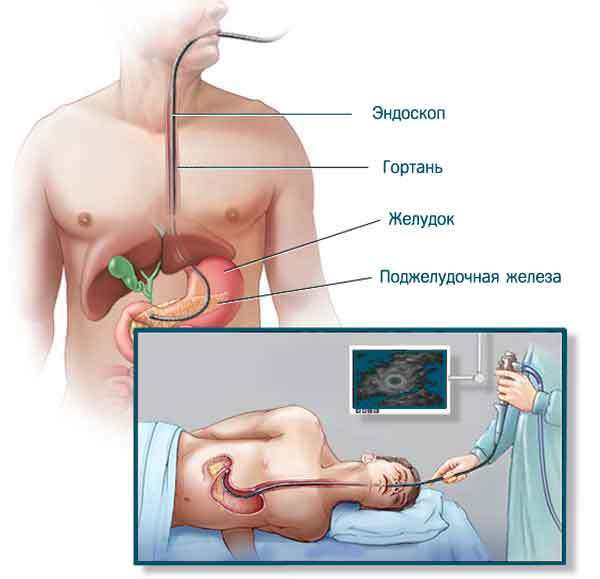
Огромным преимуществом эндоУЗИ является возможность провести биопсию. Специальная игла проводится через канал эндоскопа и позволяет взять на анализ содержимое кисты, а также ткань из стенки образования для микроскопического исследования.
Поскольку прибор имеет довольно большой диаметр, а само исследование обычно длится около часа, оно проводится под внутривенным наркозом и часто требует госпитализации в стационар. В нашей стране эндоУЗИ не применяется широко из-за дефицита самих приборов и высокой стоимости игл для биопсии под контролем эндоУЗИ [10] .
Лабораторная диагностика
Микроскопическое исследование содержимого кисты на амилазу, опухолевые маркеры CEA и СA19-9, а также муцин. Позволяет точно определить природу кисты и вероятность её злокачественной трансформации. Если в полученной жидкости повышен уровень амилазы (фермента поджелудочной железы), то можно говорить о «ложной» кисте и планировать соответствующее лечение.
Тест на мутацию в гене VHL. Выполняется при подозрении на синдром Гиппеля — Линдау. Анализ позволяет подтвердить или опровергнуть диагноз. На основании результатов врач выберет схему наблюдения не только для самого пациента, но и его ближайших родственников.
Дифференциальная диагностика
Особенности некоторых типов кистозных опухолей, которые позволяют различить их между собой:
- Серозные цистаденомы имеют характерные признаки на КТ- или МРТ-изображениях: множественные перегородки (вид «губки» или «пчелиных сот»), центральный рубец с кальцинатами. Такие образования не склонны к озлокачествлению.
- Муцинозные кистозные неоплазии чаще представлены единичной полостью.
- Особенностью ВПМО является связь с протоковой системой поджелудочной железы.
Дифференциальная диагностика этих и более редких образований часто требует провести биопсию под контролем эндоУЗИ.
Киста поджелудочной железы может быть похожа по некоторым признакам на другие образования:
- некоторые варианты протокового или нейроэндокринного рака поджелудочной железы — они могут иметь полость внутри опухоли, напоминающую кисту поджелудочной железы;
- образования рядом расположенных органов: двенадцатиперстной и тощей кишки, почки и надпочечника.
В большинстве случаев применение МРТ и/или эндоУЗИ позволяет отличить эти образования от кист поджелудочной железы.
Лечение кисты поджелудочной железы
Тактика лечения кист поджелудочной железы полностью определяется их природой.
«Ложные» кисты
«Ложные» кисты могут рассасываться самостоятельно. Лечение обычно проводится, если киста крупная и вызывает симптомы. Обычно эффективным является дренирование кисты в просвет желудка. Процедура проводится с помощью эндоУЗИ в специализированных учреждениях. Некоторым пациентам требуется операция, при которой формируется шов между стенками кисты и участком тонкой кишки, чтобы содержимое кисты оттекало в кишечник.
Кисты поджелудочной железы неопухолевой природы
Такие кисты, в том числе при наследственных генетических синдромах, обычно не требуют специального лечения.
Кистозные опухоли поджелудочной железы
Наиболее сложной является тактика ведения пациента при кистозных опухолях поджелудочной железы:
- При серозных цистаденомах вероятность злокачественной трансформации очень низкая, поэтому они редко требуют операции.
- ВПМО боковых ветвей главного панкреатического протока нужно оперировать, если есть факторы риска:
- появление в стенке узелков размером > 5 мм, которые накапливают контрастный препарат;
- быстрое увеличении образования: на несколько миллиметров в течение 6–12 месяцев;
- большой размер (> 4 см).
- ВПМО главного панкреатического протока и смешанного типа являются показанием к удалению, как и солидные псевдопапиллярные опухоли.
- Муцинозные кистозные неоплазии< 3 см очень редко становятся злокачественными, поэтому, если они не растут в течение нескольких лет, некоторые руководства рекомендуют не проводить хирургическое лечение, хотя этот вопрос ещё обсуждается. Тактика в таких случаях определяется индивидуально с учётом предпочтений пациента. То же самое касается кистозных нейроэндокринных опухолей небольшого размера [11] .
Методы лечения
Лекарственное лечение (химиотерапия) применяется только в том случае, когда при исследовании опухоли после операции выясняется, что она была злокачественной.
Хирургическое лечение является единственным способом лечения кист поджелудочной железы, однако такие операции часто приводят к развитию осложнений или даже летальному исходу. Именно поэтому в мире разработаны детальные показания к операциям при кистах поджелудочной железы, основанные на риске их злокачественного перерождения.
Наиболее опасной операцией является панкреато-дуоденальная резекция — удаление правой половины поджелудочной железы (её головки) и двенадцатиперстной кишки. У этих структур единое кровоснабжение, поэтому они удаляются вместе. Такая операция должна выполняться только в специализированных центрах и отделениях, где вероятность смерти пациента на фоне потенциальных осложнений не превышает 5 %. Те или иные осложнения развиваются примерно у половины перенёсших эту операцию пациентов.
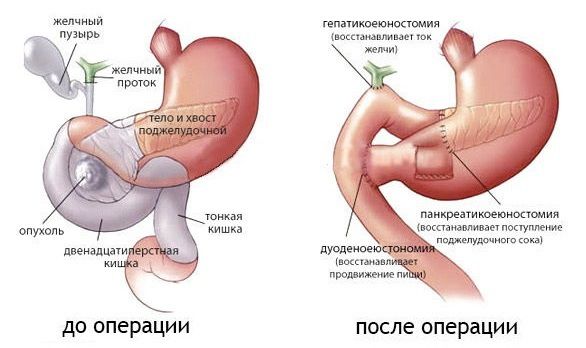
Операции на левой половине поджелудочной железы очень редко приводят к летальному исходу. Однако они часто сопровождаются осложнениями: сок поджелудочной железы разъедает окружающие ткани, что приводит к воспалению и формированию свища. Поэтому у таких пациентов в течение нескольких недель сохраняется трубка, по которой сок поджелудочной железы оттекает из брюшной полости [12] .
Важно помнить, что, несмотря на возможные осложнения, эти операции необходимы из-за крайне неблагоприятного прогноза рака поджелудочной железы. Правильно определить показания и выполнить такое вмешательство может лишь хирург-онколог, постоянно сталкивающийся в своей практике с подобными образованиями.
Реабилитация после таких операций может быть достаточно длительной и обычно занимает от нескольких недель до нескольких месяцев.
Прогноз. Профилактика
Прогноз при кистах поджелудочной железы определяется их видом. Кисты после панкреатита и образования неопухолевой природы обычно не оказывают влияния на продолжительность жизни пациентов.
При кистозных опухолях прогноз зависит от того, успела ли образоваться злокачественная опухоль. Рак поджелудочной железы плохо поддаётся лечению: даже при I–II стадии полное излечение возможно не более, чем у 20 – 30 % пациентов после обширной операции и комплексного химиотерапевтического лечения. Поэтому удаление кистозных опухолей поджелудочной железы является профилактикой неблагоприятного течения болезни.
Важно при этом помнить, что у большинства кист и кистозных опухолей очень низкий риск стать злокачественными, в то время как риски операции довольно существенны. Поэтому решение об операции должна принимать целая команда специалистов, среди которых должен быть врач лучевой диагностики, эндоскопист, хирург и онколог [1] [2] [11] .
Профилактика кист поджелудочной железы
Все меры по профилактике развития острого панкреатита (отказ от злоупотребления алкоголем, чрезмерного количества жирной пищи и т. п.) снижают и вероятность образования «ложных» кист поджелудочной железы.
Читайте также:
- Немая ишемия миокарда. Острые коронарные синдромы при физической нагрузке
- Синдром Noonan. Причины и проявления синдрома Ноонан
- Как предохранится от простуды и гриппа при беременности? Укрепляем иммунитет
- Диагностическая дилемма при аневризме брюшной аорты. Операция при аневризме аорты.
- Обследование при остром животе. Боль при остром животе
