Лучевая диагностика спинального менингита
Добавил пользователь Skiper Обновлено: 27.01.2026
Опухоли спинного мозга могут возникать в его паренхиме, непосредственно разрушая ткань, или вне паренхимы, сдавливая спинной мозг или нервные корешки. Симптомы могут проявляться нарастающей болью в спине и неврологическим дефицитом, связанным с поражением спинного мозга или нервных корешков. Диагноз ставится на основании МРТ. Назначают кортикостероиды, проводят оперативное лечение и лучевую терапию.
Опухоли спинного мозга подразделяются на интрамедуллярные (в паренхиме спинного мозга) и экстрамедуллярные (вне паренхимы).
Интрамедуллярные опухоли
Наиболее распространенными интрамедуллярными опухолями являются глиомы, в частности, эпендимомы и астроцитомы низкой степени злокачественности. Интрамедуллярные опухоли проникают в спинной мозг, разрастаются и разрушают паренхиму. Они могут распространяться на несколько участков спинного мозга и препятствовать потоку спинномозговой жидкости, что приводит к образованию свища Патологическая полость в спинном мозге или стволе мозга Сирингомиелическая киста представляет собой заполненную жидкостью полость внутри спинного мозга (сирингомиелия) или ствола головного мозга (сирингобульбия). К предрасполагающим факторам развития. Прочитайте дополнительные сведенияЭкстрамедуллярные опухоли
Экстрамедуллярные опухоли могут быть
Интрадуральные: расположены внутри твердой оболочки мозга, но на поверхности спинного мозга, а не внутри его паренхимы
Экстрадуральные: расположены вне твердой мозговой оболочки
Большинство интрадуральных опухолей доброкачественны и обычно представлены менингиомами и нейрофибромами –двумя самыми частыми первичными опухолями спинного мозга.
Большинство экстрадуральных опухолей метастатические. Они обычно возникают как карциномы легких, молочной железы, предстательной железы, почек, щитовидной железы или как лимфомы, наиболее часто как неходжкинская лимфома Неходжкинские лимфомы Неходжкинские лимфомы представляют собой гетерогенную группу заболеваний, развивающихся по причине злокачественной моноклональной пролиферации лимфоидных клеток в лимфоретикулярной ткани в лимфоузлах. Прочитайте дополнительные сведения , и саркомы.
Интрадуральные и экстрадуральные опухоли чаще оказывают свое воздействие путем сдавливания спинного мозга и его корешков, а не путем прорастания в паренхиму. Большинство экстрадуральных опухолей проникают в кость и разрушают ее до того, как окажут компрессирующее воздействие на спинной мозг.
Симптомы и признаки опухолей спинного мозга
Боль – ранний симптом, особенно при экстрадуральных опухолях. Она прогрессирует, не зависит от физической активности и усугубляется в положении лежа. Боль может локализоваться в спине и/или распространяться в зоне дерматома (корешковая боль).
Неврологические нарушения указывают на развившееся со временем поражение определенного отдела спинного мозга. В качестве типичных примеров можно привести спастическую слабость, недержание мочи, а также нарушение функций некоторых или всех сенсорных путей на определенном уровне спинного мозга и ниже. Нарушения обычно появляются билатерально.
Интрадуральные экстрамедуллярные опухоли могут вызывать боль при сдавливании нервных корешков, а также могут быть безболезненными, если компрессии подвергается непосредственно спинной мозг без вовлечения корешков.
У некоторых пациентов с интрадуральными опухолями, чаще всего менингиомами и нейрофибромами, наблюдается нарушение чувствительности дистальных отделов нижних конечностей, сегментарные неврологические расстройства, симптомы компрессии спинного мозга или некоторые их комбинации.
Симптомы компрессии спинного мозга могут быстро ухудшаться и привести к параплегии и потере контроля над кишечником и мочевым пузырем.
Также распространены симптомы сдавливания нервного корешка; они включают боль и парестезии, сопровождаемые потерей чувствительности, мышечной слабостью и, если компрессия постоянная, истощением мышц, которое распространяется вдоль распределения пораженных корешков.
Диагностика опухолей спинного мозга
Срочная постановка диагноза и лечение требуются больным с сегментарным неврологическим дефицитом или подозрением на компрессию спинного мозга.
Следующие симптомы и признаки позволяют заподозрить опухоль спинного мозга:
Нарастающая боль, корешковая боль или боль в спине в ночное время, которая не имеет других объективных причин
Сегментарные неврологические нарушения
Неврологический дефицит, указывающий на поражение спинного мозга или нервных корешков и не имеющий объективной причины
Необъяснимые боли в спине у больных с раком в анамнезе, особенно опухоли легких, груди, предстательной железы, почек, толстого кишечника, щитовидной железы или лимфому.
Диагноз опухоли спинного мозга ставят с помощью МРТ пораженной области спинного мозга. Альтернативой является КТ с миелографией; данный метод может помочь узнать локализацию опухоли, но предоставляет меньше информации, чем МРТ.
Разрушение кости, расширение ножек позвонка или смещение паравертебральных тканей, особенно если опухоль метастатическая, могут оказаться случайной находкой на рентгенограмме позвоночника.
Для подтверждения диагнозу могут назначить биопсию.
Лечение опухолей спинного мозга
Кортикостероиды для предотвращения компрессии спинного мозга
Резекция опухоли и/или лучевая терапия
Пациентам с неврологическими поражениями для уменьшения компрессии спинного мозга Компрессия спинного мозга При различных повреждениях может развиться компрессия спинного мозга, вызывающая сегментарные нарушения чувствительности, двигательной и рефлекторной сферы, парезов сфинктеров. Диагноз ставится. Прочитайте дополнительные сведенияНекоторые хорошо локализованные первичные опухоли спинного мозга можно иссекать хирургически. Примерно у половины больных с такой патологией наблюдается улучшение состояния. При опухолях, которые нельзя иссечь, применяют лучевую терапию с хирургической декомпрессией или без нее. Экстрадуральные метастазы, вызывающие компрессию спинного мозга, обычно иссекают из тела позвонка, затем проводят лучевую терапию. Некомпрессионные метастатические экстрадуральные опухоли можно лечить только лучевой терапией, но если лучевая терапия окажется неэффективной, показано проведение хирургической операции. При метастазах рака простаты в позвонки в качестве дополнения к фокальному облучению может быть использована антиандрогенное лечение и химиотерапия.
Ключевые моменты
Опухоли спинного мозга подразделяются на интрамедуллярные (в паренхиме спинного мозга) и экстрамедуллярные (вне паренхимы).
Экстрамедуллярные опухоли могут быть интрадуральными или экстрадуральными.
Большинство интрадуральных опухолей доброкачественны, представлены менингиомами и нейрофибромами – самыми частыми первичными опухолями спинного мозга. Большинство экстрадуральных опухолей являются метастатическими.
Пациентам с неврологическими поражениями в связи со сжатием спинного мозга необходимо назначение кортикостероидов.
Необходима хирургическая экстракция опухоли спинного мозга и/или применение лучевой терапии.
Авторское право © 2022 Merck & Co., Inc., Rahway, NJ, США и ее аффилированные лица. Все права сохранены.
Лучевая диагностика спинального менингита
Лучевая диагностика спинального менингита
а) Терминология:
1. Синонимы:
• Инфекционный арахноидит
2. Определения:
• Инфекционное заболевание с поражением мягких оболочек спинного мозга и субарахноидального пространства
б) Лучевая диагностика:
1. Общие характеристики:
• Наиболее значимый диагностический признак:
о Диффузное распространенное контрастное усиление сигнала субарахноидального пространства
• Локализация:
о Поражение всех уровней позвоночника
• Размеры:
о Диффузное поражение или локальный очаг
• Морфология:
о Равномерное или неравномерное контрастное усиление сигнала мозговых оболочек
о Диффузное контрастное усиление сигнала спинномозговой жидкости (СМЖ)
2. КТ при спинальном менингите:
• КТ с КУ:
о Контрастное усиление СМЖ ± мозговых оболочек
3. МРТ при спинальном менингите:
• Т1-ВИ:
о Усиление интенсивности сигнала СМЖ
о Нечеткая граница между спинным мозгом и СМЖ
о Неровность границ спинного мозга
о «Скученность» корешков спинного мозга
• Т2-ВИ:
о Облитерация субарахноидального пространства
о Узелковые или полосовидные дефекты наполнения в субарахноидальном пространстве
о Осложнения в виде поражения спинного мозга: гиперинтенсивность сигнала спинного мозга:
- ± Фокальный или диффузный отек спинного мозга
• Т1-ВИ с КУ:
о Равномерное или узелковое усиление сигнала мягких мозговых оболочек:
- Может отмечаться гомогенное усиление сигнала СМЖ о Равномерное или узелковое усиление сигнала корешков:
- ± сегментарное или фокальное усиление сигнала паренхимы спинного мозга
4. Рекомендации по визуализации:
• Наиболее оптимальный метод диагностики:
о Аксиальные и сагиттальные Т1-ВИ с КУ:
- Информативны на поздних стадиях бактериального менингита или при гранулематозных инфекциях
• Протокол исследования:
о Для диагностики менингитов обязательно МР-исследование с контрастированием
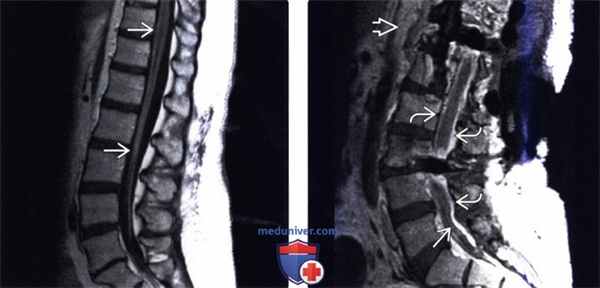
(Слева) Сагиттальный срез, Т1-ВИ с КУ: диффузное патологическое контрастное усиление сигнала конского хвоста и поверхности дистального конца спинного мозга в сочетании со «скученностью» корешков в центральной части дурального мешка. Усиление сигнала мягких мозговых оболочек в данном случае обусловлено гистоплазмозом (эффективно купирован противогрибковыми препаратами).
(Справа) Сагиттальный срез, Т1 -ВИ с КУ: протяженное утолщение твердой мозговой оболочки с контрастным усилением ее сигнала и формированием диффузной флегмоны эпидурального пространства. Видны признаки массивного инфекционного процесса с вовлечением мягких тканей, эпидурального и субарахноидального пространства.
в) Дифференциальная диагностика спинального менингита:
1. Карциноматозный менингит:
• Первичное новообразование ЦНС:
• Метастазы рака легких, молочной железы, меланомы, лимфомы
• Утолщенные нечеткие корешки спинного мозга в Т1- и Т2-режиме:
о Облитерация ликворного пространства
• Фокальное или диффузное, линейное или узелковое контрастное усиление сигнала вдоль спинного мозга или его корешков
2. Саркоидоз:
• Неказеозный гранулематозный воспалительный процесс, поражающий спинной мозг и его оболочки
• Разнообразные лучевые находки:
о Контрастное усиление сигнала мягких мозговых оболочек + корешков спинного мозга, напоминающее спинальный менингит
о Отек спинного мозга с фокальным контрастным усилением сигнала паренхимы спинного мозга, напоминающие миелит
• Правильный диагноз помогают поставить сопутствующие системные проявления заболевания и повышение уровня ангиотензин-превращающего фермента:
о Клиника поражения ЦНС наблюдается у 5% с саркоидозом
3. Поясничный арахноидит:
• Нередко связан с перенесенным ранее вмешательством
• Типично поражение корешков конского хвоста
• «Скученность» корешков спинного мозга, образующих в канале центрально расположенный тяж или картину «множественных спинных мозгов»:
о ± умеренно выраженное контрастное усиление сигнала корешков спинного мозга
• Симптом «пустого мешка» за счет сращения корешков спинного мозга со стенками дурального мешка
4. Синдром Гийена-Барре:
• Воспалительное аутоиммунное демиелинизирующее заболевание, развивающееся обычно вскоре после перенесенной вирусной инфекции
• Восходящий паралич
• Диффузное контрастное усиление сигнала конуса спинного мозга и конского хвоста:
о ± утолщение корешков спинного мозга (нечасто)
5. Внутричерепная гипотензия:
• На фоне перенесенной ранее спинальной травмы, после диагностического или инвазивного вмешательства, либо спонтанная:
о Низкое давление открытия при люмбальной пункции
о Выраженная извитость и наполнение венозных сплетений твердой мозговой оболочки
о Диффузное равномерное утолщение и контрастное усиление сигнала мозговых оболочек
• Может наблюдаться опущение миндалин мозжечка + уменьшение объема препонтинного пространства в задней черепной ямке
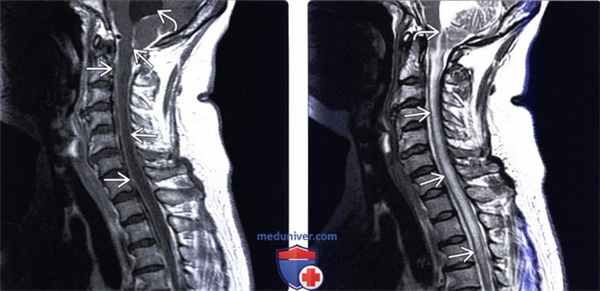
(Слева) Сагиттальный срез, Т1 -ВИ с КУ: распространенное контрастное усиление сигнала мягких мозговых оболочек спинного мозга. Также отмечается расширение четвертого желудочка мозга, связанное в данном случае с кокциодиомикозным менингитом.
(Справа) Диффузная гиперинтенсивность Т2-сигнала на фоне тяжелого кокцидиомикоз но го менингита распространяется от заслонки четвертого желудочка мозга до уровня Т4. Периферия спинного мозга выглядит относительно сохранной. Распространенный отек спинного мозга (предкистозный) обусловлен выраженной гидроцефалией и обструкцией оттока ликвора из полости четвертого желудочка.
г) Патология:
1. Общие характеристики:
• Этиология:
о Острый менингит: развитие клиники в течение менее, чем 24 часов:
- Практически всегда бактериальной этиологии
- Новорожденные: Streptococcus группы В, грамотрицатель-ные палочки, Lysteria monocytogenes
- Дети в возрасте от двух месяцев до 12 лет: Haemophilus influenzae, Streptococcus pneumoniae и Neisseria meningitides
- Взрослые: та же флора + ассоциация стрептококков и стафилококков
о Подострый менингит: клиника развивается в течение 1-7 дней:
- Большинство таких менингитов имеют вирусную этиологию (например, ВИЧ-ассоциированный цитомегаловирусный радикуломиелит), некоторые — бактериальной природы (например, болезнь Лайма)
о Хронический менингит: перемежающаяся симптоматика, длящаяся > 7 дней:
- Туберкулез
- Сифилис
- Грибковая инфекция: кокцидиомикоз, криптококкоз и аспергиллез
о Механизм инокуляции возбудителя:
- Гематогенная диссеминация из внепозвоночных очагов инфекции
- Контактное распространение из очага спондилодисцита, эпидурального абсцесса
- Прямое инфицирование при травме или инвазивном вмешательстве
- Неизвестный источник инфекции: возможным источником может быть носоглотка (менингококки)
о Патофизиология бактериального менингита:
- Начальная острая воспалительная экссудативная реакция паутинной оболочки
- Потенцирование воспалительного ответа токсинами бактерий
- Повышение проницаемости гематомедуллярного барьера
- Выход в ткани клеток воспалительного ответа
- Первичный отек спинного мозга и вторичный его отек, связанный с ишемией паренхимы на фоне васкулита, венозного застоя и/или прямого инфицирования
• Сочетанные изменения:
о Спондилодисцит
о Эпидуральный абсцесс
о Субдуральная эмпиема
о Субарахноидальные кисты:
- Наслоения фибрина, приводящие к формированию в субарахноидальном пространстве отдельных полостей
о Миелит
о Абсцесс спинного мозга
о Сирингомиелия:
- Блокирование ликворотока, приводящее к повышению тканевого давления в паренхиме спинного мозга и последующему расширению центрального канала
2. Микроскопия:
• Клеточный дебрис, воспалительные клетки и микроорганизмы
• Туберкулезный менингит:
о Небольшие бугорки, состоящие из эпителиоидных клеток, гигантских клеток Лангханса и очагов казеозного распада
• Нарушение целостности гематоэнцефалического барьера, оксидативный стресс и увеличение уровня белка S-100B (медиатор активации/повреждения астроцитов):
о g показатель тяжести течения и развития неврологических осложнений при бактериальном менингите
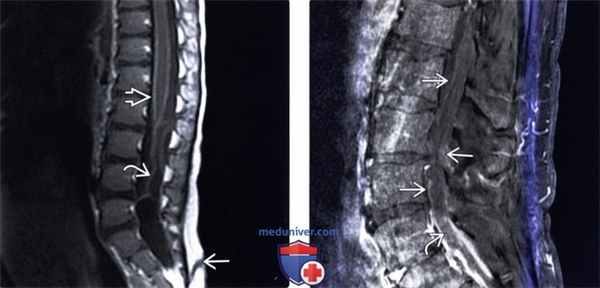
(Слева) МР-И: диффузное усиление сигнала мягкой мозговой оболочки и конского хвоста на фоне менингита. Минимальным контрастным усилением сигнала характеризуется и имеющий место в данном случае эпидермоид. В области крестца виден дорзальный эпителиальный ход.
(Справа) Утолщение и контрастное усиление сигнала конского хвоста в этом случае связано с адгезивным арахноидитом. Фибринозный экссудат с минимальной клеточной инфильтрацией в подобных случаях приводит к формированию спаек между листками паутинной оболочки и корешками спинного мозга. Фибробласты, инфильтрирующие фибриновые свертки, продуцируют коллагеновые волокна. Рубцово-спаечный процесс может быть причиной изменения ликвородинамики.
д) Клинические особенности:
1. Клиническая картина спинального менингита:
• Наиболее распространенные симптомы/признаки:
о Острое начало заболевания с лихорадки, ознобов, головной боли и изменения уровня сознания
о Другие симптомы/признаки:
- Генерализованные судороги
- Тугоподвижность шейного отдела позвоночника
- Парапарез
- Парестезии
- Нарушение походки
- Нарушение функции мочевого пузыря
• Особенности клинического течения:
о Более мягкая симптоматика и продолжительное течение характерны для туберкулезного или грибкового менингита
2. Демография:
• Возраст:
о Новорожденные
о Дети грудного возраста: пик заболеваемости приходится на возраст 3-8 месяцев
о Взрослые: 20-30 лет, 60-70 лет
• Пол:
о У взрослых половая предрасположенность отсутствует
о Среди новорожденных: М:Ж = 3:1
• Эпидемиология:
о Заболеваемость бактериальным менингитом составляет 2-3:100000
3. Течение заболевания и прогноз:
• Прогноз зависит от тяжести течения заболевания, его причины, возраста пациента и коморбидного фона:
о Летальность при бактериальном менингите (20-90%):
- Зависит от исходного неврологического дефицита и степени его прогрессирования
- Стойкая неврологическая симптоматика в виде параличей, эпилепсии, глухоты и т. д.
о Вирусные менингиты обычно протекают мягче:
- В большинстве случаев в течение двух недель наступает полное выздоровление
4. Лечение спинального менингита:
• Бактериальный менингит редко не сопровождается изменениями ликвора:
о Частота (0,5-1 2%)
о «Нормальный» ликвор при менингите не коррелирует с возрастом ребенка или обнаруживаемой в ходе последующего исследования микрофлоры:
- Это связано с продолжительностью заболевания; частота обнаружения «нормального» ликвора выше в тех случаях, когда люмбальная пункция (ЛП) выполняется в первые 24 часа с момента начала заболевания (т. е. до развития воспалительного ответа):
При наличии обоснованных подозрений на менингит ЛП следует повторить через 24-48 часов
При получении положительного результата исследования крови на гемокультуру и отрицательном результате первоначальной ЛП ее также следует повторить
• Уровень лактата в СМЖ → при бактериальном менингите увеличивается и позволяет отличить его от менингита небактериальной (вирусной) этиологии:
о Высокая чувствительность, специфичность и прогностическая ценность
о Уровень лактата в СМЖ, полученной в ходе первой ЛП, прогностического значения не имеет, однако снижение его на фоне лечения является показателем хорошего прогноза
• Поддерживающая терапия в форме адекватной гидратации и купирования болевого синдрома
• Внутривенное введение дексаметазона с целью снижения выраженности воспалительного ответа и купирования отека головного/спинного мозга
• Эмпирическая внутривенная антибактериальная терапия, активная в отношении наиболее распространенных в каждой из возрастных групп возбудителей
• Внутривенная антибактериальная терапия с учетом чувствительности возбудителя
• Пероральная антибиотикопрофилактика для лиц, близко контактирующих с носителями/пациентами с менингококковой инфекцией
е) Диагностический поиск. Нюансы интерпретации изображений:
• Лучевые методы диагностики на ранних стадиях спинального менингита зачастую оказываются неинформативными
• Увеличение интенсивности сигнала СМЖ в Т1-режиме с диффузным постконтрастным его усилением является признаком, позволяющим заподозрить спинальный менингит
Менингит у взрослых: симптомы, причины, лечение
Многие люди не знают, что это за болезнь менингит. Это недуг, при котором воспаляется мозговая оболочка – ее защитные прослойки, которые покрывают головной и спинной мозг. Возбудителями менингита являются вирусные, бактериальные и грибковые инфекции, а также простейшие микроорганизмы. Также выделяют неинфекционную форму, при которой воспалительные процессы в мозговых тканях начинаются из-за травмы, медикаментов или других болезней.
Симптомы и признаки менингита
Первые признаки менингита такие:
- сильные головные боли;
- повышение температуры тела;
- ригидность мышц затылка;
- проблемы со слухом;
- потеря сознания;
- тошнота и рвота;
- проблемы с психикой (галлюцинации, бредовое состояние, возбуждение, беспокойство или, наоборот, апатия);
- судороги;
- сыпь на теле;
- сонливость.
В зависимости от характера протекания воспалительного процесса выделяют такие формы заболевания:
- гнойный менингит. Течение тяжелое, образуется гной в мозговых оболочках. Вызывают такой менингит инфекции бактериального типа, а точнее стрептококк, стафилококк, пневмококк, менингококк;
- серозный менингит. Течение болезни менее тяжелое, чем в предыдущем случае. В ходе воспалительных процессов не образуются гнойные массы. В основном это вирусный менингит. В эту группу входят такие разновидности как туберкулезная, гриппозная, паротитная, сифилитическая и пр.
В зависимости от течения заболевания менингита выделяют такие формы:
- молниеносная. Симптомы менингита у взрослых проявляются крайне быстро. Человек может умереть уже в первые сутки после того, как успел заразиться;
- острая. Инфекционный менингит начинается уже через несколько дней после заражения. Больной может умереть быстро. Признаки менингита у взрослых ярко выражены;
- хроническая. Симптомы менингита у взрослых постепенно появляются и усиливаются.
В зависимости от периодов менингита и распространения воспалительных процессов выделяют такие формы:
- базальную. Воспалительные процессы проходят в основании головного мозга;
- конвекситальную. Патологические процессы затрагивают выпуклые части мозга;
- тотальную. Воспаление распространяется на все области мозга;
- спинальную. Патология поражает основание спинного мозга.
В зависимости от степени тяжести заболевание бывает легким, средним и тяжелым.
Причины возникновения
Главные причины менингита – различные инфекционные возбудители. Виды заболевания отличаются в зависимости от возбудителей:
- бактериальный. Чаще всего заболевание вызвано микробами, особенно это касается стафилококка, стрептококка, менингококка, кишечной палочки и пр.;
- вирусный. Больные менингитом страдают чаще всего из-за вируса герпеса, паротита, гриппа;
- грибковый. В частности, проблему создают криптококки и кандиды;
- простейшие микроорганизмы. К таким относятся токсоплазмы, амебы и пр.
Отдельную группу составляют заболевания смешанной формы. В этом случае заболевание развивается из-за нескольких разных возбудителей.
Пути заражения
Чтобы узнать о том, как можно заболеть менингитом, нужно знать о путях распространения инфекционного заболевания. Методы его распространения разнообразны, но самые частые это:
- воздушно-капельный (инфицированный может кашлять и чихать);
- контактно-бытовой (не соблюдаются правила личной гигиены);
- орально-фекальный (кушать непромытые продукты либо принимать пищу грязными руками);
- гематогенный (заражение через кровь);
- лимфогенный (инфицирование посредством лимфы);
- плацентарный (во время беременности и родов от женщины к ее плоду);
- если инфекция попадает внутрь организма при купании человека в грязной воде.
Инкубационный период у этого заболевания длится от 2 до 4 суток, это время от инфицирования до первых симптомов. Но в некоторых случаях он может продолжаться всего несколько часов или, наоборот, требуется до 18 суток.
Также нужно учитывать, что менингит бывает первичным и вторичным. Первый представляет собой самостоятельную патологию. Во втором случае он является последствием того, что в организме уже имеется инфекция, к примеру, человек может болеть гриппом, отитом, туберкулезом.
Менингит заразен, особенно если он является серозными. Если же заболевание вторичное, то оно не будет передаваться другим людям.
Факторы риска
Главный фактор, который способствует развитию менингита, – это ослабленный иммунитет. Именно он выполняет роль защитника организма от различных инфекций. Иммунная система человека ослабляет из-за:
- перенесенных болезней, особенно инфекционных (респираторные, пневмония, фарингит, ангина, отит, грипп);
- хронических болезней, особенно сифилиса, СПИДа, туберкулеза, цирроза, синусита и пр.;
- частых и сильных стрессов;
- авитаминоза, в том числе и вследствие постоянных строгих диет;
- травм головы и спины;
- сильного переохлаждения организма;
- чрезмерного употребления спиртных напитков, наркотиков;
- неправильного и долгого употребления медикаментов.
Эти факторы могут способствовать заражению человека, так как организм из-за них постепенно ослабляются.
Осложнения
Осложнения менингита могут быть такими:
- утрата слуха (временная или полная);
- эпилепсия;
- проблемы со свертываемостью крови;
- артрит гнойного типа;
- эндокардит;
- ухудшение умственных способностей;
- смерть.
Последствия менингита чрезвычайно серьезные. Они возникают, если человек игнорирует предписания доктора или поздно обратился в больницу.
Когда следует обратиться к врачу
Чрезвычайно важно знать, как распознать симптомы менингита у взрослого человека. Не стоит затягивать с походом к врачу, если часто и сильно болит голова, мучает тошнота, которая сопровождается рвотой, появляется повышение температуры тела, возникает боязнь света, чувствительность к звукам, ригидность мышц на затылке. Также явными признаками являются сонливость и апатия, потери сознания, беспокойство, судороги. Сыпь при менингите тоже появляется, она располагается на кожных и слизистых покровах. Также возможны психические расстройства.
Менингит лечится врачом-инфекционистом. Диагностику заболевания можно пройти в АО «Медицина» (клиника академика Ройтберга), которая находится в центре Москвы.
Подготовка к посещению врача
Чтобы посетить инфекциониста, не требуется специальной подготовки, наоборот, если есть подозрения на менингит, не стоит затягивать с посещением специалиста, в такой ситуации необходимо действовать немедленно. Достаточно только запомнить все симптомы, которые проявлялись, и рассказать о них врачу. Это поможет ему установить диагноз. Нельзя игнорировать такие признаки. Менингит может развиться буквально за несколько часов, так что необходимо немедленная врачебная помощь, чтобы не допустить осложнений, в том числе и летального исхода.
Диагностика менингита
Диагностика менингита предполагает проведение не только внешнего осмотра больного и изучение всех его жалоб, но и проведение специального обследования, которое включает такие процедуры:
- неврологическое обследование (ригидность мышц затылка, исследование черепно-мозговых нервов);
- лабораторные анализы (общий и биохимический анализ крови, ПЦР);
- цереброспинальную пункцию (вводится специальная иголка в пространство между путинной и мягкой оболочками спинного мозга на уровне поясницы, а потом осуществляется сбор спинальной жидкости и ее дальнейший анализ); (изучение функционирования мозга через регистрацию его электрической активности); (послойное изучение структуры головного мозга).
Эти исследования можно пройти в АО «Медицина» (клиника академика Ройтберга), которая находится в центральном округе Москвы. Здание располагается недалеко от станций метро Тверская, Новослободская, Белорусская, Чеховская.
Лечение
Лечение менингита проводится по нескольким направлениям:
- антибактериальная терапия. Применяется, когда заболевание вызвано микробами;
- противовирусная терапия. В данном случае назначают интерферон и глюкокортикостероиды, чтобы купировать активность вируса, усилить работу иммунитета;
- противогрибковая терапия. Если недуг вызван кандидой, то используют противомикозные средства.
Также лечение менингита является симптоматическим, то есть обезболивают, стабилизируют температуру тела, проводят детоксикацию и регидратацию.
Домашнее лечение
Менингит не лечится в домашних условиях. Пациента необходимо госпитализировать. После выздоровления требуется соблюдать постельный режим, укреплять иммунитет.
Мифы и опасные заблуждения в лечении менингита
Миф 1. Менингит развивается, если не носить шапку. Так обычно пугают детей. Причиной воспаления являются возбудители (инфекции), но не холод.
Миф 2. Менингит не смертелен. На самом деле летальный исход возможен.
Миф 3. Менингит не лечится. На самом деле грибковые и бактериальные формы лечатся медикаментозно, так как разработаны специальные медикаменты против таких инфекций. С вирусной формой дела обстоят хуже, так как эффективных противовирусных лекарств нет.
Миф 4. После менингита человек становится инвалидом. На самом деле после пережитой бактериальной формы только 20% людей становятся инвалидами. Наиболее распространенное последствие – утрата слуха, но возможны проблемы с памятью, обучением и пр.
Профилактика
Прививка от менингита позволяет предотвратить развитие болезни. Рекомендовано делать ее людям, которые часто контактируют с зараженными людьми. Также врачи советуют это сделать детям, так как они чаще всего болеют этим заболеванием. Прививка от менингита не будет лишней людям с иммунодефицитом.
Кроме того, профилактические меры заключаются в усилении иммунной системы человека. Рекомендуется закаляться, вести здоровый образ жизни, заниматься спортом, гулять на свежем воздухе, а также стараться избегать источников инфекции. Еще для укрепления иммунитета можно употреблять витаминно-минеральные комплексы. Важным является правильное питание.
Как записаться к инфекционисту
Состав ликвора при различных нозологиях
В обзоре представлены изменения лабораторных показателей ликвора при основных тяжелых заболеваниях цетральной нервной системы.
Исследование спинномозговой жидкости является единственным методом, позволяющим быстро диагностировать менингит. Отсутствие воспалительных изменений в ликворе всегда позволяет исключить диагноз менингита. Этиологический диагноз менингита устанавливают с помощью бактериоскопических и бактериологических методов, вирусологических и серологических исследований.
Плеоцитоз - характернейшая черта изменений СМЖ. По числу клеток различают серозный и гнойный менингиты. При серозном менингите цитоз составляет 500-600 в 1 мкл, при гнойном – более 600 в 1 мкл. Исследование должно быть проведено не позже чем через 1 час после ее получения.
По этиологической структуре 80-90% бактериологически подтвержденных случаев приходится на Neisseria meningitides, Streptococcus pneumoniae и Haemophilus. Бактериоскопия СМЖ благодаря характерной морфологии менингококков и пневмококков дает при первой люмбальной пункции положительный результат в 1, 5 раза чаще, чем рост культуры.
СМЖ при гнойном менингите от слегка мутноватой, как бы забеленной молоком, до густо зеленой, гнойной, иногда ксантохромной. В начальной стадии развития менингококкового менингита имеет место повышение внутричерепного давления, затем в ликворе отмечается нейтрофильный маловыраженный цитоз, а у 24, 7% больных СМЖ нормальная в первые часы болезни. Затем у многих больных уже в первые сутки заболевания цитоз достигает 12000-30000 в 1 мкл, преобладают нейтрофилы. Благоприятное течение заболевания сопровождается уменьшением относительного числа нейтрофилов и увеличение лимфоцитов. Встречающиеся случаи гнойного менингита с типичной клинической картиной и сравнительно небольшим цитозом могут быть объяснены, вероятно, частичной блокадой субарахноидального пространства. Отчетливой корреляции между выраженностью плеоцитоза и тяжестью заболевания может не наблюдаться.
Содержание белка в СМЖ при гнойном менингите обычно повышено до 0, 6-10 г/л и уменьшается по мере санации ликвора. Количество белка и цитоз обычно параллельны, но в отдельных случаях при высоком цитозе уровень белка остается нормальным. Большое содержание белка в СМЖ чаще встречается при тяжелых формах с синдромом эпендидимита, а наличие его в высоких концентрациях в период выздоровления указывает на внутричерепное осложнение (блок ликворных путей, дуральный выпот, абсцесс мозга). Сочетание низкого плеоцитоза с высоким содержанием белка - особенно неблагоприятный прогностический признак.
У большинства больных гнойным менингитом с первых дней болезни отмечается понижение уровня глюкозы (ниже 3 ммоль/л), при летальных исходах содержание глюкозы было в виде следов. У 60% больных содержание глюкозы ниже 2, 2 ммоль/л, а отношение уровня глюкозы к таковому в крови у 70% составляет менее 0, 31. Увеличение содержания глюкозы – почти всегда прогностически благоприятный признак.
При туберкулезном менингите бактериоскопическое исследование СМЖ часто дает отрицательный результат. Микобактерии чаще обнаруживают в свежих случаях заболевания (у 80% больных туберкулезном менингитом). Нередко отмечается отсутствие микобактерий в люмбальном пунктате при обнаружении их в цистернальной СМЖ. В случае отрицательного или сомнительного бактериоскопического исследования туберкулез диагностируют методом посева или биологической пробой. При туберкулезном менингите СМЖ прозрачна, бесцветна или слегка опалесцирует. Плеоцитоз колеблется от 50 до 3000 в 1 мкл, в зависимости от стадии заболевания, составляя к 5-7 дню болезни 100-300 в 1 мкл. При отсутствии этиотропного лечения число клеток нарастает от начал до конца заболевания. Может быть внезапное падение цитоза при повторной люмбальной пункции, проведенной через 24 часа после первой. Клетки преимущественно лимфоциты, однако нередко в начале болезни встречается смешанный лимфоцитарно-нейтрофильный плеоцитоз, что считается типичным для миллиарного туберкулеза с обсеменением мозговых оболочек. Характерным для туберкулезного менингита является пестрота клеточного состава, когда наряду с преобладанием лимфоцитов встречаются нейтрофилы, моноциты, макрофаги и гигантские лимфоциты. Позднее – плеоцитоз приобретает лимфоплазмоцитарный или фагоцитарный характер. Большое количество моноцитов и макрофагов свидетельствует о неблагоприятном течении заболевания.
Общий белок при туберкулезном менингите всегда повышен до 2-3 г/л, причем ранее исследователи отмечали, что белок увеличивается до появления плеоцитоза и исчезает после значительного его уменьшения, т. е. в первые дни заболевания имеет место белковоклеточная диссоциация. Для современных атипичных форм туберкулезного менингита характерно отсутствие типичной белковоклеточной диссоциации.
При туберкулезном менингите рано отмечается снижение концентрации глюкозы до 0, 83-1, 67 ммоль/л и ниже. У части больных выявляется снижение содержания хлоридов. При вирусном менингите около 2/3 случаев возбудителями являются вирус эпидемического паротита и группа энтеровирусов.
При серозных менингитах вирусной этиологии СМЖ прозрачна или слегка опалесцирует. Плеоцитоз небольшой (редко до 1000) с преобладанием лимфоцитов. У части больных в начале заболевания могут преобладать нейтрофилы, что характерно для более тяжелого течения и менее благоприятного прогноза. Общий белок в пределах 0, 6-1, 6 г/л или нормальный. У части больных выявляется снижение концентрации белка, обусловленное гиперпродукцией ликвора.
ЗАКРЫТАЯ ЧЕРЕПНО-МОЗГОВАЯ ТРАВМА
Проницаемость мозговых сосудов в остром периоде черепно-мозговой травмы в несколько раз превышает проницаемость периферических сосудов и находится в прямой зависимости от степени тяжести травмы. Для определения тяжести поражения в остром периоде можно использовать ряд ликворологических и гематологических тестов. Сюда относятся: степень выраженности и длительность наличия гиперпротеинорахии как теста, характеризующего глубину дисгемических расстройств в мозге и проницаемости гематоликворного барьера; наличие и выраженность эритроархии как теста, достоверно характеризующего продолжающееся внутримозговое кровотечение; наличие в течение 9-12 дней после травмы выраженного нейтрофильного плеоцитоза, что служит указанием на ареактивность тканей, ограничивающих ликворные пространства и угнетение санирующих свойств клеток паутинной оболочки или присоединения инфекции.
- Сотрясение головного мозга: СМЖ обычно бесцветна, прозрачна, не содержит эритроцитов или их количество незначительно. В 1-2 день после травмы цитоз нормальный, на 3-4 день появляется умеренно выраженный плеоцитоз (до 100 в 1 мкл), который снижается до нормальных цифр на 5-7 день. В ликворограмме лимфоциты с наличием незначительного количества нейтрофилов и моноцитов, макрофаги, как правило, отсутствуют. Уровень белка в 1-2 день после травмы нормальный, на 3-4 день он повышается до 0, 36-0, 8 г/л и к 5-7 дню возвращается к норме.
- Ушиб головного мозга: количество эритроцитов колеблется от 100 до 35000 а при массивном субарахноидальном кровоизлиянии достигает 1-3 млн. В зависимости от этого цвет СМЖ может быть от сероватого до красного. Из-за раздражения мозговых оболочек развивается реактивный плеоцитоз. При ушибах легкой и средней степени тяжести плеоцитоз на 1-2 день в среднем равен 160 в 1 мкл, а при тяжелой степени достигает несколько тысяч. На 5-10 сутки плеоцитоз достоверно снижается, но не достигает нормы и в последующие 11-20 сутки. В ликворогамме лимфоциты, часто макрофаги с гемосидерином. Если характер плеоцитоза меняется на нейтрофильный (70-100% нейтрофилов) – развился гнойный менингит как осложнение. Содержание белка при легкой и средней тяжести в среднем 1 г/л и не приходит к норме к 11-20 суткам. При тяжелых повреждениях головного мозга уровень белка может достигать 3-10 г/л (часто заканчивается летальным исходом).
При черепно-мозговой травме энергетический обмен мозга переключается на путь анаэробного гликолиза, что ведет к накоплению в нем молочной кислоты, и, в конечном итоге, к ацидозу мозга.
Исследование параметров, отражающих состояние энергетического обмена мозга, позволяет судить о тяжести течения патологического процесса. Снижение артериовенозной разницы по рО2 и рСО2, увеличение потребления мозгом глюкозы, нарастание веноартериальной разницы по молочной кислоте и увеличение ее в ликворе. Наблюдаемые изменения являются результатом нарушения деятельности ряда ферментных систем и не могут быть компенсированы кровоснабжением. Необходимо стимулировать нервную деятельность больных.
Цвет ликвора зависит от примеси крови. У 80-95% больных на протяжении первых 24-36 ч СМЖ содержит явную примесь крови, а в более поздний срок она либо кровянистая, либо ксантохромная. Однако у 20-25% пациентов при небольших очагах, расположенных в глубинных отделах полушарий, или в случае блокады ликворопроводящих путей вследствие быстро развивающегося отека мозга эритроциты в СМЖ не определяются. Кроме того, эритроциты могут отсутствовать при проведении люмбальной пункции в самые первые часы после начала кровоизлияния, пока кровь достигает спинального уровня. Такие ситуации являются поводом к диагностическим ошибкам – постановке диагноза «ишемический инсульт». Наибольшее количество крови обнаруживается при прорывах крови в желудочковую систему. Выведение крови из ликворных путей начинается с первых же суток заболевания и продолжается в течение 14-20 дней при черепно-мозговых травмах и инсультах, а при аневризмах сосудов головного мозга до 1-1, 5 месяцев и не зависит от массивности кровоизлияния, а от этиологии процесса.
Вторым важным признаком изменения СМЖ при геморрагическом инсульте является ксантохромия, выявляемая у 70-75% больных. Она появляется на 2-е сутки и исчезает через 2 недели после инсульта. При очень большом количестве эритроцитов ксантохромия может появиться уже через 2-7 часов.
Увеличение концентрации белка наблюдается у 93, 9% больных и количество его колеблется от 0, 34 до 10 г/л и выше. Гипрепротеинорахия и повышенное содержание билирубина могут сохраняться длительное время и, наряду с ликвородинамическими нарушениями, могут быть причиной менингеальных симптомов, в частности головных болей, даже спустя 0, 5 – 1 год после субарахноидального кровоизлияния.
Плеоцитоз выявляют почти у 2/3 пациентов, он носит нарастающий в течение 4-6 дней характер, количество клеток колеблется от 13 до 3000 в 1 мкл. Плеоцитоз связан не только с прорывом крови в ликворные пути, но и с реакцией оболочек мозга на излившуюся кровь. Представляется важным определять в таких случаях истинный цитоз ликвора. Иногда при кровоизлияниях в мозг цитоз остается нормальным, что связано с ограниченными гематомами без прорыва в ликворное пространство, либо с ареактивностью оболочек мозга.
При субарахноидальных кровоизлияниях примесь крови может быть настолько велика, что ликвор визуально почти не отличим от чистой крови. В 1-й день количество эритроцитов, как правило, не превышает 200-500 х 109/л, в дальнейшем их количество увеличивается до 700-2000х109/л. В самые первые часы после развития небольших по объему субарахноидальных кровоизлияний при люмбальной пункции может быть получен прозрачный ликвор, однако к концу 1-х суток в нем появляется примесь крови. Причины отсутствия примеси крови в СМЖ могут быть те же, что при геморрагическом инсульте. Плеоцитоз, в основном нейтрофильный, свыше 400-800х109/л, к пятым суткам сменяется лимфоцитарным. Уже через несколько часов после кровоизлияния могут появиться макрофаги, которые можно считать маркерами субарахноидального кровоизлияния. Повышение общего белка обычно соответствует степени кровоизлияния и может достигать 7-11 г/л и выше.
СМЖ бесцветна, прозрачна, у 66% цитоз остается в пределах нормы, у остальных повышается до 15-50х109/л, в этих случаях вы- являются характерные инфаркты мозга, близко расположенные к ликворным путям. Плеоцитоз, преимущественно лимфоидно-нейтрофильный, обусловлен реактивными изменениями вокруг обширных ишемических очагов. У половины больных содержание белка определяется в пределах 0, 34-0, 82 г/л, реже до 1 г/л. Повышение концентрации белка обусловлено некрозом мозговой ткани, повышением проницаемости гематоэнцефалического барьера. Содержание белка может увеличиваться к концу первой недели после инсульта и держатся свыше 1, 5 мес. Довольно характерным для ишемического инсульта является белково-клеточная (увеличение содержания белка при нормальном цитозе) или клеточно-белковая диссоциация.
АБСЦЕСС ГОЛОВНОГО МОЗГА
Для начальной фазы формирования абсцесса характерны нейтрофильный плеоцитоз и небольшое повышения белка. По мере развития капсулы, плеоцитоз уменьшается и нейтрофильный его характер сменяется лимфоидным, причем, чем больше развитие капсулы, тем менее выражен плеоцитоз. На этом фоне внезапное появление резко выраженного нейтрофильного плеоцитоза свидетельствует о прорыве абсцесса. Если же абсцесс располагался вблизи желудочковой системы или поверхности мозга цитоз составит от 100 до 400 в 3 мкл. Незначительный плеоцитоз или нормальный цитоз может быть тогда, когда абсцесс был отграничен от окружающей мозговой ткани плотной фиброзной или гиалинизированной капсулой. Зона воспалительной инфильтрации вокруг абсцесса в этом случае отсутствует или слабо выражена.
Наряду с белково-клеточной диссоциацией, считающейся характерной для опухолей, может иметь место плеоцитоз при нормальном содержанни белка в ликворе. При глиомах больших полушарий, независимо от их гистологии и локализации, повышение белка в ликворе наблюдается в 70, 3% случаев, причем при незрелых формах – в 88%. Нормальный или даже гидроцефальный состав желудочковой и спинальной жидкости может иметь место как при глубинных, так и при врастающих в желудочки глиомах. Это, в основном, наблюдается при зрелых диффузнорастущих опухолях (астроцитомы, олигодендроглиомы), без явных очагов некроза и кистообразования и без грубого смещения желудочковой системы. В то же время те же опухоли, но с грубым смещением желудочков, обычно сопровождаются повышением количества белка в ликворе. Гиперпротеинорахия (от 1 г\л и выше) наблюдается при опухолях, расположенных на основании мозга. При опухолях гипофиза содержание белка колеблется от 0, 33 до 2, 0 г\л. Степень сдвига протеинограммы находится в прямой зависимости от гистологической природы опухоли: чем злокачественнее опухоль, тем грубее изменения в белковой формуле ликвора. Появляются бета-липопротеиды, не обнаруживаемые в норме, снижается содержание альфа-липопротеидв.
У больных с опухолями мозга, независимо от их гистологической природы и локализации, довольно часто имеет место полиморфный плеоцитоз. Клеточная реакция обусловлена особенностями биологических процессов, протекающих в опухоли на определенных этапах ее развития (некрозы, геморрагии), обусловливающих реакцию. Окружающих опухоль тканей мозга и оболочек. Клетки опухоли больших полушарий мозга в жидкости из желудочков могут быть обнаружены в 34, 4%, а в спинальном ликворе – от 5, 8 до 15 % всех наблюдений. Основным фактором, обусловливающим попадание клеток опухоли в ликвор, является характер строения ткани опухоли (бедность связующей стромы), отсутствие капсулы, а также расположение новообразования вблизи ликворных пространств.
ХРОНИЧЕСКИЕВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ (арахноидиты, арахноэнцефалиты, перивентрикулярные энцефалиты)
Содержание белка в спинномозговой жидкости у большинства больных остается в пределах нормы или незначительно повышено (до 0, 5 г/л). Увеличение белка до 1 г/л наблюдается крайне редко и чаще при менингоэнцефалитах, нежели при арахноидитах.
Источник: «МЕТОДЫ ЛАБОРАТОРНОГО ИССЛЕДОВАНИЯ ЦЕРЕБРОСПИНАЛЬНОЙ ЖИДКОСТИ», УЧЕБНОЕ ПОСОБИЕ, Москва 2008г. МОНИКИ. Авторы: к. м. н. Н. В. Инюткина, д. м. н. , проф. С. Н. Шатохина, к. м. н. М. Ф. Фейзулла, м. н. с. В. С. Кузнецова
Миелопатия
Миелопатия является собирательным термином, обозначающим любое повреждение спинного мозга имеющее различный генез. Например, миелопатия может быть канцероматозная (связана с дегенерацией спинного мозга, связанная с раковым процессом) компрессионная (вследствие давления на спинной мозг гематомы или тканей), радиационная миелопатия (происходит разрушение спинного мозга от воздействия ионизирующего излучения – к примеру, при лучевой терапии). Когда причиной повреждения спинного мозга являются заболевания, то миелопатия носит название этого заболевания – например диабетическая миелопатия.
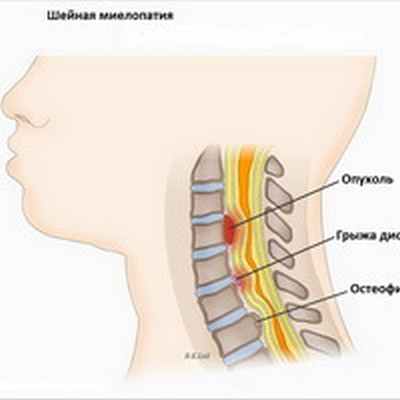
Миелопатия может быть вызвана травмой спинного мозга (перелом или вывих позвонков), грыжей межпозвоночного диска (межпозвонковый диск оказывает компрессионное воздействие на спинной мозг), остеоартрозом позвоночника (спондилез) или объемными поражениями, такими как опухоли. Миелопатия также может быть клиническим проявлением инфекционных или воспалительных процессов, а также нарушений кровообращения в сосудах спинного мозга о (спинальный инсульт). Синдром, который является результатом компрессии спинного мозга с одной стороны спинного мозга на уровне 10 грудного позвонка и сопровождающийся спастическим парезом на стороне повреждения спинного мозга и потерей проприорецепции и болевой и температурной чувствительности на противоположной стороне - называется Броун-Секаровским синдромом и тоже считается разновидностью миелопатии. Причинами миелопатии могут быть также вирусы, иммунные реакции, недостаточность кровообращения в сосудах спинного мозга. Кроме того миелопатия может развиться вследствие демиелинизации (потери нервным волокном защитной оболочки) или как реактивное осложнение на такие прививки как оспа, корь, ветрянка.
Факторы риска
Миелопатия вследствие травмы или заболевания может произойти в любом возрасте как у мужчин, так и у женщин. Степень нарушения функций зависит от уровня поражения спинного мозга.
Чаще всего первичные опухоли спинного мозга встречаются у людей в возрасте от 30 до 50 лет.
Травмы спинного мозга чаще встречаются у мужчин в возрасте от 15 до 35 лет.
Шейная спондилогенная миелопатия является наиболее распространенным повреждением спинного мозга в лиц в возрасте 55 лет и старше. Повышенный риск развития шейной спондилогенной миелопатии имеют люди, которые подвержены повторяющимся травмам - работа связана с переносом тяжестей или занятия такими видами спорта, как гимнастика. Пациенты с наличием сосудистых заболеваний подвержены большему риску закупорки спинальных артерий. Также у пациентов с рассеянным склерозом возможно развитие симптомов миелопатии.
Заболеваемость: Точной информации о частоте миелопатии на сегодняшний день нет. Тем не менее, информация о некоторых распространенных причинах миелопатии существует. К примеру, в США происходит от 12 до 15 000 травм спинного мозга ежегодно. Считается, что у 5% - 10% пациентов с раком велика вероятность роста опухолей в эпидуральное пространство, что приводит к более 25000 случаям миелопатии в год, из них 60% будет возникать в грудном отделе позвоночника, и 30% в пояснично-крестцовом отделе позвоночника.
Распространенность шейной спондилогенной миелопатии составляет 50% среди мужчин и 33% женщин в возрасте старше 60 лет.
Различные опухоли могут привести к компрессии спинного мозга, но первичные опухоли спинного мозга встречаются достаточно редко.
Симптомы и диагностика
История болезни: симптомы миелопатии варьируют в зависимости от причин, тяжести состояния, и является ли состояние являющейся причиной миелопатии острым или хроническим. В случае, когда причиной являются опухоли спинного мозга, компрессия или травмы могут быть боли (которые также могут иррадиировать в руки или ноги), нарушения чувствительности или движений, и / или контрактуры с одной, или с противоположной стороны тела. Если причиной является остеоартрит, могут быть жалобы на боли и болезненность, снижение амплитуды движений в позвоночнике, слабость, возможны деформации позвоночника. Миелопатия может также проявляться нарушением функции мочевого пузыря или кишечника или потерей чувствительности или онемением в области гениталий. Инфекции, вызывающие миелопатию, могут вызвать повышение температуры, покраснение, припухлость, повышенную болезненность. Если у человека синдром Броун-Секара, то может быть спастический паралич на стороне повреждения спинного мозга и потеря проприорецепции и боль, чувство жара на другой стороне тела.
Осмотр
Стандартный неврологический осмотр может выявить заболевания, связанные с компрессией корешков (например, шейная радикулопатия) или наличие спастичности в ногах. Клонусы мышц могут быть признаками расстройств верхнего двигательного нейрона в спинном мозге. Изучение рефлекторной активности позволяет отметить изменения рефлексов (которые могут быть повышенными или сниженными в зависимости от причины), а также потери или изменения чувствительности. Проверка сенсорной чувствительности (от нижних конечностей до лица) может быть необходима для определения уровня нарушений чувствительности. Кроме того, полезно определение активности брюшных рефлексов, что также позволяет уточнить уровень поражения. Также может быть паралич и / или уменьшение чувствительности в различных частях тела. Возможно также снижение объема произвольных движений. Оценка функции прямой кишки тоже имеет важную роль в диагностике миелопатии.
Диагностические методы
Диагностические методы зависят от истории заболевания и физикального обследования. Рентгенография, денситометрия, компьютерная томография (КТ) или магнитно-резонансная томография (МРТ) спинного мозга может обнаружить повреждения в пределах или вблизи спинного мозга. Лабораторные исследования могут быть назначены, чтобы исключить другие возможные причины (например, дефицит витамина В12 или отравления солями тяжелых металлов). Повышенное количества белых кровяных телец (лейкоцитов) предполагает наличие инфекции (менингит или остеомиелит позвоночника). Повышенная скорость оседания эритроцитов крови (СОЭ) может быть признаком воспаления, инфекции или опухоли. Спинномозговая пункция может быть проведена для получения спинномозговой жидкости (ликвора) для лабораторных исследований при подозрении на менингит или рассеянный склероз. Другие диагностические процедуры могут включать биопсию костной ткани или мягких тканей, а также посев культуры крови и цереброспинальной жидкости.
Лечение
Лечение зависит от причины миелопатии. Для перелома или вывиха позвонков - обезболивающие (анальгетики), тракция, иммобилизация в течение нескольких недель, и реабилитационная терапия (физиотерапия, ЛФК, массаж). Хирургическое лечение для исправления деформации позвоночника может включать в себя удаление части поломанного позвонка и / или фиксация отломков позвонков. Анальгетики, НПВС, (стероиды), и, возможно, физиотерапия может быть использована для лечения проблем связанных с артритом. Лекарственные препараты для лечения рассеянного склероза могут быть полезными, в том числе новые лекарственные препараты или стероиды. Инфекции требуют применения препаратов для устранения инфекции (антибиотики), для снижения температуры (жаропонижающие), и, возможно, противовоспалительные препараты (стероиды), чтобы минимизировать воспаление. Для лечения миелопатии в результате компрессии спинного мозга может потребоваться операция по удалению опухоли или грыжи межпозвонкового диска (ламинэктомия).
Прогноз
Прогноз зависит от причины миелопатии и наличия стойкого повреждения нервных структур. Тракция и иммобилизация могут привести к полному выздоровлению, если не было повреждения спинного мозга. Полное излечение возможно и при инфекциях. При хронических заболеваниях таких, как артрит или остеопороз, эффект от лечения может быть временным или если заболевание прогрессирует, то возможно стойкая потеря трудоспособности вплоть до инвалидной коляски Травма спинного мозга или компрессия может привести к необратимым изменениям в спинном мозге, включая потерю чувствительности в различных частях тела, а также потерю произвольных движений в конечностях. Восстановление после удаления опухоли зависит от остаточного повреждения и если это раковая опухоль, то от метастазирования. Восстановление после удаления грыжи диска (дискэктомия) дает хороший результат, но только если спинной мозг не подвергся необратимым изменениям в результате компрессии. Осложнениями миелопатии может быть зависимость от обезболивающих, постоянная нарушение чувствительности и / или произвольных движений, деформации позвоночника и нарушения функции мочевого пузыря и кишечника.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Читайте также:
