Лучевая диагностика трансъюгулярного внутрипеченочного портосистемного шунтирования (ТВПШ)
Добавил пользователь Skiper Обновлено: 29.01.2026
Изобретение относится к области медицины, а именно к гепатологии, и может быть использовано для определения стадии фиброза печени у пациентов с хроническим гепатитом С. Проводят транзиентную эластометрию с помощью прибора «FibroScan». При этом пациенту проводят транзиентную эластометрию печени при помощи датчика М и датчика XL прибора «FibroScan». Проводят обследование с помощью метода «FibroTest». Проводят чрескожную пункционную биопсию печени, а также соноэластографию сдвиговой волной в VI сегменте печени с применением УЗ сканера «Aixplorer». При этом полученные результаты, выраженные в баллах METAVIR, используют для расчета итогового показателя стадии фиброза по формуле: FPC=(-0,037)+0,187×(FM)+0,339×(FXL)+0,101×(FФТ)+0,304×(FБП)+0,104×(FСЭСВ), где FPC - результирующая стадия фиброза по шкале METAVIR, рассчитанная при помощи множественного регрессионного анализа; FM - стадия фиброза по шкале METAVIR, установленная при помощи эластометрии с применением датчика М; FXL - стадия фиброза по шкале METAVIR, установленная при помощи эластометрии с применением датчика XL; FФТ - стадия фиброза по шкале METAVIR, установленная при помощи «FibroTest»; FБП - стадия фиброза по шкале METAVIR, установленная при помощи биопсии печени; FСЭСВ - стадия фиброза по шкале METAVIR, установленная при помощи соноэластографии сдвиговой волной. В случае, когда итоговый результат (FPC) представлен не целым числом, он подлежит математическому округлению к ближайшему целому, в результате чего получается целое число от 0 до 4, соответствующее количеству баллов по шкале METAVIR. Способ обеспечивает определение стадии фиброза печени за счет комбинации диагностических методов. 2 табл., 1 пр. Подробнее
"федеральное государственное бюджетное образовательное учреждение высшего образования ""Северо-Западный государственный медицинский университет им. И.И. Мечникова"" Министерства здравоохранения Российской Федерации "
Изобретение относится к мясоперерабатывающей промышленности и может быть использовано при производстве вареных сосисок из свинины. Изобретение позволяет получить из свинины, полуфабриката печени трески, изолята рыбного белка (ИРБ) северной путассу вареные сосиски с повышенной пищевой и биологической ценностью за счет увеличения в нутриентном составе продукта полиненасыщенных жирных кислот (ПНЖК) и полноценных аминокислот. Безопасность готовых изделий обеспечена за счет использования натурального пищевого красителя ферментированного красного риса, отказа от токсичного нитрита натрия без снижения качества продукта. Изобретение позволяет увеличить биологическую ценность липидной и белковой составляющей продукта, повышение безопасности продукта. 3 з.п. ф-лы, 6 ил. Подробнее
"Федеральное государственное бюджетное образовательное учреждение высшего образования ""Мурманский государственный технический университет"" "
Способ прогноза отсутствия регресса фиброза печени у больных хроническим гепатитом С / RU 02723387 C1 20200611 /
Изобретение относится к медицине, а именно к области диагностики инфекционных болезней и сопутствующих им патологических состояний организма, и может быть использовано для прогнозирования отсутствия регресса фиброза печени у больных хроническим гепатитом С без отягощенного преморбидного фона после терапии препаратами прямого противовирусного действия. Способ предусматривает исследование Т-клеточного иммунитета методом проточной цитофлюорометрии до и после противовирусной терапии с определением иммунологических показателей с высоким диагностическим коэффициентом информативности Кульбака. Снижение относительного уровня CD19+ менее 11%, CD56+ менее 6% при нарастании количества CD4+CD119+ более 85% и CD45+CD4+CD119+ более 38% прогнозируют отсутствие регресса фиброза печени. Способ обеспечивает возможность прогнозирования отсутствия регресса фиброза печени на фоне устойчивого вирусологического ответа и выбора последующей тактики ведения пациента после противовирусной терапии препаратами прямого противовирусного действия (ПППД). 1 з.п. ф-лы, 5 табл., 3 пр. Подробнее
Федеральное бюджетное учреждение науки «Центральный научно-исследовательский институт эпидемиологии» Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека
Понежева Жанна Бетовна , Маннанова Ирина Владимировна , Плоскирева Антонина Александровна , Макашова Вера Васильевна , Хохлова Ольга Николаевна
Способ диагностики цирроза печени (стадии F4) в исходе хронического вирусного гепатита С / RU 02724595 C1 20200625 /
Изобретение относится к области медицины, а именно к способу диагностики цирроза печени (стадии F4) в исходе хронического вирусного гепатита C путем иммунологического обследования пациента, который включает исследование крови пациента перед началом терапии с целью определения показателей клеточного иммунитета с высоким коэффициентом информативности Кульбака (J), где при снижении количества клеток CD19+ с J=2,7 и клеток CD56+ с J=10,0 в сочетании с повышением количества клеток CD45+CD4+CD119+ с J=30,4 и клеток CD 119+ с J=8,2 диагностируют цирроз печени (стадия F4). Изобретение обеспечивает проведение быстрой, доступной, нетравматичной, точной и высокоэффективной диагностики цирроза печени (стадии F4) в исходе ХГС, что обеспечивает своевременный выбор оптимальной тактики ведения пациентов после противовирусной терапии. 4 табл., 2 пр. Подробнее
Федеральное бюджетное учреждение науки «Центральный научно-исследовательский институт эпидемиологии» Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека
Понежева Жанна Бетовна , Маннанова Ирина Владимировна , Плоскирева Антонина Александровна , Макашова Вера Васильевна , Хохлова Ольга Николаевна
Изобретение относится к медицине, а именно к мануальной терапии, остеопатии, восстановительной медицине, и может быть использовано как для лечения и профилактики болевых симптомов, вызванных нарушениями тонуса мышц, так и в комплексе лечебно-профилактических мероприятий оздоровления организма человека. Способ восстановления связочного аппарата осуществляется с помощью мануального воздействия, при котором последовательно выполняются расслабление шеи, нижней, средней и верхней лестничных мышц, расслабление мышц ключицы, мышц, прикрепляющихся к ключице, и мест их прикрепления, высвобождение головной артерии, высвобождение грудинно-подъязычной мышцы и трахеи, флотация грудной клетки, высвобождение передних зубчатых мышц, высвобождение грудной клетки и малой грудной мышцы, высвобождение мышц трицепса, высвобождение клювовидно-плечевой мышцы, активизация синовиальной сумки подмышечной впадины, высвобождение мышц лопаток, расслабление большой и малой ромбовидных мышц, высвобождение верхней лестничной мышцы с последующей фиксацией, флотация позвоночника, флотация головки плеча с последующей фиксацией, флотация грудной клетки, расслабление паховых связок, активизация бедренной артерии, поднятие тазовой диафрагмы, высвобождение пупартовой связки, высвобождение грудо-брюшной диафрагмы, высвобождение паховых связок, высвобождение лимфы толстого кишечника, расслабление сфинктера Одди, высвобождение селезенки и поджелудочной железы, расслабление сфинктера Хорста, высвобождение печени, желчевыводящих путей, селезенки, постановка почек на место, постановка и выравнивание рёбер около мечевидного отростка, раскрытие диафрагмы, высвобождение таза, флотация лопаток и плечевых суставов, высвобождение плечевого сустава, высвобождение суставной сумки плеча, высвобождение локтевого сустава и кисти руки, высвобождение лучезапястного сустава, флотация руки по направлению к плечу, разминание ладони, расслабление мембраны лучевой и плечевой костей, высвобождение коленного сустава, прогревание стоп, высвобождение голеностопа и тазобедренного сустава, высвобождение плюсны, высвобождение таранной кости, восстановление подвижности голеностопа, флотация тазобедренного сустава, флотация большой и малой берцовой костей, флотация коленного сустава, флотация крестца, высвобождение крестцово-бугорной связки, высвобождение большой ягодичной мышцы, высвобождение тазобедренных суставов, флотация бедер в различных направлениях, разминание бедер, разминание апоневроза стопы, разминание стопы, высвобождение икроножных мышц, флотация ягодичных мышц, флотация мышц бедра во всех направлениях, флотация мышц голени, расслабление мышц трапеции, флотация позвоночного столба, флотация спины по диагонали в двух направлениях, растяжение тазобедренного сустава, перебирание складок по спине, спиральное скручивание с фиксацией пояснично-подвздошной мышцы и плечевого сустава, растяжение передних частей бедер с правкой поясничного отдела, разминание бедер, маятникообразные движения для всего позвоночника вдоль остистых отростков от шеи до крестца, флотация каждого позвонка от нижне-грудного отдела до шеи, флотация, прокачка и пробивание нервных импульсов. Способ обеспечивает улучшение состояния организма в целом. 2 з.п. ф-лы, 6 пр. Подробнее
Изобретение относится к области медицины, а именно к хирургической гепатологии. Идентифицируют среднюю печеночную артерию. В случае деления собственной печеночной артерии на правую и левую печеночные артерии проводят деление левой печеночной артерии на среднюю и артерию, идущую к 2,3 сегментам печени. После чего пересекают левую печеночную артерию дистальнее места отхождения от нее средней печеночной артерии. В случае отхождения средней печеночной артерии от правой или собственной печеночных артерий среднюю печеночную артерию сохраняют, пересекая левую печеночную артерию. Затем выделяют, пересекают и прошивают левую воротную вену. Выделяют и пересекают левую печеночную вену. Далее при наличии технической возможности сохраняют участок средней печеночной вены длиной 4-5 см от ее устья посредством лигирования данной вены на указанном расстоянии. Границу разделения печени формируют вдоль средней печеночной вены, на 5 мм левее от нее, затем по линии между IVa и IVb сегментами, с последующим смещением влево по диагонали, достигая круглой связки печени, и далее по линии с сохранением паренхимы IVb сегмента. Способ позволяет увеличить объем остающейся части паренхимы печени, снизить риск развития пострезекционной печеночной недостаточности при выполнении левосторонней гемигепатэктомии, обеспечить отток венозной крови от этого сегмента печени, минимизируя риск развития отека сегмента и дисфункции его паренхимы 2 з.п. ф-лы, 1 ил., 1 пр. Подробнее
"Федеральное государственное бюджетное учреждение ""Национальный медицинский исследовательский центр хирургии имени А.В. Вишневского"" Министерства здравоохранения Российской Федерации "
Настоящее изобретение относится к способу получения полимерсодержащей композиции силибина. Данный способ включает стадии: приготовления раствора силибина и сополимера молочной и гликолевой кислот (50:50) в смеси этилацетат-дихлорметан (неводная фаза); смешивания указанного раствора с раствором поливинилового спирта (водная фаза); обработки полученной смеси ультразвуком с образованием эмульсии; добавления к эмульсии раствора хлорида натрия; удаления органических растворителей из эмульсии путем упаривания в вакууме с образованием суспензии; фильтрования суспензии; ее замораживания и последующей лиофилизацией. Состав получаемого лиофилизата (% масс.): силибин 4-6, сополимер молочной и гликолевой кислот 50-52, поливиниловый спирт 22-24, хлорид натрия 20-22. При смешивании с водой лиофилизат образует суспензию частиц со средним размером 170-400 нм. Технический результат - способ получения продукта с высокой эффективностью включения силибина (более 90%), без существенных потерь активного компонента, пригодного для перорального применения при фармакологической коррекции функции печени на фоне токсических поражений. 1 з.п. ф-лы, 3 ил., 2 табл., 2 пр. Подробнее
"Федеральное государственное бюджетное учреждение ""Национальный исследовательский центр ""Курчатовский институт"" "
Гукасова Надежда Вадимовна , Кузнецов Сергей Леонидович , Тубашева Ирина Анатольевна , Заварзина Василиса Витальевна , Алешин Сергей Валерьевич , Муравьева Анна Ивановна , Панова Дарья Сергеевна , Полтавец Юрий Игоревич
Изобретение относится к области фармацевтической промышленности, а именно к фармацевтической композиции для парентерального капельного введения, предназначенной для лечения неинфекционных заболеваний печени. Предложенная композиция содержит комплекс активных веществ: 10-30 мг флавинадениндинуклеотида натрия, 100 мг никотинамидадениндинуклеотидфосфата, 60 мг пиридоксальфосфат гидрата, 1 мг метилкобаламина, 600-3000 мг глутатиона, 12,5 мг оротовой кислоты, 12,5 мг аденозина фосфата, 106 мг моноаммоний глицирризината (80 мг в пересчете на глицирризиновую кислоту), 750 мг L-метионина, 200 мг L-цистеин гидрохлорида, 800 мг L-глицина, 100-250 мг декспантенола, 1-3 мг биотина, 15 мг фолиевой кислоты, 25 мг альфа-липоевой (тиоктовой) кислоты, 25 мг убидекаренона, 1000 мг аскорбиновой кислоты и дистиллированную воду (до 500 мл). Изобретение обеспечивает расширение арсенала средств для лечения патологических процессов в печени неинфекционного генеза. 3 пр. Подробнее
СПОСОБ ИЗГОТОВЛЕНИЯ КЛАПАНОСОДЕРЖАЩЕГО КОНДУИТА ДЛЯ СОЕДИНЕНИЯ ПРАВОГО ЖЕЛУДОЧКА И СТВОЛА ЛЕГОЧНОЙ АРТЕРИИ И КЛАПАНОСОДЕРЖАЩИЙ КОНДУИТ, ИЗГОТОВЛЕННЫЙ ЭТИМ СПОСОБОМ / RU 02721867 C1 20200525 /
Группа изобретений относится к медицине, а именно к сердечно-сосудистой хирургии. Клапаносодержащий кондуит для соединения правого желудочка и ствола легочной артерии формируют из биологической ткани трубчатого корпуса и трехстворчатого запирательного элемента с комиссурами. Корпус и трехстворчатый запирательный элемент формируют из единого сложенного лоскута глиссоновой капсулы печени крупного рогатого скота, одну часть которого дополнительно загибают в виде дубликатуры шириной, равной диаметру изготавливаемого кондуита. Затем дубликатуру подшивают матрацными швами к лоскуту вдоль дугообразных границ створок запирательного элемента. Створки вырезают вдоль швов. На противоположную дубликатуре предварительно загнутую кромку концевой части лоскута накладывают матрацный шов. Затем лоскут формируют в виде трубчатого корпуса и сшивают по образующей обвивным швом. В области комиссур на створки накладывают отдельные швы с захватом от 1-1,5 мм ткани створки с каждой стороны. При сокращении желудочков сердца под действием потока крови открываются створки запирательного элемента кондуита и обеспечивают прохождение крови в легочную артерию. После окончания сокращения возникает обратный поток крови, закрывающий створки запирательного элемента. Группа изобретений позволяет снизить кальцификацию в области подшивания запирательного элемента клапаносодержащего кондуита. 2 н.п. ф-лы, 2 пр., 2 ил. Подробнее
"Федеральное государственное бюджетное учреждение ""Национальный медицинский исследовательский центр сердечно-сосудистой хирургии имени А.Н. Бакулева"" Министерства здравоохранения Российской Федерации "
Изобретение относится к пищевой промышленности и может быть использовано в области индивидуального и общественного питания при производстве пищевых продуктов быстрого приготовления, в том числе и замороженных полуфабрикатов. Полуфабрикат из субпродуктов выполнен в виде замороженных кубиков весом 7-15 г из фарша, содержащего желудки, сердце и печень птицы в соотношении 1:1:1, яйца, соль, перец. Подобрано количественное соотношение исходных компонентов полуфабриката. Способ включает измельчение и заморозку основного сырья. Основное сырье в соотношении 1:1:1 измельчают, добавляют яйца, соль, перец и перемешивают до однородной массы, массу разливают в формы и замораживают при температуре (-16)-(-19)°С. Обеспечивается получение полуфабриката, обладающего повышенной пищевой ценностью. 2 н. и 1 з.п. ф-лы, 2 табл. Подробнее
СПОСОБ ВОССТАНОВЛЕНИЯ И УКРЕПЛЕНИЯ ЭНДОЭКОЛОГИЧЕСКОЙ ЗАЩИТЫ ОРГАНИЗМА ЧЕЛОВЕКА / RU 02724020 C1 20200618 /
Изобретение относится к области медицины, а именно к способам немедикаментозного оздоровления организма человека, укрепления всех его защитных функций и систем. Способ восстановления и укрепления эндоэкологической защиты организма человека в течение тринадцатидневного курса заключается в том, что предварительно проводят опрос, замеры и компьютерную диагностику состояния здоровья пациента, определяют его исходное физиологическое и психологическое состояние, выявляют биологический возраст, жизненную емкость легких, адаптационный потенциал, уровень глюкозы в крови. Весь курс оздоровления проводят на фоне разгрузочного питания с использованием каши кичри, рисовой и гороховой каш, травяных чаев и программы дегельминтизации. Восстановление и укрепление эндоэкологической защиты организма человека осуществляют в четыре этапа. Первый этап включает подготовку кишечника с помощью масел, клизм с травяным очистительным составом и микроклизм с синим йодом, а также нормализацию флоры растительными средствами, которые проводят с первого по тринадцатый дни курса, при этом утром первого дня начинают подготовку организма к очищению кишечника, используя для промасливания состав кефир со взбитыми растительными маслами с дополнительным прогревом области проекции на переднюю брюшную стенку толстого и тонкого кишечника, после этого пациенты выпивают состав «касторовое масло», эту же процедуру приема «касторового масла» повторяют вечером и в течение десяти последующих дней утром и вечером с перерывом на шестой и седьмой дни курса, далее в течение дня осуществляют прием травяного очистительного состава, киселя из голубой глины, синего йода, яблочного сока, большой клизмы из 2-х литров воды и 2-хлитров состава трав, а также микроклизм, для больных проктологическими болезнями глину используют в качестве примочек, вводимых в анус, также может быть использован сырой картофель, специальный состав витаминного масла. На втором этапе со второго по двенадцатый дни проводят очищение желудка, в том числе для активизации очищения поджелудочной железы и селезенки травяным отваром, например ромашки, с добавлением морской соли. Третий этап включает улучшение фильтрующей способности печени, являющейся самым мощным фильтром системы эндоэкологической защиты организма человека, при этом с третьего по шестой дни утром и вечером употребляют масляные составы и соковые смеси, а с восьмого по десятый дни масляно-луково-желточную смесь, которую также принимают два раза в день. Четвертый этап проводят с пятого по двенадцатый день курса, он включает улучшение фильтрующей способности почек, которые являются еще одним фильтром системы эндоэкологической защиты организма человека, растительными составами, включающими, например, ромашку и укроп, в седьмой день осуществляют доочищение кишечника кашей кичри, проводят практические занятия по психологической разгрузке с расслабляющими физическими и дыхательными упражнениями. Со второй половины одиннадцатого по тринадцатый дни пациентам для активизации пищеварения последовательно усложняют рацион: включают тушеные овощи, каши, сухофрукты, салаты из свежих овощей, при этом создают условия для очищения сосудистой системы организма, построения клеток организма в экологически более чистой внутренней среде, уменьшения биологического возраста человека, повышения адаптационного потенциала к воздействию окружающей среды, нормализации гормональной системы. Таким образом, укрепляется здоровье организма человека за счет восстановления и укрепления системы эндоэкологической защиты организма человека. 6 з.п. ф-лы. Подробнее
Трансъюгулярное внутрипеченочное портосистемное шунтирование (TIPS)
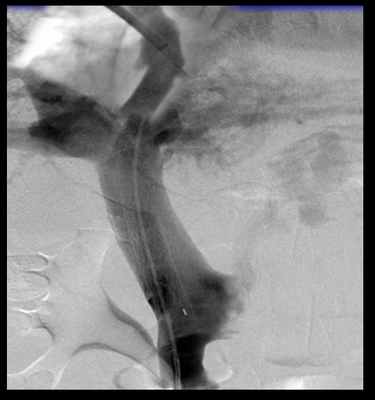
Одним из грозных осложнений цирроза печени является развитие синдрома портальной гипертензии, характеризующегося повышением давления в системе воротной вены.
При декомпенсированной форме портальной гипертензии развиваются варикозное расширение вен пищевода, желудка, спленомегалия и асцит.
Одной из последних новаторских технологий в лечении портальной гипертензии, асцитического синдрома, кровотечения из варикозных вен нижней трети пищевода и желудка, внедренных в отделении рентгенхирургических методов диагностики и лечения ФГБУ «Клиническая больница № 1» явилась эндоваскулярная операция - трансъюгулярное интрапеченочное портокавальное шунтирование (TIPSS).
Данная операция позволяет выполнить эффективную декомпрессию портальной системы, профилактику развития рецидивирующих кровотечений из варикозно расширенных вен пищевода и желудка, асцитический синдром, и значительно улучшает качество жизни пациентов. ТИПС является альтернативой хирургическим методам лечения портальной гипертензии и имеет ряд преимуществ перед достаточно травматичными хирургическими шунтирующими операциями.
Операцию ТИПС часто применяют как поддерживающую, восстанавливающую перед пересадкой печени пациентам с циррозом печени в стадии C. С ростом опыта, развитием рентгенэндоваскулярной хирургии, рефрактерный асцит (асцит неподдающийся медикаментозной терапии) становится ведущим показанием к ТИПС во многих медицинских клиниках. Если, больному поставлен диагноз рефрактерный асцит, больной имеет плохой прогноз – 50% смертность в течение 12 месяцев без соответствующего лечения. После выполнения ТИПС асцит уменьшается в 58% случаев (при выполнении лапароцентеза эта цифра составляет 19%).
Лучший способ описать ТИПС – объяснить, что значит каждая буква:
Т (трансъюгулярное) – термин обозначающий, что рентгенэндоваскулярный хирург, выполнив местное обезболивание, начинает операцию с пункции иглой яремной вены, расположенной на шее. Через иглу проводится тонкий проводник до момента попадания кончика проводника в печеночную вену. Далее по проводнику проводится специальный катетер.
И (интрапеченочное) – термин обозначающий, что катетер проводится через печеночную вену в саму печень. Затем вводится длинная изогнутая игла.
П (порто-системное) – термин обозначающий, что игла введенная через печеночную вену, проткнув ткань печени, попадет в воротную вену, расположенную так же в самой печени.
Стент растягивает печеночную паренхиму создав канал между ветвью воротной и печеночной вены.
После стентирования кровь дренируется из воротной вену с повышенным давлением в печеночную вену со сниженным давлением, что приводит к устранению портальной гипертензии, спаданию расширенных вен пищевода. Давление в воротной вене снижается до нормальных величин, что приводит к резкому улучшению клинического состояния больного.
Для TIPSS существуют строго определенные показания:
- портальная гипертензия;
- острое кровотечение из варикозно расширенных вен пищевода и желудка;
- повторное пищеводно-желудочное кровотечение;
- рефрактерный асцит (асцит неподдающийся медикаментозной терапии);
- печеночный гидроторакс (скопление асцитической жидкости в плевральной полости);
- синдром Бадда-Киари (сдавление нижней полой вены в инфраренальном отделе узлами регенератами).
Клиническую эффективность мы оцениваем по прекращению или уменьшению проявлений портальной гипертензии - прекращение пищеводно-желудочного кровотечения, уменьшение количества асцитической жидкости, спадание варикозно расширенных вен передней брюшной стенки. В послеоперационном периоде больным проводится стандартный курс инфузионной, гемостатической и диуретической терапии.
При необходимости, ТИПС может быть дополнен эндоваскулярной эмболизацией варикозно расширенных вен пищевода и желудка.
В настоящее время существует возможность выполнения данной операции бесплатно, по федеральной квоте. Можно получить квоту на высокотехнологичное лечение как по месту жительства, так и через комиссию при нашей клинике. Пациент собирает необходимый пакет документов и ждет получения квоты. Для более полной информации – звоните по тел.:
Ординаторская 8 (495) 441-92-11
Хирурги:
8 (916) 490-84-89 Алексей Сергеевич
TIPS. Когда? Кому? Зачем?
Статья представляет собой обзор современных данных о применении трансъюгулярного внутрипеченочного портосистемного шунтирования (TIPS) у больных циррозом печени. Дана историческая справка о становлении метода и теоретическое обоснование его применения. Основное внимание уделено показаниям и противопоказаниям к проведению TIPS, названы наиболее частые осложнения после его проведения. Представлены данные об эффективности TIPS в зависимости от исходного состояния на основании результатов рандомизированных клинических исследований.
- КЛЮЧЕВЫЕ СЛОВА: цирроз печени, асцит, энцефалопатия
Статья представляет собой обзор современных данных о применении трансъюгулярного внутрипеченочного портосистемного шунтирования (TIPS) у больных циррозом печени. Дана историческая справка о становлении метода и теоретическое обоснование его применения. Основное внимание уделено показаниям и противопоказаниям к проведению TIPS, названы наиболее частые осложнения после его проведения. Представлены данные об эффективности TIPS в зависимости от исходного состояния на основании результатов рандомизированных клинических исследований.
Общие положения
Единственным радикальным методом лечения цирроза печени (ЦП) и его осложнений является трансплантация печени. Существуют противопоказания к выполнению пересадки печени при ЦП, но развитие этого направления во всем мире в наибольшей степени сдерживает ограниченная доступность донорских органов.
Как правило, пациенты с ЦП умирают от осложнений. Поэтому от комплекса мер, направленных на профилактику прогрессирования ЦП, а также профилактику и лечение осложнений, следует ожидать продления жизни у многих пациентов.
Большинство осложнений (самые грозные из них кровотечение из варикозно расширенных вен пищевода (ВРВП) и желудка, рефрактерный асцит и гепаторенальный синдром (ГРС)) развивается вследствие прогрессирующей печеночной недостаточности и портальной гипертензии. Несмотря на возможность медикаментозной коррекции портального давления, наиболее продолжительный и надежный эффект достигается хирургическими методами.
Длительная история хирургии портальной гипертензии привела к селекции небольшого числа наиболее эффективных и безопасных шунтирующих операций, различные модификации которых используются в настоящее время.
С начала 1990-х гг. увеличилось число публикаций, посвященных результатам применения метода малоинвазивного портокавального шунтирования. Это так называемые операции трансъюгулярного внутрипеченочного портосистемного шунтирования, или TIPS (transjugular intrahepatic portosystemic shunt). Эта аббревиатура широко используется в англоязычной литературе. В русскоязычной медицинской литературе кроме этой аббревиатуры встречается ТИПС – трансъюгулярное интрапеченочное портосистемное стентирование.
Изначально методика была предложена для малоинвазивного лечения и профилактики осложнений портальной гипертензии, связанной с ЦП.
Метод основан на принципе равенства давления в синусоидах и давления заклинивания в печеночных венах (ДЗПВ), а также устойчивой прямой корреляции между давлением в системе воротной вены и давлением в синусоидах. Под давлением заклинивания подразумевается давление, достигаемое в крупном притоке одной из печеночных вен при раздувании баллончика на рабочей части катетера, который проводится пункционно через яремную вену, верхнюю полую вену, правое предсердие и нижнюю полу вену в устье одной из печеночных вен. Создаваемая таким образом окклюзия для кровотока в печеночной вене позволяет определить давление ниже уровня окклюзии и получить информацию о давлении в синусоидах. В здоровой печени механизм компенсации повышения давления в синусоидах функционирует благодаря перераспределению тока крови между синусоидами. Поэтому значение давления заклинивания несколько меньше. Подобный механизм перераспределения практически отсутствует в цирротически измененной печени вследствие нарушения архитектоники долек постнекротическими изменениями. ДЗПВ отражает давление в системе воротной вены только при отсутствии подпеченочного блока.
Для диагностических целей не используются собственно значения ДЗПВ, а также свободного давления в печеночных венах (СДПВ). Диагностическое значение имеет разница этих показателей, называемая градиентом давления в печеночных венах (ГДПВ). Как правило, для получения более точного значения ГДПВ проводится трехкратное измерение ДЗПВ. В норме ГДПВ составляет 3–5 мм рт. ст. Более высокие значения ГДПВ расцениваются как показатель портальной гипертензии независимо от наличия или отсутствия клинических проявлений [1].
Измерение ДЗПВ – эффективный метод оценки давления в системе воротной вены, особенно для пациентов с алкогольным ЦП и ЦП вирусной этиологии (в том числе вирус гепатита C) [2].
Тем не менее в ряде исследований, посвященных сравнению эффективности измерения ДЗПВ с прямыми методами измерения величины портального давления, показано расхождение полученных данных у больных ЦП в исходе хронического гепатита С [3].
В настоящее время считается доказанным, что превышение пороговых значений ГДПВ служит прогностическим показателем для развития ВРВП и кровотечения [4].
ГДПВ > 5 мм рт. ст. в отсутствие клинических проявлений соответствует субклинической портальной гипертензии. ГДПВ ≥ 10 мм рт. ст. считается показателем клинически значимой портальной гипертензии и служит предиктором развития осложнений ЦП, в том числе летального исхода [5]. ГДПВ > 12 мм рт. ст. является пороговым для разрыва ВРВП [4, 6].
Впервые давление в воротной системе было измерено в 1896 г. у собаки посредством канюли, установленной в брыжеечную вену и соединенной с водным манометром [7]. Тем не менее методика прямого измерения портального давления не получила клинического применения из-за инвазивности и неудобства использования на практике.
В 1951 г. J.D. Myers и W.J. Taylor впервые описали измерение давления заклинивания в печеночных венах, которое отражало давление в синусоидах, как первый метод непрямой оценки портального давления [8]. Впоследствии было доказано, что давление заклинивания строго коррелирует с давлением в системе воротной вены. Однако на практике стали использовать разницу давления заклинивания и свободного давления в печеночных венах. Экспериментальное изучение TIPS началось в 1970-х гг. Первые публикации о клиническом применении методики появились в начале 1990-х гг. В настоящее время опыт применения TIPS, согласно данным литературы, исчисляется тысячами пациентов.
Первые рекомендации были разработаны после конференции, проведенной под эгидой национальных институтов здоровья в 1995 г. Было показано, что методика TIPS эффективна как для купирования острого кровотечения из ВРВП, так и для профилактики рецидива кровотечения из ВРВП. Однако оставалось неясным, насколько TIPS по эффективности превосходит медикаментозную терапию и хирургию в лечении осложнений портальной гипертензии. Не было полного представления и о возможностях TIPS в лечении рефрактерного асцита и синдрома Бадда – Киари.
Операции TIPS внедрены в ограниченном числе российских клиник [9–11]. В проекте клинических рекомендаций по лечению кровотечений из ВРВП и желудка, разработанных в 2013 г. специалистами ведущих центров СНГ, занимающихся лечением больных портальной гипертензией, сказано, что применение TIPS должно быть ограничено случаями профузных кровотечений из ВРВП и желудка у больных ЦП и портальной гипертензией, которым планируется трансплантация печени [12].
При выполнении TIPS крайне важны правильная регистрация и интерпретация показателей венозного давления. Измерение ГДПВ обычно проводится под седацией и местной анестезией. Интродьюсер устанавливается обычно в правую яремную вену пункционно по методике Сельдингера. Реже используются бедренный или кубитальный доступы. Катетер с баллончиком на рабочей части (Swan-Ganz или Goodale Lubin) диаметром 7-Fr под рентген-телевизионным контролем проводится и «заякоривается» в печеночной вене на глубине 3–4 см от устья печеночной вены. Измеряется СДПВ. После стабилизации показателей СДПВ и подтверждения герметичности окклюзии просвета печеночной вены баллоном трехкратно регистрируются показатели ДЗПВ. Учитывается их среднее значение, причем разница всех трех измерений не должна превышать 1 мм рт. ст. При наличии показаний к шунтированию проводник из печеночных вен через паренхиму печени низводится в одну из ветвей воротной вены. Проводятся канюляция воротной вены и портография. Устанавливается саморасширяющийся стент.
Показания к TIPS
Согласно рекомендациям Американской ассоциации по изучению заболеваний печени (American Association for the Study of Liver Diseases – AASLD) показания к TIPS условно разделены на две группы – подтвержденные и не подтвержденные контролируемыми исследованиями [13].
К первой группе показаний эксперты относят прежде всего профилактику повторных кровотечений из ВРВП и рефрактерный асцит на фоне ЦП. Вторую группу показаний, в отношении которых эффективность оценивалась в неконтролируемых исследованиях, составляют острое кровотечение из варикозно расширенных вен (ВРВ) при неэффективности эндоскопических методов гемостаза, портальная гастропатия, кровотечение из ВРВ желудка, желудочная антральная сосудистая эктазия, гидроторакс на фоне портальной гипертензии, рефрактерный к другим методам лечения, гепаторенальный синдром 1-го и 2-го типов, синдром Бадда – Киари, веноокклюзионная болезнь, гепатопульмональный синдром.
Основной задачей TIPS является снижение давления в системе воротной вены. При этом достигается доказанная в рандомизированных клинических исследованиях профилактика рецидива кровотечения из ВРВП и купирование или уменьшение проявлений рефрактерного асцита.
Критериями эффективности TIPS в профилактике рецидива кровотечения служат снижение ГДПВ 20 мм рт. ст. показано TIPS (летальность 11% против 38% в группе без TIPS) [18]. В отсутствие эффективных методов прогнозирования риска рецидива кровотечения TIPS не должно использоваться в профилактике рецидива кровотечения у пациентов только с одним эпизодом кровотечения из ВРВП. Показания к TIPS должны быть ограничены неэффективностью медикаментозной терапии или эндоскопического лечения.
Методика TIPS эффективна в профилактике кровотечения из ВРВ желудка и эктопических ВРВ (включая ВРВ кишечника, кишечных стом, аноректальные) и предпочтительна в профилактике рецидива кровотечения в этой группе пациентов. Показано, что для профилактики рецидива кровотечения из ВРВ желудка можно достичь меньшего ГДПВ, чем для ВРВП, хотя не исключена необходимость эмболизации ВРВ [19].
Еще одно показание к TIPS, целесообразность которого доказана в рандомизированных клинических исследованиях, – рефрактерный асцит. Это асцит, не поддающийся курации при ограничении поваренной соли и назначении высоких доз диуретиков (спиронолактон 400 мг/сут, фуросемид 160 мг/сут), а также асцит у пациентов, не толерантных к диуретикам [20, 21]. Развитие рефрактерного асцита усугубляет прогноз заболевания, повышая годичную летальность до 50% [21, 22].
Из многих методов лечения рефрактерного асцита в настоящее время обсуждаются только TIPS и парацентез большими объемами. Методы перитонеовенозного шунтирования не рассматриваются из-за высокого риска осложнений. Вместе с тем по сравнению с профилактикой кровотечений из ВРВП эффективность TIPS в купировании или уменьшении рецидивов рефрактерного асцита определена в меньшей степени. Трудная объективизация прогноза связана с тем, что причиной рефрактерного асцита является не только нарушение кровотока в системе воротной вены, но и нарушение почечного кровотока. Поэтому снижение портального давления может быть недостаточным для увеличения диуреза и уменьшения продукции асцита. Одним из способов повышения эффективности TIPS в такой ситуации стало более выраженное снижение ГДПВ по сравнению с профилактикой рецидивов кровотечения из ВРВП 45 мм рт. ст.).
Относительными противопоказаниями считаются гепатоцеллюлярная карцинома (ГЦК), особенно центральной локализации, обструкция всех печеночных вен, тромбоз воротной вены, тяжелая коагулопатия (международное нормализованное отношение > 5), тромбоцитопения 3 , легочная гипертензия средней тяжести [13].
При высоком риске летального исхода в течение 30 дней (MELD > 15–18 или уровень общего билирубина > 70 мкмоль/л) пациент должен быть информирован о прогнозе. TIPS возможно только при отсутствии других вариантов лечения (метод выбора – трансплантация).
В связи с изложенным выше особое значение имеет правильный отбор кандидатов для проведения TIPS.
Трансъюгулярное внутрипеченочное портосистемное шунтирование (TIPS)
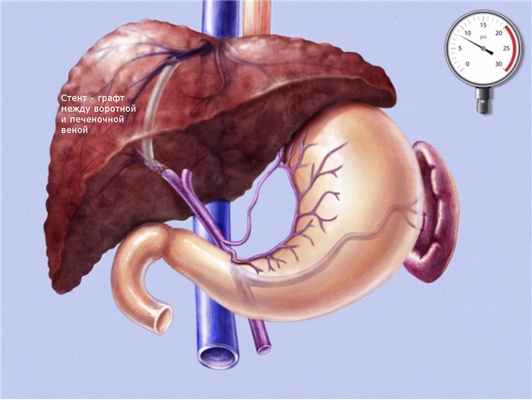
Трансюгулярное внутрипеченочное портосистемное стентирование (TIPS) представляет собой эндоваскулярную операцию по созданию искусственного канала в печени, который обеспечивает отток крови из воротной вены в нижнюю полую вену, минуя пораженную печеночную ткань.
Операция эффективно останавливает кровотечения из варикозных вен пищевода и уменьшает асцит, за счет снижения давления в воротной вене, которое всегда повышено при циррозе печени.
Операция проводится в рентгеноперационной под контролем ангиографии. Во время вмшетельства используются контрастные вещества и ультразвуковое сканирование печени. Средняя продолжительность вмешательства около 2 часов.
Подготовка и обследование для TIPS
Для определения вида портальной гипертензии необходимо выполнить визуализацию структуры печени, проходимость вен воротной системы и определить степень портальной гипертензии и ее риски.
Необходимые методы диагностики:
- УЗИ внутренних органов живота (печени, селезенки, поджелудочной железы) - дают возможность оценить степень поражения печени, выявить опухоли печени и поджелудочной железы, увеличение селезенки.
- УЗИ воротной вены позволяет получить общую информацию о размере и проходимости воротной вены.
- МРТ внутренних органов и вен брюшной полости - в сосудистом режиме позволяет оценить проходимость воротной вены
- Компьютерная томография с ангиографией аорты и венозной фазы - позволяет получить общую оценку воротной системы и варикозных вен в брюшной полости
- Прямая портография (чрезпеченочное введение катетера и контрастирование воротной системы) - заключительный метод диагностики перед вмешательством.
Анестезиологическая поддержка
- За неделю до операции мы переводим пациентов на диету с ограничением белковых продуктов. Это делается для того, чтобы избежать развития энцефалопатии в раннем послеоперационном периоде.
- Накануне вмешательства даются слабительные препараты и ставится очистительная клизма, дается легкий ужин.
- Операция проводится под местной анестезией мест проколов. Анестезиолог присутствует в операционной, для контроля за жизненно-важными функциями организма.
- Пациенту устанавливается мочевой катетер и монитор для измерения артериального давления и снятия ЭКГ.
Как проходит операция
Трансюгулярное внутрипеченочное портосистемное шунтирование проводится под рентгеноскопическим контролем с использованием ультразвукового сканирования для контроля доступов к сосудам.
Доступ к печеночной вене осуществляется через внутреннюю яремную вену на шее. Для облегчения доступа используется ультразвуковой контроль. После пункции устанавливается проводник и интродьюсер. Проводник с катетером проводятся в нижнюю полую и печеночную вену. После установки катетера в печеночной вене измеряется давление прямым методом, чтобы рассчитать в последующем градиент.
Для поиска ветви воротной вены может использоваться УЗИ навигация, либо проводится пункция печени под УЗИ контролем и проводится контрастное исследование портальной системы с использованием функции roadmap.
После определения целевой воротной вены через катетер в печеночной вене проводится пункция специальной иглой. Проведя последнюю в воротную вену через нее устанавливают проводник и проводят катетер. Проводится контрастирование воротной системы через яремный катетер и замеряется давление в воротной системе.
Через паренхиму печени по проводнику проводится баллон, который затем раздувается создавая канал в печеночной ткани. После извлечения баллона по проводнику проводится специальный стент-графт, представляющий собой трубчатую металлическую сетку покрытую внутри специальным герметичным пластиком.
Таким образом, мы соединяем прямым шунтом воротную и печеночную вену, что способствует снижению давления в воротной системе и предупреждает рецидивы кровотечения.
После измерения давления в воротной системе все инструменты удаляются, а пациент помещается в палату наблюдения.
Возможные осложнения
В руках опытного хирурга частота опасных осложнений составляет менее 1%. Очень редко может развиться внутрибрюшное кровотечение или абсцесс печени.
Чаще встречаются осложнения, связанные с успехом процедуры. Прямой поток крови из кишечника может привести к увеличению поступления в системный кровоток азотистых шлаков и развитие энцефалопатии. Проявления энцефалопатии (тремор, бессоница, спутанность сознания) наблюдаются у 25% прооперированных пациентов, однако у большинства пациентов эти симптомы проходят в течение недели после операции. Для предупреждения энцефалопатии необходимо уменьшить потребление белковой пищи.
Недостаточность кровоснабжения печени - ишемический гепатит является более редким осложнением, так как при портальной гипертензии основное кровообращение печень получает за счет печеночной артерии. Однако в некоторых случаях, создание шунта может вызвать ишемическое повреждение печени с острой печеночной недостаточностью, что может потребовать срочного закрытия шунта.
Редким, но серьезным осложнением является развитие инфекционного процесса в зоне вмешательства, то есть нагноения стент-графта. Для предупреждения подобного осложнения в послеоперационном периоде применяются сильные антибиотики.
Прогноз после TIPS
Важно понимать, что портокавальные анастомозы не лечат цирроз печени, но устраняют опасные для жизни осложнения. Пациенты с функционирующим шунтом имеют меньший риск умереть от желудочно-кишечного кровотечения, однако сохраняется риски связанные с печеночной недостаточности.
В целом TIPS позволяет избежать преждевременного неблагоприятного исхода связанного с кровотечениеми и часто применяется как предварительное вмешательство перед пересадкой печени.
Наблюдение после операции
Контроль за функцией шунта осуществляется как с помощью прямых методов визуализации, так и косвенных.
Из косвенных признаков важным является уменьшение диаметра вен в подслизистом слое перехода из пищевода в желудок. Это позволяет иметь уверенность, что рецидива кровотечения не будет. ЭГДС мы рекомендуем выполнять через неделю и через месяц после вмешательства, а затем раз в 6 месяцев.
При ультразвуковом сканировании отмечается кровоток по шунту и определяется его скорость. Оценивается диаметр воротной вены и размеры селезенки. Так же можно отметить уменьшение асцита. УЗИ рекомендуем выполнять каждые 3 месяца у нашего специалиста.
Через год после вмешательства мы рекомендуем выполнить МСКТ ангиографию брюшной полости с оценкой венозной фазы. При этом хорошо выявляется функционирующий стент.
Метод TIPS в Инновационном сосудистом центре
Сосудистые хирурги Инновационного сосудистого центра с 2004 года занимались проблемой лечения осложнений портальной гипертензии, выполняя открытые портокавальные вмешательства. С 2011 года в нашей клинике появилась возможность выполнять эндоваскулярные операции взамен более опасных открытых вмешательств.
Для операций TIPS мы берем пациентов с печеночной формой портальной гипертензии и осложненной тяжелым варикозным расширением вен пищевода, либо уже после состоявшегося пищеводного кровотечения. После обследования мы принимаем решение о виде оперативного вмешательства.
Отделение рентгенохирургических методов диагностики и лечения

Рентгенология - это область медицины, позволяющая проводить диагностику и лечение при помощи рентгеновского излучения. С помощью рентгенографических исследований можно получить изображение органов и систем, поставить верный диагноз и назначить лечение. Рентгенохирургия - это новая методика оперативного вмешательства, позволяющая получать изображение области манипуляций без разреза. Таким образом у врачей появляется возможность проводить операции без разреза, ограничиваясь несколькими проколами.
В отделении рентгенохирургических методов диагностики и лечения ЧУЗ «КБ «РЖД-Медицина» им. Н.А. Семашко» осуществляется диагностика и лечение при помощи рентгенографических методик. Любую услугу можно получить платно или по ДМС. Эта возможность привлекает многих людей, так как экономит время пациента, позволяя ему выбрать удобное время приема.
Что такое рентгенотерапия
Рентегнотерапия как терапевтический метод применяется в случаях, когда необходимо направленное воздействие луча на клетки, которые необходимо уничтожить, например, опухолевые клетки. Однако в этом случае затрагиваются и здоровые части тела, что приводит к появлению осложнений и побочных эффектов.
Также рентген является одним из ключевых диагностических методов. Методом рентгенографии можно исследовать все: от сосудистой системы до пазух носа. Для выявления заболеваний легких, а также туберкулезного заражения используется методика флюорографии.
Оснащение отделения:
Ангиографический комплекс PhilipsAllura CV20 (Германия), соответствующий стандартам рентгенологической безопасности ЕС (СЕ – 2014). Благодаря использованию ультранизких доз облучения данный аппарат полностью безопасен как для пациента, так и для врача. Повышенная разрешающая способность аппарата позволяет получать наиболее четкие и информативные снимки.
Комплекс контрпульсации ВАБК CS 300 MAQUET (США) необходим для безоперационной терапии ишемической болезни сердца. Он позволяет поддерживать нужный уровень аортального давления у пациентов с развившимся кардиогенным шоком. Комплекс может работать полностью автономно на протяжении 12 часов. Он позволяет также при необходимости транспортировать пациента в машине скорой помощи без отключения аппарата.
Отделение полностью оснащено как современным оборудованием, так и квалифицированным персоналом в соответствии с Приказом Минздрава России от 15.11.2012/918н.
Диагностические и лечебные методы лечения сосудов проводятся при помощи пункции бедренной или лучевой артерий кисти руки под местной анестезией. Это позволяет пациенту находиться в сознании во время манипуляции и дает ему возможность общаться с оперирующим хирургом.
В отделении проводятся диагностические исследования (бедренным и лучевым доступом):
Интервенционные (лечебные) вмешательства:
Трансъюгулярное внутрипеченочное портосистемное шунтирование (TIPS)
Цирроз печени - крайне опасное заболевание, которое может вызывать множество осложнений, зачастую приводящих к смерти пациента. Одним из таких осложнений является синдром портальной гипертензии. Он характеризуется тем, что в системе воротной вены повышается давление, после чего у человека может развиться варикозное расширение вен пищевода и желудка, а также спленомегалия и асцит. Асцит является одним из самых тяжелых последствий цирроза, именно от асцита умирает большинство пациентов с этим диагнозом.
Трансъюгулярное внутрипеченочное портосистемное шунтирование (TIPS) - это одна из последних технологий лечения данной проблемы. Она внедрена в работу в ЧУЗ «КБ «РЖД-Медицина» им. Н.А. Семашко» и помогает пациентам с поражениями печени и кровотечениями из вен пищевода вернуться к жизни и восстановить здоровье.
Показания к проведению процедуры следующие:
- Тяжелый хронический гепатит, приводящий к циррозу печени
- Появление эпизодов кровотечения из вен пищевода, в особенности стоит обратить внимание на повторные кровотечения.
- Появление асцита (жидкости в брюшной полости) в результате развития цирроза печени. Не поддающийся медикаментозному лечению асцит требует как можно более быстрого вмешательства.
- Признаки желтухи из-за цирроза печени
- Наличие у пациента опухолевых процессов, сдавливающих воротную вену.
- Синдром Бадда-Киари, то есть, сдавливание нижней полой вены.
В случае, если какие-либо из этих показание обнаружены, следует посетить консультацию врача и выполнить операцию TIPS по декомпрессии портальной системы. Это позволит прекратить кровотечения из вен пищевода и желудка, устранить риск асцита или его выраженность и улучшить качество жизни пациента. Состояние больного РЕЗКО УЛУЧШАЕТСЯ!
При отсутствии лечения с данными проблемами половина пациентов умирает в течение 12 месяцев.
Консультации по технике проведения, п/показаниям и показаниям проводятся БЕСПЛАТНО!
Проведение операции
Проведение экстренных ангиопластик и стентирований в любое время суток при остром инфаркте миокарда и остром коронарном синдроме.
Применяется короткая программа обследования и лечения пациентов для проведения стентирования в течение 3-х дней.
Оперативное вмешательство проводится под местной анестезией, госпитализация требуется в течение 2 дней. В процессе вмешательства на ткань печени устанавливается стент, дренирующий кровь из зоны, в которой наблюдается повышенное давление в печеночную вену. Это снижает все экстремальные нагрузки на вены пищевода, что приводит к их спаданию и снижению вероятности появления кровотечений в этой области.
Вмешательство проводит рентгенэндоваскулярный хирург, оно начинается с пункции артерии или вены под местным обезболиванием. Через сосуд вводится проводник, который попадает в печеночную вену. Через проводник необходимо ввести специальный катетер в саму печень.
Дальнейшие действия заключаются в введении изогнутой иглы, которая сквозь ткань печени попадает в воротную вену. Далее между печеночной и воротной веной устанавливается стент, создающий дополнительный канал отведения и дренажа крови из воротной вены в печеночную.
Стент растягивает паренхимную ткань печени и создает канал достаточного размера, чтобы снизить нагрузку на сосуды и устранить возможные проблемы, как в самой печени, так и в сосудах желудка и пищевода. Так как кровь из области повышенного давления переходит в область более низкого, то общее значение давления в сосудах стабилизируется.
Сразу после проведения операции общее состояние пациента резко улучшается, так как давление в венах и сосудах снижается до нормальных величин.
Консультации по технике проведения, показаниям и противопоказаниям проводятся бесплатно.
Мы также проводим экстренные ангиопластики и стентирования в любое время суток при показаниях: остром инфаркте миокарда и остром коронарном синдроме. Применяется короткая программа обследования и лечения пациентов для проведения стентирования в течение 3-х дней. Это позволяет пациенту дополнительно сэкономить время до момента проведения нужного ему вмешательства. При необходимости TIPS дополняется другими манипуляциями на сосудах, позволяющих снизить уровень варикозного расширения вен желудка или пищевода.
Результаты проведенного вмешательства
Клиническая эффективность трансъюгулярного внутрипеченочного портосистемного шунтирования может быть оценена по прекращению или снижению выраженности портальной гипертензии. При этом должны быть полностью прекращены кровотечения из вен пищевода и желудка, уменьшение количества жидкости в брюшной полости или полное устранение признаков асцита. Спадание расширенных вен желудка и пищевода и снижение выраженности варикоза.
Постпоперационный восстановительный период включает в себя стандартные методы терапии, включающие в себя гемостатическое лечение, инфузионные методы и диуретики.
Так как операция является малотравматичной, она имеет значительное преимущество перед более сложными и травмоопасными шунтирующими хирургическими вмешательствами. Потому в случае если состояние пациента позволяет полностью устранить кровотечения и асцит с помощью TIPS, то следует выбрать именно этот вид терапии.
Несмотря на то, что TIPS считается видом поддерживающей операцией, развитие рентгенохирургии позволило сделать данное вмешательство самостоятельной терапевтической методикой. В ЧУЗ «КБ «РЖД-Медицина» им. Н.А. Семашко» работают врачи высшей квалификационной категории, которые могут провести данное вмешательство и дать пациенту намного лучшее качество жизни, нежели до операции.
По статистике после проведения TIPS асцит уменьшается в более чем половине исследуемых случаев. Так как без соответствующего лечения прогноз пациента крайне неблагоприятен, это можно считать однозначно положительным результатом в терапии подобных сложных состояний. Отсутствие интенсивного травмирующего вмешательства при этом дополнительно способствует улучшению состояния пациента и снижению симптоматики болезни.
ТИПС является альтернативной методикой хирургических операций, но уже может применяться не только в качестве переходного вмешательства перед пересадкой печени, но и успешно лечить пациентов.
Несмотря на то, что существует возможность проведения данного вмешательство бесплатно согласно квотированию, это достаточно длительный процесс, требующий сбора пакета документов и ожидания. Для пациентов в состоянии острого цирроза печени или развившегося асцита время очень дорого. Поэтому данный вид инновационного лечения может производиться платно или по полису ДМС в ЧУЗ «КБ «РЖД-Медицина» им. Н.А. Семашко». Услуги рентгенодиагностики и лечения оказываются по хорошим ценам и позволяют пациентам быстро победить свои болезни и снизить вероятность появления осложнений.
Запись к врачу
Наши специалисты применяют передовые технологии и обеспечивают качественную медицинскую помощь в процессе лечения различных заболеваний. Записаться на консультацию к врачу в отделение рентгенохирургических методов диагностики и лечения можно в любое время по телефону или оставить заявку в обратной форме связи.
Читайте также:
